-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Rezistentní arteriální hypertenze u dospělých: diagnostika a léčba
Autoři: Sean P. Haley, MD, MPH 1; Scott Bragg, PharmD 2; Leah Stem, MD, MS 3
Působiště autorů: Katedra rodinné medicíny na Lékařské univerzitě Jižní Karolíny v Charlestonu 1; Katedra klinické farmacie a Katedra rodinné medicíny na Lékařské univerzitě Jižní Karolíny v Charlestonu 2; Katedra rodinné medicíny na Lékařské univerzitě Jižní Karolíny v Charlestonu 3
Vyšlo v časopise: Svět praktické medicíny, 8, 2026, č. 1, s. 14-19
Kategorie: Medicína ve světě: překladový článek s komentáři
Souhrn
Obtížně kontrolovatelná hypertenze je častým problémem v primární péči. Rezistentní hypertenze je definována jako krevní tlak (TK) nad cílovými hodnotami navzdory užívání maximálních nebo optimálních dávek tří antihypertenziv, včetně diuretika. Před stanovením diagnózy rezistentní hypertenze by měli praktičtí lékaři u pacientů s obtížně kontrolovatelným krevním tlakem zhodnotit přítomnost komorbidit, nedodržování farmakoterapie, hypertenzi spojenou se syndromem bílého pláště, sekundární hypertenzi a suboptimální léčbu. Pozornost by měla být zaměřena na zajištění správné techniky měření krevního tlaku v ambulanci a na jeho potvrzení pomocí domácího monitorování. Léčba rezistentní hypertenze by měla zahrnovat intervence v oblasti životního stylu založené na důkazech, zohlednění sociálních faktorů při plánování péče a individualizovaně nastavenou farmakoterapii. Dihydropyridinový blokátor kalciových kanálů, blokátor receptoru pro angiotenzin nebo inhibitor angiotenzin konvertujícího enzymu a thiazidové diuretikum by měly být součástí iniciální trojkombinace léčby. Léčba může být suboptimální, pokud nejsou použita preferovaná antihypertenziva, léky nejsou podávány v adekvátních dávkách, nejsou řešeny faktory životního stylu, komorbidity jsou léčeny nedostatečně nebo nejsou zohledněny sociální faktory.
U pacientů s rezistentní hypertenzí je preferovanou volbou ve čtvrté linii léčby antagonista mineralokortikoidních receptorů. Ostatní antihypertenziva ke zlepšení kontroly krevního tlaku by měla být zvažována s ohledem na individuální charakteristiky pacienta a v rámci sdíleného rozhodování. U pacientů, kteří nejsou schopni tolerovat farmakoterapii nebo u nichž nelze dosáhnout adekvátní kontroly krevního tlaku, je vhodné zvážit odeslání k posouzení intervenčních léčebných možností (např. renální sympatická denervace, amplifikace karotidního baroreceptoru).
Zvýšený krevní tlak (TK) postihuje téměř polovinu dospělé populace ve Spojených státech. Méně než polovina těchto osob má hypertenzi pod kontrolou, která je definována jako hodnoty TK nižší než 140/90 mm Hg.¹ Kontrola krevního tlaku může být obtížná v důsledku faktorů životního stylu, přítomnosti komorbidit, suboptimální farmakoterapie, nepravidelného dodržování léčby nebo rezistentní hypertenze. Obtížně udržovatelný krevní tlak může být způsoben faktory na straně pacienta, poskytovatele péče i organizace zdravotní péče. Rezistentní hypertenze je definována jako krevní tlak nad cílovou hodnotou navzdory užívání maximálních nebo optimálních dávek tří antihypertenziv – obvykle dlouhodobě působícího dihydropyridinového blokátoru kalciových kanálů (CCB), blokátoru receptoru pro angiotenzin (ARB) nebo inhibitoru angiotenzin konvertujícího enzymu (ACEI) a thiazidového diuretika.2,3 Prevalence rezistentní hypertenze ve Spojených státech se pohybuje mezi 12 a 15 %, zatímco v klinických studiích u dospělých je výrazně vyšší, mezi 34 a 39 %.⁴ Hodnoty uváděné v literatuře se liší v závislosti na různých definicích podle doporučení Americké kardiologické společnosti/Americké asociace pro srdce z roku 2017 a podle pokynů Mezinárodní společnosti pro hypertenzi z roku 2020.5,6
Diagnóza rezistentní hypertenze vyžaduje zhodnocení přítomnosti komorbidit a vyloučení nedodržování farmakoterapie a syndromu bílého pláště. To zahrnuje správnou techniku měření krevního tlaku, posouzení faktorů životního stylu a sociálních determinant zdraví a případně vyšetření sekundárních příčin hypertenze. Přibližně polovina pacientů, u nichž je diagnostikována rezistentní hypertenze, ve skutečnosti trpí nedodržováním léčby, hypertenzí bílého pláště nebo nesprávnou technikou měření TK a nemají pravou rezistentní hypertenzi.⁷ Klinický doporučený postup Americké akademie praktických lékařů (AAFP) z roku 2022 doporučuje, aby léčba hypertenze byla zaměřena na výsledky orientované na pacienta, přičemž cílový krevní tlak je u většiny pacientů nižší než 140/90 mm Hg.⁸
Diagnostika hypertenze
Diagnostický proces začíná zajištěním přesného měření krevního tlaku správnou technikou a provedením klinického vyšetření. Pro přesné měření krevního tlaku v ordinaci i doma by měla být použita správně padnoucí manžeta na odkrytém středu paže, která je podepřena na úrovni srdce. Pacient by měl sedět s chodidly položenými rovně na podlaze, zůstat v klidu, mlčet a odpočívat 3 až 5 minut před měřením TK. Dále by pacient alespoň 30 minut před vyšetřením neměl konzumovat kofein, nekouřit, nevykonávat fyzickou aktivitu a mít vyprázdněný močový měchýř.⁶ Opakovaná měření krevního tlaku pomocí plně automatizovaného tlakoměru v ordinaci, kdy pacient odpočívá sám v klidném prostředí, lépe odpovídají hodnotám naměřeným při ambulantním monitorování krevního tlaku než běžné rutinní měření v ordinaci.⁹ Různé faktory mohou vést k falešně zvýšenému naměřenému krevnímu tlaku.¹³
Pokyny Mezinárodní společnosti pro hypertenzi doporučují následující prahové hodnoty krevního tlaku pro diagnostiku hypertenze u dospělých: průměrné hodnoty krevního tlaku v ordinaci ≥ 140/90 mmHg, domácí měření ≥ 135/85 mmHg a 24hodinové ambulantní monitorování TK ≥ 130/80 mmHg. Potvrzení diagnózy v ordinaci vyžaduje dvě až tři měření s odstupem 1 až 4 týdnů nebo obdobně rozložená a konzistentní měření mimo ordinaci.⁶
Esenciální (primární) hypertenze je nejčastější formou vysokého krevního tlaku (> 140/90 mmHg ), která postihuje 90–95 % pacientů a nemá jednu jasnou příčinu.7 Vzniká kombinací genetických predispozic a vlivů životního stylu (stres, obezita, sůl, kouření, nedostatek pohybu). Často je bezpříznaková, ale zvyšuje riziko infarktu a cévní mozkové příhody. Léčba vyžaduje dlouhodobou změnu životosprávy a užívání léků k redukci kardiovaskulárních rizik.8
V roce 2021 doporučila US Preventive Services Task Force screening hypertenze pomocí měření krevního tlaku v ordinaci u dospělých ve věku 18 let a více, u dospělých, kteří nemají diagnostikovanou hypertenzi.¹⁴
Před zahájením léčby hypertenze by měl lékař potvrdit zvýšený krevní tlak v ambulantním prostředí.¹⁴,¹⁵ Pokud lékař předpokládá, že TK je zvýšený pouze v ordinaci (tj. syndrom bílého pláště), měl by být pacient vyzván k měření TK mimo ordinaci, ideálně pomocí 24hodinového ambulantního monitorování.⁶ Pokud to není možné, měření TK doma by mělo probíhat dvakrát denně (ráno a večer) po dobu alespoň jednoho týdne.¹⁶,¹⁷ Novější analýza však naznačuje, že měření TK dvakrát denně po dobu 4–5 dní poskytuje obdobně spolehlivé výsledky.¹⁸
Ačkoli ambulantní monitorování krevního tlaku zachycuje více dat než měření prováděná v ordinaci, neexistují jasné důkazy, že by lépe predikovalo kardiovaskulární riziko než domácí měření TK.¹⁹ Zvýšené hodnoty TK u pacienta v poloze vleže jsou silně spojeny s vyšším rizikem kardiovaskulárních příhod, což vyžaduje další výzkum.²⁰
Praktičtí lékaři by měli pacienty předem poučit o postupu při výrazně zvýšených hodnotách krevního tlaku (např. 180/110 mmHg nebo vyšších) zjištěných při domácím měření, protože tyto hodnoty jsou příčinou téměř poloviny všech návštěv pohotovostních oddělení.21 Pacient s výrazně zvýšeným krevním tlakem a příznaky, jako jsou bolest na hrudi, dušnost, silná bolest hlavy, zmatenost nebo poruchy vidění, vyžaduje urgentní vyšetření pro podezření na hypertenzní krizi.
Tab. 1. Dopady konkrétních chyb při měření krevního tlaku 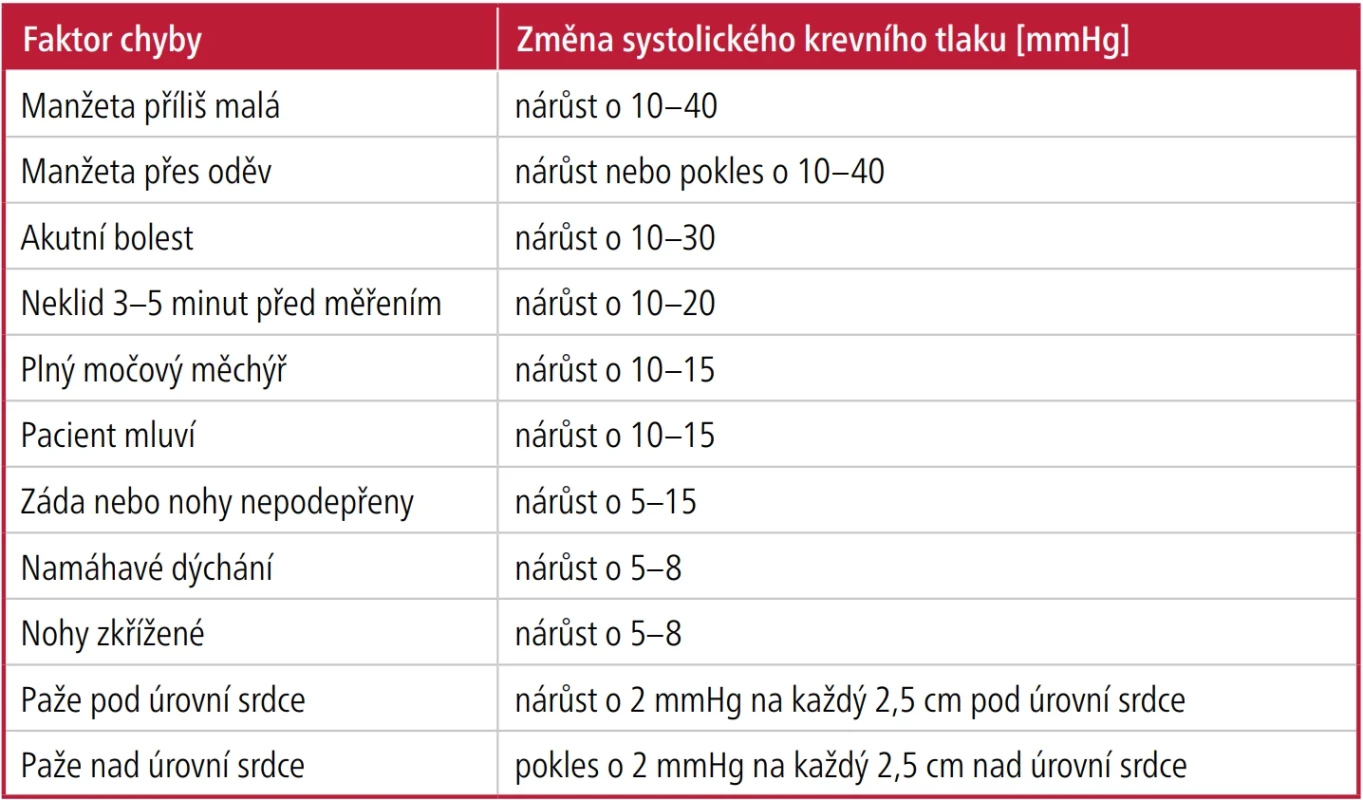
Zdroj informací: reference 9–12 Sekundární hypertenze
Až u 10 % dospělých pacientů s hypertenzí je přítomna sekundární příčina.22 Sekundární hypertenze je definována jako zvýšený krevní tlak způsobený identifikovatelnou etiologií. Pacienti s následujícími klinickými charakteristikami vyžadují důkladné vyšetření k vyloučení sekundární hypertenze: rezistentní hypertenze, náhlé zvýšení krevního tlaku po období stabilních hodnot, věk mladší než 30 let bez přítomnosti rizikových faktorů, přetrvávající těžká hypertenze (tj. krevní tlak vyšší než 180/110 mmHg) nebo poškození cílových orgánů, jako je hypertrofie levé komory nebo retinopatie.22
Komplexní přehled sekundární hypertenze a jejího vyšetřování byl již dříve publikován v časopise AFP.23 U pacientů se sekundární hypertenzí by měla být léčba primárně zaměřena na základní vyvolávající onemocnění.17
Optimalizace terapie
Než je stanovena diagnóza rezistentní hypertenze, je nutné vyloučit jiné možné příčiny nedostatečné kontroly krevního tlaku, například suboptimální léčbu. K té může dojít tehdy, pokud nejsou používána preferovaná antihypertenziva, léky jsou podávány v nedostatečných dávkách, nejsou řešeny faktory životního stylu (včetně příčin vyvolaných návykovými látkami), komorbidity nejsou adekvátně léčeny nebo nejsou rozpoznány sociální faktory.6,7
Optimální první volba farmakoterapie hypertenze zahrnuje standardní dávky blokátoru kalciového kanálu (CCB), inhibitory ACE (ACEI) nebo sartany (ARB) a thiazidové diuretikum.5 Obecně se doporučuje podávání ARB před ACEI, protože mají srovnatelnou účinnost, ale nižší výskyt nežádoucích účinků, zejména kašle a angioedému.24,25
Obvyklá dávka antihypertenziva odpovídá přibližně polovině jeho maximálně doporučené dávky. Při vyšších dávkách dochází ke zmenšujícím se přínosům pro snížení krevního tlaku, zatímco riziko nežádoucích účinků roste. Přidání léku z jiné farmakologické skupiny má obvykle větší efekt na snížení krevního tlaku než maximalizace dávky jediného léku.26 Bylo prokázáno, že přidání dalšího antihypertenziva s odlišným mechanismem účinku je pětkrát účinnější při snižování systolického krevního tlaku než zdvojnásobení dávky původního léku.26 Kombinované tablety, i když jsou používány v nižších než standardních dávkách (např. čtvrtina maximální dávky), vedou k většímu snížení krevního tlaku než standardní dávkování jednoho léku.27,28
Optimální léčebný plán se může lišit v závislosti na přidružených onemocněních, která mohou zabránit použití ideálního léku (např. angioedém při terapii ARB nebo ACEI, hypokalemie při užívání thiazidového diuretika) nebo vyžadovat použití alternativního léku (např. betablokátor a antagonista mineralokortikoidního receptoru u pacientů se srdečním selháním se sníženou ejekční frakcí). Pacientky, jež mohou otěhotnět, by měly při užívání ARB nebo ACEI používat spolehlivou antikoncepci. U pacientek, které se snaží otěhotnět nebo jsou těhotné, se jako první volba doporučuje léčba dihydropyridinovým blokátorem kalciového kanálu nebo thiazidovým diuretikem, přičemž betablokátor je považován za možnost třetí linie.30
Během celé léčby by měly být doporučovány změny životního stylu, které podporují lepší kontrolu krevního tlaku.31 Sociální rizikové faktory mohou snižovat účinnost léčby. Neléčené duševní poruchy, jako jsou úzkost nebo deprese, a poruchy užívání návykových látek mohou výrazně ovlivnit krevní tlak.6,7
Při sestavování léčebného plánu může pomoci posouzení sociálních faktorů, které ovlivňují zdraví pacienta. Léčba pak může být finančně efektivnější a umožní využít další opatření k podpoře regulace krevního tlaku.
Další medikace a zvládání rizik
Léčebný plán pro snížení krevního tlaku by měl být individuálně přizpůsoben podle přidružených onemocnění pacienta, zaznamenaných nežádoucích účinků, lékových interakcí, dostupných dat o účinnosti, cílového krevního tlaku a specifických vlastností léků (trvání účinku, frekvence podávání nebo způsobu aplikace). Antagonista mineralokortikoidního receptoru je preferovanou čtvrtou volbou u rezistentní hypertenze. Tyto léky prokázaly významné snížení krevního tlaku a dobrou celkovou snášenlivost ve srovnání s jinými možnostmi, jako jsou alfa - a betablokátory.32,33
Antagonisté mineralokortikoidních receptorů by měli být u pacientů s chronickým onemocněním ledvin ve stadiu 4 nebo 5 nebo s výchozí hodnotou sérového draslíku vyšší než 5 mEq/l (5 mmol/l) předepisováni opatrně vzhledem k riziku hyperkalemie a akutního poškození ledvin.34 Zahájení léčby přípravkem snižujícím hladinu draslíku v kombinaci s antagonistou mineralokortikoidního receptoru u této skupiny pacientů je bezpečná a účinná strategie ke snížení rizika hyperkalemie.35 U pacientů léčených spironolaktonem zůstává riziko sexuálních problémů a gynekomastie, zatímco eplerenon nabízí alternativu s nižší pravděpodobností těchto nežádoucích účinků.34
Existuje několik dalších možností léčby vysokého krevního tlaku (Tab. 2 7,36,37), například betablokátory, nedihydropyridinové blokátory kalciových kanálů, přímá vazodilatancia, alfa2-agonisté a alfablokátory. K léčbě rezistentní hypertenze byl americkým Úřadem pro kontrolu potravin a léčiv (FDA) schválen dvojitý antagonista endotelinových receptorů aprocitentan (Tryvio).38 Aprocitentan je silný vazodilatátor a může představovat alternativní léčbu pro pacienty, u kterých se při užívání antagonistů mineralokortikoidních receptorů rozvine hyperkalemie.37 Při výběru betablokátoru se historicky pro rezistentní hypertenzi upřednostňovaly karvedilol (Coreg) a labetalol díky svému dvojímu účinku jako neselektivní betablokátory a alfablokátory, přestože důkazy podporující tuto preferenci jsou omezené.39,40 Vhodnou možností u pacientů s rezistentní hypertenzí je rovněž přidání nedihydropyridinového blokátoru kalciových kanálů k dihydropyridinovému blokátoru kalciových kanálů.41 Guanfacin je preferován před klonidinem, protože je účinnější, má méně nežádoucích účinků a jeho účinek trvá déle.42,43
Tab. 2. Srovnání léků používaných u rezistentní hypertenze 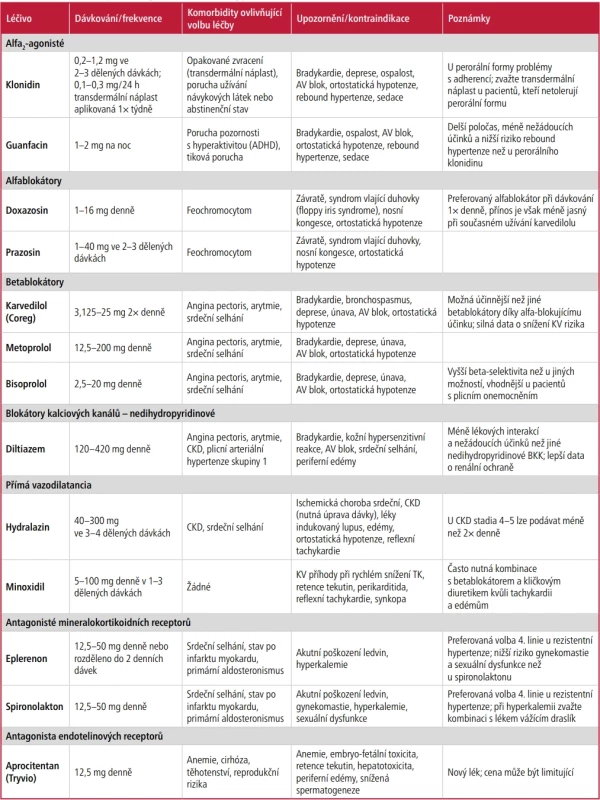
CKD = chronické onemocnění ledvin Doporučení k odborníkovi
U pacientů, kteří nemohou užívat léky nebo nedosahují dostatečné kontroly krevního tlaku, je vhodné zvážit odeslání na intervenční léčbu, například renální sympatickou denervaci nebo stimulaci baroreceptorů, s cílem léčit refrakterní hypertenzi. Refrakterní hypertenze se definuje jako nekontrolovaný krevní tlak navzdory užívání pěti nebo více léků, včetně diuretika a antagonisty mineralokortikoidního receptoru, v maximálně tolerovaných dávkách.44
Tento článek aktualizuje předchozí přehledy na toto téma od autorů Viera a Hinderliter40 a Oparil a Calhoun.45
Zdroje dat: Pro identifikaci systematických přehledů, metaanalýz a randomizovaných studií byl použit nástroj PubMed Clinical Queries. Klíčová slova pro úvodní vyhledávání zahrnovala hypertenzi, sekundární hypertenzi, obtížně kontrolovatelnou hypertenzi a rezistentní hypertenzi. Při hledání léčebných postupů zkoumaných v kontextu rezistentní hypertenze byly dále prohledány databáze Essential Evidence Plus, Cochrane, DynaMed a UpToDate. Byly konzultovány také doporučené postupy International Society of Hypertension a American College of Cardiology/American Heart Association, stejně jako předchozí články AFP o diagnostice, vyšetření a prevenci či léčbě hypertenze. K ověření dávkování, titrace a profilů nežádoucích účinků byl použit Lexicomp. Při tvorbě části o léčbě byly zohledněny demografické proměnné, jako je rasa, etnicita a pohlaví, protože hlášené míry nežádoucích reakcí se liší. Data vyhledávání: květen a červen 2024 a říjen 2025.
Článek v původním znění:
Am Fam Physician 2026;113(1):43–50.
Překlad: Jindra Moravcová
Publikováno se souhlasem AAFP.
Zdroje
1. Fryar CD, Kit B, Carroll MD, et al. Hypertension prevalence, treatment, and control among adults: Los Angeles County and the United States, 2015-2018. NCHS Health E-Stats. November 2023.
2. Calhoun DA, Jones D, Textor S, et al.; American Heart Association Professional Education Committee. Resistant hypertension: diagnosis, evaluation, and treatment: a scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research. Circulation. 2008; 117(25): e510-e526.
3. Carey RM, Sakhuja S, Calhoun DA, et al. Prevalence of apparent treatment-resistant hypertension in the United States. Hypertension. 2019; 73(2): 424-431.
4. Carey RM, Calhoun DA, Bakris GL, et al.; American Heart Association Professional/Public Education and Publications Committee of the Council on Hypertension; Council on Cardiovascular and Stroke Nursing; Council on Clinical Cardiology; Council on Genomic and Precision Medicine; Council on Peripheral Vascular Disease; Council on Quality of Care and Outcomes Research; and Stroke Council. Resistant hypertension: detection, evaluation, and management: a scientific statement from the American Heart Association. Hypertension. 2018; 72(5): e53-e90.
5. Whelton PK, Carey RM, Aronow WS, et al. 2017 ACC/AHA/AAPA/ ABC/ACPM/AGS/APhA/ASH/ASaPC/NMA/PCNA guideline for the prevention, detection, evaluation, and management of high blood pressure in adults: a report of the American College of Cardiology/ American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol. 2018; 71(19): e127-e248.
6. Unger T, Borghi C, Charchar F, et al. 2020 International Society of Hypertension global hypertension practice guidelines. Hypertension. 2020; 75(6): 1334-1357.
7. Vongpatanasin W. Resistant hypertension: a review of diagnosis and management. JAMA. 2014; 311(21): 2216-2224.
8. Coles S, Fisher L, Lin KW, et al. Blood pressure targets in adults with hypertension: a clinical practice guideline from the AAFP. Am Fam Physician. 2022; 106(6): online.
9. Roerecke M, Kaczorowski J, Myers MG. Comparing automated office blood pressure readings with other methods of blood pressure measurement for identifying patients with possible hypertension: a systematic review and meta-analysis. JAMA Intern Med. 2019; 179(3): 351-362.
10. Ishigami J, Charleston J, Miller ER III, et al. Effects of cuff size on the accuracy of blood pressure readings: the Cuff(SZ) randomized crossover trial. JAMA Intern Med. 2023; 183(10): 1061-1068.
11. Ozone S, Shaku F, Sato M, et al. Comparison of blood pressure measurements on the bare arm, over a sleeve and over a rolled-up sleeve in the elderly. Fam Pract. 2016; 33(5): 517-522.
12. Pickering TG, Hall JE, Appel LJ, et al. Recommendations for blood pressure measurement in humans and experimental animals: part 1: blood pressure measurement in humans: a statement for professionals from the Subcommittee of Professional and Public Education of the American Heart Association Council on High Blood Pressure Research. Hypertension. 2005; 45(1): 142-161.
13. Liu H, Zhao D, Sabit A, et al. Arm position and blood pressure readings: the ARMS Crossover Randomized Clinical Trial. JAMA Intern Med. 2024; 184(12): 1436-1442.
14. Krist AH, Davidson KW, Mangione CM, et al.; US Preventive Services Task Force. Screening for hypertension in adults: US Preventive Services Task Force reaffirmation recommendation statement. JAMA. 2021; 325(16): 1650-1656.
15. Guirguis-Blake JM, Evans CV, Webber EM, et al. Screening for hypertension in adults: updated evidence report and systematic review for the US Preventive Services Task Force. JAMA. 2021; 325(16): 1657-1669.
16. Muntner P, Shimbo D, Carey RM, et al. Measurement of blood pressure in humans: a scientific statement from the American Heart Association. Hypertension. 2019; 73(5): e35-e66.
17. Stergiou GS, Palatini P, Parati G, et al.; European Society of Hypertension Council and the European Society of Hypertension Working Group on Blood Pressure Monitoring and Cardiovascular Variability. 2021 European Society of Hypertension practice guidelines for office and out-of-office blood pressure measurement. J Hypertens. 2021; 39(7): 1293-1302.
18. Groenland EH, Bots ML, Visseren FLJ, et al. Number of measurement days needed for obtaining a reliable estimate of home blood pressure and hypertension status. Blood Press. 2022; 31(1): 100-108.
19. Shimbo D, Abdalla M, Falzon L, et al. Studies comparing ambulatory blood pressure and home blood pressure on cardiovascular disease and mortality outcomes: a systematic review. J Am Soc Hypertens. 2016; 10(3): 224-234.e17.
20. Giao DM, Col H, Kwapong FL, et al. Supine blood pressure and risk of cardiovascular disease and mortality. JAMA Cardiol. 2025; 10(3): 265-275.
21. Atzema CL, Wong A, Masood S, et al. The characteristics and outcomes of patients who make an emergency department visit for hypertension after use of a home or pharmacy blood pressure device. Ann Emerg Med. 2018; 72(5): 534-543.
22. Rimoldi SF, Scherrer U, Messerli FH. Secondary arterial hypertension: when, who, and how to screen? Eur Heart J. 2014; 35(19): 1245-1254.
23. Charles L, Triscott J, Dobbs B. Secondary hypertension: discovering the underlying cause. Am Fam Physician. 2017; 96(7): 453-461.
24. Chen R, Suchard MA, Krumholz HM, et al. Comparative first-line effectiveness and safety of ACE (angiotensin-converting enzyme) inhibitors and angiotensin receptor blockers: a multinational cohort study. Hypertension. 2021; 78(3): 591-603.
25. Bangalore S, Fakheri R, Toklu B, et al. Angiotensin-converting enzyme inhibitors or angiotensin receptor blockers in patients without heart failure? Insights from 254,301 patients from randomized trials. Mayo Clin Proc. 2016; 91(1): 51-60.
26. Wald DS, Law M, Morris JK, et al. Combination therapy versus monotherapy in reducing blood pressure: meta-analysis on 11,000 participants from 42 trials. Am J Med. 2009; 122(3): 290-300.
27. Chow CK, Atkins ER, Hillis GS, et al.; QUARTET Investigators. Initial treatment with a single pill containing quadruple combination of quarter doses of blood pressure medicines versus standard dose monotherapy in patients with hypertension (QUARTET): a phase 3, randomised, double-blind, active-controlled trial. Lancet. 2021; 398(10305): 1043-1052.
28. Bennett A, Chow CK, Chou M, et al. Efficacy and safety of quarter-dose blood pressure-lowering agents: a systematic review and meta-analysis of randomized controlled trials. Hypertension. 2017; 70(1): 85-93.
29. Lovegrove E, Robson J, McGettigan P. Pregnancy protection and pregnancies in women prescribed ACE inhibitors or ARBs: a cross-sectional study in primary care. Br J Gen Pract. 2020; 70(700): e778-e784.
30. Farahi N, Oluyadi F, Dotson AB. Hypertensive disorders of pregnancy. Am Fam Physician. 2024; 109(3): 251-260.
31. Lenz TL, DeSimone EM, Pomeroy JM. Implementing lifestyle medicine in hypertensive patients. US Pharm. 2011; 36(2): 44-50.
32. Chapman N, Dobson J, Wilson S, et al.; Anglo-Scandinavian Cardiac Outcomes Trial Investigators. Effect of spironolactone on blood pressure in subjects with resistant hypertension. Hypertension. 2007; 49(4): 839-845.
33. Williams B, MacDonald TM, Morant S, et al.; British Hypertension Society’s PATHWAY Studies Group. Spironolactone versus placebo, bisoprolol, and doxazosin to determine the optimal treatment for drug-resistant hypertension (PATHWAY-2): a randomised, double-blind, crossover trial. Lancet. 2015; 386(10008): 2059-2068.
34. Chung EYM, Ruospo M, Natale P, et al. Aldosterone antagonists in addition to renin angiotensin system antagonists for preventing the progression of chronic kidney disease. Cochrane Database Syst Rev. 2020; (10): CD007004.
35. Agarwal R, Rossignol P, Budden J, et al. Patiromer and spironolactone in resistant hypertension and advanced CKD: analysis of the randomized AMBER trial. Kidney360. 2021; 2(3): 425-434.
36. UpToDate Lexidrug. Accessed November 5, 2025. https:// online.lexi.com
37. Schlaich MP, Bellet M, Weber MA, et al.; PRECISION investigators. Dual endothelin antagonist aprocitentan for resistant hypertension (PRECISION): a multicentre, blinded, randomised, parallel-group, phase 3 trial. Lancet. 2022; 400(10367): 1927-1937.
38. US Food and Drug Administration. Tryvio prescribing information. March 2024. Accessed October 21, 2025. https:// www.accessdata.fda.gov/drugsatfda_docs/label/2024/217686s000lbl.pdf
39. Wong GWK, Laugerotte A, Wright JM. Blood pressure lowering efficacy of dual alpha and beta blockers for primary hypertension. Cochrane Database Syst Rev. 2015; (8): CD007449.
40. Viera AJ, Hinderliter AL. Evaluation and management of the patient with difficult-to-control or resistant hypertension. Am Fam Physician. 2009; 79(10): 863-869.
41. Alviar CL, Devarapally S, Nadkarni GN, et al. Efficacy and safety of dual calcium channel blockade for the treatment of hypertension: a meta-analysis. Am J Hypertens. 2013; 26(2): 287-297.
42. Jain AK, Hiremath A, Michael R, et al. Clonidine and guanfacine in hypertension. Clin Pharmacol Ther. 1985; 37(3): 271-276.
43. Wilson MF, Haring O, Lewin A, et al. Comparison of guanfacine versus clonidine for efficacy, safety and occurrence of withdrawal syndrome in step-2 treatment of mild to moderate essential hypertension. Am J Cardiol. 1986; 57(9): 43E-49E.
44. Acelajado MC, Hughes ZH, Oparil S, et al. Treatment of resistant and refractory hypertension. Circ Res. 2019; 124(7): 1061-1070.
45. Oparil S, Calhoun DA. Managing the patient with hard-to-control hypertension. Am Fam Physician. 1998; 57(5): 1007-1014, 1019-1020.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Úvodní slovo
- Nové registrace EMA (27)
- Rezistentní arteriální hypertenze u dospělých: diagnostika a léčba
- Komentář k článku: Rezistentní arteriální hypertenze u dospělých: diagnostika a léčba
- Pacient s metabolickým syndromem: Jak volit terapii s ohledem na cévní věk?
- Kdy nasadit evolokumab? Příklady z praxe
- Menopauza a tělesná hmotnost
- Metoprolol-sukcinát s prodlouženým uvolňováním
- Co je nového pro praktické lékaře v roce 2026
- Preventivní prohlídky v roce 2026
- MUDr. Igor Karen: „O boji za kompetence praktiků a o reformě primární péče“
- Časný záchyt karcinomu plic v praxi: současné výsledky populačního pilotního programu pohledem dat
- Profil doplňku stravy Vesvein
- Semaglutid v reálném světě: výsledky studie SCORE
- Multidisciplinární pohled: role esenciálních fosfolipidů v managementu MASLD
- Familiární hypercholesterolemie – diagnostika a léčba
- Infuzní aplikace vitaminu C u pacienta s postcovidovým syndromem
- 1. ročník Diabetologických a obezitologických dnů pro VPL ve Františkových Lázních
- Znalostní test: 2 kredity ČLK
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Preventivní prohlídky v roce 2026
- Menopauza a tělesná hmotnost
- Co je nového pro praktické lékaře v roce 2026
- Pacient s metabolickým syndromem: Jak volit terapii s ohledem na cévní věk?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



