-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Kožní změny po transplantaci ledvin – první výsledky klinického sledování
Skin Changes after Renal Transplantation: the First Results of Clinical Follow-up
The aim of our study
was to examine and follow patients after renal transplantation in the years from 2005 to 2010. These patients, due to the long-term immunosuppression, show an increased risk of skin tumors, especially, of non-melanoma skin cancer. In collaboration with transplant unit we repetitively examined 258 kidney transplant recipients including 165 males (64%) and 93 females (36%), of a mean age of 53 years, with an average time 8 years after transplantation and so the same time of immunosuppressive treatment. Most of them belonged to the phototype II and III. In spite of nephrologists and dermatologists recommendation only 33.3 % of patients used sunscreens and 20.5% clothes for photoprotection, but 45.7% of transplant recipients did not used any photoprotection. Skin tumors were diagnosed in 55 patients (21.3%): 27 squamous cell carcinomas in 23 patients (8.9%) including 13 patients with 14 carcinomas in situ (5.1%) and 60 basal cell carcinomas in 36 patients (14%). We treated actinic keratoses in 37 patients (14.3%). In 3 patients 4 malignant melanomas (1.2%) were found. We observed viral warts in 24.4% and atypical melanocytic nevi in 10.8% of cases. Statistically significant correlation of the skin cancer development and the patient’s age, the skin phototype and the length of immunosuppression was found. Only 9.3% of patients suffered from pruritus during hemodialysis treatment before transplantation. The results showed that kidney transplant recipients are at risk, especially, of non-melanoma skin cancer development and their sun photoprotection habits are insufficient. Therefore, regular dermatologic follow-up and proper education on the everyday photoprotection necessity are important.Key words:
kidney transplantion – immunosuppressive therapy – hemodialysis – skin cancer – photoprotection
Autoři: P. Cetkovská 1; H. Szakos 1; F. Šefrna 2; T. Reischig 2
Působiště autorů: Dermatovenerologická klinika FN a LFUK, Plzeň, přednosta prof. MUDr. Karel Pizinger, CSc. 1; I. interní klinika FN a LFUK, Plzeň, přednosta prof. MUDr. Martin Matějovič, Ph. D. 2
Vyšlo v časopise: Čes-slov Derm, 86, 2011, No. 1, p. 13-16
Kategorie: Klinické a laboratorní práce
Souhrn
Cílem naší studie bylo vyšetření a sledování pacientů po transplantaci ledvin v letech 2005–2010. Tito dlouhodobě imunosuprimovaní nemocní mají zvýšené riziko vzniku kožních tumorů, a to zejména nemelanomových. Ve spolupráci s transplantologickou ambulancí jsme opakovaně vyšetřili 258 pacientů po transplantaci ledvin. Z toho bylo 165 mužů (64,0 %) a 93 žen (36,0 %) průměrného věku 53 let, s průměrnou dobou po transplantaci a tedy dobou působení imunosupresiv 8 let. Nejvíce byli zastoupeni pacienti s fototypem kůže II a III. I přes poučení nefrologů a dermatologů používalo pouze 33,3 % pacientů sunscreen a 20,5 % se chránilo oděvem, kdežto 45,7 % transplantovaných uvedlo, že nepoužívají žádnou fotoprotekci. Kožní nádory jsme zjistili u 55 pacientů (21,3 %), z toho jsme diagnostikovali celkem 27 spinaliomů u 23 pacientů (8,9 %), v této skupině bylo zařazeno i 13 pacientů se 14 karcinomy in situ (5,1 %) a 60 bazaliomů u 36 pacientů (14 %). Aktinické keratózy jsme ošetřili u 37 pacientů (14,3 %). U 3 pacientů jsme našli 4 maligní melanomy (1,2 %). Mezi další kožní nálezy, které jsme u pacientů po transplantaci pozorovali, patřily virové bradavice ve 24,4 % a atypické melanocytové névy v 10,8 % případů. Statisticky významná byla závislost vzniku kožních nádorů na věku pacienta, fototypu kůže a délce působení imunosupresiv. Z dotazníků také vyplynulo, že během dialýzy před provedením transplantace si pouze 9,3 % pacientů stěžovalo na pruritus. Z výsledků vyplývá, že pacienti po transplantaci ledvin mají časté, zejména nemelanomové, kožní nádory a přitom se nedostatečně chrání před slunečním zářením. Je proto velmi důležité jejich pravidelné sledování dermatologem s náležitým poučováním o nutnosti každodenní fotoprotekce.
Klíčová slova:
transplantace ledviny – imunosupresivní léčba – hemodialýza – kožní nádory – fotoprotekceÚVOD
Transplantace ledviny je moderní léčebnou metodou selhání ledvin. Spolu s pokrokem medicíny rostou počty transplantovaných pacientů, kteří dlouhodobě užívají imunosupresivní léky k zamezení rejekce transplantovaného orgánu. S dlouhodobou imunosupresí je však spojena řada nežádoucích účinků, zejména zvýšený výskyt infekčních komplikací a neoplazií. Z nádorových onemocnění se u pacientů po transplantaci objevují nejčastěji kožní tumory (95 %), především nádory nemelanomové (NMSC, non-melanoma skin cancer) [15]. Mezi rizikové faktory pro vznik kožních novotvarů u pacientů po transplantaci patří délka a intenzita podávané imunosupresivní léčby, věk pacienta, sluneční záření a kožní fototyp [5, 11, 14].
Vzhledem ke stále častějšímu varování o vzrůstajícím výskytu kožních nádorů u pacientů po orgánových transplantacích [1, 3, 7, 18] sledujeme v rámci výzkumného záměru na Dermatovenerologické klinice FN Plzeň spolu s transplantologickou ambulancí I. interní kliniky pacienty po transplantaci ledviny.
Cíle projektu
- Vyhledávání prekanceróz a kožních tumorů u pacientů po transplantaci ledviny, popř. chirurgická excize a histologické vyšetření.
- Vyjádření vlivu délky užívání imunosupresiv, věku pacienta a kožního fototypu na vznik kožních nádorů.
- Zjištění rizikového chování ve vztahu ke slunečnímu záření a způsob fotoprotekce po transplantaci.
- Pravidelné sledování pacientů po orgánové transplantaci dermatologem.
METODY
Studie zahrnovala sepsání dotazníku, klinické vyšetření, případně byla provedena excize podezřelého kožního projevu a histologické vyšetření. Pacienti byli sledováni v ročních intervalech, v případě nutnosti byly termíny kontrol zkráceny.
Charakteristika souboru
Celkem jsme v 5letém období (od června 2005 do května 2010) sledovali 258 pacientů po transplantaci ledvin, z toho 165 mužů (64 %) a 93 žen (36 %). Věkový průměr byl 53 let. Všichni pacienti byli bílé rasy. Nejvíce byli zastoupeni pacienti s kožním fototypem III (55 %), fototyp II mělo 29 %, fototyp IV 12,8 %, a nejméně fototyp I (2,3 %) – tabulka 1. Průměrná délka trvání dialýzy před transplantací byla 23 měsíců. Třicet pacientů bylo transplantováno 2 - a vícekrát. V průběhu našeho sledování zemřelo 10 pacientů, k selhání transplantované ledviny došlo u 18 pacientů.
Tab. 1. Charakteristika souboru pacientů 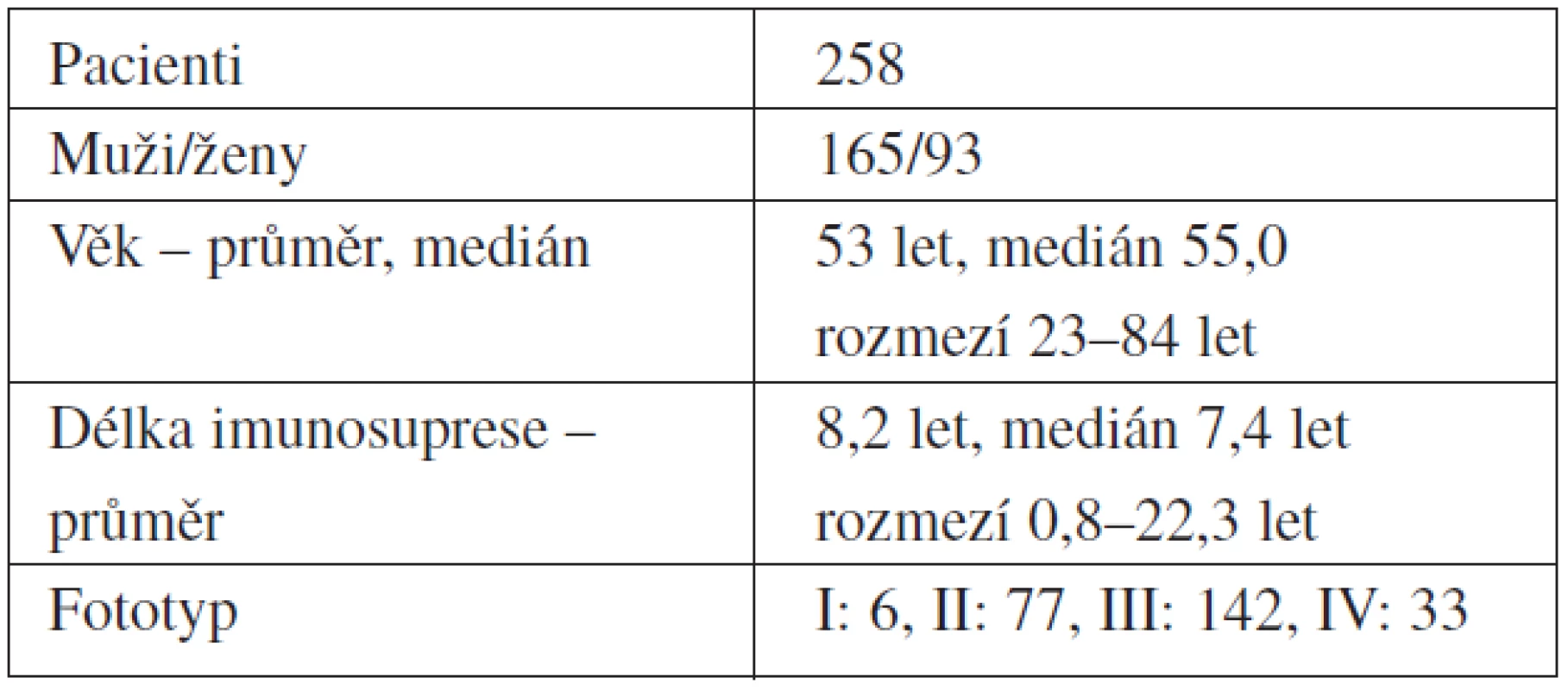
Průběh vyšetření
Vyšetření probíhalo většinou v den plánované kontroly v transplantologické poradně, odkud byli pacienti odesíláni do ambulance kožní kliniky. Součástí klinického vyšetření byl pohovor s pacientem, sepsání dotazníku, popř. dermatoskopické vyšetření. Při klinickém nálezu kožního nádoru byla provedena chirurgická excize a histologické vyšetření na našem pracovišti, někdy však pacienti museli být odesláni k excizi na spádovou chirurgickou ambulanci. Aktinické keratózy byly ošetřeny kryalizací.
Dotazník
Obsahem dotazníku byly základní demografické údaje pacientů, údaje o případném trvání dialýzy před transplantací, o přítomnosti kožních dermatóz či pruritu v předtransplantačním období. Dále byla v dotazníku zaznamenána imunosupresivní léčba, možné nežádoucí účinky během podávaní imunosupresiv, údaje o kožním fototypu, pobytu na slunci a způsobu používané fotoprotekce pacientů.
Následovaly otázky ohledně výskytu a případné terapie virových bradavic, aktinických keratóz, atypických névů, bazaliomů, spinaliomů a jiných kožních novotvarů, popř. dalších kožních změn.
VÝSLEDKY
Z celkového počtu vyšetřených pacientů byly nalezeny kožní tumory u 55 pacientů (21,3 %), z nichž někteří měli více typů a počtů kožních nádorů. Bazocelulární karcinom mělo 36 pacientů (14 %), a to i vícečetně, takže celkem jsme zjistili 60 bazaliomů. Spinocelulární karcinom mělo 23 pacientů (8,9 %), u kterých jsme našli celkem 27 nádorů. Mezi ně jsme zařadili i 14 karcinomů in situ (morbus Bowen) u 5,1 % pacientů. Aktinické keratózy jsme ošetřili u 37 pacientů (14,3 %). Čtyři maligní melanomy byly nalezeny u 3 pacientů (1,2 %) – tabulka 2. Jiné, v literatuře uváděné, malignity jako Kaposiho sarkom, karcinom z Merkelových buněk a potransplantační lymfoproliferativní onemocnění jsme v našem souboru nezjistili. Z dalších kožních změn jsme pozorovali časté virové bradavice u 24,4 % a atypické melanocytové névy u 10,8 % transplantovaných.
Tab. 2. Přehled zjištěných nádorů v souboru 258 pacientů po transplantaci 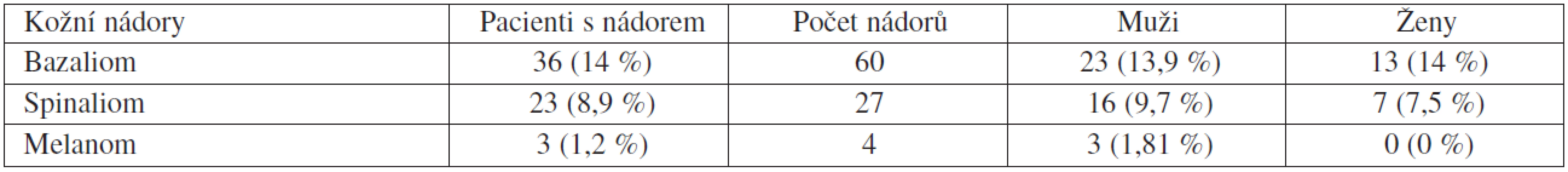
Vliv sledovaných veličin na vznik kožních nádorů byl prověřen jednak monofaktoriální analýzou (Wilcoxonův test, chí-kvadrát test) a jednak multifaktoriální analýzou (logistická regrese – metoda step wise). Monofaktoriální analýzou byly zjištěny souvislosti vzniku kožních nádorů s věkem, dobou od transplantace a fototypem kůže (tab. 3 a 4). Zvýšený výskyt počtu nádorů ve skupině pacientů s fototypem I a II byl statisticky významný, na 5% hladině významnosti (p = 1,7%). Dříve častá kombinace imunosupresiv (cyklosporin, azathioprin a prednison) byla ve většině případů spojena s výskytem NMSC.
Tab. 3. Výskyt tumorů ve vztahu k věku pacienta a délce imunosuprese (Wilcoxonův test nepárový) 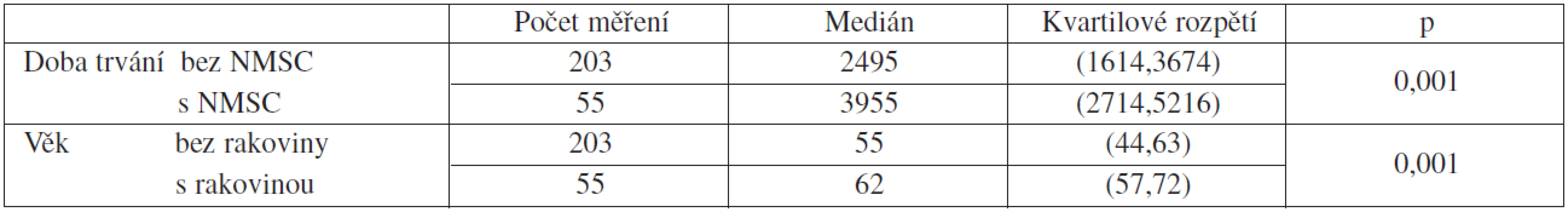
Tab. 4. Vztah fototypů kůže a výskytu NMSC* 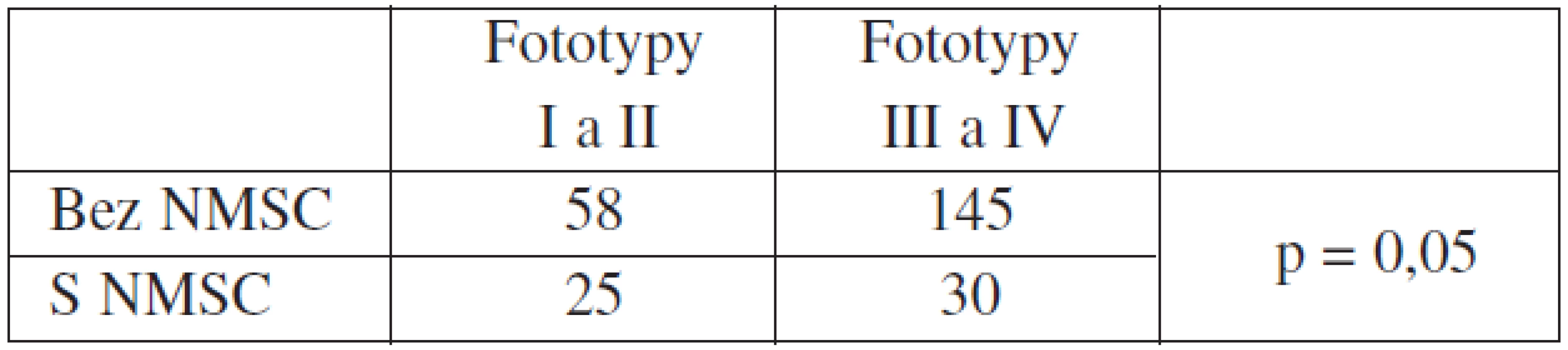
*Souvislost ověřena chí-kvadrát testem. Na slunci se běžně pohybovalo 43,2 % pacientů. Sunscreen používalo pouze 33,3 % transplantovaných, oděvem se chránilo 20,5 % pacientů, 1 pacient se vyhýbal slunci pobytem v místnosti, avšak 45,7 % neuvedlo žádný způsob fotoprotekce.
Průměrná doba peritoneální či klasické dialýzy před provedením transplantace byla 23 měsíců; ale během dialýzy pouze 9,3 % pacientů udávalo pruritus, z jiných obtíží si stěžovali na ekzém, bradavice a výpad vlasů.
DISKUSE
Nejčastější maligní kožní nádory, pozorované po orgánových transplantacích, jsou tzv. nemelanomové kožní nádory, jako je spinocelulární karcinom, jehož výskyt se udává až 60–100krát vyšší než u normální populace, a bazocelulární karcinom s 10krát vyšším výskytem. V Evropě se uvádí incidence kožní rakoviny po transplantaci solidních orgánů 10–15%, v Austrálii dokonce až 45 % transplantovaných pacientů bude mít nádory kůže do 10 let po transplantaci [6]. Nemelanomové nádory se objevují již za 2–3 roky po transplantaci a v mladším věku než u zdravých lidí. Také výskyt melanomu bývá až 4krát vyšší a podobně se najde více melanocytových atypických névů [7, 10]. V souladu se zahraniční literaturou jsme také zjistili vyšší výskyt kožních nádorů s celkovým počtem nově zjištěných 87 NMSC v souboru 258 příjemců transplantované ledviny v porovnání s údaji ročenky ÚZIS z roku 2010, kdy v České republice je počet nových případů NMSC 192/100 000 mužů a 171/100 000 žen v roce 2007.
Poměr výskytu spinocelulárního karcinomu a bazaliomu je obrácený u transplantovaných oproti normální populaci [2]. Také v naší studii, pokud budou do skupiny spinocelulárního karcinomu zařazeny i aktinické keratózy a Bowenova nemoc, se stává spinaliom i se svými intraepiteliálními formami nejčastějším kožním tumorem u pacientů po transplantaci ledviny. Určitým omezením v přesné interpretaci těchto výsledků je, že u aktinických keratóz a u několika tumorů, kdy nemocní byli ošetřeni na jiném pracovišti, byla diagnóza stanovena pouze klinicky bez přesného histopatologického vyšetření.
S délkou a intenzitou podávané imunosupresivní léčby se zvyšuje výskyt kožních nádorů na podkladě přímého kancerogenního účinku a dlouhodobého narušení imunitní kontroly. Jako nejvíce riziková se uvádí dříve běžně používaná kombinace azathioprinu, cyklosporinu a kortikosteroidů, což potvrzuje i naše pozorování. Limitací našich výsledků je však pouhé průřezové zjištění aktuální imunosuprese v době stanovení diagnózy tumoru, takže v případě této kombinace léčiv šlo spíše o skupinu pacientů léčených nejdéle imunosupresivy. Ochranný vliv před rozvojem kožních malignit se prokazuje u sirolimu [12, 17], ale vzhledem k nízkým počtům léčených pacientů, krátké době podávání nových léčiv a chybění kontrolního souboru nemocných není zatím možné dospět ke statisticky významným závěrům.
K dalším rizikovým faktorům patří věk pacienta v době transplantace a zejména světlý fototyp kůže a vystavování se slunečnímu záření [14, 16]. Jak věk pacienta, tak světlý fototyp kůže souvisely statisticky významně se zvýšeným výskytem kožních nádorů. Překvapivý byl počet nemocných, kteří se i přes opakovaná varování nadále po transplantaci vystavovali slunečnímu záření a nepoužívali žádná fotoprotektiva. I ti pacienti, kteří udali, že se neopalují, mívali pravidelně opálený obličej a hřbety rukou při kontrolách. V našem souboru jsme nezjistili statisticky významnou závislost výskytu kožních nádorů na nedostatečné ochraně před sluncem.
Významnou roli dále hraje infekce lidskými papilloma viry, zejména beta typy, proto přítomnost bradavic a keratotických lézí může upozornit na vyšší riziko vzniku spinocelulárního karcinomu u transplantovaného pacienta [6, 13]. Také naši pacienti měli četné virové bradavice.
Řada námi sledovaných pacientů měla pak další kožní potíže, někteří již během dialýzy před transplantací. Zaznamenali jsme běžné mykotické, herpetické a bakteriální infekce, nežádoucí kožní lékové reakce jako steroidní akné, fotosenzitivitu při léčbě azathioprinem, blokátory kalciových kanálů, hyperplazie mazových žláz a hypertrichózu při léčbě cyklosporinem [4], folikulitidy způsobené sirolimem [9]. Zajímavý byl anamnestický údaj o nízkém procentu pacientů trpících pruritem v porovnání s literárními údaji [2] a s naším předchozím sdělením, kdy si na svědění kůže stěžovalo celkem 58 % dialyzovaných pacientů [8].
ZÁVĚR
Na základě výsledků našeho sledování vzhledem k častému výskytu kožních změn a vysokému riziku vzniku kožních maligních nádorů u transplantovaných pacientů je nezbytné pravidelné sledování pacientů po transplantaci dermatologem a jejich neustálé poučování o nutnosti kvalitní každodenní fotoprotekce.
Podpořeno výzkumným záměrem Univerzity Karlovy v Praze MSM0021620819.
Do redakce došlo dne 2. 9. 2010.
Kontaktní adresa:
Doc. MUDr. Petra Cetkovská, Ph.D.
Dermatovenerologická klinika FN a LFUK
Dr. E. Beneše 13
305 99 Plzeň
e-mail: cetkovska@fnplzen.cz
Zdroje
1. CETKOVSKÁ, P. Dermatologie v transplantační medicíně. Čes-slov Derm, 2007, 82, 6, p. 317–327.
2. CETKOVSKÁ, P., PIZINGER, K., ŠTORK, J. Kožní změny u interních onemocnění. Praha: Grada, 2010, 240 p.
3. CALLEN, J. P., JORIZZO, J. L. (Eds.) Dermatological signs of internal diseases. 3rd ed. Spain : Elsevier Science, 2003, 374 p.
4. ENGEL, F., ELLERO, B., WOEHL-JEAGLE, M. L., CRIBIER, B. Diffuse sebaceous hyperplasia of face induced by cyclosporine. Ann. Dermatol. Venereol., 2005, 132, 4, p. 342–345.
5. HO, W. L., MURPHY, G. M. Update on the pathogenesis of post-transplant skin cancer in renal transplant recipients. Br. J. Dermatol., 2008, 158, 9, p. 217–224.
6. HOFBAUER, G. F. L., BOUWES BAVINCK, J. N., EUVRARD, S. Organ transplantation and skin cancer: basic problems and new perspectives. Experimental Dermatol., 2010, 19, p. 473–482.
7. KELLER, B., BRAATHEN, L. R., MARTI, H. P., HUNGER, R. E. Skin cancers in renal transplant recipients: A description of the renal transplant cohort in Bern. Swiss Med. Wkly, 2010, early online.
8. KUMPOVÁ, M., CETKOVSKÁ, P., OPATRNÁ, S. Kožní nálezy u dialyzovaných pacientů s chronickým selháním ledvin. Čes-slov Derm, 2008, 83, p. 259–264.
9. MAHÉ, E., MORELON, E., LECHATON, S. et al. Acne in recipients of renal transplantation treated with sirolimus: clinical, microbiologic, histologic, therapeutic and pathogenic aspects. J. Am. Acad. Dermatol., 2006, 55, p.139–142.
10. MIRE, L. L., HOLLOWOOD, K., GRAY, D., BORDEA, C., WOJNAROVSKA, F., Melanomas in renal organ recipients. Br. J. Dermatol., 2006, 154, 3, p. 472–477.
11. OTLEY, C. C., CHERIKH, W. S., SALASCHE, S. J. et al. Skin cancer in organ transplant recipients. J. Am. Acad. Dermatol., 2005, 53, p. 783–790.
12. STALLONE, G., SCHENA, A., INFANTE, B. et al. Sirolimus for Kaposi´s sarcoma in renal transplant recipients. N. Engl. J. Med., 2005, 352, p. 1317–1323.
13. TAN, H. H., GOH, C.H. L. Viral infections affecting the skin in organ transplant recipients: epidemiology and current management strategy. Am. J. Clin. Dermatol., 2006, 7, 1, p. 13–29.
14. TERHORST, D., DRECOLL, U., STOCKFLETH, E. Organ transplant recipients and skin cancer: assesment of risk factors with focus on sun exposure. Br. J. Dermatol., 2009, 161, suppl.3, p. 85–89.
15. ULRICH, C., KANITAKIS, J., STOCKFLETH, E., EUVRARD, S. Skin cancer in organ transplant recipient-Where do we stand today? Am. J. Transplant., 2008, 8, p. 2192–2198.
16. ULRICH, C., JURGENSEN, J. S., STOCKFLETH, E. et al. Prevention of non-melanoma skin cancer in organ transplant patiens by regular use of sunscreen. Br. J. Dermatol., 2009, 161, suppl. 3, p. 78–84.
17. VIKLICKÝ, O. Imunosuprese po transplantaci ledviny. Klinická farmakologie a farmacie, 2010, 24, p. 98–102.
18. WISGERHOF, H. C., EDELBROEK, J. R. J., DE FIJTER, J. W., FELTKAMP, M. C. W., WILLEMZE, R., BOUWES BAVINCK, J. N. Trends of skin diseases in organ-transplant recipients transplanted between 1966 and 2006: a cohort study with follow-up between 1994 and 2006. Br. J. Dermatol., 2009, 162, 2, p. 390–396.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2011 Číslo 1- Daivobet gel – lékový profil
- Komplementární mechanismus účinku analog vitaminu D a topických kortikosteroidů v léčbě ložiskové psoriázy
- V patogenezi psoriázy jde o víc než jen o IL-17A
- Selektivní inhibitor IL-23 risankizumab: nejnovější posila v biologické léčbě psoriázy
-
Všechny články tohoto čísla
- DOŠKOLOVÁNÍ LÉKAŘŮ – KONTROLNÍ TEST
- Kožní změny po transplantaci ledvin – první výsledky klinického sledování
- Úspěšná léčba těžké formy hidradenitis suppurativa pomocí adalimumabu
- Vznik autoimunitní hepatitidy v průběhu léčby psoriázy infiximabem – popis případu
- Klinický prípad: Tuhý belavý uzol v skrotálnej koži
- Evropa a my
- Diagnosticky cenné cévy
- Klinicko-patologické aspekty tzv. pendulujúceho mäkkého fibrómu
- Aktuální informace a zpráva z venerologické sekce ČDS a Národní referenční laboratoře pro syfilis
- Zápis ze schůze výboru ČDS konané dne 9. září 2010
- Hidradenitis suppurativa
- Zápis ze schůze výboru ČDS konané dne 21. října 2010
- Zápis ze schůze výboru ČDS konané dne 2. prosince 2010
- Zápis ze schůze výboru ČDS konané dne 13. ledna 2011
- Zápisnica zo zasadnutia výboru Slovenskej dermatovenerologickej spoločnosti dňa 10. 12. 2010
- K významnému životnímu jubileu prof. MUDr. Věry Semrádové, CSc.
- Sedmdesátiny profesora MUDr. Vladimíra Resla, CSc.
- Odborné akce v roce 2011
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Úspěšná léčba těžké formy hidradenitis suppurativa pomocí adalimumabu
- Hidradenitis suppurativa
- Klinicko-patologické aspekty tzv. pendulujúceho mäkkého fibrómu
- Vznik autoimunitní hepatitidy v průběhu léčby psoriázy infiximabem – popis případu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



