-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Role tru-cut biopsie v managementu myometrálních lézí
Role of tru-cut bio psy in the management of myometrial lesions
The aim of this article was to summarize current knowledge regarding ultrasound-guided tru-cut biopsy, with a focus on its applicability in preoperative diagnosis of myometrial lesions. Tru-cut biopsy is used in gynecologic oncology for the management of pelvic and abdominal tumors; however, its application in the diagnostic algorithm for uterine tumors has been validated by only a limited number of studies. Nevertheless, this literature review highlights that tru-cut biopsy of uterine smooth muscle lesions demonstrates high sample adequacy for histological examination, diagnostic accuracy, and a low complication rate. Leiomyomas are among the most common benign uterine tumors, whereas uterine sarcomas are rare and aggressive malignancies. Symptoms of these conditions do not differ significantly. Their differentiation relies on imaging methods such as ultrasonography and magnetic resonance imaging. However, distinguishing between benign and malignant tumors remains challenging, as criteria for differentiating benign and malignant lesions using these imaging methods have not yet been sufficiently validated. Incorporating tru-cut biopsy into the standard diagnostic algorithm for uterine tumors could provide valuable insights into the oncological nature of atypical tumors on ultrasonography or magnetic resonance imaging, leading to optimized and personalized treatment strategies for each patient.
Keywords:
Biopsy – differential diagnosis – Leiomyoma – sarcoma – uterine neoplasms
Autoři: A. Richtárová; K. Hlinecká; Z. Lisá; V. Lukavec; V. Vaisová; M. Mára
Působiště autorů: Klinika gynekologie, porodnictví a neonatologie 1. LF UK a VFN v Praze
Vyšlo v časopise: Ceska Gynekol 2025; 90(4): 328-332
Kategorie: Přehledová práce
doi: https://doi.org/10.48095/cccg2025328Souhrn
Cílem této práce bylo shrnout dosavadní znalosti týkající se ultrazvukem navigované tru-cut biopsie, a to zejména se zaměřením na její využitelnost v předoperační diagnostice lézí myometria. Tru-cut biopsie je využívána v gynekologické onkologii v rámci managementu pánevních a abdominálních tumorů, její použití v diagnostickém algoritmu tumorů dělohy bylo ověřeno pouze minimem prací. Tento literární přehled však poukazuje na to, že tru-cut biopsie lézí děložní svaloviny vykazuje vysokou výtěžnost vzorku k histologickému vyšetření, diagnostickou přesnost a nízkou míru komplikací. Leiomyomy patří mezi nejčastější benigní nádory dělohy, děložní sarkomy jsou oproti tomu velmi vzácné a agresivní tumory. Příznaky těchto onemocnění se od sebe neliší. Diferenciace mezi těmito dvěma patologiemi se opírá o zobrazovací metody, ultrasonografii a magnetickou rezonanci. Rozlišení mezi benigními a maligními tumory dělohy však zůstává obtížné, neboť doposud nebyla dostatečně validována kritéria odlišující benigní a maligní léze s použitím výše zmíněných zobrazovacích metod. Zavedení tru-cut biopsie do standardního diagnostického algoritmu děložních tumorů by přineslo cennou informaci o onkologické povaze zejména atypických tumorů dle ultrasonografie či magnetické rezonance a vedlo by k optimalizaci a personalizaci léčebného postupu každé pacientky.
Klíčová slova:
Biopsie – diferenciální diagnostika – Leiomyom – sarkom – tumory dělohy
Úvod
Leiomyomy patří mezi nejčastější benigní onemocnění děložní svaloviny a klinicky se projevují až u 20–70 % žen ve fertilním věku [1,2]. Oproti tomu děložní sarkomy jsou vzácné, agresivní gynekologické nádory se špatnou prognózou a incidencí 0,8 na 100 000 žen, představující 1–2 % všech zhoubných nádorů dělohy [3]. Mimo to dělohu postihuje řada dalších myometrálních patologií, mezi něž patří adenomyóza, adenomatoidní nádor dělohy nebo tzv. STUMP (smooth-muscle tumors with uncertain malignant potential – hladkosvalové nádory děložní s nejistým maligním potenciálem) nádory, které jsou charakterizovány zvýšeným počtem mitóz, jadernými atypiemi a/nebo nekrózou nejasného typu a jejichž onkologická povaha je nejistá [4].
Klinické známky těchto onemocnění jsou obdobné, vč. někdy asymptomatických průběhů. Patří mezi ně abnormální děložní krvácení s rozvojem sekundární anemie, bolesti či pocity tlaku v podbřišku, zvětšení dělohy při palpačním vaginálním vyšetření, případně neplodnost. Diagnostika se tak opírá o zobrazovací metody. Modalita první volby je ultrasonografie (US), která by při vyjádření podezření na děložní malignitu měla být doplněna magnetickou rezonancí (MR) [5]. Přestože jsou u obou těchto vyšetření popsány specifické markery zvyšující suspekci pro zhoubný nález, nevykazují tyto metody dostatečnou senzitivitu a specifitu a doposud nebyly dostatečně validovány [6–11]. Zejména rozlišení mezi benigními regresivně změněnými leiomyomy a zhoubnými leiomyosarkomy je náročné [12]. Definitivní závěr o nezhoubném charakteru konkrétního nálezu může být vysloven až na základě výsledku definitivní histologie [13].
Riziko náhodně zjištěného sarkomu u žen podstupujících laparoskopickou myomektomii nebo hysterektomii z benigní indikace se podle literatury pohybuje mezi 0,12 a 2,3 % [14]. Vzhledem k agresivitě této skupiny tumorů a možnosti diseminace nádoru při laparoskopické enukleaci a morcelaci, a tím dalšímu zhoršení prognózy pacientky, je včasná a přesná diagnostika již před operací klíčová [15,16]. Dle aktuálního doporučení Evropské společnosti gynekologické onkologie (ESGO – European Society of Gynaecological Oncology) je u výkonu s plánovanou power morcelací děložního tumoru nutno kromě povinného US vyšetření doplnit předoperační biopsii endometria s hysteroskopií [17]. Tento přístup má však svá omezení, neboť endometriální biopsie se nezaměřuje na myometrální léze a má nízkou míru detekce děložních sarkomů [18].
Jehlová biopsie je v gynekologické onkologii již dobře zavedenou technikou, která hraje zásadní roli při rozlišování maligních a benigních pánevních nádorů a nastavení adekvátního individualizovaného léčebného postupu [19–21].
Cílem tohoto článku je shrnout dosavadní roli a možnosti klinického uplat - nění tru-cut biopsie (TCB) jako doplňkové diagnostické metody v předoperač - ním managementu pacientek s lézí myometria.
Tru-cut biopsie v onkogynekologii
Ultrazvukem navigovaná TCB je minimálně invazivní metoda k získání vzorků tkáně k histopatologické analýze, která je dlouhodobě běžně používaná u nádorů negynekologické etiologie, jako je např. karcinom prsu či prostaty [22,23]. V posledních letech bylo také mnoha studiemi potvrzeno její uplatnění v gynekologické onkologii, a to k diagnostice a nastavení adekvátního managementu u pacientek s pánevními či abdominálními tumory, zejména k odlišení jejich primární ovariální etiologie, metastatické neovariální etiologie či k histologickému potvrzení rekurence onemocnění [19–21]. V prospektivní studii týmu prof. Fischerové byla 86 pacientkám odebrána ultrazvukem navigovaná TCB z pánevního nádoru (54,6 %), z peritoneálních viscerálních či parietálních metastáz (31,4 %) nebo z omentálního koláče (14 %). Vzorky byly získány transvaginálně (53,5 %), nebo transabdominálně (46,5 %) a diagnostická přesnost TCB dosáhla 97,7 % (95% CI 91,85–99,72 %) [21]. Verschuere et al. ve své studii udávají odběr adekvátního vzorku k histopatologické analýze u pacientek s indikovanou TCB pro podezření na diseminované onemocnění nebo recidivu onemocnění v 84,3 % případů. Ve chvíli, kdy byly k analýze odebrány vzorky dva, zvýšila se adekvátnost vzorku na více než 95 %. Při porovnání definitivní histologie z operace a histologie z TCB byla diagnostická přesnost 97,2 % [20]. Tyto výsledky byly ověřeny řadou dalších retrospektivních studií, které potvrzují, že TCB je spolehlivá diagnostická metoda s dostatečnou adekvátností velikosti vzorku k histologické i imunohistochemické analýze a s vysokou přesností histologické diagnózy [19,24–27].
Je prokázáno, že TCB je bezpečná metoda s nízkou mírou komplikací, která se v literatuře pohybuje mezi 1,0 a 4,8 % [19,20,26,27]. Tyto komplikace jsou obecně nezávažné a dobře zvládnutelné. Nejčastěji je při použití preferovaného transvaginálního přístupu u pacientek popisováno vaginální krvácení v místě vpichu jehly po odběru biopsie, které ve většině případů odezní spontánně, případně po zavedení vaginální tamponády [19,20]. Asp et al. ve své studii popisují infekční komplikace u čtyř pacientek ze 300, kdy došlo k lokální infekci či ke vzniku pánevního abscesu a všechny případy byly zvládnuty konzervativně za použití intravenózní antibiotické terapie [26]. Závažné komplikace, jako je peritoneální krvácení vyžadující chirurgickou intervenci, byly mimořádně vzácné a obvykle souvisely s již preexistujícími stavy, jako je trombocytopenie. K minimalizaci rizika těchto komplikací by každé pacientce měl být před odběrem TCB zkontrolován krevní obraz a parametry krevní srážlivosti [21,27]. TCB je obecně pacientkami dobře tolerována a odběr nevyžaduje anestezii ani hospitalizaci. Bolest, kterou část pacientek při výkonu či po něm udává, odeznívá ihned spontánně, případně k jejímu tlumení stačí jednorázové podání perorálních analgetik [19].
Tru-cut biopsie lézí myometria
Překvapivě malé množství studií se zaměřilo na možnosti využití předoperační TCB v diagnostice patologií děložní svaloviny. Patolog se při vyhodnocování vzorku myomu zaměřuje zejména na přítomnost buněčných atypií, koagulační nekrózy a mitotický index [13,28]. Mittal a Joutovsky uvádějí, že až u 50 % leiomyosarkomů lze zaznamenat spektrum morfologických a imunohistochemických změn, od benigních po maligní [29]. Jedním z možných problémů TCB tedy je zajištění reprezentativního vzorku k histopatologické analýze u takto heterogenních tumorů [11]. Kawamura et al. ve své retrospektivní práci ověřil proveditelnost jehlové biopsie u myometrálních lézí, kdy bylo odebráno dostatečné množství tkáně k histologické analýze u 311 z celkových 312 pacientek zařazených do studie. Tato studie však dále nerozpracovala porovnání histologického výsledku z TCB s definitivní histologií z operace, a nevyjádřila se tedy k přesnosti této metody. Odběr TCB byl v této studii zatížen minimem komplikací, a to pouze krvácením, které bylo vždy řešeno konzervativně [30]. V další retrospektivní studii byla TCB odebrána 63 pacientkám se suspekcí na myometrální malignitu dle MR vyšetření. Pouze 38 z těchto pacientek podstoupilo operační výkon, který umožnil porovnání histologie z TCB s histologií definitivní. Senzitivita a specificita bioptické diagnózy byla 91,7 % a 100 %. Pozitivní prediktivní hodnota biopsie byla 100 % a negativní prediktivní hodnota 96,2 %. V rámci této studie bylo 24 pacientek s benigním histologickým výsledkem z TCB ve smyslu konvenčního leiomyomu pouze sledováno. Kontrolní US vyšetření bylo prováděno každé 3 měsíce. Těchto 24 pacientek nemělo žádné známky děložní malignity během následných kontrol. I v rámci této studie bylo zaznamenáno pouze minimum komplikací, a to dva případy infekce vyžadující chirurgickou intervenci. Obě pacientky však měly pokročilý, rozpadající se, výrazně nekrotický děložní sarkom [31]. V jediné prospektivní studii hodnotící přesnost jehlové biopsie bylo prospektivně zařazeno 34 pacientek s podezřením na leiomyosarkom dle MR. V této studii bylo dosaženo 100% adekvátnosti vzorku s diagnostickou přesností 94 %. Po začlenění array-komparativní genomové hybridizace do diagnostického procesu se navíc přesnost dále zvýšila na 100 %. Nevýhodou této studie je, že k odběru tkáně byl zvolen perkutánní přístup [32].
Obr. 1. Jednotlivé součásti bioptického systému, zleva doprava: vaginální ultrazvuková sonda, nástavec k ukotvení a směřování bioptické jehly na sondu, bioptické dělo, bioptická jehla. 
Fig. 1. Individual components of the biopsy system, from left to right: vaginal ultrasound probe, attachment for securing and guiding the biopsy needle on the probe, biopsy gun, biopsy needle. Obr. 2. Zkompletovaný systém k provedení tru-cut biopsie. 
Fig. 2. Assembled system for performing a tru-cut biopsy. Provedení tru-cut biopsie
Tru-cut biopsie se standardně provádí ambulantně bez nutnosti anestezie v litotomické poloze pomocí automatického bioptického děla a jednorázové jehly o průměru 18 mm pod US kontrolou (obr. 1, 2). Nevyžaduje žádnou speciální přípravu pacientky či lačnění [21,30,31]. Vhodný je odběr minimálně dvou vzorků tkáně z popsaného atypického nádoru [20]. Pokud to lokalizace léze a anatomické poměry umožňují, je vždy upřednostněn transcervikální přístup bez přerušení kontinuity perimetria, a to z důvodu eliminace možného rozsevu buněk tumoru v případě malignity [11]. Stukan et al. popisují přístup skrze cervikální kanál a dutinu děložní pod US kontrolou abdominální sondou. Tento přístup však naráží na limity vycházející ze zafixování bioptického systému právě kanálem děložního hrdla. Tím dochází k značnému omezení manévrovacího prostoru a omezení možnosti nastavení bioptického děla do úhlů nutných pro odběr tkáně dle lokalizace tumoru v děložní stěně [33]. Na základě našich zkušeností je vhodnější využití vaginální US sondy a postačuje průchod stromatem cervixu, ne nutně cervikálním kanálem, kdy se stále pohybujeme pouze v děložní či cervikální svalovině bez rizika rozsevu potenciálně maligních buněk. Pokud transcervikální přístup oběma výše popsanými metodami nelze provést, je dle naší expertízy v indikovaných případech přijatelný i transvaginální přístup přes poševní klenbu (obr. 3).
Obr. 3. Ultrazvukem navigovaná transcervikální tru-cut biopsie – jehla viditelná kompletně uvnitř myometrální léze. 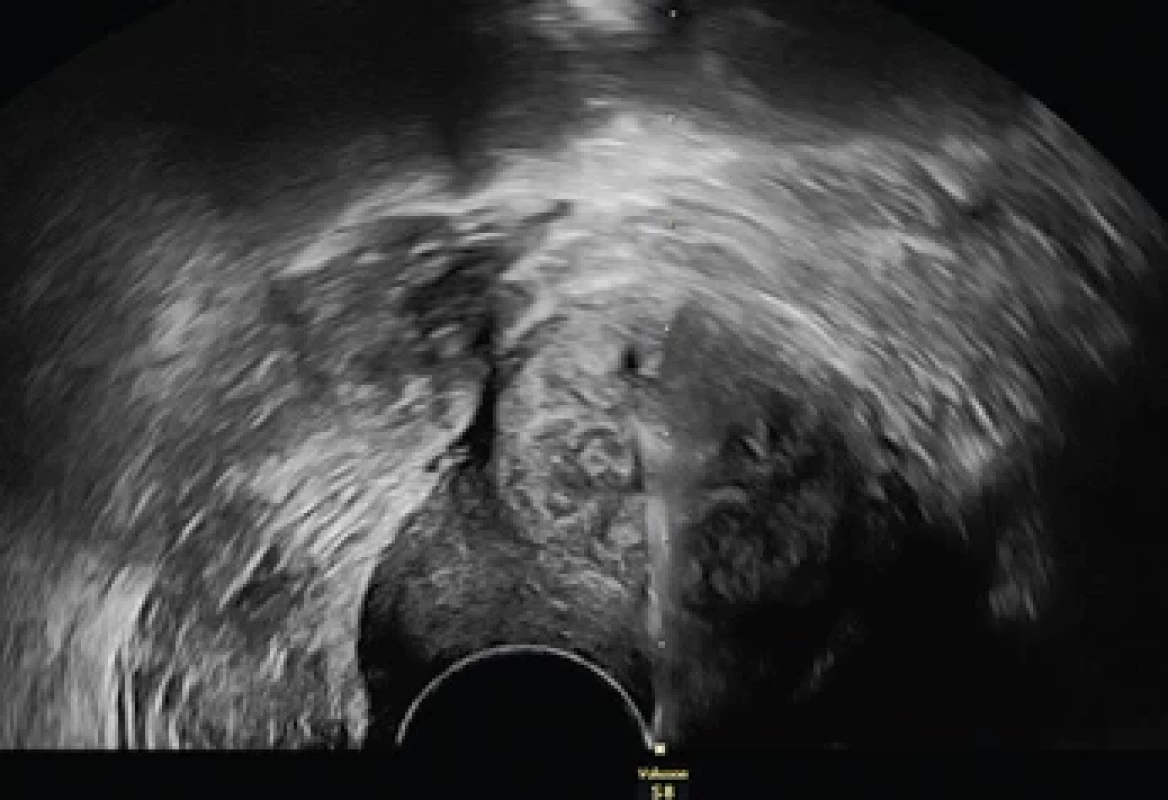
Fig. 3. Ultrasound-guided transcervical tru-cut biopsy – the needle is fully visible within the myometrial lesion. Závěr
Byť zatím není předoperační TCB děložních tumorů rutinně prováděna, dle dosavadní literatury i našich zkušeností se jeví jako slibný diagnostický nástroj, a to zejména u sonograficky či MR atypických či suspektních myometrálních lézí. Vysoká výtěžnost vzorku, histologická přesnost, bezpečnost, dobrá snášenlivost pacientkami a dostupnost tohoto výkonu dále zdůrazňují jeho budoucí klinický potenciál. Získání histologického popisu tumoru může významně ovlivňuje rozhodování o rozsahu potenciálního chirurgického zákroku, event. možnost se tomuto zákroku zcela vyhnout a pacientku pouze dlouhodobě observovat. Další výzkum zahrnující větší soubory pacientek je však nezbytný k ověření těchto výsledků a k zavedení TCB do standardního diagnostického postupu při léčbě tumorů děložní svaloviny.
TCB odběr - https://www.youtube.com/watch?v=CuQsulmwxS8
Zdroje
1. Stewart EA, Cookson CL, Gandolfo RA et al. Epidemiology of uterine fibroids: a systematic review. BJOG 2017; 124 (10): 1501–1512. doi: 10.1111/1471-0528.14640.
2. Giuliani E, As-Sanie S, Marsh EE. Epidemiology and management of uterine fibroids. Int J Gynaecol Obstet 2020; 149 (1): 3–9. doi: 10.1002/ijgo.13102.
3. Siegel RL, Miller KD, Jemal A. Cancer statistics, 2020. CA Cancer J Clin 2020; 70 (1): 7–30. doi: 10.3322/caac.21590.
4. Richtarova A, Boudova B, Dundr P et al. Uterine smooth muscle tumors with uncertain malignant potential: analysis following fertility-saving procedures. Int J Gynecol Cancer 2023; 33 (5): 701–706. doi: 10.1136/ijgc-2022-004038.
5. Gronchi A, Miah AB, Dei Tos AP et al. Soft tissue and visceral sarcomas: ESMO-EURACAN-GENTURIS Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 2021; 32 (11): 1348–1365. doi: 10.1016/j.annonc.2021.07.006.
6. Bonneau C, Thomassin-Naggara I, Dechoux S et al. Value of ultrasonography and magnetic resonance imaging for the characterization of uterine mesenchymal tumors. Acta Obstet Gynecol Scand 2014; 93 (3): 261–268. doi: 10.1111/aogs.12325.
7. Van den Bosch T, Dueholm M, Leone FP et al. Terms, definitions and measurements to describe sonographic features of myometrium and uterine masses: a consensus opinion from the Morphological Uterus Sonographic Assessment (MUSA) group. Ultrasound Obstet Gynecol 2015; 46 (3): 284–298. doi: 10.1002/uog.14806.
8. Ludovisi M, Moro F, Pasciuto T et al. Imaging in gynecological disease (15): clinical and ultrasound characteristics of uterine sarcoma. Ultrasound Obstet Gynecol 2019; 54 (5): 676–687. doi: 10.1002/uog.20270.
9. Cotrino I, Carosso A, Macchi C et al. Ultrasound and clinical characteristics of uterine smooth muscle tumors of uncertain malignant potential (STUMPs). Eur J Obstet Gynecol Reprod Biol 2020; 251 : 167–172. doi: 10.1016/j.ejogrb.2020.05.040.
10. Suzuki Y, Wada S, Nakajima A et al. Magnetic resonance imaging grading system for preoperative diagnosis of leiomyomas and uterine smooth muscle tumors. J Minim Invasive Gynecol 2018; 25 (3): 507–513. doi: 10.1016/j.jmig.2017.08.660.
11. Frühauf F, Burgetová A, Lambert L et al. Preoperative discrimination between uterine myomas and sarcomas. Ceska Gynekol 2024; 89 (4): 319–328. doi: 10.48095/cccg2024319.
12. Kubik-Huch RA, Weston M, Nougaret S et al. European Society of Urogenital Radiology (ESUR) guidelines: MR imaging of leiomyomas. Eur Radiol 2018; 28 (8): 3125–3137. doi: 10.1007/s00330-017-5157-5.
13. Bell SW, Kempson RL, Hendrickson MR. Problematic uterine smooth muscle neoplasms. A clinicopathologic study of 213 cases. Am J Surg Pathol 1994; 18 (6): 535–558.
14. Wang L, Li S, Zhang Z et al. Prevalence and occult rates of uterine leiomyosarcoma. Medicine (Baltimore) 2020; 99 (33): e21766. doi: 10.1097/MD.0000000000021766.
15. Raspagliesi F, Maltese G, Bogani G et al. Morcellation worsens survival outcomes in patients with undiagnosed uterine leiomyosarcomas: A retrospective MITO group study. Gynecol Oncol 2017; 144 (1): 90–95. doi: 10.1016/j.ygyno.2016.11.002.
16. Bretthauer M, Goderstad JM, Løberg M et al. Uterine morcellation and survival in uterine sarcomas. Eur J Cancer 2018; 101 : 62–68. doi: 10.1016/j.ejca.2018.06.007.
17. Halaska MJ, Haidopoulos D, Guyon F et al. European Society of Gynecological Oncology statement on fibroid and uterine morcellation. Int J Gynecol Cancer 2017; 27 (1): 189–192. doi: 10.1097/IGC.0000000000000911.
18. Sagae S, Yamashita K, Ishioka S et al. Preoperative diagnosis and treatment results in 106 patients with uterine sarcoma in Hokkaido, Japan. Oncology 2004; 67 (1): 33–39. doi: 10.1159/000080283.
19. Mascilini F, Quagliozzi L, Moro F et al. Role of transvaginal ultrasound-guided biopsy in gynecology. Int J Gynecol Cancer 2020; 30 (1): 128–132. doi: 10.1136/ijgc-2019-000734.
20. Verschuere H, Froyman W, Van den Bosch T et al. Safety and efficiency of performing transvaginal ultrasound-guided tru-cut biopsy for pelvic masses. Gynecol Oncol 2021; 161 (3): 845–851. doi: 10.1016/j.ygyno.2021.03.026.
21. Fischerova D, Cibula D, Dundr P et al. Ultrasound-guided tru-cut biopsy in the management of advanced abdomino-pelvic tumors. Int J Gynecol Cancer 2008; 18 (4): 833–837. doi: 10.1111/j.1525-1438.2007.01015.x.
22. Woodcock NP, Glaves I, Morgan DR et al. Ultrasound-guided tru-cut biopsy of the breast. Ann R Coll Surg Engl 1998; 80 (4): 253–256.
23. Chopra S, Rowe EW, Laniado M et al. A prospective study analysing the effect of pain on probe insertion, and the biopsy strategy, on the patients’ perception of pain during TRUS-guided biopsy of the prostate. N Z Med J 2008; 121 (1287): 39–34.
24. Buonomo F, Bussolaro S, de Almeida Fiorillo C et al. Ultrasound-guided tru-cut biopsy in gynecological and non-gynecological pelvic masses: a single-center experience. J Clin Med 2022; 11 (9): 2534. doi: 10.3390/jcm11092534.
25. Epstein E, Van Calster B, Timmerman D et al. Subjective ultrasound assessment, the ADNEX model and ultrasound-guided tru-cut biopsy to differentiate disseminated primary ovarian cancer from metastatic non-ovarian cancer. Ultrasound Obstet Gynecol 2016; 47 (1): 110–116. doi: 10.1002/uog.14892.
26. Asp M, Mockute I, Måsbäck A et al. Tru-cut biopsy in gynecological cancer: adequacy, accuracy, safety and clinical applicability. J Multidiscip Healthc 2023; 16 : 1367–1377. doi: 10.2147/JMDH.S396788.
27. Zikan M, Fischerova D, Pinkavova I et al. Ultrasound-guided tru-cut biopsy of abdominal and pelvic tumors in gynecology. Ultrasound Obstet Gynecol 2010; 36 (6): 767–772. doi: 10.1002/uog.8803.
28. Mesenchymal tumours. In WHO Classification of Tumours of Female Reproductive Organs. Lyon: IARC Press 2020.
29. Mittal K, Joutovsky A. Areas with benign morphologic and immunohistochemical features are associated with some uterine leiomyosarcomas. Gynecol Oncol 2007; 104 (2): 362Y365. doi: 10.1016/j.ygyno.2006.08.034.
30. Kawamura N, Ichimura T, Takahashi K et al. Transcervical needle biopsy of uterine myoma-like tumors using an automatic biopsy gun. Fertil Steril 2002; 77 (5): 1060–1064. doi: 10.1016/s0015-0282 (02) 03064-9.
31. Tamura R, Kashima K, Asatani M et al. Preoperative ultrasound-guided needle biopsy of 63 uterine tumors having high signal intensity upon T2-weighted magnetic resonance imaging. Int J Gynecol Cancer 2014; 24 (6): 1042–1047. doi: 10.1097/IGC.0000000000000189.
32. Smadja J, El Zein S, Pierron G et al. Percutaneous uterine needle biopsy with microscopic and array-CGH analyses for preoperative sarcoma diagnosis in patients with suspicious myometrial tumors on MRI: a prospective pilot study (SARCGYN). Ann Surg Oncol 2023; 30 (2): 943–953. doi: 10.1245/s10434-022 - 12697-5.
33. Stukan M, Rutkowski P, Smadja J et al. Ultrasound-guided trans-uterine cavity core needle biopsy of uterine myometrial tumors to differentiate sarcoma from a benign lesion – description of the method and review of the literature. Diagnostics (Basel) 2022; 12 (6): 1348. doi: 10.3390/diagnostics12061348.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2025 Číslo 4- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Hořčík v gynekologické praxi: Proč zůstává často podceňovaným prvkem?
-
Všechny články tohoto čísla
- HIV infekce a nepříznivé perinatální výsledky – metaanalýza předčasného porodu, nízké porodní hmotnosti a novorozenců malých na gestační věk
- Náhodná materská úmrtnosť na Slovensku v rokoch 2007– 2024
- Může anti-Müllerův hormon predikovat úspěšný odběr spermií u mužů s idiopatickou neobstrukční azoospermií?
- Přesnost modifikované CMT+ metody pro posouzení kontrakce svalů pánevního dna v těhotenství
- Vliv sledování hCG na úzkost, depresi a kvalitu života u žen s gestační trofoblastickou chorobou
- Hematologické parametry a kolposkopická plocha lézí u prekurzorových lézí karcinomu děložního hrdla
- Laserová terapie pro vrozenou cystickou adenomatoidní malformaci plodu III. typu
- Izolovaná torze vejcovodu – případové zprávy jednoho symptomatického a jednoho asymptomatického pacienta
- Prenatální léčba zadních uretrálních chlopní u novorozence s anorektální stenózou
- Role tru-cut biopsie v managementu myometrálních lézí
- Včasná detekce rekurentního karcinomu vaječníků, současné využití onkomarkerů, zobrazovací metody a budoucí perspektivy
- Roboticky asistované chirurgické riešenie defektu jazvy po cisárskom reze
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- HIV infekce a nepříznivé perinatální výsledky – metaanalýza předčasného porodu, nízké porodní hmotnosti a novorozenců malých na gestační věk
- Role tru-cut biopsie v managementu myometrálních lézí
- Včasná detekce rekurentního karcinomu vaječníků, současné využití onkomarkerů, zobrazovací metody a budoucí perspektivy
- Náhodná materská úmrtnosť na Slovensku v rokoch 2007– 2024
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



