-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaPosttraumatická pannikulitida (dekubitus ?) prsu – klinický případ
Post-traumatic panniculitis (decubitus ulcer?) of the breast – a clinical case
The authors describe the case of an eighty years old woman. Several hours of pressure on the right breast during a coma was the cause of inflammation which appeared to be phlegmon or inflammatory breast cancer. Histological examination excluded a malignant process and general treatment was to administer corticosteroids with antimicrobial drugs which resulted in the recovery of the patient.
Key words:
traumatic panniculitis, histology, steroid therapy.
Autoři: Lubomír Drlík 1; Petr Čejka 2
Působiště autorů: Dermatovenerologické oddělení, Šumperská nemocnice, a. s. 1; Oddělení patologie, Šumperská nemocnice, a. s. 2
Vyšlo v časopise: Čas. Lék. čes. 2011; 150: 546-549
Kategorie: Kazuistika
Souhrn
Autoři popisují případ osmdesátileté ženy. Několikahodinový tlak na pravý prs během bezvědomí byl příčinou zánětu imitujícího flegmónu nebo zánětlivý karcinom prsu. Histologické vyšetření vyloučilo maligní proces, léčba celkově podávanými kortikosteroidy společně s antimikrobiálními chemoterapeutiky vedla ke zhojení.
Klíčová slova:
traumatická panniculitis, histologie, steroidní léčba.Úvod
Pannikulitidy, zánětlivá onemocnění tukové tkáně, bývají způsobeny různými příčinami vnitřními i vnějšími. Postižen může být podkožní, ale i viscerální tuk.
Z vnitřních příčin jsou to metabolická onemocnění, zánět nebo karcinom pankreatu, nedostatek alfa 1 antitrypsinu (1, 2), diabetes mellitus I. typu (3). Systémové choroby lupus erythematodes, sklerodermia panniculitis nebo fasciitis v rámci chorob pojiva (4–6). Dále jsou to granulomatózní nemoci, dna, kalcifikující panniculitis při chronické renální nedostatečnosti a sekundárním hyperparathyreoidismu, leukemická panniculitis nebo panniculitis při T-lymfomu, resp. panniculitis like T-lymfom (2, 7). Popsané jsou také případy pannikulitid v rámci chronické graft versus host disease (8).
Z vnějších příčin jsou dobře známé zejména pannikulitidy vyvolané silikonem nebo parafinem v důsledku operačních a kosmetických zákroků. Dalším etiologickým faktorem mohou být injekční léky, např. interferon, vakcinace proti tetanu, vzteklině, nebo i perorální léky (ibuprofen) a protinádorová chemoterapie (9).
Mimo postižení člověka jsou uváděny zajímavé případy i ve veterinární medicíně (9, 10).
Poststeroidní pannikulitida u malých dětí je naopak způsobena náhlým přerušením léčby celkově podávanými kortikosteroidy (2).
Z infekčních příčin jsou uváděna atypická mykobakteria, nokardie, fusarium a cytomegalovirus (2, 10–12).
Nejčastěji popisovanou jednotkou způsobenou zevními příčinami je chladová pannikulitida (2, 13, 14). Do skupiny pannikulitid ze zevních příčin patří i námi uváděná potraumatická pannikulitida, která má podstatně méně literárních referencí než předchozí (11, 15–17).
Samostatně uváděná jednotka nejasné etiologie je panniculitis nodularis nonsuppurativa febrilis et recidivans – syndrom Pfeifer-Weber-Christian (2, 18).
Histologicky rozlišujeme panniculitis septalis nebo lobularis s vaskulitidou nebo bez vaskulitidy. Postižení pannikulitidou mohou provázet celkové symptomy. Jako komplikace zánětu tukové tkáně lze očekávat lipoatrofii, jizevnatá rezidua a kalcifikace.
V léčbě pannikulitid bývá úspěšná celková nebo intralezionální aplikace kortikosteroidů, případně chirurgická intervence k odstranění následků (2).
Kazuistika
Osmdesátiletá pacientka byla odeslána onkologem počátkem září 2008 do naší ambulance pro 2 týdny trvající zarudnutí na pravém prsu se vznikem ulcerací. Postižení vzniklo v důsledku pádu v polovině srpna na přední část hrudníku. Pacientka, která žije sama, spadla doma na koberec a několik hodin ležela s poruchou vědomí na prsou. Byla vyšetřena praktickým lékařem a internistou, příčina kolapsu blíže nezjištěna. Po několika dnech se vyvinulo plošné spontánně i palpačně bolestivé zarudnutí na vnitřní straně pravého prsu, pacientka neměla žádné celkové potíže nebo zvýšenou teplotu. Za týden od pádu byla pro nález na prsu odeslána praktickým lékařem na chirurgickou ambulanci, kde aplikovali zevně Višněvského balzám a konzultovali onkologa. Ten nasadil antibiotickou léčbu Augmentin (amoxicilin) 3 × 1000 mg per os a nechal provést vyšetření k vyloučení tumoru prsu.
Sonografie prsu: bez nálezu patrného útvaru, bez zvětšených uzlin v axilách.
Mammografie: samostatný útvar patrný není, rozšíření kožní vrstvy vpravo, uzlina do velikosti 20 mm v pravé axile.
Na rentgenovém snímku plic kalcifikovaný primární komplex vpravo, relativní zastření na obou bázích, srdeční stín hraniční velikosti, elongovaná ateromatózní aorta.
Ultrazvuk břicha a ledvin: mimo cholecystolitiázy bez patologického nálezu.
V krevních odběrech byly normální hodnoty biochemie i krevního obrazu a diferenciálního rozpočtu leukocytů a také C-reaktivního proteinu.
Při kontrole na onkologii po sedmi dnech, tedy 1. 9. 2008, lokální nález neuspokojivý, v erytémové ploše se navíc vyvinuly dva defekty, pacientka odeslána do dermatologické ambulance k provedení probatorní excize na histologické vyšetření.
Pacientku jsme vyšetřili s tímto nálezem: deformovaný pravý prs, plošně rozsáhlá indurovaná erytémová plocha od prsní areoly směrem ke sternu se dvěma ulceracemi do velikosti 50 mm s fibrinovými povlaky a částečně krytými nekrózou (obr. 1).
Obr. 1. Klinický stav před léčbou 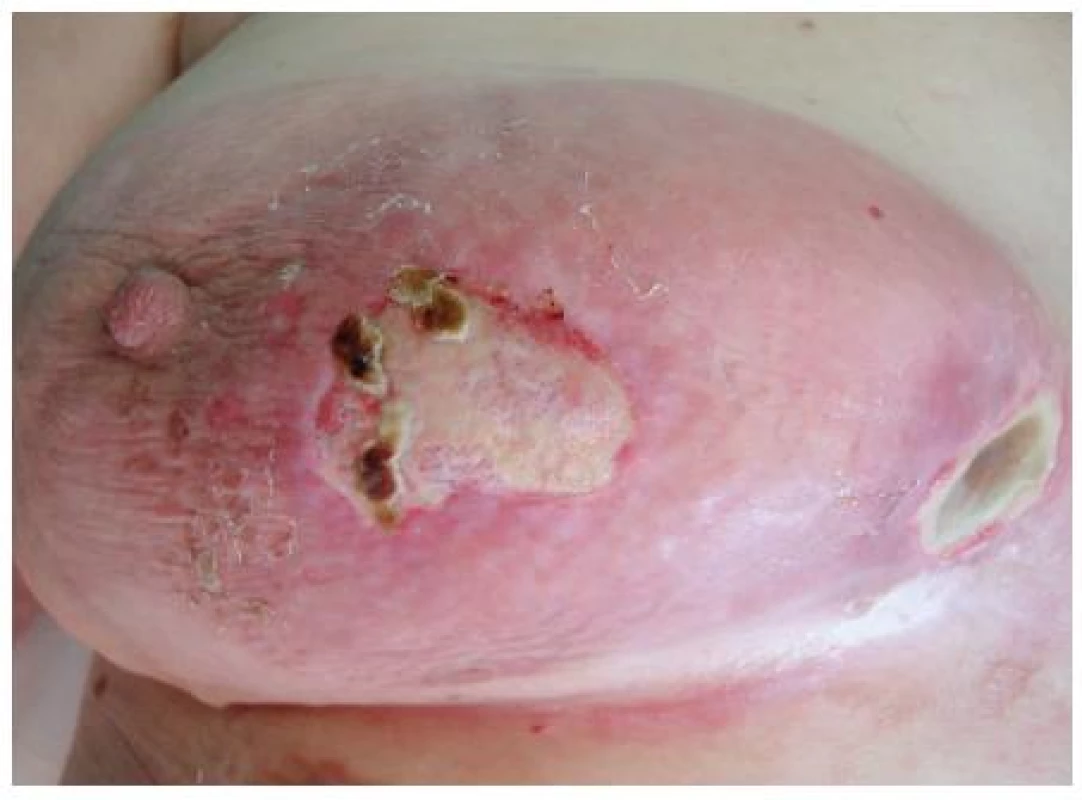
Z osobní anamnézy a dokumentace jsme zjistili léčbu megaloblastické anémie, hypertenze, chronické ischemické choroby srdeční, prodělaný infarkt myokardu a perikarditis, dále frakturu levého humeru v roce 2007, operována nikdy nebyla, rodila jedenkrát. Pacientka užívala perorálně Molsihexal (molsidomin) 3× 2 mg denně, Movalis (meloxicam) 7,5–15 mg denně dle aktuálního stavu, Lexaurin (bromazepam) 1,5 mg na noc a dále vitamin B12 (cyanocobalamin) 1000 μg 1× za 3 týdny intramuskulárně. Alergie žádné neudává, žije sama v bytě cihlového domu.
Provedli jsme laboratorní odběry včetně mikrobiologických stěrů, vyšetření na TBC a probatorní excisi na histologické vyšetření, která ale zachytila pouze epidermis a část koria; histologicky posléze popsán jen nespecifický nález. Zevně jsme doporučili Betadine ( povidonum iodinatum) ung. na defekty s aplikací 1× denně.
Krevní obraz a základní biochemická vyšetření byly v normě.
Sérologie: IgA antimykobakteriální protilátky 484 pozitivní, IgG, IgM negativní, pneumolog hodnotí jako nespecifický nález.
Bakteriologie: kultivačně Proteus mirabilis, Staphylococcus aureus beta laktamáza pozitivní, Pseudomonas aeruginosa.
Mikroskopický nález acidorezistentních tyček ze stěru negativní-později také negativní kultivace na Mykobacterium tuberculosis.
Při kontrole na naší ambulanci po 15 dnech jsme pro nehojení a nejasný klinický obraz provedli další probatorní excisi na histologické vyšetření do Dermatohistopatologické laboratoře doc. Lumíra Pocka, CSc. s následujícím nálezem: epidermis beze změn, v koriu zmnožené dilatované cévy a kolem některých z nich malé infiltráty lymfocytů a plazmocytů, v dolním koriu a subcutis difuzní edém koria, angiectasie, v lobulu subcutis lipofágy a perivaskulárně nevelké infiltráty lymfocytů, žádné známky maligního procesu.
Závěr: lipofagická reakce v subcutis, může jít o regredující lobulární pannikulitidu.
Po obdržení histologického nálezu (obr. 2), bakteriologických stěrů a citlivosti bakterií jsme při další kontrole po 14 dnech – tedy koncem září 2008 – nasadili Ciplox (ciprofloxacin) 2× 250 mg na dobu 10 dnů a Prednison (prednisonum) v dávce 30 mg denně, tj. 0,4 mg/kg váhy. Po měsíci léčby došlo k podstatnému zlepšení stavu, redukci zarudnutí a zhojení defektů. Prednison jsme snížili na 20 mg pro die. Vzhledem k dyspeptickým potížím během užívání prednisonu byla provedena gastroskopie s nálezem deformace těla žaludku a distální části jícnu.
Obr. 2. Histologický obraz před léčbou kortikoidy (HE, zvětšeno 40×) 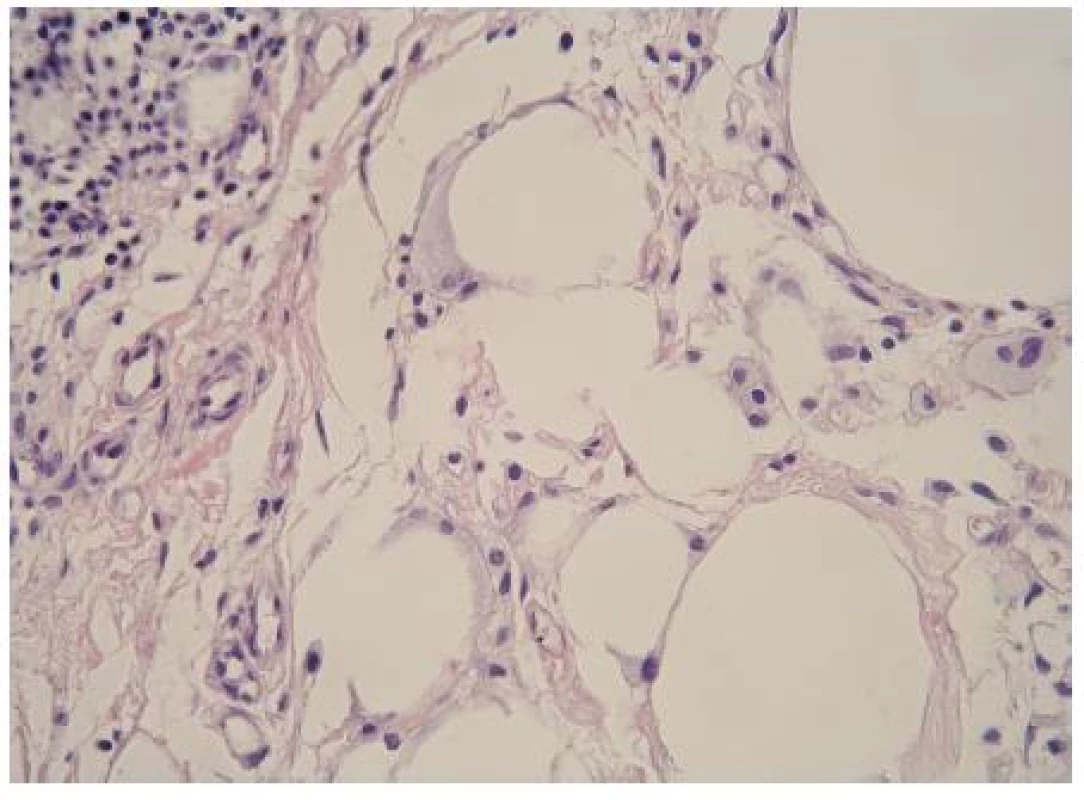
Při kontrole po dalších 2 týdnech jsme mohli opět konstatovat zlepšení lokálního stavu s přetrváváním jen podkožní indurace velikosti 50 × 15 mm v dolním vnitřním kvadrantu pravého prsu (obr. 3).
Obr. 3. Klinický stav po 6 týdnech léčby (HE, zvětšeno 40×) 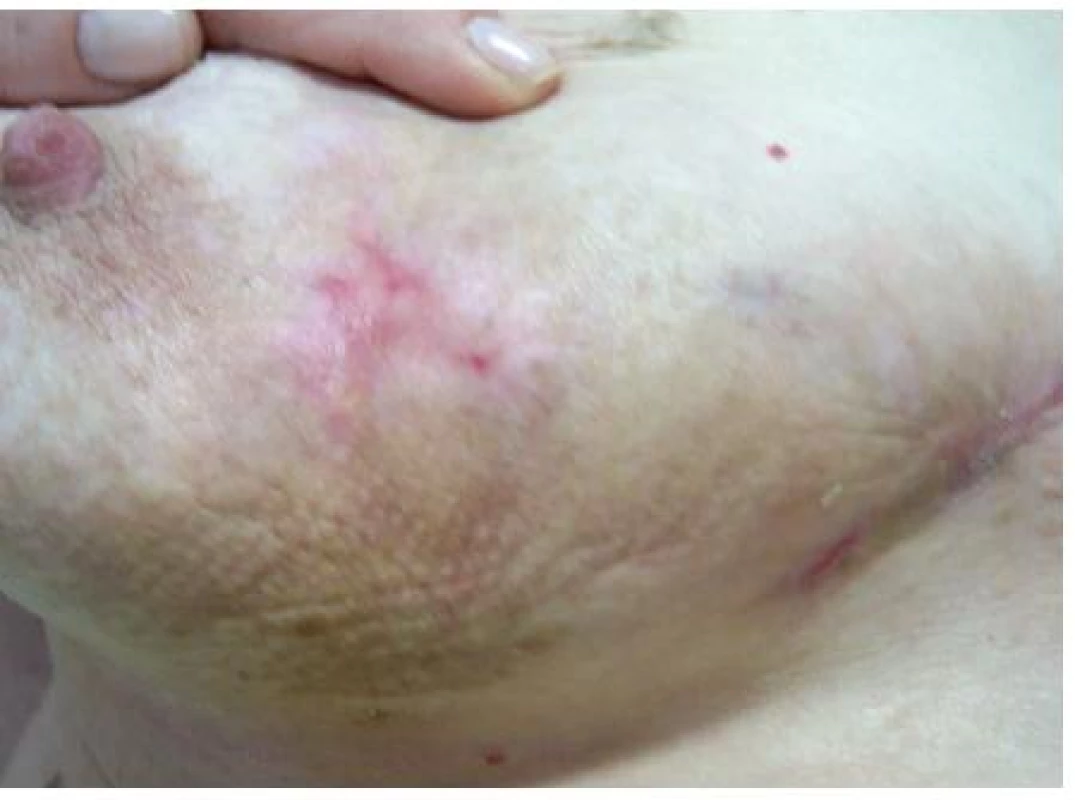
Pacientka byla ve výborné fyzické a díky pokroku v léčbě také psychické kondici. Snížili jsme dávku Prednisonu na 10 mg pro die. Pro nález podkožní indurace bylo provedeno kontrolní ultrazvukové vyšetření pravého prsu s tímto nálezem: v dolním vnitřním kvadrantu hyperechogenita vzhledu infiltrace v šíři 15 mm.
Provedena byla onkologická kontrola se sonograficky navigovanou punkční biopsií: histologický nález z oddělení patologie v Nemocnici Šumperk – jde o tukovou tkáň s rozšířenými vazivovými septy s drobnou cévní složkou, ojedinělým mikroskopickým nepatrným vývodem mléčné žlázy bez atypických změn, zejména pak na rozhraní vaziva a tuku ojedinělá mikrodepozita hemosiderinu s nenápadnou smíšenou zánětlivou celulizací a lipofagickými elementy (obr. 4a–c).
Obr. 4a–c. Histologický nález z reziduální rezistence (HE, zvětšeno 60×) 
Po dalším zlepšení jsme vysadili steroidní léčbu, reziduální změny jsme dále několik měsíců sledovali klinicky a sonograficky; došlo prakticky k úpravě ad integrum.
Závěr
Úspěšné léčení naší pacientky celkovými kortikosteroidy spolu s antimikrobiálním chemoterapeutikem v návaznosti na anamnestické údaje, klinický stav, histologická a přístrojová vyšetření, která vyloučila nádorový proces, současně absence horečky nebo dalších symptomů případného erysipelu či flegmóny – včetně normálních hodnot C-reaktivního proteinu a leukocytů v krevním obraze – posílilo náš předpoklad, že se jedná o traumatickou pannikulitidu.
Histologické známky byly velmi diskrétní, nicméně kompatibilní s uvedenou diagnózou – zesílení vazivových sept tukové tkáně, lipofágy a hemosiderinová depozita, smíšený zánětlivý infiltrát v septech, současně žádné histologické známky ukazující na jinou etiologii postižení.
Spoluúčast chladu zřejmě nehrála žádnou roli vzhledem k teplotě ovzduší v polovině srpna, tedy v době kolapsu pacientky, která navíc ležela oblečená na koberci ve svém bytě. K celkovému nebo částečnému prochlazení u ní nedošlo.
Klinický obraz pannikulitidy, na prsu velice vzácný, který imitoval zánětlivý rozpadající se tumor a zejména ve svém počátku byl velmi dramatický, nutil k opatrnosti zainteresované lékaře – chirurga, onkologa, rentgenologa i dermatologa.
Podobné případy traumatické panniculitis s těžkým poškozením prsu jsme nalezli jen v několika článcích odborných časopisů jiných oborů (18–20).
Poděkování patří kolegům ze Šumperské nemocnice, a.s., kteří na případu diagnosticky a léčebně participovali: prim. MUDr. Karlu Vepřkovi a MUDr. Věře Krušínské z Onkologického oddělení, MUDr. Aleně Dočkalové z Radiologického oddělení, MUDr. Ivaně Strouhalové a MUDr. Jaroslavě Černé z Dermatovenerologického oddělení, MUDr. Alexandře Macháčkové z Oddělení patologie, dále doc. MUDr. Lumíru Pockovi, CSc. z Dermatohistopatologické laboratoře v Praze 8 a v neposlední řadě sekretářce paní Janě Henkové z Dermatovenerologického oddělení Šumperské nemocnice, a.s.
ADRESA PRO KORESPONDENCI:
MUDr. Lubomír Drlík
Dermatovenerologické oddělení, Šumperská nemocnice, a.s.
Nerudova 41, 787 52 Šumperk
e-mail: drlik@nemspk.cz
Zdroje
1. Oh C, Ginsberg-Fellner F, Dolger H. Factitial panniculitis and necrotizing fascitis in juvenile diabetes. Diabetes 1975; 24 : 856–858.
2. McBean J, Sabie A, Maude J, Robinson-Bostom L. Alpha 1‑antitrypsin deficiency panniculitis. Cutis, 2003, 71 : 205–209.
3. Patterson JW. Panniculitis. In: Bolognia JL, Jorizzo JL, Rapini RP. Dermatology. New York, Mosby: Second Edition 2008 : 1515–1535.
4. Moreno A, Marcovat J, Peyrl J. Traumatic panniculitis. Dermatologic Clinics 2008; 26 : 481–483.
5. Strober BE. Lupus panniculitis (lupus profundus). Dermatology Online Journal 2001; 7 : 20.
6. Martenz PB, et al. Lupus panniculitis: clinical perspectives from a case series. J Rheumatol 1999; 26 : 68.
7. Kong Y, Dai B, Kong J, et al. Subcutaneous Panniculitis-like T‑cell Lymphoma: A Clinicopathologic, Immunophenotypic, and Molecular Study of 22 Asian Cases According ti WHO-EORTC Classification. Am J Surg Pat 2008; 32 : 495–1502.
8. Sanmartin O, Requena C, Requena L. Factitial panniculitis. Derm Clin 2008; 26 : 519–527.
9. Goutzamis JJ, Gilbert GL. Mycobacterium ulcerans infection in Australian children: report of eight cases and review. Clin Infect Dis 1995; 21 : 186–192.
10. Ackerman, AB, Mosher, DT, Schwamm, HH. Factitial Weber-Christian syndrome. JAMA 1996; 198 : 731–736.
11. Patterson JW, Brown PC, Broecker AH. Infection-induced panniculitis. J Cutan Pathol 1989; 16 : 183–193.
12. Leibovici V, Gilead L, Gimmon Z, et al. Mammary calcifications in Weber-Christian disease.Eur J Radio 1994; 18 : 70–71.
13. Förtstöm L, Winkelmann RK. Factitial panniculitis. Arch Dermatol 1974; 110 : 747–750.
14. Bowekamp KE, Frasca S, Draghi A, et al. Mycobacterium marinum dermatitis and panniculitis with chronic pleuritis in a captive whitea whale (Delphinapterus leucas) with aortic rupture. J Am Vet Diag Inv 2001; 13 : 524–530.
15. Naschnitz JE, Boss J. Fasciitis and fasciitis-panniculitis in chronic graft-versus-host disease. Annals of Int Med 1995; 122 : 55–156.
16. Winkelmann RK, Barker SM. Factitial traumatic panniculitis. J Am Acad Dermatol 1985; 13 : 988–994.
17. Heer R, Shrimankar J, Griffitth CD. Granulomatous mastitis can mimic breast cancer on clinical, radiological or cytological examination: a cautionary tale. Breast 2003; 12 : 283–286.
18. Pinho MC, Souza F, Endo F, Chala LF, Carvalho FM, De Barros N. Nonnecrotizing systemic granulomatous panniculitis involving the breast: Imaging correlation of a breast cancer mimicker. Am J Roentg 2007; 188 : 1573–1576.
19. Hendrick MJ, Dunagan CA. Focal necrotising granulomatous panniculitis associated with subcutaneous injection of rabies vaccine in cats and dogs: 10 cases (1988–1989). J Am Vet Med Assoc 1991; 198 : 304–305.
20. Roy KA, Bandhyopadhyou DE. Lupus erythematosus panniculitis. Indian J Dermatol Venereol Leprol 1997; 63 : 33–34.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek ALFRED DAY HERSHEY
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Přerušovaný půst může mít významná zdravotní rizika
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Studie potvrzují souvislost mezi psoriázou a onemocněním jater
- Jak a kdy u celiakie začíná reakce na lepek? Možnou odpověď poodkryla čerstvá kanadská studie
- Jsou topické inhibitory kalcineurinu opravdu takovými démony?
-
Všechny články tohoto čísla
- Biochemické mechanismy účinků antidepresiv
- Hypofosfatázia – biochemické a klinické prejavy, molekulovo-genetická podstata
- Přehled akcí pořádaných v Lékařském domě v měsíci říjnu 2011
- Posttraumatická pannikulitida (dekubitus ?) prsu – klinický případ
- Plánované akce odborných složek ČLS JEP
- Nové medicínské paradigma posuzování stupně závislosti pro účely příspěvku na péči
- Plánované akce odborných složek ČLS JEP
- Střet zájmů v medicíně: stanovisko Světové lékařské asociace
- Hygiena ženy IV - 19. století
- 100. výročí založení Ústavu biologie a lékařské genetiky 1. LF UK a VFN
- 3. trilaterální sympozium s mezinárodní účastí - Rožnov pod Radhoštěm, 25.–27. května 2011
- 16. Kubátův podologický den: Nové trendy v diagnostice a léčení chorob pohybového ústrojí - Praha, 26. března 2011
- Harrachovské chirurgické hry - Špindlerův Mlýn, 2. až 3. června 2011
-
11. dny mladých chirurgů
Onkologická chirurgie, ambulantní a jednodenní chirurgie - Bratislava, 9. až 10. júna 2011 - Brněnské výstaviště hostilo XI. ročník Motilitního sympozia - Brno, 23. června 2011
- K životnímu jubileu farmakologa prof. MUDr. Vladimíra Geršla, CSc. (*28. 8. 1946)
- Zemřel prof. MUDr. Vladimír Pacovský, DrSc.
- Zemřel MUDr. Zděnek Rychter, CSc. (1924–2011)
- Campbell, T. Collin, Campbell, M. Thomas: Čínská studie (nejobsáhlejší studie o výživě a jejím významu pro dlouhodobé zdraví)
- ALFRED DAY HERSHEY
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Biochemické mechanismy účinků antidepresiv
- Hypofosfatázia – biochemické a klinické prejavy, molekulovo-genetická podstata
- Zemřel prof. MUDr. Vladimír Pacovský, DrSc.
- Hygiena ženy IV - 19. století
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



