-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Vliv ortognátní chirurgie na sluchové funkce
Impact of orthognathic surgery on auditory function
Introduction: Orthognathic surgeries are surgical procedures used to correct jaw anomalies. The aim of these procedures is to improve functional and aesthetic issues. These surgeries, especially those involving the upper jaw, can impair the proper function of the Eustachian tube and negatively affect middle ear ventilation and hearing. Objective: The aim of this study is to evaluate the impact of orthognathic surgery on adult patients‘ auditory functions. We focused on evaluating possible changes in the middle ear and Eustachian tube function in patients undergoing this form of surgery. The main aim is to determine whether orthognathic surgery can impair normal hearing abilities of healthy individuals and whether there is a difference in the effect of surgery on patients with congenital orofacial clefts compared to healthy individuals. Methods: The methodology includes audiometric and tympanometric examinations of 30 adult patients, both before and after orthognathic surgery, as well as data collection using a questionnaire focused on hearing impairment. Patients were divided into two groups based on the presence of a congenital cleft. Results: In the control group without cleft palate (11 subjects), no hearing defects were detected before surgery, and no deterioration of hearing function occurred after surgery. The second group consisted of 19 patients. Only one patient already had a hearing defect before surgery. There were also no statistically significant changes in audiometric and tympanometric measurements as a result of surgery. The most common type of cleft in the group was SHAL (total unilateral left-sided cleft). Conclusion: Studies suggest a short-term negative impact of orthognathic surgery on hearing due to postoperative swelling, but hearing soon returns to its original level. No long-term negative effect on hearing or the middle ear has been found.
Keywords:
hearing loss – orofacial cleft – orthognathic surgery – audiometry – tympanometry
Autoři: Jiří Blecha 1,2
; Jiří Borovec 1,2
; P. Kalitová 3; Lumír Kudrna 1,2; Wanda Urbanová 2
; L. Dostálová 3; Štěpánka Dzanová 2
; Jaromír Astl 1
Působiště autorů: Klinika otorhinolaryngologie a maxilofaciální chirurgie 3. LF UK a ÚVN – VFN Praha 1; Stomatologická klinika 3. LF a FN Královské Vinohrady, Praha 2; Klinika otorinolaryngologie a chirurgie hlavy a krku 1. LF UK a FN v Motole, Praha 3
Vyšlo v časopise: Otorinolaryngol Foniatr, 74, 2025, No. 3, pp. 223-229.
Kategorie: Původní práce
doi: https://doi.org/10.48095/ccorl2025223Souhrn
Úvod: Ortognátní operace jsou chirurgické výkony sloužící k řešení čelistních anomálií. Cílem výkonu je zlepšení funkčních a estetických problémů. Tyto operace, zejména na horní čelisti, mohou poškodit správnou funkci Eustachovy tuby a negativně ovlivnit ventilaci středouší a sluch. Cíl: Cílem této práce je posoudit dopad ortognátní chirurgie na sluchové funkce dospělých pacientů. Zaměřili jsme se na zhodnocení možných změn ve funkci středního ucha a Eustachovy tuby u pacientů podstupujících tuto formu chirurgického zákroku. Hlavním záměrem je určit, zda může ortognátní operace narušit normální sluchové schopnosti zdravých jedinců a zda existuje rozdíl ve vlivu operace na pacienty s vrozeným orofaciálním rozštěpem ve srovnání se zdravými jedinci. Metodika: Metodika studie zahrnuje audiometrická a tympanometrická vyšetření 30 dospělých pacientů jak před ortognátní chirurgií, tak i po ní, a dále sběr dat pomocí dotazníku zaměřeného na poruchy sluchu. Pacienti byli rozděleni do dvou skupin na základě přítomnosti vrozeného rozštěpu. Výsledky: V kontrolní skupině bez rozštěpu (11 osob) nebyly před operací zjištěny vady sluchu, po chirurgickém výkonu ke zhoršení sluchových funkcí nedošlo. Druhá skupina čítala 19 pacientů. Pouze jedna pacientka měla již před operací sluchovou vadu. Následkem operace rovněž nedošlo ke statisticky významným změnám hodnot naměřených při audiometrii a tympanometrii. Nejčastějším typem rozštěpu v souboru byl SHAL (celkový jednostranný levostranný rozštěp). Závěr: Studie naznačují krátkodobý negativní dopad ortognátní chirurgie na sluch, který je způsoben postoperativními otoky, ale sluch se brzy vrátí na původní úroveň. Dlouhodobě nebyl prokázán žádný negativní vliv na sluch nebo středouší.
Klíčová slova:
ortognátní chirurgie – porucha sluchu – orofaciální roštěp – audiometrie – tympanometrie
Úvod
Ortognátní chirurgie je operační výkon sloužící ke korekcím vrozených a získaných čelistních anomálií, které nelze řešit ortodontickou terapií [1]. Čelistní anomálie jsou nejčastěji vrozené vady mezičelistních vztahů, avšak mohou být i získané, například traumaticky či zlozvyky v dětství [2]. Pacienti čelí problémům estetickým, ale i funkčním, zejména zhoršením příjmu stravy a poruchami výslovnosti [2, 3]. Samostatnou skupinou jsou pacienti s vrozeným rozštěpem, u nichž je nejčastěji narušen růst maxily. Chirurgickou léčbou čelistních anomálií se zabývají specialisté v oboru orální a maxilofaciální chirurgie. Při ortognátním operačním výkonu dochází k chirurgické korekci anomálií dolní nebo horní čelisti, případně obou. Nejčastějším výkonem na dolní čelisti je oboustranná sagitální osteotomie (BSSO – bilateral sagittal split osteotomy). Při této operaci dochází k rozpolcení dolní čelisti a její následné fixaci v novém postavení. Nejčastější výkon na čelisti horní je Le Fort I osteotomie, kdy dochází k uvolnění horní čelisti a opět k následnému zafixování v nové pozici. Každý chirurgický výkon může znamenat i vedlejší nežádoucí dopady [4]. Zejména Le Fort I osteotomie, změna pozice horní čelisti a její fixace v nové poloze, může poškodit funkci Eustachovy tuby, negativně ovlivnit ventilaci středouší a způsobit zhoršení sluchu [1].
Ortognátní operace jsme na Klinice otorinolaryngologie a maxilofaciální chirurgie 3. LF a ÚVN Praha začali ve vyšším počtu provádět v roce 2022 ve spolupráci s rozštěpovým centrem a Stomatologickou klinikou FNKV. Během 2 let jsme operovali 45 pacientů. Do této studie bylo zařazeno 30 pacientů, u kterých jsme se zabývali otázkou, zda naše výsledky budou srovnatelné s ostatními evropskými klinikami a zda nedochází k poškození pacientů v několika ukazatelích, přičemž tato práce je věnována poškození sluchu.
Cíl práce
Cílem práce je zhodnocení vlivu ortognátní chirurgie na sluch operovaných pacientů. Z literatury víme, že tento chirurgický výkon může narušit správnou funkci Eustachovy tuby, tudíž i středního ucha.
Prvním cílem bylo posouzení, zda ortognátní operace mohou negativně ovlivnit sluch zdravých pacientů, kteří nemají žádné předchozí sluchové vady. Tento záměr je motivován tím, že tento typ chirurgického zákroku na čelistech může teoreticky narušit anatomické struktury důležité pro normální funkci sluchové trubice.
Druhým cílem bylo porovnat, zda existuje statisticky významný rozdíl ve změnách sluchových funkcí mezi pacienty, kteří mají vrozený rozštěp (a tudíž možná již předoperační sluchové vady), a zdravými jedinci. Zabývali jsme se i otázkou, zda ortognátní operace může u těchto pacientů sluchovou vadu zhoršit, či naopak zlepšit. Tento aspekt je důležitý pro pochopení, zda má ortognátní chirurgie specifický dopad na sluch u pacientů s již existujícími anatomickými nebo funkčními anomáliemi. V práci byly hodnoceny změny naměřené na tónové audiometrii a tympanometrii před operací a po ní.
Metodika
Soubor je tvořen dospělými pacienty, kteří byli indikováni k chirurgické ortognátní operaci z důvodu vrozené vývojové vady čelistí. U těchto pacientů jsme prováděli audiometrické a tympanometrické vyšetření, a to v čase T0 (den před operací) a T1 (12 měsíců od operace). Audiometrická vyšetření sluchu byla provedena přístrojem Biomed Jena GmBh (Německo) v ÚVN Praha. U všech pacientů byla provedena klasická tónová audiometrie na obou uších, na osmi frekvencích (125–8 000 Hz). Ke statistickému vyhodnocení jsme využili index PTA (pure tone average). Jedná se o popis průměrného prahu sluchu pacienta. Tato hodnota se vypočítává jako průměr prahů sluchu na frekvencích 500 Hz, 1 000 Hz, 2 000 Hz a 4 000 Hz, což jsou frekvence považované za nejdůležitější pro rozumění řeči. Vzhledem k tomu, že v celém souboru hodnocených pacientů byla pouze jedna pacientka s kombinovanou oboustrannou vadou a u ostatních nebyl audiometricky patrný rozdíl kostního a vzdušného vedení (air-bone gap), zaměřili jsme se pouze na hodnocení hodnoty PTA vzdušného vedení. Tympanometrie je diagnostický test používaný k měření pohyblivosti (compliance) ušního bubínku a středouší v reakci na změny tlaku vzduchu v ušním kanálu. Tympanometrická měření byla provedena přístrojem Biomed Jena GmBh (Německo) na obou uších a výsledkem byl tympanogram s křivkami A – normální pohyblivost bubínku a normální tlak ve středouší, B – plochá křivka z důvodu omezené pohyblivosti bubínku, nejčastěji při výskytu tekutiny ve středouší a C – maximální pohyblivost ušního bubínku nastává při tlaku nižším, než je atmosférický tlak. To může být známkou negativního tlaku ve středouší, což je běžné u dysfunkce Eustachovy tuby.
Do studie bylo zařazeno celkem 30 pacientů. Všichni pacienti byli operováni stejným týmem lékařů. Soubor pacientů jsme rozdělili na dvě skupiny, kdy první (kontrolní) skupinou byli zdraví jedinci, pouze s anomálním postavením čelistí (11 pacientů). V této skupině se nachází pouze zdraví pacienti, bez sluchových vad, s fyziologickým prahem sluchu. Do druhé skupiny (19 pacientů) byli zařazeni pacienti, u nichž je anomální postavení čelisti způsobeno vrozeným vývojovým defektem (rozštěpem). U těchto pacientů jsme očekávali alteraci prahu sluchu již před operací čelistí vinou rozštěpu. Rovněž nás zajímalo, zda zjistíme statisticky významnou změnu sluchových funkcí u pacientů bez rozštěpu oproti pacientů s rozštěpem.
Pacienty s orofaciálním rozštěpem jsme rozdělili dle Kriensovy klasifikace (LAHSHAL). Tato klasifikace umožňuje rychlou orientaci v rozsahu a lokalizaci rozštěpové vady, což usnadňuje diagnostiku a plánování léčby. LAHSHAL systém je založen na anatomii pacienta, umožňuje detailní popis rozštěpů rtu, alveolu, tvrdého a měkkého patra. Postupuje od pravé strany k levé, což usnadňuje záznam během klinického vyšetření. Velké písmeno v akronymu znamená kompletní rozštěp, zatímco malé písmeno označuje nekompletní rozštěp [5].
Pro posouzení subjektivních obtíží pacientů před ortognátním výkonem a po něm byl vytvořen jednoduchý dotazník se čtyřmi otázkami. Dotazník svou strukturou vychází z dotazníku SNOT-22, který je běžně užíván u pacientů s chronickou rinosinusitidou, kde zároveň představuje validní nástroj pro hodnocení účinnosti chirurgické léčby. Dotazník byl přizpůsoben zkoumané problematice, pacienti jej vyplňovali den před operací (čas T0), poté druhý až třetí den po operaci (čas T1) a jeden rok od operace (čas T2).
Výsledky
Celkem bylo vyšetřeno 30 pacientů, kteří byli rozděleni do dvou skupin na základě přítomnosti, nebo absence vrozeného orofaciálního rozštěpu. Kontrolní skupina zahrnovala pacienty bez rozštěpu, celkem 11 osob (9 žen a 2 muže) ve věku 20–40 let s průměrným věkem 26,5 roku. U šesti pacientů byl proveden chirurgický posun pouze horní čelist, zatímco u pěti pacientů proběhla operace obou čelistí. Předoperačně nebyly u žádného z těchto pacientů zaznamenány vady sluchu. Průměrné hodnoty PTA vzdušného vedení před operací dosáhly 12,4 dB pro pravé ucho a 12,6 dB pro levé ucho. S odstupem 1 roku po operaci byly hodnoty PTA naměřeny na 14,3 dB pro pravé ucho a 15,6 dB pro levé ucho (graf 1). Tympanometrická měření před operací ukázala u všech pacientů typ křivky A, zatímco 1 rok po operaci byla u jednoho pacienta zjištěna jednostranně křivka typu C (graf 2). Analýza dotazníků odhalila zhoršení symptomů – pocitu tlaku (plnosti) v uších a zhoršení sluchu u čtyř, respektive dvou pacientů krátce po operaci, přičemž jejich stav se z kategorie „bez problému“ či „velmi mírný problém“ posunul do kategorie „střední problém“. Tyto obtíže se s ročním odstupem po operaci vrátily na původní hodnoty (tab. 1).
Graf 1. Audiometrické nálezy před a po operaci u skupiny bez rozštěpu 
Graf 2. Tympanometrické nálezy před a po operaci u skupiny bez rozštěpu. 
Tab. 1. Dotazník subjektivních obtíží ve skupině bez rozštěpu 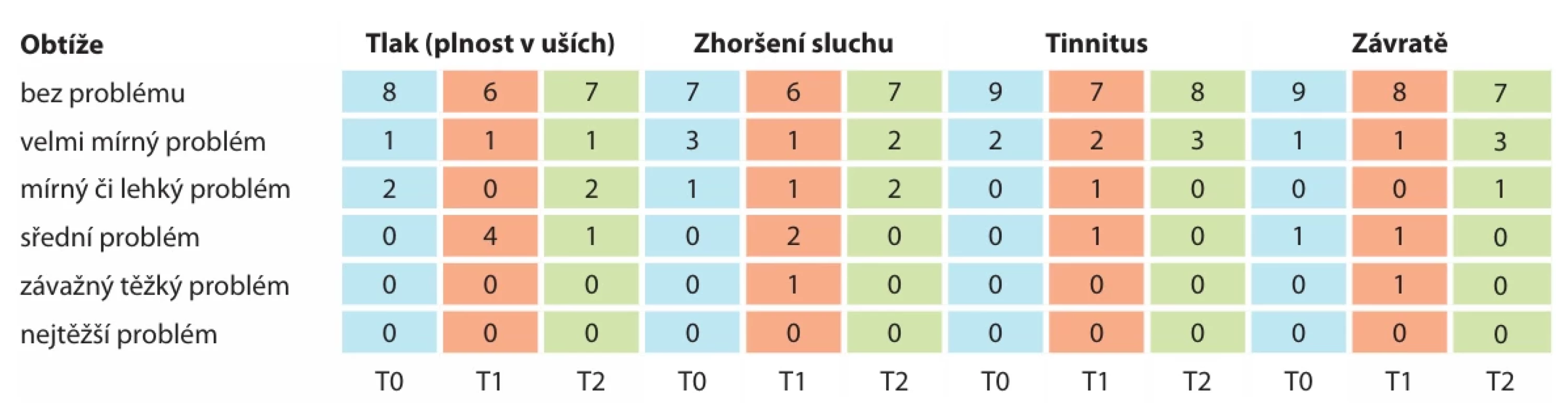
Do druhé skupiny bylo zařazeno 19 pacientů (7 žen a 12 mužů) ve věku 17–49 let s průměrným věkem 22,1 roku. U čtrnácti pacientů byla operována pouze horní čelist a u pěti pacientů proběhla operace obou čelistí. Pouze jedna pacientka měla před zákrokem diagnostikovanou kombinovanou sluchovou vadu a byla uživatelkou sluchadel na obou uších. Hodnoty PTA vzdušného vedení před operací činily 16,3 dB pro pravé ucho a 16,0 dB pro levé ucho. Rok po operaci jsme naměřili hodnoty PTA 18,75 dB pro pravé ucho a 17,4 dB pro levé ucho (graf 3). Předoperační tympanometrie ukázaly na pravém uchu křivky typu A u 17 pacientů, u jednoho pacienta B a u jednoho C křivku. Na levém uchu u šestnácti pacientů A křivku, u jednoho B a u dvou C křivku. Pooperační tympanogramy ukázaly na pravém uchu u šestnácti pacientů A křivku, u dvou B a u jednoho C křivku. Na levém uchu sedmnáct křivek typu A, jednu B a jednu C křivku (graf 4). Při analýze dotazníků jsme zjistili u rozštěpových pacientů vstupně mnohem vyšší variabilitu jejich počátečních obtíží. Obdobně jako u pacientů bez rozštěpu jsme zaznamenali dočasné zhoršení obtíží časně po operaci, které bylo ale s ročním odstupem přehodnoceno na původním hodnoty, u některých pacientů došlo dokonce ke zlepšení (tab. 2).
Graf 3. Audiometrické nálezy před a po operaci u skupiny s rozštěpem. 
Graf 4. Tympanometrické nálezy před a po operaci u skupiny s rozštěpem. 
Tab. 2. Dotazník subjektivních obtíží u skupiny s rozštěpem. 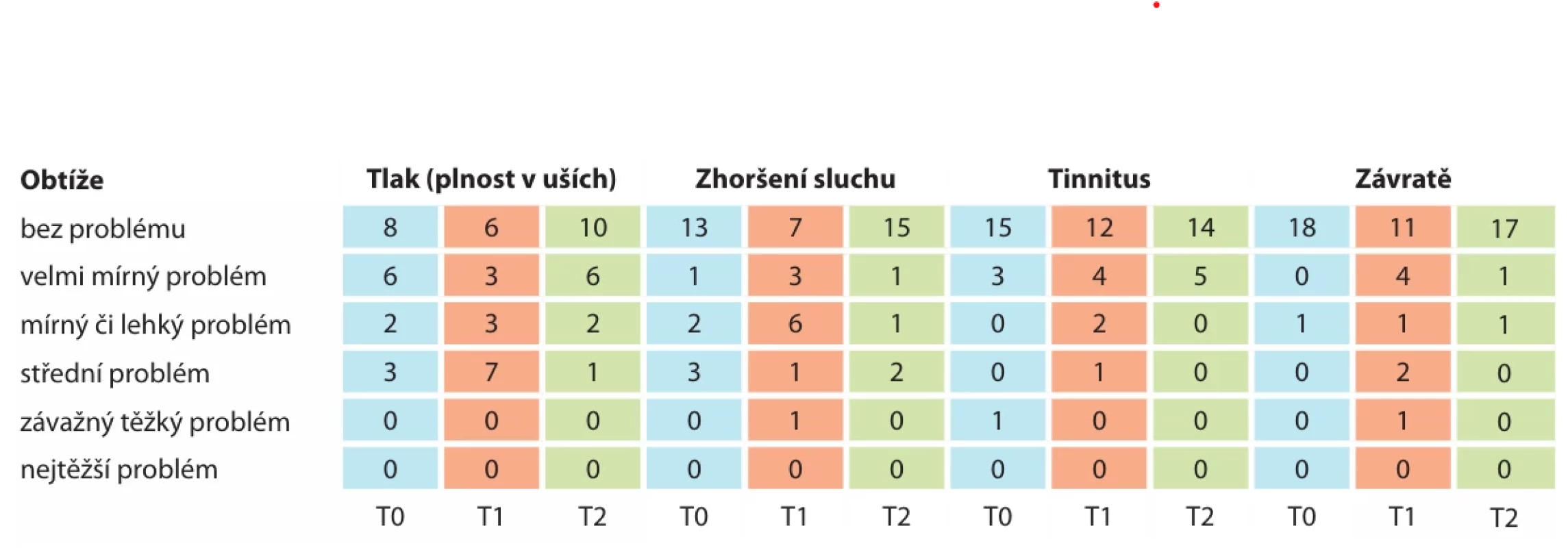
Ve skupině pacientů s vrozeným orofaciálním rozštěpem byl nejčastěji zaznamenán rozštěp typu SHAL (celkový jednostranný levostranný rozštěp) u 37 % pacientů, následovaný typem LAHS (celkový jednostranný pravostranný rozštěp) u 32 % pacientů. Rozštěp tvrdého a měkkého patra (HSH) byl přítomen u 21 % případů. U jednoho pacienta (5 %) byl diagnostikován LAHSHAL (celkový oboustranný rozštěp) a u jednoho pacienta LAAL (rozštěp rtu a alveolu oboustranně).
Diskuze
Léčbou čelistních anomálií se zabývají zejména specialisté v oboru ortodoncie a v oboru čelistní a obličejové chirurgie. K dosažení odpovídajícího výsledku léčby je zapotřebí jejich úzká spolupráce. Při ortognátním operačním výkonu dochází k chirurgické korekci anomálií dolní nebo horní čelisti, případně obou. Jedním z nejčastějších operačních výkonů je Le Fort I osteotomie, kdy dochází k uvolnění horní čelisti a k následnému zafixování v nové pozici. Takto řešíme například hypoplazii maxily u rozštěpových pacientů. Požadovaná výsledná pozice podléhá důkladnému ortodonticko-chirurgickému předoperačnímu plánování. S horní čelistí můžeme pohybovat směrem ventrálním – advancement, kraniálním, kdy dochází ke zkrácení maxily – impakce. Čelist můžeme rotovat či rozdělit na více segmentů a každý usazovat do vyhovující pozice. Případně lze tyto pohyby kombinovat.
Vrozené vady vznikají na základě poruchy ontogenetického vývoje jedince a postihují strukturu tkání a orgánů či jejich funkci. Rozštěpy rtu a čelisti patří mezi nejčastější vývojové defekty slučitelné se životem. Terapie těchto vývojových postižení je multidisciplinární, trvá od narození dítěte až do dospělosti a podílí se na ní tým odborníků různých specializací. Pro pacienta s rozštěpem jsou esenciální chirurgické rekonstrukce střední obličejové etáže během prvních měsíců života, které obnovují integritu měkkých tkání centrofaciální oblasti. Na ně během dalšího vývoje navazuje operativní doplnění kosti do oblasti rozštěpu alveolárního výběžku v období výměny chrupu a v indikovaných případech i ortognátní operace [6].
Obličejové rozštěpy jsou příčinou defektního růstu centrofaciální oblasti, působí deformity horního rtu a nosu, nosní přepážky a úzce souvisí s vývojovými poruchami počtu, tvaru a postavení zubů [7–9]. Pacienti s rozštěpem mají často problémy s výslovností, sluchové obtíže, omezení žvýkací funkce a průchodnosti dutiny nosní. Po dokončení růstu u nich často nacházíme hypoplazii střední obličejové etáže, ortognátní operace jsou proto nezbytné pro zlepšení okluzních poměrů a estetiky obličeje.
Zatímco pacienti s izolovaným rozštěpem rtu, intaktním patrem a horní čelistí mají normální anatomii a funkci sluchové trubice, pacienti s rozštěpem patra mají funkci Eustachovy trubice narušenou [10]. Některé výzkumy ukázaly, že v porovnání se zdravou populací je u pacientů s rozštěpem patra sluchová trubice charakterizována kratší délkou a deformitami v chrupavčité části [11]. U těchto pacientů byly rovněž zjištěny anomálie úponů svalů měkkého patra [11]. Rozštěp patra se totiž pojí s hrubě narušenou anatomií patrových svalů (včetně m. tensor veli palatini) [12, 13]. Kvůli tomu dochází k dysfunkci sluchové trubice a vysoké pravděpodobnosti vzniku sekretorických otitid [10, 13–15]. Jurovčík et al. zjistili v souboru 178 rozštěpových pacientů přítomnost sekretorické otitidy u 78 % jedinců novorozeneckého věku [11, 16]. Proto je již od dětství indikována otologická péče o rozštěpové pacienty, včetně audiometrických a tympanometrických kontrol. U neadekvátně léčených pacientů se objevují recidivy středoušních zánětů, jejichž následkem bývá přechod onemocnění do chronických stadií s těžkými ireverzibilními změnami středoušních struktur s následnou nedoslýchavostí, případně rozvojem chronického zánětu s cholesteatomem [11]. Proto v anamnéze pacientů nacházíme opakované výkony ve středouší – paracentézy, odsávání sekretu, zavádění ventilačních trubiček v průběhu celého dětství [10].
Studie nizozemských autorů Kappanen et al. se zabývá dlouhodobými dopady operace rozštěpu rtu a patra provedené dvoulalokovou palatoplastikou v dětství na sluch a stav středního ucha u dospělých pacientů. Výsledky ukázaly, že 19,4 % pacientů trpí v dospělosti sluchovou ztrátou nad 20 dB (PTA > 20 dB) [17]. Ve většině případů se jedná o převodní poruchu sluchu ve vyšších frekvencích. Dále u 78,7 % pacientů byly v průběhu jejich života vloženy alespoň jednou ventilační trubičky [17]. Výsledky studie Flynn et al. prokázaly incidenci sluchových ztrát u mladých dospělých pacientů s vrozeným rozštěpem v 11,5 % (PTA > 20 dB) [18]. Tato hodnota převyšuje průměr ve zdravé populaci stejného věku, nicméně rozptyl od normy není příliš markantní [17]. Důležitým aspektem v managementu těchto pacientů, který má zásadní vliv na výsledky léčby, je načasování palatoplastiky (uzavření rozštěpu patra). Tato problematika je považována za výzvu, jelikož je často kompromisem mezi adekvátním rozvojem řeči, růstem střední části obličeje a možným vlivem na stav středního ucha a výsledky sluchu. Výsledky naznačují, že chirurgická korekce rozštěpu a anatomická rekonstrukce velofaryngeálního uzávěru mohou přispět ke zlepšení ventilace středního ucha, což může být klíčové pro snížení incidence středoušních zánětů a zlepšení dlouhodobých výsledků sluchu [16, 17].
Každá změna polohy čelisti může negativně ovlivnit okolní struktury. Při osteotomii maxily a jejím posunu dochází k její fixaci v novém postavení, což s sebou přináší změnu i v okolních měkkých tkáních, zejména v oblasti nazofaryngu a orofaryngu [2]. Zejména posun vpřed (advancement) mění orientaci a napětí svalů Eustachovy trubice [1, 19]. Funkcí sluchové trubice je ventilace středouší a drenáž sekretu ze středouší. Rovněž chrání střední ucho proti sekreci z nazofaryngu a akustickým vlivům [2, 14, 15, 20, 21]. Nejdůležitější svaly pro správnou funkci sluchové trubice jsou musculus tensor veli palatini a musculus levator veli palatini. Funkčně je ale důležitější m. tensor veli palatini, který otvírá lumen sluchové trubice – tzv. dilatátor tuby [10, 12, 15, 21]. Dynamické poškození m. tensor veli palatini vlivem chirurgického výkonu proto může zhoršit funkci sluchové trubice a středoušní integritu [1]. Svaly Eustachovy trubice se upínají v oblasti processus pterygoideus ossis sphenoidalis. Ten bývá během Le Fort I osteotomie alterován, z toho důvodu tyto strukturální či traumatické změny svalů (m. tensor veli palatini a m. levator veli palatini) mohou vést ke snížené funkce Eustachovy trubice a k poruchám sluchu [2].
Několik studií prokázalo alteraci sluchových funkcí po ortognátních operacích [2, 4]. Bývá uváděno několik teorií vysvětlujících patofyziologii vzniku zhoršení sluchu po tomto typu zásahu do čelistí. Mezi nejčastěji uváděné patří narušení odtoku lymfatické drenáže vedoucí k hromadění sekretu ve středouší [20]. Autoři ODoi et al. popisují, že každá pooperační porucha sluchu je ale dočasná a postupně odeznívá [22]. DeRuyter et al. popisují, že se poruchy funkce středouší a změny na audiometrii upraví do 12 týdnů od operace [23]. Yaghmaei et al. zjistili pouze minimální změny časně po operaci [1]. Dle studie Wong et al. avšak k žádným statisticky významným změnám nedochází [3].
Existují rovněž práce zabývající se poškozením vnitřního ucha v průběhu samotné ortognátní operace. Důvodem je vliv nadměrného hluku a vibrací, které vydává během výkonu používaná vrtačka či dláta a kladivo. Pooperační zhoršení sluchu, zalehnutí uší, závratě či tinnitus bývají opět přechodné [2, 24].
Závěr
Výsledky několika studií připouští negativní vliv ortognátní chirurgie na sluch pacientů v prvních několika dnech až týdnech po operaci. Zhoršení sluchových funkcí se připisuje spíše pooperačním otokům, které v krátkém čase po operaci odeznívají a sluch se vrací na výchozí hodnoty. Z dlouhodobého hlediska však není prokázán žádný negativní vliv těchto operací na sluch a funkce středouší. Ke stejnému závěru jsme dospěli i v našem souboru pacientů. Ve skupině pacientů bez rozštěpu nedošlo vlivem operace k žádné statisticky významné změně a výsledky pooperačního měření byly téměř identické s výchozími hodnotami.
V literatuře však chybí studie, jež by se zaměřovaly na vliv ortognátní chirurgie na sluch u pacientů s rozštěpovými vadami. Zajímavým zjištěním bylo, že tato námi zkoumaná skupina rozštěpových pacientů vykazovala již před operací velkou homogenitu ve sluchových funkcích. S výjimkou jedné pacientky s kombinovanou sluchovou vadou byli ostatní pacienti v rámci normálních sluchových prahů a většinou s typem křivky A na tympanometrii – což nepotvrdilo naši hypotézu o možnosti zlepšení sluchových funkcí u rozštěpových pacientů prostřednictvím ortognátní chirurgie. Tento nález je pravděpodobně ovlivněn malým počtem pacientů v souboru a vyžaduje další rozsáhlejší zkoumání. Avšak významným aspektem je potvrzení kvality péče poskytované pacientům s orofaciálními rozštěpy v rámci specializovaných center v České republice. Od raného dětství podstupují pacienti řadu chirurgických zákroků zaměřených na korekci vrozených rozštěpů, což je klíčovým faktorem relativně nízké prevalence sluchových vad v dospělém věku.
Ačkoli naše studie čítá relativně omezený počet pacientů, tento soubor má v kontextu České republiky poměrně unikátní charakter vzhledem k nízké prevalenci pacientů s rozštěpem, kteří jsou indikováni k danému chirurgickému zákroku.
Prohlášení o střetu zájmu
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou. Toto prohlášení se týká i všech spoluautorů.
Grantová podpora
Práce byla podpořena projektem MO1012.
ORCID autorů
J. Blecha 0000-0002-5606-8018,
J. Borovec 0000-0002-7244-7931,
W. Urbanová 0000-0002-3796-5848,
Š. Dzanová 0000-0002-5425-9929,
J. Astl 0000-0002-8022-0200.
Přijato k recenzi: 1. 8. 2024
Přijato k tisku: 12. 3. 2025
MUDr. MDDr. Jiří Blecha
Klinika otorinolaryngologie a maxilofaciální chirurgie
3. LF UK a ÚVN – VFN
U Vojenské nemocnice 1200
Zdroje
1. Yaghmaei M, Ghoujeghi A, Sadeghinejad A et al. Auditory changes in patients undergoing orthognathic surgery. Int J Oral Maxillofac Surg 2009; 38 (11): 1148–1153. Doi: 10.1016/j.ijom.2009.06.002.
2. Bayram B, Deniz K, Aydin E et al. Is auditory function affected after Le Fort I osteotomy? Int J Oral Maxillofac Surg 2012; 41 (6): 709–712. Doi: 10.1016/j.ijom.2012.01.011.
3. Wong LL, Samman N, Whitehill TL. Are hearing and middle ear statuses at risk in Chinese patients undergoing orthognathic surgery? Clin Otolaryngol Allied Sci 2002; 27 (6): 480–484. Doi: 10.1046/j.1365-2273.2002.00616.x.
4. Ghorbani F, Danesteh H, Khoramnia A et al. The effects of orthognathic surgery on auditory function. Maxillofac Plast Reconstr Surg 2021; 43 (1): 11. Doi: 10.1186/s40902-021-00296-5.
5. Houkes R, Smit J, Mossey P et al. Classification Systems of Cleft Lip, Alveolus and Palate: Results of an International Survey. Cleft Palate Craniofac J 2023; 60 (2): 189–196. Doi: 10.1177/10556656211057368.
6. Urbanova W, Kotova M, Vankova Z. The incidence of cleft lip and palate in the Czech Republic in 1994–2008. Bratisl Lek Listy 2013; 114 (8): 474–479. Doi: 10.4149/bll_2013_099.
7. Akcam MO, Evirgen S, Uslu O et al. Dental anomalies in individuals with cleft lip and/or palate. Eur J Orthod 2010; 32 (2): 207–213. Doi: 10.1093/ejo/cjp156.
8. Smahel Z, Mullerova Z. Facial growth and development in unilateral cleft lip and palate from the time of palatoplasty to the onset of puberty: a longitudinal study. J Craniofac Genet Dev Biol 1995; 15 (2): 72–80.
9. Kleidienstová Z, Koťová M. Anomálie počtu zubů u pacientů s rozštěpem. Ortodoncie. Ortodoncie 2007; 16 : 23–30.
10. Školoudík L, Formánek M. Sluchová trubice. Havlíčkův Brod: Tobiáš 2019.
11. Jurovčík M, Borský J, Dytrych P et al. První příznaky sekretorické otitidy u novorozenců operovaných pro rozštěpovou vadu – záchyt v desetiletém souboru. Otorinolaryngol Foniatr 2020; 69 (2): 55–61.
12. Gotzfried HF, Thumfart WF. Pre - and postoperative middle ear function and muscle activity of the soft palate after total maxillary osteotomy in cleft patients. J Craniomaxillofac Surg 1988; 16 (2): 64–68. Doi: 10.1016/s1010-5182 (88) 80020-9.
13. Heidsieck DS, Smarius BJ, Oomen KP et al. The role of the tensor veli palatini muscle in the development of cleft palate-associated middle ear problems. Clin Oral Investig 2016; 20 (7): 1389–1401. Doi: 10.1007/s00784-016-1828-x.
14. Dinc AE, Damar M, Ugur MB et al. Do the angle and length of the eustachian tube influence the development of chronic otitis media? Laryngoscope 2015; 125 (9): 2187–2192. Doi: 10.1002/lary.25231.
15. George TN, Kotlarek KJ, Kuehn DP et al. Differences in the Tensor Veli Palatini Between Adults With and Without Cleft Palate Using High--Resolution 3-Dimensional Magnetic Resonance Imaging. Cleft Palate Craniofac J 2018; 55 (5): 697–705. Doi: 10.1177/1055665617752802.
16. Marciová Z, Zábavníková M, Dosedla E et al. Aktuálne trendy v manažmente pacienta s rázštepom pery a podnebia. Otorinolaryngol Foniatr 2023; 72 (4): 191–196. Doi: 10.48095/ccorl 2023191.
17. Kappen IF, Schreinemakers JB, Oomen KP et al. Hearing sensitivity in adults with a unilateral cleft lip and palate after two-stage palatoplasty. Int J Pediatr Otorhinolaryngol 2017; 94 : 76–81. Doi: 10.1016/j.ijporl.2016.12.030.
18. Flynn T, Lohmander A. A longitudinal study of hearing and middle ear status in individuals with UCLP. Otol Neurotol 2014; 35 (6): 989–996. Doi: 10.1097/MAO.0000000000000429.
19. Kilic N, Oktay H, Selimoglu E et al. Effects of semirapid maxillary expansion on conductive hearing loss. Am J Orthod Dentofacial Orthop 2008; 133 (6): 846–851. Doi: 10.1016/j.ajodo.2006.05.047.
20. Gleizal A, Gagnieur P, Tringali S et al. Disabling hearing loss after Lefort I osteotomies in patients with history of Eustachian tube dysfunction: An unknown complication. J Stomatol Oral Maxillofac Surg 2023; 124 (3): 101395. Doi: 10.1016/j.jormas.2023.101395.
21. Takasaki K, Sando I, Balaban CD et al. Functional anatomy of the tensor veli palatini muscle and Ostmann‘s fatty tissue. Ann Otol Rhinol Laryngol 2002; 111 (11): 1045–1049. Doi: 10.1177/000348940211101117.
22. ODoi H, Proud GO, Toledo PS. Effects of pterygoid hamulotomy upon eustachian tube function. Laryngoscope 1971; 81 (8): 1242–1244. Doi: 10.1288/00005537-197108000-00007.
23. DeRuyter F, Diefendorf AO. Hearing sensitivity and measurements of middle ear and eustachian tube function after maxillary osteotomy with advancement surgery. J Oral Surg 1980; 38 (5): 343–347.
24. Gode S, Kaya I, Turhal G et al. The Effect of Mandibulectomy and Mandibulotomy on Cochlear Function. J Craniofac Surg 2016; 27 (8): 1926–1928. Doi: 10.1097/SCS.0000000000 002967.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek Editorial
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2025 Číslo 3- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Výhody kombinace olopatadinu a momethasonu v terapii alergické rinitidy
- Moderní přístupy zvyšující efektivitu antibiotické léčby v nemocniční praxi
- Primární a sekundární imunodeficience, přehled a klasifikace
- Diagnostika primárních imunodeficiencí
-
Všechny články tohoto čísla
- Editorial
- Metody identifikace příštítných tělísek – přehledový článek
- Neinvazivní mykotické sinusitidy – současný pohled na diagnostiku a léčbu
- Léčba subglotických stenóz: výsledky a faktory ovlivňující úspěch léčby
- Význam sialoendoskopie v diagnostice a léčbě sialolitiázy podčelistní žlázy
- Transnazální endoskopické operace hypofýzy – vliv rozsahu resekce zadní části nosního septa na pooperační funkci nosu
- Patulózní sluchová tuba – série případů a přehled současných možností diagnostiky a léčby
- Krvácivé komplikace tracheotomie v době covidu-19 – retrospektivní studie
- Vliv ortognátní chirurgie na sluchové funkce
- Absces postkrikoidnej oblasti – kazuistika
- Klinické projevy, diagnostika a léčba pacientů s karcinomem endolymfatického vaku
- Gazi Yasargil, zakladatel mikroneurochirurgie: nedožitých 100 let
- Zemřel plk. v. v. doc. MUDr. Mojmír Zelený, CSc.
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Metody identifikace příštítných tělísek – přehledový článek
- Neinvazivní mykotické sinusitidy – současný pohled na diagnostiku a léčbu
- Patulózní sluchová tuba – série případů a přehled současných možností diagnostiky a léčby
- Vliv ortognátní chirurgie na sluchové funkce
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



