-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Extravazace (paravazace) protinádorových léčiv – aktualizované doporučení (2025) pro standardní péči v rámci České republiky vycházející z multioborové spolupráce
Extravasation (paravasation) of anticancer drugs – updated recommendations (2025) for standard care in the Czech Republic based on multidisciplinary cooperation
Background: Extravasation (paravasation) of chemotherapy and other anticancer drugs represents a significant complication in the patient care. Preventive and therapeutic measures effectively reduce the incidence, severity and extent of extravasation-related complications and its consequences. A working group of authors from expert groups developed recommendations for standard care. Aim: To provide a concise summary of recommended interventions for daily clinical practice. These recommendations are based either on long-term, evidence-based clinical experience or consensus opinions among expert groups representatives. Results: Preventive measures are critical and include early consideration of indications for long-term venous access devices, appropriate selection of the injection and exit sites, thorough venous access device assessment before each anticancer drug administration, and comprehensive patient education. Therapeutic interventions following extravasation primarily involve the administration of specific antidotes (dimethylsulfoxide, hyaluronidase, dexrazoxane) along with the application of dry cold or heat, depending on the specific anticancer agent involved. The use of subcutaneous corticosteroids, moist heat or moist cooling, and compression is not recommended. Conclusion: Adherence to these recommendations significantly decreases the risk and mitigates the consequences of extravasation. Clinical sites may adapt and expand these guidelines based on local policies and specific patient care requirements.
Keywords:
nursing – Chemotherapy – extravasation – Antidotes – anticancer treatment – venous access devices
Autoři: S. Vokurka 1,2; V. Maňásek 3; D. Navrátilová Hrabánková 4; P. Rozsívalová 5,6; J. Kletečka 7; S. Šípová 1; V. Pavlicová 8; P. Žák 8; Š. Kozáková 9; A. Vlasáková 10; D. Brojáčová 11; L. Turková 12; B. Víšek 8
Působiště autorů: Onkologická a radioterapeutická klinika LF v Plzni UK a FN Plzeň 1; Centrum paliativní a podpůrné medicíny, LF v Plzni UK 2; Kanylační centrum, Komplexní onkologické centrum, Nemocnice Agel, Nový Jičín 3; I. interní klinika – klinika hematologie 1. LF UK a VFN v Praze 4; Nemocniční lékárna, Odd. klinické farmacie, FN Hradec Králové 5; Farmaceutická fakulta v Hradci Králové, UK 6; Klinika anesteziologie, resuscitace a intenzivní medicíny LF v Plzni UK a FN Plzeň 7; IV. interní hematologická klinika LF v Hradci Králové UK a FN Hradec Králové 8; Nemocniční lékárna, FN Brno 9; Centrum cévních vstupů, Klinika anesteziologie, resuscitace a intenzivní medicíny LF v Plzni UK, a FN Plzeň 10; Oddělení hematologické intenzivní péče, IV. interní hematologická klinika LF v Hradci Králové UK, a FN Hradec Králové 11; Interní hematologická klinika 3. LF UK a FN Královské Vinohrady, Praha 12
Vyšlo v časopise: Klin Onkol 2025; 38(3): 224-232
Kategorie: Sdělení
doi: https://doi.org/10.48095/ ccko2025224Souhrn
Východiska: Extravazace (paravazace) cytostatických, ale i dalších protinádorových léčiv jsou velmi významnou komplikací při léčbě onkologických pacientů. Preventivní a léčebné intervence snižují riziko komplikace nebo rozsah následků. Pracovní skupina autorů z odborných skupin připravila doporučení standardní péče. Cíl: Základní souhrn doporučených postupů pro základní denní praxi, definováno na základě poznatků z dlouhodobé ověřené a prokázané praxe nebo ze shodných názorů zástupců odborných skupin. Výsledky: Preventivní opatření jsou zásadním opatřením a zahrnují včasné zvážení indikace dlouhodobých žilních vstupů, volbu místa vpichu i výstupu katétru, kontrolu žilního vstupu před každou aplikací protinádorového léčiva a edukaci pacienta. Řešení extravazace zahrnuje především aplikace antidot (dimethyl sulfoxide, hyaluronidáza, dexrazoxan) a aplikace suchého chladu nebo tepla podle typu protinádorového léčiva. Nejsou doporučovány podkožní injekce kortikoidů, vlhké teplo nebo vlhké chlazení, komprese. Závěr: Doporučené postupy přispívají k redukci rizika a následků extravazace. Individuálně může být na pracovištích rozsah doporučených intervencí rozšiřován s ohledem na specifické potřeby a okolnosti.
Klíčová slova:
chemoterapie – ošetřovatelství – extravazace – protinádorová léčba – žilní vstupy – antidota
Úvod
Extravazace (paravazace) cytostatických, ale i dalších rizikových léčiv jsou obávanou a reálnou komplikací při léčbě onkologických pacientů. Jde o nadále velmi aktuální a s ohledem na možné zdravotní následky velmi důležitou problematiku.
V roce 2020 byla ze strany zástupců Sekce podpůrné léčby a péče České onkologické společnosti České lékařské společnosti J. E. Purkyně (ČLS JEP), České hematologické společnosti ČLS JEP, Onkologické sekce České asociace sester a Společnosti pro porty a permanentní katétry definována doporučení pro standardní péči při extravazaci cytostatik [1]. Tento dokument je nově aktualizovaný, upřesněný a rozšířený o specifickou problematiku dalších léčiv a dostupnost antidot, shrnuje potřebné a zcela základní poznatky odpovídající péči založené na poznatcích z dlouhodobé ověřené či důkazní praxe nebo vycházející ze shodných názorů expertů odborných skupin a společností. Na přípravě doporučení se podíleli zástupci Sekce podpůrné léčby a péče České onkologické společnosti ČLS JEP, Společnosti pro porty a permanentní katétry, České hematologické společnosti ČLS JEP, Onkologické sekce České asociace sester a zástupkyně oboru klinické farmacie. Byla vyvinuta maximální snaha o vytvoření písemného dokumentu, který definuje několik praktických a v běžné denní onkologické praxi českých center velmi dobře přijatelných a realizovatelných bodů standardní péče a ošetření v rámci extravazace protinádorových léčiv s přihlédnutím k dostupnosti prostředků v ČR, ačkoliv v průběhu doby může být rozdílná reálná dostupnost antidot. Tento dokument byl schválen výše uvedenými odbornými společnostmi, nicméně nemá za cíl a ani nemůže tímto vymezit rozsah poskytované péče při extravazaci, která individuálně na jednotlivých pracovištích může rozsah zde uvedeného výrazně překračovat a rozšiřovat.
Tab. 1. Přehled vybraných cytostatických léčiv podle potenciálu způsobit poškození po extravazaci. 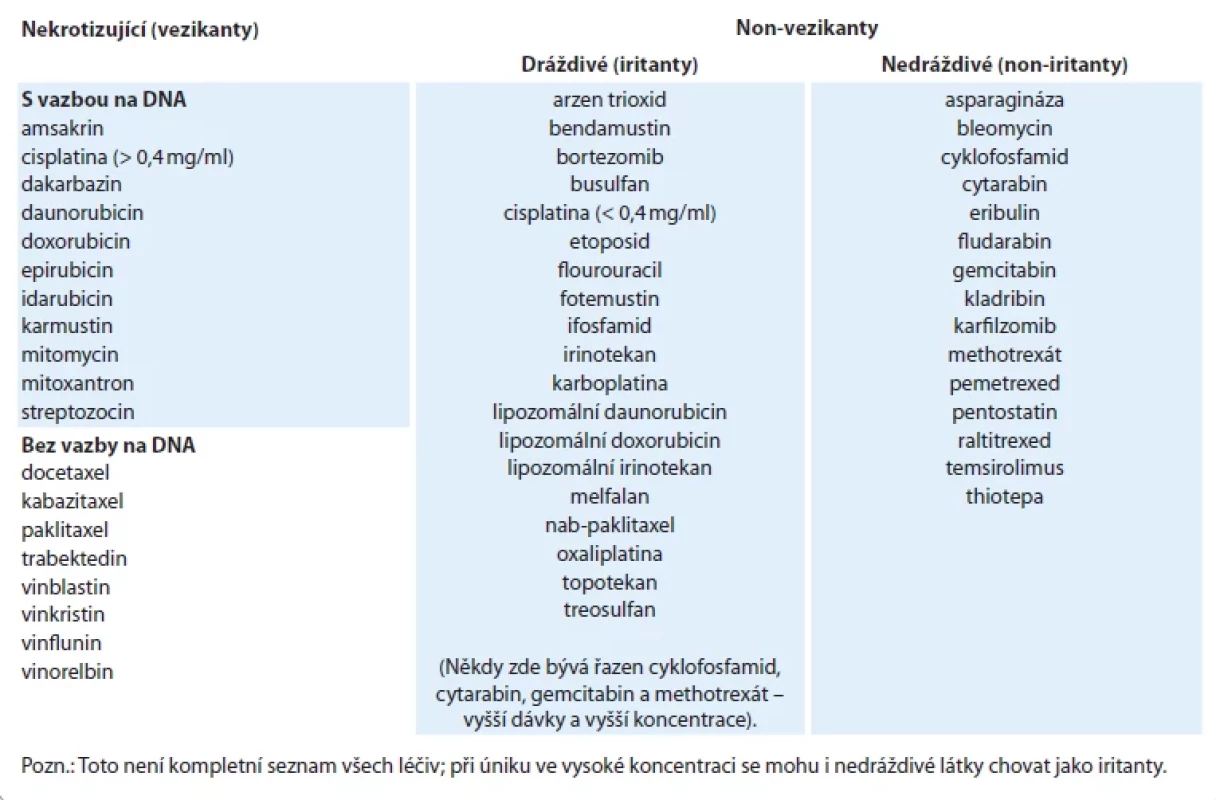
Tab. 2. Přehled dalších vybraných protinádorových léčiv – nekonjugovaných i konjugovaných monoklonálních protilátek a fúzních proteinů – s případným doporučením pro management extravazace. 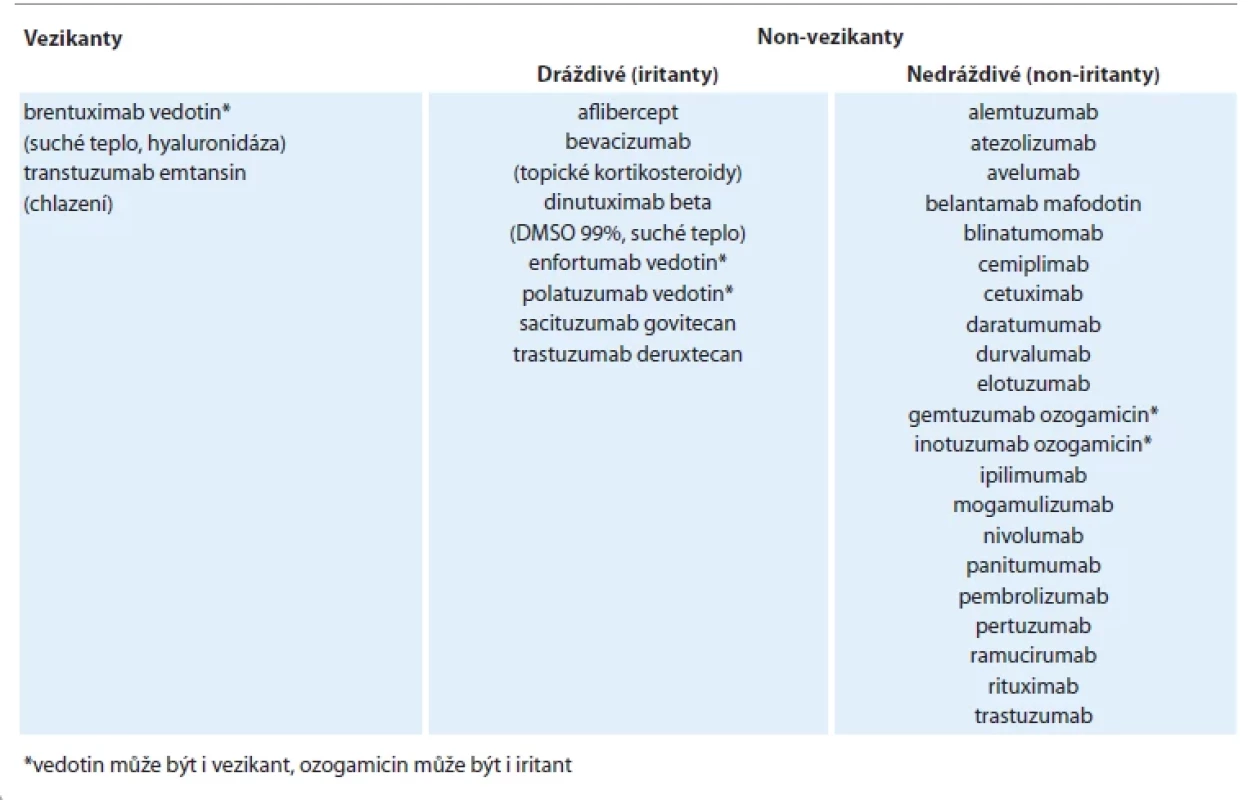
Role sester v péči o periferní a rovněž centrální žilní vstupy je nezastupitelná a je potřebné dále podporovat rozšiřování vzdělanosti a kompetencí sester v této oblasti. Důležitá je pravidelná edukace zdravotníků a úzká spolupráce s klinickými farmaceuty, stejně tak ověřování dostupnosti a dosažitelnosti antidot. Je potřeba také zdůraznit potřebu pečlivého vedení dokumentace a fotodokumentace extravazace.
V textu jsou nově uváděny zkratky cévních vstupů doporučované podle mezinárodní nomenklatury a Společností pro porty a permanentní katétry. Zdroje, ze kterých bylo čerpáno, jsou uvedeny samostatně na konci dokumentu [1–10].
Definice extravazace (paravazace) z periferní žíly
Únik léčiva aplikovaného nitrožilně mimo žilní lumen do okolních tkání. Podle typu léčiva, koncentrace léčiva a uniklého objemu dochází k poškození tkání různé intenzity a rozsahu.
Dělení cytostatických a cílených protinádorových léčiv
Dle doporučení European Society for Medical Oncology (ESMO) jsou cytostatická léčiva dělena podle potenciálu způsobit poškození tkáně po extravazaci na vezikanty (zpuchýřující, nekrotizující), iritanty (dráždivé) a non-vezikanty, resp. non-iritanty (nedráždivé) (tab. 1) [5]. U monoklonálních protilátek je problematika extravazace složitější kvůli nedostatku publikovaných dat, vč. omezeného počtu kazuistických sdělení. Přestože by monoklonální protilátky mohly být považovány za neškodné, některá publikovaná sdělení naznačují, že je opatrnost na místě, obzvláště v případě konjugátů s cytostatickou molekulou (tab. 2). Ačkoliv monoklonální protilátky nemají stejný nekrotický potenciál jako některá konvenční cytotoxická léčiva (antracykliny nebo vinca-alkaloidy), dostupná literatura ukazuje, že může docházet k významnému zánětu různé intenzity. Je třeba zdůraznit, že s příchodem dalších dat by měla být klasifikace odpovídajícím způsobem aktualizována.
- Vezikanty (nekrotizující, způchýřující) jsou léčiva způsobující bolest, zánět a vedou k tvorbě puchýřů na kůži. Pokud extravazace není léčena, může dojít k nekróze tkáně, a to i opožděně. Dle mechanizmu, kterým způsobují poškození tkání, je tato skupina léčiv ještě dále dělena do dvou podskupin, a to na léčiva vázající se po extravazaci na DNA a léčiva bez vazby na DNA. Vazbou cytostatika na DNA dochází k závažnějšímu, často trvalému poškození tkáně, neboť extravazované léčivo se nevstřebává. Léčiva bez vazby na DNA jsou snadněji neutralizována. Poškození tkáně, která tato léčiva způsobují, zůstávají lokalizovaná a během času se zlepšují. Management zvládnutí extravazace je u těchto dvou podskupin odlišný.
- Iritanty (dráždivé) jsou léčiva způsobující zánět, podráždění nebo bolest v místě extravazace. Pouze některá léčiva z této skupiny mají potenciál způsobovat ulceraci, avšak k tomu dochází pouze tehdy, dojde-li k úniku velkého množství léčiva do okolní tkáně. Poškození nebývá tak závažné, ale při individuální vnímavosti mohou i tato léčiva někdy způsobit závažnější reakci.
- Nedráždivé (non-iritanty, non-vezikanty) jsou inertní nebo neutrální léčiva, která nezpůsobují zánět, poškození tkáně ani ulceraci. Tato léčiva ale mohou způsobit bolest v okolí místa vpichu a také podél žíly. Nicméně při úniku ve vysoké koncentraci se mohou i nedráždivé látky chovat jako iritanty (např. methotrexát). Jako iritant se může chovat také ozogamicin konjugovaný ve formě gemtuzumab-ozogamicin a inotuzumab-ozogamicin, které jsou jinak řazeny mezi non-iritanty.
Rozdělení konkrétních léčiv do jednotlivých skupin (vezikanty, iritanty, non-iritanty) je uvedeno v tab. 1 a 2.
Zásady prevence extravazace
Preventivní opatření jsou zásadní podmínkou pro minimalizaci rizika extravazace a jejích následků. Je doporučeno:
1. Zajistit pravidelné edukace zdravotníků v tématu extravazací a péče o žilní vstupy, zajistit úzkou spolupráci s klinickými farmaceuty, pravidelné ověřování dostupnosti a dosažitelnosti antidot.
2. Nezastupitelná je role sestry ve smyslu podpory indikace pro včasné zavedení střednědobých a dlouhodobých žilních vstupů a včasné upozornění ošetřujícího lékaře na insuficientní periferní žilní řečiště.
3. Plánovat zahájení chemoterapie – načasování zahájení chemoterapie je vždy s výhodou ve standardní pracovní době (vyšší počet a dostupnost zdravotnického personálu, dostupnost konzultace s klinickým farmaceutem, snazší dostupnost léčiv a specifických dalších prostředků a služeb).
4. S ohledem na délku indikované protinádorové léčby, charakter aplikovaných léčiv, způsob podání (několikahodinové až několikadenní kontinuální aplikace) a další individuální okolnosti (např. spolupráce pacienta, stav periferních žil horních končetin, potřeba dalších i.v. aplikací) obecně upřednostnit volbu střednědobých a dlouhodobých centrálních žilních vstupů (central venous access devices – CVAD), jako jsou např. periferně zavedená centrální žilní kanyla (peripherally inserted central catheter – PICC), tunelizované centrální katétry (tunnelled centrally inserted central catheter – T-CICC) a totálně implantované cévní přístupy (totally implanted venous access device – TIVAD), tedy nejčastěji hrudní a pažní porty, viz dále odstavec Indikace permanentních žilních vstupů (tab. 3).
Tab. 3. Volba žilního vstupu u vybraných malignit. 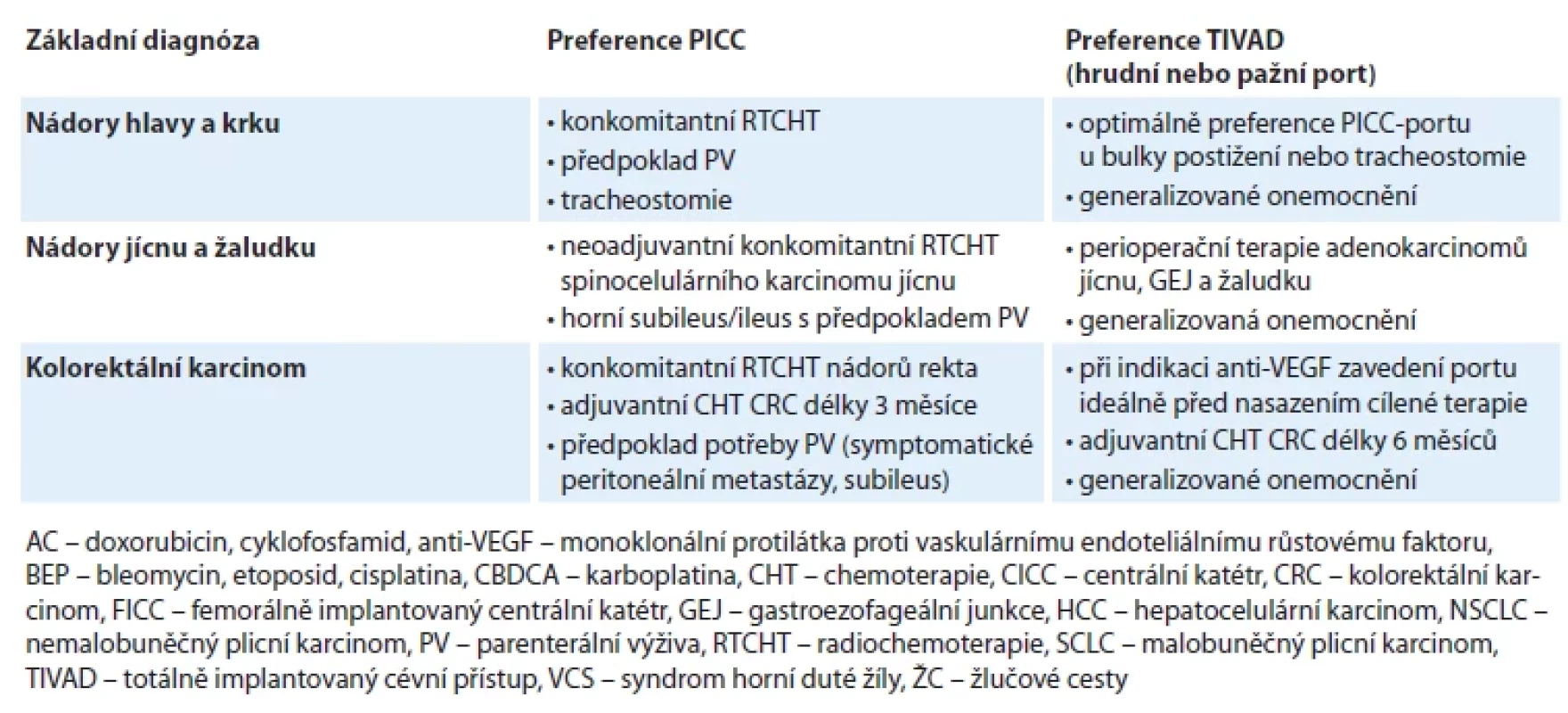
Tab. 3 – pokračování. Volba žilního vstupu u vybraných malignit. 
5. Nezavádět periferní žilní vstup v oblasti kloubů, dolní končetiny, končetiny s lymfedémem nebo tam, kde je riziko vzniku lymfedému (např. stav po odstranění lymfatických uzlin v podpaží apod.), v místě hematomů a zánětu, při anamnéze opakovaně neúspěšných venepunkcí a v místě nebo distálně od místa předchozího náběru krve a nitrožilní aplikace. Ke zhodnocení obtížnosti zajištění periferního žilního vstupu je možné použít skóre A-DIVA [10]. Rizikové jsou žíly drobné, fragilní, tvrdé, sklerotické, příliš pohyblivé (např. u seniorů). Rizikovými faktory pro extravazaci jsou stavy s insuficiencí cirkulace (Raynaudův syndrom, symptomatický diabetes mellitus, cévní onemocnění, lymfedém, syndrom horní duté žíly – vena cava superior), obezita, neuropatie omezující schopnost vnímat případný rozvoj extravazace, prolongovaná aplikace infuze.
6. Upřednostňovat jako vhodné místo vstupu dostatečně široké žíly předloktí. Neměla by se používat volární (dlaňová) strana zápěstí a dolní končetiny, nejsou doporučeny žíly v kubitální jamce a na dorzu ruky. Velmi individuálně lze při velmi dobré kvalitě žíly a dobré spolupráci pacienta v případě nutnosti akceptovat i krátkodobé zavedení periferního žilního vstupu (peripheral venous access device – PVAD) na dorzu ruky. Oblast dorza ruky však není obecně doporučena obzvlášť pro aplikaci zpuchýřujících protinádorových léčiv (vezikantů) (tab. 1 a 2), kdy je nutno brát zřetel na těsný vztah šlach, svalů, cév a nervů v oblasti dorza ruky a s tím související vysoké nebezpečí závažných poškození až nekrózy tkání při jejich extravazaci.
7. Kontrolovat žilní vstup aspirací krve a proplachem minimálně 10–20 ml fyziologického roztoku před aplikací každého protinádorového léčiva. Objem proplachu může být příp. i vyšší podle typu používaného infuzního setu s ohledem na jeho délku a objem, resp. systém (např. uzavřené systémy bezpečných a kontaminaci minimalizujících infuzních setů).
8. Edukovat pacienta o projevech extravazace a nutnosti hlášení, provádět pravidelné kontroly stavu a příznaků extravazace v pravidelných intervalech během aplikace.
9. U periferně zavedeného žilního katétru v případě jakékoliv pochybnosti o spolehlivosti žilního vstupu, v případě zjištění erytému nebo otoku v místě či při udávání bolesti nelze tento vstup dále používat nejen z důvodu rizika extravazace, ale i rozvoje flebitidy.
Zásady řešení extravazace
Viz také schéma 1.
1. Ihned ukončit aplikaci infuze, zachovat klid a rozvahu, uklidnit pacienta a komunikovat s ním, ponechat žilní vstup na místě, pokusit se o zpětné nasátí z postižené oblasti a poté vstup odstranit (v případě extravazace cytostatik ze skupiny taxanů (docetaxel, kabazitaxel, paklitaxel) a vinca-alkaloidů (vinblastin, vinkristin, vinflunin, vinorelbin) může být vstup ještě ponechán pro možnost využití k aplikaci hyaluronidázy, netlačit na postiženou oblast, žádné vlhké obklady (pouze působení suchého tepla nebo chladu podle typu protinádorového léčiva, viz dále), elevace a úleva postižené končetiny, označení oblasti extravazace, pořízení fotodokumentace postiženého místa a vedení dokumentace.
2. Informovat lékaře o vzniklé situaci k zajištění ordinace úkonů a dalších případných individuálních postupů dle metodik pracoviště (např. forma hlášení a evidence události, vedení dokumentace).
3. Aplikace speciálních antidot: dostupnost přípravků může být limitována registrací a dovozem. Je doporučeno vyvinout maximální snahu o zajištění pohotovostní zásoby na pracovišti a dostupnost pravidelně kontrolovat.
Dimethylsulfoxid (DMSO) 99%: „scavenger“ – vychytává volné kyslíkové radikály, urychluje clearance extravazátu z tkání. Dávkování a aplikace: DMSO je doporučen pro lokální aplikaci po extravazaci antracyklinů (daunorubicin, doxorubicin, epirubicin, idarubicin), mitomycinu C a cisplatiny a dinutuximabu beta. V případě extravazace antracyklinů se aplikuje DMSO v případě, že nebude použit dexrazoxan (viz níže). První dávka DMSO je aplikována optimálně do 10 min po extravazaci na místo postižení, do oblasti velikostí dvakrát větší, než je postižená plocha, čtyři kapky na plochu povrchu kůže o velikosti 10 cm2, bez tlaku rozetřít sterilní gázou, 3× denně po dobu minimálně 1 týdne (v případě extravazace Doxorubicin-TEVA uvádí SPC [8] aplikace minimálně 14 dní s chlazením oblasti po aplikaci). Místo nezakrývejte obvazem ani oděvem. Aktuální dostupnost v ČR: DMSO 99%, surovina (Dimethylsulfoxid 99% 50 g) v kapalném skupenství pro magistraliter přípravu v lékárně, expedice z lékárny individuálně v množství a způsobem dle potřeb a procesů pracoviště, použitelnost 6 měsíců.
Hyaluronidáza (150 IU/ml): v případě extravazace cytostatik ze skupiny taxanů (docetaxel, kabazitaxel, paklitaxel) a vinca-alkaloidů (vinblastin, vinkristin, vinflunin, vinorelbin) a brentuximab vedotinu. Enzymaticky degraduje kyselinu hyaluronovou, která je jednou z hlavních složek v mezibuněčném prostoru tkání. Odbourávání mezibuněčné hmoty a zvýšení permeability vazivových tkání zlepšuje absorpci uniklého léčiva. Dávkování a aplikace: V SPC pro léčivý přípravek s hyaluronidázou [9] není exaktně stanoven postup pro použití v případě extravazace, nicméně obecně je doporučeno podání do 1 hodiny po extravazaci a lze rozpustit hyaluronidázu 150 IU plv. pro inj. v 1 ml 0,9% fyziologického roztoku (koncentrace 150 IU/ml). Po pokusu o aspiraci extravazátu lze do zatím ponechané stávající kanyly těsně před jejím odstraněním podat pomalu intravenózně 1–6 ml hyaluronidázy (150–900 IU). Po odstranění kanyly pak podat subkutánně 1 ml (150 IU/ml) rozděleně v pěti samostatných injekcích o objemu 0,2 ml (ideální je jehla velikosti 25 nebo 27 G) do okolí extravazátu. Na každou aplikaci je vhodné užít jinou jehlu. Maximální denní dávka hyaluronidázy je 4 500 IU (30 ml/den). Aktuální dostupnost v ČR: Hylase Dessau, balení po 10 ampulích à 150 IU, t. č. na SÚKL neregistrováno. Dostupné v ČR na tzv. mimořádný dovoz.
Schéma 1. Extravazace protinádorových léčiv – schematické zobrazení. Postup lze uplatnit i v úvodu péče při extravazaci do podkoží např. u portu nebo PICC katétru. 
Dexrazoxan: chelatační činidlo, vazbou na železo omezuje vznik komplexů antracyklin železo produkující kardiotoxické radikály. Uplatňuje se v případě řešení extravazací antracyklinů (daunorubicin, doxorubicin, epirubicin, idarubicin). Dexrazoxan byl ve studiích podáván nitrožilně po dobu 3 dnů (1 000, 1 000 a 500 mg/m2), s iniciální dávkou nejpozději 6 hodin po extravazaci. Dávkování a aplikace: S infuzí dexrazoxanu nemá být aplikován DMSO a studené obklady by měly být odstraněny 15 min před a během podávání dexrazoxanu. Je doporučeno podat dexrazoxan intravenózně do velké žíly v oblasti vzdálené od místa extravazace, optimálně na kontralaterální končetině. Podávání první infuze dexrazoxanu má být zahájeno co nejdříve, během prvních 6 hodin po extravazaci. Podává se jednou denně po dobu 3 po sobě jdoucích dnů. Doporučená dávka v den 1 : 1 000 mg/m2 – max. 2 g; den 2 : 1 000 mg/m2 – max. 2 g; den 3 : 500 mg/m2 – max. 1 g. Léčba v den 2 a den 3 má být podávána přibližně ve stejném čase jako v den 1 (± 3 hodiny). Aktuální dostupnost v ČR: Indikační schválení na extravazaci antracykliny má přípravek SAVENE 20 mg/ml inf. plq. csl., který je u nás registrovaný, ale není dostupný, tj. je nutný mimořádný dovoz. Cena je cca 227 000 Kč za 10 lahviček × 20 mg/1 ml. V ČR je proměnlivě dostupný registrovaný, avšak neobchodovaný přípravek s obsahem dexrazoxanu CYRDANAX 20 MG/ML inf. plv. sol. 1× 500 mg, který není registrován v indikaci řešení antracyklinové extravazace, a je tedy postupem off-label, nicméně použití prakticky možné je. V současné době je možné získat neregistrovaný léčivý přípravek obsahující dexrazoxan (např. CARDIOXANE inj. plv. sol. 1× 500 mg). Orientační pořizovací cena jedné 500mg lahvičky Cardioxane (vč. DPH) činí přibližně 9 000 Kč, přičemž doba dodání bývá zhruba jeden měsíc. Plná dávka pro řešení extravazace doxorubicinu by představovala dle výše uvedeného doporučení celkem 90 650 Kč.
4. Aplikace suchého tepla nebo chladu: ideálně např. ve formě gelových sáčků krytých do suché vhodné bavlněné nebo lněné textilie nebo papírové utěrky, aby nebyl přímý kontakt gelového sáčku a kůže.
Suché teplo – za účelem disperze a diluce extravazátu použít v případě extravazace oxaliplatiny, taxanů (docetaxel, kabazitaxel, paklitaxel), vinca-alkaloidů (vinblastin, vinkristin, vinflunin, vinorelbin) a brentuximab vedotin a dinutuximab beta. Aplikovat v úvodu 20–60 min, dále 4× denně 15–20 min po dobu 1–2 dní.
Suchý chlad – za účelem ohraničení a neutralizace extravazátu použít v případě extravazace cisplatiny ošetřované s DMSO a dále vezikantů s vazbou na DNA (tab. 1), suchý chlad lze jinak využít také u extravazací všech dalších protinádorových léčiv mimo těch s doporučením pro aplikaci suchého tepla. Aplikovat v úvodu 20–60 min, dále 4× denně 15–20 min po dobu 1–2 dní.
5. Topické kortikoidy: Subkutánní podání kortikoidů se obecně nedoporučuje. Podání topických kortikoidů doporučuje při extravazaci doxorubicinu pouze jeden výrobce a toto lze zvážit obecně u extravazace antracyklinů, dakarbazinu a dále při extravazaci oxaliplatiny a bevacizumabu. Zde lze doporučit lokální topickou aplikaci Hydrocortison 1% ung, aplikace 4× denně po dobu 7 dnů.
6. Ochrana před působením slunce při extravazaci dakarbazinu.
7. Zajištění následných kontrol a vývoje – u pacienta s extravazací s potenciálem poškození až nekrózy tkání by v případě cytopenie, obzvláště u pacienta hemato-onkologického, mohlo dojít k dalším komplikacím (krvácení do tkání, flegmona). Individuálně s ohledem na rozsah a charakter postižení, s ohledem na tíži trombocytopenie a neutropenie, na riziko krvácivých projevů a infekce substituovat trombocytárními transfuzními přípravky (k hodnotě trombocytů 20–50 × 109/l) a zvažovat antibiotika s dobrým průnikem do měkkých tkání. Pravidelně kontrolovat a dokumentovat místo postižení k posouzení vývoje stavu (krvácení, infekce).
Extravazace do podkoží z centrálního žilního vstupu
Extravazace léčiv podávaných přes CVAD je vzácná komplikace. Dojde-li k extravazaci, roztok se může hromadit v mediastinu, pohrudnici nebo v podkožní oblasti hrudníku a krku. Nejčastějším příznakem extravazace je akutní hrudní bolest. Diagnóza musí být založena na klinických příznacích a potvrzena některou zobrazovací metodou, obvykle se provádí CT hrudníku. Doporučení o postupu při extravazaci jsou vytvořena na základě kazuistik. Postup by měl zahrnovat zastavení infuze a aspiraci prostřednictvím ponechaného CVAD, a to největší množství roztoku, jak je to jen možné. V případě, že došlo k extravazaci antracyklinu, je vhodné použít dexrazoxan. I když ve většině hlášených případů byla dána přednost konzervativní léčbě, může být přistoupeno rovněž k chirurgické intervenci s cílem odstranění zbytku extravazátu. Jako doporučené přídatné postupy lze doporučit podání antibiotik, intravenózních kortikoidů a analgetik, a to k tlumení příznaků mediastinitidy nebo pleuritidy.
Chirurgická léčba těžkého poškození tkáně
Kontaktovat plastického chirurga, zvlášť když se nekróza nehojí nebo má pacient dlouhodobé bolesti (déle než 10 dní), vždy u těžké extravazace nebo neadekvátně provedené konzervativní léčby.
chirurgický debridement, široká, dostatečně hluboká excize, dočasné krytí, plastická rekonstrukce připraveným kožním štěpem.
podkožní „wash-out“ (vymývání) – jen omezené zkušenosti, proto nelze všeobecně doporučit, mělo by být prováděno na pracovištích se zkušenostmi s těmito procedurami.
Vybavení onkologických pracovišť
Optimálním řešením je vytvoření tzv. extravazačních balíčků (kitů), které je možno použít ihned při epizodě extravazace. Doporučený obsah extravazační sady: algoritmus doporučeného postupu řešení extravazace, sterilní rukavice, sterilní krytí a tampony, „inzulinové“ stříkačky, gelové sáčky pro obklady suchým teplem nebo chladem, speciální antidota (DMSO 99%, hyaluronidáza a dexrazoxan), formulář pro záznam o extravazaci.
Indikace permanentních žilních vstupů
Indikace pro elektivní zavedení střednědobého nebo dlouhodobého žilního vstupu v onkologii vychází ze zhodnocení stavu žilního systému pacienta, délky plánované terapie, vlastností léčiva a frekvence jeho podávání. Je vhodné vybrat optimální druh žilního vstupu před zahájením protinádorové léčby, indikace z důvodu vyčerpání periferního přístupu s poškozením žil by měla být minulostí.
1. Hledisko časové – uvažujte o zavedení permanentního žilního vstupu v případě, že je plánována léčba delší než 1 měsíc. Volit lze mezi PICC, T-CICC a TIVAD (nitrožilním portem). Při trvání léčby do 3 měsíců může být optimální možností PICC, při předpokládané délce léčby více než 6 měsíců je doporučován port. Pro délku léčby 3–6 měsíců lze zvolit kterýkoli z uvedených vstupů, záleží především na stavu žilního systému a preferenci pacienta. Ambulantní dlouhodobá léčba s frekvencí podání léčiv à 3–4 týdny je vhodná k zavedení portu, naopak u střednědobé terapie s častější aplikací do žilního řečiště je vhodnější PICC nebo T-CICC. Žilní vstup lze využít rovněž ke krevním odběrům, pacient nemusí podstupovat opakované venepunkce, což je s výhodou zvlášť v případě léčby pacienta po chirurgické intervenci v axile.
2. Hledisko léčiva – do centrálního řečiště je doporučeno podávat především ta léčiva, která mají chemické vlastnosti poškozující endotel, anebo ta, která nesou riziko poškození pacienta v případě extravazace. V tomto ohledu jsou nejnebezpečnější vezikanty, tj. zpuchýřující léčiva (tab. 1,2). Celá řada dalších protinádorových léčiv má potenciál poškození tkání, přičemž z běžně užívaných látek jde především o tyto iritanty: melfalan, ifosfamid, etoposid, 5-fluorouracil, methotrexát (vyšší dávky), platinové deriváty, irinotekan a topotekan.
3. Hledisko hemato-onkologické – k zavedení CVAD je především u hemato-onkologických pacientů nutná příprava dle zvyklostí pracoviště. Zpravidla bývá zajišťována substituce na hodnotu trombocytů 20–50 × 109/l, především při punkci v. subclavia nebo v. jugularis. U punkce v. femoralis může být hodnota požadovaných trombocytů nižší (v případě punkce arterie či jiné komplikace je možnost komprese). Velmi dobrou alternativou jsou PICC, jejichž výhoda spočívá v možnosti zavedení bez předchozí hematologické přípravy a eliminaci rizika závažných komplikací (např. punkce arterie, hemothorax či jiné závažné krvácení). Porty bývají využívány zejména u pacientů s lymfomy, u kterých je chemoterapie podávána v 21denních či delších intervalech. V léčbě lymfomů však bývají také využívány také PICC, a to i v případě léčby delší než 3–6 měsíců. U akutních leukemií nejsou názory na využití PICC jednotné, nicméně na řadě pracovišť bývá zavedení PICC před konsolidační terapií již běžné.
V tab. 3 jsou návodná kritéria pro volbu PICC nebo TIVAD u jednotlivých malignit v onkologii.
Závěr
Zajištění spolehlivého a bezpečného žilního vstupu je nedílnou součástí péče o aktivně léčené onkologické pacienty. Role sester je zde nezastupitelná. Z důvodu možných závažných trvalých následků extravazace rizikových cytostatických, ale i jiných protinádorových léčiv ze skupiny vezikantů a iritantů je nutné dodržovat doporučené postupy ve vztahu k prevenci a léčbě extravazace. V době narůstajícího počtu onkologických pacientů, ať už s vyššími riziky extravazace (vyšší věk pacientů, obezita, komorbidity), nebo naopak s předpokladem potřeby zachovaného periferního žilního řečiště do budoucna (nižší věk pacientů, prodloužení života obecně), je nezbytně nutné věnovat zvýšenou pozornost indikacím pro zavedení střednědobých nebo dlouhodobých žilních vstupů, které jsou navíc v dnešní době poměrně dobře dostupné.
Prohlášení o střetu zájmů: Autoři pracovní skupiny nejsou ve vztahu ke zpracovanému tématu ve střetu zájmu.
Dedikace: Farmaceutická fakulta v Hradci Králové, UK, PharmDr. Petra Rozsívalová – podpořeno Specifickým vysokoškolským výzkumem Univerzity Karlovy SVV 260 665.
Zdroje
1. Vokurka S, Maňásek V, Hrabánková Navrátilová D et al. Extravasation (paravasation) of chemotherapy drugs – updated recommendations (2020) for standard care in the Czech Republic from the cooperation of the Supportive Care Group of the Czech Society for Oncology, Czech Society for Hematology, Oncology Section of the Czech Nurses Association and the Society for Ports and Permanent Catheters. Klin Onkol 2020; 33 (5): 390–395. doi: 10.14735/amko2020390. PMID: 33108885.
2. Pittiruti M, Capozzoli G. Venous Access – a practical textbook. Itálie: Antonio Delfino Editore 2018.
3. Maňásek V. Extravazace cytostatik – prevence a doporučené postupy. Klin Onkol 2016; 29 (2): 93–99. doi: 10.14735/amko201693.
4. Charvát J. et al. Žilní vstupy – střednědobé a dlouhodobé. Praha: Grada Publishing: 2016.
5. Pérez Fidalgo JA, García Fabregat L, Cervantes A et al. Management of chemotherapy extravasation: ESMO–EONS Clinical Practice Guidelines. [online]. Available from: https: //www.annalsofoncology.org/article/S0923-7534 (19) 37675-6/fulltext.
6. Mader I. Extravasation of cytotoxic agents: compendium for prevention and management. 2nd ed. New York: Springer 2010.
7. Gallieni M, Pittiruti M, Biffi R. Vascular access in oncology patients. CA Cancer J Clin 2008; 58 (6): 323–346. doi: 10.3322/CA.2008.0015.
8. SPC – Doxorubicin Teva 2 mg/ml, koncentrát pro infuzní roztok. [online]. Dostupné z: https: //mediately.co/cz/drugs/Wr4NFbGJgXq5Qzd1CU1oY9jLTFs/doxorubicin-teva-2mg - ml-koncentrat-pro-infuzni-roztok.
9. SPC – Hylase „Dessau“ 150 IU, prášek pro přípravu injekčního roztoku. [online]. Dostupné z: https: //medicinman.cz/obsah/12.leky-latky; /hyaluronidasa/hylase-dessau-150-i-u-spc.pdf.
10. Loon FH, Puijn LA, Houterman S et al. Development of the A-DIVA Scale: a clinical predictive scale to identify difficult intravenous access in adult patients based on clinical observations. Medicine (Baltimore) 2016; 95 (16): e3428. doi: 10.1097/MD.0000000000003428.
Štítky
Dětská onkologie Chirurgie všeobecná Onkologie
Článek Influencer trendů
Článek vyšel v časopiseKlinická onkologie
Nejčtenější tento týden
2025 Číslo 3- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Exemestan zlepšuje interval bez relapsu při karcinomu prsu
- Význam a prognostická hodnota nádorových markerů
-
Všechny články tohoto čísla
- Influencer trendů
- Současný management gastrointestinálních stromálních tumorů
- Zhubné nádory u seniorov na Slovensku
- Současná komplexní léčba karcinomu hrdla děložního
- Testování PD-L1 v reálné praxi, první linie léčby pokročilého NSCLC a výsledky a využití první linie léčby metastatického NSCLC pembrolizumabem v monoterapii v České republice
- Totální mezometriální resekce pro léčbu karcinomu děložního čípku – exploratorní studie proveditelnosti, bezpečnosti a onkologických výsledků v rozvojových zemích
- Úspěšná léčba sepse způsobené multirezistentní Pseudomonas aeruginosa pomocí cefi derokolu u hematoonkologické imunokompromitované pacientky po alogenní transplantaci krvetvorby
- Účinnost dlouhodobé léčby u rychle rostoucího maligního nediferencovaného nádoru plic
- Praktická doporučení pro indikace inhibitorů PARP v léčbě ovariálního karcinomu
- Extravazace (paravazace) protinádorových léčiv – aktualizované doporučení (2025) pro standardní péči v rámci České republiky vycházející z multioborové spolupráce
- Pemigatinib v léčbě FGFR2+ cholangiokarcinomu – zázraky se dějí
- Aktuality z Národního ústavu pro výzkum rakoviny
- Klinická onkologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Testování PD-L1 v reálné praxi, první linie léčby pokročilého NSCLC a výsledky a využití první linie léčby metastatického NSCLC pembrolizumabem v monoterapii v České republice
- Extravazace (paravazace) protinádorových léčiv – aktualizované doporučení (2025) pro standardní péči v rámci České republiky vycházející z multioborové spolupráce
- Současná komplexní léčba karcinomu hrdla děložního
- Současný management gastrointestinálních stromálních tumorů
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



