-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Diabetes mellitus a těhotenství, jak analyzovat národní individuální data
Diabetes mellitus and pregnancy, how to analyze national individual-level data
Objective: This study aims to present the methodological framework and analytical approaches for utilizing national individual-level data on diabetes mellitus in pregnancy, a condition that poses a significant risk to the health of both mother and child. Materials and methodology: The National Health Information System serves as the central repository for data on the Czech healthcare system. Through the integration of various recorded datasets, it enables detailed analysis of the incidence of diabetes mellitus in connection with pregnancy, provided that an appropriate analytical algorithm is applied. The input dataset for the analysis consisted of births recorded between 2012 and 2023 in the National Register of Reproductive Health, specifically the Mothers module. In total, 1,240,227 births were included in the analysis. For each case, the presence of the disease was verified using records from the National Register of Reimbursed Health Services. Results and conclusion: Based on the defined criteria, including specific medications, reported medical procedures, medical devices, and disease diagnoses, the prevalence of diabetes mellitus among parturient women was determined to be 15.4%. Thanks to the interconnected structure of the National Health Information System and newly established definition of a pregnant woman with diabetes, it will be possible to continue analyzing the prevalence and health impacts of this condition at the national level.
Keywords:
continuous glucose monitoring – diabetes mellitus – gestational diabetes – pregnancy – glycemic control
Autoři: J. Jírová 1,2
; Kateřina Anderlová 3,4
; Hana Krejčí 3,4
; Vratislav Krejčí 3
; Patrik Šimják 1
; L. Szczuková 1
; J. Jarkovský 1,5
; A. Pařízek 3
Působiště autorů: Ústav zdravotnických informací a statistiky ČR, Praha 1; Katedra demografie a geodemografie PřF UK, Praha 2; Klinika gynekologie, porodnictví a neonatologie 1. LF UK a VFN v Praze 3; III. interní klinika 1. LF UK a VFN v Praze 4; Institut bio statistiky a analýz, LF MU, Brno 5
Vyšlo v časopise: Ceska Gynekol 2025; 90(5): 366-372
Kategorie: Původní práce
doi: https://doi.org/10.48095/cccg2025366Souhrn
Cíl: Představit metodologický rámec a analytické možnosti využití národních individuálních dat v oblasti diabetes mellitus v těhotenství, který představuje významný rizikový faktor pro zdraví matky i dítěte. Soubor a metodika: Národní zdravotnický informační systém je páteřním systémem centralizovaných dat o českém zdravotnictví. Díky vzájemné propojitelnosti evidovaných údajů umožňuje při nastavení vhodného algoritmu podrobně analyzovat i data o výskytu diabetes mellitus v souvislosti s těhotenstvím. Vstupním souborem pro analýzu byly porody v období 2012–2023 evidované v Národním registru reprodukčního zdraví, modulu Rodiček. Celkem do analýzy vstupovalo 1 240 227 porodů. K těmto údajům byl dohledán záznam o výskytu onemocnění v Národním registru hrazených zdravotních služeb. Výsledky a závěr: Na základě definovaných kritérií, jako jsou specifická léčiva, vykázané zdravotní výkony, zdravotnický materiál či diagnóza onemocnění, byla v roce 2023 stanovena prevalence diabetes mellitus mezi rodičkami na 15,4 %. Díky propojitelnosti Národního zdravotnického informačního systému a vytvořené definici těhotné ženy s diabetem bude nadále možné analyzovat výskyt tohoto specifického onemocnění a jeho dopady na zdraví na celostátní úrovni.
Klíčová slova:
gravidita – diabetes mellitus – gestační diabetes – kontrola glykemie – kontinuální monitorování glukózy
Úvod
Těhotenství žen s diabetem je spojeno s celou řadou rizik pro matku i plod. Mezi nejzávažnější a nejčastěji uváděná patří spontánní potraty, zvýšený výskyt vrozených vad, poruchy růstu plodu ať už ve formě akcelerace, nebo naopak růstové restrikce, zvýšené riziko porodních poranění, náhlá intrauterinní smrt plodu, poruchy psychomotorického vývoje, předčasný porod nezralého novorozence či rozvoj diabetické fetopatie. Diabetes rovněž zvyšuje riziko rozvoje hypertenze a preeklampsie u matky [1].
Pro důkladné hodnocení výskytu těhotenských a perinatálních komplikací u žen s diabetem jsou nezbytná kvalitní individuální data. Naším cílem proto bylo navrhnout a ověřit funkční metodiku identifikace těhotenství komplikovaných diabetem v centrálně evidovaných zdravotnických datech. Implementace tohoto přístupu umožňuje provádět rozsáhlé retrospektivní analýzy a objektivně hodnotit perinatální výsledky těhotenství u žen s diabetem. Tím se vytváří základ pro kvalifikovaná rozhodnutí zaměřená na zlepšení péče o matku a dítě v budoucnu. V České republice je klíčovým nástrojem pro takové analýzy Národní zdravotnický informační systém (NZIS), který centralizuje data o poskytované péči a zdravotním stavu populace. Využití dat z NZIS umožňuje identifikovat oblasti vyžadující intervenci, optimalizovat zdravotnické služby a přispívat k efektivnějšímu plánování péče, což vede ke snížení perinatálních komplikací a zlepšení celkového zdravotního stavu populace.
Metodika a zdroje dat
Zdravotnická data v České republice shromažďuje a spravuje Ústav zdravotnických informací a statistiky v zákonem definovaném Národním zdravotnickém informačním systému, který je páteřním systémem centralizovaných dat o českém zdravotnictví. Díky vzájemné propojenosti evidovaných údajů z různých oblastní medicíny je velmi cenným datovým zdrojem umožňujícím komplexní hodnocení zdravotního stavu a kvality poskytované zdravotní péče [2].
V rámci Národního zdravotnického informačního systému jsou pro analýzu výskytu diabetu v těhotenství nejlépe využitelné dvě databáze, a to Národní registr reprodukčního zdraví a Národní registr hrazených zdravotních služeb. Každý z těchto registrů má svá specifika, silná i slabší místa. Jejich propojením vzniká funkční systém, který umožňuje využít přednosti obou databází a minimalizovat nedostatky, s nimiž se oba registry potýkají.
Národní registr reprodukčního zdraví (NRRZ) nabízí pro analýzy zejména dlouhé časové řady, neboť individuální data sbírá už od roku 1994. Shromažďuje důležité a podrobné klinické informace o průběhu těhotenství a případných těhotenských ztrátách, přesně vymezuje začátek a konec těhotenství, což je klíčové pro možnost sledování výskytu zdravotních komplikací či poskytnuté léčby v průběhu těhotenství. Dále obsahuje údaje o průběhu porodu a raného šestinedělí. V části věnované novorozencům pak obsahuje informace o poporodní adaptaci novorozenců, výskytu novorozeneckých komplikací, poskytnuté léčbě a případném výskytu vrozených vad.
Databáze NRRZ, modul Rodiček, přímo eviduje také výskyt diabetu před těhotenstvím a v jeho průběhu, a to už od roku 1994. Bohužel tyto počty trpí výraznou podhlášeností, a proto nejsou pro podrobné multifaktoriální analýzy vhodné. V klíčových parametrech, jak potvrzuje analytická studie publikovaná na webových stránkách Národního zdravotnického informačního portálu, dosahuje NRRZ velmi vysoké spolehlivosti. V hodnoceném období let 2016–2022 převyšoval počet porodů v NRRZ počty v NRHZS o 1,2 % případů [3]. To má několik důvodů, především NRRZ oproti NRHZS eviduje navíc porody samoplátkyň a porody cizinek bez trvalého či dlouhodobého pobytu v ČR. Díky vysoké úplnosti je databáze NRRZ velmi vhodná pro vymezení sledované množiny těhotenství.
Národní registr hrazených zdravotních služeb (NRHZS) je datově nejrobustnějším registrem NZIS, obsahuje informace o veškeré poskytnuté péči, která byla hrazena z veřejného zdravotního pojištění, tzn. vykázané a uznané zdravotní výkony, léčivé přípravky a materiál, který byl pacientovi poskytnut, a to od roku 2010. Hlášení dat zdravotním pojišťovnám podmiňuje úhrady za poskytnutou péči, což je jednou z hlavních výhod registru, ale zároveň i jeho největší limitací. Díky přímé vazbě na úhradu jsou data v tomto registru kompletně zadávána. NRHZS je nenahraditelným zdrojem dat pro hodnocení objemu péče v podobě vykázaných zdravotních výkonů. Jako jediný obsahuje kompletní informace o léčbě poskytované specialisty či o lécích vydaných na lékařský předpis. Mezi informace, které z registru naopak nelze čerpat, patří například výsledky vyšetření či poskytovaná péče, která spadá do paušálních plateb a úhradových balíčků.
Kombinací obou zdrojů dochází k vytvoření unikátního souboru dat. Národní registr reprodukčního zdraví přesně definuje skupinu těhotných žen, které ve sledovaném období potratily, či porodily dítě. Díky zaznamenané délce těhotenství lze snadno odvodit počátek těhotenství. Dále obsahuje podrobné údaje o novorozencích a výskytu vrozených vad. Napojením na data Národního registru hrazených zdravotních služeb je doplněna informace o výskytu diabetu.
Klasifikace
Základní členění diabetu v souvislosti s těhotenstvím rozlišuje dva typy, pregestační (diagnostikovaný před graviditou: diabetes mellitus (DM) 1. typu, DM 2. typu a ostatní typy diabetu zjištěné před těhotenstvím) a gestační diabetes mellitus. Mají rozdílný průběh, různou závažnost pro těhotnou i plod a odlišný management léčby a sledování těhotných [4].
Rozlišení diabetu podle typu, tedy na DM 1. typu, DM 2. typu a jiný typ DM, není v datech NZIS bohužel možné, neboť: „Poskytovatelé zdravotních služeb vykazují zdravotním pojišťovnám diagnózy E10 (DM 1. typu) a E11 (DM 2. typu) velmi nekonzistentně (např. pacient má vykázán odlišný typ DM při návštěvě různých ambulancí). V minulosti se používal kód diagnózy E10 pro inzulin-dependentní diabetes mellitus a kód diagnózy E11 pro diabetes mellitus nezávislý na inzulinu. Je pravděpodobné, že část poskytovatelů nadále vykazovala diagnózu E10 u všech pacientů užívajících inzulinová léčiva bez ohledu na jejich skutečný typ DM“ [5]. Veškerá o diabetu publikovaná národní data jsou tak souhrnná, popisující epidemiologii všech typů onemocnění diabetes mellitus dohromady.
Obdobně, s ohledem na vysokou variabilitu vykazovaných diagnóz, nelze spolehlivě rozlišit diabetes pregestační a diabetes gestační. Díky sledované délce těhotenství, a tedy i přesnému určení začátku těhotenství, jsme schopni rozdělit těhotné s DM na ty, které měly onemocnění vykázané již v období jednoho roku před těhotenstvím, a ty, které měly DM poprvé vykázán až během těhotenství.
Těhotná žena s diabetem byla v datech NRHZS určena podle následujících kritérií:
1.
V průběhu 1 roku před začátkem těhotenství/během těhotenství byla ženě vykázána diagnóza „E10–E14 – Diabetes mellitus – cukrovka – úplavice cukrová“, Mezinárodní klasifikace nemocí, desáté revize, jako hlavní nebo vedlejší za akutní hospitalizace nebo ambulantně praktickým lékařem, diabetologem, internistou, endokrinologem či gynekologem.2.
V průběhu 1 roku před začátkem těhotenství/během těhotenství byla ženě vykázána diagnóza „O240 – Dříve existující diabetes mellitus 1. typu“, „O241 – Dříve existující diabetes mellitus 2. typu“, „O242 – Dříve existující malnutricí vyvolaný diabetes mellitus“, „O243 – Dříve existující diabetes mellitus NS“, Mezinárodní klasifikace nemocí, desáté revize, jako hlavní nebo vedlejší za akutní hospitalizace nebo ambulantně praktickým lékařem, diabetologem, internistou, endokrinologem či gynekologem.3.
Během těhotenství měla žena vykázanou diagnózu „O244 – Diabetes mellitus v těhotenství“ či „O249 – Diabetes mellitus v těhotenství NS“, Mezinárodní klasifikace nemocí, desáté revize, jako hlavní nebo vedlejší jakoukoliv odborností.4.
V průběhu 1 roku před začátkem těhotenství/během těhotenství měla žena vykázané alespoň jedno léčivo skupiny A10 (léčiva k terapii diabetu) dle anatomicko-terapeuticko-chemické klasifikace léčiv (ATC klasifikace) a zároveň žena nemá v anamnéze záznam o diagnóze Syndrom polycystických ovarií (PCOS).5.
V průběhu 1 roku před začátkem těhotenství/během těhotenství měla žena vykázán alespoň jeden ze zdravotních výkonů specifických pro diabetes mellitus (příloha) [5].6.
V průběhu 1 roku před začátkem těhotenství/během těhotenství měla žena vykázánu alespoň jednu zdravotnickou pomůcku pro diabetiky ze skupiny 05 (ZP pro pacienty s diabetem a s jinými poruchami metabolizmu; do roku 2020 skupina 11 – pomůcky pro diabetiky).Data v Národním registru hrazených zdravotních služeb jsou dostupná od roku 2010. Protože vyhledáváme diagnózu diabetes mellitus rok před začátkem těhotenství, výsledná data o rodičkách s DM jsou dostupná v časové řadě od roku 2012.
Příloha. Seznam zdravotních výkonů specifi ckých pro diabetes mellitus [6]. Annex. List of medical services specifi c to diabetes mellitus [6]. ![Příloha. Seznam zdravotních výkonů specifi ckých pro diabetes mellitus [6]. Annex. List of medical services specifi c to diabetes mellitus [6].](https://pl-master.mdcdn.cz/media/image/9aca00a82d3eea97a6a808be64c563eb.png?version=1761904707)
Výsledky
Základem analýzy byly porody v období 2012–2023 evidované v Národním registru reprodukčního zdraví. Do datového souboru byly z důvodu potřebné propojitelnosti s databází NRHZS zařazeny pouze ty záznamy, u nichž bylo uvedeno unikátní identifikační číslo ženy. Za unikátní a pro vstup do analýzy validní identifikační číslo je považováno standardní české rodné číslo nebo číslo pojištěnce. Záznamy, u kterých byl uveden náhradní identifikátor osoby složený z data narození a koncovky „9999“ nebo „0000“, musely být pro nepropojitelnost z analýzy vyloučeny (30 744 záznamů). Finální datový soubor zahrnoval 1 240 227 porodů (tab. 1).
Pokud žena ve sledovaném období porodila vícekrát, v datovém souboru je zahrnuta opakovaně. Protože přítomnost diabetu v různých těhotenstvích ženy není konstantní a může se měnit, každá jednotlivá událost byla posuzována samostatně znovu podle výše uvedených pravidel. Nějaká forma diabetu byla v období 2012–2023 zjištěna u 12,7 %, resp. 157 862 porodů (tab. 1).
Prevalence diabetu mezi rodičkami stoupá, a to jak DM diagnostikovaného před těhotenstvím, tak DM diagnostikovaného během těhotenství. Zastoupení rodiček s diabetem diagnostikovaným před těhotenstvím se zvýšilo na dvojnásobek za sledované období, z 597 porodů (0,6 %) v roce 2012 na 975 porodů (1,2 %) v roce 2023. Počet porodů s diabetem diagnostikovaným během těhotenství se také výrazně zvýšil, a to z 10 635 porodů (10,1 %) v roce 2012 na 12 021 (14,2 %) v roce 2023 (tab. 1).
Těhotných žen s DM diagnostikovaným před těhotenstvím je přibližně tisíc ročně, resp. 975 v roce 2023. Více než polovina žen zařazených do této kategorie měla vykázaný lék ze skupiny A10 (léčiva k terapii diabetu) dle ATC klasifikace (497 rodiček). Druhou nejpočetnější skupinu pak tvořily rodičky, které měly vykázaný nějaký zdravotní výkon specifický pro DM a zároveň neměly předepsané žádné léky (32,2 %, tedy 314 rodiček) a dalších téměř 6 % žen pak mělo vykázanou alespoň jednu zdravotnickou pomůcku pro diabetiky a zároveň neměly vykázané ani léky, ani zdravotní výkon specifický pro DM (54 rodiček). Pouze na základě diagnózy bylo zařazeno zbývajících 11 % žen (110 rodiček). Naprostá většina z nich měla správně před těhotenstvím vykázánu diagnózu E10–E14, pouze malá část z nich, necelé 1 %, pak diagnózu O240–O243 (tab. 2).
Ve skupině těhotných žen, kterým byl DM poprvé diagnostikován během těhotenství, bylo v roce 2023 více než 18 % diabetiček, které užívaly antidiabetika (2 249 rodiček s lékem ze skupiny A10 dle ATC). Nejpočetnější skupinu tvořily ženy, které měly vykázaný nějaký zdravotní výkon specifický pro DM a zároveň neužívaly léky pro DM (58,9 %, tedy 7 075 rodiček v roce 2023) a dalších téměř 9 % žen pak mělo vykázanou alespoň jednu zdravotnickou pomůcku pro diabetiky (985 rodiček v roce 2023). Rodičky, které měly vykázanou pouze diagnózu, tvořily zbývajících 14 %. Správnou diagnózu O244 mělo vykázáno 11 % rodiček, chybnou diagnózu (E10–E14, či O240–O243) pak 3,4 % rodiček (tab. 3).
Tab. 1. Celkové počty porodů a počet porodů žen s diabetem mellitem (DM), 2012–2023. Tab. 1. Total number of births and number of births in women with diabetes mellitus (DM), 2012–2023. 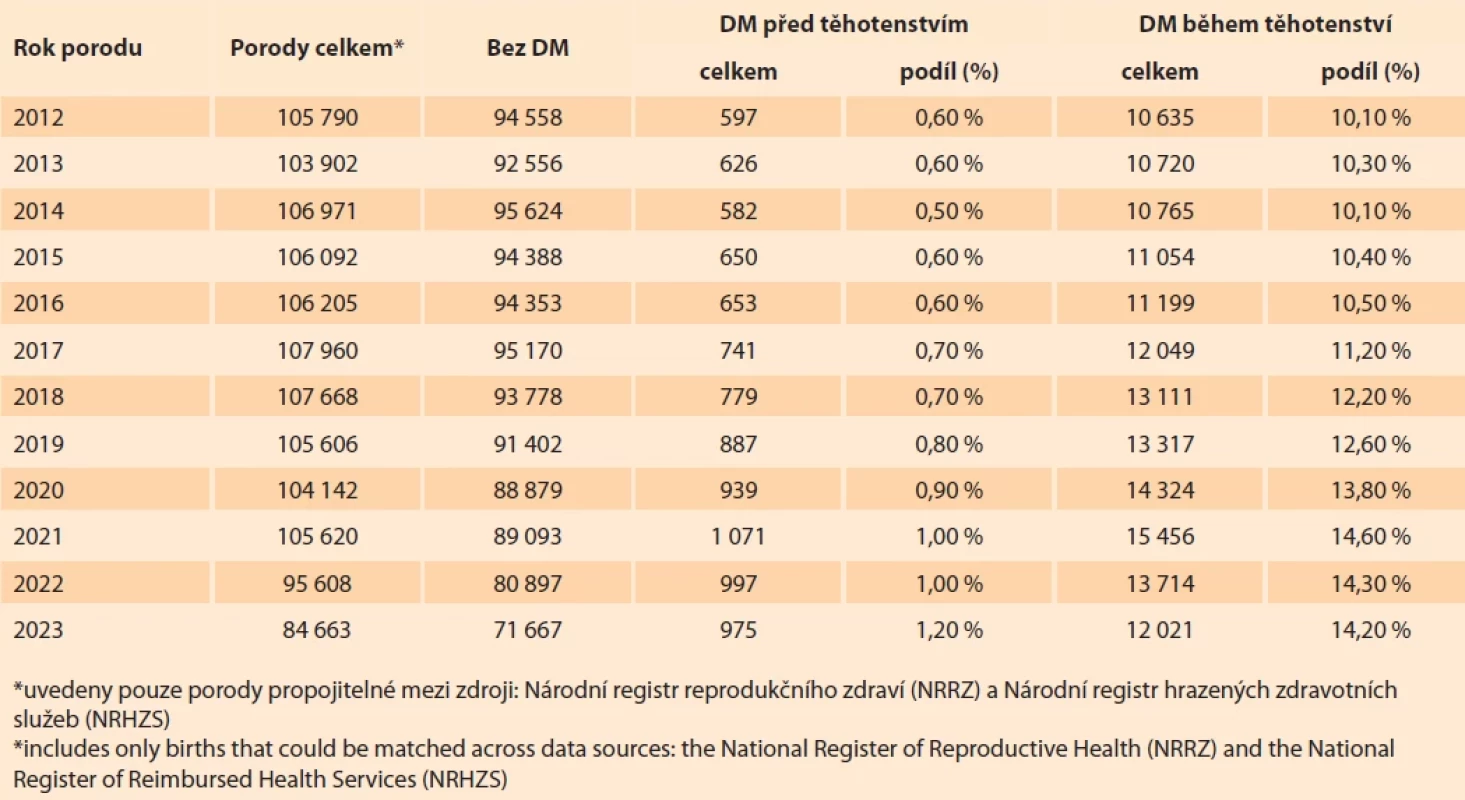
Tab. 2. Porody žen s diabetem mellitus, poprvé diagnostikovaným PŘED těhotenstvím, 2012–2023. Tab. 2. Births in women with diabetes mellitus diagnosed before pregnancy, 2012–2023. 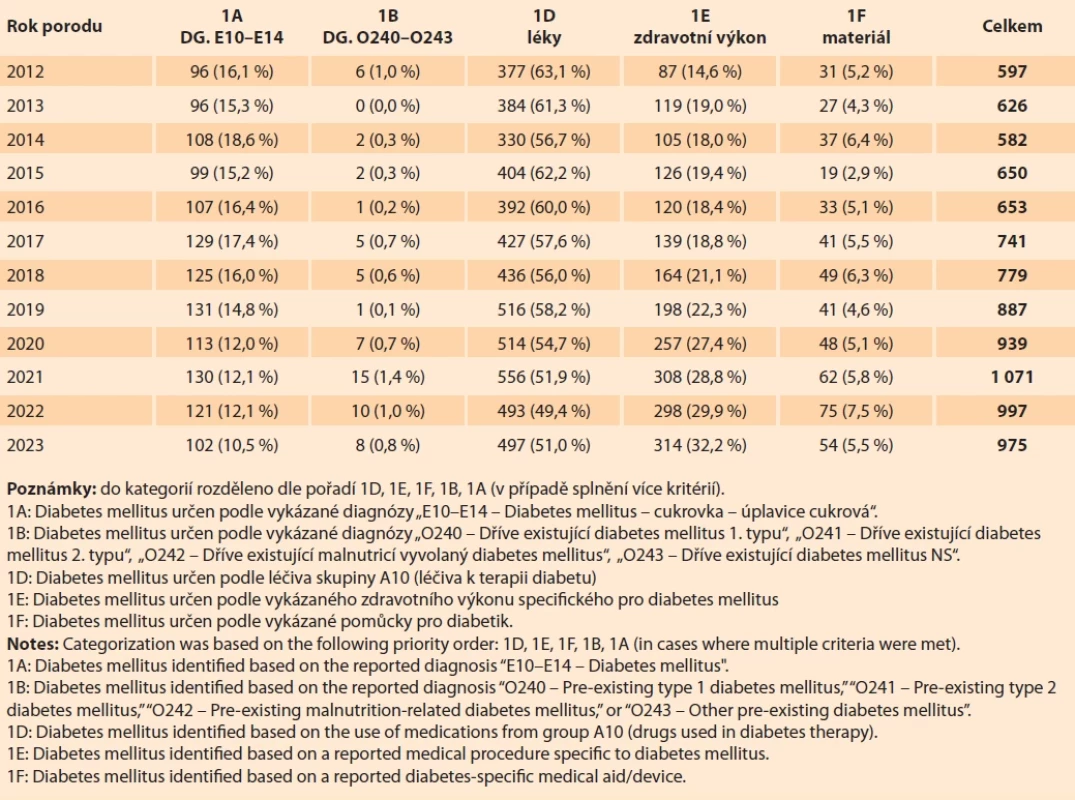
Tab. 3. Porody žen s diabetem mellitus, poprvé diagnostikovaným BĚHEM těhotenstvím, 2012–2023. Tab. 3. Births in women with diabetes mellitus diagnosed during pregnancy, 2012–2023. 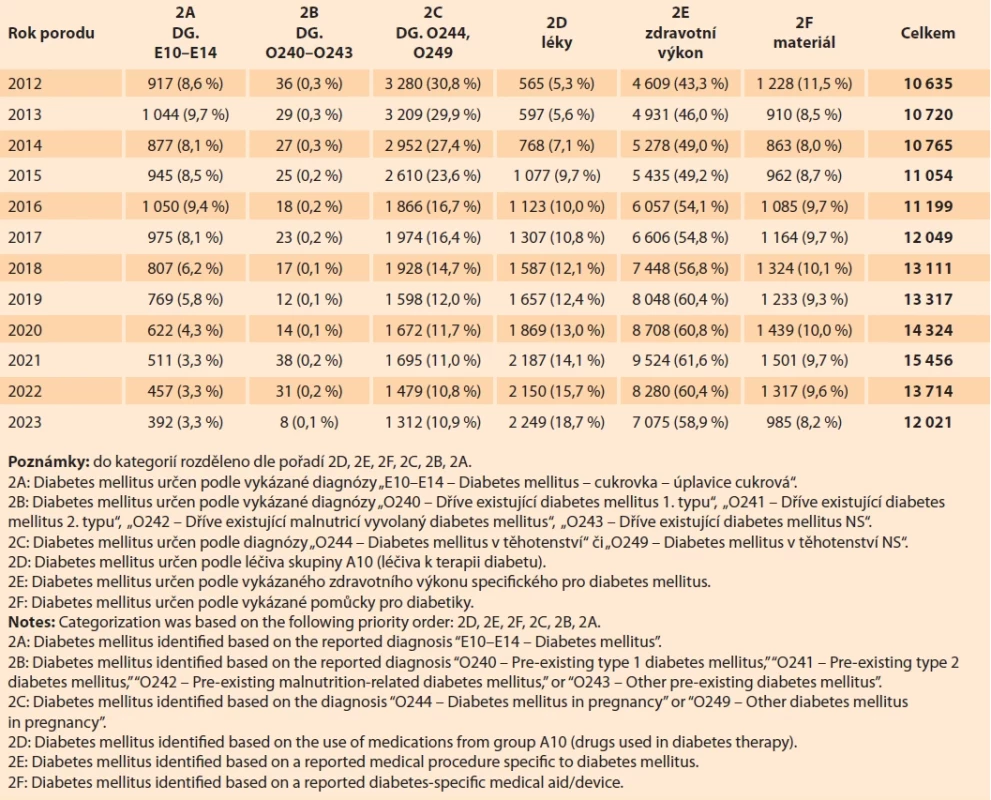
Diskuze
Diagnózy diabetes mellitus dle Mezinárodní klasifikace nemocí, desáté revize jsou řazeny v kapitole E, Nemoci endokrinní‚ výživy a přeměny látek, konkrétně se jedná o kódy „E10–E14 – Diabetes mellitus – cukrovka – úplavice cukrová“. Pokud má těhotná žena již preexistující diabetes, v období těhotenství a následném šestinedělí by měla mít vykazované kódy „O240 – Dříve existující diabetes mellitus 1. typu“, „O241 – Dříve existující diabetes mellitus 2. typu“, „O242 – Dříve existující malnutricí vyvolaný diabetes mellitus“ či „O243 – Dříve existující diabetes mellitus NS“ [7]. To se bohužel často nestává, a proto pro zařazení mezi těhotné s DM diagnostikovaným před těhotenstvím a během něj používáme jak kódy z kapitoly E – Nemoci endokrinní‚ výživy a přeměny látek, tak kódy z kapitoly O – Těhotenství‚ porod a šestinedělí. Za klíčové považujeme, zda byl DM u ženy zaznamenán poprvé v období před těhotenstvím či až v jeho průběhu.
Abychom mezi ženy s DM zjištěným před těhotenstvím mylně nezapočítávali případy gestačního diabetu z předchozího těhotenství, nezařazujeme do této skupiny rodiček ty, které měly určený DM před těhotenstvím pouze na základě diagnózy „O244 – Diabetes mellitus vzniklý v těhotenství“ a diagnózu „O249 – Diabetes mellitus v těhotenství NS“. Pokud měly rodičky v předchozím těhotenství vykázaný lék, zdravotní výkon, zdravotnickou pomůcku pro diabetiky či diagnózu preexistujícího diabetu a zároveň toto těhotenství spadalo do období 1 roku před začátkem aktuálního těhotenství, případ byl započítán do skupiny rodiček s diabetem zjištěným před těhotenstvím. Zkreslení je však minimální, a pokud nechceme analýzu omezit pouze na prvorodičky, nelze ho zcela odstranit.
Do skupiny rodiček s DM zjištěným poprvé během těhotenství byly započítány ženy, u nichž nebyl dohledán žádný záznam o onemocnění 1 rok před začátkem těhotenství. V této skupině měla část rodiček vykázanou chybnou diagnózu (E10–E14 či O240–O243). Zda se jedná o chybu ve vykazování, či skutečně preexistující aktivně neléčený diabetes, nejsme schopni na základě dostupných dat zjistit. Jelikož neexistuje v centrálně evidovaných datech předchozí záznam o DM u těchto žen, zařazujeme je do skupiny žen s DM poprvé zjištěným během těhotenství.
Závěr
Zjištěná prevalence výskytu diabetu mezi rodičkami podle popsané metodiky odpovídá předpokládaným hodnotám. Propojitelnost Národního zdravotnického informačního systému a nově vytvořená definice těhotné ženy s diabetem umožňuje nově analyzovat výskyt tohoto specifického a velmi rizikového onemocnění na celostátní úrovni. V závislosti na termínu stanovení diagnózy diabetu jsme schopni sledovat a hodnotit výskyt onemocnění podle celé řady stratifikačních kritérií, kvantifikovat význam potenciálních rizikový faktorů, analyzovat perinatální výsledky či posuzovat výskyt komplikací a komorbidit u matky i plodu. Těmito a dalšími otázkami se budou zabývat další práce, které navazují na tato unikátní data.
Zdroje
1. Binder T. Nemoci v těhotenství. Praha: Grada 2020.
2. Česko. Zákon č. 372/2011 Sb., o zdravotních službách a podmínkách jejich poskytování (zákon o zdravotních službách). Zákony pro lidi. 2011 [online]. Dostupné z: https: //www.zakonyprolidi.cz/cs/2011-372.
3. ÚZIS ČR. NRRZ a další komponenty NZIS jako komplexní datová základna pro analýzu reprodukčního zdraví žen a zdraví dětí; validita a spolehlivost údajů vykazovaných do NRRZ. Praha: NZIP. 2024 [online]. Dostupné z: https: //www.nzip.cz/data/1933-nrrz-nrhzs-srovnani-nzis-reprodukcni-zdravi-validita.
4. Krejčí H, Andělová K, Anderlová K et al. Gestační diabetes mellitus Mezioborová spolupráce. Ceska Gynek 2018; 83 (5): 397–406.
5. Benešová K. Epidemiologie diabetes mellitus. NZIP. 2024 [online]. Dostupné z: https: //www.nzip.cz/data/1768-diabetes-mellitus-ceska-republika.
6. Ministerstvo zdravotnictví ČR. Seznam zdravotních výkonů. MZD. 2025 [online]. Dostupné z: https: //szv.mzcr.cz/.
7. ÚZIS ČR. Prezentovaná verze Tabelární části MKN-10. 2023 [online]. Dostupné z: https: //mkn10.uzis.cz/.
ORCID autorů
J. Jírová 0009-0007-5642-3319
K. Anderlová 0000-0001-8794-6496
H. Krejčí 0000-0002-8061-8913
V. Krejčí 0000-0003-3342-5665
P. Šimják 0000-0003-0811-2085
L. Szczuková 0009-0000-7287-9948
J. Jarkovský 0000-0002-1400-0111
A. Pařízek 0000-0002-8068-9041
Doručeno/Submitted: 19. 6. 2025
Přijato/Accepted: 26. 6. 2025
prof. MUDr. Antonín Pařízek, CSc.
Klinika gynekologie, porodnictví
a neonatologie
1. LF UK a VFN v Praze
Apolinářská 18
128 51 Praha 2
AParizek@seznam.cz
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2025 Číslo 5- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Vědecké poznatky rozptylující obavy spojené s používáním nitroděložní antikoncepce i u mladých žen
-
Všechny články tohoto čísla
- Srovnání histologické struktury kryokonzervované ovariální tkáně metodou pomalého zamražení
- Stanovenie markerov konzumácie etylalkoholu v tehotnosti
- Diabetes mellitus a těhotenství, jak analyzovat národní individuální data
- Prevalence a hormonální profilování sekundárních amenoreických pacientek dostavujících se na kliniku plodnosti – observační studie
- Výsledky dotazníku „Endometrióza zdravotního profilu 30“ u žen ve věku 18– 30 v České republice
- Vaginální fisting a riziko anogenitálního poranění
- Ovariální cévní malformace – klinická forma prezentace Cowdenova syndromu
- Laparoskopická léčba torze vaječníku ve 26. týdnu gestace
- Placentární insuficience a pozdní růstová restrikce ve skupině plodů s adekvátní velikostí pro dané gestační stáří
- Radiačně indukovaný angiosarkom prsu – zkušenosti z klinické praxe
- Vliv neuronů produkujících kisspeptin, neurokinin a dynorfin na lidskou reprodukci
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vaginální fisting a riziko anogenitálního poranění
- Placentární insuficience a pozdní růstová restrikce ve skupině plodů s adekvátní velikostí pro dané gestační stáří
- Výsledky dotazníku „Endometrióza zdravotního profilu 30“ u žen ve věku 18– 30 v České republice
- Prevalence a hormonální profilování sekundárních amenoreických pacientek dostavujících se na kliniku plodnosti – observační studie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



