-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Rehydratační léčba
Autoři: K. Bláhová; F. Fencl
Působiště autorů: Pediatrická klinika, UK 2. LF a FN Motol, Praha
Vyšlo v časopise: Čes-slov Pediat 2011; 66 (5): 318-321.
Kategorie: Vybrané kapitoly z nové učebnice Klinická pediatrie
Rehydratační léčba má v pediatrii zásadní význam, protože denní příjem vody a elektrolytů je zejména v kojeneckém věku mnohonásobně vyšší než v dospělosti. U kojence činí denní potřeba tekutin 25 % objemu celkové tělesné vody. Nedostatečný příjem tekutin a/nebo jejich ztráta vede proto rychle k dehydraci až šokovému stavu.
Úbytek celkové tělesné vody (při akutním stavu se ztrácí především extracelulární tekutina) lze odhadnout podle klinických příznaků a podle ztráty tělesné hmotnosti. Tímto odhadem rozlišíme lehký, střední a těžký stupeň dehydratace:
- a) lehký stupeň (ztráta tělesné hmotnosti cca 5 %) – při klinickém vyšetření pouze hraniční nález;
- b) střední stupeň (ztráta tělesné hmotnosti cca10 %) – jasné klinické známky dehydratace (halonované oči, vkleslá velká fontanela, oschlé sliznice, snížený kožní turgor);
- c) těžký stupeň (ztráta tělesné hmotnosti 15–20 %) – obvykle provázen šokem, poruchou centrálního nervového systému, renálním selháním; klinické známky dehydratace jsou vystupňované. Je bezprostředně ohrožen život (obr. 1).
Obr. 1. Facies a turgor pacienta s nejtěžším stupněm izotonické dehydratace. 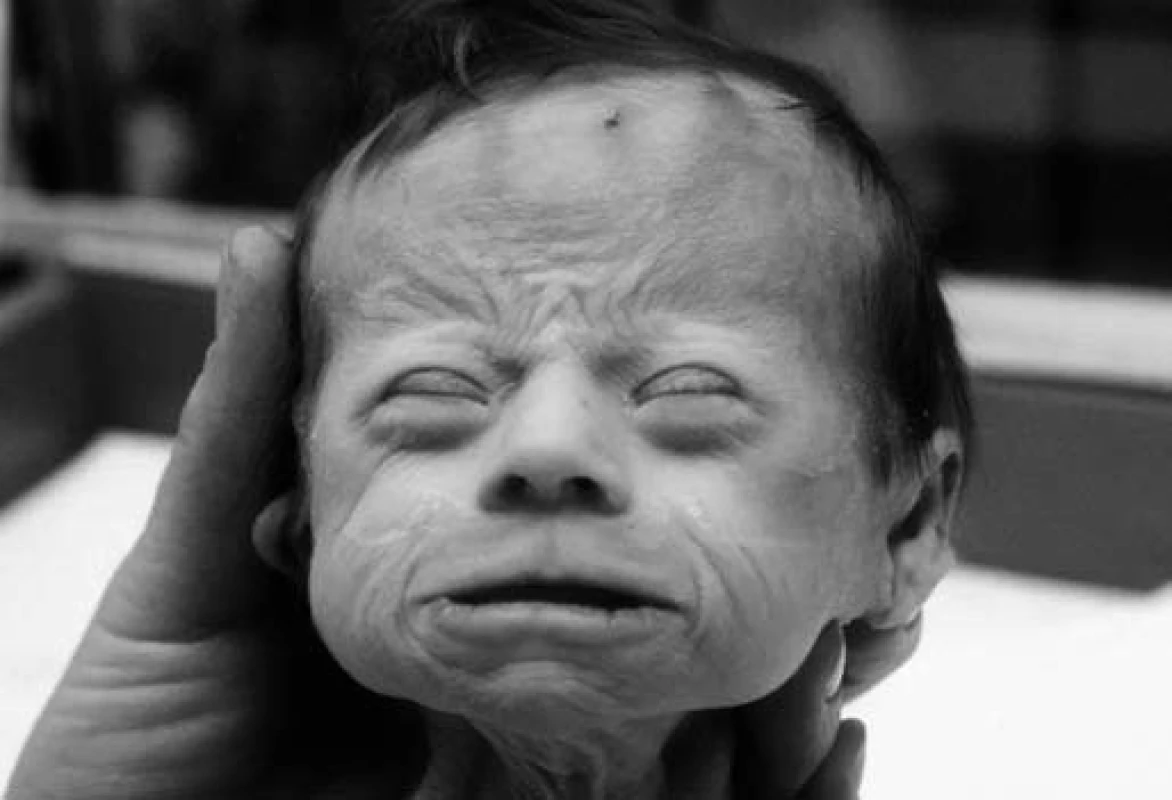
VYŠETŘENÍ DÍTĚTE S DEHYDRATACÍ
U středního a těžkého stupně dehydratace zahajujeme rehydratační léčbu okamžitě, nicméně základní anamnestické a klinické údaje jsou nezbytné pro upřesnění dalšího postupu.
Anamnéza
Zásadní význam má údaj o hmotnosti před onemocněním. Důležité je, zda šlo o původně eutrofické dítě či o dítě neprospívající, zda byla ztráta hmotnosti způsobena průjmem, zvracením (obvykle náhlý pokles hmotnosti) nebo intolerancí stravy, zvýšenými ztrátami tekutin (ledvinami, stomiemi), pocením, hyperventilací. Zásadní je údaj o diuréze.
Klinické vyšetření
Ke vstupnímu vyšetření patří zvážení dítěte, změření krevního tlaku a zajištění sběru moči (u závažnějších stavů katetrizací močového měchýře). Zhodnotíme stav vědomí, spontánní hybnost a prokrvení kůže. Kožní turgor nejlépe vyšetříme na břiše. U hypertonické dehydratace (těstovité podkoží) či při současném metabolickém rozvratu (paralytický ileus u hypokalémie) hodnotíme kožní řasu spíše na krku nebo v podpaží. Svalový tonus může být zvýšen (hypertonie) nebo snížen (hypotonie). Velká fontanela je vkleslá (pod niveau), oční bulby jsou vpadlé (halonované oči), rty, jazyk a sliznice jsou oschlé, jazyk může být povleklý. Rozvoj oligovolemického šoku provází tachykardie, nitkovitý pulz a nízký krevní tlak. Následuje hypoperfúze tkání s poškozením životně důležitých orgánů – v pořadí CNS, ledviny, játra a myokard.
Laboratorní vyšetření (statim)
Z krevního odběru stanovíme Na+, K+, Cl-, Ca2+, ureu, kreatinin, glykémii, acidobazickou rovnováhu, krevní obraz (výše hematokritu koreluje se stupněm dehydratace), případně CRP (posouzení infekční etiologie).
EKG křivka pomůže posoudit iontové změny.
Z první porce moči stanovíme odpady iontů a osmolalitu. Především změny Na+ v séru informují o typu dehydatace – hypotonické, izotonické, hypertonické. Zvýšená hladina urey, kreatininu a hypotonická moč (paradoxně nízká osmolalita moči při dehydrataci) svědčí pro sníženou glomerulární filtraci, resp. sníženou koncentrační schopnost ledvin při parenchymové lézi ledvin.
Léčbu dehydratace zahajujeme okamžitě, tedy před znalostí laboratorních výsledků. Výsledky vyšetření posléze umožní určit lépe typ dehydratace a zpřesnit léčebný postup.
OBECNÉ PRINCIPY REHYDRATACE
Léčbu zahajujeme akutním doplněním deficitu vody (a elektrolytů, i když v úvodu léčby spíše odhadujeme, zda se jedná o hypo-, izo - či hypertonickou dehydrataci). K náhlému úbytku hmotnosti u dříve dobře prospívajícího dítěte nejčastěji dochází při akutním průjmu a tento úbytek je v podstatě shodný se ztrátou extracelulární tekutiny. Tedy u dítěte s hmotností 5 kg, které ztratilo 10 % hmotnosti, je akutní deficit 500 ml, v tomto případě téměř izotonické tekutiny (stolice je zpravidla bohatá na elektrolyty). V úvodu rehydratace hradíme polovinu až dvě třetiny ztráty (250 až 330 ml), v tomto případě izotonickým roztokem.
Tekutiny podáváme vždy intravenózně. Při těžké dehydrataci s oligovolémií a rozvíjejícím se šokovým stavem může být zavedení periferní i.v. kanyly obtížné vlivem kolabovaných periferních žil. Pokud nelze akutně zajistit zavedení centrálního žilního katétru, je metodou volby aplikace intraoseální kanyly. Zavádí se na vnitřní straně tibie, na rozhraní její horní a střední třetiny. Intraoseálně lze podávat potřebnou rychlostí nejen solné roztoky, ale v dalším průběhu léčby také koloidní roztoky, plazmu a erytrocytární masu (obr. 2).
Obr. 2. Zavedení intraoseální kanyly pro parenterální rehydrataci. Intraoseální kanyla se zavádí na vnitřní straně tibie, v místě rozhraní její horní a střední třetiny. 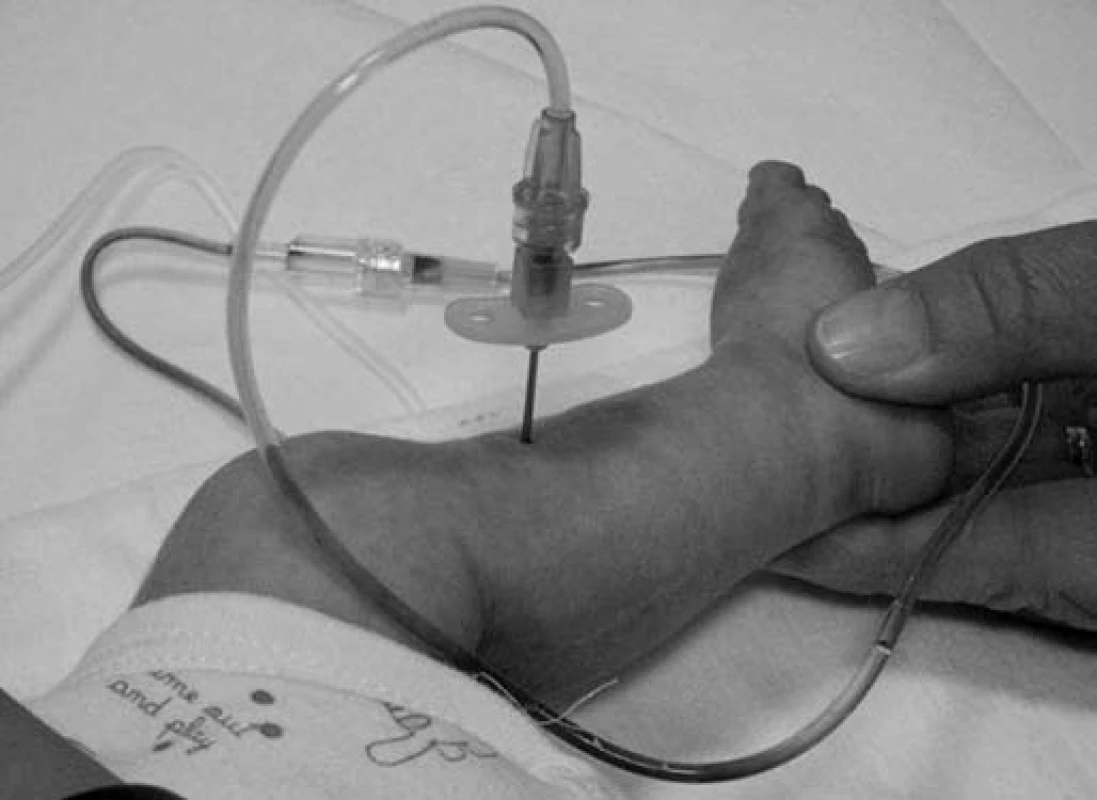
Další dodávka tekutin a elektrolytů vychází z denní potřeby vody, sodíku a draslíku. Dítě s hmotností 5 kg má základní potřebu vody 600–650 ml, potřebu sodíku 15–25 mmol a potřebu draslíku 10–15 mmol za 24 hodin. Celková potřeba na prvních 24 hodin léčení tohoto dítěte tedy bude činit 250 ml izotonického roztoku (náhrada akutního deficitu, viz výše) a 650 ml hypotonického roztoku (základní potřeba), tedy celkem 900 ml/24 hodin. V této fázi rehydratace je již prostor i pro podání albuminu a krevních derivátů.
Potřebná dodávka tekutin může stoupnout při pokračujících patologických ztrátách (trvající průjem, trvající zvracení, zvýšená perspirace při horečce, patologická diuréza). U dětí s primárně abnormálními ztrátami iontů je hrazení, resp. dopočítání ztrát poněkud obtížnější (tab. 1).
Tab. 1. Obsah základních iontů v některých tělesných tekutinách. 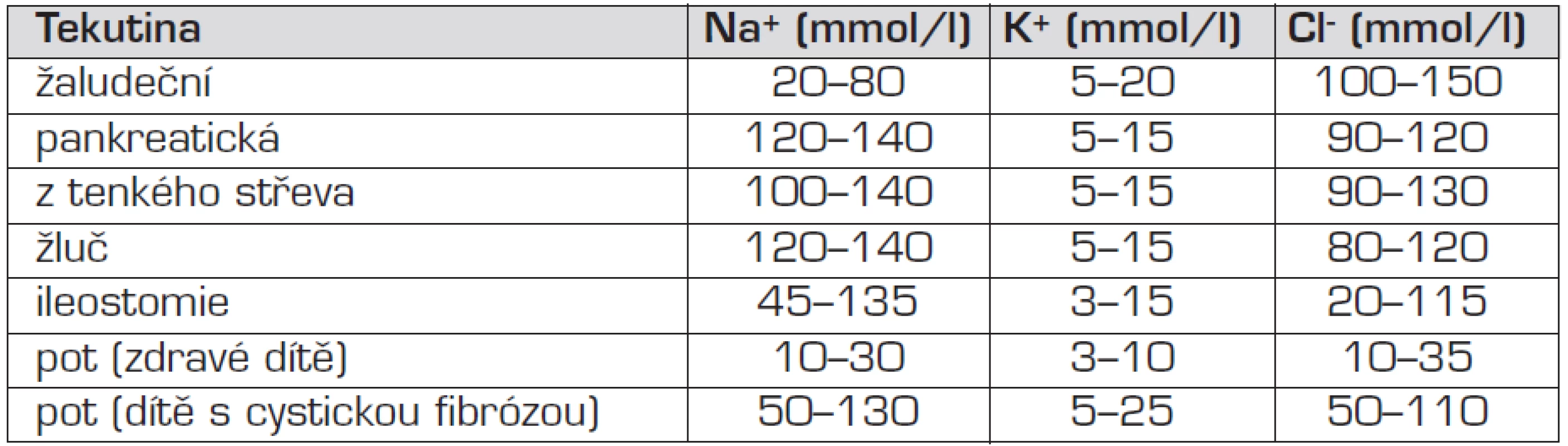
V průběhu rehydratační léčby je nezbytné pečlivě sledovat bilanci tekutin – příjem tekutin (podávaný infuzní roztok) a výdej tekutin (diuréza, zvracení, stolice, odpad stomiemi, perspirace zvláště při horečnatém stavu). Jsou potřebné opakované kontroly vnitřního prostředí. U těžké dehydratace jsou třeba kontroly v intervalu 4–6 hodin, zejména při hypertonické dehydrataci.
Při akutní rehydrataci zpočátku zpravidla nehradíme energetický deficit (solné roztoky ani individuálně připravované roztoky s 5–10% glukózou energetickou potřebu nepokryjí). Trvá-li nutnost parenterální dodávky tekutin více dnů, je nutné přejít na plnohodnotnou parenterální výživu (viz následující oddíl).
CHARAKTERISTIKA A LÉČBA JEDNOTLIVÝCH TYPŮ DEHYDRATACE
Izotonická (izoosmolární, izonatremická) dehydratace je nejčastější. Ztrácí se voda a ionty z ECT, která zůstává izotonická. Nevzniká osmotický gradient mezi ECT a ICT. Hladiny základních iontů (Na+, K+, Cl-) zůstávají ve fyziologických mezích.
Hypotonická (hypoosmolární, hyponatremická) dehydratace je méně častá, ECT je hypotonická (hyponatrémie), voda se z ECT přesunuje do ICT (buňky jsou ohroženy edémem). Tento typ dehydratace vzniká, převažují-li ztráty solí nad ztrátou vody.
Hypertonická (hyperosmolární, hypernatremická) dehydratace je nejméně častá, ale nejzávažnější. Ztráty vody jsou vyšší než ztráty natria nebo předcházelo období s nadměrným příjmem Na+. ECT je hypertonická, buňky jsou ohroženy dehydratací.
Zahájení i.v. rehydratace je u všech tří typů obdobné. Dítěti, které je ohroženo oligovolemickým šokem, podáváme izotonický roztok, který se svým složením nejvíce blíží složení plazmy (např. 1/1 Hartmannův roztok, 1/1 roztok Ringer-laktát). V prvních dvou hodinách podáváme roztok rychlostí 25–30 ml/kg/hodinu, tedy u dítěte s hmotností 5 kg aplikujeme 125–150 ml za hodinu. U dětí s metabolickou alkalózou (např. akutní dehydratace při pylorostenóze) je vhodnější podat l/1 fyziologický roztok.
Cílem této první fáze léčby je úprava hypovolémie a zlepšení cirkulace. Po této iniciální fázi již zpravidla máme k dispozici výsledky laboratorních vyšetření a určíme, o jaký typ dehydratace se jedná. Podle toho určíme další postup:
- a) Izotonické dehydratace – ve druhé fázi během dalších 8 hodin aplikujeme 1/3 až 1/4 fyziologický roztok a podle funkce ledvin, diurézy a kalémie přidáváme 20–30 mmol K+/litr infuzního roztoku. Při těžší metabolické acidóze (při pH pod 7,1) podáváme roztok bikarbonátu. V následujících 16 hodinách se podávají roztoky odpovídající složením l/3 fyziologického roztoku s přídavkem roztoku kalia do 20–30 mmol/litr. Složení roztoků případně modifikujeme podle laboratorních výsledků. Pokud jsme zvládli akutní ztráty a nedochází k dalším patologickým ztrátám, bude se celkový objem podávaných roztoků řídit bazální potřebou (pro dítě s hmotností 5 kg tedy 600–650 ml/24 hodin).
- b) Hypertonické dehydratace – po základní úpravě oligovolémie volíme roztoky s poměrně vysokým obsahem Na+. Ve zvoleném roztoku by neměla být koncentrace Na+ o více než 60 mmol/l nižší, než je aktuální sérová koncentrace Na+. Např. při sérové hladině Na+ 163 mmol/l je vhodný 2/3 fyziologický roztok (s obsahem Na+ 103 mmol/l). Čím těžší je hypernatrémie, tím je tedy nutný vyšší obsah Na+ v infuzních roztocích. Při ideálně prováděné rehydrataci by měla koncentrace Na+ v séru klesat přibližně o 12 mmol za 24 hodin. Aplikace roztoků má být poněkud pomalejší, k úpravě iontogramu obvykle dochází za 48–72 hodin. Vzhledem k tomu, že u tohoto typu dehydratace je často vyšší hladina Cl - a v séru je současně metabolická acidóza, je vhodné roztoky připravovat do základu 5 až 10% glukózy a kombinovat v nich roztok NaCl a NaHCO3. Použití čistého roztoku glukózy je u tohoto typu dehydratace přísně kontraindikované, protože by došlo k přesunu volné vody do buněk s následným edémem mozku a rizikem trvalého poškození CNS. K podobné komplikaci vede rychlý pokles natrémie.
- c) Hypotonická dehydratace – vzniká např. důsledkem rotavirové gastroenteritidy, při které dosahuje ztráta Na+ stolicí až 50 mmol/l, ale také při kongenitální adrenální hyperplazii se solnou poruchou. Rychlý přesun vody do intracelulárního prostoru vede k edému buněk. To se projeví zejména v CNS, kde edém mozku vede ke zvýšení intrakraniálního tlaku až ke konu. Prvními známkami edému mozku jsou bolesti hlavy, nauzea a zvracení, následuje letargie či agitovanost, snížení reflexů, křeče a kóma.
Pokud je u dítěte s hmotností 5 kg po iniciálním doplnění objemu zjištěna hyponatrémie např. 120 mmol/l, rozhodneme se zvýšit v průběhu nejbližších 24 hodin sérové Na+ o 12 mmol/l, tedy na 132 mmol/l. Potřebujeme tedy navíc k základní potřebě tekutin podat 36 mmol Na+ (5x12x0,6). Toto množství navýšíme o základní denní potřebu dítěte (15 mmol/24 hod). Celkově tedy dodáme 51 mmol Na+ za 24 hodin, základní denní potřeba tekutin je 600–650 ml. Použijeme--li komerčně vyráběné roztoky, lze pokračovat podáváním 1/2 fyziologického roztoku (650 ml, obsah Na+ = 50 mmol). Současně posoudíme potřebu dodávky kalia. Rehydrataci lze provádět s individuálně připravovanými roztoky (5–10% glukóza s přesně vypočítaným množstvím přidaných iontů). Při léčbě hypotonické dehydratace lze korigovat Na+ i poněkud rychleji (o více než 12 mmol/24 hod), vzestup by však neměl překročit 1 mmol/hod.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2011 Číslo 5- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
- Účinnost, bezpečnost a snášenlivost přípravku Buccolam v terapii akutních konvulzivních záchvatů u dětí
- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
-
Všechny články tohoto čísla
-
Vliv pasivní expozice cigaretovému kouři na zdraví a vývoj dětí v období prenatálním i postnatálním až do věku sedmi let
Výsledky studie ELSPAC - Kvalita života detí trpiacich alergickou rinitídou
- Vplyv dýchania cez ústa na rastové zmeny splanchnokránia v detskom veku
- Tromboembolické príhody u novorodencov pohľadom dnešnej medicíny
- Vnitřní prostředí a patofyziologie tělesných tekutin
- Rehydratační léčba
- Hospitalizace dětí a dospívajících pro intoxikaci alkoholem a drogami na dětských odděleních v ČR
- Půl století české pediatrické endokrinologie a diabetologie
- Lesk a bída české pediatrie
- 17th Workshop of Middle-European Society of Paediatric Endocrinology (MESPE)
- Cena České pediatrické společnosti ČLS JEP
- XVII. Moravskoslezské pediatrické dny 11.–12. 11. 2011, Ostrava, Clarion Congress Hotel (dříve Atom)
- Charta práv dětí v nemocnici
-
Vliv pasivní expozice cigaretovému kouři na zdraví a vývoj dětí v období prenatálním i postnatálním až do věku sedmi let
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Rehydratační léčba
- Tromboembolické príhody u novorodencov pohľadom dnešnej medicíny
- Vnitřní prostředí a patofyziologie tělesných tekutin
- Vplyv dýchania cez ústa na rastové zmeny splanchnokránia v detskom veku
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



