-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Poranění periferních nervů při suprakondylických zlomeninách humeru u dětí
Nerve Injuries in Supracondylar Humeral Fractures in Children
Aim:
To determine the incidence, percentage, possibilities of examination and treatment of peripheral nerve injuries in supracondylar humerus fractures in children.Methods:
A retrospective study of patients with peripheral nerve injury in supracondylar fractures treated at the Department of Paediatric Surgery and Traumatology, University Hospital Hradec Králové in 2008–2015.Results:
During this period, among the total of 786 patients with supracondylar humerus fractures requiring surgical treatment, concurrent peripheral nerve injury was identified in 59 patients, most frequently n. medianus (57.6%) and n. ulnaris (23.7%). The overall incidence of the isolated n. ulnaris injury (4.6%) corresponded with the published data. Acute treatment of peripheral nerve injury was mostly conservative, more than 37% of nerve lesions recovered within 1 month from the accident, after 6 months the percentage of recovered cases was almost 80%. In two cases (3.4 %), it was necessary to perform microsurgical deliberation of the fixed nerve from the fracture callus 4 months after the injury. Three patients had minor permanent paresthesias.Conclusion:
Peripheral nerve injuries are a common complication of supracondylar humerus fractures in children. The majority of injuries were neuropraxia or axonotmesis receding after adequate conservative treatment. No immediate operative revision or suture was performed in any patient. Surgical deliberation of the peripheral nerve was performed in two cases 4 months after the primary injury. We did not notice a higher incidence of the ulnar nerve injury in the cross-pinning type of osteosynthesis compared to commonly published data on other methods of fixation. None of the patients have permanent consequences affecting their everyday life.Key words:
supracondylar humerus fracture – peripheral nerve injury – K-wires pinning – neurapraxia – axonotmesis – neurolysis
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Chinese summary - 摘要
儿童肱骨髁上骨折伴神经损伤
目标:
确定儿童肱骨髁上骨折伴周围神经损伤的发病率,百分比以及检查和治疗的可能性。
方法:
这是一项回顾性研究,研究对象包括2008 - 2015年期间在赫拉德茨·克拉洛韦大学医院小儿外科和创伤科受治疗的肱骨髁上骨折伴周围神经损伤患者
结果:
在此期间,共有786例肱骨髁上骨折患者需要手术治疗,其中59例患者伴有周围神经损伤, 57.6%患者发生在正中部和23.7%发生在尺侧。单独的尺骨损伤的总发病率(4.6%)符合公布的数据。 大多数周围神经损伤急性治疗为保守治疗,病情发生后1个月内有37%以上的神经损伤得到恢复,6个月后恢复的比例接近80%。其中有两例患者(3.4%)需要在损伤后4个月对骨折愈伤组织进行显微外科手术。还有三名患者有轻微的永久性感觉异常。
结论:
周围神经损伤是儿童肱骨髁上骨折的常见并发症。大多数损伤属于神经失用或轴突中断,经过适当的保守治疗会有缓解。没有任何患者进行立即手术修复或缝合,但在原发性损伤4个月后,进行了两例外周神经的外科手术。同其它固定方法的公开数据相比,我们没有发现交叉钉扎类型的骨缝合术中尺骨神经损伤的发病率更高。没有任何患者的日常生活受到永久性影响。
关键词:
肱骨髁上骨折 - 周围神经损伤 - 克氏针固定 - 神经失用症 - 轴突中断 - 神经松解术
Autoři: R. Štichhauer 1; J. Preis 1; M. Kanta 2; J. Krobot 3
Působiště autorů: Oddělení dětské chirurgie a traumatologie Centrum dětské traumatologie FN Hradec Králové 1; Neurochirurgická klinika LF UK a FN Hradec Králové 2; LF UK v Hradci Králové 3
Vyšlo v časopise: Cesk Slov Neurol N 2017; 80/113(4): 440-444
Kategorie: Původní práce
doi: https://doi.org/10.14735/amcsnn2017440Souhrn
Cíl:
Zjistit incidenci, procentuální zastoupení, možnosti vyšetření a léčby poranění jednotlivých periferních nervů u suprakondylických zlomenin humeru u dětí.Metodika:
Retrospektivní studie souboru pacientů s poraněním periferních nervů u suprakondylických zlomenin léčených na Oddělení dětské chirurgie a traumatologie, FN Hradec Králové v letech 2008 – 2015.Výsledky:
V daném období bylo u 59 pacientů z celkem 786 pacientů se suprakondylickou zlomeninou humeru prokázáno současné poranění periferního nervu. Nejčastěji šlo o n. medianus (57,6 %) a n. ulnaris (23,7 %). Akutní léčba poranění periferních nervů byla konzervativní, více než 37 % nervových lézí se upravilo do 1 měsíce od úrazu, do 6 měsíců to bylo téměř 80 %. Ve dvou případech (3,4 %) byla následně nutná mikrochirurgická deliberace nervu fixovaného ve svalku zlomeniny s odstupem 4 měsíců od primárního úrazu. Tři pacienti měli nevýznamné přetrvávající parestezie.Závěr:
V našem souboru převážná většina poranění periferních nervů ustoupila při adekvátní konzervativní léčbě. U žádného z pacientů nebyla provedena akutní revize či sutura nervu. Operační deliberaci nervu jsme vykonali u dvou pacientů. Nezaznamenali jsme vyšší výskyt poranění ulnárního nervu u zkříženě zavedených K-drátů při osteosyntéze zlomeniny ve srovnání s pracemi používajícími jiný způsob fixace úlomků. Žádný z pacientů nemá významné trvalé následky.Klíčová slova:
suprakondylická zlomenina humeru – poranění periferních nervů – perkutánní fixace K-dráty – neurapraxie – axonotméza – neurolýzaÚvod
Suprakondylické zlomeniny humeru jsou jedním z nejčastějších poranění skeletu u dětí. Tvoří 5 – 7 % ze všech dětských zlomenin a 55 – 70 % všech zlomenin v oblasti loketního kloubu [1,2]. Vyskytují se u všech věkových skupin dětí, nejvyšší výskyt je ve věkové skupině 5 – 7 let. Jsou zatíženy vysokým rizikem komplikací a trvalých následků, které mohou dítě omezovat v jeho dalším vývoji a životě.
Existuje celá řada klasifikačních schémat, která respektují tvar lomné linie, posun úlomků, charakter dislokace i způsob léčby. Na našem pracovišti používáme „klasické“ dělení na nedislokovanou a dislokovanou zlomeninu, které dále rozlišujeme dle lomné linie na extenční, flekční, indiferentní, vysokou a atypickou dle Havránkovy klasifikace [2]. Z hlediska stupně posunutí periferního úlomku používáme modifikovanou Gartlandovu klasifikaci (I. stupeň – bez dislokace, II. stupeň – periferní úlomek v kontaktu s centrální části humeru, III. stupeň – úlomky zlomeniny bez kontaktu) [1,3]. Diagnostika suprakondylických zlomenin se opírá kromě klinického vyšetření zejména o RTG loketního kloubu. CT či MR vyšetření jsou prováděna jen zřídka [4,5]. U nedislokovaných zlomenin postačuje léčba vysokou sádrovou fixací horní končetiny, u dislokovaných je nutná léčba operační. Zlomeniny dislokované, zejména III. stupně dle Gartlanda, vyžadují neodkladný operační výkon. Včasnost výkonu snižuje riziko dalšího nárůstu otoku, a tím i možnost poranění měkkých tkání, cév a nervů v oblasti loketního kloubu [6 – 8]. V evropských zemích v léčbě převažuje zavřená repozice v celkové anestézii s perkutánní fixací úlomků Kirschnerovými dráty (K-dráty) (obr. 1) [6 – 8].
Obr. 1. Dislokovaná suprakondylická zlomenina humeru Gartland III. stupně – před a po repozici a osteosyntéze K-dráty. Fig. 1. Displaced supracondylar fracture of the humerus (Gartland grade III) – before and after reposition and osteosynthesis with K-wires. 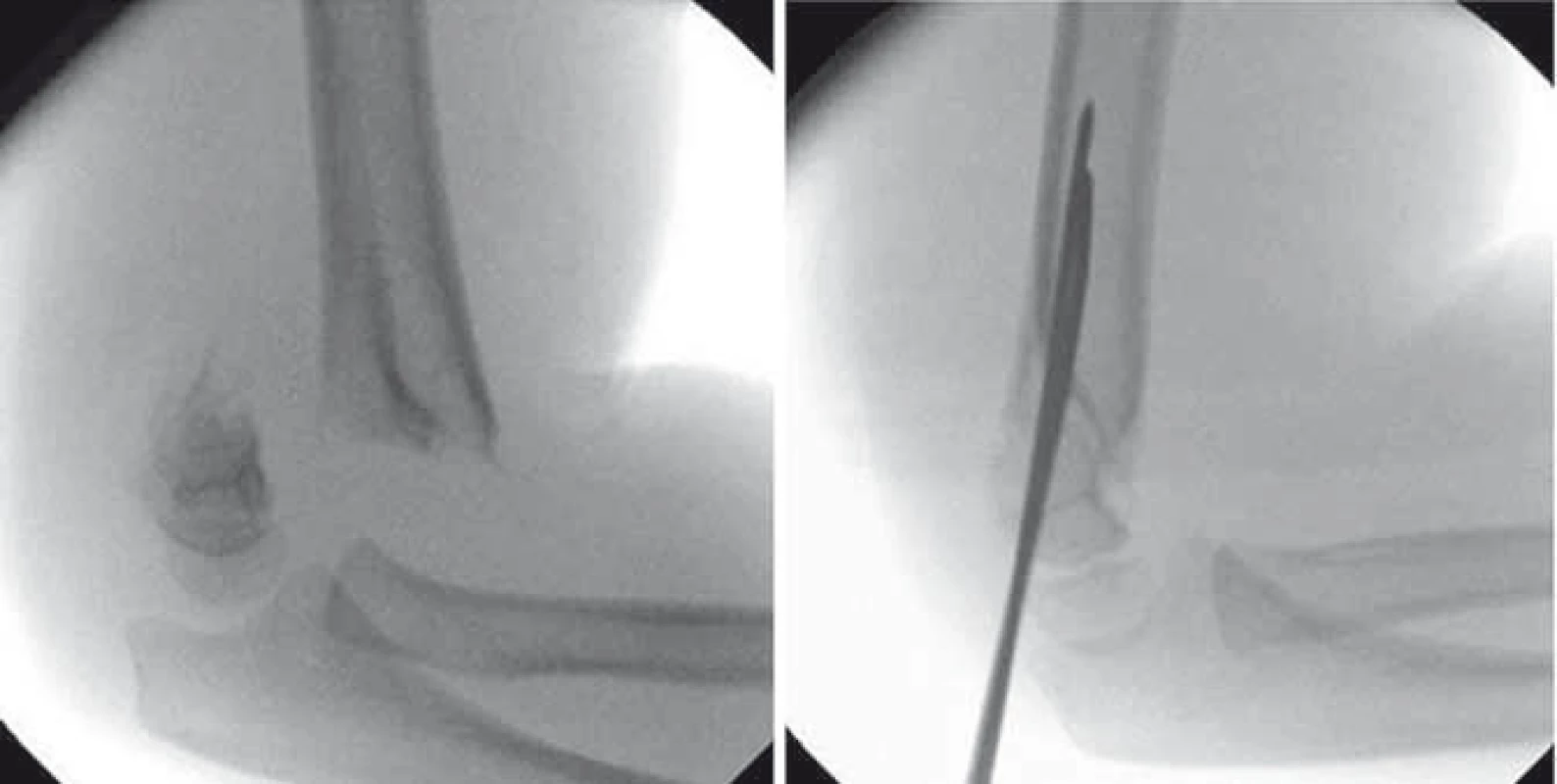
Zlomeniny s významnou dislokací, kdy jsou úlomky humeru bez vzájemného kontaktu, bývají doprovázeny největším zhmožděním a poraněním okolních měkkých tkání. Průvodní poranění cévních struktur (a. brachialis) a periferních nervů patří mezi nejzávažnější, s poraněním kožního krytu se setkáváme velmi zřídka, poranění okolních svalů často není vůbec hodnoceno. Mechanizmus poranění periferních nervů je různorodý – může jít o trakci, kontuzi, poškození cévního zásobení nervů, vzácně i o přerušení nervů o ostré kostní úlomky. Samozřejmě nelze vyloučit ani iatrogenní poranění, a to jak při nešetrné manipulaci a repozici, tak při zavádění osteosyntetického materiálu. Z forenzních důvodů je podrobné neurologické vyšetření po přijetí důležité. Diagnostika poranění periferních nervů po úrazu bývá ale obtížná. Je významně limitována (ne)spoluprací zejména u malých dětí a jejich diagnostika je někdy možná až po stabilizaci úlomků a fixaci končetiny.
Výskyt nervových poranění v jednotlivých sestavách v literatuře poměrně významně kolísá. Některé práce uvádějí od 4 do 8 %, velké soubory a metaanalýzy popisují poranění periferních nervů kolem 12 %, jsou i práce referující o nervových komplikacích u 20 % suprakondylických zlomenin [2,9 – 11]. Nejčastěji je popisována léze n. medianus a jeho větve n. interosseus antebrachii anterior tvořící přibližně 50 – 70 %. Naopak vzácná jsou poranění n. radialis. Druhým nejčastěji poraněným periferním nervem je n. ulnaris (15 – 25 %). Někdy dochází k poranění nervů i v kombinaci, opět nejčastěji n. medianus a n. ulnaris. Některé práce naopak prokazují výrazně vyšší výskyt lézí n. ulnaris [12]. Většina těchto poranění (86 – 100 %) jsou charakteru neurapraxie či axonotmézy se spontánní úpravou do 6 – 12 měsíců od úrazu [13 – 15]. Jsou vedeny diskuze na téma timingu vyšetřování poraněných periferních nervů a event. vhodné doby provedení neurochirurgického výkonu [16,17]. V souvislosti s typem prováděné osteosyntézy jsou často publikovány práce o riziku poranění periferních nervů iatrogenně při operaci [18,19], a to především n. ulnaris při zavádění K-drátu perkutánně přes ulnární epikondyl u jejich zkřížené konfigurace [10,19]. V poslední době je proto často preferována fixace dvěma K-dráty zaváděnými ze zevní strany z oblasti radiálního kondylu, případně i jiné metody vč. zevní fixace [20 – 23]. Pro variantu zkříženě zavedených drátů hovoří větší stabilita takto provedené osteosyntézy.
Metodika
Jde o retrospektivní analýzu souboru pacientů se suprakondylickou zlomeninou humeru léčených v Centru dětské traumatologie FN Hradec Králové v letech 2008 – 2015. Podkladem pro vyhledání pacientů byl vlastní průběžný úrazový registr, ve kterém byli identifikováni pacienti s uvedenou zlomeninou a dále se současným poraněním nervu. Údaje o poranění a léčbě jednotlivých pacientů byly zpětně zkontrolovány, resp. dohledány ve zdravotnické dokumentaci, vč. údajů o neurochirurgických a neurologických vyšetřeních a léčbě. Získaná data byla statisticky zpracována.
Soubor a výsledky
Na našem pracovišti bylo v letech 2008 – 2015 ošetřeno 786 pacientů se suprakondylickou zlomeninou humeru. Častější bylo poranění levostranné v 60 % a chlapci mírně převažovali s téměř 52% zastoupením. Medián věku poraněného dítěte byl 6,15 roku. Křivka věkového rozložení pacientů s poraněným periferním nervem při suprakondylické zlomenině prakticky odpovídá křivce u všech pacientů se suprakondylickou zlomeninou. Mírně vyšší výskyt je ve věkové skupině 10 let. Na hladině významnosti p = 0,311 nebyl nalezen statisticky významný rozdíl ve věkovém rozložení poraněných pacientů ani v této věkové skupině (chí-kvadrát test nezávislosti)(graf 1).
Graf 1. Věkové rozložení pacientů. 
Zlomeninu nedislokovanou nebo s minimální dislokací (přední humerální linie protínala hlavičku humeru, zlomenina byla bez komprese či rotace) mělo 327 pacientů (42 %), kdy postačovala konzervativní léčba fixací vysokou sádrovou dlahou na 3 – 4 týdny. U žádného z těchto pacientů nebylo zjištěno poranění nervů. U ostatních 459 pacientů se jednalo o zlomeniny s významnou dislokací (149 = 38,5 % bylo s dislokací III. stupně, tedy s úlomky mimo kontakt). Naprostá většina dislokovaných zlomenin měla extenční charakter – 90,3 %. U významně dislokovaných zlomenin jsme provedli zavřenou repozici v celkové anestezii a perkutánní fixaci úlomků zkříženě zavedenými K-dráty, s doplněním o vysokou sádrovou dlahu. Výjimku tvořil jeden pacient se zastaralou dislokací zlomeniny léčený zevní fixací. Celkem 59 pacientů (7,5 % ze všech a 12,9 % z operovaných) mělo k suprakondylické zlomenině přidruženo poranění periferního nervu. Převažovalo poranění n. medianus (nejčastěji jeho větve n. interosseus antebrachii anterior, projevující se zejména omezením flexe distálních článků palce a II. prstu ruky) izolovaně u téměř 58 % pacientů. Samostatné poranění n. ulnaris bylo u 14 pacientů, tj. 23,7 % z operovaných, což je 4,6 % ze všech pacientů se suprakondylickou zlomeninou humeru. K poranění radiálního nervu došlo u tří pacientů (5,1 %). Zbývajících téměř 14 % pacientů mělo současně poraněno více periferních nervů. Závažnost poranění měkkých tkání v místě zlomeniny dokumentuje i v téměř 40 % současně s poraněním nervů se vyskytující poranění arteria brachialis. Poranění periferního nervu při otevřené zlomenině bylo zjištěno u tří pacientů z 11 (27 %) (tab. 1).
Tab. 1. Celkový přehled suprakondylických zlomenin 2008–2015. 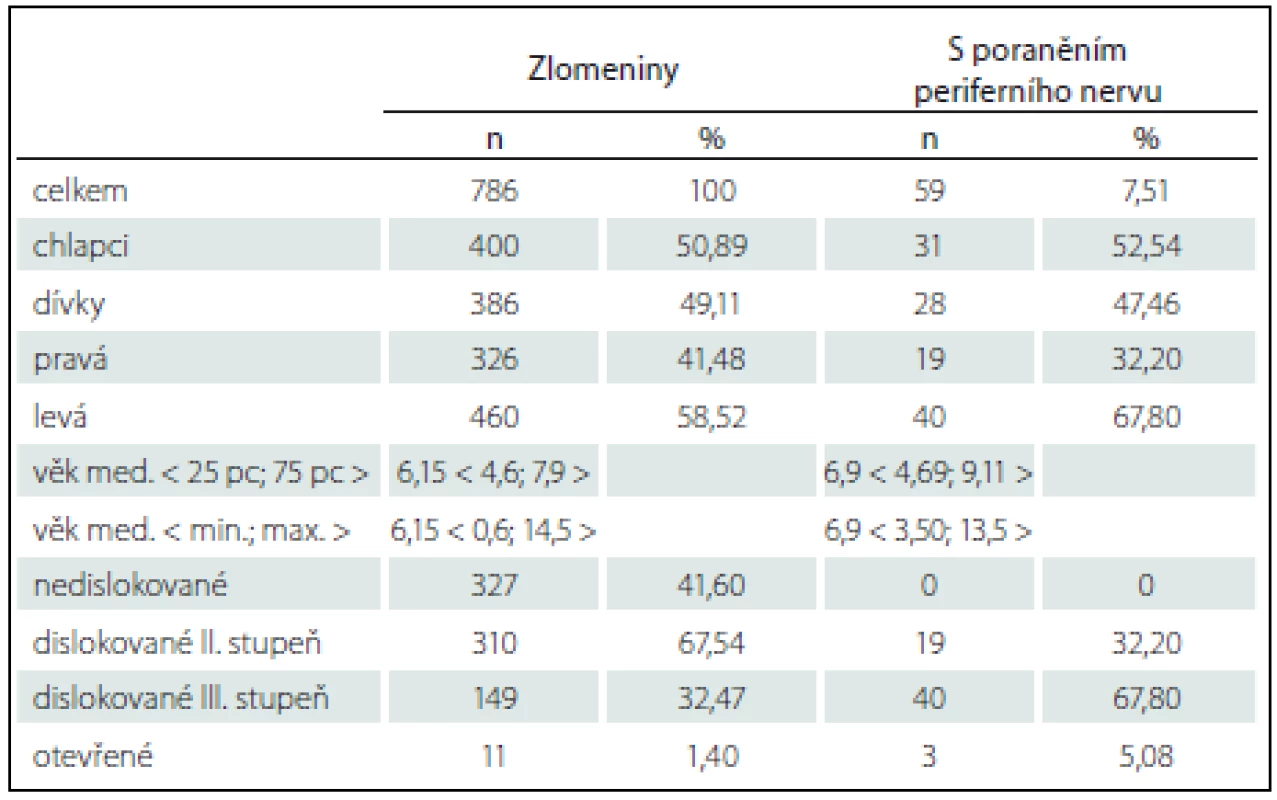
Při vyšetření poranění periferních nervů jsme naráželi na problematickou spolupráci s dětskými pacienty, zejména při prvotním vyšetření před operací. Ve více než 27 % případů děti nebyly schopny sdělit přesný charakter a lokalizaci obtíží. Osm pacientů s následně zjištěnou poruchou inervace n. ulnaris i n. medianus neudávalo před repozicí a osteosyntézou žádné neurologické obtíže. Jasně popsané poranění n. ulnaris před operací bylo u sedmi z 59 pacientů s poraněným nervem (11,9 %), tj. u méně než poloviny z celkově 20 pacientů s poraněním tohoto nervu. Poranění n. medianus před operací udávalo 24, tedy téměř 41 % pacientů, tři pacienti (5,1 %) měli omezení hybnosti či parestezie v oblasti inervace n. radialis. Po repozici s osteosyntézou zlomeniny a krátké hospitalizaci již jen u dvou zbývajících pacientů nebylo možné přesně určit typ poraněného periferního nervu. Přesná diagnóza u nich byla stanovena až po sejmutí sádrové fixace a odstranění osteosyntetického materiálu. Celkově tedy nejvíce poranění v našem souboru postihovalo n. medianus v 71,2 %, n. ulnaris v 33,9 %. Nezaznamenali jsme žádného pacienta, u kterého bychom předoperační podezření na poranění nervu následně nepotvrdili (tab. 2).
Tab. 2. Poranění periferních nervů při suprakondylických zlomeninách. 
1 Obecně parestezie, či nemožný pohyb prstů. Konzervativní léčba poraněného periferního nervu byla vždy zahájena ihned po stanovení diagnózy. Byla podávána perorální antiedémová medikace (Aescin – Teva; 1 – 2 kapsle denně, dle hmotnosti pacienta), doplněná o vitaminy skupiny B (Milgama N; 1 – 3 kapsle denně, dle hmotnosti pacienta). Trvalým sledováním otoku, prokrvení periferie končetiny a event. úpravou sádrové fixace jsme se snažili vyloučit či snížit riziko útlaku měkkých tkání v oblasti lokte a celé horní končetiny v sádrové fixaci. Po propuštění byli pacienti kontrolováni a převazováni v pravidelných týdenních intervalech. Obvykle za 3 týdny od operace byl proveden kontrolní RTG snímek již bez sádrové fixace a odstraněny K-dráty. U 37,3 % pacientů v tomto období došlo k úplné úpravě projevů poranění periferních nervů. U ostatních pacientů s přetrvávající nervovou poruchou bylo po odstranění K-drátů a sádrové fixace provedeno cílené neurologické vyšetření a dále pokračováno s konzervativní léčbou doplněnou o řízenou fyzioterapii. Při následných kontrolách došlo u dalších více než 20 % do 3 měsíců k vymizení parestezií či obnově hybnosti periferie (prstů) horní končetiny. U zbývajících 25 (42,4 %) pacientů bylo indikováno EMG vyšetření. Ve dvou případech byla zjištěna totální či subtotální denervace (v obou případech se jednalo o n. ulnaris). U ostatních 23 pacientů byla nalezena částečná denervace periferního nervu a bylo pokračováno v intenzivní konzervativní léčbě. Celkem 79,7 % pacientů s poruchou periferního nervu se konzervativně úplně vyléčilo do 6 měsíců a dalších více než 15 % do 1 roku od úrazu. Pouze jeden pacient s poraněním n. medianus udával parestezie charakteru pocitu chladu na palci ruky. U něj byla současně poraněna i arteria brachialis. Při dlouhodobé konzervativní léčbě došlo k úplnému ústupu obtíží do 1 roku od úrazu (tab. 3).
Tab. 3. Doba do úpravy funkcí poraněného periferního nervu. 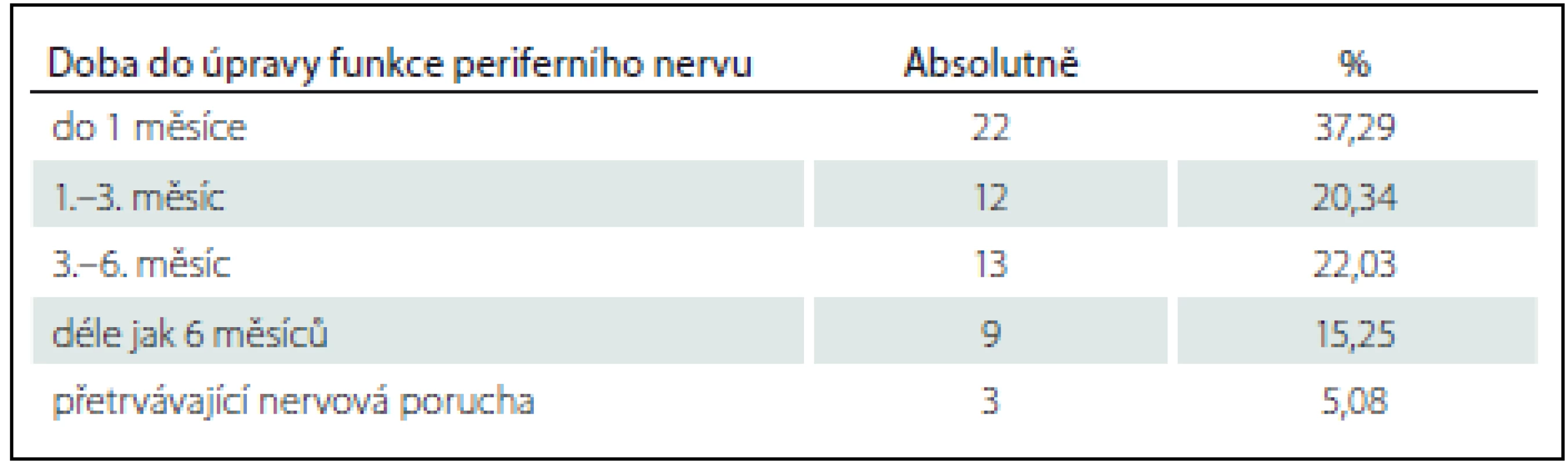
U dvou pacientů s nálezem totální denervace n. ulnaris dle EMG vyšetření byla po domluvě s neurochirurgy indikována operační revize. U prvního, 12letého chlapce jsme nalezli výrazně napjatý nerv před vstupem do kubitálního tunelu. Nerv byl fixován tuhou jizvou k ulnárnímu epikondylu, v délce asi 2 cm s kontinuálními neuromatozními změnami. Byla provedena mikrochirurgická epineurotomie a poté interfascikulární neurolýza s místy patrnými Fontainovými pruhy. Při e-stimulaci nad lézí, v místě léze i pod lézí jsme získali solidní motorické odpovědi na periferii, proto jsme původně předpokládanou resekci s náhradou štěpy dle předoperačního EMG vyšetření odložili. U druhého, osmiletého pacienta jsme nalezli podobný nález s kontinuálním neuromem v délce 1 cm. Vzhledem k dobré motorické odpovědi na periferii jsme postupovali obdobně. Následovala intenzivní rehabilitace. Kontrolní EMG vyšetření u obou chlapců prokázala výrazné zlepšení, motorický deficit se od operací rychle zlepšoval, kompletně se upravil u obou pacientů, u jednoho přetrvávaly mírné parestezie malíku (tab. 4).
Tab. 4. Pacienti operovaní pro poranění periferního nervu. 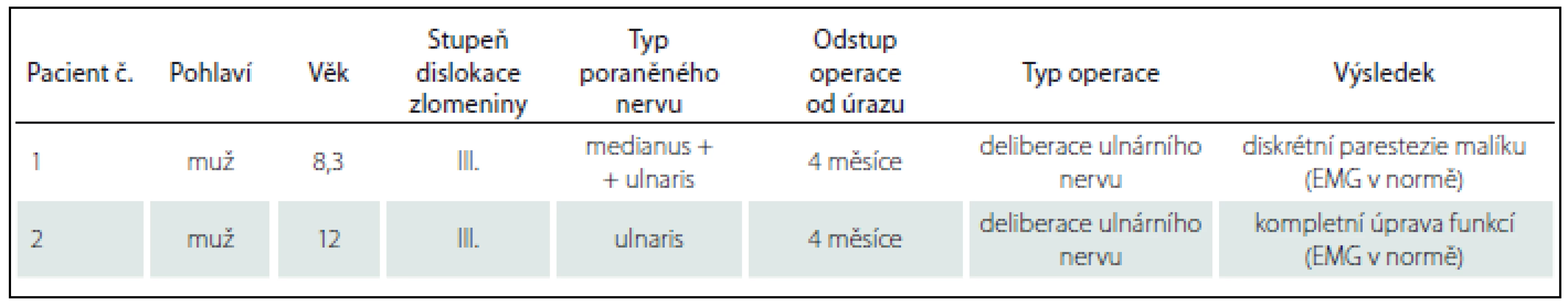
Z celkového počtu 59 pacientů se suprakondylickou zlomeninou a současným poraněním periferního nervu jen tři pacienti udávali s odstupem 1 – 5 let od úrazu drobné parestezie v inervační oblasti n. ulnaris. Žádný z nich neměl omezení hybnosti prstů a kontrolní EMG u všech popisovalo reinervaci loketního nervu. Nejčastěji poraněný n. medianus se vždy konzervativně zhojil ad integrum.
Diskuze
Průvodní poranění periferních nervů u suprakondylických zlomenin humeru u dětí jsou v našem souboru poměrně častá, s převažujícím poraněním n. medianus, zejména jeho větve n. interosseus antebrachii anterior. V souladu s recentní literaturou jsme u většiny poranění periferních nervů byli úspěšní s konzervativní terapií, která je často dlouhodobá. Pokud přetrvává významný neurologický nález po 3 měsících od úrazu, indikujeme provedení EMG a neurochirurgické vyšetření. Při kompletní denervaci považujeme období mezi 3. a 6. měsícem od úrazu za vhodné k provedení neurochirurgického výkonu. Všeobecně je možné provést tyto výkony:
- Při nálezu přerušeného nervu provádíme resekci centrálního neuromu i periferního pahýlu do zdravé tkáně a suturu end to end či přemostění štěpy.
- Při nálezu léze nervu v kontinuitě (kontinuální neurom) provádíme pečlivé mikrochirurgické uvolnění z jizvy s interfascikulární neurolýzou, zároveň se provádí e-stimulace jednotlivých fasciklů, vhodná je i perioperační neurografie. V některých případech se pak vytíná jen část nervu a defekt se přemostí štěpem (nejčastěji z n. suralis).
- Nerv je jen jizvou fixován k okolí a stačí jeho uvolnění.
V našem souboru jsme se nesetkali s kompletním přerušením periferního nervu vyžadujícím jeho náhradu štěpem. V případě následné operace bylo u dvou dětí vždy provedeno pouze mikrochirurgické uvolnění periferního nervu ze svalku s interfascikulární neurolýzou s dobrým výsledkem. V porovnání s literárními údaji jsme nezaznamenali vyšší výskyt poranění n. ulnaris, který by mohl být vysvětlován iatrogenním poraněním při námi prováděné metodě osteosyntézy dvěma zkříženě zavedenými K-dráty. To by mohlo naznačovat, že u podstatné části poranění ulnárního nervu, v literatuře přisuzovaných perkutánní fixaci, mohlo jít o nepoznané poranění vzniklé během úrazového mechanizmu. Za podstatné při léčbě suprakondylických zlomenin považujeme centralizaci pacientů s touto zlomeninou do specializovaných pracovišť dětské chirurgie (dětské traumatologie) s provedením šetrné repozice a osteosyntézy zkušeným operatérem. Důležitý je neodkladný výkon u významně dislokovaných zlomenin, který vzhledem k rychle narůstajícímu otoku snižuje mimo jiné i riziko poranění periferních nervů, zejména n. ulnaris, při repozici a zavádění K-drátů. U zlomenin s výrazným otokem znemožňujícím dobrou verifikaci ulnárního epikondylu k zavedení „ulnárního“ K-drátu je někdy vhodná i miniincize s vyhledáním přesného místa vstupu do kosti proximálně od ulnárního sulku [24]. V uvedeném časovém období (a i mnoho let dříve) jsme nepozorovali kompartment syndrom v souvislosti se suprakondylickou zlomeninou humeru.
Závěr
Obecně se prognóza nervového poranění u suprakondylické zlomeniny humeru jeví jako příznivá. Jen u tří pacientů (0,4 % z celkového počtu dětí se suprakondylickou zlomeninou humeru a 5,1 % pacientů s poraněným nervem) byly s odstupem 1 roku pozorovány následky charakteru mírných parestezií neomezujících tyto děti v běžném životě. Na příkladu dvou operovaných pacientů chceme ukázat, že i přes předoperační nález totální denervace na EMG se vyplatí důkladná perioperační rozvaha o typu konkrétního chirurgického výkonu na periferním nervu. V některých případech se tak dá vyhnout jeho resekci s náhradou štěpem.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Radek Štichhauer
Oddělení dětské chirurgie a traumatologie
Centrum dětské traumatologie
FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: radek.stichhauer@fnhk.cz
Přijato k recenzi: 8. 2. 2017
Přijato do tisku: 5. 6. 2017
Zdroje
1. Skaggs DL, Flynn JM. Supracondylar fractures. In: Beaty JH, Kasser JR, Skaggs DL, eds. Rockwood and Wilkins‘ Fractures in children. 7th ed. Philadelphia: Lippincot 2010 : 487 – 527.
2. Havránek P, et al. Poranění lokte. V: Havránek P, ed. Dětské zlomeniny. 2. doplněné a přepracované vydání Praha: Galén 2013 : 112 – 64.
3. Carson S, Woolridge DP, Colletti J, et al. Pediatric upper extremity injuries. Pediatr Clin North Am 2006;53(1):41 – 67.
4. Emery KH, Zingula SN, Anton CG, et al. Pediatric elbow fractures: a new angle on an old topic. Pediatr Radiol 2016;46(1):61 – 6. doi: 10.1007/ s00247-015-3439-0.
5. Acar K, Aksay E, Oray D, et al. Utility of computed tomography in elbow trauma patiens with normal X-ray study and positive elbow extension test. J Emerg Med 2016;50(3):444 – 8. doi: 10.1016/ j.jemermed.2015.03.009.
6. Kraus R. The pediatric vs. the adolescent elbow.Some insight into age-specific treatment. Eur J TraumaEmerg Surg 2014;40(1):15 – 22. doi: 10.1007/ s00068-013-0342-y.
7. Carter CT, Bertrand SL, Cearlex CM. Management of pediatric type III supracondylar humerus fractures in the United States: results of a national survey of pediatric orthopaedic surgeons. J Pediatr Orthop 2013;33(7):750 – 4. doi: 10.1097/ BPO.0b013e31829f92f3.
8. Mulpuri K, Wilkins K. The treatment of displaced supracondylar humerus fractures: evidence-based guideline. J Pediatr Orthop 2012;32(Suppl 2):143 – 52. doi: 10.1097/ BPO.0b013e318255b17b.
9. Abbott MD, Buchler L, Loder RT, et al. Gartland type III supracondylar humerus fractures: outcome and complications as related to operative timing and pin configuration. J Child Orthop 2014;8(6):473 – 7. doi: 10.1007/ s11832-014-0624-x.
10. Babal JC, Mehlman CT, Klein G. Nerve injuries associated with pediatric supracondylar humeral fractures: a meta-analysis. J Pediatr Ortop 2010;30(3):253 – 63. doi: 10.1097/ BPO.0b013e3181d213a6.
11. Hosalkar HS, Matzon JL, Chang B. Nerve palsies related to pediatric upper extremity fractures. Hand Clin 2006;22(1):87 – 98.
12. Kwok IH, Silk ZM, Quick TJ, et al. Nerve injuries associated with supracondylar fractures of the humerus in children: our experience in a specialist peripheral nerve injury unit. Bone Joint J 2016;98-B(6):851 – 6. doi: 10.1302/ 0301-620X.98B6.35686.
13. Sunderland S. The intraneural topography of the radial, median and ulnar nerves. Brain 1945;68 : 243 – 99.
14. Vincelet Y, Journeau P, Popkov D, et al. The anatomical basis for anterior interosseus nerve palsy secondary to supracondylar humerus fracture in children.Orthop Traumatol Surg Res 2013;99(5):543 – 7. doi: 10.1016/ j.otsr.2013.04.002.
15. Ramachandran M, Birch R, Eastwood DM. Clinical outcome of nerve injuries associated with supracondylar fractures of the humerus in children. J Bone Joint Surg 2006;88(1):90 – 4.
16. Barrett KK, Skaggs DL, Sawyer JR, et al. Supracondylar humeral fractures with isolated anterior interosseus nerve injuries: is urgent treatment necessary? J Bone Point Surg Am 2014;96(21):1793 – 7. doi: 10.2106/ JBJS.N.00136.
17. Louahem DM, Nebunescu A, Canavese F, et al. Neurovascular complications and severe displacement in supracondylar humerus fractures in children: deffensive or offensive strategy? J Pediatr Orthop B 2006;15(1):51 – 7.
18. Joiner ER, Skaggs DL, Arkader A, et al. Iatrogenic nerve injuries in the treatment of supracondylar humerus fractures: are we really just missing nerve injuries on preoperative examination? J Pediatr Ortop 2014;34(4):388 – 92. doi: 10.1097/ BPO.0.0000000000000171.
19. Slobogean BL, Jackman H, Tennant S, et al. Iatrogenic ulnar nerve injury after the surgical treatment of displaced supracondylar fractures of the humerus: number needed to harm, a systematic review. J Pediatr Ortop 2010;30(5):430 – 6. doi: 10.1097/ BPO.0b013e3181e00c0d.
20. Flynn JC, Matthews JG, Benoit RL. Blind Pinning of Displaced Supracondylar Fractures of the Humerus in Children. J Bone Joint Surg 1974;56(2):263 – 72.
21. Green DW, Widmann RF, Frank JS, et al. Low incidence of ulnar nerve injury with crossed pin placement for pediatric supracondylar humerus fractures using a mini-open technique. J Ortop Trauma 2005;19(3):158 – 63.
22. Emonds EW, Roocroft JH, Mubarak SJ. Treatment of displaced pediatric supracondylar humerus fracture patterns requiring medial fixation: a reliable and safer cross--pinning technique. J Pediatr Orthop 2012;32(4):346 – 51. doi: 10.1097/ BPO.0b013e318255e3b1.
23. Oetgen ME, Mirick GE, Atwater L, et al. Complications and predictors of need for return to the operating room in the treatment of supracondylar humerus fractures in children. Open Orthop J 2015;15 : 139 – 42. doi: 10.2174/ 18743250015090010139.
24. Zionts LE, McKellop HA, Hathaway R. Torsional strenght of pin configurations used to fix supracondylar fractures of the humerus in children. J Bone Joint Surg 1994;76(2):253 – 6.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek AtaxieČlánek EditorialČlánek Comment of Article The Effect of Different Occupational Therapy Techniques on Post-stroke PatientsČlánek Disekce všech čtyř přívodných mozkových tepen v terénu fibromuskulární dysplazie – kazuistikaČlánek Analýza dat v neurologiiČlánek Recenze knih
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2017 Číslo 4- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Levandulová silice jako efektivní a šetrná modalita v léčbě úzkosti
- Spasmolytický účinek metamizolu
- Bezpečnostní profil metamizolu – systematický přehled
-
Všechny články tohoto čísla
- Ataxie
- Editorial
- Pacient s hemiplegií má být vezen přímo do KCC
- Pacient s hemiplegií nemá být vezen přímo do KCC
- Má být pacient s hemiplegií vezen přímo do KCC?
- Kognitivní funkce u pacientů s nízkostupňovými gliomy – přehledová studie
- Klinický přínos radiologických parametrů u lumbální spinální stenózy
- Neurosonologické markery predikce kognitivní deteriorace
- Český národní registr Guillainova-Barrého syndromu
- Možné využití spánkové endoskopie pro zvýšení efektivity léčby (operační i neoperační) u pacientů s obstrukční spánkovou apnoí
- Prevalence Martin-Gruberovy anastomózy – elektrofyziologie studie
- Poranění periferních nervů při suprakondylických zlomeninách humeru u dětí
- Systematická evaluace center provádějících mechanické trombektomie u akutního mozkového infarktu v České republice za rok 2016
- Predikce úmrtnosti na neurochirurgické jednotce intenzivní péče
- Klinický pohled otorinolaryngologa a radiologa na klasifikaci zlomenin spánkové kosti
- Vliv různých technik pracovních terapií na pacienty po mozkové mrtvici
- Comment of Article The Effect of Different Occupational Therapy Techniques on Post-stroke Patients
- Disekce všech čtyř přívodných mozkových tepen v terénu fibromuskulární dysplazie – kazuistika
- Intravenózní trombolýza po zrušení účinku dabigatranu specifickým antidotem idarucizumabem
- Zkušenosti s použitím thuliového laseru RevoLix Jr při resekci glioblastomu – kazuistiky
- Doporučený postup České pneumologické a ftizeologické společnosti a České společnosti dětské pneumologie pro dlouhodobou domácí léčbu poruch expektorace pomocí přístroje CoughAssist
- Analýza dat v neurologii
- Recenze knih
- Výbor Cerebrovaskulární sekce ČNS spolupořádal v Praze European Stroke Organisation Conference
- Cena za přínos péči o cévní mozkové příhody doc. MUDr. Robertu Mikulíkovi, Ph.D., FESO
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Český národní registr Guillainova-Barrého syndromu
- Doporučený postup České pneumologické a ftizeologické společnosti a České společnosti dětské pneumologie pro dlouhodobou domácí léčbu poruch expektorace pomocí přístroje CoughAssist
- Klinický pohled otorinolaryngologa a radiologa na klasifikaci zlomenin spánkové kosti
- Poranění periferních nervů při suprakondylických zlomeninách humeru u dětí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



