-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Dvojčetné těhotenství v jizvě po císařském řezu – kazuistika a literární přehled terapeutických přístupů
Twin pregnancy in a caesarean scar – a case study and literature review of therapeutic approaches
Caesarean scar pregnancy is a rare form of ectopic pregnancy. It can be reliably diagnosed through transvaginal ultrasonography, typically during the 1st or early 2nd trimester. While one-third of patients remain asymptomatic, others may develop severe complications. The most common symptoms are vaginal bleeding and abdominal pain, with rare cases involving uterine rupture or the development of placenta accreta spectrum. Caesarean scar pregnancy is associated with a risk of various complications and poses a risk factor for future pregnancies. In many cases, surgical intervention cannot be avoided. Treatment options include surgical management or medical therapy. In some cases, an expectant management approach may be chosen. No single treatment method has yet been definitively established as sufficiently rapid, safe, and effective. This case report presents a patient with twin pregnancy in a caesarean scar, in whom a conservative approach was chosen due to the low gestational age. Additionally, we provide a literature review of the current therapeutic options for managing this challenging condition.
Keywords:
ectopic pregnancy – pregnancy – caesarean scar pregnancy – twin pregnancy
Autoři: L. Vaněk
; Jan Zapletal
; B. Sehnal
; L. Rob
; Michael J. Halaška
Působiště autorů: Gynekologicko-porodnická klinika 3. LF UK a FN Královské Vinohrady, Praha
Vyšlo v časopise: Ceska Gynekol 2025; 90(6): 463-468
Kategorie: Kazuistika
doi: https://doi.org/10.48095/cccg2025463Souhrn
Těhotenství v jizvě po císařském řezu je vzácnou formou ektopické gravidity. Spolehlivě ji můžeme diagnostikovat pomocí transvaginální ultrasonografie, nejčastěji v I. či na začátku II. trimestru. U třetiny pacientek probíhá gravidita asymptomaticky, ale u zbylých pacientek se může patologie projevovat závažnými obtížemi. Mezi nejčastější příznaky patří vaginální krvácení a bolesti břicha, vzácně může dojít také k ruptuře dělohy či ke vzniku placenta accreta spectrum. Gravidita v jizvě po císařském řezu je spojena s rizikem vzniku množství komplikací a je rizikovým faktorem pro další těhotenství. Léčba spočívá v operačním řešení či medikamentózní léčbě, v některých případech můžeme volit expektační režim. Jediná metoda léčby, která je dostatečně rychlá, bezpečná a účinná, dosud jednoznačně nebyla stanovena. V kazuistice prezentujeme první v ČR popsaný případ pacientky s dvojčetnou graviditou v jizvě po císařském řezu, u které byl vzhledem k nízkému gestačnímu týdnu zvolen konzervativní přístup s následnou vakuumaspirací pro neúspěch medikamentózní léčby. Současně přidáváme přehled současné literatury o rozdílných možných terapeutických přístupech k řešení problematiky.
Klíčová slova:
těhotenství – ektopické těhotenství – těhotenství v jizvě po císařském řezu – dvojčetná gravidita
Úvod
Těhotenství v jizvě po císařském řezu (CSP – caesarean scar pregnancy) se vyskytuje přibližně v 1 : 2 000 těhotenství [1]. Jedná se tedy o vzácný případ mimoděložního těhotenství. Incidence CSP roste v důsledku zvyšujícího se počtu provedených císařských řezů a rozšířené dostupnosti transvaginální ultrasonografie [2], ale přesná data o korelaci mezi počtem císařských řezů v anamnéze a incidencí CSP zatím chybí. Někteří autoři dávají CSP do souvislosti s placenta accreta spectrum (PAS), při kterém CSP tvoří prekurzor pro invazivní růst placenty. Pro tuto teorii svědčí fakt, že PAS sdílí podobný histopatologický obraz jako placenta accreta s pevnou invazí placentárních klků do fibrózní tkáně jizvy [1]. Těhotenství v jizvě po císařském řezu může mít velmi pestrý klinický obraz, ale může probíhat i asymptomaticky. Retrospektivní studie na 22 případech CSP udává nejčastěji vaginální krvácení jako jediný symptom u 86 % pacientek, samostatná bolest břicha byla zaznamenána v jednom (4,5 %) případě a oba symptomy zároveň u dvou (9 %) pacientek [2]. Vzácně může být prvotním příznakem CSP náhlá ruptura dělohy s následným hypovolemickým šokem [2–4]. Základem stanovení správné diagnózy je transvaginální ultrazvukové vyšetření, při kterém je nutné odlišit CSP od probíhajícího spontánního potratu nitroděložního těhotenství [5].
Podle lokalizace a směru růstu se CSP dělí na typ I a typ II. CSP typ I (tzv. on-the-scar, endogenní typ) je charakterizován tloušťkou myometria nad strukturami plodu > 3 mm, protože plodové vejce má tendenci se zvětšovat od jizvy směrem do dutiny děložní. Tento typ je spojen s vyšší pravděpodobností úspěšnosti konzervativní léčby. CSP typ II (tzv. in-the-niche, exogenní typ) se sílou myometria < 3 mm je způsoben růstem plodového vejce směrem k močovému měchýři [1,6].
Terapeutický přístup může být velmi rozdílný, od expektačního přes konzervativní medikamentózní až po aktivní operační.
Expektační management, který je vhodný zejména pro CSP endogenní typ I, volíme s perspektivou budoucího spojení gestačního váčku s děložní dutinou a pokračováním intrauterinní gravidity. Dalším konzervativním postupem může být i novější metoda se zavedením dvojitého balonkového katetru do oblasti CSP [7]. Medikamentózní léčba spočívá v aplikaci metotrexátu podaného systémově či lokálně nebo s využitím obou způsobů podání [8,9]. Možné je i použití mifepristonu v kombinaci s misoprostolem. Mezi operační postupy řadíme odstranění plodového vejce vaginálně vakuumaspirací nebo hysteroskopicky [6]. Další chirurgickou možností je vytětí jizvy s ektopickou graviditou laparoskopicky či laparotomicky [10]. V případě pokročilé gravidity lze po domluvě s pacientkou provést i hysterektomii.
V následující kazuistice popisujeme případ dvojčetné gravidity v jizvě po císařském řezu, při kterém byl, po selhání konzervativní medikamentózní léčby, zvolen vaginální chirurgický přístup. Dále je prezentován přehled možných terapeutických přístupů při diagnóze CSP popsaných v aktuální odborné literatuře.
Obr. 1. Na ultrazvuku jsou patrné dva gestační váčky nad děložním isthmem, bez struktur plodového vejce, odpovídající 5+4 (8,2 mm) a 5+2 (5,4 mm) týdnu těhotenství. Fig. 1. Ultrasound shows two gestational sacs above the uterine isthmus, without fetal structures identifi ed, corresponding to 5+4 (8.2 mm) and 5+2 (5.4 mm) weeks of pregnancy. 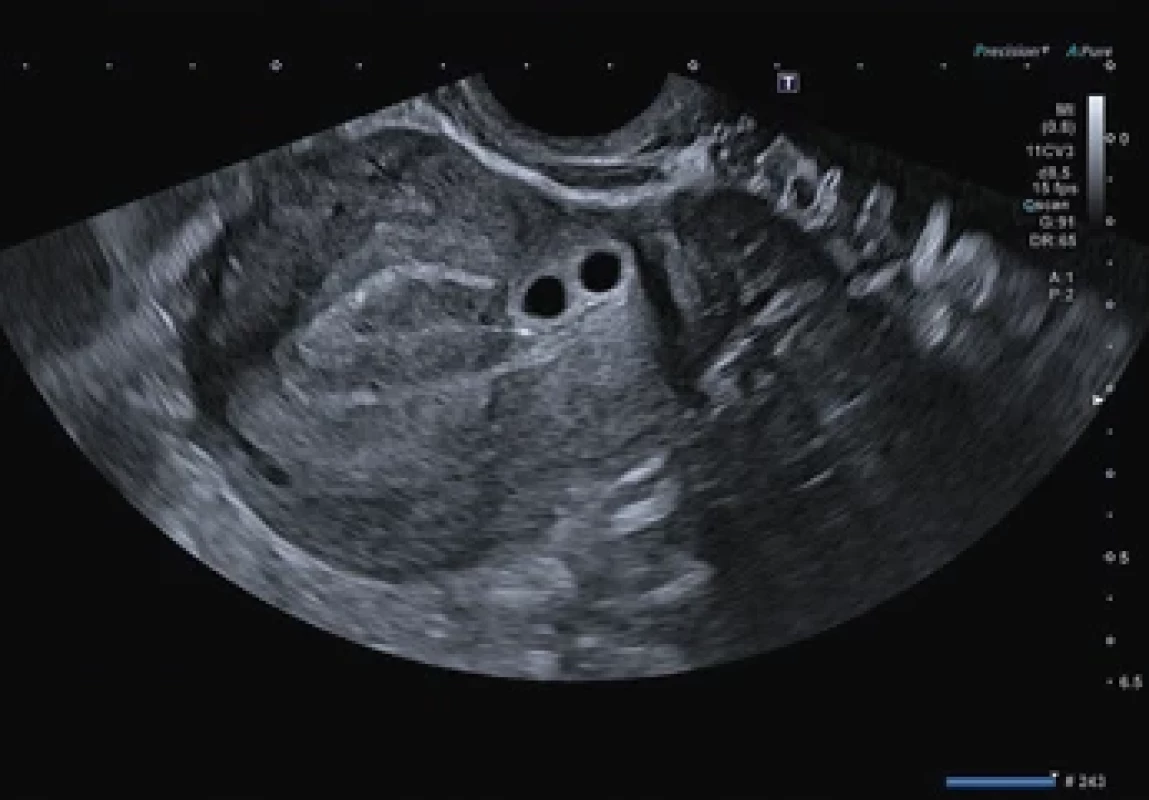
Kazuistika
Pacientka, 40 let, byla referována registrujícím gynekologem pro suspektní dvojčetnou graviditu lokalizovanou v jizvě po předchozím elektivním císařském řezu. Subjektivně byla pacientka zcela bez potíží, udávala sekundární amenoreu 5 týdnů a 5 dnů. Před 15 lety rodila jednou spontánně, o 2 roky později jí byl proveden primární císařský řez pro dvojčetné těhotenství v kolizním postavení. Celkem podstoupila čtyři chirurgická umělá ukončení těhotenství na vlastní žádost. Jiné operace v anamnéze neudávala. Z interních onemocnění trpěla sideropenickou anemií zaléčenou feroterapií, rodinou anamnézu měla nevýznamnou.
Ultrazvukové vyšetření prokázalo dva gestační váčky v jizvě po císařském řezu odpovídající gestačnímu stáří 5+4 (průměr 8,2 mm) a 5+2 (průměr 5,4 mm) gravidity (obr. 1) s hladinou ß-hCG (volná beta podjednotka lidského choriového gonadotropinu) 2 981 IU/l. S pacientkou byly diskutovány možnosti různých terapeutických postupů. Klientka preferovala konzervativní přístup ve smyslu farmakologického umělého přerušení těhotenství i po opakovaném důsledném poučení o riziku ruptury dělohy s možnou následnou akutní operací a o nutnosti pravidelných kontrol. Byla poučena o nutnosti bezodkladného vyšetření v případě klinických obtíží. Následně byl pacientce perorálně podán Mifegyne 600 µg. Za 2 dny se pacientka dostavila k podání misoprostolu 400 µg perorálně a k ultrazvukové kontrole, na které bylo popsáno zvětšení obou gestačních váčků s průměry 8 mm (5+4) a 10 mm (5+5) (obr. 2). Pacientka byla nadále zcela asymptomatická, bez známek krvácení či anamnézy bolesti. Kontrola za dalších 11 dní prokázala pokračující graviditu s postupně se zvětšujícími gestačními váčky průměrů 17 mm (6+4) a 18 mm (6+5) (obr. 3). Vzhledem k ultrazvukovému nálezu bylo po domluvě s pacientkou rozhodnuto o chirurgickém přístupu ve smyslu evakuace dutiny děložní pomocí vakuumaspirace pod ultrazvukovou kontrolou. Pacientka byla opakovaně informována o vysokém riziku hysterektomie při případné komplikaci operačního výkonu. Výkon byl proveden v celkové anestezii bez komplikací následující den. Hladina ß-hCG v den výkonu dosáhla hodnoty 7 089 IU/l. Pro vysoké riziko perforace dělohy byl přítomen tým k případnému provedení akutní hysterektomie. Dutina děložní se při ultrazvukovém vyšetření jevila štěrbinovitá, bez známek těhotenských reziduí, známky niche také nebyly patrny. Histologické vyšetření potvrdilo klinickou diagnózu těhotenství bez dalších patrných patologií. Plánované ultrazvukové vyšetření týden po výkonu ukázalo mírnou dilataci dutiny děložní ve fundu do 10 mm, v oblasti jizvy po SC byla patrna dilatace do 12 mm s obsahem smíšené echogenity bez perfuze a s intaktním myometriem síly > 3 mm, bez známek volné tekutiny v pánvi (obr. 4). Hladina ß-hCG týden po výkonu klesla na 81,3 IU/l. Pacientce byl při kontrole intramuskulárně aplikován methylergometrin 0,2 mg a Buscopan 1 ml (20 mg butylskopolamin-bromid) s doporučením kontrolního ultrazvuku a odběry ß-hCG každý týden do negativity. Pacientka se ale na další kontroly nedostavila. Pacientka byla po celou dobu léčby subjektivně i objektivně zcela bez obtíží.
Obr. 2. Na ultrazvuku patrná gravidita v jizvě po císařském řezu, samotná jizva po císařském řezu bez dehiscence, centrálně a vlevo je jizva roztlačena dvěma gestační o velikosti 8 a 10 mm s hyperechogenní lemy, fetální póly nediferencujeme. Endometrium 14 mm, pravidelné, děloha normálního tvaru. Fig. 2. Ultrasound shows pregnancy in the cesarean scar, the cesarean scar itself without dehiscence, centrally and on the left the scar is compressed by two gestational sacs measuring 8 and 10 mm with hyperechogenic rims, the fetal poles are not diff erentiated. Endometrium 14 mm, regular, uterus of normal shape. 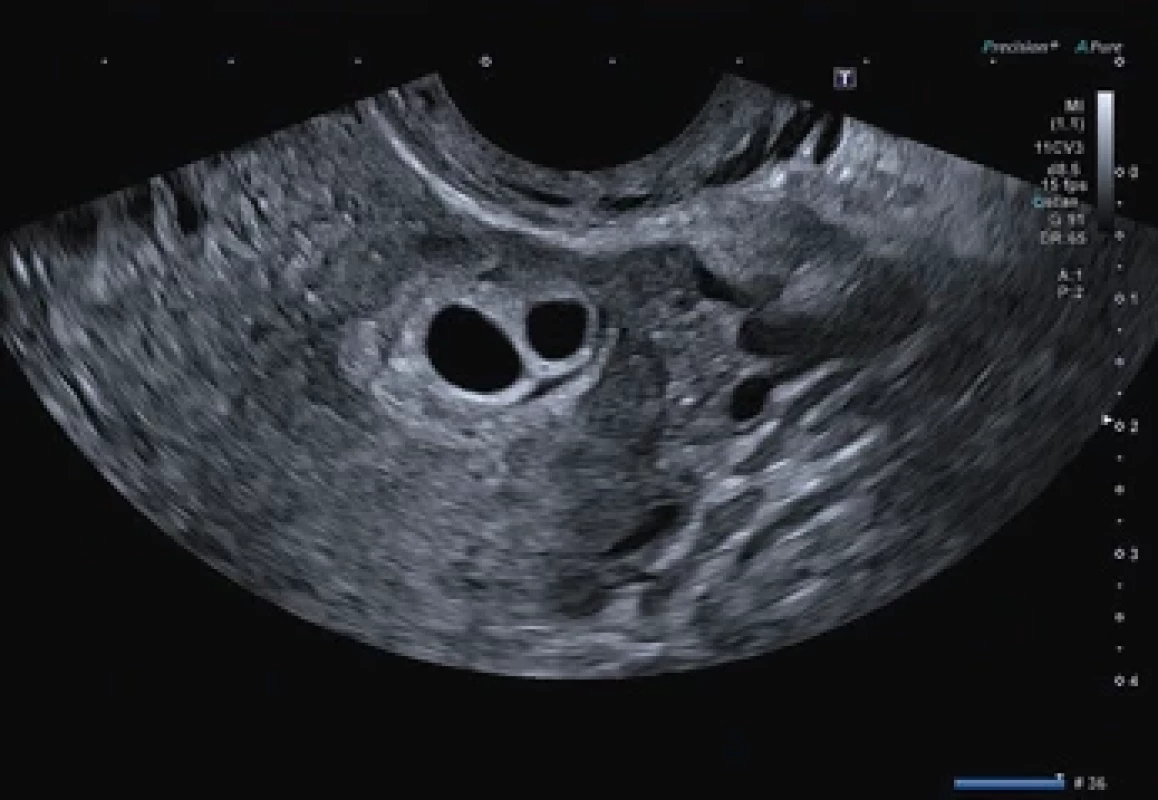
Obr. 3. Na obrázku je patrný pravidelný cervikální kanál, v místě dolního děložního segmentu dva gestační váčky 18 mm a 17 mm v průměru, patrně naznačeny žloutkové váčky, bez přítomnosti vitálních embryonálních struktur. Endometrium ostře ohraničené, bez volné tekutiny v pánvi. Fig. 3. The image shows a regular cervical canal, two gestational sacs 18 mm and 17 mm in diameter in the lower uterine segment, probably outlined yolk sacs, without the presence of vital embryonic structures. The endometrium is sharply demarcated, without free fl uid in the pelvis. 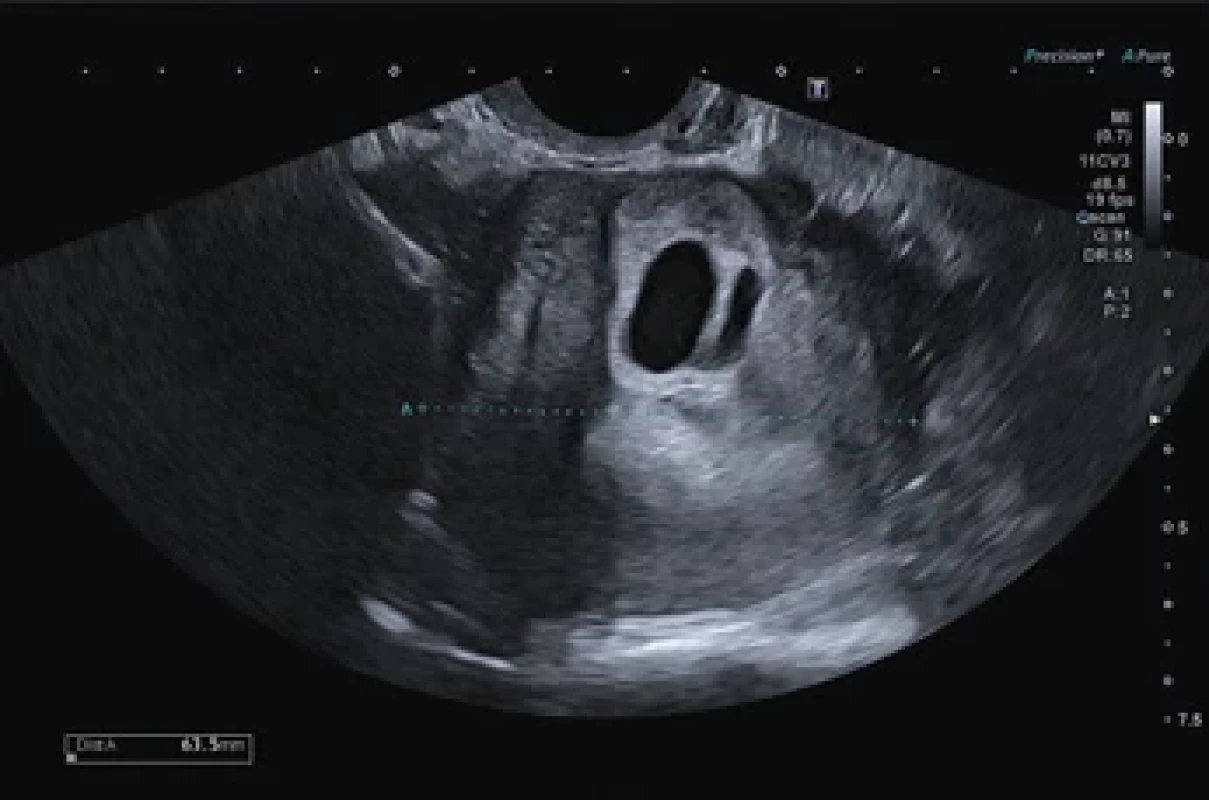
Obr. 4. Dutina děložní s oblastí jizvy po císařském řezu (SC) dilatována obsahem smíšené echogenity bez perfuze, ve fundu do šíře 10 mm, v jizvě po SC do šíře 12 mm, zde intaktní myometrium tloušťky minimálně 3 mm, bez volné tekutiny v pánvi. Fig. 4. Uterine cavity with the area of the scar after cesarean section (SC) dilated with mixed echogenicity without perfusion, in the fundus up to 10 mm wide, in the scar after SC up to 12 mm wide, here intact myometrium with a thickness of at least 3 mm, without free fl uid in the pelvis. 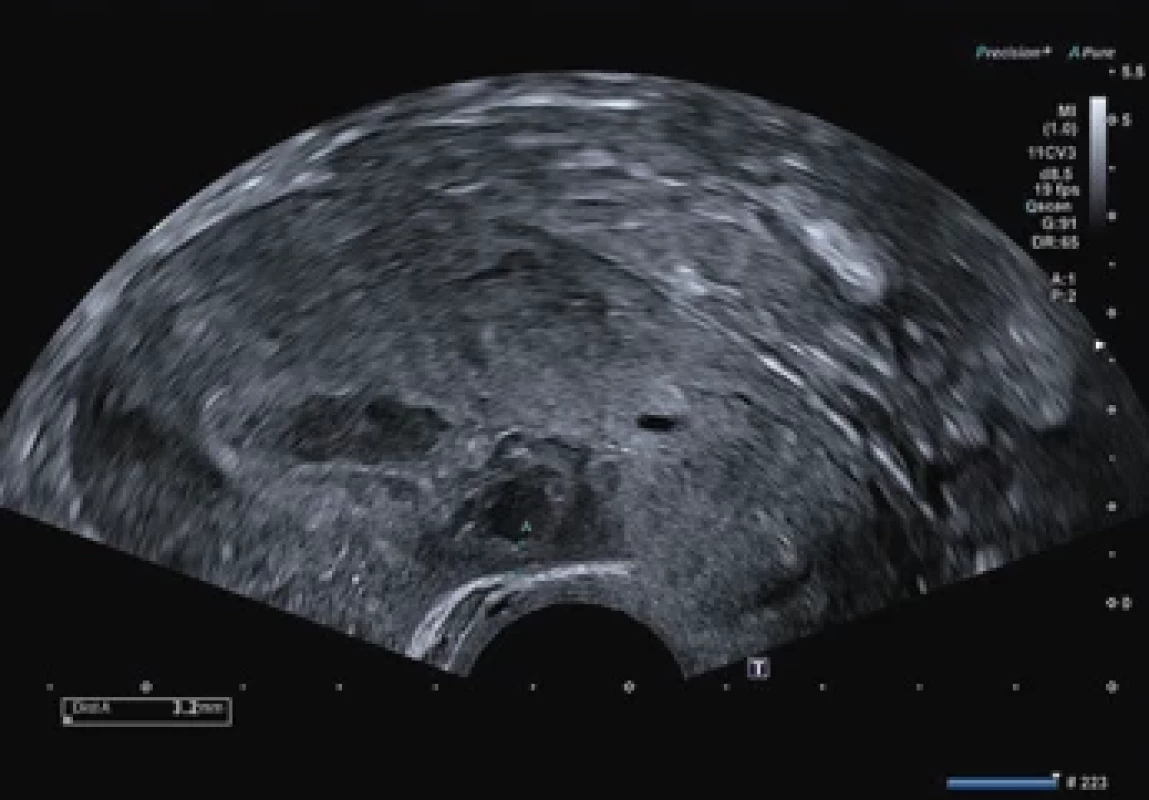
Diskuze
Gravidita v jizvě po císařském řezu je stále častější diagnóza. U žen s anamnézou císařského řezu tvoří CSP dokonce 6 % všech ektopických gravidit [5]. Kazuistiky CSP byly publikovány i v české literatuře [1,11–14], vč. kazuistiky intramyometrální gravidity po hysteroskopické resekci reziduí [15]. Toto je první popisovaný případ v ČR s dvojčetnou graviditou lokalizovanou v jizvě po SC.
Fertilitu zachovávající operační postupy lze využít po zvážení všech operačních rizik, věku pacientky a budoucích těhotenských plánů. Všechny popsané přístupy jsou podle evidence-based medicine (medicína založená na důkazech) hodnoceny nejnižším stupněm doporučení D [16]. Při volbě vhodné terapie je nutné brát v úvahu přání pacientky, její budoucí těhotenské plány a případná rizika možných postupů s důsledným poučením pacientky stran rizik pro další těhotenství. Jedním z možných konzervativních postupů je použití kombinace Mifepristonu a misoprostolu. Mifepriston zamezuje růstu folikulů inhibicí tonické sekrece gonadotropinů, zpomaluje přeměnu proliferujícího endometria v sekreční formu, v luteální fázi způsobuje předčasnou regresi žlutého tělíska a také zvyšuje kontraktilitu dělohy, a navíc senzibilizuje myometrium k účinku prostaglandinů s maximálním efektem synergizmu za 36–48 hod po podání Mifepristonu. Misoprostol vyvolává kontrakce hladkého svalstva dělohy a způsobuje uvolnění děložního hrdla [17]. V místě jizvy po uterotomii často chybí nebo je porušená deciduální vrstva, takže kontrakce indukované misoprostolem (byť zesílené Mifepristonem) nemají adekvátní oporu v myometriu. Současně je zde snížená exprese kontraktilních elementů, což vysvětluje v některých případech sníženou účinnost farmakoterapie [18,19]. Užití kombinace Mifepriston a Misoprostol v léčbě CSP není kontraindikováno, použití prostaglandinu bychom však měli zvážit vzhledem k popsaným případům ruptury dělohy s jizvou po předcházející operaci. Je popsán jeden případ ruptury dělohy při nevitální CSP po podání misoprostolu u pacientky s třemi císařskými řezy v anamnéze [20]. Retrospektivní analýza 488 pacientek s anamnézou operace na děloze nicméně neukázala zvýšené riziko ruptury těhotné dělohy po použití misoprostolu [21]. Obdobné výsledky potvrdila i další studie, v níž u pacientek po císařském řezu nebylo popsáno zvýšené relativní riziko ruptury dělohy po podání misoprostolu ve srovnání se ženami bez jizvy na děloze [22].
Existují i další terapeutické možnosti. Systémové podání metotrexátu je často neúčinné, protože účinná látka nepronikne do avaskulární fibrózní jizvy s ektopickou graviditou. Alternativou je lokální aplikace metotrexátu nebo KCl přímo do plodového vejce pod ultrazvukovou kontrolou ultrazvuku [5,23]. V ČR je v případě atypických či nejasných lokalizací ektopické gravidity, kam CSP patří, využíván metotrexát na 40 % gynekologických pracovišť všech velikostí [24]. Timor-Tritsch popsal způsob jednorázové injekční aplikace pod ultrazvukovou kontrolou 25 mg metotrexátu do choriové dutiny, dalších 25 mg do oblasti placenty, dále 25 mg intramuskulárně. V 19 popsaných případech těhotenství CSP nebyly prokázány žádné komplikace, včetně tří případů dvojčetné CSP [25]. Exogenní typ II CSP, kdy ektopická gravidita roste směrem k močovému měchýři a břišní stěně, společně s hodnotou ß-hCG > 47 000 IU/l byly v této studii spojeny se signifikantně vyšším rizikem neúspěchu terapie [25]. Je samozřejmě otázkou, do jaké míry jsou výpovědní vyšší hodnoty ß-hCG u dvojčetné gravidity.
Další možností je použití dvojitého balonkového katetru. V případě zachycení těhotenství do 8. týdne lze řešit CSP zavedením balonkového katetru do dutiny děložní a jeho naplněním fyziologickým roztokem v místě ektopické gravidity. Druhý balonek je naplněn v děložní dutině. Ve studii sledující sedm gravidit v jizvě po císařském řezu došlo k vymizení srdeční akce u všech plodů do 2 hod od zavedení dvoubalonkového katetru. Následně byly sledovány hladiny hCG a bylo zjištěno, že u všech sedmi pacientek došlo k poklesu do negativních hodnot. Nebyly pozorovány žádné komplikace ve smyslu krvácení či neúspěchu léčby [7,26].
Pří neúspěchu konzervativní terapie lze stejně jako v našem případě zvolit operačnímu řešení, které může být kombinováno s farmakologickými metodami [5]. Vakuumaspirace ideálně pod ultrazvukovou kontrolou spolu s kyretáží se nabízí jako metoda první volby, má však nezanedbatelná rizika [27]. Dominantní využití vakuumaspirace při řešení CSP v ČR potvrdila retrospektivní analýza 16 případů CSP z let 2012–2021 [14]. Celkem 11krát byla použita při řešení CPS pouze vakuumaspirace, z toho ve dvou případech bylo nutné pro pooperační krvácení připojit laparoskopickou ligaturu uterinních arterií a ve dvou případech byla ligatura uterinních arterií provedena před provedením vakuumaspirace [28].
Spolu s vakuumaspirací pod ultrazvukovou kontrolou lze použít hysteroskopický přístup s elektrokoagulací, který se podle výsledků randomizované prospektivní studie ukázal jako úspěšnější. Do této studie bylo zařazeno celkem 54 pacientek ve dvou skupinách. Všem pacientkám byl aplikován metotrexát intramuskulárně, přibližně polovina pacientek poté podstoupila vakuumaspiraci pod ultrazvukovou kontrolou a druhá skupina byla léčena hysteroskopickou resekcí. Úspěšnost první metody byla 81,5 %, hysteroskopická resekce byla úspěšná ve 100 % případů. U jedné pacientky ve skupině léčených vakuumaspirací bylo následně nutné provést hysteroskopickou resekci ektopické gravidity, u jedné pak laparoskopickou resekci a u třech pacientek v této skupině byla pro neúspěch metody provedena hysterektomie [29].
Ideálně bychom měli přistoupit k miniinvazivnímu odstranění CSP před 9. týdnem těhotenství. Hysteroskopická resekce je úspěšnější u endogenního typu I, řešení exogenního typu II si častěji vyžádá laparoskopické či laparotomické chirurgické vytětí ektopické gravidity [6]. Klínovité vytětí jizvy po císařském řezu s ektopickým těhotenstvím je vhodnější provést nůžkami bez elektrokoagulace, nicméně operační technika se řídí velikostí ektopické gravidity, klinickými příznaky a zkušeností operatéra. Řez by měl být veden nůžkami za studena bez elektrokoagulace cca 1,5 cm do zdravé tkáně s následnou klínovitou resekcí CSP. Sutura okrajů defektu by měla být provedena vstřebatelným stehem. Před samotným vytětím jizvy je možné snížit riziko krvácení permanentní nebo dočasnou okluzí uterinních arterií, eventuálně provedením jejich embolizace. V případě chirurgické intervence při ektopické graviditě lokalizované v jizvě po císařském řezu dominuje v ČR laparoskopický přístup pouze ve velkých centrech s počtem hysterektomií nad 300 za rok, na menších odděleních se tyto případy častěji operují laparotomicky (p = 0,036) [24]. Laparotomické vytětí jizvy nebo provedení hysterektomie je také metodou volby při život ohrožujícím krvácení, neúspěchu dosavadní terapie či velkém postižení dolního děložního segmentu. Podobně může být pro snížení rizika krvácení provedena dočasná či trvalá ligace uterinních arterií [6].
Závěr
Těhotenství v jizvě po císařském řezu je stále častější formou ektopické gravidity. U asymptomatických pacientek s malým postižením dolního děložního segmentu bychom se vždy měli snažit o konzervativní postup. Chirurgický zákrok s vědomím vysokých perioperačních rizik volíme až po neúspěchu konzervativní terapie nebo v akutních situacích.
Zdroje
1. Hanáček J, Heřman H, Křepelka P et al. Gravi - dita v jizvě po císařském řezu. Ceska Gynekol 2022; 87 (3): 193–197. doi: 10.48095/cccg2022193.
2. Riaz RM, Williams TR, Craig BM et al. Cesarean scar ectopic pregnancy: imaging features, current treatment options, and clinical outcomes. Abdom Imaging 2015; 40 (7): 2589–2599. doi: 10.1007/s00261-015-0472-2.
3. Ko JK, Li RH, Cheung VY. Caesarean scar pregnancy: a 10-year experience. Aust N Z J Obstet Gynaecol 2015; 55 (1): 64–69. doi: 10.1111/ ajo.12273.
4. Rotas MA, Haberman S, Levgur M. Cesarean scar ectopic pregnancies: etiology, diagnosis, and management. Obstet Gynecol 2006; 107 (6): 1373–1381. doi: 10.1097/01.AOG.00002 18690.24494.ce.
5. Sehnal B, Hanáček J, Matěcha J et al. Fertilitu šetřící terapie u ektopické gravidity. Ceska Gynekol 2023; 88 (1): 20–26. doi: 10.48 095/cccg202320.
6. Hameed MS, Wright A, Chern BS. Cesarean scar pregnancy: current understanding and treatment including role of minimally invasive surgical techniques. Gynecol Minim Invasive Ther 2023; 12 (2): 64–71. doi: 10.4103/gmit.gmit_116_22.
7. Timor-Tritsch IE, Kaelin Agten A, Monteagudo A et al. The use of pressure balloons in the treatment of first trimester cesarean scar pregnancy. Best Pract Res Clin Obstet Gynaecol 2023; 91 : 102409. doi: 10.1016/j.bpobgyn.2023. 102409.
8. Timor-Tritsch IE, Monteagudo A, Santos R et al. The diagnosis, treatment, and follow-up of cesarean scar pregnancy. Am J Obstet Gynecol 2012; 207 (1): 44.e1–44.e13. doi: 10.1016/j.ajog.2012.04.018.
9. Tam LM, Kotani T, Linh TM et al. Outcome of cesarean scar pregnancy treated with local methotrexate injection. Nagoya J Med Sci 2020; 82 (1): 15–23. doi: 10.18999/nagjms.82.1.15.
10. Pickett CM, Minalt N, Higgins OM et al. A laparoscopic approach to cesarean scar ectopic pregnancy. Am J Obstet Gynecol 2022; 226 (3): 417–419. doi: 10.1016/j.ajog.2021.11.021.
11. Karásek V. Gravidita v jizvě po císařském řezu – kazuistika. Ceska Gynekol 2015; 80 (5): 382–385.
12. Totka A, Gábor M, Alföldi M et al. Sonograficky riadená vákuumaspiračná liečba ektopickej gravidity v jazve po cisárskom reze. Ceska Gynekol 2021; 86 (3): 184–188. doi: 10.48095/cccg 2021184.
13. Zahálková L, Kacerovský M. Ektopická gravidita v jizvě po císařském řezu. Ceska Gynekol 2016; 81 (6): 414–419.
14. Hanáček J, Heřman H, Brandejsová A et al. Gravidita v jizvě po císařském řezu – retrospektivní analýza případů z let 2012–2021. Ceska Gynekol 2022; 87 (4): 245–248. doi: 10.48095/cccg2022245.
15. Hlinecká K, Lisá Z, Richtárová A et al. Intramyometrální gravidita po hysteroskopické resekci reziduí – kazuistika. Ceska Gynekol 2022; 87 (1): 35–39. doi: 10.48095/cccg202235.
16. Elson CJ, Salim R, Potdar N et al. Diagnosis and management of ectopic pregnancy. On behalf of the Royal College of Obstetricians and Gynaecologists. BJOG 2016; 123: e15–e55.
17. Fiala C, Gemzel-Danielsson K. Review of medical abortion using mifepristone in combination with a prostaglandin analogue. Contraception 2006; 74 (1): 66–86. doi: 10.1016/j.contraception.2006.03.018.
18. Jauniaux E, Jurkovic D, Hussein AM et al. New insights into the etiopathology of placenta accreta spectrum. Am J Obstet Gynecol 2022; 227 (3): 384–391. doi: 10.1016/j.ajog.2022.02.038.
19. Myatt L, Lye SJ. Expression, localization and function of prostaglandin receptors in myometrium. Prostaglandins Leukot Essent Fatty Acids 2004; 70 (2): 137–148. doi: 10.1016/j.plefa. 2003.04.004.
20. Cecchini F, Tassi A, Londero AP et al. First trimester uterine rupture: a case report and literature review. Int J Environ Res Public Health 2020; 17 (8): 2976. doi: 10.3390/ijerph17082976.
21. Chen BA, Reeves MF, Creinin MD et al. Misoprostol for treatment of early pregnancy failure in women with previous uterine surgery. Am J Obstet Gynecol 2008; 198 (6): 626.e1–626.e5. doi: 10.1016/j.ajog.2007.11.045.
22. Goyal V. Uterine rupture in second-trimester misoprostol-induced abortion after cesarean delivery: a systematic review. Obstet Gynecol 2009; 113 (5): 1117–1123. doi: 10.1097/AOG.0b013e31819dbfe2.
23. Racková J, Driák D, Neumannová H et al. Použití metotrexátu u ektopické gravidity a tehotenství neznámé lokalizace. Ceska Gynekol 2016; 81 (2): 141–146.
24. Švédová B, Hruda M, Drochýtek V et al. Postupy u různých typů ektopické gravidity – dotazníková studie. Ceska Gynekol 2025; 90 (2): 141–148. doi: 10.48095/cccg2025141.
25. Kaelin Agten A, Cali G, Monteagudo A et al. The clinical outcome of cesarean scar pregnancies implanted “on the scar” versus “in the niche”. Am J Obstet Gynecol 2017; 216 (5): 510.e1–510.e6. doi: 10.1016/j.ajog.2017.01.019.
26. Timor-Tritsch IE, Monteagudo A, Bennett TA et al. A new minimally invasive treatment for cesarean scar pregnancy and cervical pregnancy. Am J Obstet Gynecol 2016; 215 (3): 351.e1–351.e8. doi: 10.1016/j.ajog.2016.03.010.
27. Driák D, Sehnal B, Jarošová L et al. Perforace dělohy při nitroděložních výkonech a její řešení. Ceska Gynekol 2022; 87 (4): 295–301. doi: 10.48095/cccg2022295.
28. Cerovac A, Habek D. Viable invasive cervical pregnancy treated with minimally invasive procedures. Ceska Gynekol 2023; 88 (5): 380–382. doi: 10.48095/cccg2023380.
29. Di Spiezio Sardo A, Zizolfi B, Saccone G et al. Hysteroscopic resection vs ultrasound-guided dilation and evacuation for treatment of cesarean scar ectopic pregnancy: a randomized clinical trial. Am J Obstet Gynecol 2023; 229 (4): 437.e1–437.e7. doi: 10.1016/j.ajog.2023. 04.038.
ORCID autorů
L. Vaněk 0009-0006-1908-2052
J. Zapletal 0000-0003-2705-2970
B. Sehnal 0000-0003-2622-2181
L. Rob 0000-0003-3770-651X
M. J. Halaška 0000-0001-6404-4537
Doručeno/Submitted: 7. 7. 2025
Přijato/Accepted: 10. 7. 2025
MUDr. Lukáš Vaněk
Gynekologicko-porodnická klinika
3. LF UK a FNKV
Šrobárova 1150/50
100 34 Praha 10
lukas.vanek@fnkv.cz
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek Mechanizmy navigace spermií
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2025 Číslo 6- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Romosozumab zlepšuje kostní mikroarchitekturu u postmenopauzálních žen s osteoporózou
- S MUDr. Janem Rosou o problematice osteoporózy u revmatologických pacientů: Kdy začít s osteoanaboliky a jak minimalizovat selhání léčby?
-
Všechny články tohoto čísla
- Vliv vybraných imunohistochemických a klinicko-patologických markerů na prognózu pacientek se zhoubným nádorem dělohy
- HLA-C a KIR interakce jako možná příčina reprodukčních neúspěchů
- Který způsobuje menší bolest? Srovnání misoprostolu a dinoprostonu při indukci porodu
- Pooperační analgezie při operacích karcinomu prsu – anestetické techniky a role cytokinů
- Vliv produktů akumulace lipidů, triglyceridového/ glukózového indexu a viscerálního adipozitního indexu na kardiometabolické rizikové faktory u mladých pacientek se syndromem polycystických ovarií
- Dvojčetné těhotenství v jizvě po císařském řezu – kazuistika a literární přehled terapeutických přístupů
- Arteriovenózní malformace vznikající v jizvě po císařském řezu po ukončení těhotenství – kazuistika a přehled literatury
- Ne každý záchvat je eklampsie – vzácný případ mozkového abscesu u těhotné ženy způsobeného Streptococcus pneumoniae z dentálního zdroje
- Atypický uzlík v placentární oblasti detekovaný hysteroskopií – první kazuistika z Brazílie
- Mechanizmy navigace spermií
- Podtlaková terapie hojení ran v onkogynekologii – současné poznatky a klinické využití
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- HLA-C a KIR interakce jako možná příčina reprodukčních neúspěchů
- Vliv vybraných imunohistochemických a klinicko-patologických markerů na prognózu pacientek se zhoubným nádorem dělohy
- Podtlaková terapie hojení ran v onkogynekologii – současné poznatky a klinické využití
- Který způsobuje menší bolest? Srovnání misoprostolu a dinoprostonu při indukci porodu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



