-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Spolupráce mamologa a radiodiagnostika při managementu mamárních lézí ve FNKV
Cooperation between mammologist and radiodiagnostic in the management of mammary leasions in the University Hospital Kralovské Vinohrady
Epidemiological datas describing up to date status of diagnostics and oncological parameters (incidence, mortality, prevalence, total number of pacients with breast cancer) are given in the article. Further changes are comented in this field after start of mammografic screening programme in our country in the year 2002.
Authors evaluated possibilities of clinical diagnostics performed by mammologist in his ambulance and possibilities and types of invasive and noninvasive (immaging) diagnostic methods performed by radiodiagnostic according mammologist indication. Management of benign and malignant leasions detected and treated in the mammological centre of the University Hospital Královské Vinohrady are mentioned.Keywords:
breast cancer – breast clinical examination – management of benign and malignant leasions – clinical markers of malignancy – cooperation between mammologist and radiodiagnostic
Autoři: M. Bendová 1; R. Malina 1; O. Gojiš 1; L. Večeřová 2; G. Zemanová 2
Působiště autorů: Gynekologicko-porodnická klinika 3. LF UK a FNKV, Praha, přednosta doc. MUDr. E. Kučera, CSc. 1; Radiodiagnostická klinika 3. LF UK a FNKV, přednosta doc. V. Janík, CSc. 2
Vyšlo v časopise: Ceska Gynekol 2013; 78(4): 333-337
Souhrn
V práci jsou prezentována epidemiologická data dokumentující současný stav diagnostiky a onkologické parametry (incidence, mortalita, prevalence, celkové počty nemocných karcinomem prsu). Dále pak změny, které nastaly po zavedení mamografického screeningu v naší republice v roce 2002.
Zhodnoceny jsou možnosti klinické diagnostiky, kterou provádí ambulantně mamolog, a možnosti invazivní i neinvazivní (zobrazovací) diagnostiky, kterou uskutečňuje na doporučení mamologa radio-diagnostik. Krátce je zmíněn management nezhoubných i zhoubných mamárních lézí diagnostikovaných a následně léčených v mamologickém centru FNKV.Klíčová slova:
karcinom prsu – klinické vyšetření mamárních lézí – management zhoubných a nezhoubných lézí – klinické známky malignity – spolupráce mamologa a radiodiagnostikaÚVOD
Karcinom prsu jako nejčastější malignita u ženy je onemocnění, které je v posledních letech či spíše desetiletích předmětem zájmu a výzkumu mnoha oborů, které se na diagnostice a léčbě karcinomu prsu podílejí. Jde o multidisciplinární obor, kde na sebe jednotlivé diagnostické i léčebné kroky úzce navazují a spolupráce odborníků jednotlivých zúčastněných oborů je podmínkou pro časnou diagnostiku a účinnou léčbu na úrovni znalostí a možností současné medicíny.
Postupným zdokonalováním diagnostických metod a léčebných moderních postupů, centralizací pacientek, ale i pacientů do specializovaných center, vyhledáváním osob s vyšším rizikem onemocnění, časnou detekcí onemocnění a časným zahájením účinné léčby se daří zlepšovat onkologické parametry, jako je celkové přežití, čas do progrese, minimalizace nežádoucích následků a komplikací onkologické terapie včetně kosmetické stránky věci a zachování fertility.
EPIDEMIOLOGICKÁ DATA
Epidemiologická data týkající se karcinomu prsu v naší republice jsou obecně známá a dostupná pro odbornou i laickou veřejnost:
Incidence se pohybuje kolem 120 u žen, u mužů přibližně 1 na 100 000, počet nových záchytů je asi 6400 případů za 1 rok, u mužů asi 50 případů, ale trend je jednoznačně, stejně jako ve všech vyspělých a rozvinutých zemích, vzestupný u obou pohlaví. Stoupá také počet nově zjištěných zhoubných nádorů prsu ve všech věkových kategoriích. Mortalita ca mammae zůstává na úrovni 30–31 na 100 000, je pozorován mírně sestupný trend. Prevalence karcinomu prsu v naší republice se pohybuje kolem 99 000.
Přes deset let, od roku 2002, u nás funguje mamografický screeningový program. Ačkoli se zpočátku ozývaly i hlasy zpochybňující jeho efekt, daří se do něj zapojovat stále větší procento cílové nejvíce karcinomem prsu ohrožené populace (ženy nad 45 let) a detekovat časná stadia tohoto zhoubného onemocnění ještě ve stadiu nehmatné léze, a tím i snižovat nelichotivá epidemiologická data – mortalitu. Zatím je do screeningového mamografického programu celostátně podle statistik zapojeno průměrně 51 % (v Praze 49 %) žen z cílové populace. Pro signifikatní snížení mortality by podle doporučení statistiků mělo screenování zahrnout minimálně 70 % cílové populace, aby se dosáhlo stanoveného efektu. Jaký dopad na kliniku (operační a další léčbu), na ekonomiku, na subjektivní i objektivní parametry terapie má časná diagnostika, bude řečeno dále [1].
VYŠETŘOVACÍ METODY V MAMOLOGII
Historicky první vyšetřovací metodou bylo pouhé samovyšetřování prsů, resp. klinické vyšetření odborníkem – lékařem. Většinou se však zachytila vyšší stadia onemocnění, hmatná či viditelná prostým okem. To se z dnešního hlediska pokládá právem za diagnostiku značně pozdní a nepřijatelnou. V současnosti je lékařem první linie, který vyšetřuje prsy, nejčastěji gynekolog nebo praktický lékař. Mimochodem to jsou zatím jediné dvě odbornosti, které mají povinnost odesílat asymptomatické ženy na screeningovou mamografii. Na diagnostickou mamografii, resp. ženy mladší 40 let na sonografické vyšetření, může a měl by při podezření na lézi odeslat nejen gynekolog či praktik, ale lékař každé odbornosti. Je však jistě možné referovat postiženou osobu (ženu i muže) do specializované mamologické ambulance, které fungují při klinikách (gynekologické, resp. chirurgické), kde jí bude poskytnuta další diagnostická a podle potřeby i terapeutická péče. Mamologické ambulance vedené zkušeným specialistou mamologem mají úzkou vazbu na návazné klinické specializace a zajistí či provedou příslušnou adekvátní diagnostiku i léčbu [5, 9].
Ani laik, natož lékař první linie, by při preventivním vyšetření prsů neměl opomenout varovné příznaky, které mohou být klinickým projevem přítomné patologie:
- vtahování kůže prsů,
- důlkování,
- váznutí souhybu,
- nepravidelnosti a retrakce bradavky, oploštění bradavky,
- pomerančová kůže prsů,
- asymetrie, dynamika asymetrického procesu,
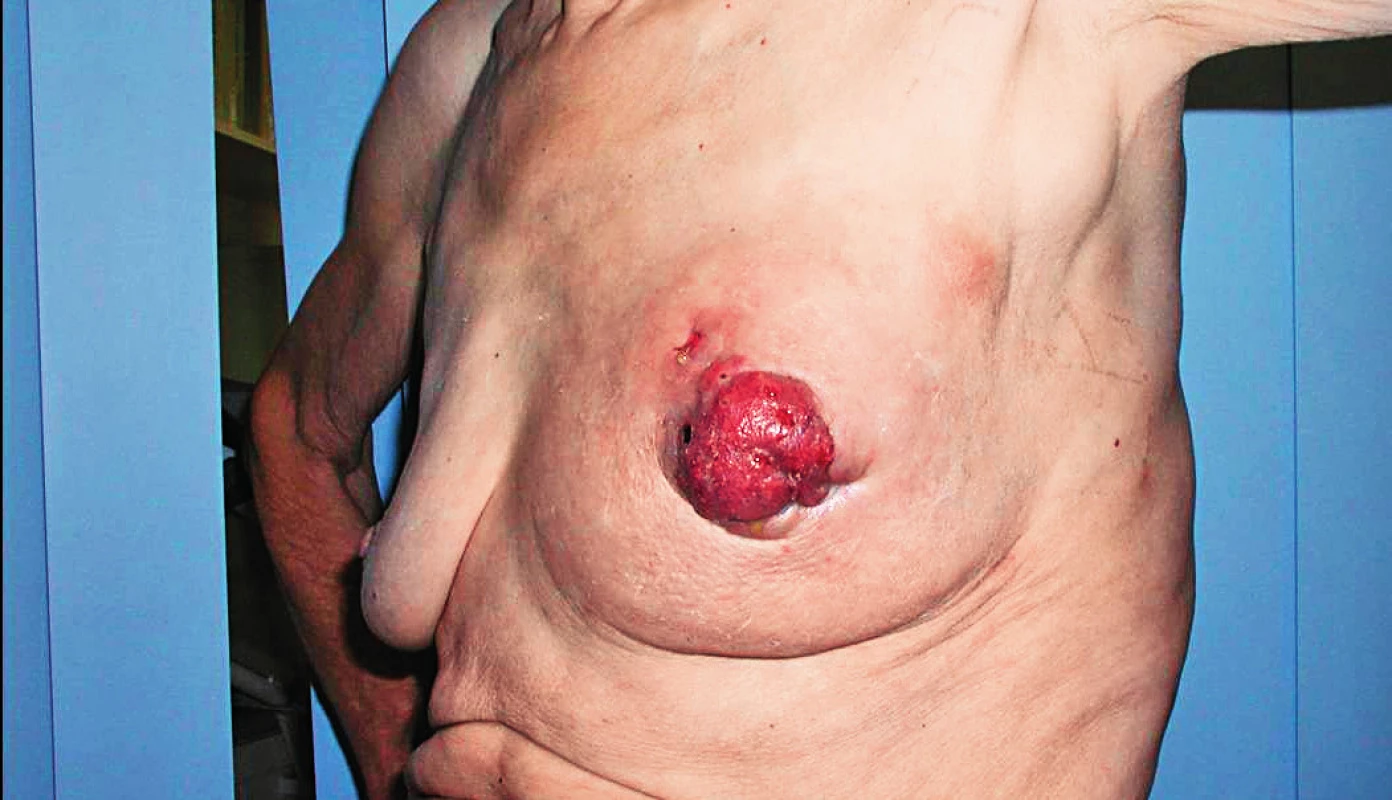
- sekrece z bradavky, mokvání bradavky (obr. 1),
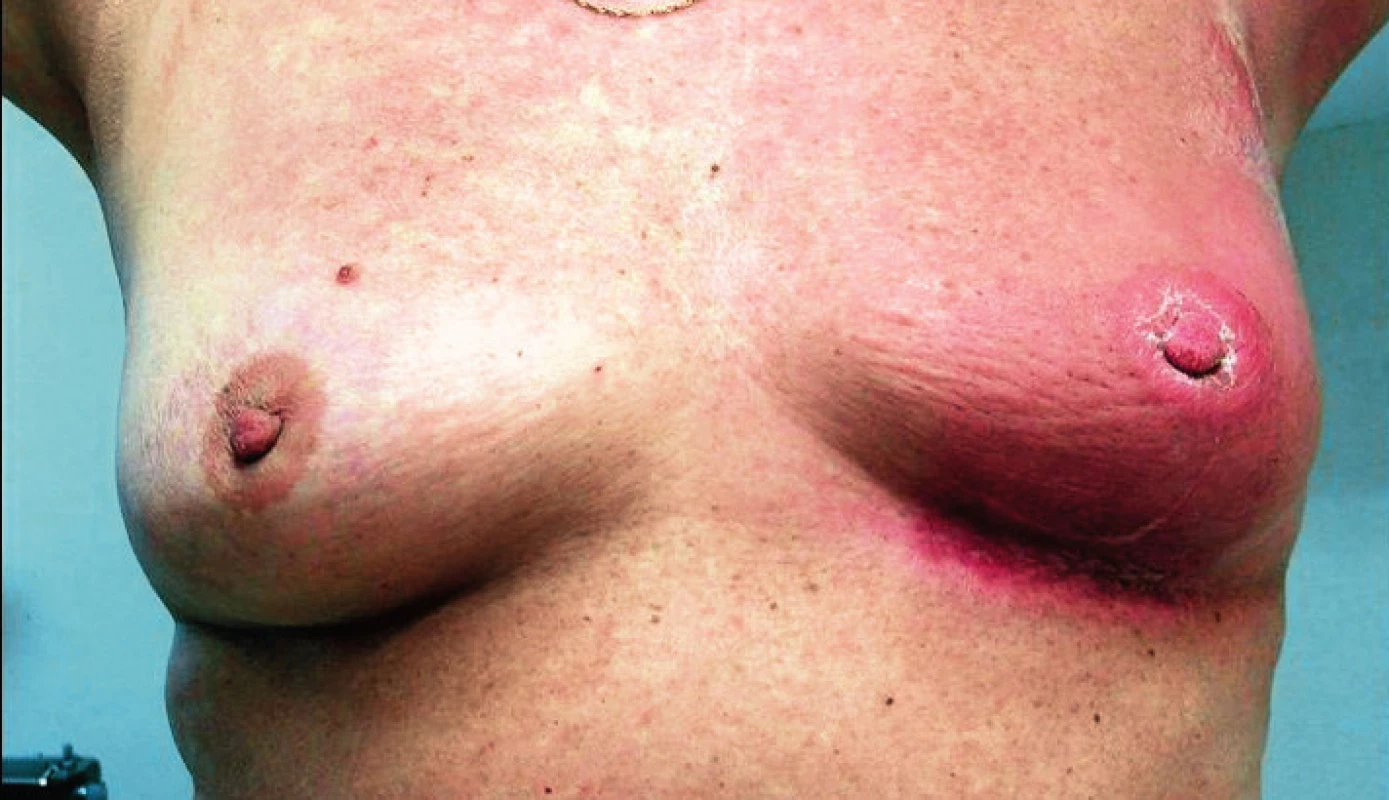
- zarudnutí části či celého prsu, oteplení kůže (obr. 2, 3),
- rozšířené žilní pleteně,
- exulcerace, kožní eflorescence (meta!), (obr. 4),
- rezistence v prsu, axile.
Obr. 2. Zarudnutí části či celého prsu, oteplení kůže (koincidence inflamatorního a intramamárního karcinomu) 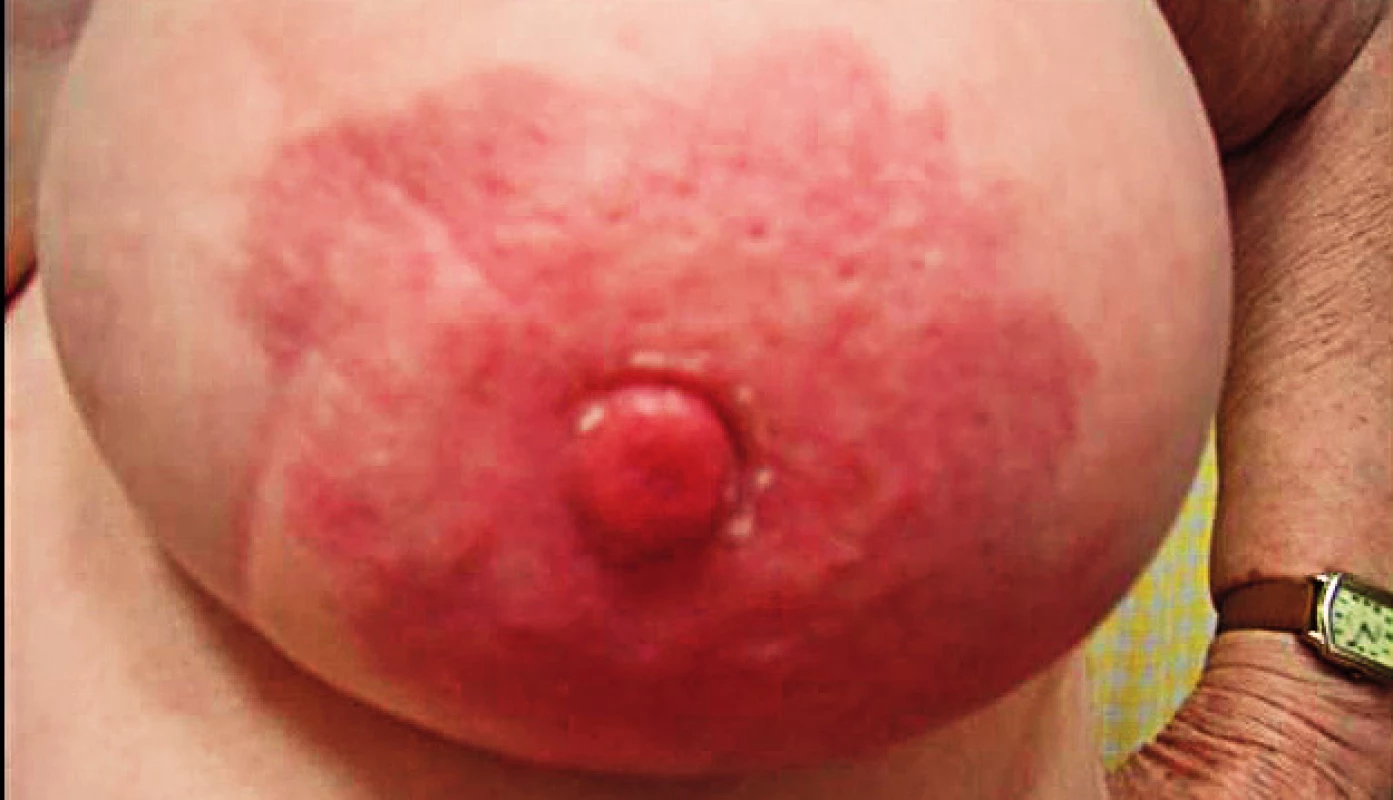
Obr. 4. Karcinom, exulcerace, kožní eflorescence 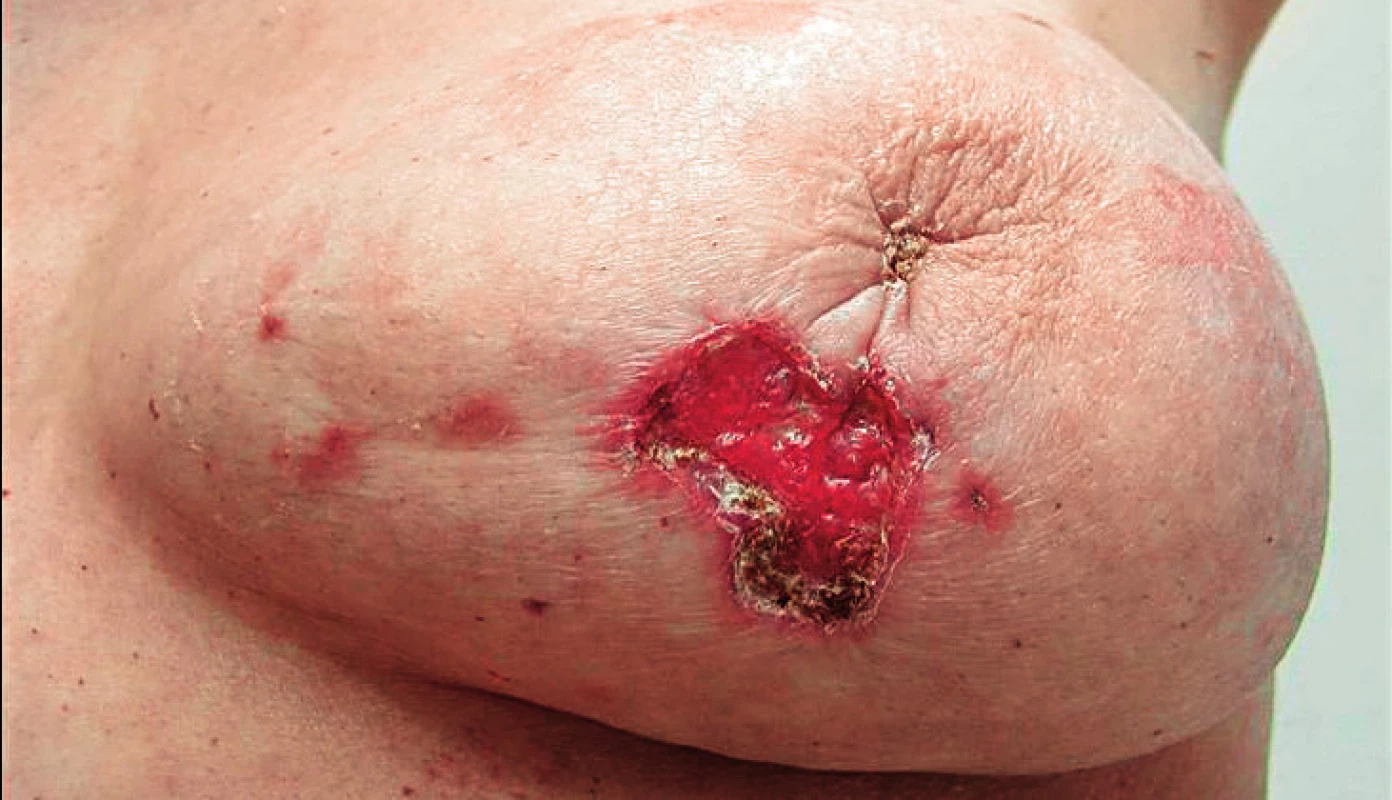
Navíc praktický lékař nebo gynekolog by měli znát u svých pacientů rizikové faktory pro vznik ca mammae [11]:
- faktory životního stylu (nikotinismus, alkoholismus, abúzus dalších návykových látek, obezita, fyzická inaktivita aj.);
- osobní anamnéza (rasa, geografická oblast, věk, pohlaví, tělesná výška, TK, případné předchozí strukturální a histopatologické změny prsní tkáně – benigní změny, úrazy, předchozí operace);
- hormonální a gynekologické (menarché, menopauza, věk při prvním porodu, počet porodů, okolnosti a délka kojení, gynekologické operace – ovarektomie, hormonální manipulace a léčba aj.);
- genetické (rodinná anamnéza, mutace onkogenů BRCA 1, 2).
S uvážením všech rizikových faktorů je možné referovat ohroženou osobu do speciální ambulance k dispenzarizaci a zajištění adekvátního algoritmu preventivních vyšetření, které se zejména u nositelů mutací výrazně liší frekvencí i věkem zahájení vyšetřovacích procedur.
Ani v éře mamografického screeningu neztrácí klinické vyšetření na významu. Existují totiž typy zhoubných nádorů, které ani mamografická, ani jiná zobrazovací metoda nedokáže detekovat – Pagetův karcinom (obr. 1), inflamatorní karcinom (obr. 3), excentricky lokalizovaný tumor mimo dosah MG, intervalový karcinom, nepřehledná vysoce denzní tkáň u objemných prsů, chyba v metodě (až 15 %) apod.
Vyšetřovací metody standardně v mamologii používané a klinikem specialistou požadované od mamografického screeningového pracoviště jsou [4]:
- mamografie [2],
- sonografie,
- magnetická rezonance,
- duktografie,
- invazivní diagnostické metody (core cut biopsy, tenkojehlová punkce cyst – FNB – fine needle biopsy, popř. vakuová mamotomie) [3],
- další zobrazovací metody pro nezbytná stagingová vyšetření karcinomu prsu (RTG, UZ, scintigrafie, CT-PET).
V průběhu minulých let se objevily a objevují další vyšetřovací metody založené na různých principech s cílem zlepšení diagnostiky karcinomů prsu (tab. 1).
Tab. 1. Další vyšetřovací metody v mamologii 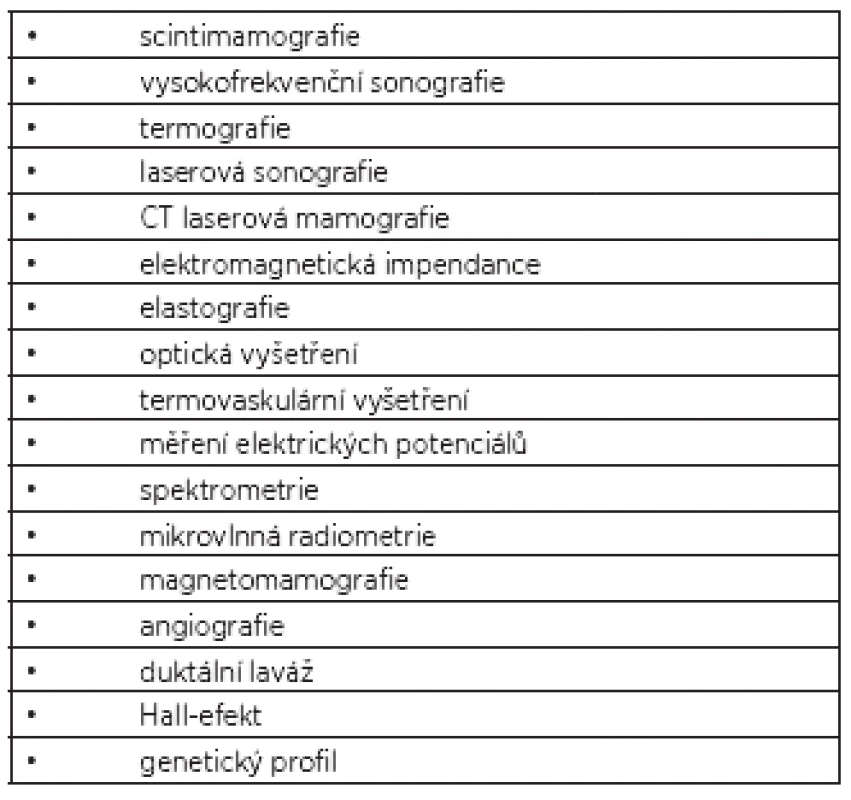
I na naší klinice jsme v roce 2007 prováděli testování vyšetřovací metody laserovým computerovým mamografem. Uskutečnili jsme přes 1400 vyšetření, ale ani my, ani další pracoviště v naší republice (VFN) či ve světě neprokázala signifikantní zlepšení detekce nádorů prsu ani jejich jednoznačné rozlišení (maligní x benigní) proti standardní kombinaci MG a sono. Provedení laserové mamografie bylo náročné na čas, vyžadovalo každodenní kalibraci přístroje pomocí fantomu, vyšetření mohl provádět jen zkušený a do metody zaškolený radiodiagnostik a rozhodně metoda nenahradila dosud jednoznačný požadavek bioptické verifikace tumoru.
Jaké invazivní diagnostické metody klinik požaduje od radiodiagnostika:
- diagnostickou punkci cyst – okamžitá úleva pa-cientky při expanzivním procesu v prsu, cytologie téměř ve 100 % benigní, jinak bez získaných buněk;
- FNB – tzv. biopsie tenkou jehlou solidních útvarů (dnes obsolentní, nelze ze získaného materiálu detekovat od histologa požadované parametry tumoru, např. exprese receptorů, grading);
- core cut biopsy – zlatý standard (typ nádoru, grading, exprese receptorů, popř. lymfo - resp. angioinvaze);
- vakuovou mamotomii – někdy odstranění celého malého tumorózního ložiska.
Další požadavky:
- označení tumoru (zejména nehmatné léze) před operací (pigment – carbo absorbens, titanový klip, lokalizační drátek (Frankeho vodič), klip na biodegradovatelném nosiči;
- peroperační RTG kontrola resekátu – přítomnost tumoru v resekátu, čisté okraje chirurgického řezu.
Zejména nehmatnou lézi je nutno jednoznačně před operací označit. Podle charakteru a lokalizace léze volíme typ a způsob označení (podkožně uložené struktury barvou na kůži, v hloubce lokalizované útvary a mikrokalcifikace Frankeho vodicím drátkem, větší tumor před neoadjuvantní terapií pigmentem – carbo absorbens v nejdelší ose tumoru za účelem monitorování předoperační léčby a pozdější orientaci operatéra).
Vzhledem k tomu, že zkušený radiodiagnostik je v současnosti schopen detekovat i minimální nehmatný tumor (prům. 3–5 mm) a verifikovat jej core cut biopsií, popřípadě mamotomií, může dojít již před plánovanou operací ke kompletní exstirpaci ložiska. Na některých radiodiagnostických pracovištích se objevují názory na adekvátnost a dostatečnost „operační léčby“ malých tumorů pouhou vakuovou mamotomií bez nutnosti klasického operačního zákroku. Otázkou zůstává požadavek clear margins.
Vzhledem k tomu, že předoperační značení se uskutečňuje až po histologické verifikaci, tedy s odstupem několika dní, je pro operatéra a také pro radiodiagnostika obtížné místo kompletně exstirpovaného tumoru znovu najít a označit – a to jak pro operatéra, tak i pro pracovníka nukleární medicíny, který do místa tumoru instiluje radionuklid (Tc). Tento se inkorporuje do sentinelové uzliny, kterou exstirpuje operatér obvykle v úvodu operace. (Na naší klinice používáme jednodenní protokol – značení SLN a její exstirpace v úvodu operace v jeden den.) Drobné tumory je tedy sice možné odstranit již bioptickým odběrem, zůstává však nedořešená otázka clear margins. Za tímto účelem jsme se na našem pracovišti rozhodli používat pro tyto případy kontrastní biodegradovatelný nosič inkorporovaný do oblasti prsu, kde byl detekovaný a bioptovaný (popřípadě exstirpovaný) minimální tumor. Přetrvává v organismu asi 6 měsíců. V té době je již jasno, zda jde o maligní lézi, kterou je podle standardního postupu třeba exstirpovat s lemem zdravé tkáně a spolu s níi exstirpovat sentinelovou lymfatickou axilární uzlinu. V případě léze benigní je na půl roku označena suspektní oblast, kterou je třeba monitorovat, popřípadě opakovaně bioptovat či exstirpovat.
KLINICKÝ DOPAD MAMOGRAFICKÉHO SCREENINGU
- zvýšení incidence karcinomu prsu [12, 13],
- detekce časných stadií většinou ve stadiu nehmatné léze,
- detekce mikrokalcifikací,
- více konzervativních operací (s nutností ad-juvantní aktinoterapie),
- častější nutnost detekce sentinelové uzliny (vytížení histopatologa),
- koordinace peroperační spolupráce operatéra, radiodiagnostika (RTG detekce tumoru v resekátu) a histopatologa (biopsie sentinelové lymfatické uzliny, popř. clear margins tumoru po neoad-juvantní terapii).
MANAGEMENT NEZHOUBNÝCH LÉZÍ
Rezultátem časné detekce všech nádorů prsu pomocí mamografie resp. sonografie je i nález nehmatných i hmatných nezhoubných lézí. Že jde o nezhoubný tumor jednoznačně rozhodne pouze core cut biopsie, ale i nález nezhoubné léze, tedy ať již biopsií verifikované, nebo v ultrazvukovém či mamografickém obraze zcela bez přítomnosti markerů malignity, může pacientku těžce hendikepovat psychicky. Právě tumory prsů jsou ve značné míře provázeny kancerofobií, zejména v souvislosti se zatíženou rodinnou anamnézou.
Jak tedy postupovat při nálezu nezhoubné, benigní léze
Rozhodovací algoritmus závisí na věku pa-cientky, rodinné anamnéze, popř. kancerofobii. Další rozhodování ovlivňuje lokalizace benigního tumoru, jeho morfologická struktura, nestabilita, tendence k růstové progresi, strukturálním změnám, přítomnost či absence klinických obtíží (tlak, bolest), počet lézí. Řešení při uvážení všech výše uvedených faktorů je buď konzervativní (observace), nebo invazivní (exstirpace). Alternativu v indikovaných případech představuje kryodestrukce biopticky verifikovaných benigních lézí (nejvíce fibroadenomů) prováděná zatím experimentálně na jednom pražském pracovišti (VFN) [8].
Je nutno mít na paměti, že jakýkoliv invazivní zásah do integrity prsní žlázy může mít negativní dopad v podobě porušení reparačních mechanismů a vznik maligního buněčného klonu v budoucnosti, stejně jako kosmeticky i diagnosticky problematické lokality, nehledě na možné potíže při kojení u žen ve fertilním věku.
V každém případě by ženy s benigními tumory měly být dispenzarizovány v příslušných mamologických ambulancích.
MANAGEMENT ZHOUBNÝCH LÉZÍ V ÉŘE MAMOGRAFICKÉHO SCREENINGU
Karcinomy prsu dělíme podle etiologie na sporadické – náhodně vzniklé (85–90 %) – a hereditární – geneticky podmíněné (10–15 %). Na vzniku hereditárně podmíněných nádorů se podílejí hlavně onkogeny, supresorové geny a DNA reparační geny, resp. jejich mutace. Podíl odpovědnosti na dědičných ca mammae u 52 % postižených rodin podmiňuje BRCA 1, u 32 % rodin BRCA 2, další geny pak kolem 16 %. Celoživotní riziko karcinomu prsu je u nositelek mutace asi 85 %, u běžné populace 10 %. Stejně tak riziko dalších maligních chorob je u nositelek mutace vyšší, např. u nositelek mutace BRCA 1 je 60% riziko karcinomu ovarií, BRCA 2 je 20% riziko. U běžné populace pak jen 2 %. Vyšší riziko mají nositelky BRCA 1 a 2 mutací i pro vznik dalších karcinomů [6, 7].
S rizikem spojeným s dalšími malignitami, ale i ca mammae jsou spojeny i další syndromy (pozn. podrobným managementem a operační i následnou onkologickou léčbou zhoubných lézí prsu se zabývá podrobně další článek autorů).
ZÁVĚR
Mamologická problematika a vyšetření prsních žláz, resp. axil je nedílnou součástí každodenní práce gynekologů (ženy) a praktických lékařů (ženy i muži). Právě tyto dvě odbornosti mají právo i povinnost odesílat asymptomatické ženy na screeningové mamografické vyšetření, a tím zajistit event. záchyt maligní léze v časném stadiu a umožnit i její časnou a úspěšnou léčbu ve spolupráci s příslušným specializovaným pracovištěm.
Dále vzhledem ke znalosti anamnézy svých pacientů mohou praktici i terénní gynekologové vytipovat osoby s vyšším rizikem pro nádory prsu. Klinické vyšetření při znalosti rizikových a suspektních nálezů může vyústit v doporučení dalšího odborného vyšetření v mamologické specializované ambulanci, a tedy i průkaz zhoubného nádoru v časné fázi.
Specialista – mamolog zajistí ve spolupráci s radiodiagnostiky další diagnostické kroky a následnou adekvátní léčbu. Dispenzarizuje ve své ambulanci jak osoby s vyšším rizikem, tak i pacientky (-ty) s premaligní či maligní lézí prsů.
Pro snížení mortality karcinomu prsu je nezbytná spolupráce s mamologem jak terénu, tak i specializovaných pracovišť zabývajících se léčbou karcinomů prsu i jejími časnými i pozdními následky (onkochirurgie, onkogynekologie, onkologie, radiologie, diagnostická pracoviště CT, CT-PET, nukleární medicína, plastická chirurgie i IVF centra).
MUDr. Marie Bendová
Gynekologicko-porodnická klinika
3. LF UK a FNKV
Šrobárova 50
100 34 Praha 10
e-mail: Bendova.Marie@seznam.cz
Zdroje
1. Abrahámová, J., Dušek, L., a kol. Možnosti včasného záchytu rakoviny prsu. Praha: Grada, 2003.
2. American College of Radiology (ACR). Illustrated breast imagigng reporting and data systém (BIRADS), 3rd ed. Reston (VA): American College of Radiology, 1998, p. 167–168.
3. Evans, A., Ellis, I., Pinder, S., Wilson, R. Breast calcification – a diagnostic manual. Greenwich Medical Media, 2002.
4. Daneš, J., a kol. Základy mamografie. Praha: X-Egem, 2002.
5. Dražan, L., Měšťák, J. Rekonstrukce prsu po mastektomii. Praha: Grada, 2006.
6. Konopásek, B., Petruželka, L. Karcinom prsu. Praha: Galén, 1997.
7. Nádory prsu. Mod Gynek Porod, 2011, 20, 4.
8. Pavlišta, D., Daneš, J. Kryodestrukce jako alternativa lokální léčby malých nádorů prsu. Prague ONCO Journal, Sborník abstrakt přednášek a posterů. 2013, s. 61.
9. Rayter, Z., Mansi, J. Medical therapy of breast cancer. Cambidge: Cambridge University Press, 2002.
10. Skovajsová, M. O rakovině prsu beze strachu. Praha: Mladá fronta, 2010.
11. Strnad, P., Daneš, J. Nemoci prsu pro gynekology. Praha: Grada, 2001.
12. Tabár, L., Tot, T., Dean, P. Breast cancer – early detection with mammography. New York: Thieme, 2007.
13. Tabár, L., Dean, P. Teaching atlas of mammograpfy. 3rd ed. New York: Thieme, 2001.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek EditorialČlánek Melanom vulvy
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2013 Číslo 4- Novinka s obsahem acikloviru dostupná na trhu ve více silách
- Neuromodulace v terapii hyperaktivního močového měchýře – výsledky klinických studií a možnost náboru do studie
- Projekt „Nesoudíme. Pomáháme“ – komplexní pomoc při nečekaném těhotenství i po jeho umělém ukončení
- Mýty a fakta ohledně doporučení v těhotenství
- Je „freeze-all“ pro všechny? Odborníci na fertilitu diskutovali na virtuálním summitu
-
Všechny články tohoto čísla
- Editorial
- Gynekologicko-porodnická klinika FNKV před padesáti lety a dnes
- Diagnostika minimálních karcinomů prsní žlázy
- Laparoskopické řešení borderline tumorů ovaria u žen ve fertilním věku
- Spolupráce mamologa a radiodiagnostika při managementu mamárních lézí ve FNKV
- Retrospektivní analýza efektivity diagnostiky ektopické gravidity transvaginálním ultrazvukovým vyšetřením
- Význam stanovování cirkulujících nádorových buněk v diagnostickém a léčebném procesu u karcinomu ovaria
- Postavení cílené léčby v managementu ovariálního karcinomu
- Melanom vulvy
- Nepenetrující poranění močového měchýře při antiinkontinenční operaci (TVT)
- Profylaktické užití antiinfekčních léčiv v gynekologii
- Solubilní Toll-like receptor 2 v pupečníkové krvi u těhotenství komplikovaných předčasným odtokem plodové vody
- Rýchla detekcia najbežnejších chromozómových aneuploídií z plodovej vody v druhom trimestri tehotnosti využitím QF-PCR
- Peripartální život ohrožující krvácení – intenzivní péče a hematologická léčba
- Léčba noční polyurie desmopresinem
-
Olomouc course, autumn 2013
Publishing a scientific medical article - Podrobné hodnocení morfologie plodu při ultrazvukovém vyšetření ve 20.-22. týdnu těhotenství– doporučený postup
- Aktuální otázky asistované reprodukce v České republice
- 5. celostátní konference Sekce infekčních nemocí v gynekologii a porodnictví ČGPS
- Teoretická a praktická náplň oboru klinická embryologie
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Melanom vulvy
- Léčba noční polyurie desmopresinem
- Laparoskopické řešení borderline tumorů ovaria u žen ve fertilním věku
- Peripartální život ohrožující krvácení – intenzivní péče a hematologická léčba
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání