-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Úloha simulační medicíny v rozvoji anestezie a intenzivní medicíny
The role of simulation in the evolution of anaesthesia and intensive care medicine
How can clinicians master the treatment of complicated medical conditions without exposing patients to risk? How can we assess the ability of physicians and teams when each patient and doctor is different, when there are many conditions and yet more combinations? These and similar issues have led to the development of medical simulation. The inspiration for the creation of this part of medicine has come from the airline, military and aerospace industry. The aim of simulation is the development of non-technical skills (e.g. communication) of individuals and the team. A unique opportunity for self-reflection (the simulator does not die) is an opportunity to improve the skills of each of us.
Keywords:
medical simulation – CRM – debriefing
Autoři: M. Stern
Působiště autorů: Klinika anesteziologie a resuscitace 3. LF UK a FNKV, Praha
Vyšlo v časopise: Anest. intenziv. Med., 27, 2016, č. 3, s. 187-190
Kategorie: Postgraduální vzdělávání - Speciální článek
Souhrn
Jak se mohou kliničtí lékaři dobře naučit léčbu komplikovaných zdravotních stavů pacientů, aniž by je vystavili nepřiměřenému riziku? Jak můžeme posoudit schopnosti lékařů i celých týmů, když každý pacient i lékař je jiný, stavů je mnoho a ještě více jejich kombinací? Podobné otázky vedly v posledních letech k rozvoji simulační medicíny. Inspirace pro vznik tohoto odvětví medicíny přišla z leteckého průmyslu, vojenství a kosmonautiky. Cílem simulací je rozvoj hlavně netechnických dovedností (např. komunikace) jednotlivců i celého týmu. Jedinečná možnost bezpečné (simulátor neumře) sebereflexe je příležitostí ke zlepšení dovedností každého z nás.
Klíčová slova:
simulační medicína – CRM – debriefingHISTORIE SIMULAČNÍ MEDICÍNY
Simulace a „hraní si na“ je nepochybně staré jako lidstvo samo. Programy vzdělávání lékařů v simulacích můžeme vysledovat v USA již v pozdních 60. letech minulého století. V 80. letech David Gaba vyvinul model počítačové figuríny pro trénink v anesteziologii a intenzivní medicíně. Ve své práci vycházel ze zkušeností výcviku pilotů leteckých společností. Tento výcvik byl vyvinut po analýze příčin velikých leteckých neštěstí. Při poslechu „černých skříněk“ po katastrofách se zjistila neefektivní komunikace personálu v kokpitu, špatné pořadí priorit, špatné fungování týmu apod., které vedly k fatálním chybám. Komunikační dovednosti se rozhodly letecké společnosti efektivně cvičit na simulátorech v předem připravených programech. Motiv pro absolvování těchto kurzů je u pilotů jistě silný, protože v případě neštěstí sedí ve stejném stroji jako jejich pasažéři. V případě anestezie a intenzivní medicíny by nás měla motivovat snaha o zlepšení profesionálního lékařského výkonu, popř. povinnost absolvovat podobný výcvik v rámci postgraduálního výcviku (jako je tomu v Dánsku).
VZNIK CHYBY
Během anestezie i intenzivní péče jsme konfrontováni s množstvím rozhodnutí, při kterých jsme často osamoceni a které jsou modifikovány předchozími událostmi (např. vyšetřeními pacienta, jeho nemocemi apod.). Do toho všeho vstupuje ještě tlak okolí (např. chirurgů), nejasné dynamické prostředí (monitorujeme jen přenesené hodnoty, často diskontinuálně) a další nepředvídatelné změny stavu pacienta (např. krevní ztráty). Jsme vystaveni časovému stresu (rozhodnutí bez zpětné vazby výsledku), s vědomím velké zodpovědnosti (při chybě hrozí vážné poškození zdraví nebo až smrt). Toto vše nutně vede k potenciální chybě při léčbě. Podle pozorování příčin chyb v provozech s velkým stresem je jasné, že příčinou je většinou lidský faktor (okolo 70 % všech chyb). Chyby však nejsou způsobeny pouze odbornou neznalostí. Problémem je přenos znalostí do reálného medicínského života, tedy fungování ve stresu, komunikace a formování týmu, nastavení priorit. Bohužel se tyto dovednosti zatím během pregraduálního i postgraduálního výcviku neučí.
Chyba nevzniká pouze jednou příčinou. Vždy jsou nutné různé spouštěče. Ty jsou přítomny v systému a čekají na svou příležitost. Tato situace je přirovnávána k číhajícím nozokomiálním infekcím, které čekají na oslabení organismu. Další spouštěcí příčiny mohou být například podmínky pro práci (distanční pracoviště, pohotovostní služba), ale i vnitřní příčiny (např. morbidita pacienta). Do toho všeho působí ještě naše psychologické lidské faktory, jako je únava, nemoc, pracovní přetížení apod. Každý systém se snaží tato potenciální rizika zmenšit (např. supervizí pracovníků, závaznými směrnicemi, bezpečným chováním), avšak všechny tyto snahy mají své limity. Je to přirovnáváno k ementálu, kdy jednotlivé plátky představují bariéry systému [1]. Otvory v bariérách se musí vyrovnat, aby vznikla katastrofa (je tedy potřeba více triggerů) – obrázek 1.
Obr. 1. Reasonův model „ementálu“ 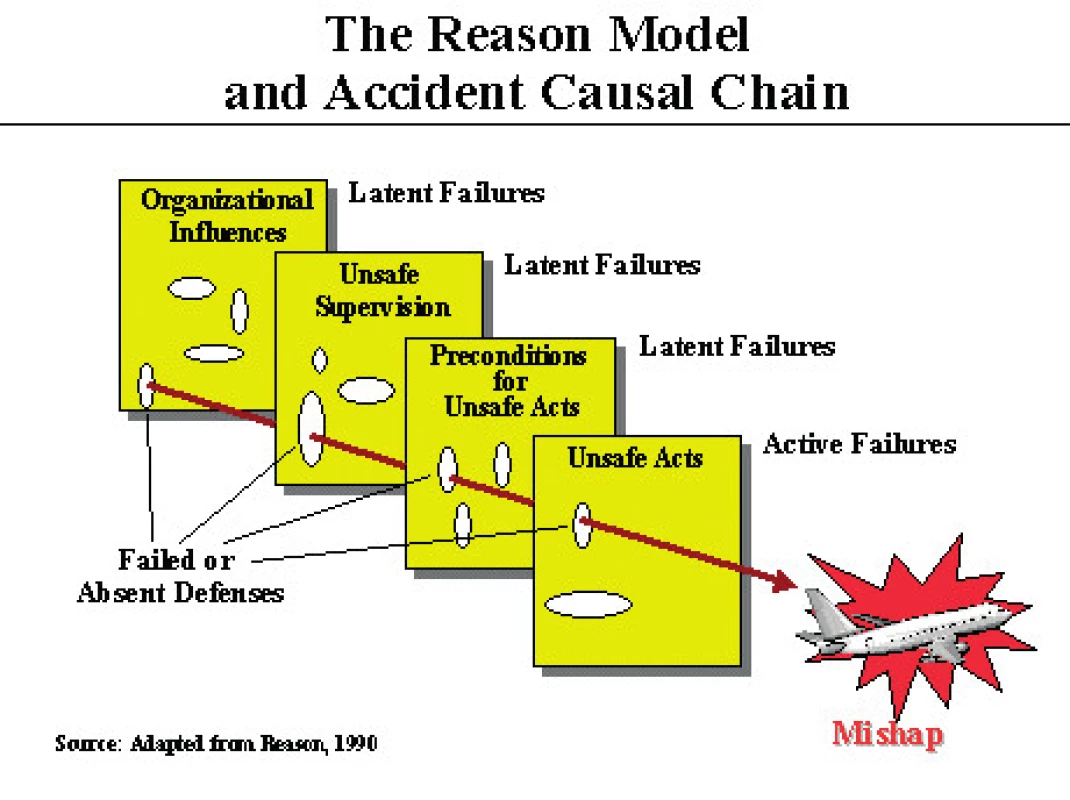
(volně podle Reason, 1990) Chyba by měla být vnímána jako příležitost k růstu, ke zlepšení systému i jednotlivce. Měli bychom se snažit při jejím rozebírání o odosobněnou kritiku, o zdržení se odsouzení, naopak ocenění otevřenosti. V případě potrestání jedince, který přiznal chybu, riskujeme, že příště nám chybu raději zamlčí. Psychologicky pomáhá rovněž upozornění na vlastní chyby a omyly.
Již v roce 2000 byl v USA uveřejněn program „To err is human“, který se soustřeďoval na zvyšování bezpečí ve zdravotnictví [2]. Jeho prioritou byla bezpečnost pacientů, neadresná evidence chyb v péči a jejich rozebírání a následné poučení. Dále pak standardizace postupů a přístrojů, budování týmové spolupráce, lepší komunikace a rozvoj simulační medicíny. Počet simulačních center následně rostl exponenciálně. Po deseti letech fungování programu došlo skutečně ke snížení počtu poškození pacientů, potažmo i úmrtí. Pochopitelně celý systém ušetřil nemalé finanční prostředky (přes vznik a provoz simulačních center).
PRINCIPY SIMULAČNÍ MEDICÍNY
Simulační medicína je technika, a to hlavně technika psychologická. Technologická podmínka zakoupení pokročilého simulačního modelu je podmínka nutná, avšak ne rozhodující. Rozhodující je program simulačního centra, který je závislý na lidech. Častým problémem je, že některé zakoupené simulátory jsou po krátkém provozu dislokovány do skříně a nikdo již dále o ně nejeví zájem. Taková investice je nemalá (cca 1,5 mil. Kč), ale marná.
Co vlastně můžeme v takovém simulačním centru učit? Můžeme nacvičovat některé praktické dovedností (intubace, drenáž, CŽK...) na modelech, které umožňují opakované a bezpečné pokusy, procvičovat algoritmy krizových situací, management specifických (raritních) stavů, které se vyskytují stále méně často a tím jsou nebezpečnější. Avšak hlavně můžeme nacvičovat komunikaci a schopnosti týmové spolupráce, nastavení priorit, dynamického myšlení v jedinečné zpětné vazbě (sám sebe člověk běžně nevidí a neslyší) v průběhu krizových situací a následně při analýze během debriefingu (rozebrání celé situace).
Během simulačního kurzu každý může, udělá i měl by udělat chybu. Ty však pomáhají v učení (když jsou reflektovány a analyzovány). Cílem výuky je učení sebereflexí. Tedy uvědoměním si vlastního mentálního modelu kritické situace, jeho pochopením, včetně eventuálních chyb. Na konci by se měla zlepšit úroveň znalostí a netechnických dovedností (komunikace). Není to však soutěž o nejlepšího anesteziologa nebo intezivistu. Simulátory mají své limity a nejsou to skuteční lidé. Můžeme se během kurzu snažit o různou formu reality procesu simulace. Například fyzickou (model vypadá jako člověk), realitu prostředí (místnost vypadá jako JIP), realitu přístrojovou (používají se reálné přístroje) nebo realitu psychologickou (simulace vyvolává podobné chování jako reálný život), avšak míra realismu nezaručuje úspěch simulace.
Výkon na simulátoru není stejný jako výkon v reálných zdravotních situacích a znovu rozhodující je program celého kurzu. Prostředí kurzů by mělo být bezpečné a důvěrné, žádné informace by neměly opustit zdi centra.
V dramaturgii simulačních kurzů je třeba dodržovat vyzkoušenou strukturu celého procesu, kdy každá část má svůj logický důvod [3] – obrázek 2.
Obr. 2. Nastavení procesu simulačního dne podle Pietera Dieckmana 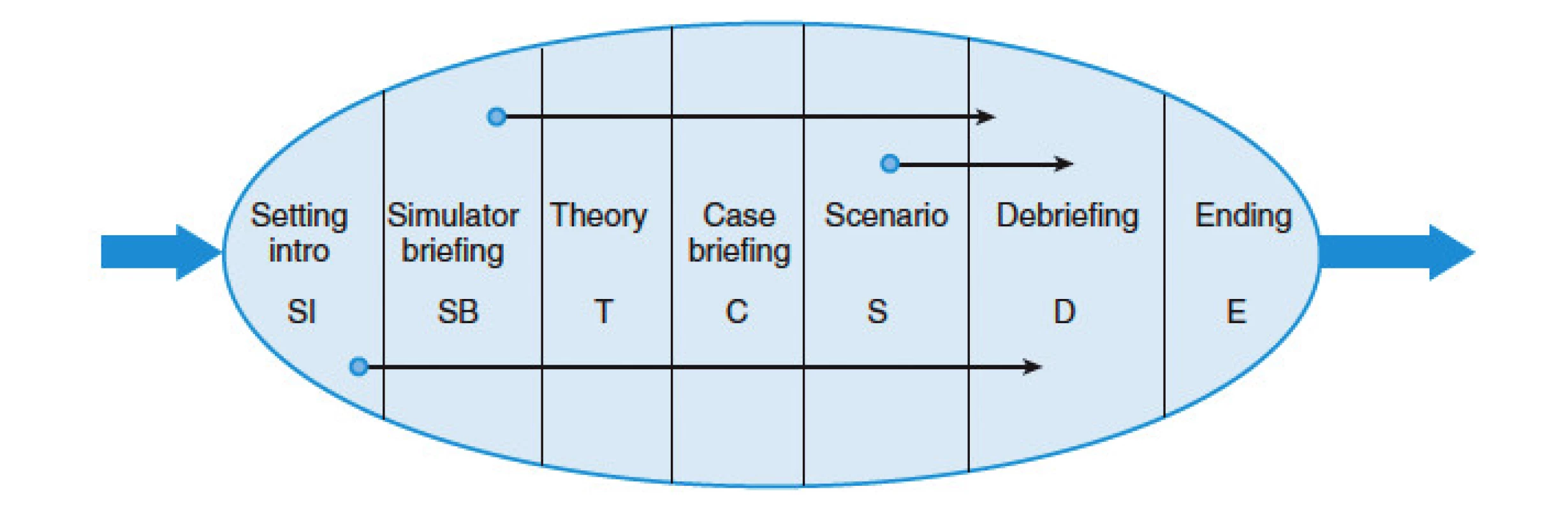
(volně podle [3]) Na začátku se účastníci seznámí s prostředím a organizací (SI), dále následuje seznámení se simulátorem, jeho vlastnostmi, možnostmi a s přístroji (SB), dále případná teorie, úvod do scénáře (klinická situace – C). Odehraje se samotný scénář, který je nahráván na audiovizuální záznam. Hned po scénáři je strukturovaně rozebírán v debriefingu (D) a na konci se snažíme z celého procesu poučit. Debriefing je „srdce a duše“ celého procesu. Jeho průběhu je věnována maximální pozornost a instruktoři simulačního centra musí být v jeho vedení vzděláni. Snaží se o facilitovanou výuku, tedy provázet účastníky procesem sebereflexe a tím se snaží získávat zkušenosti pro reálný medicínský život. Instruktoři center musí mít osvědčené teoretické a klinické kompetence výuky předmětů, které vyučují. Nutný je praktický nácvik získávání zdrojů uprostřed krize (CRM – Crisis Resource Management) a komunikace v týmu. Součástí centra je i technik-specialista, který má na starosti ovládání simulátorů a jejich údržbu.
V centru, kde působím, dokážeme odehrát 3 scénáře za den. Energeticky je tento proces velmi náročný, avšak myslím si i velmi efektivní.
Počet frekventantů kurzu musí být takový, aby všichni aspoň jedenkrát během jednoho dne měli aktivní úlohu v průběhu simulace. Při počtu tří scénářů je to tedy 10–12 lidí za den. Pro maximální kvalitu výuky by měl být ideální poměr počtu instruktorů k účastníkům ne větší než 1 : 6. Vidíme, že se jedná o velice časově, personálně i finančně náročný proces.
CRM (CRISIS RESOURCE MANAGEMENT) – ZÍSKÁNÍ ZDROJŮ UPROSTŘED KRIZE
Již v roce 1989 upozornil David Gaba ve své práci na nedostatečné nacvičení zvládnutí mimořádných událostí, nedostatečné schopnosti stanovení priorit a rozdělení pozornosti a nedostatečné dovednosti v řízení zdrojů, vedení, komunikaci a řízení pracovní zátěže [4]. Vše se lékaři během výcviku učí zkušenostmi a pozorováním „na lidech“. Avšak ne všechny zkušenosti a techniky se dají takto získat. Doporučil získávání těchto zkušeností během přesně komponovaných kurzů simulační medicíny. Aplikoval principy CRM, které vznikly v letectví, do medicíny a vytvořil řadu pouček, které je třeba při simulacích rozvíjet [5].
- Poznej své pracovní prostředí.
- Předvídej a plánuj dopředu.
- Vyžádej si pomoc – lépe dříve, nežli později.
- Převezmi vedoucí úlohu nebo buď dobrým a vytrvalým členem týmu.
- Rozděl pracovní zátěž.
- Zmobilizuj všechny dostupné zdroje (personál, techniku).
- Komunikuj jistě a efektivně – říkej, co tě zaměstnává/co zrovna děláš.
- Používej všechny dostupné informace.
- Rozpoznej chyby v řešení situace (fixace chyby) a zabraň jim.
- Měj pochybnosti (2krát kontroluj, nikdy nic nepředpokládej).
- Používej mnemotechnické pomůcky a vyhledávej podobnosti.
- Vyhodnocuj situaci stále znovu (10 s pro 10 min).
- Dbej na dobrou týmovou práci.
- Ovládej vědomě svou pozornost.
- Stanov si dynamicky priority.
Tyto zdánlivě neutrální až triviální věty skrývají triky, jak zlepšit fungování jednotlivce i týmu uprostřed krize. Jejich procvičováním v rámci simulací dokážeme posunout a zefektivnit medicínskou péči v reálném životě. Rozebrání jednotlivých principů přesahuje rozsah tohoto článku. Jeden příklad za všechny. Jak často jste byli svědky jasného určení „vedoucího týmu“, např. větou „já teď tuto situaci povedu, souhlasíte?“ Vedoucí však má v týmu danou úlohu, která je spíše organizační, shromažďující informace a delegující. Člen týmu má pak spíše výkonnou úlohu, může se (po jasné delegaci od vedoucího) koncentrovat na přesné činností, které vyžadují plné soustředění (např. kanylace).
PROSTOROVÉ A MATERIÁLNÍ VYBAVENÍ SIMULAČNÍCH CENTER
Specializovaná centra simulační medicíny by měla mít optimální prostorové standardy pro výuku. Znamená to minimálně jednu místnost pro simulační scénáře a druhou pro následný rozbor. Velikost musí odpovídat počtu plánovaných účastníků kurzů. V minimálním standardu technického vybavení centra je simulační figurína s možností simulací fyziologických i patologických parametrů a audiovizuální záznamová technika s možností přehrávání a záznamu. Medicínské přístrojové vybavení by pak mělo být co nejbližší reálné skutečnosti. Simulační centra v západním světě pak můžeme rozdělit na „stabilní“, tedy specializovaná a vybudovaná na jednom místě a „mobilní“, kdy simulátor přijede do reálného prostředí např. urgentního příjmu nemocnice. Výhodou stabilního uspořádání je stále nainstalované vybavení, výborné audiovizuální vybavení, možnost dobrého plánování kurzů a neinterference s klinickým provozem. Nevýhodou pak nereálnost prostředí a komplikované hledání dobrého klinika-trenéra. Výhodou „in situ“ simulace (simulace v reálném prostředí), je zmíněná reálnost všech přístrojů, pomůcek a umístění. Klinik se může velmi rychle zapojit do reálné praxe. Nevýhodou pak komplikované plánování, interference s klinickým provozem a komplikovanější technické uspořádání. In situ simulace je i levnější (nemusí se budovat budovy), snad se stane i u nás rozšířenou formou.
VÝSLEDKY SIMULAČNÍCH KURZŮ
Jedním z důležitých cílů simulačních kurzů by měla být zlepšená komunikace jednotlivce i v týmu a uprostřed krizových situací. Účastníci by se měli učit myslet nahlas, říkat, co dělají, dávat pokyny jasně, přesně a adresně (ne do vzduchu), nezvedat hlas a uzavírat komunikační smyčku (opakování, co jsem slyšel a co udělám). Budovat atmosféru důvěry a vzájemné výměny informací (vzájemné naslouchání). Z dalších pozitivních výsledků simulačních kurzů by mělo dojít ke zlepšení v identifikaci komplikace (problému), zlepšení efektivity běžného provozu, zlepšení pocitu z práce, snížení fluktuace, snížení počtu komplikací a tím i ke snížení mortality pacientů.
VZNIK SEKCE SIMULAČNÍ MEDICÍNY PŘI ČSARIM
Dne 19. 11. 2015 byla založena při ČSARIM Sekce simulační medicíny. Důvodem vzniku byla nutnost standardizace vzniku simulačních center pro výuku anestezie a intenzivní medicíny, která budou mít jasně stanovené prostorové, materiální, personální a programové vybavení. Do budoucna by se výuka v těchto centrech měla stát nedílnou součástí kurikula postgraduálního a možná i pregraduálního a celoživotního medicínského vzdělávání. Všechny kurzy by měly mít garantovanou úroveň ČSARIM a jejich struktura a náplň by měla být standardizována podle požadavků specializačního vzdělávání.
Rozvoj simulační medicíny v ČR potřebuje mnoho nadšených spolupracovníků pro tuto stále ještě pionýrskou práci. Doufám, že jsem vám tímto přehledným článkem přiblížil základní principy a úlohy této specifické, ale velmi potřebné a zajímavé části medicínského života.
Autor neudává konflikt zájmů.
Adresa pro korespondenci:
MUDr. Michael Stern, MBA
Klinika anesteziologie a resuscitace3. LF UK a FNKV
Šrobárova 50
101 00 Praha 10
e-mail: michael.stern@fnkv.cz
Zdroje
1. Reason, J. Human error: models and management. Western J. Med., 2000, 172, p. 393–396.
2. Linda, T., Kohn, J., Corrigan, M. and Committee on Quality of Health Care in America. To Err Is Human: Building a Safer Health System, 1999.
3. Dieckmann, P. Simulation is more than technology – The simulation setting. 2009.
4. Gaba, D. M. Human error in anesthetic mishaps. Int. Anesthesiol. Clin., 1989, 27, p. 137–147.
5. Gaba, D. M., Howard, S. K., Fish, K. J. Simulation-based training in anesthesia crisis resource management (ACRM): a decade of experience. Simulat Gaming, 2001, 32, p. 175–193.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2016 Číslo 3- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Editorial
- Antimykotická terapie na odděleních typu ARO/JIP v České republice: prospektivní observační studie
- Pleurální výpotek v intenzivní péči
- Poškodenie priedušnice ako následok punkčnej dilatačnej tracheostómie – kazuistiky a prehľad literatúry
- Pětapadesátiletý muž s trombocytopenií a život ohrožujícím difuzním alveolárním krvácením: kazuistika
- Lékař a trestní právo I – proces
- Echokardiografické vyšetření při onemocnění mitrální chlopně
- Úloha simulační medicíny v rozvoji anestezie a intenzivní medicíny
- Když srdce tančí paso doble
- Perioperační péče o pacienty s diabetes mellitus
-
Arytmie s vysokým rizikem tromboembolismu.
Fibrilace síní a flutter síní – častý mezioborový problém - Národní implementace konceptu „Enhanced Recovery after Surgery“ (ERAS) v České republice
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pleurální výpotek v intenzivní péči
- Poškodenie priedušnice ako následok punkčnej dilatačnej tracheostómie – kazuistiky a prehľad literatúry
- Perioperační péče o pacienty s diabetes mellitus
- Echokardiografické vyšetření při onemocnění mitrální chlopně
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



