-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Ultrazvukové vyšetření ledvinv perioperační medicíně a intenzivní péči
Autoři: Michálek Pavel 1; Kiška Rostislav 2; Sedláček Josef 3; Dobiáš Miloš 1
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny 1. LF UK a Všeobecná fakultní nemocnice, Praha 1; Department of Radiology, Antrim Area Hospital, Antrim, United Kingdom 2; Urologická klinika 1. LF UK a Všeobecná fakultní nemocnice, Praha 3
Vyšlo v časopise: Anest. intenziv. Med., 25, 2014, č. 4, s. 315-320
Kategorie: Postgraduální vzdělávání - Echodidaktika
ÚVOD
Ultrazvukové vyšetření urogenitálního traktu se provádí především v pooperační péči u urologických pacientů, u nemocných s patologií močového systému a v intenzivní péči pro vyloučení hydronefrózy nebo retence moči v močovém měchýři [1, 2]. Na rozdíl od echokardiografie, FAST vyšetření nebo ultrazvukového vyšetření hrudníku, nepatří k život zachraňujícím diagnostickým postupům. Výpočetní tomografie (CT) je obvykle více specifická i senzitivní pro všechny patologie močového systému, takže role ultrazvuku v této indikaci je omezena na rychlé „bedside“ vyšetření na lůžku pooperační nebo intenzivní péče nebo na urgentním příjmu před stanovením dalšího diagnostického postupu (CT, MRI, vylučovací urografie). Ultrazvukovou navigaci je ale možné použít i k intervenčním výkonům jako je nefrostomie nebo epicystostomie.
ANATOMIE
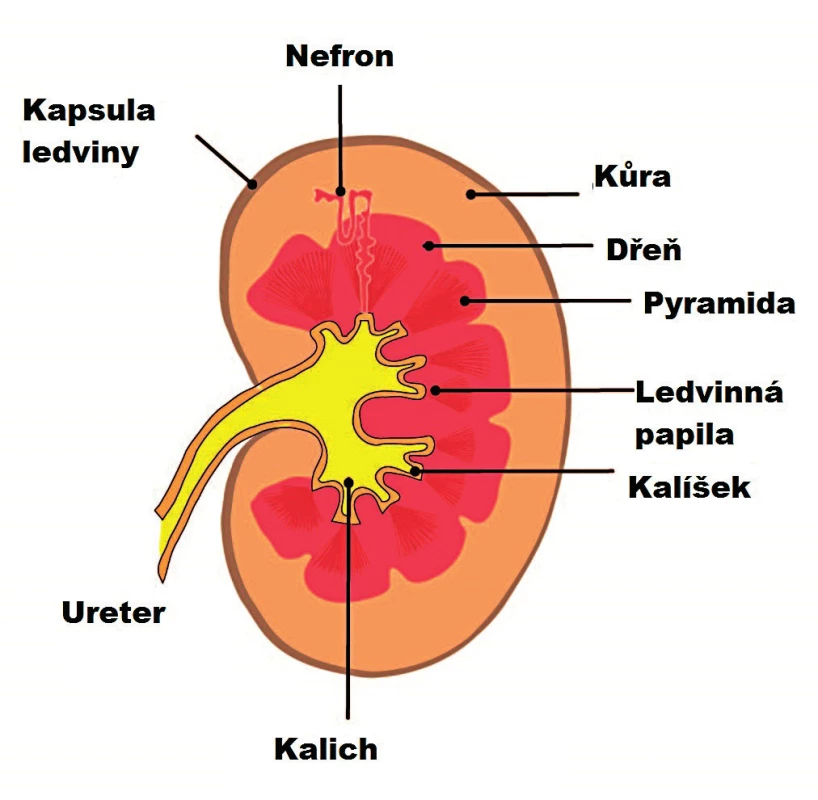
Základní anatomické struktury, které můžeme zobrazit na ultrazvuku, jsou kůra ledviny (cortex), dřeň ledviny (medulla) a hilus ledviny s pánvičkou (obr. 1). Kůra ledviny, která není patologicky změněná, má na ultrazvuku homogenní strukturu, která je více hypoechogenní (tmavší) než okolní parenchymové orgány – játra na pravé straně a slezina na levé straně [3]. Dřeň (medulla) ledviny, která potom tvoří renální pyramidy sbíhající se do ledvinné pánvičky, může být někdy až anechogenní (černá), zejména u dětí. Naopak, hilus ledviny obsahující vazivo a tukovou tkáň, se zobrazuje jako hyperechogenní (světlá) struktura. Pánvička, pokud se zobrazí (zejména v případě močové obstrukce) je anechogenní. Na povrchu ledviny se nachází hyperechogenní linie, která odpovídá Gerotově fascii (fascia renalis). U dospělého je obvykle delší rozměr leviny (od pólu k pólu) 9–12 cm a její šířka 4–5 cm. Rozdíl v rozměrech mezi levou a pravou ledvinou by neměl být více než 2 cm.
VYŠETŘENÍ LEDVIN
Výběr sondy – konvexní sonda (frekvence 5–2 MHz) nebo sonda sektorová („phased array“ – frekvence 5–1 MHz).
Vyšetřit bychom měli obě ledviny, a to jak v longitudinálním, tak i v příčném zobrazení [3].
Pravá ledvina je zobrazena snadněji [4]. Pacient leží na zádech a sondu položíme do střední axilární čáry pod úroveň posledního žebra (obr. 2a). Pomalu sondu posouváme kaudálně směrem k lopatě kosti kyčelní. V momentě, kdy zobrazíme část ledviny, mírně sondou otáčíme a posouváme ji tak, abychom měli v obraze celou délku ledviny (obr. 2b). Tento obrázek zaznamenáme a otočíme sondu o 90°, čímž ji zobrazíme v příčné projekci. Sledujeme patologické útvary v celém parenchymu, přítomnost močových kamenů a případnou dilataci dutého systému ledviny. Sledujeme okolí ledviny, respektive její rozhraní s játry (Morisonův prostor) na přítomnost volné tekutiny (viz obr. 2b).
Obr. 2a 
Poloha sondy v podžebří, ve střední axilární čáře pro zobrazení pravé ledviny Obr. 2b 
Ultrazvukové zobrazení pravé ledviny, jater a Morisonova prostoru Zobrazení levé ledviny je obtížnější. Důvodem je to, že levá ledvina je uložena více kraniálně a může být skryta za žebry [3]. Rozhraní slezina/ledvina je také obtížněji zobrazitelné než rozhraní ledvina/játra na pravé straně. Pacient leží opět na zádech. Sondu položíme do střední anebo zadní axilární čáry (obr. 3a) a skenujeme od dolního okraje žeber až k lopatě kosti kyčelní. Někdy je nutné požádat pacienta o provedení usilovného nádechu a zadržení dechu, čímž se posune bránice i levá ledvina kaudálně a zobrazí se v levém podžebří (obr. 3b).
Obr. 3a 
Poloha sondy v levém podžebří, zadní axilární čáře pro zobrazení levé ledviny Obr. 3b 
Ultrazvukové zobrazení levé ledviny a sleziny VYŠETŘENÍ MOČOVÉHO MĚCHÝŘE
- Výběr sondy – konvexní sonda (frekvence 5–2 MHz) nebo sonda sektorová („phased array“ – frekvence 5–1 MHz). U dětí je možné použít i sondu lineární.
- Sondu položíme transverzálně, ve střední čáře a do suprapubického prostoru (obr. 4a).
- Močový měchýř skenujeme v celém rozsahu a v obou projekcích – podélné a příčné (obr. 4b) [3, 5].
- V úrovni trigona močového měchýře sledujeme barevným dopplerem přítomnost toku („jetu“) v úrovni ureterů.
- Podle různých rovnic je možné vypočítat objem močového měchýře.
- Je možné provést také postmikční vyšetření močového měchýře k posouzení rezidua a opakovat sken ledvin v případě podezření na sekundární hydronefrózu při distenzi močového měchýře.
Obr. 4a 
Poloha sondy ve střední čáře nad symfýzou os pubis pro zobrazení močového měchýře Obr. 4b 
Ultrazvukové zobrazení močového měchýře a prostaty. Zřejmá hypertrofie prostaty PATOLOGICKÉ NÁLEZY
Hlavní otázky v akutní medicíně a intenzivní péči při cíleném ultrazvuku ledvin jsou:
- Je přítomna dilatace dutého systému – hydronefróza (obr. 5a, 5b) [6]?
- Je přítomna distenze močového měchýře svědčící pro retenci moči?
- Jaký je rezistivní index (RI) při dopplerovském měření průtoku v renálních tepnách (obr. 6) [7, 8]?
Obr. 5a 
Středně závažná hydronefróza Obr. 5b 
Velmi závažná hydronefróza Obr. 2. Dopplerovské zobrazení průtoku v renálních tepnách a stanovení rezistivního indexu 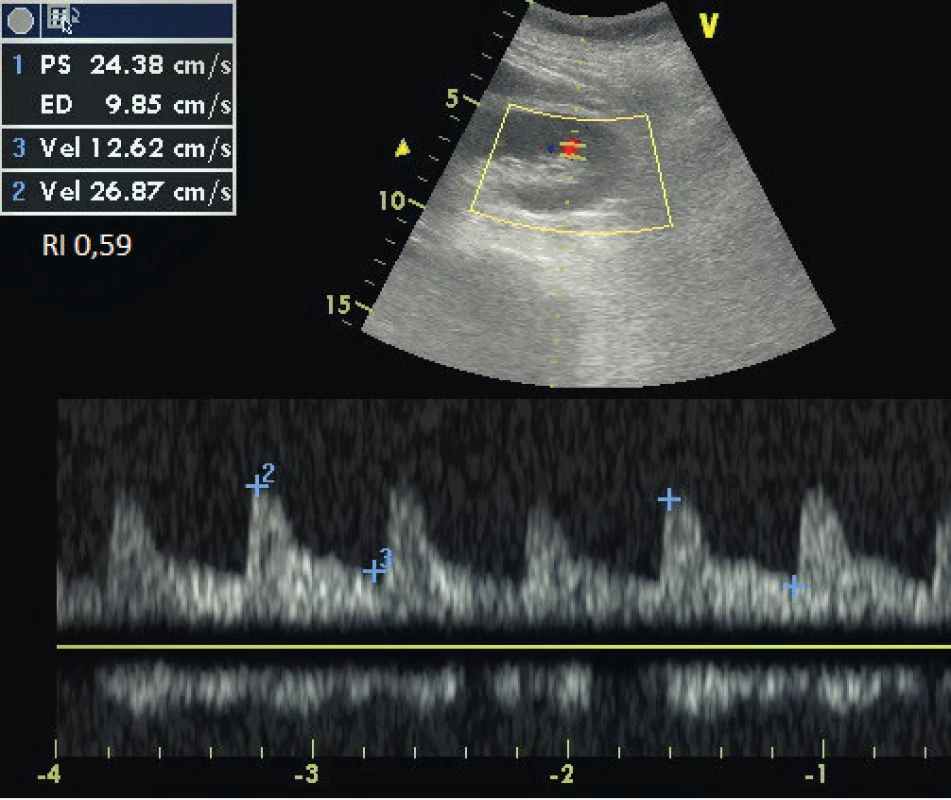
Hydronefróza
Pro stanovení závažnosti/stupně hydronefrózy (viz obr. 5a, 5b) se obvykle používá systém podle Graingera a Allisona (tab. 1).
Tab. 1. Závažnost hydronefrózy a její korelace s ultrazvukovým nálezem 
Dilatace močového měchýře
Při zvýšeném objemu moči v močovém měchýři je většinou přítomna obstrukce výtokového traktu měchýře. Při zjištění tohoto nálezu je indikováno zavedení močového katétru nebo provedení perkutánní epicystostomie a poté nové zhodnocení objemu měchýře [3].
Ostatní patologické nálezy
Pro většinu ostatních nálezů je CT více senzitivní než ultrazvuk.
Ale přesto je možné ultrazvuk použít jako „bedside“ metodu na JIP nebo urgentním příjmu, abychom získali orientační informaci o stavu ledvin [2, 3]. Takto můžeme sledovat:
- Posouzení velikosti ledvin
Při renální insuficienci akutní i chronické může ultrazvuk pomoci při diferenciální diagnostice [3].
Zvětšení obou ledvin s cystami jsou suspektní z vrozené polycystické choroby ledvin. Větší ledvina může být jen kompenzatorní při druhostranné renální hypoplazii, ale může svědčit také pro zánětlivou nebo nádorovou infiltraci.
Obě zmenšené ledviny se zřetelnými jizvami v parenchymu („svráštělé ledviny“) ukazují nejčastěji na chronické renální onemocnění (glomerulonefritida, konečné stadium chronické renální insuficience). - Patologie renálního parenchmu
Je možné diagnostikovat různé patologie na povrchu ledviny – zánětlivé změny nebo ischemické jizvy, které se projevují jako okrouhlá prohloubení v povrchu ledviny [5]. Cystické masy se často vyskytují u pacientů nad 50 let věku a mohou být uloženy intrarenálně nebo extrarenálně. Typické cysty mají tekutý (anechogenní) obsah, cystické tumory mohou být charakterizovány ztluštěním stěny nebo výskytem sept uvnitř cysty. Solidní masy v renálním parenchymu nebo pararenálně, které mají jinou echogenitu než fyziologická ledvina, jsou nejčastěji nádory, ať už maligní (Grawitzův tumor) nebo benigní (onkocytom, angiolipom) – obrázek 7. - Akutní selhání ledvin při sepsi
Ultrazvuková diagnostika je stále častěji používána i při vyšetření ledvin u pacientů v septickém stavu [7, 8]. Ledvina má většinou normální velikost se zachovalou echotexturou kůry a viditelnými hypoechogenními papilami. Na barevném dopplerovském vyšetření průtoku je zřejmý vysoký rezistivní index (RI). Ten je vypočítán jako: (maximální rychlost průtoku v systole – rychlost průtoku na konci diastoly)/maximální rychlost průtoku v systole. Fyziologické hodnoty jsou 0,5–1,0. Systolický peak u akutního selhání ledvin při sepsi může být zvýšený, normální nebo i snížený, ale je absence průtoku v diastole [9, 10]. - Akutní selhání ledvin po kardiochirurgických nebo cévních výkonech
Akutní renální insuficience nebo selhání je častou komplikací výkonů kardiochirurgie a cévní chirurgie [10]. Téměř čtvrtina všech akutních selhání je způsobena akutní tubulární nekrózou. Při pooperační renální insuficienci jsou rozměry ledvin obvykle v normě, parenchym je mírně rozšířen a hypoechogenní, v závislosti na edému dřeně a retenci tekutin. Ledviny jsou špatně prokrvené – průtok je detekován pouze v cévách v oblasti hilu.
Obr. 3. Ultrazvukový nález angiolipomu ledviny u dětského pacienta 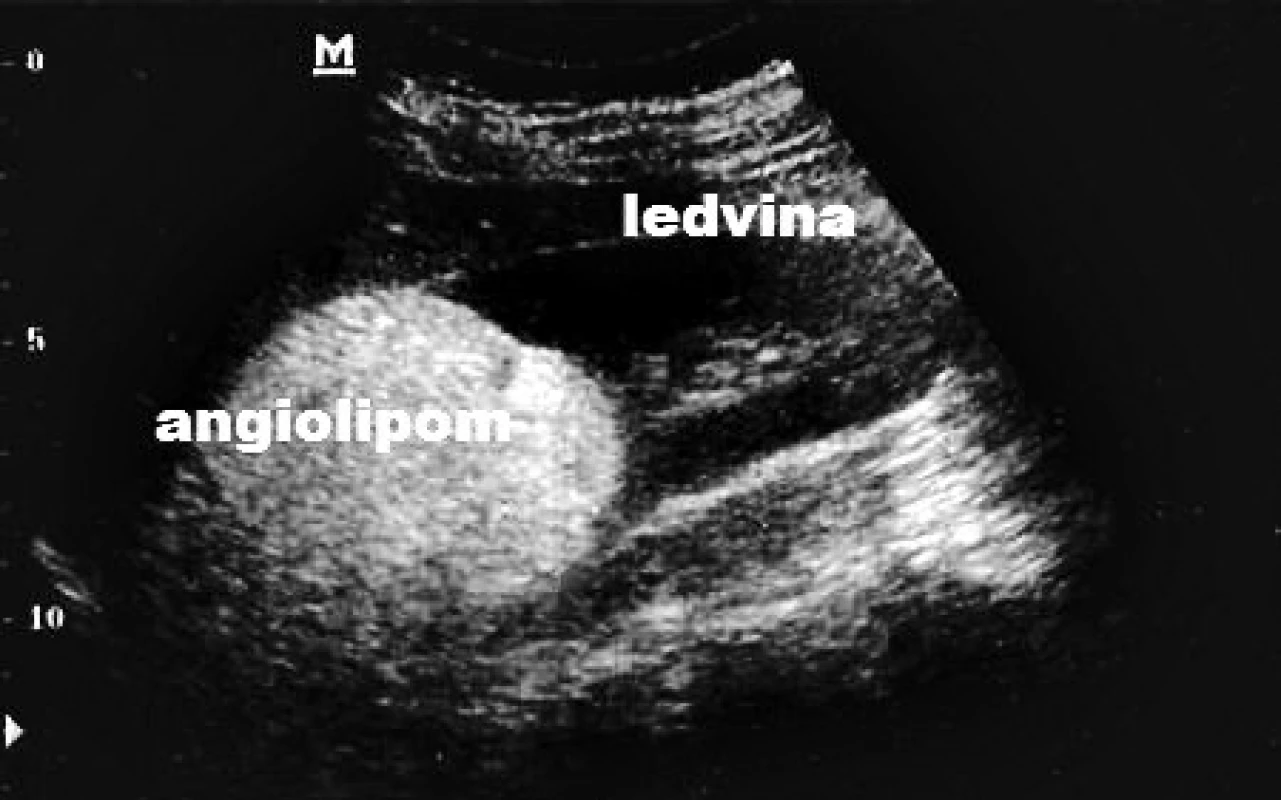
INTERVENČNÍ VÝKONY NA MOČOVÉM SYSTÉMU POD ULTRAZVUKEM
- Punkční nefrostomie – výkon je prováděn nejčastěji urology pomocí fixované ultrazvukové sondy a použití „out of plane“ techniky. Po zobrazení ledviny je pod ultrazvukem zavedena punkční jehla a vodící drát do dilatované pánvičky (obr. 8) a pod kontrolou skiaskopií výkon dokončen [11].
- Epicystostomie – močový měchýř je naplněný močí nebo fyziologickým roztokem cestou močového katétru [12]. Ultrazvukovým vyšetřením v obou rovinách stanovíme střed močového měchýře a označíme bod fixou. V lokální anestezii provedeme krátkou incizi ve střední čáře pro zavedení trokaru. Sondu umístíme longitudinálně těsně laterálně od místa incize a skloníme ji mírně mediálně tak, abychom viděli trokar pronikající do močového měchýře.
Obr. 4. Ultrazvukem navigovaná punkce pánvičky se zavedením punkční nefrostomie 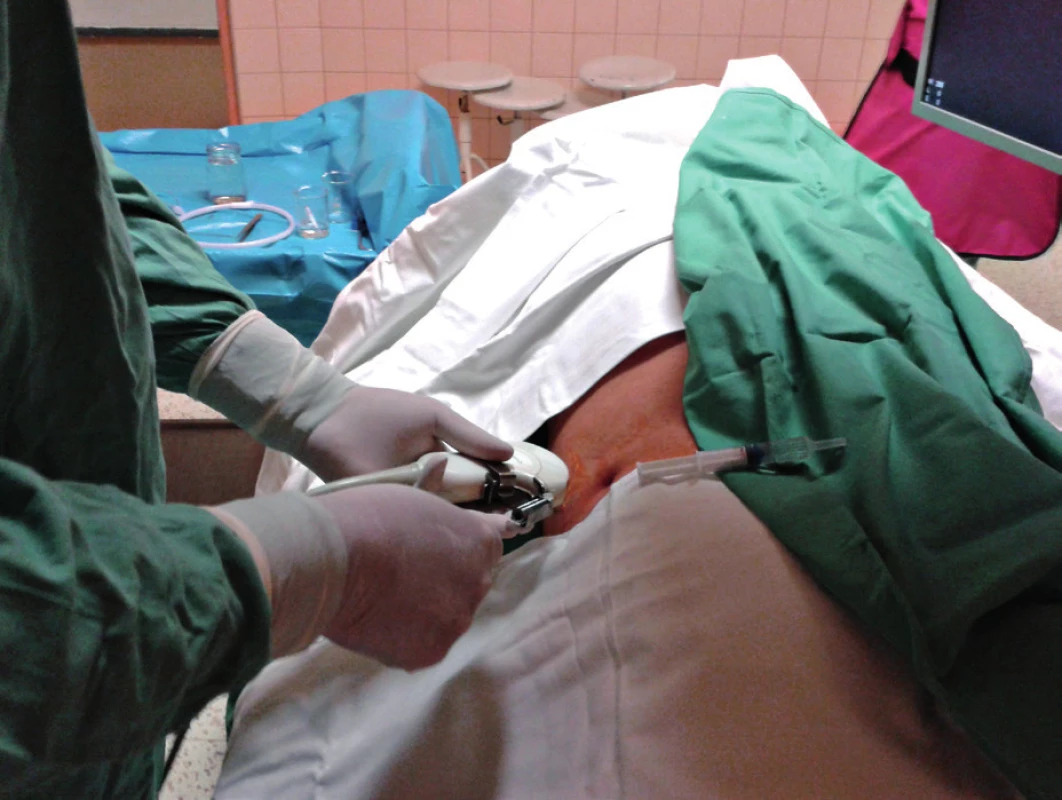
PROTOKOL ULTRAZVUKOVÉHO VYŠETŘENÍ LEDVIN A ALGORITMUS
Při protokolu nejprve vyšetřujeme renální parenchym, poté vývodný systém močový, dále zobrazujeme průtok barevným dopplerem a stanovujeme rezistivní index [3].
V dalším kroku vyšetřujeme okolí obou ledvin a hledáme volnou tekutinu (koagula) mezi ledvinou a játry na pravé straně a ledvinou a slezinou na straně levé.
Nezapomeneme vyšetřit také nadledviny, které jsou za normálního stavu jen obtížně detekovatelné. Součástí protokolu vyšetření ledvin a močového traktu je také sken břišní aorty k vyloučení jejího aneurysmatu.
Na závěr vyšetřujeme močový měchýř výše popsaným způsobem.
Algoritmus u vyšetření pacienta s bolestí v zádech, hematurií nebo retencí moče je popsán na obrázku 9.
Obr. 5. Algoritmus pro ultrazvukové vyšetření u pacienta s bolestmi v zádech/boku, hematurií nebo retencí moče 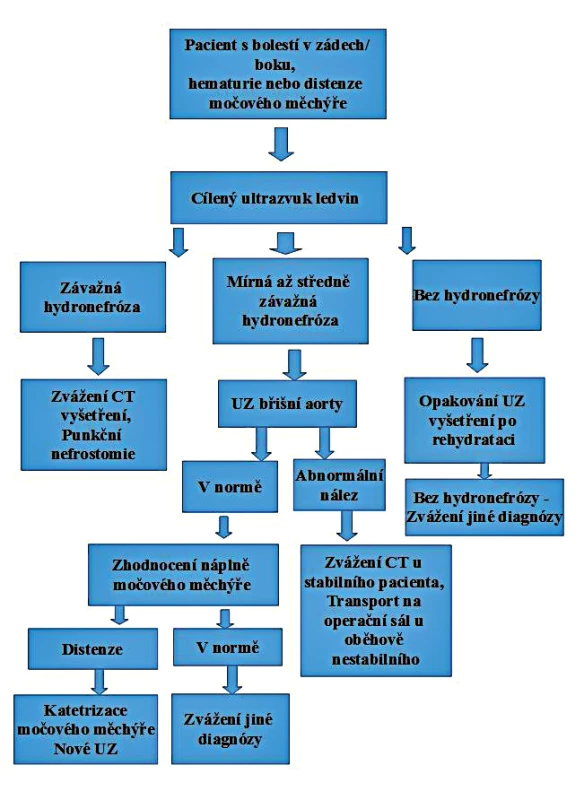
TIPY A TRIKY
- Těhotné ženy mohou mít fyziologicky na ultrazvuku známky mírné hydronefrózy z důvodu komprese ureterů zvětšenou dělohou, zejména na pravé straně.
- Pacienti s retencí moči a dilatovaným močovým měchýřem (např. při hypertrofii prostaty) mohou mít rovněž mírnou dilataci kalicho-pánvičkového systému.
- Hydronefróza se obvykle upraví po vyprázdnění močového měchýře.
- Dehydratovaní pacienti s hydronefrózou mohou mít falešně negativní obraz na ultrazvukovém vyšetření. Sken bychom měli zopakovat po rehydrataci nemocného.
- Někdy činí potíže rozlišit mezi obrazem renálních pyramid a hydronefrózou. Pyramidy jsou lokalizovány těsně podkorově a teprve více centrálně je možné rozlišit pánvičku a vývodný systém. Pyramidy nejsou také navzájem propojeny. Při hydronefróze jsou viditelné kalichy, které pokračují dále do pánvičky bez přerušení hypoechogenní struktury.
- Parapelvicke cysty v ledvinách mohou být zaměněny za hydronefrózu. Cysty jsou naplněny tekutinou, ale nesouvisejí s pánvičkou nebo vývodným systémem ledviny. V některých případech pomůže až vylučovací urografie, případně postkontrastní CT, kdy se zobrazí nedilatovaný dutý vývodný systém, většinou deformovaný cystami.
Adresa pro korespondenci:
Doc. MUDr. Pavel Michálek, Ph.D., DESA MSc
KARIM 1. LF UK a VFN Praha
U Nemocnice 2,128 00 Praha 2
e-mail: pavel.michalek@vfn.cz
Zdroje
1. Keyserling, H. F., Fielding, J. R., Mittelstaedt, C. A. Renal sonography in the intensive care unit – when is it necessary?J. Ultrasound Med., 2002, 21, 5, p. 517–520.
2. Laing, F. C. Renal sonography in the intensive care.J. Ultrasound Med., 2002, 21, 5, p. 493–494.
3. Noble, V. E., Nelson, B., Sutingco, A. N. Manual of emergency and critical care ultrasound. Cambridge University Press: New York, 2007, p. 119–135.
4. Caronia, J., Panagopoulos, G., Devita, M., Tofighi, B., Mahdavi, R., Levin, B., Carrera, L., Mina, B. Focused renal sonography performed and interpreted by internal medicine residents. J. Ultrasound Med., 2013, 32, 11, p. 2007–2012.
5. Chan, H. Non-invasive bladder volume measurement.J. Neurosci. Nurs., 1993, 25, 5, p. 309–312.
6. Gaspari, R. J., Horst, K. Emergency ultrasound and urinalysis in the evaluation of flank pain. Acad. Emerg. Med., 2005, 12, 12, p. 1180–1184.
7. Schnell, D., Camous, L., Guyomarc´h, S., Duranteau, J., Canet, E.,Gery, P., Dumenil, A. S., Zeni, F., Azoulay, E., Darmon, M. Renal perfusion assessment by renal Doppler during fluid challenge in sepsis. Crit. Care Med., 2013, 41, 5, p. 1214–1220.
8. Le Dorze, M., Bouglé, A., Deruddre, S., Duranteau, J. Renal Doppler ultrasound: a new tool to assess renal perfusion in critical illness. Shock, 2012, 37, 4, p. 360–365.
9. Schnell, D., Darmon, M. Renal Doppler to assess renal perfusion in the critically ill: a reappraisal. Intensive Care Med., 2012, 38, 11, p. 1751–1760.
10. Barozzi, L., Valentino, M., Santoro, A., Mancini, E., Pavlica, P.Renal ultrasonography in critically ill patients. Crit. Care Med., 2007, 35, S1, p. S198–S205.
11. Aguilera, P. A., Choi, T., Durham, B. A. Ultrasound-guided suprapubic cystotomy catheter placement in the emergency department. J. Emerg. Med., 2004, 26, 3, p. 319–321.
12. Demirgenci, T., Gunlusov, B., Kozacioglu, Z., Arslan, M., Ceylan, Y., Ors, B., Minareci, S. Utilization of a modified Clavien Classification System in reporting complications after ultrasound-guided percutaneous nephrostomy tube placement: comparison to standard Society of Interventional Radiology practice guidelines. Urology, 2013, 81, 6, p. 1161–1167.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2014 Číslo 4- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Hypotermie během anestezie – (ne)kazíme si sami výsledky naší práce?
- Česká porodnická anestezie a rok 2014
- Změníme přístup ke zvládání dechové nedostatečnosti?
- Výskyt hypotermie v perioperačním období – unicentrická observační studie
- První zkušenosti s biluminální fibrooptickou kanylou Vivasight ETView ® v hrudní chirurgii
- Kazuistika nediagnostikovaného intracerebrálního krvácení u pacientky po anuloplastice trikuspidální chlopně
- Postavení remifentanilu v porodnické analgezii
- Program INKA – porodní analgezie „na míru“
- První klinické zkušenostis dárcovstvím orgánů po nevratné zástavě oběhu – kazuistika
- Odběr orgánů od dárce zemřeléhov důsledku nevratné zástavy oběhu – kazuistika a přehled problematiky
- Aktuální trendy dlouhodobé farmakologické sedace kriticky nemocných
- Ultrazvukové vyšetření ledvinv perioperační medicíně a intenzivní péči
- Sepse, těžká sepse, septický šok
- Pacient nejde odpojit od umělé plicní ventilace – fyziologický přístup (se zaměřením na kardiální příčiny)
- Klinická doporučení pro praxi – diagnostika a léčba hyponatrémie
- „Prodám ledvinu.Zn.: Potřebuji peníze!“
- Praha je již etablovaným zkušebním centrem pro Evropský diplom z intenzivní medicíny (EDIC) v novém formátu
- Nové slovenské publikace
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- „Prodám ledvinu.Zn.: Potřebuji peníze!“
- Pacient nejde odpojit od umělé plicní ventilace – fyziologický přístup (se zaměřením na kardiální příčiny)
- Sepse, těžká sepse, septický šok
- Klinická doporučení pro praxi – diagnostika a léčba hyponatrémie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání