-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Terapeutická hypotermie po zástavě oběhu - máme přestat? Ani náhodou!
Vyšlo v časopise: Anest. intenziv. Med., 25, 2014, č. 3, s. 181-183
Kategorie: Editorial
Recentně publikované studie otevřely otázku o účinnosti postupu, který byl doposud jako jeden z mála v oblasti intenzivní medicíny vnímán jako rutinní součást komplexní péče o pacienty po náhlé zástavě oběhu a byl i součástí doporučení [1–3]. Terapeutická hypotermie (TH) a celý koncept, nověji nazývaný v anglosaské literatuře jako targeted temperature management (cílená regulace tělesné teploty), byla (a s maximální pravděpodobností nadále je) zahajována v České republice u naprosté většiny pacientů, kde došlo k obnovení spontánní cirkulace (ROSC). Publikování studií, které je nutno vnímat s ohledem na velikost souboru a prestiž časopisů, jež je otiskly, jako seriózní a významné, vyvolalo logicky řadu otázek, diskusí a polemik typu – jak dané studie interpretovat do klinické praxe? Znamenají konec doporučení chlazení po náhlé zástavě oběhu? Může být chlazení spojeno dokonce s horším klinickým výsledkem [4]? Je bohužel častější, že i na zdánlivě jednoduché otázky nebývají jednoduché odpovědi, a ani diskuse kolem terapeutické hypotermie a její budoucnosti není výjimkou. Podíváme-li se pečlivě na dané práce, co lze konstatovat?
Nielsen et al. [1] zveřejnili výsledky klinické studie TTM (Target Temperature Management 33 °C versus 36 °C after Out-of-Hospital Cardiac Arrest trial), kde bylo randomizováno 939 nemocných úspěšně resuscitovaných pro mimonemocniční srdeční zástavu (OHCA) předpokládané kardiální etiologie k cílené regulaci tělesné teploty (TT) na 33 °C (hypotermie) nebo 36 °C (normotermie). Intervenční fáze v obou skupinách trvala 36 hodin. Záměrem bylo dosáhnout cílovou TT co nejrychleji a po 28 hodinách od randomizace pacienty řízeně ohřát rychlostí 0,5 °C/hod. na 37 °C. Po 36 hodinách byla ukončena analgosedace a dalších 36 hodin byla v obou skupinách udržovaná TT < 37,5 °C. V obou skupinách zjistili autoři srovnatelnou kumulativní mortalitu do konce klinické studie (50 % vs. 48 %, p > 0,05) a příznivý neurologický výsledek dosáhlo po 6 měsících od randomizace 47 % nemocných v obou skupinách. Z nežádoucích účinků byl ve skupině s cílovou TT 33 °C pozorován významně častější výskyt hypokalémie a trend k vyššímu výskytu pneumonie a ke krvácení z inzercí invazivních vstupů. Na závěr autoři konstatují, že studie u zmiňované skupiny nemocných neprokázala profit z indukce TH na 33 °C ve srovnání s udržováním normotermie 36 °C.
Podrobnějším rozborem zjistíme, že ve studii byl poprvé transparentně akceptován protokol pro ukončení resuscitační péče a byl využit až u 26 % nemocných. Autoři rovněž dbali na zachování vysoké úrovně poresuscitační intenzivní péče, která se kvalitativně lišila od randomizovaných klinických studií Bernarda et al. a Holzera et al. publikovaných v roce 2002 [5, 6]. To se jistě podílelo na vynikajícím výsledku v podobě dosažení příznivého neurologického výsledku až u poloviny nemocných, přestože 20 % nemocných mělo nedefibrilovatelný iniciální rytmus. Zjistíme také, že ischemickou chorobu srdeční v anamnéze mělo 27 % nemocných, diabetes mellitus 15 % a srdeční selhávání pouze 6 % pacientů. Jednalo se tedy o populaci s relativně nízkým výskytem rizikových faktorů, u které byla náhlá zástava oběhu ve většině případů první klinická manifestace onemocnění srdce. K zástavě oběhu došlo převážně doma, u 90 % nemocných šlo o spatřenou OHCA a až 73 % pacientům byla poskytnuta laická základní neodkladná resuscitace. Důležitým parametrem je, že medián času od kolapsu do zahájení jakékoliv neodkladné resuscitace byl v obou skupinách pouze 1 minuta (mezikvartilové rozpětí 0–2 min), což je výrazně méně, než je obvyklé v České republice (medián 4–4,5 minuta) [7]. Fáze s úplnou zástavou krevního oběhu byla tedy velmi krátká a bylo prokázáno, že u této podskupiny lze předpokládat méně závažné ischemicko-reperfuzní poškození mozku a nižší riziko vzniku posthypoxické encefalopatie [8, 9]. Je otázkou, zda tito nemocní nebyli „příliš zdraví“ na to, aby se u nich efekt TH vůbec měl možnost projevit, zejména v kontextu komplexní intenzivní péče. Analogicky byly v posledních letech posuzovány studie, které zpochybnily praxí ověřený přínos adrenalinu během KPR. Jejich konfliktní výsledky však mohly být ovlivněny pouhým faktem, že tzv. „good patients“ se spatřenou zástavou, okamžitou laickou KPR, iniciální fibrilací komor (VF) a časnou defibrilací zareagují obvykle na úvodní postupy KPR, aniž by se intervence jako farmakoterapie, a možná i snížení teploty až na 33 °C, mohly vůbec uplatnit [10]. Pravdou však zůstává, že většina nemocných, u nichž zdravotnické záchranné služby zahajují KPR, do této skupiny nepatří. Data z velkých resuscitačních registrů dokládají, že VF je dnes zastižena po příjezdu záchranné služby jako ini-ciální rytmus pouze u 23 % nemocných [11]. Pokud je výzkum prokazující přínos jednotlivých intervencí prováděn na vysoce selektované skupině nemocných nebo v systému, v němž je logistika péče o nemocné s OHCA oproti Evropě odlišná, nelze závěry těchto prací jednoduše implementovat do odlišného systému a předpokládat, že povedou ke shodným výsledkům. Diskutabilní je i tvrzení, že výsledky klinické studie jsou důkazem přínosu cílené regulace tělesné teploty. Ve studii totiž nebyla kontrolní skupina bez regulace TT. Domníváme se proto, že je relevantní interpretace výsledků studie TTM a u pacientů úspěšně resuscitovaných pro OHCA s předpokládanou kardiální etiologií, kterým byla ihned poskytnuta neodkladná resuscitace, může být zvážena cílená regulace tělesné teploty na 36 °C jako alternativa ochlazení na 33 °C. U ostatních pacientů bychom v tuto chvíli měli postupovat stejně jako doposud.
Implementace přednemocniční terapeutické hypotermie (PTH) do praxe byla založena na předpokladu, že čím dříve zahájíme ochlazování a čím dříve dosáhneme cílové terapeutické TT, tím lépe. V poslední době publikovali američtí autoři tři randomizované klinické studie, ve kterých nezjistili profit z použití PTH, ale ani negativní vliv na prognózu (tab. 1) [2, 12, 13].
Tab. 1. Výsledky přežití (%) klinických studií testujících vliv PTH na prognózu nemocných po OHCA 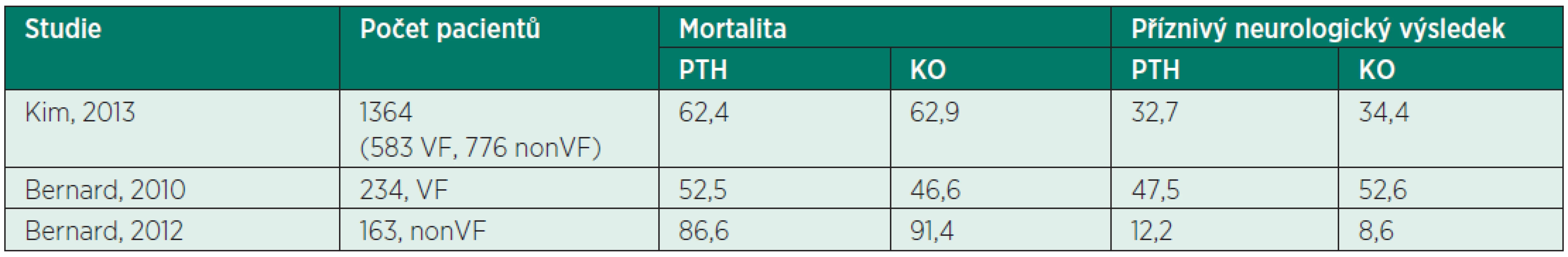
PTH – přednemocniční terapeutická hypotermie, KO – kontrolní skupina, VF – fibrilace komor, nonVF – nedefibrilovatelný iniciální rytmus Uvedené klinické studie mají několik společných rysů. Ve všech byla k ochlazování použita rychlá aplikace chladného krystaloidního roztoku v dávce maximálně 2 000 ml a cílové TT < 34 °C bylo dosaženo pouze cca u 1/4 nemocných [2, 12, 13]. Kim et al. pozorovali ve skupině s PTH významně vyšší podíl nemocných s obrazem plicního edému na prvním rentgenu plic než v kontrolní skupině (41 % vs. 30 %, p < 0,001) a take mírně vyšší výskyt recidivy srdeční zástavy v terénu (26 % vs. 21 %,p = 0,008) [2]. Bernard et al. v obou studiích ani další autoři rozdíl v nežádoucích účincích nepozorovali a naopak se zdá, že redukovaná dávka ochlazovacího roztoku 15–20 ml/kg má pozitivní hemodynamický efekt [7, 12–15]. V každém případě se tento rozdíl neprojevil na prognóze nemocných.
Největším tématem k diskusi je podle našeho názoru samotný základní způsob analýzy výsledků studií s PTH. Pacienty totiž neléčí PTH sama o sobě, ta je pouze krátká část celého protokolu TH. Terapeutický efekt očekáváme od rychlého ochlazení co nejdříve po návratu spontánní cirkulace, v terénu s následným pokračováním v 12–24hodinovém protokolu TH v nemocnici. Zároveň ve všech klinických studiích, včetně zde diskutovaných, nebyla všem nemocným poskytnuta TH v nemocnici. Léčba nemocných po KPR je natolik komplexním postupem, že nezajištění správné distribuce nemocných do kardiocenter a nezajištění standardizované poresuscitační péče všem nemocným v souboru, snižuje kvalitu publikovaných výsledků. Navzdory velkému počtu randomizovaných pacientů nebylo možné očekávat, že jediná změna postupu trvajícího pouze po dobu přibližně 15minutového převozu do nejbližšího zdravotnického zařízení, může změnit klinický výsledek. Zavádění PTH do praxe v jednotlivých regionech České republiky bylo naopak podmíněno zajištěním návaznosti odpovídající péče v nemocnicích, sekundárně tak ovlivnilo kvalitu poresuscitační péče jako takové. Domníváme se proto, že vhodnější by bylo nesrovnávat univariačně skupinu s PTH a skupinu bez PTH, ale ověřit, zda léčebný postup kombinace PTH s rychlou návazností TH v nemocnici zvyšuje šance na příznivý neurologický výsledek ve srovnání s pouhou TH v nemocnici, pouze s PTH nebo s postupem zcela bez ochlazování [7]. Je také třeba zdůraznit, že ani jedna z uvedených klinických studií neprokázala škodlivost PTH. Protože dosud nikdy nebyla zpochybněna škodlivost hypertermie po KPR, domníváme se, že u úspěšně resuscitovaných nemocných pro OHCA by měla být PTH jako léčebná metoda nadále používána, přestože může v budoucnu dojít ke změně cílové hodnoty tělesné teploty u vybraných pacientů.
Obecně, z hlediska medicíny založené na důkazech je třeba uváděné klinické studie hodnotit jako velmi kvalitní randomizované nezaslepené studie. Jejich závěry by ale neměly být interpretovány a zobecňovány izolovaně, bez kontextu dalších randomizovaných studií, prospektivních nerandomizovaných studií, retrospektivních analýz, experimentálních dat a v neposlední řadě i osobních zkušeností. Máme tedy revidovat naše dosavadní postupy stran chlazení pacientů po srdeční zástavě? Jinými slovy – máme přestat „chladit“? Domníváme se, že nikoliv, výsledky uvedených studií k tomu nedávají podle našeho názorů dostatečný důvod. Jediným dopadem do klinickém praxe by měla být ještě pečlivější analýza poměru předpokládaného přínosu hypotermie a jejích případných rizik v každé jednotlivé individuální klinické situaci, kde zavedení terapeutické hypotermie zvažujeme. Dokud ale nebudou prokázána jasně, jednoznačně a přesvědčivě rizika indukované hypotermie, do té doby bychom neměli naše pacienty zbavovat prakticky jediné metody, která má potenciál zlepšení neurologického výsledku a kde je dostatek důkazů, podporujících koncept snížení rozsahu neurologického postižení modulací teploty organismu.
V současné době, právě na základě výsledků obou studií (kde jejich intepretace nemusí být pro mnohé z nás snadná), probíhá jednání mezi představiteli České společnosti anesteziologie, resuscitace a intenzivní medicíny, České společnosti intenzivní medicíny, České resuscitační rady, Společnosti urgentní medicíny a medicíny katastrof a Pracovní skupiny akutní kardiologie České kardiologické společnosti o možnosti vzniku společného stanoviska k používání cílené kontroly tělesné teploty u pacientů po zástavě oběhu (mimochodem, stejná profesní tělesa začala nedávno, ještě před publikováním zmíněných dvou studií, připravovat společný Doporučený postup pro péči u pacientů po zástavě oběhu). Jak bude stanovisko formulováno a zda bude dosaženo shody, zatím nevíme. Jedno však v tuto chvíli podle našeho názoru jisté je – diskuse není na téma, zda chladit nebo nechladit, ale kde je optimální cílová teplota, která si uchová své příznivé účinky a kde je nejméně rizik pro pacienta.
MUDr. Roman Škulec
e-mail: skulec@email.cz
MUDr. Anatolij Truhlář, FERC
e-mail: anatolij.truhlar@gmail.com
Doc. MUDr. Petr Ošťádal, Ph.D., FESC
e-mail: petr.ostadal@homolka.cz.
Prof. MUDr. Vladimír Černý, Ph.D., FCCM
e-mail: vladimir.cerny@fnhk.cz
Zdroje
1. Nielsen, N., Wetterslev, J., Cronberg, T. et al. Targeted temperature management at 33 °C versus 36 °C after cardiac Arrest.N. Engl. J. Med., 2013 : 131117131833001.
2. Kim, F., Nichol, G., Maynard, C. et al. Effect of Prehospital Induction of mild hypothermia on survival and neurological status among adults with cardiac arrest. Jama., 2013, p. 1–8.
3. Deakin, C. D., Nolan, J. P., Soar, J. et al. European Resuscitation Council guidelines for resuscitation 2010 Section 4. Adult advanced life support. Resuscitation., 2010, 81 (10), p. 1305–1352.
4. Nolan, Jerry, Soar, Jasmeet, B. B. ERC Statement on targeted temperature management. 2013 : 2.
5. Bernard, S. A., Gray, T. W., Buist, M. D. et al. Treatment of comatose survivors of out-of-hospital cardiac arrest with induced hypothermia. N. Engl. J. Med., 2002, 346 (8), p. 557–563.
6. Group H after CAS. Mild therapeutic hypothermia to improve the neurologic outcome after cardiac arrest. N. Engl. J. Med., 2002, 346 (8), p. 549–556.
7. Skulec, R., Truhlár, A., Seblová, J., Dostál, P., Cerný, V. Pre-hospital cooling of patients following cardiac arrest is effective using even low volumes of cold saline. Crit. Care, 2010, 14 (6), p. R231.
8. Safar, P. Cerebral resuscitation after cardiac arrest: a review. Circulation, 1986, 74 (6 Pt 2), IV, p. 138–153.
9. Radovsky, A., Safar, P., Sterz, F., Leonov, Y., Reich, H., Kuboyama, K. Regional prevalence and distribution of ischemic neurons in dog brains 96 hours after cardiac arrest of 0 to 20 mi-nutes. Stroke, 1995, 26 (11), p. 2127–2134.
10. Kreutziger, J., Wenzel, V. Shape and size of cardiopulmonary resuscitation trials to optimise impact of advanced life support interventions. Resuscitation, 2012, 83 (8), p. 923–924. Available at: http://www.ncbi.nlm.nih.gov/pubmed/22554684. Accessed December 14, 2013.
11. Nichol, G., Thomas, E., Callaway, C. W. et al. Regional variation in out-of-hospital cardiac arrest incidence and outcome. JAMA, 2008, 300 (12), p. 1423–1431. Available at: http://www.pubmedcentral.nih.gov/articlerender.fcgi?artid=3187919&tool=pmcentrez&rendertype=abstract. Accessed December 14, 2013.
12. Bernard, S. A., Smith, K., Cameron, P. et al. Induction of therapeutic hypothermia by paramedics after resuscitation from out-of-hospital ventricular fibrillation cardiac arrest: a randomized controlled trial. Circulation, 2010, 122 (7), p. 737–742.
13. Bernard, S. A., Smith, K., Cameron, P. et al. Induction of prehospital therapeutic hypothermia after resuscitation from nonventricular fibrillation cardiac arrest. Crit. Care Med., 2012, 40 (3), p. 747–753.
14. Kim, F., Olsufka, M., Longstreth, W. T. et al. Pilot randomized clinical trial of prehospital induction of mild hypothermia in out-of-hospital cardiac arrest patients with a rapid infusion of 4 degrees C normal saline. Circulation, 2007, 115 (24), p. 3064–3070.
15. Kämäräinen, A., Virkkunen, I., Tenhunen, J., Yli-Hankala, A., Silfvast, T. Prehospital therapeutic hypothermia for comatose survivors of cardiac arrest: a randomized controlled trial. Acta Anaesthesiol. Scand., 2009, 53 (7), p. 900–907.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2014 Číslo 3- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Terapeutická hypotermie po zástavě oběhu - máme přestat? Ani náhodou!
- Bužií asistovaná koniotomie (BACT) na prasečím modelu – pilotní studie
- Kontinuální kaudální epidurální analgezie extrémně nedonošeného dítěte – kazuistika
- Postpunkční cefalea v porodnictví
- Úloha krátkodobých betablokátorů v anestezii a intenzivní péči
- Kandidová sepse jako komplikace u pacienta s polytraumatem
- Význam tromboelastografie (TEG) a tromboelastometrie (ROTEM) na jednotke intenzívnej starostlivosti
- Současné možnosti kontinuálního neinvazivního monitorování arteriálního tlaku
- Možnosti využití ultrazvuku u neuroaxiálních blokád
- Centrální žilní porty a jejich využití k zajištění dlouhodobého cévního přístupu
- Premedikace a lačnění
- Valsalvův manévr
- Consensus guidelines for the management of postoperative nausea and vomiting
- Mezioborové stanovisko k používání terapeutické hypotermie u pacientů po zástavě oběhu
- Použití vysokofrekvenční ventilace/oscilace u pacientů s ARDS: jen jako rescue postup!
- Souhlas k pitvě – právní a etický problém?
- Vladimír Lemon a hudba v korespondenci z let 2009–2010
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Postpunkční cefalea v porodnictví
- Valsalvův manévr
- Centrální žilní porty a jejich využití k zajištění dlouhodobého cévního přístupu
- Význam tromboelastografie (TEG) a tromboelastometrie (ROTEM) na jednotke intenzívnej starostlivosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



