-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariérní portál
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaFolikulární lymfom – proměna léčebného paradigmatu směrem k chemo-free přístupům
Follicular lymphoma – current perspective on treatment with emphasis on chemo free strategies
Treatment of follicular lymphoma (FL) is shifting from traditional chemoimmunotherapy to biologically driven chemo‑free strategies. Patients with low tumor burden are managed with a watch‑and‑wait approach or rituximab monotherapy, while symptomatic disease requires immunochemotherapy (commonly bendamustine-rituximab, R‑CHOP, or bendamustine-obinutuzumab, BG). The rituximab‑lenalidomide (R²) combination provides an effective, time‑limited chemo‑free option. In relapsed/refractory FL, tafasitamab‑R², zanubrutinib‑obinutuzumab, and the EZH2 inhibitor tazemetostat are established options. Emerging immunotherapies – bispecific antibodies (mosunetuzumab, epcoritamab,) and CAR‑T cells (axi‑cel, tisa‑cel, liso‑cel) – achieve deep and durable remissions even in heavily pretreated patients. Advanced response monitoring using PET/CT and circulating tumor DNA (ctDNA) enables more precise evaluation and personalized treatment.
Keywords:
follicular lymphoma – immunochemotherapy – bispecific antibodies – cellular therapy – functional cure
Autoři: V. Procházka 1; K. Steinerová 2
Působiště autorů: Hemato onkologická klinika LF UP a FN Olomouc 1; Hematologicko onkologické oddělení, FN Plzeň 2
Vyšlo v časopise: Transfuze Hematol. dnes,31, 2025, No. 4, p. 297-304.
Kategorie: Souhrnné/edukační práce
doi: https://doi.org/10.48095/cctahd202527Souhrn
Léčba folikulárního lymfomu (FL) se v posledních letech významně mění směrem k biologicky cíleným, chemo‑free přístupům. U pacientů s nízkou nádorovou náloží zůstává standardem sledování („watch‑and‑wait“) nebo monoterapie rituximabem, zatímco symptomatické onemocnění vyžaduje imunochemoterapii (nejčastěji bendamustin-rituximab, R‑CHOP, obinutuzumab‑bendamustin, BG). U nemocných s relabovaným onemocněním se uplatňují režimy založené na protilátkách (rituximab‑lenalidomid – R², tafasitamab‑R²), malé molekuly (zanubrutinib‑obinutuzumab) a epigenetická léčba (tazemetostat). Nové, na T‑lymfocytech založené terapie – bispecifické protilátky (mosunetuzumab, epkoritamab, a CAR‑T buňky (axi‑cel, tisa‑cel, liso‑cel) – dosahují léčebných úspěchů i u vysoce předléčených nemocných. Moderní monitorovací metody, zejména PET/CT a ctDNA, umožňují přesnější hodnocení léčebné odpovědi a otevírají cestu k individualizované terapii. Trendem je časově omezená, méně toxická léčba s cílem dosažení dlouhodobé remise („funkčního vyléčení“) při zachování kvality života.
Klíčová slova:
buněčná terapie – folikulární lymfom – imunochemoterapie – bispecifické protilátky – funkční vyléčení
ÚVOD
Folikulární lymfom (FL) je nejčastějším indolentním non‑Hodgkinovým lymfomem, představujícím přibližně 20–30 % všech případů. Většina nemocných (85–90 %) je diagnostikována v pokročilém stádiu, kdy je nutná systémová terapie při výskytu symptomů velké nádorové masy dle GELF kritérií. Ačkoli se onemocnění vyznačuje indolentním průběhem a velmi dobrou odpovědí na léčbu, s mediánem celkového přežití (overall survival – OS) často přesahujícím 20 let přetrvává riziko opakovaných relapsů. Klinický průběh FL je mimořádně heterogenní – část pacientů prožívá dlouhá období remise mezi jednotlivými liniemi terapie, zatímco jiní mají časné relapsy nebo refrakterní průběh, který významně zkracuje OS [1]. Přibližně jedna třetina pacientů vyžaduje během života pouze jednu linii léčby, zatímco až 20 % nemocných má nepříznivou prognózu po selhání první linie s rychlou progresí nebo rezistencí, což může zkrátit očekávané přežití na méně než 5 let od diagnózy. Tento fenotyp je typicky spojen s časným relapsem do 24 měsíců od zahájení léčby (POD24) a často koreluje s histologickou transformací (HT) do agresivního lymfomu. Podobné zhoršení prognózy je zaznamenáno i u nemocných s opakovanými relapsy, kde medián OS od druhého relapsu činí přibližně 68 měsíců [2,3].
Vzhledem k těmto rozdílným průběhům je hlavním cílem léčby FL dosažení co nejlepší kontroly onemocnění s úmyslem zvrátit nepříznivou prognózu vysoce rizikových pacientů a současně minimalizovat dlouhodobé komplikace, především infekce a sekundární malignity, které mohou negativně ovlivnit přežití u nízkorizikové populace. Dosud používané prognostické modely – FLIPI (mezinárodní prognostický index pro folikulární lymfom), FLIPI2 a PRIMA‑PI (prognostický index PRIMA) – nedokážou přesně stratifikovat pacienty při diagnóze a tím komplikují individualizaci léčby podle rizikového profilu, což naopak slibují nové možnosti molekulárně biologických metod [4].
Po mnoho let tvořila základ léčby chemoterapie, především režimy založené na antracyklinech či bendamustinu, obvykle v kombinaci s anti‑CD20 monoklonální protilátkou u symptomatických pacientů s vysokou nádorovou náloží. Imunochemoterapie v první linii zajišťuje excelentní kontrolu onemocnění – kompletní remise dosahuje přibližně 80 % nemocných a medián doby bez progrese (progression‑free survival – PFS) přesahuje 8 let, i když menší část pacientů relabuje časně. Volba typu chemoterapie může ovlivnit riziko HT; některé práce naznačují, že režimy na bázi rituximabu toto riziko snižují [5]. Naproti tomu u nových chemo‑free přístupů nebylo riziko transformace dosud dostatečně analyzováno [6].
Tento text se zaměřuje na chemo‑free terapie folikulárního lymfomu, počínaje první linií a pokračuje druhou a dalšími liniemi léčby. Zdůrazňuje jejich potenciál změnit terapeutické paradigma a zlepšit výsledky léčby pacientů.
TERAPIE 1. LINIE
U asymptomatických nemocných s nízkou nádorovou náloží je doporučen postup „watch and wait“ (W&W), protože značná část pacientů zůstává bez nutnosti léčby po mnoho let a celkové přežití se neliší od nemocných léčených časně [7]. Pro pacienty, kteří preferují aktivní přístup, je možností monoterapie rituximabem, která oddaluje zahájení systémové terapie a zlepšuje kvalitu života, aniž by zlepšovala OS [8]. U lokalizovaných forem (stádium I–II) je kurativně míněná radioterapie (ISRT) standardem s vynikající lokální kontrolou a minimální pozdní toxicitou [9]. U pokročilého a symptomatického onemocnění je léčba založena na imunochemoterapii. Režim bendamustin + rituximab (BR) poskytuje delší PFS než R‑CHOP (rituximab-cyklofosfamid-doxorubicin-vinkristin-prednison) nebo R‑COP (rituximab-cyklofosfamid-vinkristin-prednison) a je dobře tolerován, i když s rizikem protrahované lymfopenie. Režimy s obinutuzumabem (G‑CHOP, G‑COP, BG) dosáhly v klinické studii GALLIUM delšího PFS oproti rituximabovým protějškům, především u mladších a fit pacientů, avšak bez rozdílu v OS [10,11]. V případě starších nemocných je stále dobrou volbou terapie bez antracyklinů: R-COP nebo G-COP, případně následovaná udržovací imunoterapií (R/G). U nemocných s podezřením na transformaci zůstává vhodnou volbou R‑CHOP nebo G‑CHOP. Chemo‑free přístup představuje kombinace rituximabu a lenalidomidu (R²), která ve studii RELEVANCE prokázala srovnatelnou (non-inferiorní) účinnost s chemoimunoterapií, ale jiný profil toxicity [12]. Udržovací terapie rituximabem po dobu 2 let po dosažení odpovědi významně prodlužuje PFS, a to až o šest let, jak ukázala studie PRIMA. Benefit udržovací imunoterapie na OS prokázán nebyl [13]. Rozhodnutí o jejím použití tak má být individualizované podle tolerance a infekčního rizika.
RELABOVANÉ A REFRAKTERNÍ ONEMOCNĚNÍ – TERAPIE 2. LINIE
Při každém relapsu je vhodné znovu zhodnotit klinický stav, provést staging vč. vyšetření pozitronovou emisní tomografií a počítačovou tomografií (PET/CT) a při podezření na transformaci doplnit rebiopsii metabolicky nejaktivnějšího ložiska. Asymptomatické nemocné lze krátkodobě sledovat do splnění standardních indikačních kritérií. U symptomatických nemocných je volba 2. linie individualizována podle předchozí terapie a doby do relapsu (POD24 versus pozdější relaps), chemosenzitivity, věku a křehkosti, přítomnosti komorbidit a plánů na následné podání T‑buněčné terapie. U fit nemocných s chemosenzitivní chorobou je standardem záchranná (salvage) chemoimunoterapie s následnou autologní transplantací (autologous stem‑cell transplant; ASCT). Volí se obvykle režimy R‑ICE (rituximab-ifosfamid-karboplatina-etoposid), R-DHAP (rituximab–dexamethason–vysokodávkovaný cytarabin–cisplatina), R-ESHAP (rituximab–etoposid–methylprednisolon–vysokodávkovaný cytarabin–cisplatina), R-GDP (rituximab–gemcitabin–dexamethason–cisplatina); účelem je dosažení hluboké odpovědi a následná konsolidace ASCT, která prodlužuje dobu do další léčby zejména u časných relapsů [14]. Pokud je nemocný pro ASCT nevhodný nebo má kontraindikace k vysokodávkované chemoterapii, je možné zvolit chemoimunoterapii odlišnou od 1. linie (např. R‑CHOP po předchozím BR, nebo naopak R‑bendamustin po R‑CHOP/R‑COP), případně časově omezenou chemo‑free terapii režimem rituximab‑lenalidomid [15]. U rituximab‑refrakterních pacientů má své místo kombinace bendamustin + obinutuzumab, která překonává rezistenci na anti‑CD20 typu I. U nemocných bez známek transformace a bez kontraindikace lenalidomidu je preferována chemo‑free strategie R² (rituximab + lenalidomid) pro prokázanou účinnost, možnost ambulantního podání a zachování kvality života; u vybraných nemocných lze výhodu dále zvýraznit přidáním tafasitamabu (tafa‑R²) s cílem prohloubit a prodloužit léčebnou odpověď. Data ze studie inMIND prokazují významný efekt režimu tafa‑R² na prodloužení PFS ve srovnání s režimem R² (HR 0,41; p < 0,001), a to ve skupině nemocných s časným (POD24) i ve skupině s pozdním relapsem [16]. Tafasitamab zatím není v ČR v této indikaci dostupný. Po dosažení parciální či kompletní remise lze u části nemocných zvažovat udržovací anti‑CD20 (rituximab na 2 roky; obinutuzumab u R‑refrakterních po indukci bendamustine‑obinutuzumab), pokud očekávaný přínos v prodloužení PFS převáží infekční rizika [17,18]. Přehled schválených chemo-free režimů je uveden v tab. 1.
Tab. 1. Přehled schválených chemo-free režimů pro relabovaný/refrakterní folikulární lymfom (FL) ve 2. linii. 
2L+ – druhá a vyšší linie léčby; CR – kompletní remise; mPFS – medián přežití bez progrese; ORR – podíl celkových odpovědí Obr. 1. Algoritmus léčby folikulárního lymfomu. 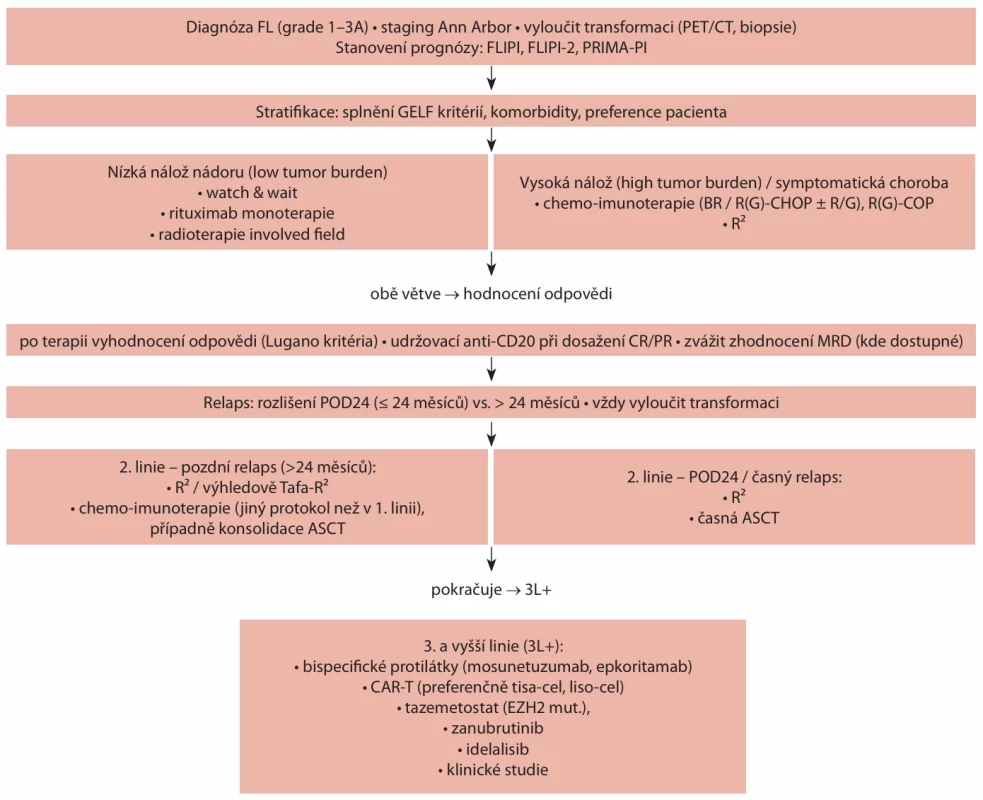
ASCT – autologní transplantace kmenových buněk; CAR-T – T-lymfocyty s chimerickým antigenním receptorem; CR – kompletní remise; EZH2 mut. – mutovaný gen Enhancer of zeste homolog 2;FL – folikulární lymfom; FLIPI – mezinárodní prognostický index pro folikulární lymfom; MRD – minimální reziduální onemocnění; PET/CT – pozitronová emisní tomografi e / počítačová tomografi e; PR – parciální remise;
PRIMA-PI – prognostický index PRIMA, BR – bendamustin, rituximab; R² – rituximab, lenalidomid; R(G)-COP – rituximab (obinutuzumab), cyklofosfamid, vincristin, prednison; R(G)-CHOP – rituximab (obinutuzumab), cyklofosfamid, doxorubicin, vincristin, prednison; Tafa – tafasitamabRELABOVANÉ A REFRAKTERNÍ ONEMOCNĚNÍ – TERAPIE 3. A DALŠÍ LINIE
CAR-T lymfocyty
K dnešnímu dni existují v ČR tři autologní anti‑CD19 CAR‑T produkty dostupné pro léčbu relabovaného FL, registrované na základě studií fáze II: axicabtagene ciloleucel (axi‑cel), tisagenlecleucel (tisa‑cel) a lisocabtagene maraleucel (liso‑cel). Studie ZUMA‑5 testovala podání axi-celu po ≥ 2 liniích terapie. V celkem 127členné kohortě dosáhl medián doby od leukaferézy k dodání produktu 17 dní. Procento celkových odpovědí dosáhlo 94 % a kompletních remisí (CR) 79 %; dosažení léčebné odpovědi nebylo ovlivněno statusem POD24, nicméně CR byla u POD24 o ~11 % nižší. Celkem 62 % nemocných, kteří dosáhli CR, v ní setrvali i po 36 měsících od léčby, přičemž 36měsíční PFS dosáhl 54 %. Pozdní cytopenie (≥ den 30) stupně ≥ 3 se vyskytly u 33 % nemocných (nejčastěji neutropenie, ve 27 % případů). Syndrom z uvolnění cytokinů (CRS) jakéhokoli stupně 78 % (stupeň ≥ 3: 6 %); tocilizumab byl použit u 50 % nemocných, kortikosteroidy 18 % a vazopresory u 5 % pacientů. Neurologické nežádoucí účinky se vyskytly u 56 % pacientů (stupeň ≥ 3: 15 %). Infekce stupně ≥ 3 u 15 %; substituci imunoglobulinů vyžadovalo 27 % pacientů. Z 32 hlášených úmrtí po infuzi axi‑cel bylo 10 způsobeno progresí FL, 10 infekcí a 5 jinou malignitou [19]. Preparát tisa‑cel (studie ELARA) byl aplikován v obdobné populaci (po ≥ 2 liniích, n = 98 nemocných) s mediánem doby od začátku výroby do uvolnění produktu 24 dní a od zařazení do infuze 46 dní. Míra celkových odpovědí dosáhla 86 % a CR 69 %; přičemž CR dosáhlo významně méně nemocných s POD24 bez pozdního relapsu vs. s pozdním relapsem (59 vs. 85 %). Při mediánu sledování 29 měsíců dosáhlo 24měsíční přežití bez progrese, míru trvání odpovědi a celkové přežití 57,4 %, 66,4 % a 87,7 % nemocných. Léčba byla komplikována rozvojem CRS u 49 % (vše stupeň 1–2); neurologickými příhodami u 37 % (stupeň ≥ 3: 3 %); immune effector cell-associated neurotoxicity syndrome (ICANS) 4 % (stupeň ≥ 3: 1 %). Profylaktická substituce Ig byla podána 33 pacientům (34 %). Infekce stupně ≥ 3 se vyskytly v 9 % případů. Všech 13 úmrtí nastalo > 30 dní po infuzi (7 progresí FL, 2 jiné malignity, po 1 případu hemofagocytární lymfohistiocytózy, suspektní progresivní multifokální leukoencefalopatie (PML), komplikace po alogenní transplantaci krvetvorných buněk a pneumonie) [20].
Produkt liso‑cel (TRANSCEND FL) byl testován ve studii zahrnující 3L+ (3. a vyšší linie léčby) R/R (relabující/refrakterní) FL a samostatnou vysoce rizikovou 2L kohortu (biopticky potvrzené R/R FL s POD24 ≤ 6 měsíců od diagnózy nebo s vysokou nádorovou náloží dle GELF). V 3L+ dosáhl liso‑cel celkovou odpověď (ORR) 97 % a CR 94 %, a to obdobně u nemocných s/bez události POD24. Po mediánu sledování 18,9 měsíce byla 12měsíční PFS 81 %. Ve vysoce rizikové 2L kohortě (n = 25) byly ORR/CR shodně 96 % a 12měsíční PFS 91 % (medián sledování 18,1 měsíce). V souboru 130 hodnotitelných pacientů bylo CRS u 58 % (stupeň ≥ 3: 1 %) a neurologické příhody u 15 % (stupeň ≥ 3: 2 %); infekce stupně ≥ 3 u 5 %. Celkově bylo registrováno 12 úmrtí: 4 progrese lymfomu, 2 akutní myeloidní leukémie, 2 COVID‑19 a po jednom případu syndromu aktivace makrofágů, PML, srdeční selhání a erythema multiforme [21].
V souhrnu potvrzují výsledky registračních studií CAR-T lymfocytů velmi vysoké míry odpovědí se setrvalými kompletními remisemi napříč rizikovými podskupinami, při odlišných profilech včasné toxicity (CRS/ICANS) a pozdních komplikací (prolongované cytopenie, infekce, hypogamaglobulinémie). Výběr kandidátů a načasování vůči jiným modalitám (bispecifickým protilátkám) má zohlednit průběh nemoci, vzdálenost léčebného centra a nedávnou expozici bendamustinu, která může snížit výtěžnost a kvalitu produktu.
Bispecifické protilátky
Bispecifické protilátky (BsAb) neboli T‑cell engagers jsou IgG‑založené konstrukty s dvojí specificitou (typicky anti‑CD3 × anti‑CD20), které přemosťují T‑lymfocyt a nádorovou B buňku a indukují cytotoxickou odpověď. V České republice jsou dostupné 2 preparáty: mosunetuzumab a epkoritamab. Mosunetuzumab, první zástupce schválený pro relabovaný FL po ≥ 2 liniích terapie, využívá jednu Fab doménu sdílenou s rituximabem (CD20) a druhou pro vazbu na CD3; jeho Fc je „umlčen“, aby se zabránilo nechtěné eliminaci aktivovaných T‑buněk. Imunitní děje jsou komplexní a zahrnují aktivaci jak CD4+, tak CD8+ subsetů a modulaci imunosupresivního mikroprostředí. Mosunetuzumab je podáván intravenózně, s fixní dobou aplikace dle léčebné odpovědi hodnocené po 8. cyklu léčby (ukončení po 8. cyklu u nemocných v CR, 17 cyklů u pacientů v PR/SD po 8 cyklech léčby). Na základě aktualizovaných dat registrační studie (n = 90 nemocných) dosáhla míra kompletní odpovědi 60 % a celková míra odpovědi 77,8 %. Z celkem 54 pacientů s kompletní remisí zůstalo 49 v CR na konci léčby, přičemž medián trvání kompletní remise nebyl dosažen. Odhadované 36měsíční celkové přežití bylo 82,4 %; medián přežití bez progrese byl 24,0 měsíce. Medián doby do obnovení CD19+ B-lymfocytů byl 18,4 měsíce po 8 cyklech léčby mosunetuzumabem. CRS jakéhokoli stupně byl pozorován u 44 % nemocných (stupeň ≥ 3: ~2 %), ICANS vzácný (st. 1–2) [22].
Další možností léčby BsAb je podání preparátu epkoritimab (s.c., aplikace do progrese). Podává se v 28denních cyklech se step‑up v C1 (1. cyklu), dále týdně (C2–C3), á 2 týdny (C4–C9) a à 4 týdny od C10. V registrační studii u 128 pacientů dosáhl ORR 82 % a CR 63 %; medián PFS 15,4 měsíce, medián (trvání kompletní remise, Duration of complete response; DOCR) nebyl dosažen při mediánu sledování 17,4 měsíce. Výskyt CRS (st. ≥ 3 : 2 %) a ICANS byl 65 %, resp. 6 %; optimalizace premedikace (nízkodávkovaný dexamethason v C1) vedla v další kohortě k vymizení ICANS [23]. V současnosti BsAb ve 3L+ vykazují podobné procento léčebných odpovědí. Pro rozhodování jsou důležité: časová zátěž pacienta (častější aplikace u epcoritamabu vs. pevně daná délka u mosunetuzumabu) a dlouhodobé infekční riziko při neomezené délce léčby (epkoritamab) oproti časově omezené terapii (mosunetuzumab). Předběžná data naznačují možnost opakované léčby (re‑treatment) BsAb u části nemocných [24].
Závěrem lze konstatovat, že léčby jak BsAb, tak CAR-T lymfocyty dosahují vysokého podílu léčebných odpovědí (ORR ~80–97 %, CR ~60–94 %), přičemž CAR-T mají tendenci navodit hlubší a delší remise, zejména u vysoce rizikových fenotypů (POD24, vysoká nádorová nálož). Za tuto „intenzitu“ však platíme vyšší časnou toxicitou (CRS/ICANS), rizikem prolongovaných cytopenií, infekcí a hypogamaglobulinémií a také logistickou náročností centralizované péče a zpožděním daným výrobou produktu. Naproti tomu BsAb představují „off-the-shelf“ strategii s možností ambulantního podání, nižší incidencí těžkého CRS/ICANS, ale i kontinuálních režimů (např. epkoritamab) s potenciálně delším obdobím imunosuprese a kumulativního infekčního rizika oproti časově omezeným schématům (mosunetuzumab). Volba mezi BsAb a CAR-T by měla vycházet z aktivity choroby, biologického rizika (POD24, transformace), věku a křehkosti pacienta, předchozí expozice (zejména bendamustinu), dostupnosti centra a preferencí nemocného – přičemž u mladších, fit nemocných s agresivním průběhem upřednostňujeme CAR-T, zatímco u starších či polymorbidních pacientů s pozdním relapsem dává větší smysl léčba bispecifiky.
Malé molekuly
Atraktivním konceptem terapie předléčených nemocných je využití cílené terapie pomocí malých molekul působících jako blokátory BTK sigalizace (zanubrutinib) nebo epigenetickými mechanizmy (tazemetostat).
Kombinace zanubrutinibu s obinutuzumabem (studie ROSEWOOD) zlepšila procento odpovědí oproti samotnému obinutuzumabu (69 vs. 46 %), zvýšila podíl kompletních remisí (39 vs. 19 %) a prodloužila medián PFS (28,0 vs. 10,4 měsíce), a to při zvládnutelné toxicitě bez výrazného nárůstu rizika fibrilace síní či závažného krvácení [25].
Jednoramenná studie fáze II s tazemetostatem ukázala klinicky významnou aktivitu zejména u Enhancer of zeste homolog 2 (EZH2) -mutované kohorty (ORR 69 %), ale odpovědi byly patrné i u EZH2-wild-type nemocných (ORR 35 %); medián PFS činil 13,8 vs. 11,1 měsíce (EZH2mut vs. EZH2WT). Doba trvání odpovědi (DOR) byla podobná v obou kohortách (medián DOR ~11–13 měsíců) a léčba byla dobře tolerována, s jen vzácně se vyskytujícími projevy významné hematologické toxicity (grade 3 a více) [26]. Zajímavé je vysvětlení účinnosti tazemtostatu u nemocných bez EZH2-mutace, EZH2 (jako součást polycomb repressive complex [PRC2]) v B-buňkách germinálního centra fyziologicky tlumí geny diferenciace (interferon regulatory complex 4 [IRF4], PR domain zinc finger protein 1 [PRDM1]). U lymfomů se tento represivní program “překlopí” do trvalého onkogenního stavu – vč. situací, kde EZH2 není mutován, ale je součástí širší sítě epigenetických poruch (histone-lysine N-methyltransferase 2D; KMT2D, CREB-binding protein; CREBBP, H1 histony, DNA hypermetylace PRC2 cílových genů jako cyclin-dependent kinase inhibitor 2A; CDKN2A). Lymfom je epigeneticky závislý na PRC2/EZH2 aktivitě, takže inhibice katalytické podjednotky EZH2 může být účinná i bez driver mutace EZH2 [27].
Tyto výsledky podporují personalizaci léčby R/R FL: volbu kombinace zanubrutinib-obinutuzumub u nemocných vyžadujících rychlou a hlubokou odpověď a zvažování tazemetostatu zvláště při přítomné EZH2 mutaci nebo potřebě perorální, dobře tolerované terapie. Přehled schválených chemo‑free režimů ve 3. a dalších liniích je uveden v tab. 2.
Tab. 2. Přehled schválených chemo-free režimů ve 3. a dalších liniích. 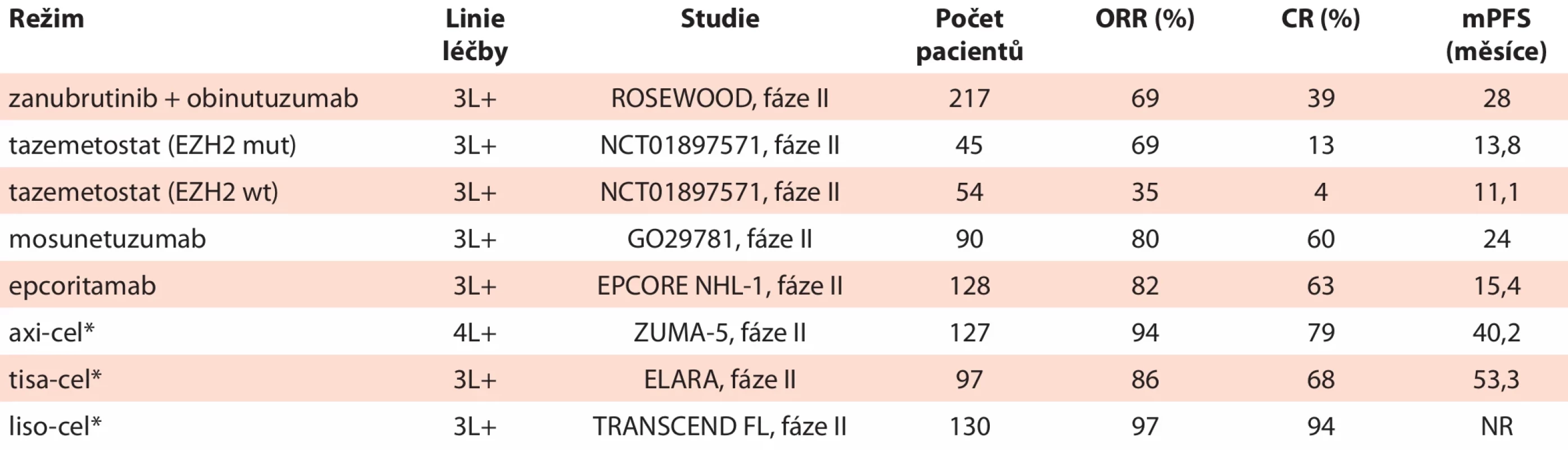
*označuje hrazené indikace léčiv k 3. 12. 2025
3, 4L+ – třetí, čtvrtá a vyšší linie léčby; CR – kompletní remise; mPFS – medián přežití bez progrese; ORR – podíl celkových odpovědíVYUŽITÍ MODERNÍCH METOD K INDIVIDUALIZACI LÉČBY
Historicky byla snaha detekovat minimální reziduální chorobu (minimal residual disease – MRD) pomocí PCR průkazu translokace imunoglobulinového těžkého řetězce s B-cell lymphoma 2 (BCL2) [t (14; 18) ], avšak tato metoda je limitována nepřítomností translokace či nestandardními zlomovými místy a technickou náročností; pokusy řídit terapii na tomto podkladě měly omezený dopad a zdůraznily potřebu citlivějších a specifičtějších nástrojů pro měření MRD. Ve studii FOLL12 nebyla strategie odpovědí řízené léčby (kombinující PET/CT na konci léčby a stanovení MRD) non‑inferiorní vůči plošné udržovací léčbě rituximabem; mimo jiné i proto, že PCR na BCL2‑IGH je použitelná jen asi u 60 % FL případů [28]. Novější přístupy využívají analýzu cirkulujících nádorových buněk a zejména cirkulující nádorové DNA (ctDNA) se sekvenačními metodami s vysokou hloubkou čtení (např. CAPP‑Seq, PhasED‑Seq), které posouvají analytickou senzitivitu MRD až k řádu 10⁻⁶. Bazální hladina ctDNA i její dynamika byly opakovaně spojeny s rizikem časné progrese a s odpovědí na léčbu; pozitivní detekce ctDNA po ukončení chemoimunoterapie koreluje s kratším PFS a kombinace ctDNA s PET/CT může lépe identifikovat nemocné s vysokým rizikem časné progrese (POD24). Probíhající studie testují odpovědí řízené strategie na základě ctDNA (deeskalace či eskalace v 1. linii), které by v budoucnu mohly zpřesnit volbu intenzity. Např. exploratorní analýza nemocných s FL a DLBCL léčených odronextamabem (bispecifická protilátka CD20×CD3) hodnotila prognostický význam eradikace minimální reziduální choroby (MRD) měřené z cirkulující nádorové DNA (ctDNA). Nedetekovatelná ctDNA v C4D15 souvisela s delším přežitím bez progrese v obou kohortách; kombinace nedetekovatelné ctDNA a kompletní odpovědi na PET/CT v C4D15 dále prodlužovala PFS. U většiny pacientů s následnou progresí byla v C4D15 ctDNA detekovatelná (u FL 15 z 19; DLBCL 28 z 35 nemocných) [29].
Do praxe může ctDNA vstoupit i u časově omezených imunoterapií (např. BsAb), kde by mohla pomoci rozhodnout o bezpečném ukončení terapie a minimalizaci infekčního rizika; obdobně v dispenzarizaci může ctDNA nahradit rutinní zobrazování, které zvyšuje radiační zátěž [30].
Stran přínosu funkčních zobrazovací metod zůstává standardem vyšetření PET/CT na konci léčby (End-Of-Tretament – EOI) s pomocí stanovení Deauville skóre [31]. Aktuálně publikovaná analýza studie FOLL12 testovala význam průběžného (interim) iPET, přičemž pětileté přežití bez progrese (PFS) bylo 70 % u iPET-negativních (D1–3) a 34 % u iPET-pozitivních případů (D4–5). V multivariační analýze bylo pozitivní iPET nezávislým negativním prognostickým faktorem pro relaps, progresi a anebo úmrtí. Při kombinaci iPET a EOI-PET bylo tříleté PFS 78 % u pacientů s negativním iPET i EOI-PET, s nižším rizikem progrese oproti dvojitě pozitivním iPET/EOI-PET. Pětileté celkové přežití bylo 96 % u iPET-negativních a 85 % u DS 4–5. Výsledky tak potvrzují, že iPET je u pacientů s FL, léčených standardní imuno-chemoterapií, silným prognostickým faktorem [32].
Závěrem lze konstatovat, že klasická PCR BCL2-IGH má omezenou použitelnost (zejména pro omezený záchyt cílů), naproti tomu přesnější stratifikaci přináší MRD z ctDNA, zejména v kombinaci s PET/CT (vč. identifikace nemocných v riziku POD24). Interim PET a stanovení PET na konci léčby zůstává zásadní, iPET je silný nezávislý prognostický faktor progrese. Volná nádorová DNA má potenciál řídit intenzitu a délku moderních (časově omezených) imunoterapií a omezit potřebu rutinního zobrazování. Kombinace funkčního zobrazení a stanovení MRD během terapie tak má potenciál sloužit jako robustní nástroj pro řízení (tailoring) terapie, nicméně zatím jde o experimentální postup nezakotvený v léčebných doporučeních.
BUDOUCNOST TERAPIE FOLIKULÁRNÍHO LYMFOMU
V současnosti se u relabovaného/refrakterního folikulárního lymfomu rýsuje „nová generace“ chemo-free studií fáze III, které staví na režimu R² jako na standardním kontrolním rameni a testují k němu přidání různých cílených/imunitních léčiv – od bispecifických protilátek (epcoritamab v EPCORE FL-1, odronextamab v OLYMPIA-5, mosunetuzumab v CELESTIMO) přes epigenetickou léčbu (tazemetostat v SYMPHONY-1) až po kombinace s BTK inhibitorem zanubrutinib v MAHOGANY. Prvotní výsledky naznačují, že v blízké době může dojít k zásadnímu posunu standardu péče ve druhé a ve vyšších liniích léčby FL, zatímco ostatní probíhající studie ukážou, která z těchto „R²-plus“ strategií přinese nejlepší poměr účinnosti a toxicity u různých skupin pacientů (tab. 3).
Tab. 3. Vybrané aktuální studie fáze III u folikulárního lymfomu (R/R, R²-centrické). 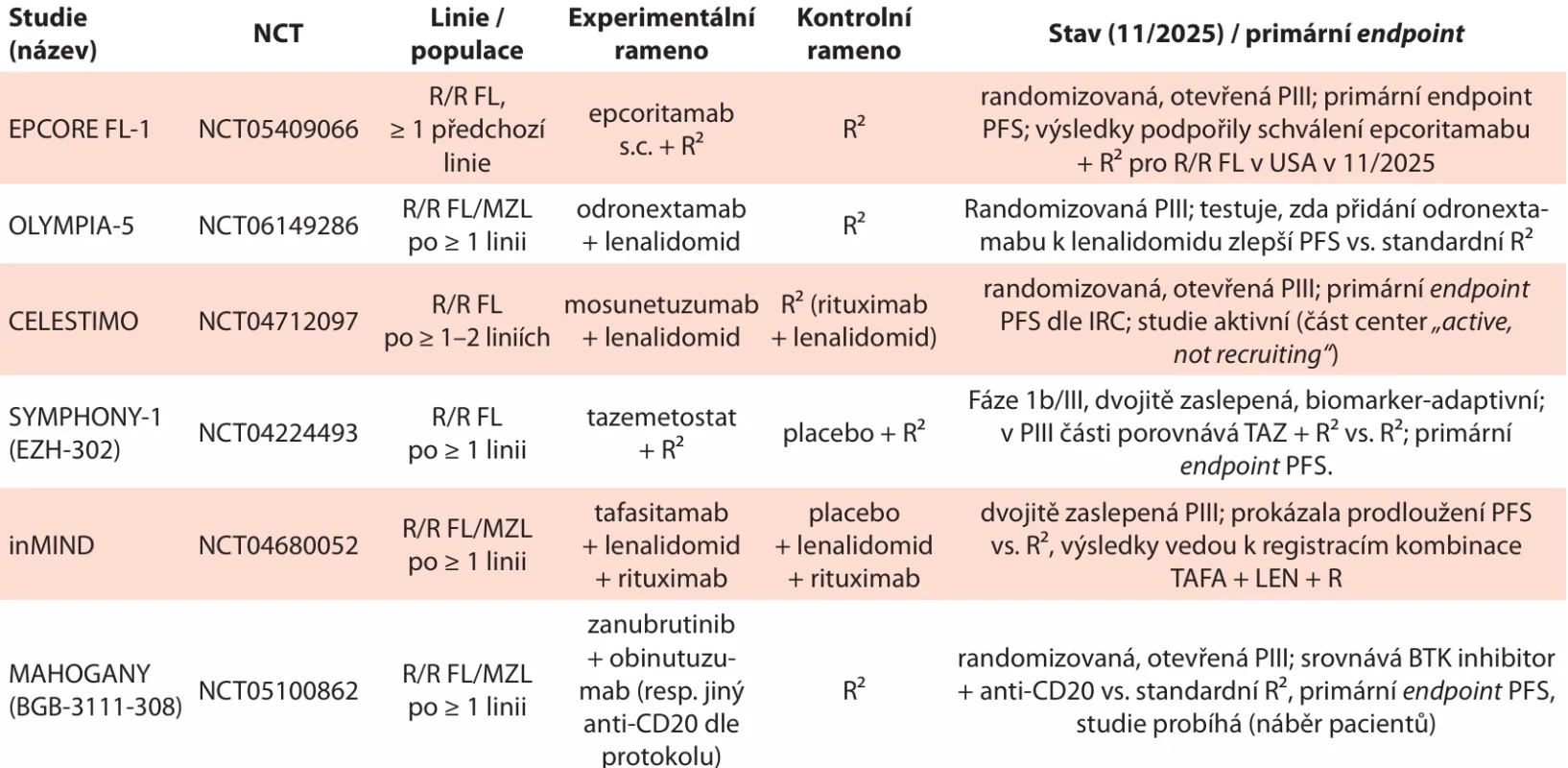
BTK – Brutonova tyrosinová kináza; IRC – independent review comitee; MZL – lymfom marginální zóny; NCT – číslo klinické studie; PFS – přežití bez progrese; PIII – studie fáze III; R² – rituximab-lenalidomid; R/R FL – relabující / refrakterní folikulární lymfom; TAFA + LEN + R – tafasitamab + lenalidomid + rituximab; TAZ – tazemetostat;
ZÁVĚR
Léčba folikulárního lymfomu se od éry uniformní chemoimunoterapie posouvá k modulární, biologicky řízené péči. V první linii zůstává prostor pro pečlivě vedené sledování (watch‑and‑wait) u asymptomatických nemocných s nízkou nádorovou náloží a pro kurativně míněnou radioterapii u lokalizovaných stádií. U symptomatického pokročilého onemocnění si udržuje klíčové místo imunochemoterapie, jejíž volba se individualizuje podle nádorové nálože, tempa choroby, komorbidit, fertility a potřeby rychlé cytoredukce. Do praxe zároveň vstupuje chemo‑free přístup – zejména R² – který umožňuje snížit kumulativní hematologickou a infekční zátěž a přiblížit léčbu preferencím pacienta. Ve druhé linii se chemo‑free režimy stávají skutečnou páteří u nemocných bez podezření na transformaci. R² (a jeho výhledové rozšíření o anti‑CD19 protilátky, jako je tafasitamab) nabízí časově omezené, ambulantní a dobře zvládnutelné schéma, které oddaluje potřebu další chemoterapie. U rizikových fenotypů – zejména u POD24 – se ukazuje benefit časné eskalace k imunoterapeutickým strategiím, a to jak v podobě bispecifických protilátek (BsAb), tak buněčné terapie CAR‑T. Tyto modality dokážou u části pacientů navodit hluboké a dlouhodobé remise i po více liniích předchozí léčby. V třetí a dalších liniích dnes BsAb a CAR‑T představují rovnocenné pilíře s rozdílnou logistikou, toxicitou i dynamikou odpovědi. BsAb přinášejí okamžitou (off‑the‑shelf) dostupnost, ambulantní podání a často pevně vymezenou délku léčby; CAR‑T – jednorázová intervence – zase potenciál extrémně hluboké a trvalé remise. Různé cesty sekvenování (BsAb ® CAR‑T či CAR‑T ® bsAb) lze volit pragmaticky s cílem maximalizovat šanci na dlouhodobou kontrolu při co nejnižší kumulativní toxicitě. Koncept „functional cure“ – dlouhodobé udržení nemoci pod klinickým prahem bez kontinuální terapie – se z teoretické ambice posouvá k dosažitelnému cíli u vybraných podskupin [33]. Důležitá je však individualizace: pravděpodobnost funkčního vyléčení závisí na biologii nádoru (např. přítomnosti POD24 či transformace), na správném načasování a sekvenci modalit a na proaktivním managementu pozdních komplikací (infekce, hypogamaglobulinémie, prolongované cytopenie, kardiotoxicita aj.). K dosažení tohoto cíle je v budoucnu nezbytné integrovat do rozhodování vedle klinických skóre (FLIPI/FLIPI2) také genomické a epigenetické informace a dynamické ukazatele odpovědi (PET‑založené metriky, MRD), které pomohou přesněji identifikovat nemocné vhodné pro intenzivní strategie (např. CAR‑T) oproti těm, u nichž postačí méně zatěžující, případně chemo‑free režimy.
Napříč liniemi má pak zásadní význam precizní podpůrná péče: prevence a včasný management infekcí (vč. očkovacích strategií), sledování a případná substituce imunoglobulinů po anti‑CD20, BsAb a CAR‑T, redukce kardiovaskulárního a tromboembolického rizika a péče o kvalitu života. U vysoce rizikových pacientů (POD24, transformace) má být standardem centralizace do specializovaných center a aktivní referování do klinických studií. Celkově se péče o FL překlápí do modelu, v němž je prvořadá udržitelnost dlouhodobé kontroly nemoci při zachování kvality života. Chemo‑free terapie, bsAb a CAR‑T mění léčebné paradigma a otevírají – přes specifický a odlišný profil toxicity ve srovnání s chemoterapií – realistickou cestu k funkčnímu vyléčení pro stále větší část našich pacientů. Přesné a včasné stanovení hloubky léčebné odpovědi pomocí kombinace PET/CT a ctDNA se bude stávat klíčovým nástrojem umožňujícím identifikovat pacienty vhodné pro deeskalaci, či naopak pro eskalaci léčby, a tím optimalizovat přístup v rámci personalizované medicíny [33].
Zdroje
1. Mir F, Mattiello F, Grigg A, et al. Follicular lymphoma evaluation: real‑world management and outcomes after therapy. Am J Hematol. 2020; 95 : 1503–1510.
2. Casulo C, Sehn LH, et al. Treatment of relapsed and refractory follicular lymphoma: which treatment for which patient for which line of therapy? Blood. 2025; 146 (15): 1782–1791.
3. Casulo C, Nowakowski GS, et al. The POD24 challenge: where do we go next? Hematology Am Soc Hematol Educ Program. 2024; 2024 : 301–309.
4. Jacobsen E. Follicular lymphoma: 2023 update on diagnosis and management. Am J Hematol. 2022; 97 : 1638–1651.
5. Federico M, Caballero Barrigón MD, Marcheselli L, et al. Rituximab and the risk of transformation of follicular lymphoma: a retrospective pooled analysis. Lancet Haematol. 2018; 5 (8): e359–e367. doi: 10.1016/S2352-3026 (18) 30090-5.
6. Luminari S, Barbieri E, Nizzoli ME. Towards a chemo‑free approach for follicular lymphoma. Br J Haematol. 2025; 207 (5): 1755–1764.
7. Ardeshna KM, Smith P, Norton A, et al. Rituximab versus a watch‑and‑wait approach in patients with advanced‑stage, asymptomatic, non‑bulky follicular lymphoma. Lancet Oncol 2014; 15 : 424–435.
8. Kahl BS, Williams ME, Hong F, et al. Long‑term follow‑up of the RESORT study (E4402): a randomized phase III comparison of two different rituximab dosing strategies for low‑tumor burden follicular lymphoma. J Clin Oncol. 2024; 42 (7): 774–778.
9. Brady JL, Binkley MS, Hajj C, et al. Definitive radiotherapy for localized follicular lymphoma staged by FDG PET/CT. Blood. 2019; 133 : 237–245.
10. Rummel MJ, Niederle N, Maschmeyer G, et al. Bendamustine plus rituximab versus CHOP plus rituximab as first-line treatment for indolent and mantle-cell lymphomas (StiL). Lancet. 2013; 381 : 1203–1210.
11. Marcus R, Davies A, Ando K, et al. Obinutuzumab‑based immunochemotherapy for previously untreated follicular lymphoma (GALLIUM). N Engl J Med. 2017; 377 : 1331–1344.
12. Morschhauser F, Fowler NH, Feugier P, et al. Rituximab plus lenalidomide in advanced untreated follicular lymphoma (RELEVANCE). N Engl J Med. 2018; 379 : 846–858.
13. Bachy E, Seymour JF, Feugier P, et al. Sustained progression‑free survival benefit of rituximab maintenance in patients with follicular lymphoma: long‑term results of the PRIMA study. J Clin Oncol. 2019; 37 (31): 2815–2824.
14. Rodgers TD, Casulo C, Boissard F, Launonen A, Parreira J, Cartron G. Early relapse in first-line follicular lymphoma: a review of the clinical implications and available mitigation and management strategies. Oncol Ther. 2021; 9 (2): 329–346. doi: 10.1007/s40487-021-00161-5.
15. Belada D, Trněný M, et al. Diagnostické a léčebné postupy u nemocných s maligními lymfomy – XV. vydání. Kooperativní lymfomová skupina; Hradec Králové, HK Credit, duben 2025.
16. Sehn LH, Luminari S, Scholz CW, et al. Tafasitamab plus lenalidomide and rituximab for relapsed or refractory follicular lymphoma: results from a phase 3 study (inMIND). Blood. 2024; 144 (Suppl 2): LBA‐1. doi: 10.1182/blood-2024-212970.
17. Poh Ch, Hernandez-Ilizaliturri F, Trneny M, et al. Phase 3 study (inMIND) of tafasitamab plus lenalidomide and rituximab for relapsed or refractory follicular lymphoma: Clinical characteristics and outcomes by age. Blood. 2025; 146 (Suppl 1): 3582. doi: 10.1182/blood-2025-3582.
18. Leonard JP, Trneny M, Izutsu K, et al. Lenalidomide plus rituximab in relapsed or refractory indolent lymphoma (AUGMENT). J Clin Oncol. 2019; 37 : 1188–1199.
19. Jacobson CA, Chavez JC, Sehgal AR, et al. Axicabtagene ciloleucel in relapsed/refractory indolent NHL (ZUMA‑5). Lancet Oncol. 2022; 23 : 91–103.
20. Dreyling M, Fowler NH, Dickinson M, et al. Durable responses after tisagenlecleucel in relapsed/refractory follicular lymphoma (ELARA) – final analysis. Blood. 2024; 143 : 1713–1725.
21. Morschhauser F, Tilly H, Dickinson M, et al. Lisocabtagene maraleucel in follicular lymphoma: the phase 2 TRANSCEND FL study. Nat Med. 2024; 30 : 1146–1157.
22. Sehn LH, Bartlett NL, Matasar MJ, et al. Long‑term 3‑year follow‑up of mosunetuzumab in relapsed or refractory follicular lymphoma after ≥2 prior therapies. Blood. 2025; 145 (7): 708–719.
23. Linton KM, Vitolo U, Jurczak W, et al. Epcoritamab monotherapy in patients with relapsed or refractory follicular lymphoma (EPCORE NHL-1): a phase 2 cohort of a single-arm, multicentre study. Lancet Haematol. 2024; 11: e593–e605.
24. Cheah CY, Bartlett NL, Assouline S, et al. Mosunetuzumab retreatment is effective and well-tolerated in patients with relapsed or refractory B-cell non-Hodgkin lymphoma. HemaSphere. 2022; 6 (Suppl 3): P1124.
25. Zinzani PL, Morschhauser F, Tilly H, et al. Zanubrutinib plus obinutuzumab versus obinutuzumab alone in relapsed/refractory FL (ROSEWOOD). J Clin Oncol. 2023; 41 : 5107–5117.
26. Morschhauser F, Tilly H, Chaidos A, et al. Tazemetostat for patients with relapsed or refractory follicular lymphoma: an open-label, single-arm, multicentre, phase 2 trial. Lancet Oncol. 2020; 21 (11): 1433–1442.
27. Maher N, Maiellaro F, Ghanej J, Rasi S, Moia R, Gaidano G. Unraveling the epigenetic landscape of mature B cell neoplasia: mechanisms, biomarkers, and therapeutic opportunities. Int J Mol Sci. 2025; 26 (17): 8132. doi: 10.3390/ijms26178132.
28. Luminari S, Manni M, Galimberti S, et al. Response-adapted postinduction strategy in patients with advanced-stage follicular lymphoma: the FOLL12 study. J Clin Oncol. 2022; 40 (7): 729–739.
29. Arnason JE, Matasar MJ, Luminari S, et al. Early clearance of circulating tumor DNA and association with odronextamab response in relapsed/refractory FL and DLBCL. Blood Adv. 2025; 9 (23): 6130–6140.
30. Jain N, Sohani AR, Hill BT, et al. The future of follicular lymphoma management. Blood. 2025; 146 : 1792–1803.
31. Guerra L, Chauvie S, Fallanca F, et al. End‑of‑induction [18F]FDG‑PET/CT Deauville scoring in follicular lymphoma. Eur J Nucl Med Mol Imaging. 2024; 51 : 3311–3321.
32. Durmo R, Chauvie S, Fallanca F, et al. Prognostic role of interim PET in follicular lymphoma: a post hoc study of FOLL12 trial by Fondazione Italiana Linfomi. Blood Adv. 2025; 9 (12): 2927–2934.
33. Trotman J, Falconer J. In pursuit of a functional cure for follicular lymphoma. Hematology Am Soc Hematol Educ Program. 2024; 2024 (1): 293–300. doi: 10.1182/hematology.2024000654.
PODÍL AUTORŮ NA PŘÍPRAVĚ RUKOPISU
VP – rešerše a napsání rukopisu; KS – oponentura a revize textu
PROHLÁŠENÍ O KONFLIKTU ZÁJMŮ
Autoři deklarují, že v souvislosti s iniciací a přípravou rukopisu nemají žádný konflikt zájmů.
DEKLARACE POUŽITÍ AI
AI byla využita při úpravě citací a editorských úpravách textu.
PODĚKOVÁNÍ
Tato práce byla realizována za podpory MZČR – DRO (FNOL, 00098892).
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2025 Číslo 4- Příznivý vliv Armolipidu Plus na hladinu cholesterolu a zánětlivé parametry u pacientů s chronickým subklinickým zánětem
- Když se ve střevech děje něco nepatřičného...
- Nový význam měření CRP u nemocných s pokročilým metastazujícím karcinomem ledviny
- Flukloxacilin – nově dostupná modalita protistafylokokové léčby
- Jaké místo má denosumab v celoživotní léčbě osteoporózy?
-
Všechny články tohoto čísla
- Cílená a buněčná terapie v léčbě lymfomů – nová éra napříč diagnózami
- Generační změna terapie klasického Hodgkinova lymfomu
- Léčba nemocných s relabujícím nebo refrakterním difuzním velkobuněčným B-lymfomem v podmínkách České republiky v roce 2025
- Léčba lymfomů CAR-T lymfocyty
- Moderní terapeutické postupy v léčbě relabovaného a refrakterního lymfomu marginální zóny
- Folikulární lymfom – proměna léčebného paradigmatu směrem k chemo-free přístupům
- Léčba relabovaného/ refrakterního difuzního velkobuněčného B lymfomu v perspektivě dat z reálného světa
- Časný izolovaný relaps lymfomu z buněk pláště v centrální nervové soustavě úspěšně léčen pomocí ibrutinibu a T-lymfocytů s chimerickým antigenním receptorem
- Doporučení pro diagnostiku a léčbu nežádoucích účinků po terapii CD19 CAR-T lymfocyty u dospělých pacientů s lymfomy a akutní lymfoblastickou leukémií – konsenzus expertů certifikovaných center v ČR a SR pro rok 2025
- European Congress on Thrombosis and Haemostasis 2025 – využitá příležitost
- Komentář k článku Antitrombotické zajištění žen v průběhu těhotenství, kolem porodu a v šestinedělí
- Komentář autorů k reakci na článek Antitrombotické zajištění žen v průběhu těhotenství, kolem porodu a v šestinedělí
- Erratum
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Doporučení pro diagnostiku a léčbu nežádoucích účinků po terapii CD19 CAR-T lymfocyty u dospělých pacientů s lymfomy a akutní lymfoblastickou leukémií – konsenzus expertů certifikovaných center v ČR a SR pro rok 2025
- Léčba lymfomů CAR-T lymfocyty
- Generační změna terapie klasického Hodgkinova lymfomu
- Léčba nemocných s relabujícím nebo refrakterním difuzním velkobuněčným B-lymfomem v podmínkách České republiky v roce 2025
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



