-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
A byla tam trombotická mikroangiopatie?
Was there a thrombotic microangiopathy?
Thrombotic microangiopathies represent a heterogeneous group of diseases of various aetiology, whose common feature is damage to the endothelium of small blood vessels. Typical laboratory findings include thrombocytopenia and microangiopathic haemolytic anaemia, along with signs of organ damage (most commonly affecting the kidneys). In the differential diagnosis, it is necessary to differentiate, among other conditions, autoimmune diseases with multi-organ failure. This case report presents a case of the young woman who developed multi-organ failure in the early postpartum period. For this patient, it was the first manifestation of systemic lupus erythematosus. Despite prompt diagnosis and treatment, the course of hospitalization was complicated – both due to the underlying disease and due to severe infections, that required adjustments to her immunosuppressive therapy. The patient was discharged to outpatient care after nearly four months of intensive treatment, and her condition continues to improve.
Keywords:
Systemic lupus erythematosus – thrombotic microangiopathies – multi-organ failure
Autoři: Z. Stašková 1,2; Š. Ožanová 1,2; K. Balošáková 1,2; J. Václavík 1,2
Působiště autorů: Interní a kardiologická klinika FN Ostrava 1; Katedra interních oborů, LF OU, Ostrava 2
Vyšlo v časopise: Transfuze Hematol. dnes,31, 2025, No. 2, p. 103-107.
Kategorie: Kazuistiky
doi: https://doi.org/10.48095/cctahd2025prolekare.cz10Souhrn
Trombotické mikroangiopatie (TMA) představují heterogenní skupinu onemocnění různé etiologie, jejichž společným rysem je poškození endotelu drobných cév. Typickým nálezem v laboratorních odběrech jsou trombocytopenie a mikroangiopatická hemolytická anémie spolu se známkami orgánového poškození (nejčastěji ledvin). V diferenciální diagnostice je nutno odlišit mimo jiné autoimunitní onemocnění s multiorgánovým selháním. Kazuistika prezentuje případ mladé ženy, u které došlo k rozvoji multiorgánového selhání v časném postpartálním období. U pacientky se jednalo o první manifestaci systémového lupus erythematodes. I přes rychlou diagnostiku a léčbu byl průběh hospitalizace komplikovaný, a to pro základní onemocnění a dále pro závažné infekce s nutností úpravy imunosupresivní terapie. Pacientka byla propuštěna do ambulantní péče po téměř 4 měsících intenzivní péče, její stav se nadále zlepšuje.
Klíčová slova:
multiorgánové selhání – trombotické mikroangiopatie – systémový lupus erythematodes
ÚVOD
Trombotické mikroangiopatie (TMA) představují závažný a potenciálně život ohrožující stav. Porod a časné poporodní období jsou známé jako rizikové pro jejich rozvoj [1]. Laboratorně se projevují zejména triádou hemolytická anémie, trombocytopenie a porucha orgánových funkcí [2]. Rychlá diagnostika a včasná léčba jsou základním předpokladem k zvládnutí kritického stavu pacientů. V rámci diferenciální diagnostiky TMA je nutné vyloučit také autoimunitní onemocnění. V naší kazuistice prezentujeme případ pacientky s rozvojem multiorgánového selhání při první manifestaci systémového lupus erythematodes (SLE) v postpartálním období.
POPIS PŘÍPADU
Prezentujeme případ 31leté normostenické pacientky, do té doby s nevýznamnou osobní i farmakologickou anamnézou (pouze užívání železa pro sideropenii). Gynekologická anamnéza byla bez pozoruhodností, spontánní či indukované potraty nebyly zaznamenány.
Pacientka rodila koncem srpna 2023. Porod byl indukovaný, komplikován rozvojem vaginálního hematomu. Hematom v úvodu řešen konzervativně, pacientka propuštěna po porodu domů. Avšak v odstupu několika dní byla pacientka pro febrilii od 3. 9. 2023 hospitalizována na spádovém gynekologickém oddělení. Bylo rozhodnuto o chirurgické revizi hematomu pro podezření na jeho infekci. V úvodu byl stav hodnocen jako sepse a byla nasazena antibiotická terapie (ATB) dle výsledků kultivačního vyšetření moče (Pseudomonas aeruginosa). Po operaci ale docházelo k dalšímu zhoršování stavu, progredovala dušnost a laboratorně došlo k poklesu hemoglobinu i trombocytů. Pacientka byla přeložena k další péči na anesteziologicko-resuscitační oddělení regionální nemocnice. Echokardiografické vyšetření prokázalo sníženou ejekční frakci levé komory (EF LK) 35–40 %, v moči byla přítomna až nefrotická proteinurie. Na základě těchto závažných nálezů byla pacientka po konzultaci přeložena na Kliniku anesteziologie, resuscitace a intenzivní medicíny (KARIM) Fakultní nemocnice Ostrava (FNO).
Obr. 1. MR mozku, provedeno 13. 9. 2023 – nález charakteru vaskulitidy při SLE s mnohočetnými ložisky edému převážně kortikoiuxtakortikálně F-P bilat., T-O vpravo, O vlevo, ve spleniu corp. callosi vpravo a drobně v zadní jámě bilat. (Publikováno s laskavým svolením vedení Ústavu radiodiagnostického FNO). 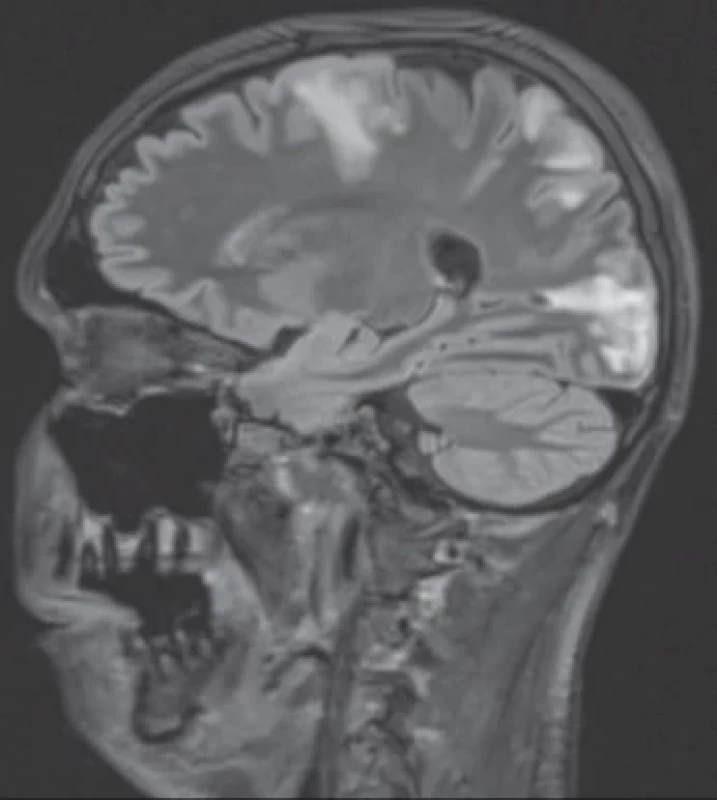
Při překladu dne 9. 9. 2023 byla pacientka oběhově stabilní, ventilačně jí k uspokojivé oxygenaci postačovala nízkoprůtoková oxygenoterapie. Jevila známky retence tekutin v extravazálním prostoru s otoky dolních končetin, městnáním v malém oběhu a pleurálními výpotky. V laboratorním nálezu při překladu dominovala pancytopenie: normocytární anémie s hemoglobinem 98 g/l, trombocytopenie 58×109/l a leukopenie 2×109/l s absolutním počtem neutrofilů (APN) 1,52×109/l. Z biochemických nálezů: sérová hladina albuminu 20 g/l, kreatinin 92 μmol/l s odhadovanou glomerulární filtrací 1,2 ml/s, C-reaktivní protein i prokalcitonin v normě, základní jaterní testy bez pozoruhodnosti. V moči bílkovina 3+ a krev 3+.
V den přijetí do FNO bylo doplněno hematologické konzilium, stav uzavřen jako postpartální multiorgánové selhání. Pro nález exantému v dekoltu v rámci diferenciální diagnostiky pomýšleno i na první ataku peripartálního vzplanutí systémového lupusu. Hematologem indikována komplexní laboratorní analýza a pro riziko z prodlení zahájena výměnná plazmaferéza (TPEX), menší pulzy glukokortikoidů spolu s paralelní ATB terapií.
V průběhu následujících dnů byly postupně získány komplexní výsledky laboratorní analýzy. Při normální hladině metaloproteinázy ADAMTS13 byla vyloučena trombotická trombocytopenická purpura (TTP). Z ukazatelů hemolýzy byla v úvodu normální hladina schistocytů, hemopexinu i haptoglobinu, LDH byla diskrétně elevována na 5,2 μkat/l. Významným nálezem byla vysoká pozitivita antinukleárních protilátek (ANA) 1 : 10 000. V typizaci protilátek dominovala pozitivita anti-dsDNA a anti-nukleozomů – protilátek typických pro SLE spolu se sníženou hladinou složek komplementu C3 a C4. Dále nalezeny protilátky vázané na erytrocyty a trombocyty metodou přímého antiglobulinového testu a tzv. monoclonal antibody-specific immobilization of platelet antigen (MAIPA). Stran vylučování antifosfolipidového syndromu stojí za zmínku negativní protilátky proti b2-glykoproteinu ve třídě IgG i IgM a jenom hraniční pozitivita protilátek proti kardiolipinu ve třídě IgG. Lupus antikoagulans vyšetřen nebyl, aPTT bylo v normě.
V mezidobí se klinický stav pacientky zhoršil, progredovala kvalitativní porucha vědomí a respirační selhání. Byla nutná punkce i drenáž pleurálních výpotků a pacientka byla napojena na umělou plicní ventilaci (UPV). S výsledky imunologie byl konzultován revmatolog, který stav uzavírá jako SLE a indikuje vysokodávkované pulzy glukokortikoidů (methylprednisolon-sukcinát 1g intravenózně 3 dny po sobě), hydroxychlorochin, intravenózní imunoglobuliny (IVIG) v dávce 0,4 g/kg 5 dní po sobě a podání prvního pulzu cyklofosfamidu (v dávce 800 mg).
Paralelně bylo došetřováno orgánové postižení při SLE. Na magnetické rezonanci (MR) mozku byl popsán obraz charakteru vaskulitidy při SLE s mnohočetnými ložisky edému bilaterálně s dominancí v okcipitální a frontoparietální oblasti (obr. 1). Nález tedy vykazoval spíše charakteristiku PRES (syndrom reverzibilní encefalopatie v zadní cirkulaci), která se ještě zvýraznila při kontrolním vyšetření po týdnu. Tento nález klinicky koreloval s obtížně léčitelnou hypertenzí. Pro kritický stav pacientky bylo upuštěno od lumbální punkce a kontraindikována biopsie ledvin. Na výpočetní tomografii (CT) plic byla popsána oboustranná pneumonie, ale s ohledem na základní diagnózu a negativní zánětlivé parametry byl nález na plicích uzavřen jako pneumonitida, jakožto další orgánová manifestace SLE (obr. 2). Dle kontrolního echokardiografického došlo ke zlepšení EF LK na 55–60 %, perikardiální výpotek nebyl významný.
Pacientku se však i přes intenzifikovanou terapii základního onemocnění nedařilo odpojovat od UPV. Stav zkomplikovala nekróza trachey v místě tracheostomie s opakovaným zakrvácením do plic s desaturací. Krvácení a odpojování od UPV bylo spojeno s výraznou sympatikotonií, extrémními hypertenzními špičkami. Pro zvládnutí epizod hypertenze bylo nutné k sedaci přidat kombinaci sedmi hypotenziv. V krevním obrazu se objevují schistocyty a stoupá i hladina bilirubinu, i když nepřekračuje hranice normy, ostatní markery hemolýzy zůstávají v normě (tab. 1), trvá pancytopenie. Po 14 dnech od prvního byl podán druhý pulz cyklofosfamidu ve stejné dávce a stav pacientky se začal pozvolna zlepšovat.
Po téměř měsíc trvající hospitalizaci došlo k rozvoji infekčních komplikací. Pacientka se ventilačně opět zhoršila, spolu s elevací zánětlivých parametrů a RTG nálezem byla potvrzena bilaterální pneumonie. Dominantním etiologickým agens byl cytomegalovirus (CMV), vedle kterého byly verifikovány i další bakteriální agens. Progredovala pancytopenie, která si vyžádala podání četných erytrocytárních i trombocytárních koncentrátů. Tato neutěšená situace trvala prakticky další měsíc, než se pacientku podařilo přeléčit ATB a na pátý pokus odpojit od UPV. V té době byly v rámci imunosuprese podávány pouze glukokortikoidy, hydroxychlorochin a IVIG jako imunomodulans v infekčním terénu. Další pulz cyklofosfamidu nebyl podán, po odpojení pacientky z UPV byl do léčby přidán mykofenolát mofetil.
Obr. 2. CT hrudníku, provedeno 12. 9. 2023 – pneumonie bilaterálně, v horním laloku vpravo spíše charakteru pozánětlivých reziduálních změn. (Publikováno s laskavým svolením vedení Ústavu radiodiagnostického FNO). 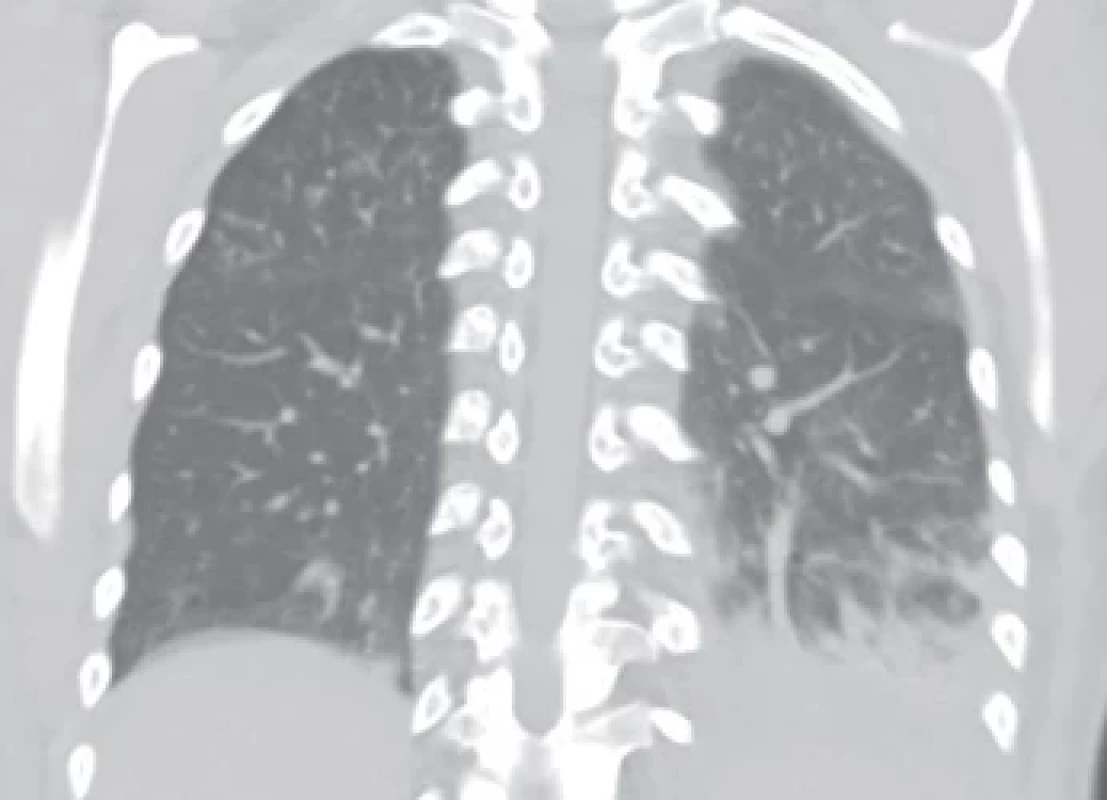
V polovině listopadu byla pacientka přeložena ve stabilizovaném stavu a spontánně ventilující na metabolickou jednotku intenzivní péče (JIP). Zde bylo v úvodu pokračováno v komplexní terapii, rehabilitaci. Vedlejším nálezem k řešení zůstala iatrogenní arterio-venozní fistula v pravém třísle po předchozích punkcích centrální žily. Pro vysoké průtoky zkratem bylo indikováno operační řešení fistuly, operace v regionální anestezii proběhla nekomplikovaně, avšak v časném pooperačním období došlo k zakrvácení do mozkových plen a k fulminantní recidivě nozokomiální pneumonie. Ta si v úvodu pro hypoxickou srdeční zástavu vyžádala i krátkou kardiopulmonální resuscitaci a pacientka byla na UPV opět přeložena na KARIM. Tentokrát se zánětlivou komplikaci vč. odpojení pacientky od UPV podařilo zvládnout v průběhu týdne a následně byla pacientka přeložena ve stabilizovaném stavu na JIP Interní kliniky.
Následující průběh hospitalizace byl nekomplikovaný. Probíhala intenzivní rehabilitace, podpůrná terapie vč. nastavení pacientky na perorální léčbu. Pro zhoršení EF LK na 30 % byla zahájena kombinovaná farmakoterapie srdečního selhání. Etiologicky mohla být příčinou poklesu EF LK proběhlá sepse, resuscitace, základní onemocnění či jejich kombinace. Na zavedené terapii se stav pacientky zlepšil a koncem prosince 2023 byla po téměř 4 měsících intenzivní léčby dimitována do domácího ošetřování.
Tab. 1. Vývoj parametrů hemolýzy. Tučně zvýrazněny patologicky zvýšené hodnoty sledovaných proměnných. 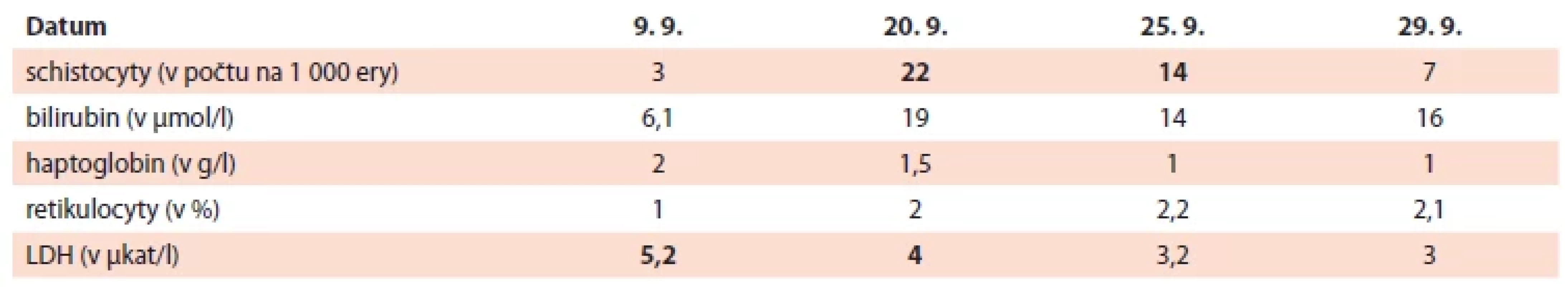
Graf 1. Vývoj parametrů hemolýzy. 
DISKUZE
Systémový lupus erythematodes je autoimunitní zánětlivé onemocnění postihující zejména ženy v reprodukčním věku. Za zvýšený výskyt tohoto onemocnění u žen mohou být zodpovědné pohlavní hormony a X chromozom, neboť jsou spojovány s poruchami regulace imunitního systému [3]. Frekvence vzplanutí lupusu v graviditě je zaznamenána v rozmezí 7–33 % u žen, které byly v remisi alespoň 6 měsíců před početím, a u 61–67 % pacientek s aktivním SLE na počátku těhotenství [4].
Onemocnění je charakterizováno hyperreaktivitou B-lymfocytů a nadprodukcí orgánově nespecifických autoprotilátek, z nichž mnohé se podílejí na tvorbě imunokomplexů. Jejich tkáňová depozita pak vedou k zánětlivému orgánovému postižení, a klinický obraz choroby je tak velmi pestrý. Hematologické abnormality v rámci SLE jsou časté. Anémie postihuje v průběhu choroby většinu nemocných; přispívá k ní několik mechanizmů vč. zánětu, hemolýzy, nedostatku či ztráty železa, postižení ledvin, infekce či aplázie [5]. Trombotické mikroangiopatie jsou typické tvorbou hyalinních mikrotrombů v cirkulaci (dominantně tvořeny aglutinovanými trombocyty) podél arteriol a kapilár [6]. Pojem trombotická mikroangiopatická hemolytická anémie (MAHA) popisuje přítomnost hemolytické anémie spojené s fragmentací erytrocytů v kontextu trombotické mikroangiopatie. U pacientů s SLE může být TMA asociovaná s TTP, antifosfolipidovým syndromem, lokalizovanou mikroangiopatii či maligní hypertenzí [7,8].
V naší kazuistice je možné s ohledem na vývoj schistocytů a dalších parametrů hemolýzy uvažovat právě o maligní hypertenzi jako možném spouštěči TMA (tab. 1). Kombinovaná antihypertenzní terapie spolu s léčbou základního onemocnění vedla k úpravě hemolýzy. Na etiologii cytopenie se mohly dále podílet i imunitní mechanizmy (pozitivní protilátky proti erytrocytům i trombocytům), posthemoragická fáze (významné vaginální krvácení po porodu), popisované infekční komplikace či renální poškození. Určení dominantní příčiny je v tomto komplikovaném případu svízelné.
Doporučenou terapií SLE se závažným orgánovým postižením nebo život ohrožujícím průběhem onemocnění je krom standardní terapie hydroxychlorochinem podávání vysokých dávek glukokortikoidů a cyklofosfamidu (CYC). Vzhledem ke své gonadotoxicitě je vysokodávkovaný intravenózní CYC vyhrazen právě pro těžké formy lupusu, kde může být použit pro svou vysokou účinnost. Rituximab se v léčbě SLE používá off-label a doporučuje se v případech, kdy selhala jiná terapie, s výjimkou některých specifických situací. Pacientům, kteří nereagují na žádnou z výše uvedených terapií, mohou být nabídnuty další možnosti, jako jsou plazmaferéza, transplantace hematopoetických kmenových buněk nebo experimentální terapie. V roce 2022 byla publikována kazuistika použití CAR T-buněk u pěti pacientů s těžkým refrakterním SLE, která přinesla povzbudivé výsledky.
Léčba trombocytopenie u SLE zahrnuje podání glukokortikoidů – pulzní podávání intravenózního methylprednisolonu, následované prednisonem v dávce 0,5–0,7 mg/kg/den, s postupným snižováním dávky. Tato terapie může být podávána spolu s IVIG nebo bez nich [9]. Je tedy možné konstatovat, že terapie naší pacientky byla vedena ve shodě s doporučením EULAR (Evropská aliance revmatologických asociací) z roku 2023.
ZÁVĚR
Cílem kazuistiky bylo poukázat na multifaktoriální etiologii cytopenie u pacientů se SLE a zároveň připomenout zamyšlení nad možnou autoimunitní etiologií cytopenie a orgánového postižení v období gravidity nebo postpartálně. V klinické praxi se často setkáváme s pacienty, jejichž klinické projevy a laboratorní nálezy nelze zařadit do jednoznačných diagnostických entit a jejich stav se vyvíjí v čase. V tomto kontextu musíme opakovaně revidovat naše závěry a upravit terapii s ohledem na komplikující okolnosti či nežádoucí účinky léčby.
Naše pacientka je aktuálně zcela samostatná a plnohodnotně se vrátila do běžného života. Je v dispenzární péči revmatologické a kardiologické ambulance FNO. Základní onemocnění je v současné době pod kontrolou a její kardiální, neurologické i renální postižení se upravilo ad integrum.
Zdroje
1. George JN, Nester CM, McIntosh JJ. Syndromes of thrombotic microangiopathy associated with pregnancy. Hematology Am Soc Hematol Educ Program. 2015; 2015 : 644–648.
2. Seeman T, Podracká Ľ, Štolbová Š, et al. Trombotické mikroangiopatie – hemolyticko-uremické syndromy a trombotická trombocytopenická purpura. Čes-slov Pediat. 2017; 72 (2): 99–108.
3. Dao KH, Bermas BL. Systemic lupus erythematosus management in pregnancy. Int J Womens Health. 2022; 14 : 199–211. doi: 10.2147/IJWH.S282604.
4. Zamani B, Shayestehpour M, Esfahanian F, et al. The study of factors associated with pregnancy outcomes in patients with systemic lupus erythematosus. BMC Res Notes. 2020; 13 : 185. doi: 10.1186/s13104-020-05039-9.
5. Horák P, Tichý T, Systémové onemocnění pojiva. In: Pavelka K, Vencovský J, Horák P, et al. Revmatologie, 2. aktualizované a rozšířené vydání, Maxdorf, 2018; 433–461.
6. Shenkman B, Einav Y. Thrombotic thrombocytopenic purpura and other thrombotic microangiopathic hemolytic anemias: diag - nosis and classification. Autoimmun Rev. 2014; 13 : 584–586.
7. Shah AA, Higgins JP, Chakravarty EF. Thrombotic microangiopathic hemolytic anemia in a patient with SLE: diagnostic difficulties. Nat Clin Pract Rheumatol. 2007; 3 : 357–362.
8. Crawley JTB, Scully MA. Thrombotic thrombocytopenic purpura: basic pathophysiology and therapeutic strategies. Hematology Am Soc Hematol Educ Program. 2013; 2013 : 292–299.
9. Fanouriakis A, Kostopoulou M, Andersen J, et al. EULAR recommendations for the management of systemic lupus erythematosus: 2023 update. Ann Rheum Dis. 2024; 83 : 15–29.
Podíl autorů na přípravě rukopisu
ZS – napsání rukopisu, léčba nemocné
KB – léčba nemocné
ŠO – léčba nemocné, kontrola, revize rukopisu
JV – kontrola, revize rukopisu
Konflikt zájmů
Autoři práce prohlašují, že v souvislosti s tématem, vznikem a publikací tohoto článku nejsou ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Autor prohlašuje, že v souvislosti se vznikem a tématem článku nebyl v uplynulých 24 měsících smluvně vázán se žádnou farmaceutickou společností ani neobdržel finanční podporu pro provedení práce a publikaci.
Do redakce doručeno dne: 27. 3. 2025.
Přijato po recenzi dne: 21. 4. 2025.
MUDr. Stašková Zuzana
Interní a kardiologická klinika
FN Ostrava
17. listopadu 1790/5
708 52 Ostrava-Poruba
e-mail: zuzana.staskova@fno.cz
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2025 Číslo 2- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- A byla tam trombotická mikroangiopatie?
- Úspěšná léčba myelodysplastického syndromu se zvýšeným počtem blastů (MDS-IB2) a chronické lymfocytární leukemie venetoklaxem
- Diagnostika a léčba peripartálního krvácení, konsenzus mezioborové pracovní skupiny modifikovanou metodou ACCORD
- Interdisciplinární doporučení pro testování trombofilie
- MUDr. Věra Vozobulová slaví 70 let
- Aktualita z Olomouckých hematologických dnů. Liso-cel jako nová CAR-T terapie v léčbě lymfomů v ČR
- Aktualita z Olomouckých hematologických dnů. Role avapritinibu v léčbě pokročilé systémové mastocytózy
- Myelomem indukované kardiovaskulární poruchy
- Automatizovaná digitální cytomorfologie zvyšuje spolehlivost diagnostiky kostní dřeně
- Výsledky 1. linie léčby non-Hodgkinových a Hodgkinových lymfomů v reálné praxi – analýza pacientů léčených na Klinice hematoonkologie Fakultní nemocnice Ostrava v období od 2013 do 2022
- Trendy v alogenních transplantacích krvetvorných buněk – analýza činnosti transplantačního centra Fakultní nemocnice Plzeň v období 2001– 2021
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Interdisciplinární doporučení pro testování trombofilie
- Diagnostika a léčba peripartálního krvácení, konsenzus mezioborové pracovní skupiny modifikovanou metodou ACCORD
- Automatizovaná digitální cytomorfologie zvyšuje spolehlivost diagnostiky kostní dřeně
- Myelomem indukované kardiovaskulární poruchy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



