-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Trendy v alogenních transplantacích krvetvorných buněk – analýza činnosti transplantačního centra Fakultní nemocnice Plzeň v období 2001– 2021
Trends in allogeneic haematopoietic cell transplantation – analysis of the activity of the transplant centre at the University Hospital Plzeň in the period 2001 – 2021
Allogeneic haematopoietic cell transplantation has evolved both in terms of indications and procedural execution. We retrospectively evaluated this development in 855 patients who underwent consecutive transplantation between 2001 and 2021 by comparing three seven-year time periods: 2001–2007 (N = 257, period/cohort A), 2008–2014 (N = 304, period/cohort B), and 2015–2021 (N = 294, period/cohort C). Over the observed periods, there was a significant increase in the median age of patients – from 50 years (range 20–68) to 53 years (19–71) and then to 55 years (20–74); P < 0.0001. Similarly, the proportion of patients aged ≥ 70 years increased from 0 in cohort A to 23 (8%) in cohort C; P < 0.0001. This reflects a decline in the use of myeloablative conditioning regimens (43% in A compared to 24%/28% in B/C; P < 0.0001). There were significant changes in donor types, with an increase in haploidentical donors in period C: 27% compared to 1%/0% in B/A (P < 0.0001). At the same time, the proportion of matched sibling donors declined (from 41% to 26%, and then 9%; P < 0.0001), while the proportion of unrelated donors remained stable (60% vs. 73% vs. 64%). The use of bone marrow as a source of haematopoietic cells increased from 11% to 20% in cohort B (P = 0.0049) and then remained stable (18%; P = 0.943). Calcineurin inhibitor/metotrexate was the standard GVHD prophylaxis for all transplant types, except for haploidentical transplants, where post-transplant cyclophosphamide was exclusively used. The use of anti-thymocyte globulin increased significantly (from 22% to a recent 55%; P < 0.0001). Throughout all periods, myeloid malignancies (AML/MDS/MPN) remained the primary indication for transplantation, with their proportion steadily increasing (39% in A vs. 62% in C; P < 0.0001). In contrast, CML and CLL showed a significant decline (11%, 4%, and 1%; P < 0.0001, respectively 14%, 13%, and 3%; P < 0.0001). The proportions of other indications – ALL, NHL, MM, HL, MPN – remained stable with no significant fluctuations (e. g., ALL 9%, 13%, and 9%; P = 0.1608). This analysis highlights the trend towards transplanting increasingly older patients and the predominance of unrelated and haploidentical transplantations. Myeloid malignancies remain the dominant indication for transplantation.
Keywords:
donor – allogeneic stem cell transplantation – conditioning regimen – GvHD prophylaxis – source of hematopoietic stem cell
Autoři: A. Turková; P. Jindra; M. Karas; D. Lysák; K. Steinerová; A. Jungová; M. Hrabětová; J. Šrámek; L. Mohammadová; T. Prochazka; T. Dekojová; V. Bergerová
Působiště autorů: Hematologicko-onkologické oddělení, FN Plzeň
Vyšlo v časopise: Transfuze Hematol. dnes,31, 2025, No. 2, p. 97-102.
Kategorie: Původní práce
doi: https://doi.org/10.48095/cctahd2025prolekare.cz13Souhrn
Alogenní transplantace krvetvorných buněk se vyvíjí jak stran indikací, tak vlastního provedení. Tento vývoj jsme retrospektivně hodnotili na 855 pacientech konsekutivně transplantovaných v letech 2001–2021, a to srovnáním 3 sedmiletých časových period: 2001–2007 (n = 257, období/kohorta A), 2008–2014 (n = 304, období/kohorta B) a 2015–2021 (n = 294, období/kohorta C). V průběhu sledovaných period došlo k významnému nárůstu mediánu věku pacientů – 50 let (rozmezí 20–68) vs. 53 let (19–71) vs. 55 let (20–74); p < 0,0001. Podobně se zvýšil podíl pacientů ≥ 70 let z 0 v A na 23 (8 %) v C; p < 0,0001. To reflektuje pokles používání myeloablativního režimu (43 % v A oproti 24 %/28 % v B/C; p < 0,0001). Zásadní byly změny v typu dárců, kdy zaznamenáváme nárůst haploidentických dárců v období C: 27 % oproti 1 %/0 % v B/A (p < 0,0001). Souběžně klesal podíl shodných sourozenců (41 % na 26 %, resp. 9 %; p < 0,0001), podíl nepříbuzných dárců zůstal stacionární (60 % vs. 73 % vs. 64 %). Kostní dřeň jako zdroj krvetvorných buněk stoupla z 11 % na 20 % v B (p = 0,0049), pak již stacionární (18 %; p = 0,943). Calcineurinový inhibitor / metotrexát jako profylaxe GVHD byla základem u všech typů transplantací s výjimkou haploidentických, kde se používal výhradně potransplantační cyklofosfamid. Významně vzrostlo použití antithymocytárního globulinu (z 22 % na recentních 55 %; p < 0,0001). Ve všech obdobích byly hlavní indikací myeloidní malignity (AML/MDS/MPN), jejichž podíl trvale rostl (39 % v A vs. 62 % v C; p < 0,0001). Naopak CML a CLL zaznamenaly významný pokles (11 %, 4 % a 1 %; p < 0,0001, respektive 14 %, 13 % a 3 %; p < 0,0001). Podíl ostatních indikací – ALL, NHL, MM, MH, MPN – zůstal stejný s nevýznamnými výkyvy (např. ALL 9 %, 13 % a 9 %; p = 0,1608). Analýza dokumentuje trend transplantovat stále starší pacienty a převahu nepříbuzenských či haploidentických transplantací. Dominantní indikací zůstávají myeloidní malignity.
Klíčová slova:
dárce – alogenní transplantace kostní dřeně – přípravný režim – GvHD profylaxe – zdroj krvetvorných buněk
ÚVOD
Alogenní transplantace krvetvorných buněk (aloHCT) je etablovanou léčbou řady maligních i nemaligních onemocnění jak hematologických, tak nehematologických [1,2]. Jedná se o komplexní proceduru, která prochází permanentním vývojem, pokud jde o jednotlivé indikace, výběr dárců či vlastní transplantační postupy. Pokroky v podpůrné léčbě, imunogenetice (přesnější HLA typizace) a etablování nemyeloablativních přípravných režimů rozšířily únosnost aloHCT i na starší pacienty [3]. Inovace v profylaxi nemoci štěpu proti hostiteli (GvHD), jmenovitě koncept potransplantačního cyklofosfamidu (PTCY), rozšířila potenciální dárce i na haploidentické příbuzné [4]. Souběžně s tím došlo k rozvoji registrů nepříbuzných dárců, což zvýšilo šance na nalezení shodného nepříbuzného dárce. Na druhou stranu vývoj nových léků s možností cílené léčby signifikantně mění léčebné algoritmy pro některé hematologické malignity, kdy aloHCT již není jediným kurativním postupem. V naší analýze hodnotíme odraz těchto změn v rutinní transplantační praxi Hematologicko-onkologického oddělení FN v Plzni v letech 2001–2021.
METODY
Jde o retrospektivní analýzu konsekutivně alogenně transplantovaných dospělých pacientů, kteří podstoupili 1. aloHCT na Hematologicko-onkologickém oddělení FN Plzeň. Zahrnuje období 01/01/2001–31/12/2021. Pro potřeby analýzy byli tito pacienti rozděleni do 3 period po 7 letech. Pro srovnání jednotlivých období byla použita jednoduchá deskriptivní statistika.
Vyhodnocení statisticky významných dat bylo realizována pomocí Chi-square testu, resp.
Fisher’s exact test, dále software GraphPad Prism.
VÝSLEDKY
Soubor obsahuje celkem 855 dospělých alogenně transplantovaných pacientů, které jsme pro potřeby analýzy rozdělili do 3 kohort na základě 7leté periody dle data transplantace (kohorta A transplantovaná v letech 2001–2007, kohorta B v letech 2008–2014 a kohorta C v letech 2015–2021). Detailní charakteristiky souboru i jednotlivých kohort jsou shrnuty v tab. 1.
Věk příjemců
V průběhu sledovaného období jsme zaznamenali signifikantní nárůst věku transplantovaných (tab. 1). Jestliže v kohortě A byl medián věku 50 let (rozmezí 20–68), pak v kohortě B 53 let (19–71) a v C 55 let (20–74) (p < 0,0001). Evidentní je nárůst pacientů starších 60 let, jejichž relativní podíl kontinuálně rostl ve všech obdobích: v periodě A 36 pacientů (14 %) vs. B se 73 pacienty (24 %; p = 0,0037) a C se 104 transplantovanými (35 %; p < 0,0001). Dále je signifikantní vzestup pacientů starších 70 let: zatímco v kohortě A nebyl žádný takový pacient, v následující byl 1 pacient (<1 %), v posledním období jsme zaznamenali již 23 (8 %) těchto pacientů (p < 0,0001). Stacionární jsou počty transplantovaných ve skupině 41–60 let, a naopak relativně klesají počty jedinců indikovaných k aloHCT v nejmladší skupině 18–40 let (p = 0,00007) (graf 1).
Dárci
Statisticky významné změny ve sledovaném období jsme pozorovali v podílu jednotlivých typů dárců (tab. 1). Ve všech periodách průběžně významně klesal podíl HLA-shodných sourozenců (A vs. B vs. C – 41 % vs. 26 % vs. 9 %; p < 0,0001). Souběžně pozorovaným opačným trendem byl kontinuální růst podílu shodných nepříbuzných dárců (matched unrelated donor – MUD) z 33 % v prvním období na 49 % v posledním období (p = 0,0009). V druhém hodnoceném období (perioda B) byly poprvé provedeny transplantace s haploidentickým dárcem, které významně vzrostly v posledním období (1 % v periodě B oproti 27 % v periodě C; p < 0,0001). Vzestup haploidentických dárců v periodě C byl doprovázen relativním poklesem podílu částečně shodných nepříbuzných dárců (MMUD), tudíž celkový podíl všech nepříbuzných dárců (shodných i neshodných) již v poslední periodě stagnoval (graf 2).
Transplantační postupy – příprava, GvHD profylaxe
S rostoucím věkem transplantovaných logicky klesal podíl myeloablativních přípravných režimů oproti redukovaným. Jestliže v periodě A byla myeloablativní příprava využita u 43 % pacientů (n = 111), v následujících obdobích tento podíl klesl na 24 % (perioda B, n = 73), respektive na 28 % (n = 83) v periodě C (p < 0,0001). Využití kostní dřeně jako zdroje krvetvorných buněk bylo nejnižší v prvním období (11 %, n = 27), následně mírně významně stouplo na 20 %, respektive 18 % (p = 0,0121). GvHD profylaxe částečně reflektovala změny v typu dárce – tedy nástup haploidentických dárců ve 2. a především 3. sledovaném období, kdy podíl PTCY jako profylaxe GvHD stoupnul z nuly přes 1 % v periodě B, na 20 % v periodě C (p < 0,0001) (graf 3). Statisticky významný byl rovněž průběžný nárůst použití antithymocytárního globulinu (ATG; 22 % vs. 30 % vs. 55 %; p < 0,0001).
Tab. 1. Charakteristika souboru. 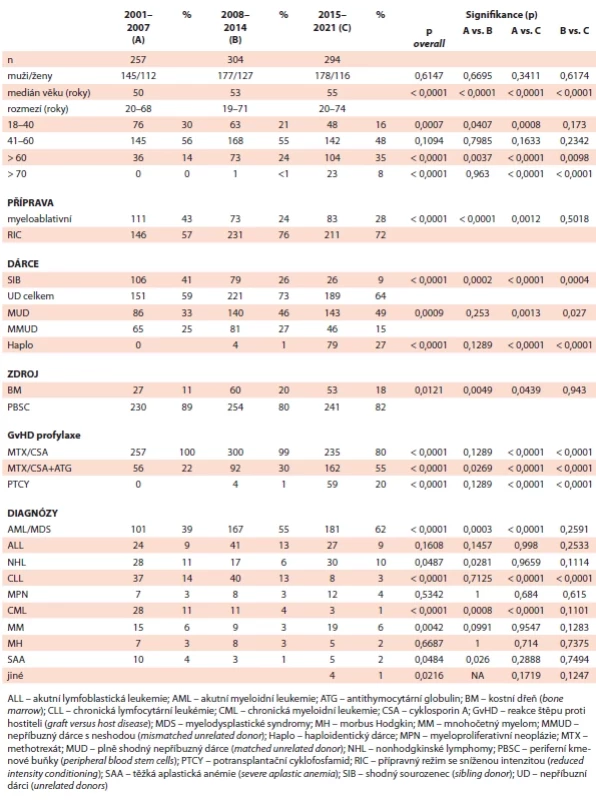
Graf 1. Vývoj věku transplantovaných. 
Indikace transplantace
Změny v jednotlivých indikacích k alogenní transplantaci shrnuje graf 4. Hlavní indikací představovaly myeloidní malignity (AML/MDS), a to ve všech periodách, přičemž jejich relativní podíl současně průběžně rostl (z 39 % v A na 62 % v C; p < 0,0001). Na druhou stranu signifikantně ubylo transplantací pro diagnózu CML (11 %, 4 % a 1 %; p < 0,0001) a CLL (14 %, 13 % a 3 %; p < 0,0001). Podíl ostatních indikací (ALL, NHL, MM, MH, MPN) zůstal v podstatě stacionární bez signifikantních změn v průběhu všech kohort (např. ALL 9 %, 13 % a 9 %; p = 0,1608).
DISKUZE
Výsledky naší analýzy vcelku nepřekvapivě reflektují trendy evropských i amerických dat. Např. ve shodě s EBMT daty z roku 2022 pozorujeme identické trendy jak při výběru dárců, tak i v indikacích k transplantaci [5]. Zásadním globálním trendem je průběžně se zvyšující podíl alogenně transplantovaných pacientů ve vyšších věkových kategoriích, a to nejen nad 60 let, ale v posledním období i nad 70 let. Tento vývoj dokumentují EBMT data [5,6], kdy v roce 2021 pacienti ve věku > 65 let představují 29 % z celkově 7 163 transplantovaných pacientů oproti např. roku 2010, kde takových pacientů byly pouze 4 % (n = 5 121). Obdobně Muffly et al. ve své retrospektivní studii hodnotící užití aloHCT u celkem 1 106 pacientů ≥ 70 let doložili v této kohortě výrazný nárůst, a to z 5 pacientů v roce 2000 na 283 v roce 2013 [7]. Identický vývoj věku příjemců jsme zaznamenali i v našem centru, což dokládá průběžný nárůst transplantovaných pacientů starších 60 let, který byl nejvýraznější právě v poslední sledované periodě. Tento vývoj není překvapením, vezmeme-li v úvahu, že hlavní indikací k aloHCT jsou myeloidní malignity, které se častěji vyskytují ve starším věku. V současné době máme pro tyto pacienty k dispozici jednak nové léky, které je dovedou k transplantaci (např. kombinace azacitidinu a venetoclaxu [8]), dále redukované protokoly s nižší toxicitou a lepší podpůrnou léčbu, např. při prevenci infekcí nebo v terapii GvHD.
Dalším parametrem s výraznou proměnou ve sledovaném období je typ dárců, kdy na úkor HLA-identických sourozenců nyní převažují především nepříbuzní dárci a částečně pak haploidentičtí dárci. Tento posun je dán několika faktory. Především je to rozvoj registrů nepříbuzných dárců, který spolu s pokroky v HLA typizaci umožňuje relativně rychle najít dobře shodného nepříbuzného dárce pro většinu nemocných. Dále je to koncept PTCY jako GvHD profylaxe [4], který umožnil transplantace především s haploidentickými, ale současně zlepšil výsledky transplantace i s částečně HLA neshodnými nepříbuznými dárci. A v neposlední řadě je důvodem i rostoucí věk transplantovaných, který je logicky spojen s vyšším věkem jejich sourozenců, což je limitací jejich únosnosti k darování krvetvorných buněk. V současné době nalezneme dárce prakticky pro každého pacienta, přičemž volba mezi nepříbuzným a haploidentickým je spíše dána urgentností transplantace, kdy rychlá dostupnost haploidentického dárce je hlavní výhodou. V Evropě v posledních letech také dominují nepříbuzní dárci, i přes patrný mírný pokles v celkových počtech všech typů dárců [5].
Celkem unikátní je v našem centru trvající relativně vysoký podíl kostní dřeně jako zdroje krvetvorných buněk, kdy se v posledních 2 obdobích pohybuje kolem 20 %, což je více než uvádí data EBMT nebo CIBMTR [5,6,9] a zřejmě i více než mají ostatní centra v České republice. S odběry kostní dřeně má naše centrum dlouholeté zkušenosti, disponujeme vlastním odběrovým týmem a díky tomu sami realizujeme celý proces. Dalším, dle našeho soudu podceňovaným benefitem kostní dřeně jako štěpu, je snížení rizika chronické GvHD [10], což je zvláště podstatné a žádoucí u populace starších transplantovaných, kteří tvoří v našem centru většinu. Např. Lee et al. dokládají, že příjemci nepříbuzenské kostní dřeně měli po 5 letech od transplantace vyšší kvalitu života s méně zatěžujícími symptomy chronické GvHD oproti pacientům transplantovaných pomocí periferních buněk [11]. V našem centru neužíváme jako zdroj pupečníkovou krev [5,6,9], což je dáno jednak dostupností nepříbuzných či haploidentických dárců a také tím, že transplantujeme výhradně dospělé nemocné.
Shodným parametrem s evropskými i americkými daty jsou hlavní indikace k aloHCT [12]. Myeloidní malignity zůstávají v popředí hlavních indikací napříč všemi periodami a stále zaznamenáváme další nárůst. Vzhledem ke stárnutí populace jsou myeloidní malignity častější a aloHCT často představuje jedinou kurativní metodu nebo možnost navození dlouhodobé remise. Naopak v souvislosti s vývojem nových léků (inhibitorů tyrosinové kinázy a Brutonovy tyrosinové kinázy) zaznamenaly některé diagnózy – především CML a CLL – zásadní ústup v indikování k aloHCT. Terapie pomocí T buněk s chimerním antigenním receptorem (CAR-T) bude jistě ovlivňovat indikaci alogenních transplantací u lymfoidních malignit, nicméně vzhledem ke sledované periodě do konce roku 2021 není toto v našich datech ještě promítnuto. Závěrem lze říci, že ve většině analyzovaných parametrech naše výsledky korelují se světovými trendy a doporučeními. Naše data dokládají, že aloHCT je nyní dostupnější a bezpečnější procedurou i pro starší pacienty a že s vývojem nových léků i podpůrné léčby se u některých diagnóz pozice aloHCT výrazně mění, ať již ve smyslu ústupu indikace (CLL, CML), či naopak vzestupu v důsledku rozšíření potenciálně transplantabilní populace (AML/MDS).
Zdroje
1. Singh AK, McGuirk JP. Allogeneic stem cell transplantation: a historical and scientific overview. Cancer Res. 2016; 76 (22): 6445–6451.2. D’Souza A, Fretham C, Lee SJ, et al. Current use of and trends in hematopoietic cell transplantation in the United States. Biol Blood Marrow Transplant. 2020; 26 (8): e177–e182. doi: 10.1016/j.bbmt.2020.04.0133. Gratwohl A, Baldomero H, Gratwohl M, et al. Quantitative and qualitative differences in use and trends of hematopoietic stem cell transplantation: a Global Observational Study. Haematologica. 2013; 98 (8): 1282–1290.4. Luznik L, O’Donnell PV, Fuchs EJ. Post-transplantation cyclophosphamide for tolerance induction in HLA-haploidentical bone marrow transplantation. Semin Oncol. 2012; 39 (6): 683–693.5. Passweg JR, Baldomero H, Ciceri F, et al. Hematopoietic cell transplantation and cellular therapies in Europe 2022. CAR-T activity continues to grow; transplant activity has slowed: a report from the EBMT. Bone Marrow Transplant. 2024; 59 (6): 803–812.6. Passweg J, Baldomero H, Ciceri F, et al. Hematopoietic cell transplantation and cellular therapies in Europe 2021. The second year of the SARS-CoV-2 pandemic. A Report from the EBMT Activity Survey. Bone Marrow Transplant. 2023; 58 (6): 647–658.7. Muffly L, Pasquini MC, Martens M, et al. Increasing use of allogeneic hematopoietic cell transplantation in patients aged 70 years and older in the United States. Blood. 2017; 130 (9): 1156–1164.8. DiNardo CD, Jonas BA, Pullarkat V, et al. Azacitidine and venetoclax in previously untreated acute myeloid leukemia. New Engl J Med. 2020; 383 (7): 617–629.9. Cusatis R, Litovich C, Feng Z, et al. Current trends and outcomes in cellular therapy activity in the United States, including prospective patient-reported outcomes data collection in the Center for International Blood and Marrow Transplant Research Registry. Transplant Cell Ther. 2024; 30 (9): 917.e1–917.e12. doi: 10.1016/ j.jtct.2024.06.021.10. Alousi A, Wang T, Hemmer MT, et al. Peripheral blood versus bone marrow from unrelated donors: Bone marrow allografts have improved long-term overall and graft-versus-host disease-free, relapse-free survival. Biol Blood Marrow Transplant. 2019; 25 (2): 270–278. doi: 10.1016/ j.bbmt.2018.09.004.11. Lee SJ, Logan B, Westervelt P, et al. Comparison of patient-reported outcomes in 5-year survivors who received bone marrow vs peripheral blood unrelated donor transplantation. JAMA Oncol. 2016; 2 (12): 1583. doi: 10.1001/jamaoncol. 2016.2520.12. Snowden JA, Sánchez-Ortega I, Corbacioglu S, et al. Indications for haematopoietic cell transplantation for haematological diseases, solid tumours and immune disorders: Current practice in Europe, 2022. Bone Marrow Transplant. 2022; 57 (8): 1217–1239. doi: 10.1038/s41409-022-01691-w.PODÍL AUTORŮ NA PŘÍPRAVĚ RUKOPISUAT – příprava rukopisu, psaní manuskriptu, finální editorstvíPJ – koncept publikace, psaní manuskriptu, příprava grafů, revize a finální editorstvíKS – léčba pacientů, statistická analýza datMK, DL, AJ, MH, JŠ, LM, TP, TD, VB – léčba pacientůPROHLÁŠENÍ O STŘETU ZÁJMŮAutoři nemají ve vztahu k rukopisu žádný konflikt zájmů.PODĚKOVÁNÍ (GRANTOVÁ PODPORA)Podpořeno projektem institucionálního výzkumu MZČR – FNPl, 00669806.“Do redakce doručeno dne: 3. 2. 2025.Přijato po recenzi dne: 17. 2. 2025.MUDr. Adéla TurkováHematologicko-onkologické odděleníFN PlzeňAlej Svobody 923/8032300 Plzeň 1e-mail: turkovaa@fnplzen.czŠtítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2025 Číslo 2- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
-
Všechny články tohoto čísla
- A byla tam trombotická mikroangiopatie?
- Úspěšná léčba myelodysplastického syndromu se zvýšeným počtem blastů (MDS-IB2) a chronické lymfocytární leukemie venetoklaxem
- Diagnostika a léčba peripartálního krvácení, konsenzus mezioborové pracovní skupiny modifikovanou metodou ACCORD
- Interdisciplinární doporučení pro testování trombofilie
- MUDr. Věra Vozobulová slaví 70 let
- Aktualita z Olomouckých hematologických dnů. Liso-cel jako nová CAR-T terapie v léčbě lymfomů v ČR
- Aktualita z Olomouckých hematologických dnů. Role avapritinibu v léčbě pokročilé systémové mastocytózy
- Myelomem indukované kardiovaskulární poruchy
- Automatizovaná digitální cytomorfologie zvyšuje spolehlivost diagnostiky kostní dřeně
- Výsledky 1. linie léčby non-Hodgkinových a Hodgkinových lymfomů v reálné praxi – analýza pacientů léčených na Klinice hematoonkologie Fakultní nemocnice Ostrava v období od 2013 do 2022
- Trendy v alogenních transplantacích krvetvorných buněk – analýza činnosti transplantačního centra Fakultní nemocnice Plzeň v období 2001– 2021
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Interdisciplinární doporučení pro testování trombofilie
- Diagnostika a léčba peripartálního krvácení, konsenzus mezioborové pracovní skupiny modifikovanou metodou ACCORD
- Automatizovaná digitální cytomorfologie zvyšuje spolehlivost diagnostiky kostní dřeně
- Myelomem indukované kardiovaskulární poruchy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání






