-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Robotická vs. uniportální lobektomie: prospektivní analýza pooperační bolesti, potřeby analgezie a individuálních rizikových faktorů
Robotic vs. uniportal lobectomy: a prospective analysis of postoperative pain, analgesic requirements, and individual risk factors
Introduction: Lung carcinoma represents a malignancy with the highest global mortality rate. Surgical treatment remains the cornerstone of curative therapy, with minimally invasive techniques currently dominating the field. This study aimed to compare postoperative pain in patients undergoing lobectomy for lung cancer via uniportal video-assisted thoracoscopic surgery (UVATS) vs. robotic-assisted thoracic surgery (RATS).
Methods: This prospective study included 140 patients (70 RATS, 70 UVATS) undergoing lobectomy with mediastinal lymphadenectomy. Patients assessed their pain using the Short-Form McGill Pain Questionnaire and visual analogue scale (VAS) on the 3rd and 14th postoperative days. We also analyzed the influence of age, gender, and BMI on pain perception and analgesic requirements.
Results: Patients following RATS exhibited significantly higher pain intensity compared to UVATS on both the 3rd (VAS 5.8 ± 2.0 vs. 3.8 ± 1.6; P < 0.00001) and 14th postoperative days (VAS 2.7 ± 1.1 vs. 2.2 ± 1.1; P = 0.00133). Combined analgesic therapy was more frequently required in the RATS group. Female patients demonstrated markedly higher pain intensity and analgesic requirements in both surgical approaches. Age and BMI had no significant impact on pain perception.
Conclusion: Robotic-assisted surgery is associated with higher postoperative pain compared to uniportal video-assisted thoracoscopy, with differences being more pronounced in female patients. We recommend implementing targeted analgesic strategies for robotic procedures and considering the use of 8-mm ports instead of standard 12-mm ports to reduce chest wall trauma.
Keywords:
analgesia – Minimally invasive surgery – postoperative pain – Lobectomy – robotic-assisted surgery – lung carcinoma – uniportal video-assisted thoracoscopy
Autoři: L. Tulinský 1,2
; N. Jarošová 3; D. Adamica 1,2
; P. Bujok 4; M. Mitták 1,2
; L. Martínek 1,2
Působiště autorů: Chirurgická klinika, LF OU a FN Ostrava 1; Katedra chirurgických, studií, LF OU 2; Centrální operační sály, FN Ostrava 3; Katedra informatiky, a počítačů, PřF OU 4
Vyšlo v časopise: Rozhl. Chir., 2025, roč. 104, č. 12, s. 533-542.
Kategorie: Původní práce
doi: https://doi.org/10.48095/ccrvch2025533Souhrn
Úvod: Karcinom plic představuje globálně maligní onemocnění s nejvyšší mortalitou. Chirurgická léčba je základním kurativním postupem, přičemž v současnosti dominují miniinvazivní techniky. Cílem této studie bylo porovnání pooperační bolesti a analgetizace u pacientů podstupujících lobektomii pro karcinom plic pomocí uniportální videotorakoskopie (uniportal video-assisted thoracoscopic surgery – UVATS) vs. roboticky asistované torakální chirurgie (robotic-assisted thoracic surgery – RATS).
Metody: Prospektivní studie zahrnovala 140 pacientů (70 RATS, 70 UVATS) podstupujících lobektomii s mediastinální lymfadenektomií. Pacienti hodnotili bolest pomocí Short-Form McGill Pain Questionnaire a vizuální analogové škály (VAS) 3. a 14. pooperační den. Analyzovali jsme také vliv věku, pohlaví a BMI na vnímání bolesti a potřebu analgetik.
Výsledky: Pacienti po RATS vykazovali statisticky významně vyšší intenzitu bolesti oproti UVATS 3. pooperační den (VAS 5,8 ± 2,0 vs. 3,8 ± 1,6; p < 0,00001) i 14. pooperační den (VAS 2,7 ± 1,1 vs. 2,2 ± 1,1; p = 0,00133). Ve skupině RATS byla častěji nutná kombinovaná analgetická terapie. Ženy vykazovaly výrazně vyšší intenzitu bolesti a potřebu analgetik v obou operačních skupinách. Věk ani BMI neměly na vnímání bolesti významný vliv.
Závěr: Roboticky asistovaná chirurgie je spojena s vyšší pooperační bolestivostí než uniportální videotorakoskopie, přičemž rozdíly jsou výraznější u žen. Doporučujeme zavedení cílených analgetických strategií při robotických výkonech a zvážení použití 8mm portů namísto standardních 12mm portů ke snížení traumatizace hrudní stěny.
Klíčová slova:
karcinom plic – analgezie – pooperační bolest – miniinvazivní chirurgie – lobektomie – roboticky asistovaná chirurgie – uniportální videotorakoskopie
Úvod
Karcinom plic představuje celosvětově maligní onemocnění s nejvyšší mortalitou, přičemž dle globálních statistik je zodpovědný za přibližně 1,8 milionu úmrtí ročně [1]. Základním pilířem kurativní léčby je chirurgická terapie, která v posledních desetiletích prošla významnou evolucí směrem k miniinvazivním přístupům. V současnosti jednoznačně dominují minimálně invazivní techniky, přičemž v rámci klasické torakoskopie byl jako nejméně traumatizující vyvinut uniportální přístup (uniportal video‑assisted thoracoscopic surgery – UVATS), který umožňuje provedení radikální lobektomie vč. systematické lymfadenektomie pouze jedním přístupovým portem. Tento přístup prokázal minimální traumatizaci pacienta při zachování onkologické radikality [2–5].
V posledních letech se však do popředí dostává roboticky asistovaná torakální chirurgie (robotic‑assisted thoracic surgery – RATS), která nabízí významné výhody, jako je trojrozměrné zobrazení operačního pole, eliminaci třesu, zvýšenou artikulaci nástrojů a ergonomii chirurga [6]. Navzdory těmto nesporným výhodám vyžaduje standardní robotický přístup pomocí platformy DaVinci Xi zavedení čtyř robotických portů a jednoho asistenčního portu, což vede ke zvýšené kumulativní traumatizaci hrudní stěny ve srovnání s uniportálním přístupem. Tato zvýšená invazivita může mít vliv na pooperační bolestivost.
Zásadním technickým rozdílem mezi UVATS a robotickým přístupem je nejen počet incizí, ale i jejich velikost. Robotická operace standardně vyžaduje pět samostatných portů, z nichž většina má průměr 12 mm. Tyto porty jsou zaváděny v mezižeberních prostorech, jejichž anatomická šíře bývá často menší než samotný průměr portu. Například ve střední axilární čáře v oblasti 5. mezižebří činí průměrná šíře mezižeberního prostoru pouhých 8,9 mm [7], ačkoli směrem ventrálním se může dále rozšiřovat. I přesto však zavádění 12mm portů představuje značné mechanické dráždění a tlak na mezižeberní nervy, což vede k vyšší traumatizaci hrudní stěny a zvýšenému riziku rozvoje pooperační bolesti.
Ve srovnání s uniportálním přístupem, kde je použita jediná incize o průměru přibližně 3–4 cm, dochází při robotickém přístupu k multiplikaci lokálního poškození. Toto zatížení není pouze mechanické, ale má přímý klinický dopad – vyšší intenzita bolesti může vést k omezené mobilizaci, narušenému dýchání a delší rekonvalescenci. Standardní použití 12mm portů tak lze považovat za významný faktor zvyšující pooperační morbiditu, a proto by jejich nahrazení porty o průměru 8 mm v kombinaci s odpovídajícími 8mm staplery mohlo představovat krok ke zmírnění těchto negativních efektů.
Pooperační bolest představuje nejvýraznější klinický projev traumatizace pacienta a zásadně ovlivňuje celkový průběh rekonvalescence po torakochirurgických výkonech. Nedostatečně kontrolovaná bolest negativně zasahuje do procesu hojení ran, omezuje respirační pohyby a efektivní expektoraci, což vede ke zvýšenému riziku komplikací, především atelektáz a pneumonie [8]. Perzistující bolest navíc výrazně limituje mobilizaci pacienta a jeho běžné aktivity denního života nejen během hospitalizace, ale i v domácím prostředí. Tento faktor může být zvláště významný u onkologických pacientů, kde prodloužená rekonvalescence a zhoršený funkční stav mohou vést k odkladu zahájení adjuvantní onkologické léčby, což potenciálně negativně ovlivňuje celkovou prognózu onemocnění [9].
Kvalitní multimodální analgetická strategie je klíčovým faktorem pro zlepšení pooperačního průběhu a zkrácení rekonvalescence. V současné klinické praxi máme k dispozici několik modalit analgetické léčby, které lze individuálně kombinovat pro optimální kontrolu bolesti. Preventivní analgezie aplikovaná před incizí snižuje pooperační senzitizaci a může redukovat nároky na následnou analgetickou terapii. Systémová analgezie zahrnující opioidy, nesteroidní antiflogistika a paracetamol tvoří základ pooperační léčby bolesti. Lokální anestetická infiltrace operačních ran je jednoduchá metoda s prokázanou účinností zejména u miniinvazivních přístupů. Periferní regionální anestezie, především interkostální nervové bloky a paravertebrální bloky, představuje účinnou alternativu. Pacientem řízená analgezie umožňuje flexibilní titraci analgetik dle aktuálních potřeb. Neuroaxiální analgezie, zejména epidurální analgezie, je považována za zlatý standard u rozsáhlých torakálních výkonů, avšak její invazivita vyžaduje pečlivé zvážení indikace. Vzhledem k invazivnímu charakteru některých analgetických metod je nutné jejich použití racionálně zvažovat, přičemž je vhodné zohlednit i rizikové faktory pro rozvoj intenzivnější pooperační bolesti, jako jsou nižší věk, ženské pohlaví, předoperační bolestivé syndromy, úzkost a deprese [10,11].
Cílem této práce je komplexní zhodnocení pooperační bolesti u pacientů podstupujících radikální lobektomii s mediastinální lymfadenektomií pro karcinom plic. Primárním záměrem je porovnání intenzity a charakteru bolesti a nutné analgetizace mezi dvěma v současnosti nejvíce využívanými miniinvazivními přístupy – UVATS a RATS s využitím systému DaVinci Xi. Sekundárním záměrem studie je vyhodnotit potenciální rizikové faktory pro vyšší vnímání bolesti, s cílem přispět k optimalizaci perioperační péče.
Metody
Hlavním cílem této prospektivní studie bylo zhodnocení pooperační bolesti u pacientů podstupujících radikální plicní resekci pro karcinom plic se zaměřením na komparaci dvou miniinvazivních chirurgických technik – RATS s využitím platformy DaVinci Xi a UVATS. Studie byla navržena jako přímá odpověď na potřebu objektivního zhodnocení těchto moderních chirurgických přístupů z hlediska jejich vlivu na subjektivně vnímanou pooperační bolest.
V rámci sekundárních cílů jsme analyzovali potenciální rozdíly v intenzitě a charakteru pooperační bolesti mezi oběma chirurgickými přístupy s ohledem na klíčové demografické a klinické parametry. Specificky jsme se zaměřili na zhodnocení věkově podmíněných rozdílů (s důrazem na pacienty starší 65 let), genderových rozdílů a vlivu obezity (BMI > 30) na vnímání pooperační bolesti.
Výzkumný soubor
Výzkumný soubor byl tvořen konsekutivními pacienty Chirurgické kliniky FN Ostrava, kterým byla v období od října 2022 do prosince 2024 provedena lobektomie pro karcinom plic buď pomocí roboticky asistované techniky, nebo UVATS. Základním vstupním kritériem byl věk nad 18 let s histologicky verifikovanou diagnózou karcinomu plic. Pacienti s konverzí na otevřenou torakotomii, s předchozími torakálními výkony, s významnou chronickou bolestí vyžadující pravidelnou analgetickou léčbu nebo s kognitivním deficitem limitujícím schopnost adekvátně vyplnit dotazníky byli ze studie vyloučeni. Z celkového počtu 163 distribuovaných dotazníků osm pacientů odmítlo účast ve výzkumu a 15 pacientů odevzdalo nekompletně vyplněný dotazník, což vedlo k jejich vyřazení z analýzy. Finální soubor tak zahrnoval 140 pacientů.
Tab. 1. Hodnocení pooperační bolesti a analgetizace pacientů po lobektomii (RATS a UVATS). Tab. 1. Evaluation of postoperative pain and analgesia in patients after lobectomy (RATS and UVATS). 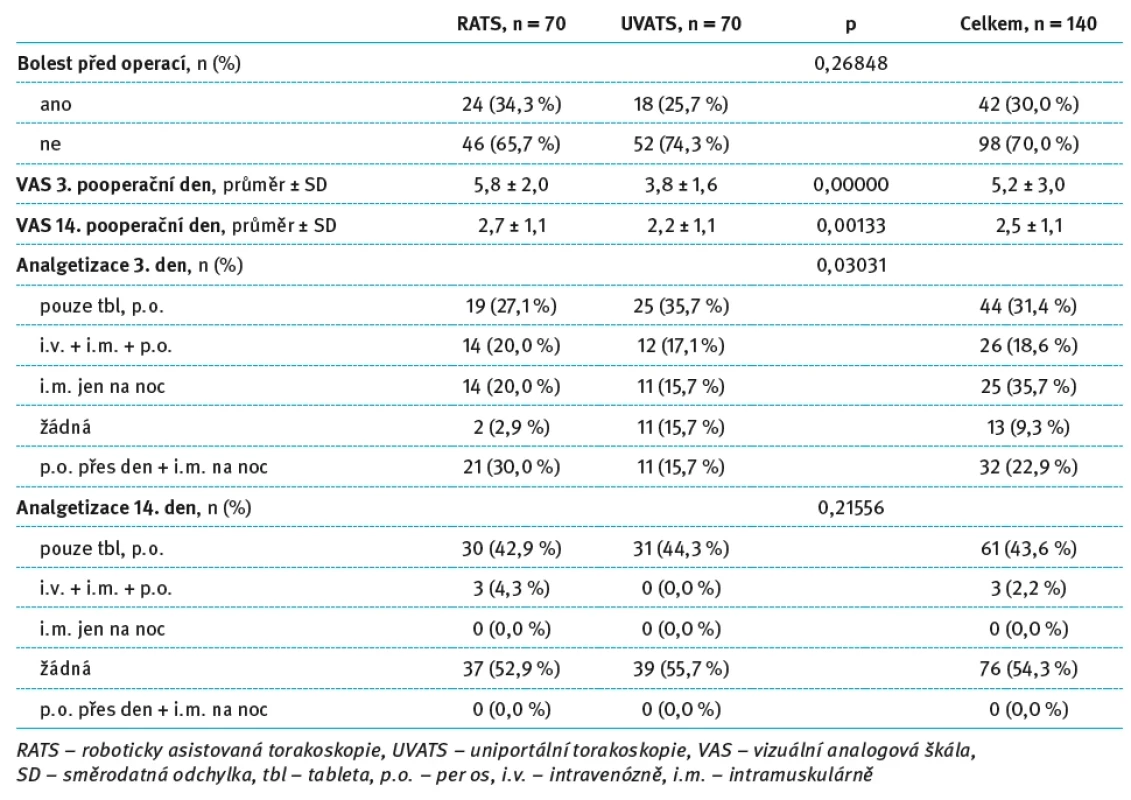
Design studie a sběr dat
Výzkum měl kvantitativní charakter, přičemž sběr dat probíhal formou dotazníkového šetření. Pro sběr dat byl využit standardizovaný dotazník hodnocení bolesti Short‑Form McGill Pain Questionnaire (SF‑MPQ) v české verzi [12,13], doplněný o specifické demografické a klinické parametry. Tento validovaný nástroj umožňuje pacientům charakterizovat jejich bolest pomocí deskriptivních adjektiv, ke kterým přiřazují úroveň intenzity na čtyřbodové škále (0 = žádná bolest, 1 = mírná bolest, 2 = střední bolest, 3 = silná bolest). Dotazník byl doplněn o VAS s rozpětím 1–10, kde pacienti označovali aktuálně vnímanou intenzitu bolesti. Dále byly připojeny doplňující otázky týkající se přítomnosti bolesti před operací, typu užívaných analgetik a přesné lokalizace bolesti.
Sběr dat byl realizován po schválení protokolu studie etickou komisí. První kontakt s pacienty proběhl v ambulanci v době indikace k operačnímu výkonu. Po poskytnutí informovaného souhlasu s účastí ve studii byl pacientům podrobně vysvětlen cíl a metodika výzkumu, vč. zdůraznění dobrovolnosti a anonymity poskytnutých dat. Pacienti obdrželi dotazník v tištěné podobě s instrukcemi k jeho vyplnění a přinesli jej s sebou při přijetí k hospitalizaci. Třetí pooperační den pacienti vyplnili první část dotazníku, druhá část dotazníku byla vyplněna při kontrolní ambulantní návštěvě po propuštění z nemocnice. Vyplněné dotazníky byly shromažďovány v uzavřených obálkách a následně předány výzkumnému týmu k analýze.
Tab. 2. Hodnocení pooperační bolesti a analgetizace pacientů po RATS lobektomii starších 65 let. Tab. 2. Evaluation of postoperative pain and analgesia in patients over 65 years of age after RATS lobectomy. 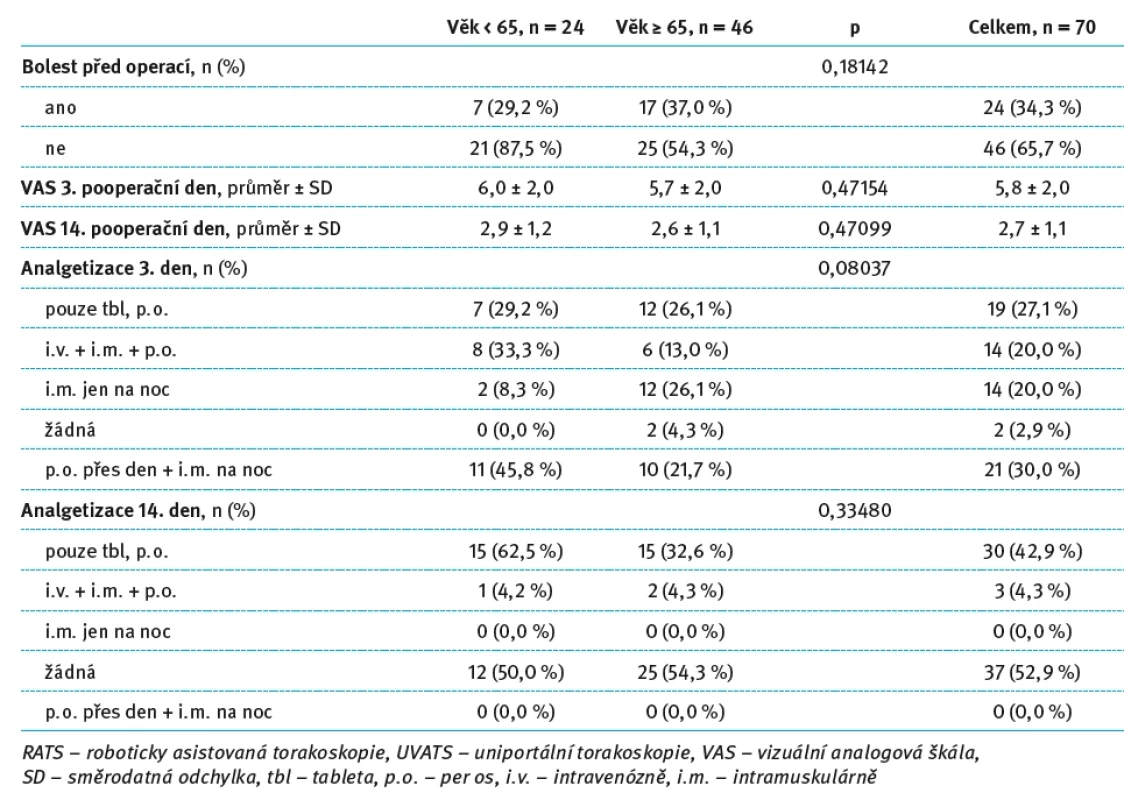
Operační technika
Všem pacientům byla podána profylaktická antibiotika (cefalosporiny 1. generace). Výkony byly prováděny v celkové anestezii se selektivní ventilací pomocí biluminální kanyly. Pacienti byli polohováni na bok s horní končetinou směřující ventrokraniálně.
UVATS byl proveden jednou incizí délky 4–5 cm v přední axilární linii v 5.–6. mezižebří. RATS vyžadoval zavedení pěti portů ve dvou kaudálních mezižebřích (přední, střední a zadní axilární linie) a minitorakotomii pro extrakci preparátu. Tato incize byla technicky identická s incizí používanou při UVATS – jednalo se o řez v délce 4–5 cm v přední axilární linii, bez použití rozvěračů.
U UVATS byla disekce prováděna monopolární koagulací nebo harmonickým skalpelem, u RATS bipolárními nůžkami nebo nástrojem Maryland. Staplery používané pro ošetření plicních struktur byly u UVATS Echelon™ a ETS flex™, u RATS Sureform™.
V obou skupinách byla provedena systematická mediastinální lymfadenektomie dle IASLC. Výkony prováděl zkušený tým s minimalizací vlivu learning curve. Lokální, regionální ani neuroaxiální analgezie nebyly použity.
Analgetická strategie byla u obou operačních přístupů jednotná a řízena dle intenzity bolesti hodnocené pomocí VAS škály. V časném pooperačním období byla standardně nasazena intravenózní analgezie v podobě paracetamolu (1 000 mg à 8 hod) a metamizolu (1 000–2 500 mg à 8 hod), případně kontinuálně podávaného piritramidu (Dipidolor; 45 mg v 45 ml NaCl v dávce 1–3 ml/hod). S odezníváním akutní bolesti byla terapie převáděna na kombinovanou intramuskulární (piritramid 15 mg i.m.) a perorální formu. Perorálně byl podáván metamizol 500 mg à 8 hod v kombinaci s paracetamolem 500–1 000 mg à 8 hod. Dávkování bylo upravováno individuálně na základě aktuální potřeby pacienta a poklesu VAS skóre.
Ve všech případech byl zaveden jeden hrudní drén velikosti 24 F. Na našem pracovišti je dlouhodobě uplatňován jednotný režim extrakce hrudního drénu, podle něhož je drén ponecháván zpravidla do 7. pooperačního dne, výjimečně kratší dobu, pokud není přítomen únik vzduchu po dobu alespoň 48 hod a kontrolní RTG potvrzuje plně rozvinutou plíci. Tento konzervativní přístup vychází z dlouhodobě zakořeněné klinické tradice a organizačního nastavení oddělení a byl v rámci celé studie aplikován shodně u obou operačních přístupů. V současnosti na oddělení probíhá snaha o postupnou aktualizaci tohoto režimu směrem k časnější extrakci drénu v souladu s moderními doporučeními, avšak zavedené tradice a organizační zvyklosti představují faktor, který tento proces zpomaluje.
Tab. 3. Hodnocení pooperační bolesti a analgetizace pacientů po UVATS lobektomii starších 65 let. Tab. 3. Evaluation of postoperative pain and analgesia in patients over 65 years of age after UVATS lobectomy. 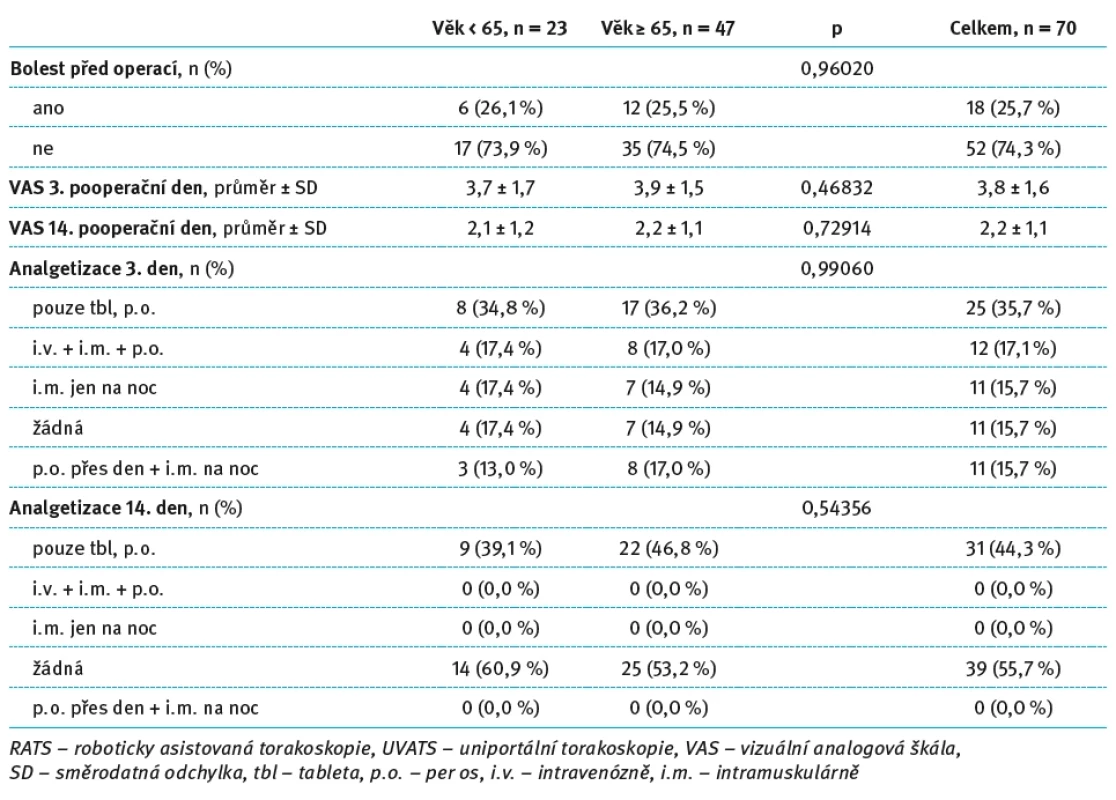
Statistické zpracování
Získaná data byla zpracována pomocí deskriptivní a inferenční statistiky s využitím softwarových nástrojů NCSS 11 a Microsoft Excel. V rámci popisných statistik byly kalkulovány aritmetické průměry a směrodatné odchylky pro spojité proměnné, zatímco pro kategoriální proměnné byly vypočteny absolutní a relativní četnosti. Pro testování stanovených hypotéz byly aplikovány neparametrické statistické metody, konkrétně Pearsonův chí‑kvadrát test nezávislosti pro kategoriální proměnné a Wilcoxonův test pro srovnání ordinálních dat a dat s nenormálním rozložením. Všechny statistické testy byly prováděny na hladině významnosti 5 % (p ≤ 0,05).
Tab. 4. Hodnocení pooperační bolesti a analgetizace pacientů po RATS lobektomii v rámci pohlaví. Tab. 4. Evaluation of postoperative pain and analgesia in patients after RATS lobectomy within gender. 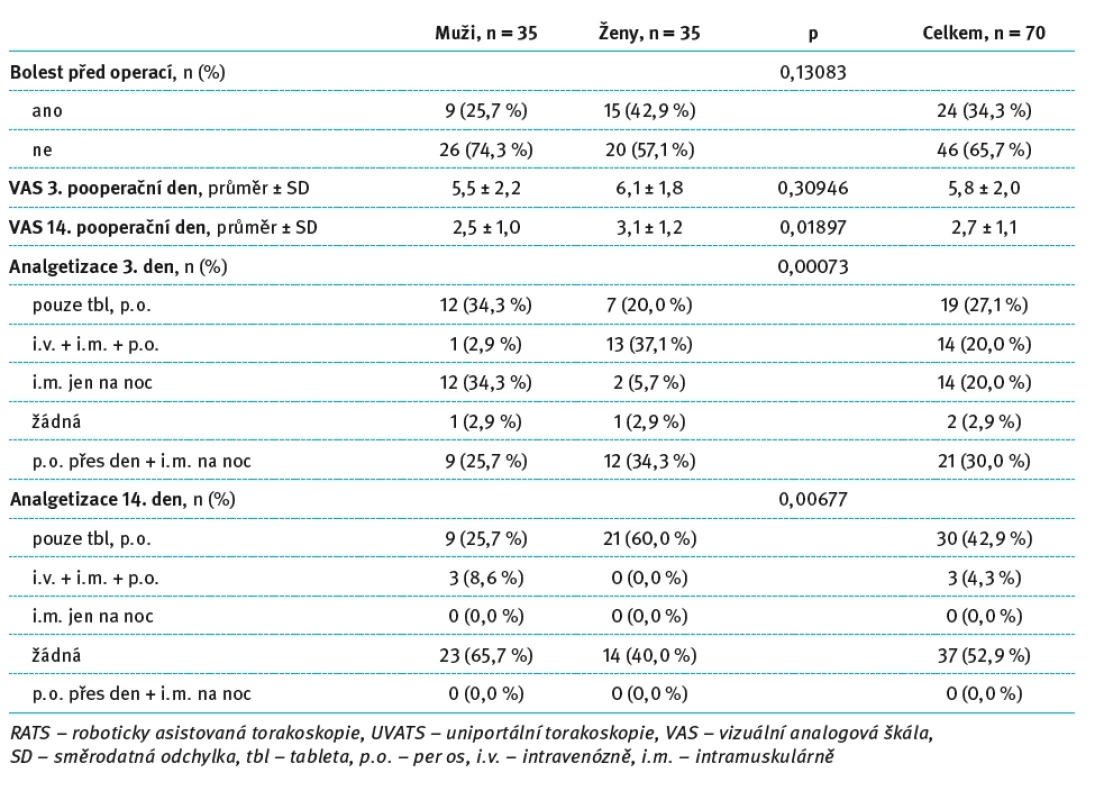
Výsledky
Do studie bylo zařazeno celkem 140 pacientů, kteří podstoupili radikální lobektomii s mediastinální lymfadenektomií pro nemalobuněčný karcinom plic. Pacienti byli rozděleni do dvou skupin podle typu chirurgického přístupu: 70 pacientů bylo operováno pomocí RATS a 70 pacientů pomocí UVATS.
Předoperační bolest udávalo celkem 30 % pacientů, bez významného rozdílu mezi skupinami (RATS 34,3 %, UVATS 25,7 %; p = 0,26848). Ve skupině pacientů s výskytem předoperační bolesti nebyl zaznamenán odlišný trend v intenzitě pooperační bolesti ani ve spotřebě analgetik, a proto nebyla provedena další podrobná analýza této podskupiny. Hodnocení intenzity pooperační bolesti pomocí VAS skóre ukázalo statisticky významně vyšší hodnoty u pacientů ve skupině RATS ve srovnání s UVATS jak 3. pooperační den (průměr RATS 5,8 ± 2,0 vs. UVATS 3,8 ± 1,6; p < 0,00001), tak i 14. pooperační den (průměr RATS 2,7 ± 1,1 vs. UVATS 2,2 ± 1,1; p = 0,00133).
Významný rozdíl byl zaznamenán rovněž ve způsobu analgetizace 3. pooperační den (p = 0,03031). Ve skupině RATS byla častěji nutná kombinace perorální a intramuskulární analgetické léčby během dne a na noc (30,0 vs. 15,7 % u UVATS), zatímco ve skupině UVATS bylo častější zajištění analgezie pouze perorálně (35,7 vs. 27,1 % u RATS), případně nebyla analgezie vůbec nutná (15,7 vs. 2,9 % u RATS).
Naopak ve způsobu analgetizace 14. pooperační den nebyl mezi skupinami zaznamenán statisticky významný rozdíl (p = 0,21556). V obou skupinách převažovali pacienti bez nutnosti analgetické medikace (RATS 52,9 %, UVATS 55,7 %), případně se jednalo pouze o perorální léčbu (RATS 42,9 %, UVATS 44,3 %). Detailně výsledky prezentuje tab. 1. Mezi skupinami RATS a UVATS nebyl zaznamenán statisticky významný rozdíl ve stadiu onemocnění, a proto nebyl vliv stagingu na pooperační bolest dále analyzován.
Ve skupině pacientů operovaných metodou RATS bylo 24 pacientů mladších 65 let a 46 pacientů ve věku 65 let a více. Výskyt předoperační bolesti nebyl mezi oběma věkovými skupinami statisticky významně odlišný (29,2 vs. 37,0 %; p = 0,18142). Také hodnoty intenzity bolesti dle VAS skóre nevykazovaly statisticky významné rozdíly mezi mladšími a staršími pacienty, a to jak 3. pooperační den (6,0 ± 2,0 vs. 5,7 ± 2,0; p = 0,47154), tak 14. pooperační den (2,9 ± 1,2 vs. 2,6 ± 1,1; p = 0,47099).
Rozdíly v potřebě analgetizace 3. pooperační den mezi věkovými skupinami sice nedosáhly statistické významnosti (p = 0,08037), nicméně určité trendy byly patrné. Mladší pacienti častěji vyžadovali kombinovanou léčbu vč. intramuskulárního podání během dne i na noc (45,8 vs. 21,7 %), zatímco starší pacienti častěji dostávali analgetika intramuskulárně pouze na noc (26,1 vs. 8,3 %).
Ve 14. pooperační den nebyly mezi skupinami zaznamenány významné rozdíly v analgetizaci (p = 0,33480). Nejčastěji nebyla nutná žádná analgezie (50,0 % u mladších vs. 54,3 % u starších pacientů), případně byla podávána pouze perorálně (62,5 vs. 32,6 %). Přehledně jsou uvedené hodnoty znázorněny v tab. 2.
Také ve skupině UVATS (23 pacientů < 65 let a 47 pacientů ≥ 65 let) nebyly mezi věkovými skupinami zjištěny žádné statisticky významné rozdíly v posuzovaných parametrech. Výskyt předoperační bolesti byl prakticky totožný v obou skupinách (26,1 vs. 25,5 %; p = 0,96020). Hodnoty VAS skóre byly rovněž srovnatelné jak 3. pooperační den (3,7 ± 1,7 vs. 3,9 ± 1,5; p = 0,46832), tak 14. pooperační den (2,1 ± 1,2 vs. 2,2 ± 1,1; p = 0,72914).
Z hlediska způsobu analgetizace 3. pooperační den nebyly zjištěny statisticky významné rozdíly (p = 0,99060). Nejčastější byla perorální léčba (34,8 % u mladších vs. 36,2 % u starších pacientů), ostatní režimy byly rozloženy rovnoměrně, bez výraznějších odchylek.
Rovněž 14. den po operaci nebyla mezi věkovými skupinami zjištěna žádná statisticky významná odlišnost v potřebě analgezie (p = 0,54356). Většina pacientů analgetika nepotřebovala (60,9 vs. 53,2 %). Přehledně jsou uvedené hodnoty znázorněny v tab. 3.
Při srovnání mužů a žen v rámci skupiny RATS (n = 70) byla předoperační bolest udávána častěji ženami (42,9 vs. 25,7 %), avšak rozdíl nedosáhl statistické významnosti (p = 0,13083). VAS skóre 3. pooperační den bylo mírně vyšší u žen (6,1 ± 1,8) než u mužů (5,5 ± 2,2), ale tento rozdíl nebyl statisticky významný (p = 0,30946). Významný rozdíl byl však zaznamenán 14. pooperační den, kdy ženy udávaly vyšší intenzitu bolesti (3,1 ± 1,2 vs. 2,5 ± 1,0; p = 0,01897).
V oblasti analgetizace byly zaznamenány výrazné rozdíly. Třetí den po operaci ženy výrazně častěji vyžadovaly kombinaci parenterální a perorální analgezie (37,1 vs. 2,9 %; p = 0,00073), zatímco muži častěji dostávali analgetika pouze intramuskulárně na noc (34,3 vs. 5,7 %). Také 14. den byly ženy častěji léčeny perorálními analgetiky (60,0 vs. 25,7 %; p = 0,00677), zatímco u mužů převažovala absence potřeby analgezie (65,7 vs. 40,0 %). Podrobný přehled těchto výsledků je uveden v tab. 4.
Ve skupině UVATS (n = 70) nebyl mezi muži a ženami signifikantní rozdíl ve výskytu předoperační bolesti (20,9 vs. 33,3 %; p = 0,24779). Významné rozdíly se však opět objevily ve vnímání pooperační bolesti – ženy udávaly výrazně vyšší VAS skóre jak 3. den (5,0 ± 1,7 vs. 3,1 ± 0,9; p < 0,00001), tak 14. den po operaci (2,9 ± 1,3 vs. 1,7 ± 0,7; p = 0,00003).
Ve struktuře analgetizace byly rovněž zjištěny významné rozdíly. Třetí den po operaci ženy častěji vyžadovaly kombinovanou analgetickou terapii (i.v. + i.m. + p.o.) ve srovnání s muži (37,0 vs. 4,7 %; p = 0,00042). Naopak muži častěji dostávali pouze perorální analgetika (48,8 vs. 14,8 %). Čtrnáctý den po operaci byla u žen výrazně vyšší potřeba perorálních analgetik (74,1 vs. 25,6 %; p = 0,00007), zatímco většina mužů již žádnou analgezii nevyžadovala (74,4 vs. 25,9 %). Detailní výsledky tohoto srovnání jsou shrnuty v tab. 5.
U pacientů operovaných roboticky nebyl mezi podskupinami rozdělenými dle tělesné hmotnosti (BMI < 30 vs. BMI ≥ 30) zaznamenán statisticky významný rozdíl ve výskytu bolesti před operací, intenzitě bolesti 3. pooperační den, ani v rozložení typů analgetizace v 3. a 14. den po operaci. Jediný statisticky významný rozdíl byl zaznamenán ve skóre VAS 14. den po operaci, kdy pacienti s BMI pod 30 udávali vyšší průměrné hodnoty bolesti než pacienti s vyšším BMI (3,0 vs. 2,2; p = 0,01386). Ve skupině pacientů operovaných pomocí UVATS nebyly při rozdělení podle BMI zaznamenány žádné statisticky významné rozdíly. Intenzita bolesti, výskyt bolesti před výkonem i způsob analgetizace byly v obou BMI podskupinách srovnatelné. Podrobný přehled těchto údajů je uveden v tab. 6 a 7.
Tab. 5. Hodnocení pooperační bolesti a analgetizace pacientů po UVATS lobektomii v rámci pohlaví. Tab. 5. Evaluation of postoperative pain and analgesia in patients after UVATS lobectomy within gender. 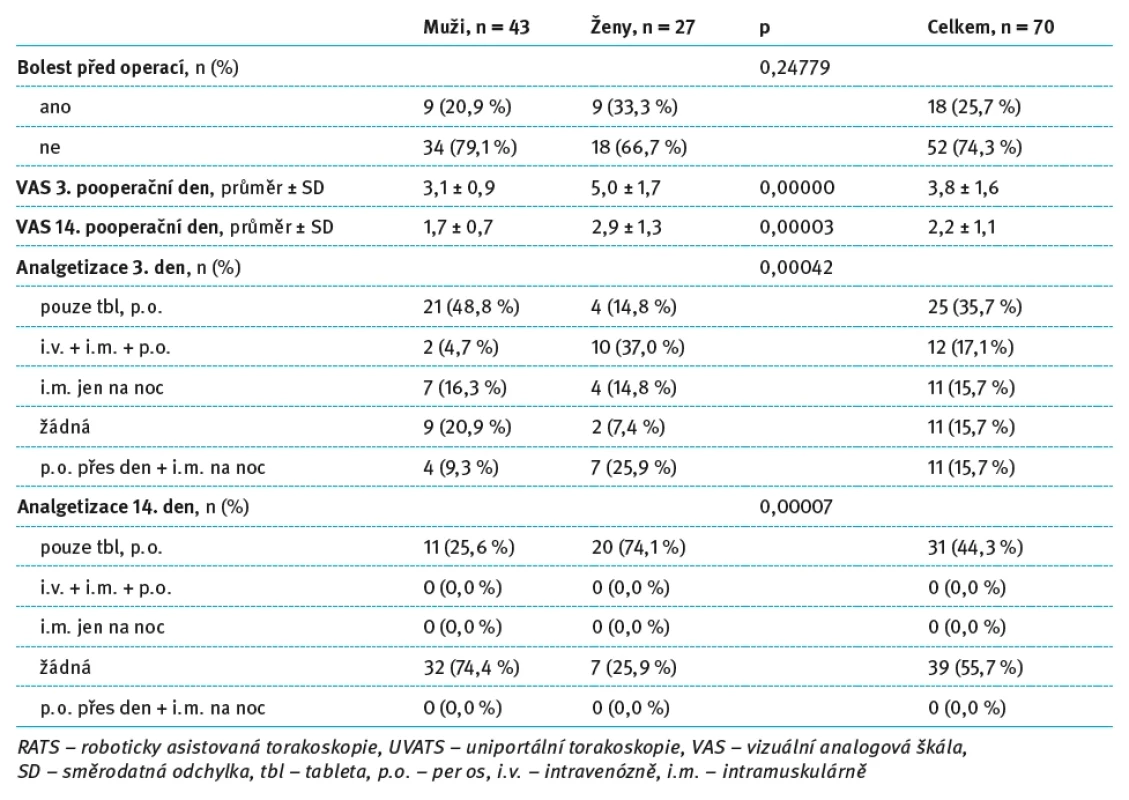
Tab. 6. Hodnocení pooperační bolesti a analgetizace pacientů po RATS lobektomii s BMI ≥ 30. Tab. 6. Evaluation of postoperative pain and analgesia in patients after RATS lobectomy with BMI ≥ 30. 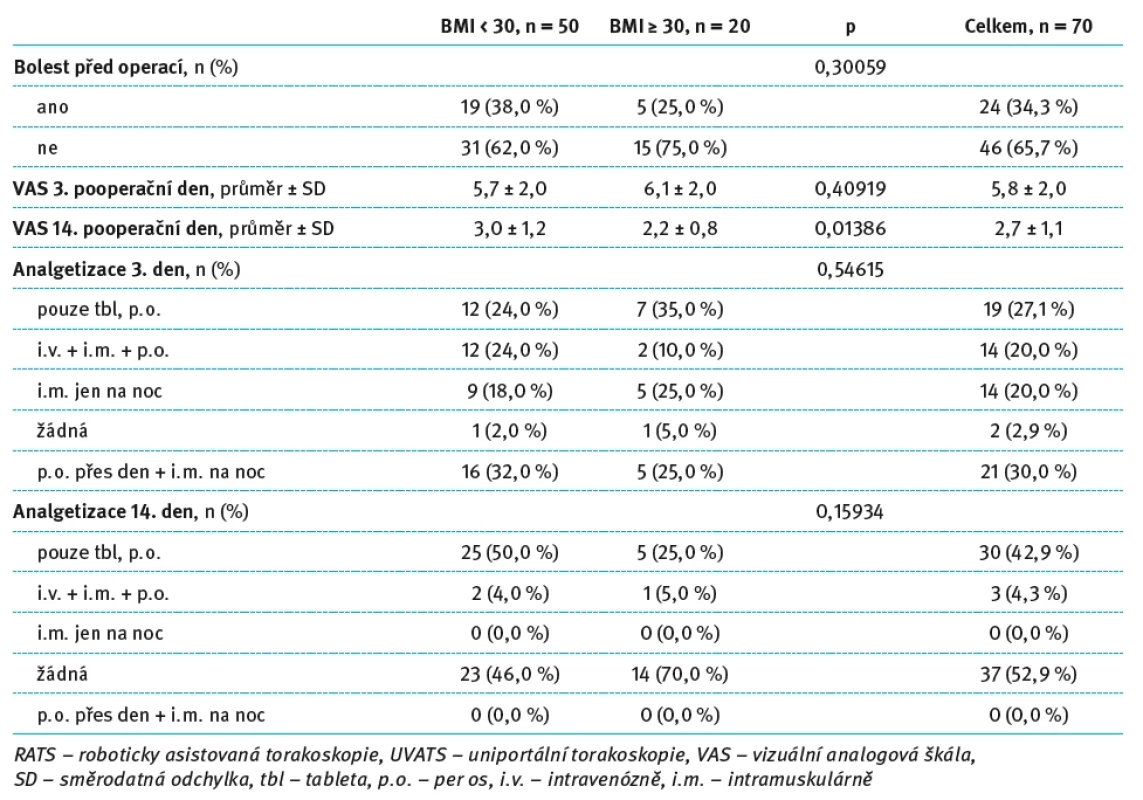
Tab. 7. Hodnocení pooperační bolesti a analgetizace pacientů po UVATS lobektomii s BMI ≥ 30. Tab. 7. Evaluation of postoperative pain and analgesia in patients after UVATS lobectomy with BMI ≥ 30. 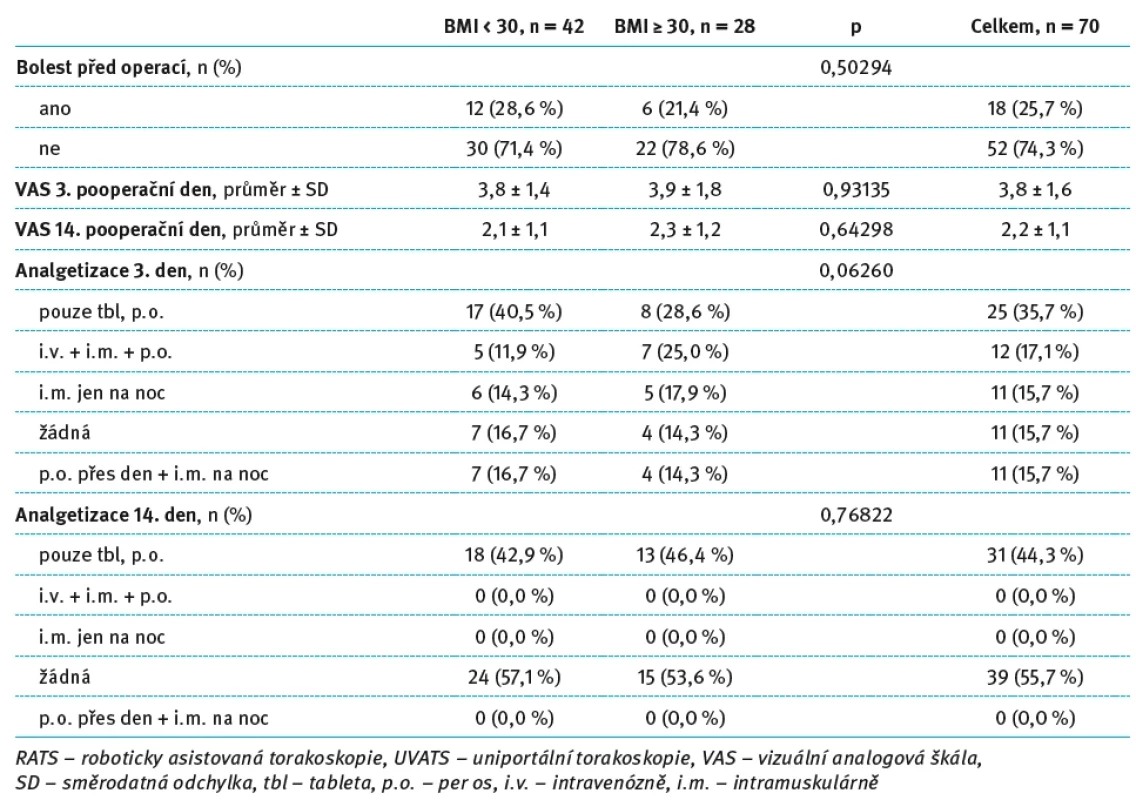
Diskuze
V naší studii jsme zaznamenali statisticky významně vyšší intenzitu pooperační bolesti u pacientů po RATS ve srovnání s UVATS. Nejvýraznější rozdíl byl patrný 3. pooperační den, kdy průměrná hodnota VAS činila ve skupině RATS 5,8 ± 2,0 vs. 3,8 ± 1,6 ve skupině UVATS (p < 0,00001). Statisticky významný rozdíl přetrvával i 14. pooperační den (2,7 ± 1,1 vs. 2,2 ± 1,1; p = 0,00133), byť byl méně výrazný. Tyto výsledky potvrzují naše klinická pozorování a poukazují na skutečnost, že navzdory technickým výhodám robotického systému zůstává pooperační bolest u tohoto přístupu významným aspektem, který může ovlivnit časný průběh rekonvalescence.
Jedním z možných vysvětlení vyšší intenzity bolesti u RATS může být počet, velikost a umístění portů, které je u robotického přístupu fixně dáno konstrukcí robotického systému. Tyto porty mohou způsobit větší poškození interkostálních nervů než jediný vstup používaný při UVATS. Kromě toho se při RATS uplatňuje větší rigidita instrumentária, která může vyvíjet vyšší tahové síly na hrudní stěnu. Tato hypotéza je v souladu s fyziologickým mechanizmem vzniku interkostální bolesti po torakotomii.
Naše výsledky částečně kontrastují se studiemi, které robotický přístup z hlediska pooperační bolesti favorizují. Novellis et al. (2021) uvádějí nižší intenzitu bolesti u pacientů po RATS ve srovnání s VATS již 3. pooperační den (p = 0,03) i po 12 měsících (p = 0,026) [14]. Zajímavé však je, že 14. den po operaci měli pacienti po VATS nižší skóre bolesti než ti po RATS (p = 0,04), což koresponduje s našimi zjištěními. To naznačuje, že výhody robotického přístupu z hlediska bolesti se mohou projevit spíše v dlouhodobějším horizontu.
Specifickým faktorem, který se mohl podílet na vnímání pooperační bolesti, byla bolest v oblasti hrudního drénu. Na našem oddělení je tradičně používán konzervativní režim ponechání drénu do 7. pooperačního dne, výjimečně kratší dobu, pokud není přítomen únik vzduchu po dobu alespoň 48 hod a kontrolní RTG potvrdí plně rozvinutou plíci. Tento jednotný postup, uplatněný bez rozdílu pro RATS i UVATS, vedl k tomu, že nebyl zaznamenán statisticky významný rozdíl v délce ponechání drénu mezi oběma skupinami. Přítomnost hrudního drénu proto nevysvětluje pozorované rozdíly v intenzitě bolesti. Vyšší průměrné VAS skóre 3. pooperační den u pacientů po RATS pravděpodobně souvisí především s rozdíly v charakteru a rozsahu chirurgického přístupu, což se odrazilo i v potřebě intenzivnější a déle trvající analgetické terapie. Signifikantní rozdíly jsme pozorovali i v typu a intenzitě analgetické léčby. Třetí pooperační den bylo ve skupině UVATS častější podávání pouze perorálních analgetik (35,7 vs. 27,1 %) nebo absence potřeby analgezie (15,7 vs. 2,9 %), zatímco ve skupině RATS byla častější kombinovaná léčba zahrnující intramuskulární aplikaci (30,0 vs. 15,7 %). Novellis et al. (2021) popisují, že kombinovaná analgetika 3. pooperační den užívalo až 92 % pacientů po RATS. Naproti tomu McElnay et al. (2014) nenalezli signifikantní rozdíl v potřebě silnější analgezie mezi pacienty po uniportálních a multiportálních resekcích plic, což dokládá variabilitu dostupných dat v této oblasti [14,15].
V naší studii nebyla u žádného pacienta provedena profylaktická analgetizace, což může v určité míře ovlivnit percepci bolesti v časném pooperačním období. Profylaktická analgezie může být efektivní způsob prevence centrální senzitivizace, která je zodpovědná za intenzivnější vnímání bolesti po výkonu. Je tedy možné, že absence této strategie mohla přispět k vyšší senzitivitě pacientů, zejména ve skupině s vícečetnými vstupy do hrudní stěny.
Čtrnáctý pooperační den rozdíly v analgetické terapii mezi skupinami vymizely. Více než polovina pacientů v obou skupinách již neužívala silná analgetika (RATS 52,9 %; UVATS 55,7 %). Tato konvergence odpovídá závěrům Tajè et al. (2023), kteří zjistili, že přetrvávající bolest po VATS ve střední až vysoké intenzitě měsíc po výkonu uvádělo pouze 17,7 % pacientů [16].
Naše analýza dále prokázala, že věk pacientů neměl významný vliv na intenzitu pooperační bolesti. Tento výsledek je v rozporu s obecně rozšířeným názorem, že starší pacienti mají vyšší práh bolesti. Lautenbacher et al. (2017) ve své metaanalýze [17] uvádějí, že s věkem se práh bolesti zvyšuje, což odpovídá i nálezům Šnircové et al. (2007) z české populace, která zjistila nižší výskyt bolesti u starších pacientů [18]. Absence rozdílu v naší studii může být dána použitím sofistikovanějšího analgetického protokolu nebo může naznačovat, že reakce na chirurgický stres a pooperační bolest je komplexnější než pouhá změna prahu bolesti související s věkem.
Jedním z nejvýraznějších zjištění naší studie byl významný vliv pohlaví na vnímání pooperační bolesti a potřebu analgetizace. V obou skupinách ženy vykazovaly vyšší hodnoty VAS a vyžadovaly intenzivnější analgetickou léčbu než muži. Ve skupině RATS byl rozdíl v intenzitě bolesti statisticky významný 14. pooperační den (3,1 ± 1,2 vs. 2,5 ± 1,0; p = 0,01897), zatímco ve skupině UVATS byly rozdíly výrazné jak 3. den (5,0 ± 1,7 vs. 3,1 ± 0,9; p < 0,00001), tak 14. den po operaci (2,9 ± 1,3 vs. 1,7 ± 0,7; p = 0,00003).
Tento rozdíl se projevil i v typu analgetické léčby, kdy ženy v obou skupinách častěji vyžadovaly kombinovanou analgetickou léčbu 3. pooperační den a perorální analgetika 14. pooperační den. Tato zjištění korespondují s výsledky české studie Šnircové et al. (2007), které prokázaly, že ženy udávaly vyšší maximální intenzitu bolesti než muži (průměrně 6,9 vs. 5,3 na VAS; p = 0,024) [18].
Podobně Mills et al. (2019) ve své studii britské populace prokázali, že ženy mají nižší práh bolesti a nižší toleranci vůči bolesti, přičemž bolest u nich bývá intenzivnější a nepříjemnější [19]. Existují důkazy naznačující, že ženy vykazují odlišnou citlivost na analgezii, což může být způsobeno rolí estrogenů a genetických faktorů. Naše výsledky jednoznačně podporují tyto závěry a zdůrazňují potřebu individualizovaného přístupu k pooperační analgezii s ohledem na pohlaví pacienta.
Vliv BMI na pooperační bolest byl v našem souboru marginální. Jediný statisticky významný rozdíl byl nalezen 14. den po RATS, kdy pacienti s BMI < 30 udávali vyšší hodnoty bolesti než pacienti s vyšším BMI (3,0 vs. 2,2; p = 0,01386). Tento výsledek je v rozporu s některými publikacemi, např. Yang et al. (2019), kteří vyšší BMI označují za prediktor intenzivnější pooperační bolesti. Opačné výsledky uvádějí McElnay et al. (2014), kteří neshledali BMI jako signifikantní faktor ovlivňující pooperační bolest po VATS [15]. Nález naší studie je překvapivý a může být vysvětlen několika faktory. Jedním z nich může být předpoklad, že vyšší podíl tukové tkáně může mechanicky chránit nervové struktury hrudní stěny před drážděním. Další možností je, že pacienti s vyšším BMI mají obecně sníženou pohyblivost, což může vést k menšímu dráždění incizí a menšímu vnímání bolesti při pohybu.
Výsledky naší studie je třeba interpretovat s ohledem na několik limitací. Studie byla provedena v jednom centru s omezeným počtem pacientů, což může limitovat generalizaci výsledků. Subjektivní hodnocení bolesti pomocí VAS škály může být ovlivněno individuálními faktory, jako je vnímání bolesti, kulturní pozadí nebo psychologický stav pacienta. Dále přestože byly operace prováděny zkušenými chirurgy, mohou existovat nepatrné rozdíly v technice a přístupu, které mohou pooperační bolest ovlivnit. Také je třeba zdůraznit, že analýza byla omezena na relativně krátké období po operaci (14 dní) a nehodnotila dlouhodobé důsledky pooperační bolesti, jako je rozvoj chronického posttorakotomického bolestivého syndromu.
V dalším výzkumu by bylo přínosné zaměřit se na hodnocení dlouhodobých důsledků pooperační bolesti, na strategie ke snížení bolesti po RATS, jako je např. optimalizace umístění portů, změna 12mm portů na 8mm varianty nebo implementace technik regionální analgezie, a na objektivní markery bolesti, které by mohly doplnit subjektivní hodnocení pomocí VAS.
Závěr
Roboticky asistovaná chirurgie přináší řadu technických výhod a velmi dobré onkologické výsledky, avšak naše studie ukazuje, že je spojena s vyšší pooperační bolestivostí než UVATS, zejména u žen a 3. pooperační den. Tato zjištění zdůrazňují potřebu cílených analgetických strategií, vč. regionálních blokád a úpravy techniky (použití 8mm portů a staplerů). Současně je žádoucí implementace moderních postupů – preemptivní analgezie, kratší doba ponechání hrudních drénů, časná mobilizace a podávání účinné kombinace analgetik již od 1. pooperačního dne – které mohou významně snížit pooperační bolest a zlepšit rekonvalescenci pacientů.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
Zdroje
1. Sung H, Ferlay J, Siegel RL et al. Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide. CA Cancer J Clin 2021; 71(3): 209–249. doi: 10.3322/caac.21660.
2. Tulinský L, Kepičová M, Ihnát P et al. Radicality of mediastinal lymphadenectomy in minimally invasive pulmonary resection: a comparative analysis of uniportal and multiportal thoracoscopic approaches. Rozhl Chir 2024; 103(2): 48–56. doi: 10.33699/PIS.2024.103.2.48-56.
3. Kolařík J, Stolz A, Vachtenheim J et al. Video-assisted and robotic-assisted thoracoscopic pulmonary lobectomies, our experience. Rozhl Chir 2021; 100(12): 576–583. doi: 10.33699/PIS.2021.100.12.576–583.
4. Wang L, Liu D, Lu J et al. The feasibility and advantage of uniportal video-assisted thoracoscopic surgery (VATS) in pulmonary lobectomy. BMC Cancer 2017; 17(1): 75. doi: 10.1186/s12885-017-3069-z.
5. Gonzalez-Rivas D, Fieira E, Delgado M et al. Uniportal video-assisted thoracoscopic lobectomy. J Thorac Dis 2013; 5(Suppl 3): S234–S245. doi: 10.3978/j.issn.2072-1439.2013.07.30.
6. Niu Z, Cao Y, Du M et al. Robotic-assisted versus video-assisted lobectomy for resectable non-small-cell lung cancer: the RVlob randomized controlled trial. EClinicalMedicine 2024; 74 : 102707. doi: 10.1016/j.eclinm.2024.102707.
7. Gammie JS, Banks MC, Fuhrman CR et al. The pigtail catheter for pleural drainage: a less invasive alternative to tube thoracostomy. JSLS 1999; 3(1): 57–61. doi: 10.1510/jsls.1999.3.1.57.
8. Wildgaard K, Ravn J, Kehlet H. Chronic post-thoracotomy pain: a critical review of pathogenic mechanisms and strategies for prevention. Eur J Cardiothorac Surg 2009; 36(1): 170–180. doi: 10.1016/j.ejcts.2009.02.005.
9. Bendixen M, Jørgensen OD, Kronborg C et al. Postoperative pain and quality of life after lobectomy via video-assisted thoracoscopic surgery or anterolateral thoracotomy for early stage lung cancer: a randomised controlled trial. Lancet Oncol 2016; 17(6): 836–844. doi: 10.1016/S1470-2045(16)00173-X.
10. Piccioni F, Segat M, Falini S et al. Enhanced recovery pathways in thoracic surgery from Italian VATS Group: perioperative analgesia protocols. J Thorac Dis 2018; 10(Suppl 4): S555–S563. doi: 10.21037/jtd.2017.12.86.
11. Ip HY, Abrishami A, Peng PW et al. Predictors of postoperative pain and analgesic consumption. Anesthesiology 2009; 111(3): 657–677. doi: 10.1097/ALN.0b013e3181aae87a.
12. Melzack R. The short-form McGill Pain Questionnaire. Pain 1987; 30(2): 191–197. doi: 10.1016/0304-3959(87)91074-8.
13. Šolcová I, Jakoubek B, Sýrová Z et al. Charakteristika souboru adjektiv použitelných pro self-rating. Cesk Psychol 2000; 44(3): 238–250.
14. Novellis P, Maisonneuve P, Dieci E et al. Quality of life, postoperative pain, and lymph node dissection in a robotic approach compared to VATS and OPEN for early stage lung cancer. J Clin Med 2021; 10(8): 1687. doi: 10.3390/jcm10081687.
15. McElnay P, Molyneux M, Krishnadas R et al. Pain and recovery are comparable after either uniportal or multiport video-assisted thoracoscopic lobectomy: an observation study. Eur J Cardiothorac Surg 2014; 47(5): 912–915. doi: 10.1093/ejcts/ezu324.
16. Tajè R, Gallina FT, Forcella D et al. Multimodal evaluation of locoregional anaesthesia efficacy on postoperative pain after robotic pulmonary lobectomy for NSCLC: a pilot study. J Robot Surg 2023; 17(4): 1705–1713. doi: 10.1007/s11701-023-01578-y.
17. Lautenbacher S, Peters JH, Heesen M et al. Age changes in pain perception: a systematic-review and meta-analysis of age effects on pain and tolerance thresholds. Neurosci Biobehav Rev 2017; 75 : 104–113. doi: 10.1016/j.neubiorev.2017.01.039.
18. Šnircová J, Fajt R, Hrabák J et al. Fast-track and ultra fast-track cardiac anaesthesia – postoperative pain and other parameters observation. Anest Intenziv Med 2007; 18(5): 276–281.
19. Mills SE, Nicolson KP, Smith BH. Chronic pain: a review of its epidemiology and associated factors in population-based studies. Br J Anaesth 2019; 123(2): e273–e283. doi: 10.1016/j.bja.2019.03.023.
doc. MUDr. Lubomír Tulinský, Ph.D.
Chirurgická klinika LF OU a FN Ostrava
17. listopadu 1790
708 52 Ostrava
lubomir.tulinsky@fno.cz
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Ohlédnutí za rokem 2025
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2025 Číslo 12- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Ohlédnutí za rokem 2025
- AI in surgery: Japanese digital healthcare transformation integration in medical education and clinical practice
- 10. sympozium Střešovických videokazuistik
- Vyhlášení výsledků publikační soutěže České chirurgické společnosti ČLS JEP 2024
- Oční traumata a nejčastější akutní stavy v oftalmologii
- Roboticky asistovaná torakoskopie vs. videoasistovaná torakoskopie v otázce radikality mediastinální lymfadenektomie
- Robotická vs. uniportální lobektomie: prospektivní analýza pooperační bolesti, potřeby analgezie a individuálních rizikových faktorů
- Sklerotizující angiomatoidní nodulární transformace sleziny: vzácná kazuistika
- Chirurgická léčba kongenitálního divertiklu žaludku
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Oční traumata a nejčastější akutní stavy v oftalmologii
- Sklerotizující angiomatoidní nodulární transformace sleziny: vzácná kazuistika
- Roboticky asistovaná torakoskopie vs. videoasistovaná torakoskopie v otázce radikality mediastinální lymfadenektomie
- Chirurgická léčba kongenitálního divertiklu žaludku
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



