-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Chirurgická léčba kongenitálního divertiklu žaludku
Surgical therapy of congenital stomach diverticulum
Introduction: Gastric diverticulum is a very rare condition and, in most cases, asymptomatic. Its diagnosis is challenging for diagnostic departments. Symptomatology of the larger gastric diverticula can imitate other illnesses for some time. Initially we can treat it like abdominal pain, gallbladder or kidney colic, back pain, or gastroesophageal, or duodenogastric reflux disease. Common use diagnostic examinations like X-ray of the abdomen or thorax, or ultrasound of the abdominal cavity often cannot find the origin of the problems. It is the least common gastrointestinal diverticulum, therefore its presence can be lost from the minds of the examination specialists. In case of successful diagnosis of the gastric diverticulum the next therapy is led due to clinical state of the patient and according to symptomatology. Almost all gastric diverticula are set for conservative therapy. We can decide for surgery when complications such as bleeding or signs of the perforation occur and according to some problems, which can limit the patient in common life (such as pain, dysphagia, odynophagia or reflux disease).
Case report: Authors present a case of a 64-years-old patient, which was examined for abdominal pain in the epigastrium with night episodes of gastroesophageal reflux and cough for 2 years. Contrast examination of the upper gastrointestinal tract was performed in the past, but did not reveal any pathology. Therefore, a recent gastrofibroscopic examination of the stomach followed. The results were unclear and showed the possibility of the presence of hiatal hernia or stomach diverticulum untill computer tomography scans gave clear diagnosis of stomach diverticulum. It was located in the fundus area in the rear stomach wall and it was in intimate contact with the spleen and left adrenal gland. Because of patient’s symptoms, robotic resection of the diverticulum was indicated after consultation.
Conclusion: Stomach diverticulum is a very rare anatomic abnormality in general. Surgical treatment is indicated in the low range of all stomach diverticula. Literature reviews show mostly single case reports or small groups of patients with stomach diverticula. There is no recommendation for treating management. Surgical approach should be individual and based on symptoms and complications connected to diverticulum presence.
Keywords:
diverticulum – dysphagia – Stomach – Abdominal pain – gastroscopy
Autoři: J. Pažin
; Š. O. Schütz
; P. Kolek
; Radek Pohnán
Působiště autorů: 2. LF UK a ÚVN – VFN Praha ; Chirurgická klinika
Vyšlo v časopise: Rozhl. Chir., 2025, roč. 104, č. 12, s. 549-554.
Kategorie: Kazuistika
doi: https://doi.org/10.48095/ccrvch2025549Souhrn
Úvod: Divertikl v oblasti žaludku je vzácnou a často asymptomatickou patologií, jejíž diagnostika na základě klinických příznaků představuje pro diagnostické obory značnou výzvu. Symptomatologie větších divertiklů žaludku může být zpočátku zaměňována za jinou nemoc. Velmi často se léčí primárně jako chronické bolesti břicha, vertebrogenní obtíže nebo gastroezofageální či duodenogastrický reflux. Běžně používané diagnostické metody, jakými jsou nativní snímek břicha, hrudníku nebo ultrazvukové vyšetření dutiny břišní, nemusí jeho přítomnost odhalit. Vzhledem k tomu, že výskyt divertiklů žaludku je v gastrointestinálním traktu nejméně častý, uniká jeho přítomnost z povědomí vyšetřujících odborníků. V případě úspěšné diagnostiky rozhodujeme o další terapii zejména na základě klinického stavu pacienta a přítomné symptomatologie. Naprostá většina divertiklů žaludku je léčena konzervativně. K chirurgické léčbě přistupujeme při výskytu komplikací, jako je krvácení nebo příznaky perforační náhlé příhody břišní, a dále individuálně na základě dohody s pacientem v případech obtíží, které jej významně omezují v běžném životě (bolesti, dysfagie, odynofagie, reflux apod.).
Kazuistika: Autoři prezentují případ 64leté pacientky, která byla vyšetřována 2 roky pro nespecifické bolesti břicha v epigastriu s epizodami nočních atak gastroezofageálního refluxu a kašlem. Kontrastní vyšetření horní části trávicího traktu provedené v minulosti z jiné indikace neodhalilo přítomnost patologie. Proto bylo doplněno endoskopické vyšetření žaludku s nejasným nálezem připouštějící jak hiátovou hernii, tak přítomnost divertiklu. Definitivní diagnózu divertiklu žaludku s intimním kontaktem se slezinou a nadledvinou potvrdilo až CT vyšetření. Vzhledem k obtížím pacientky byla po domluvě indikována robotická resekce divertiklu.
Závěr: Divertikl žaludku je obecně velmi vzácná anatomická abnormalita. Chirurgická léčba je indikována pouze v malém procentu všech diagnostikovaných divertiklů. Přehled literatury ukazuje převážně jednotlivé případy nebo velmi malé soubory pacientů. Doporučení managementu léčby žaludečních divertiklů prakticky chybí. Rozhodnutí k chirurgické terapii by mělo být individualizované a založené na symptomech a komplikacích přímo spojených s přítomností divertiklu.
Klíčová slova:
žaludek – dysfagie – bolesti břicha – gastroskopie – divertikl
Úvod
Výskyt extraintestinálních divertiklů je poměrně raritní. V rámci gastrointestinálního traktu je přítomnost divertiklu v oblasti žaludku nejméně častá. Nízká incidence tohoto onemocnění může vést k diagnostickým obtížím. Nejčastěji se divertikly vyskytují v oblasti fundu žaludku, podél jeho zadní stěny [1,2]. Většina žaludečních divertiklů je asymptomatická. Symptomatický průběh se nejčastěji projevuje bolestmi v epigastriu, nauzeou nebo zvracením. V ojedinělých případech může být průběh dramatický, s rozvojem masivního krvácení nebo perforační náhlou příhodou břišní [3,4]. Diagnostické zobrazovací metody neodhalí vždy příčinu obtíží ani přítomnost žaludečního divertiklu [5]. Mezi nejčastější vyšetřovací modality patří skiaskopie s kontrastní látkou, gastrofibroskopie a CT. Endoskopické vyšetření horní části trávicího traktu je doporučováno jako primární diagnostická metoda, a to pro nízké riziko falešně negativního výsledku a možnost přesného určení lokalizace a rozměrů divertiklu. V některých případech může dojít k náhodnému odhalení asymptomatického divertiklu při vyšetření žaludku z jiných příčin [6].
Obr. 1. Skiaskopické vyšetření jícnu a žaludku. An upper gastrointestinal study of the oesophagus and stomach. 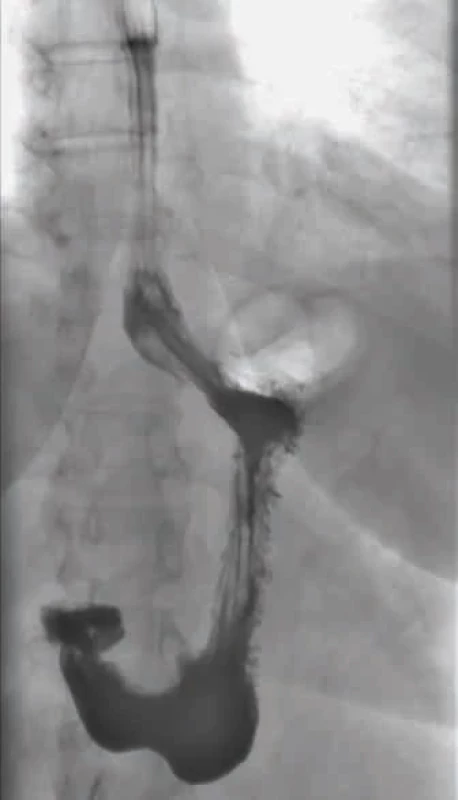
Kazuistika
Šedesátičtyřletá pacientka byla více než 2 roky vyšetřována nejprve praktickým lékařem, následně gastroenterologem pro polymorfní obtíže a bolesti v podžebří, převážně vlevo, s propagací do zad, doprovázené symptomy gastroezofageálního refluxu a kašlem. V prosinci 2017 bylo indikováno kontrastní skiaskopické vyšetření jícnu a žaludku. Indikací k vyšetření byl pocit tlaku na levé straně krku. Před skiaskopií bylo doplněno laryngoskopické vyšetření, které bylo bez patologického nálezu. Polykací akt podanou baryovou kontrastní látkou probíhal volně, koordinovaně, s nálezem symetrických struktur hypofaryngu. Osteofyty v oblasti C5–C7 způsobovaly mírnou impresi dorzální kontury jícnu. Kontrastní látka dále volně procházela přes obvykle uloženou kardii do žaludku, který byl bez patologického nálezu (obr. 1). Pro progredující obtíže byly praktickým lékařem nasazeny inhibitory protonové pumpy (IPP). Vzhledem k částečnému zlepšení obtíží pacientka dále užívala IPP nepravidelně („dle potřeby“). Po přechodné úlevě se bolesti v epigastriu opět zhoršily, měly sezónní charakter (jaro, podzim) a nebyly závislé na typu ani době konzumace jídla. Vzhledem k pozitivní rodinné anamnéze na onkologické onemocnění v oblasti horní části gastrointestinálního traktu (sestřenice karcinom žaludku v 65 letech) byla pacientka odeslána praktickým lékařem na endoskopické vyšetření.
Na chirurgickou ambulanci se pacientka poprvé dostavila s výsledkem gastrofibroskopie v polovině října 2024. Vyšetření popsalo skluznou brániční kýlu velikosti do 5 cm a suspektní paraezofageální kýlu s možnou diferenciální diagnózou divertiklu ve fundu žaludku (obr. 2). Nález v oblasti těla a antra žaludku byl normální. Popsán byl také edém sliznice bulbu duodena – hodnoceno jako bulbitida. Rychlý ureázový test na přítomnost Helicobacter pylori byl negativní. Pacientce byla doporučena terapie IPP, prokinetika a chirurgické dovyšetření.
Pro nejednoznačný endoskopický nález bylo indikováno CT s podáním intravenózní kontrastní látky. Vyšetření proběhlo 3 týdny od první návštěvy na chirurgické ambulanci. Nálezem byl dobře ohraničený tenkostěnný cystický útvar vyplněný tekutinou s bublinou plynu velikosti 40 × 30 × 47 mm, uložený pod levou brániční klenbou s naznačenou štěrbinovitou komunikací s dutinou žaludku, v těsné blízkosti levé nadledviny a v kontaktu se slezinou (obr. 3, 4). Brániční kýla nebyla potvrzena. Pro přetrvávající noční tlakové bolesti v epigastriu byla pacientka indikována k resekci divertiklu žaludku pomocí robotického systému. Termín operace byl stanoven 7 týdnů od primární návštěvy pacientky na chirurgické ambulanci.
Pacientka, diabetička II. typu na dietě, anamnesticky po apendektomii a opakovaných kyretážích dělohy, jinak bez závažných komorbidit, byla přijata k provedení výkonu v den plánované operace. S přihlédnutím na anatomické poměry a uložení divertiklu jsme zvolili přístup přes gastrokolické ligamentum a omentální burzu (obr. 5). Pro intimní kontakt divertiklu s horním pólem sleziny bylo nutné provést uvolnění části obvodu divertiklu ze subdiafragmatického přístupu s mobilizací levostranných bráničních crur. Resekce byla provedena pomocí 60 mm robotického lineárního endostapleru. Resekční linie byla zanořena pokračujícím samofixačním stehem (obr. 6). Pro nutnost vizualizace a uvolnění bráničních crur před resekční fází výkonu byla následně provedena přední hiátoplastika. Defekt v gastrokolickém ligamentu byl uzavřen jednotlivými vstřebatelnými stehy. Výkon proběhl nekomplikovaně, s minimální krevní ztrátou. Konzolový operační čas činil 100 min. Pacientka byla pooperačně přeložena na jednotku intenzivní péče, odkud byla 2. pooperační den přesunuta na standardní oddělení. Čtvrtý pooperační den byla pacientka dimitována do domácího ošetřování v celkově dobrém stavu. Laboratorní výsledky v den dimise byly bez leukocytózy, bez iontové dysbalance, s hodnotou CRP 10,8 mg/l. Pacientka v den dimise tolerovala tekutou stravu, klinický nález na břiše byl bez známek chirurgických komplikací a rány se hojily per primam.
První pooperační kontrola proběhla 12. den po výkonu. Jedinou subjektivní obtíží pacientky byla odeznívající bolest levého ramene. Doporučený dietní režim pacientka tolerovala. IPP od operace neužívala. Rány byly zhojeny primárně. Byla provedena extrakce svorek z ran. Pacientce bylo doporučeno profylaktické užívání IPP po dobu dalších 14 dní s následným vysazením při nekomplikovaném průběhu.
Histologický nález resekovaného divertiklu byl obdobný ve všech vyšetřovaných řezech. Jednalo se o stěnu žaludku, kde sliznice byla bez metaplastických, dysplastických nebo zánětlivých změn.
Dva měsíce po operaci byla pacientka telefonicky kontaktována. Uváděla, že předoperační obtíže zcela vymizely. Pacientka je bez medikace, jizvy jsou zhojené bez komplikací. Průběh hospitalizace a výsledek operace hodnotí jako výborný.
Obr. 2. Endoskopický obraz divertiklu fundu žaludku (šipka) z inverzního pohledu. Endoscopic findings of diverticulum in the fundus area of the stomach (arrow) from inverse view. 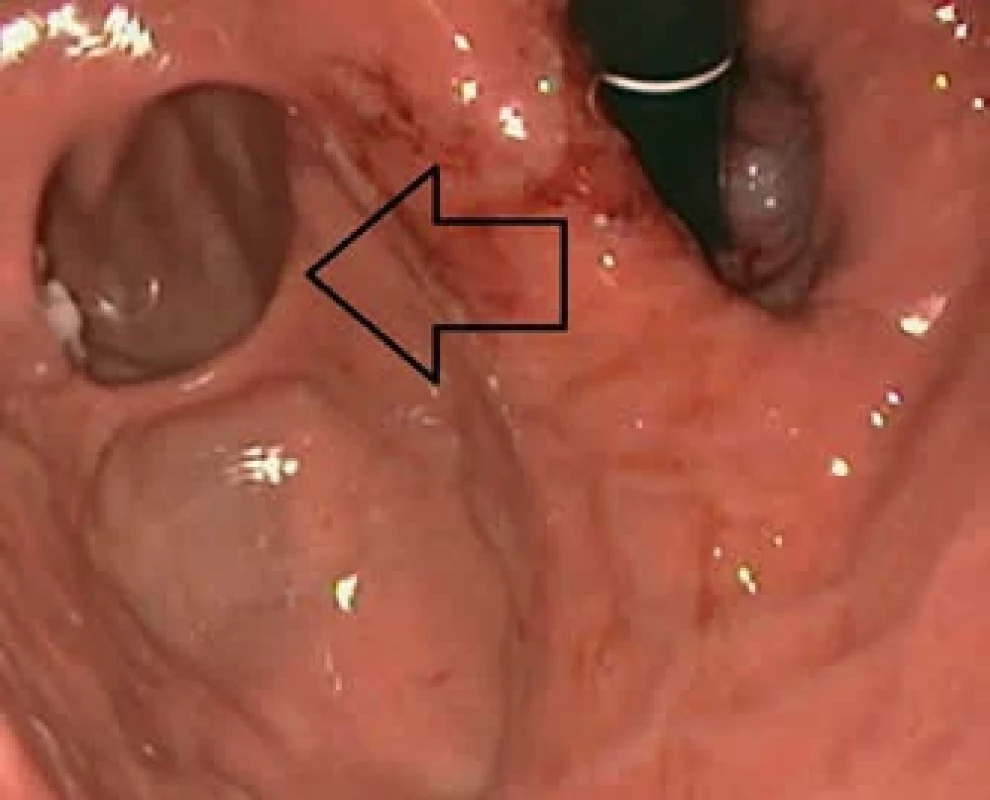
Obr. 3. CT obraz žaludečního divertiklu (šipka) – transverzální rovina. CT scan of stomach diverticulum (arrow) – transversal plane. 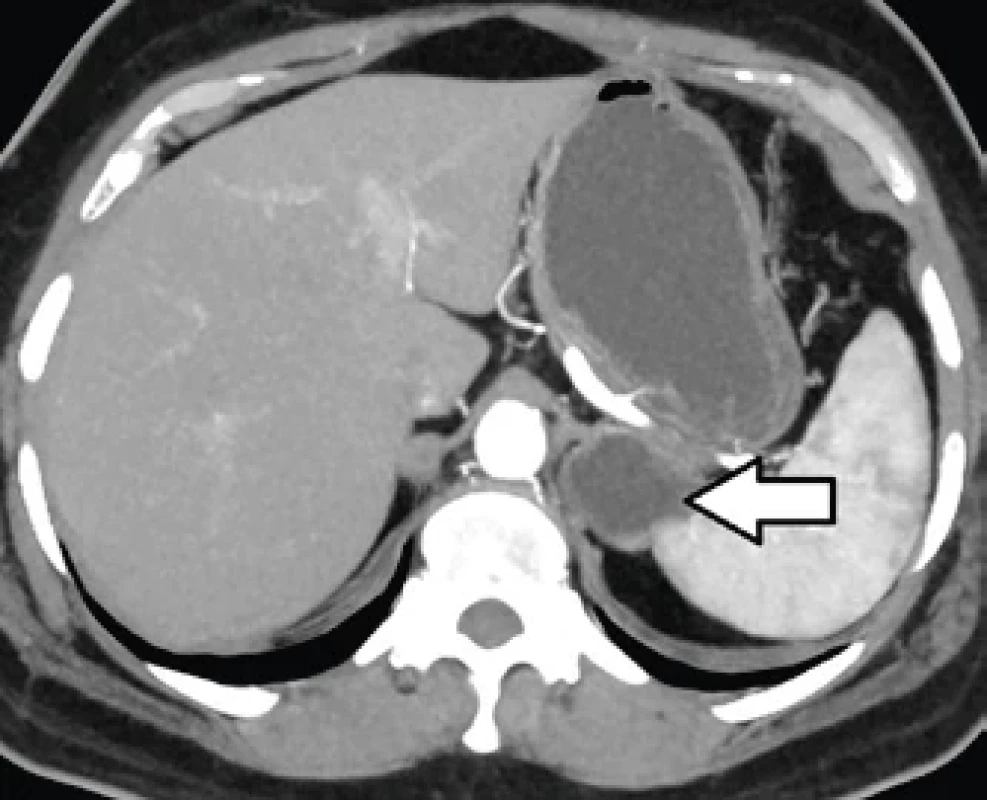
Obr. 4. Divertikl fundu žaludku v těsném kontaktu se slezinou a nadledvinou (šipky) – frontální rovina. Stomach diverticulum in close contact with spleen and suprarenal gland (arrows) – frontal plane. 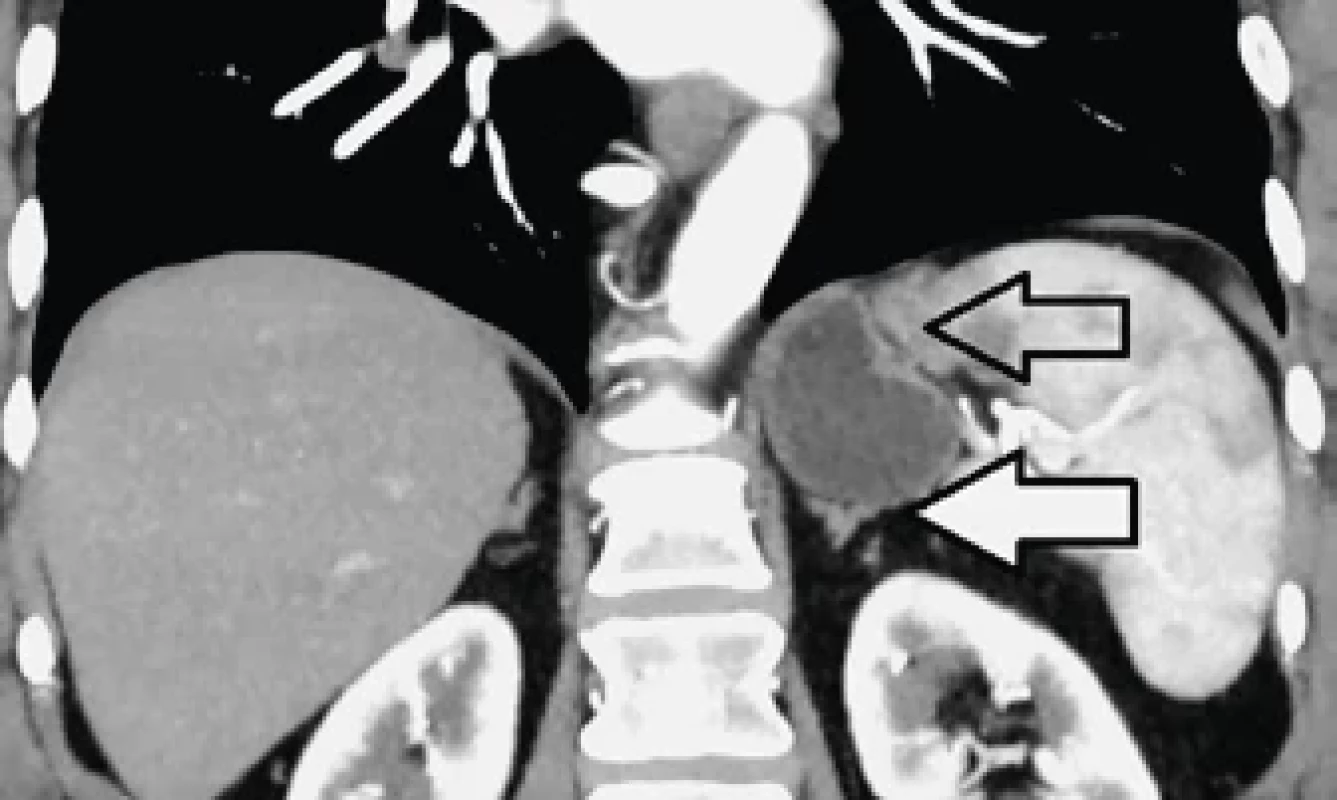
Obr. 5. Peroperační pohled na divertikl zadní stěny žaludku z omentální burzy. Intraoperative view of a diverticulum on the posterior wall of the stomach from the lesser sac. 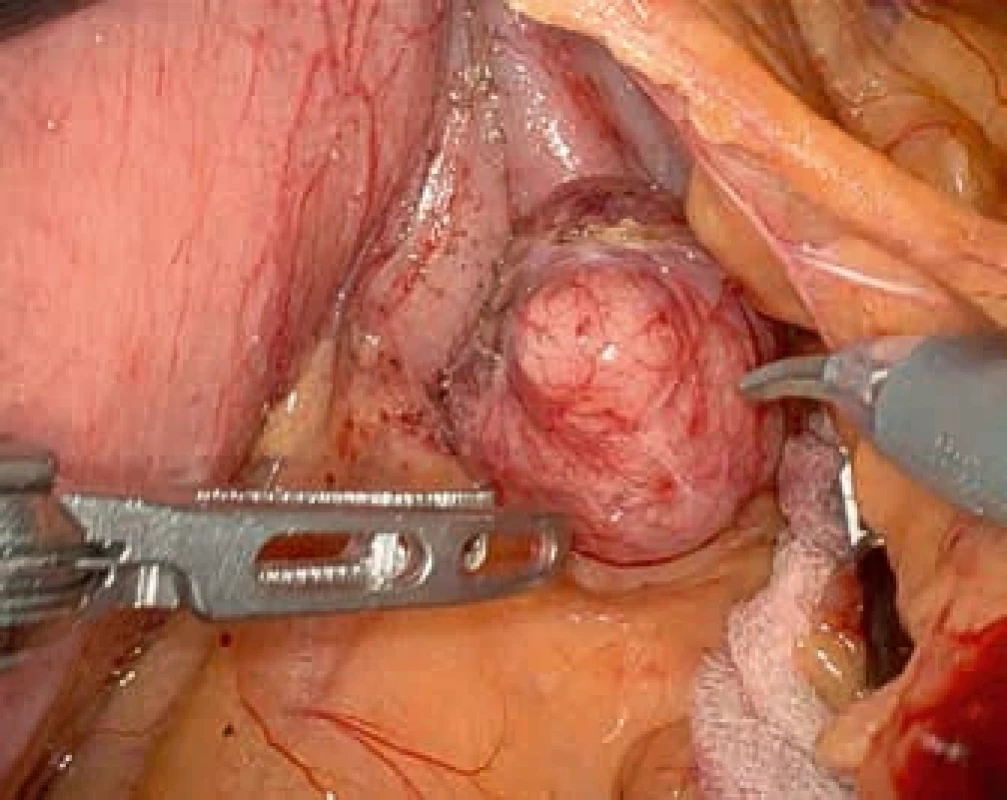
Obr. 6. Definitivní ošetření resekční linie po snesení divertiklu samofixačním stehem. Definitive treatment of the resection line after resection of the diverticulum using barbed suture. 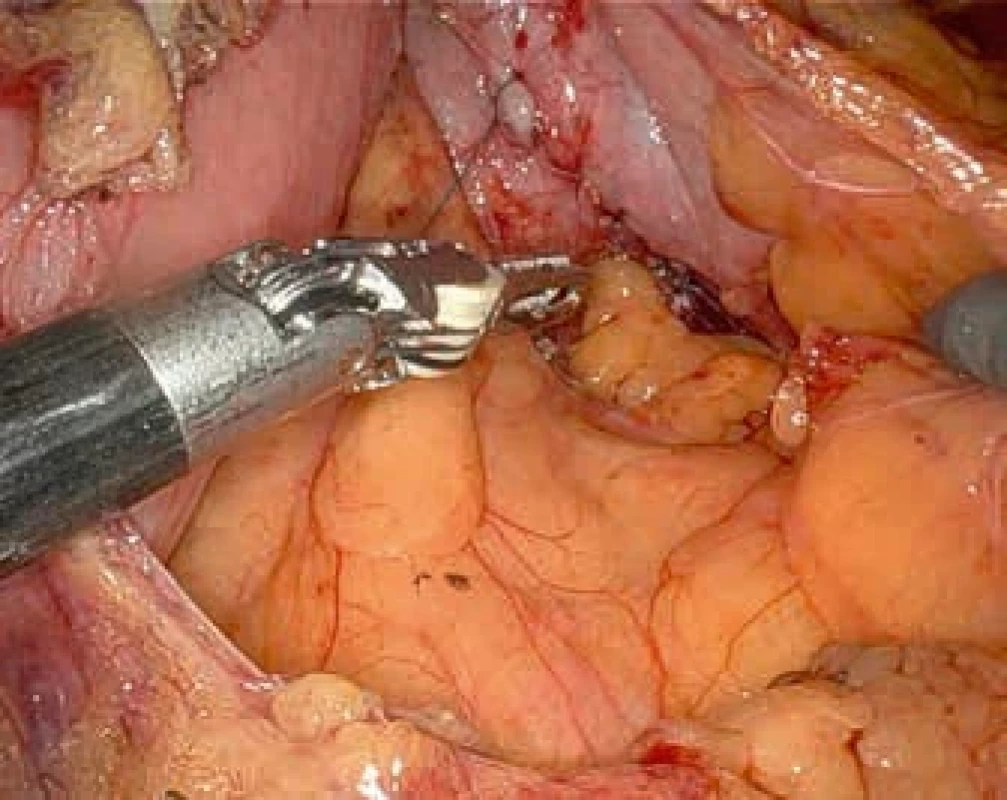
Diskuze
Žaludeční divertikl může být kongenitální (pravý) nebo získaný (nepravý). Pravý divertikl na rozdíl od nepravého obsahuje všechny vrstvy žaludeční stěny. Nepravé divertikly se dělí na pulzní a trakční. Pulzní divertikl vzniká v důsledku opakovaného zvyšování intraluminálního tlaku, zatímco trakční forma je výsledkem působení tahových sil, např. při zánětlivých procesech v okolí nebo vlivem adhezí. V několika publikacích byl popsán výskyt trakčního divertiklu po Roux‑en Y gastrickém bypassu [7–9]. Pravé divertikly tvoří přibližně 70–75 % všech žaludečních divertiklů [10]. Vznikají v důsledku vývojového defektu, kdy na úrovni kardie dochází k oddělení podélných svalových vláken při zachování cirkulární vrstvy svaloviny. Toto místo strukturální slabosti je predispozicí vzniku divertiklu. Tuto teorii podpořili Reich et al., když výskyt žaludečního divertiklu popsali již v roce 1941 [11].
Stejně jako v našem případě je výskyt pravých divertiklů žaludku nejčastější v oblasti fundu, na zadní stěně žaludku, přibližně 2–3 cm pod gastroezofageálním přechodem a 3 cm od malé kurvatury. Získané divertikly se nejčastěji vyskytují v oblasti antra žaludku [10]. Většinou se jedná o solitární léze. Oba typy divertiklů se rozměrově nejčastěji pohybují v rozmezí od 1 do 5 cm. V literatuře jsou však popsány i divertikly větší než 10 cm [12–14].
Žaludeční divertikl byl prvně popsán Moebiusem v roce 1661 a později Roaxem v roce 1774. Symptomatické divertikly nejčastěji postihují pacienty mezi 20. a 60. rokem života. Pouze 4 % případů se vyskytují u osob mladších než 20 let. Neexistuje významný rozdíl v incidenci mezi pohlavími [12,15,16].
Raritní výskyt onemocnění dokumentuje i analýza publikací. Studie Morrise et al. publikovaná koncem roku 2023 v ANZ Journal of Surgery identifikovala pouze 103 článků uveřejněných za posledních 75 let, z toho 77 kazuistik, 23 kazuistických sérií a 3 přehledové práce [17].
Diagnostika může být vzhledem k lokalizaci divertiklu obtížnější a může dojít k záměně s jinými patologiemi horní části trávicího traktu. V polovině 20. století Palmer et al. uvedli, že u 30 z celkem 49 symptomatických vyšetřovaných pacientů s divertiklem žaludku byly jejich symptomy nespecifické a mohly se přičíst jiným gastrointestinálním onemocněním [12]. Zároveň je nutné myslet i na možnost vzniku neoplazie v oblasti divertiklu žaludku. Diagnostické nejasnosti mohou oddálit včasnou a adekvátní terapii. Při podezřelém endoskopickém nálezu je doporučeno provést biopsii kvůli histologické verifikaci. Gastroskopie je považována za referenční metodu diagnostiky žaludečních divertiklů. CT vyšetření (nativní nebo s intravenózně podanou kontrastní látkou) nemá v tomto ohledu ve srovnání s endoskopickým vyšetřením takovou výpovědní hodnotu. Přínos CT tkví ve využití této metody v diferenciální diagnostice onemocnění, zejména při užití orálně podané kontrastní látky. Toto vyšetření se jeví jako efektivní metoda, která dokáže odlišit žaludeční divertikl od jiné patologie [18]. Na druhé straně je v literatuře poměrně značný počet kazuistik, kdy byl žaludeční divertikl chybně zaměněn za rezistence v oblasti levé nadledviny, což vedlo k nadbytečnému endokrinologickému vyšetřování a v některých případech i k revizi dutiny břišní [19–22]. Před plánovanou operací je proto doporučeno provést jak CT s perorálně podanou kontrastní látkou, tak endoskopické vyšetření žaludku se zaměřením na oblast fundu.
Nejčastějším a často jediným symptomem divertiklu je bolest v epigastriu, přítomná až u 30 % pacientů. Pacienti si dále stěžují na nevolnost, pyrózu, bolesti na hrudi až stenokardického charakteru, říhání či zápach z úst. Tyto příznaky jsou často způsobeny bakteriálním přerůstáním a retencí potravy v divertiklu. Zvracení je méně častým symptomem [7,10,23].
Terapeutický postup se do značné míry odvíjí od subjektivních obtíží pacienta a výskytu komplikací spojených s přítomností žaludečního divertiklu. Převážná část tvoří divertikly asymptomatické, náhodně zjištěné a nevyžadující žádnou léčbu. U symptomatických, ale nekomplikovaných případů je indikována konzervativní terapie pomocí antacid, H₂ antagonistů nebo inhibitorů protonové pumpy. Divertikly větší než 4 cm mají vyšší riziko rozvoje komplikací a jsou hůře ovlivnitelné farmakologickou léčbou [24]. U pacientů se symptomatickým průběhem a selháním konzervativního postupu by měl být zvážen chirurgický výkon. Chirurgická resekce by měla následovat u divertiklů žaludku větších než 4 cm, u kterých není dostatečný efekt konzervativní léčby, a vždy u komplikovaných případů spojených s krvácením, výskytem vředové léze, při perforaci nebo v případě potvrzeného výskytu dysplazie či maligního zvratu v oblasti divertiklu. Když lze vzhledem k lokalizaci divertiklu nebo anatomickým poměrům očekávat technicky obtížnější výkon, je v některých případech nutné provedení peroperační gastroskopie. Ta může být přínosná k rozepnutí vaku divertiklu a jeho přesné identifikaci. Využití peroperační endoskopie je vhodné také při recidivujícím výskytu divertiklu po předchozích operacích. Preferovaná operační metoda je miniinvazivní – laparoskopicky nebo roboticky asistovaná.
Závěr
Výskyt divertiklů v žaludku je vzácný a z oblasti gastrointestinálního traktu nejméně častý. Diagnostika je často obtížná a vyžaduje vysokou míru klinické suspekce. Nález malých žaludečních divertiklů je často náhodný a nevyžaduje specifickou léčbu. Převážná většina divertiklů žaludku je indikována ke konzervativní terapii. Chirurgická resekce je indikována vždy u symptomatických divertiklů větších než 4 cm nereagujících na konzervativní terapii nebo při rozvoji komplikací. Miniinvazivní přístup, individuálně kombinovaný s peroperační endoskopií, je v současnosti preferovanou metodou. Dvě třetiny pacientů, kteří podstoupili odstranění symptomatického žaludečního divertiklu, udávají úplné vymizení symptomů a velmi dobrý klinický výsledek [12].
Dedikace
Článek podpořen institucionální podporou MO 1012.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů
Zdroje
1. Shah J, Patel K, Sunkara T et al. Gastric diverticulum: a comprehensive review. Inflamm Intest Dis 2019; 3(4): 161–166. doi: 10.1159/000495463.
2. Gockel I, Thomschke D, Lorenz D. Gastroin testinal: gastric diverticula. J Gastroenterol Hepatol 2004; 19(2): 227. doi: 10.1111/j.1440-1746.2004.3339b.x.
3. Marano L, Reda G, Porfidia R et al. Large symptomatic gastric diverticula: two case reports and a brief review of literature. World J Gastroenterol 2013; 19(36): 6114–6117. doi: 10.3748/wjg.v19.i36.6114.
4. Mahajan S, Naik S, Giri A et al. A case of gastric diverticulum presenting as upper gastrointestinal bleeding in rural central India. Cureus 2022; 14(8): e28403. doi: 10.7759/cureus.28403.
5. Ramai D, Ofosu A, Reddy M. Gastric diverticula: a review and report of two cases. Gastroenterology Res 2018; 11(1): 68–70. doi: 10.14740/gr936w.
6. Al Ghadeer HA, Al Hassan AS, AlAli NH et al. An incidental finding of asymptomatic gastric diverticula. Cureus 2022; 14(11): e31250. doi: 10.7759/cureus.31250.
7. Meeroff M, Gollán JR, Meeroff JC. Gastric diverticulum. Am J Gastroenterol 1967; 47(3): 189–203.
8. Schweiger F, Noonan JS. An unusual case of gastric diverticulosis. Am J Gastroenterol 1991; 86(12): 1817–1819.
9. Anaise D, Brand DL, Smith NL et al. Pitfalls in the diagnosis and treatment of a symptomatic gastric diverticulum. Gastrointest Endosc 1984; 30(1): 28–30. doi: 10.1016/s0016-5107(84)72291-7.
10. Rodeberg DA, Zaheer S, Moir CR et al. Gastric diverticulum: a series of four pe diatric patients. J Pediatr Gastroenterol Nutr 2002; 34(5): 564–567. doi: 10.1097/00005176-200205000-00019.
11. Reich NE. Gastric diverticula. Am J Dig Dis 1941; 8(3): 70–76. doi: 10.1007/bf03014635.
12. Palmer ED. Gastric diverticula. Int Abstr Surg 1951; 92(5): 417–428.
13. Palmer ED. Gastric diverticula, with special reference to subjective manifestations. Gastroenterology 1958; 35(4): 406–408.
14. Seltzer MH, Koch AW. A huge gastric diver ticulum. Am J Dig Dis 1971; 16(2): 167–170. doi: 10.1007/BF02284458.
15. Moses WR. Diverticula of the stomach. Arch Surg 1946; 52 : 59–65. doi: 10.1001/archsurg.1946.01230050061005.
16. Donkervoort SC, Baak LC, Blaauwgeers JL et al. Laparoscopic resection of a symptomatic gastric diverticulum: a minimally invasive solution. JSLS 2006; 10(4): 525–527.
17. Morris PD, Allaway MG, Mwagiru DK et al. Gastric diverticulum: a contemporary review and update in management. ANZ J Surg 2023; 93(12): 2828–2832. doi: 10.1111/ans.18707.
18. Feng YE, Zhang Z. Gastric diverticulum simulating a left adrenal mass: a case report and review of the literature. Oncol Lett 2015; 10(4): 2477–2480. doi: 10.3892/ol.2015.3559.
19. Nakajo M, Umanodan T, Nakajo M. A case of bilateral adrenal pseudotumors caused by hepatic cavernous hemangioma and gastric diverticulum. Jpn J Clin Radiol 2002; 47 : 573–577.
20. Kodera R, Otsuka F, Inagaki K et al. Gastric diverticulum simulating left adrenal incidentaloma in a hypertensive patient. Endocr J 2007; 54(6): 969–974. doi: 10.1507/endocrj.k07e-025.
21. Araki A, Shinohara M, Yamakawa J et al. Gastric diverticulum preoperatively diagnosed as one of two left adrenal adenomas. Int J Urol 2006; 13(1): 64–66. doi: 10.1111/j.1442-2042.2006.01236.x.
22. Schwartz AN, Goiney RC, Graney DO. Gastric diverticulum simulating an adrenal mass: CT appearance and embryogenesis. AJR Am J Roentgenol 1986; 146(3): 553–554. doi: 10.2214/ajr.146.3.553.
23. Muis MO, Leitao K, Havnen J et al. Gastric diverticulum and halitosis – a case for surgery? Int J Surg Case Rep 2014; 5(7): 431–433. doi: 10.1016/j.ijscr.2014.04.029.
24. DuBois B, Powell B, Voeller G. Gastric diver ticulum: “a wayside house of ill fame” with a laparoscopic solution. JSLS 2012; 16(3): 473–477. doi: 10.4293/108680812X13462882736330.
MUDr. Jaroslav Pažin
Chirurgická klinika
2. LF UK a ÚVN – VFN Praha
U vojenské nemocnice 1200
162 00 Praha 6
pazin.jaroslav@uvn.cz
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Ohlédnutí za rokem 2025
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2025 Číslo 12- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Spasmolytický účinek metamizolu
- Bezpečnostní profil metamizolu – systematický přehled
-
Všechny články tohoto čísla
- Ohlédnutí za rokem 2025
- AI in surgery: Japanese digital healthcare transformation integration in medical education and clinical practice
- 10. sympozium Střešovických videokazuistik
- Vyhlášení výsledků publikační soutěže České chirurgické společnosti ČLS JEP 2024
- Oční traumata a nejčastější akutní stavy v oftalmologii
- Roboticky asistovaná torakoskopie vs. videoasistovaná torakoskopie v otázce radikality mediastinální lymfadenektomie
- Robotická vs. uniportální lobektomie: prospektivní analýza pooperační bolesti, potřeby analgezie a individuálních rizikových faktorů
- Sklerotizující angiomatoidní nodulární transformace sleziny: vzácná kazuistika
- Chirurgická léčba kongenitálního divertiklu žaludku
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Oční traumata a nejčastější akutní stavy v oftalmologii
- Sklerotizující angiomatoidní nodulární transformace sleziny: vzácná kazuistika
- Roboticky asistovaná torakoskopie vs. videoasistovaná torakoskopie v otázce radikality mediastinální lymfadenektomie
- Chirurgická léčba kongenitálního divertiklu žaludku
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



