-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Časové trendy chirurgické terapie bronchogenního karcinomu
Stolz A., Šimonek J., Haruštiak T., Schützner J., Pafko P., Lischke R.: Timeline Trends in Surgery of Bronchogenic Carcinoma
Background:
The aim of our study was to determine how patient preoperative status and outcomes of resection have changed over last 12 years.Material and Methods:
This retrospective study of prospective database included 1412 patients operated from January 1, 1998 through December 31, 2009. Patient characteristics and outcomes were compared for two time periods (1998–2003 and 2004–2009).Results:
We performed 985 lobectomies with 30-days mortality 1.8% and 300 pneumonectomies with 30-days mortality 5.7%. Median of survival of all 1412 patients was 4.3 year and 5-year survival was 45%. The percentage of female patients, lobectomies and adenocarcinoma increased over time, as well as age of our patients. Outcome improved over time, with significant decrease in 30-days mortality after pneumonectomy (8.2% vs. 2.3%, p = 0.029). The overall 3-year survival improved in patients with III. stage (30 % vs. 40 %, p = 0.012).Conclusion:
Our study identified time trends which are in-line with increased incidence of lung cancer among women and with improvement of preoperative evaluation, preoperative and postoperative careKey words:
lung cancer – resection – mortality
Autoři: A. Stolz; J. Šimonek; T. Haruštiak; J. Schützner; P. Pafko; R. Lischke
Působiště autorů: III. chirurgická klinika 1. LF UK a FN Motol, Praha, přednosta: MUDr. R. Lischke
Vyšlo v časopise: Rozhl. Chir., 2011, roč. 90, č. 4, s. 216-221.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Cílem studie bylo zjistit, jak se měnila předoperační charakteristika pacientů s bronchogenním karcinomem, charakteristika operačních výkonů, pooperační morbidita a přežívaní pacientů v průběhu posledních 12 let.Materiál a metody:
Naše retrospektivní analýza prospektivní databáze obsahovala celkem 1412 pacientů s bronchogenním karcinomem, kteří byli operováni na naší klinice v období 1998–2009. Soubor jsme rozdělili do dvou časových období. První skupina pacientů byla operována v letech 1998–2003 a druhá skupina pacientů v letech 2004–2009.Výsledky:
Celkem jsme provedli 985 lobektomií s 30denní mortalitou 1,8 % a 300 pneumonektomií s 30denní mortalitou 5,7 %. Medián přežití všech našich pacientů byl 4,33 let a celkové pětileté přežití bylo 45 %. Při porovnání obou období jsme zjistili signifikantní rozdíl s vyšším věkem pacientů, vzestupem podílu žen, adenokarcinomu a lobektomií v druhém období. V letech 2003–2009 došlo k signifikantnímu snížení 30denní mortality u pacientů s pneumonektomií (8,2 % vs. 2,3 %, p = 0,029). Celkové přežívání pacientů ve III. stadiu bylo signifikantně lepší v období 2003–2009 (tříleté přežití: 30 % vs. 40 %, p = 0,012).Závěr:
Naše studie identifikovala časové trendy v chirurgické terapii bronchogenního karcinomu, které jsou v souladu se zvýšenou incidenci karcinomu plic u žen a zlepšením předoperační evaluace, peroperační a pooperační starostlivosti o pacienty po plicní resekci.Klíčová slova:
bronchogenní karcinom – resekce – mortalitaÚVOD
Bronchogenní karcinom patří celosvětově mezi nejčastější příčiny úmrtí na zhoubné onemocnění. Na začátku 20. století byl bronchogenní karcinom vcelku vzácné onemocnění, které tvořilo asi 1 % všech nádorů. Od začátku 20. století však dochází k nárůstu incidence rakoviny plic, která se koncem 1. světové války zdesetinásobila. V České republice probíhal rychlý vzestup incidence bronchogenního karcinom u mužů v období 1950 až 1980 a v dalším období po roku 1995 je velice mírný pokles. Podobný byl i vývoj úmrtnosti na toto maligní onemocnění. Úmrtnost na karcinom plic u žen byla v 60. a 70. letech asi devětkrát nižší, v poslední době čtyřikrát nižší než u mužů.
V posledních desetiletích je nejčastější indikací k plicní resekci bronchogenní karcinom. Během tohoto období došlo k změnám jak v incidenci a histologickém nálezu operovaného bronchogenního karcinomu, tak ve věkové struktuře pacientů. Zdokonalením vyšetřovacích metod, zlepšením operační techniky a nástrojů se mírně zvýšila operabilita onemocnění. Také vlivem lepší peri - a pooperační starostlivosti nastalo snížení pooperační úmrtnosti a morbidity. I přes toto zlepšení bohužel celkové přežívání pacientů s bronchogenním karcinomem není uspokojivé. Celkové pětileté přežití je u mužů 6–14 % a u žen 7–18 % [1].
MATERIÁL A METODA
V letech 1998–2009 bylo na naší klinice operováno 1 412 pacientů pro bronchogenní karcinom. Provedli jsme retrospektivní studii prospektivní databáze našich pacientů s cílem zjistit časové trendy v skupině chirurgicky léčených pacientů s bronchogenním karcinomem, analyzovat rizikové faktory a přežívání našich pacientů podle stadií onemocnění. Mezi sledovaná data patřili: věk pacientů, pohlaví, typ plicní resekce, histologická klasifikace a délka přežívání pacientů.
Mezi sledované předoperační faktory u skupiny pacientů po pneumonektomii patřili: věk, pohlaví, body mass index (BMI), kardiovaskulární komorbidity (supraventrikulární arytmie, ICHS, hypertenze, anamnéza infarktu myokardu), FEV 1 (usilovný vteřinový výdech, procento náležitých hodnot), FVC (usilovná vitální kapacita, procento náležitých hodnot), FEV1/ FVC. Chronická obstrukční plicní nemoc (CHOPN) byla definována hodnotami FEV1 < 70 % náležitých hodnot a FEV1/ FVC < 70 % náležitých hodnot. Mezi sledované pooperační komplikace patřili: pneumonie, pooperační respirační selhání s nutností intubace, plicní embolizace, akutní trauma plic (acute respirátory distress syndrome – ARDS), fibrilace síní, bronchopleurální píštěl (BPF), postpneumonektomický empyém (PPE).
Pacienty s bronchogenním karcinomem jsme rozdělili do dvou časových skupin. Do skupiny A patřili pacienti operování v období 1998–2003 a do skupiny B patřili pacienti operovaní v období 2004–2009. Statistická data byla zpracována pomocí verze SPSS 10.0. Kategorické proměnné byly porovnány pomocí χ2 testu. Studentův t-test byl použit k analýze pokračujících proměných.
VÝSLEDKY
V letech 1998–2009 jsme provedli 1412 operaci pro bronchogenní karcinom. Charakteristika pacientů, operačních výkonů a histologická klasifikace operovaného bronchogenního karcinomu je znázorněna v tabulce 1. Při porovnání obou časových období došlo k signifikantnímu nárůstu věku pacientů (60,4 vs. 61,4, p = 0,034), zvýšení počtu žen (23 % vs. 29 %, p = 0,008). V roce 1998 byl podíl pacientů starších 70 let 9 %, v roce 2008 se tento podíl se zvýšil na 18 %, p = 0,01. Signifikantně došlo k nárůstu provedených lobektomií při poklesu provedených pneumonektomií (LE:PE, 5 : 2 vs. 4 : 1, p = 0,001). V sledovaných obdobích došlo k signifikantní změně histologického nálezu resekovaného bronchogenního karcinomu (p = 0,047) při poklesu epidermoidního karcinomu a vzestupu adenokarcinomu.
Tab. 1. Charakteristika pacientů s bronchogenním karcinomem 1998–2009 Tab. 1. Patient characteristics 1998–2009 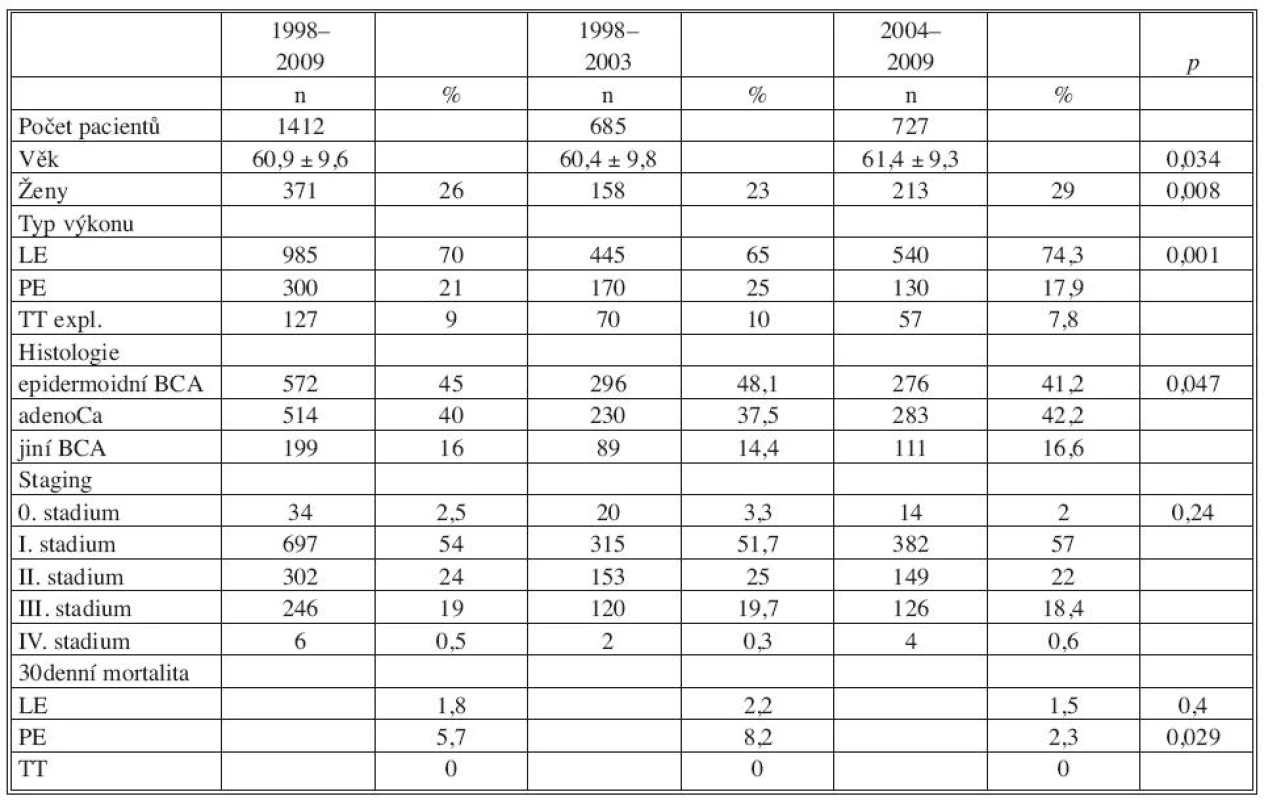
V sledovaném období bylo provedeno celkem 300 pneumonektomií. Charakteristika pacientů a časové trendy jsou uvedeny v tabulce 2. Při porovnání časových skupin byl v pozdějším období signifikantní nárůst žen a taky signifikantní nižší počet pacientů po neoadjuvantní terapii. Věk pacientů byl vyšší, ale rozdíl nedosáhl signifikantní hranice. Pooperační komplikace, 30denní mortalita po pneumonektomii a porovnání dvou sledovaných období je znázorněno v tabulce 3. V pozdějším časovém období došlo k signifikantnímu snížení 30denní mortality (8,2 % vs. 2,3 %, p = 0,028), snížení jednotlivých pooperačních komplikací nenabylo signifikantního charakteru.
Tab. 2. Charakteristika pacientů po pneumonektomii 1998–2009 Tab. 2. Patient characteristics – pneumonectomy 1998–2009 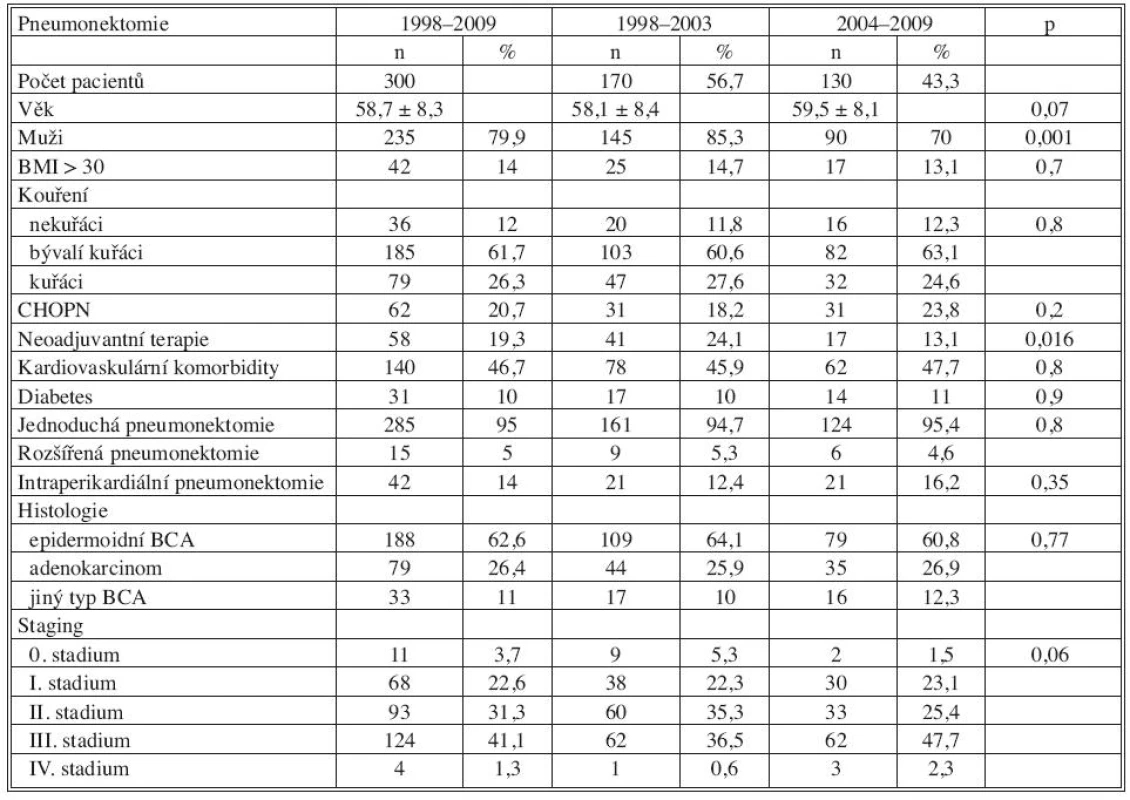
Tab. 3. Pooperační morbidita a mortalita po pneumonektomii 1998–2009 Tab. 3. Postoperative morbidity and mortality following pneumonectomy 1998–2009 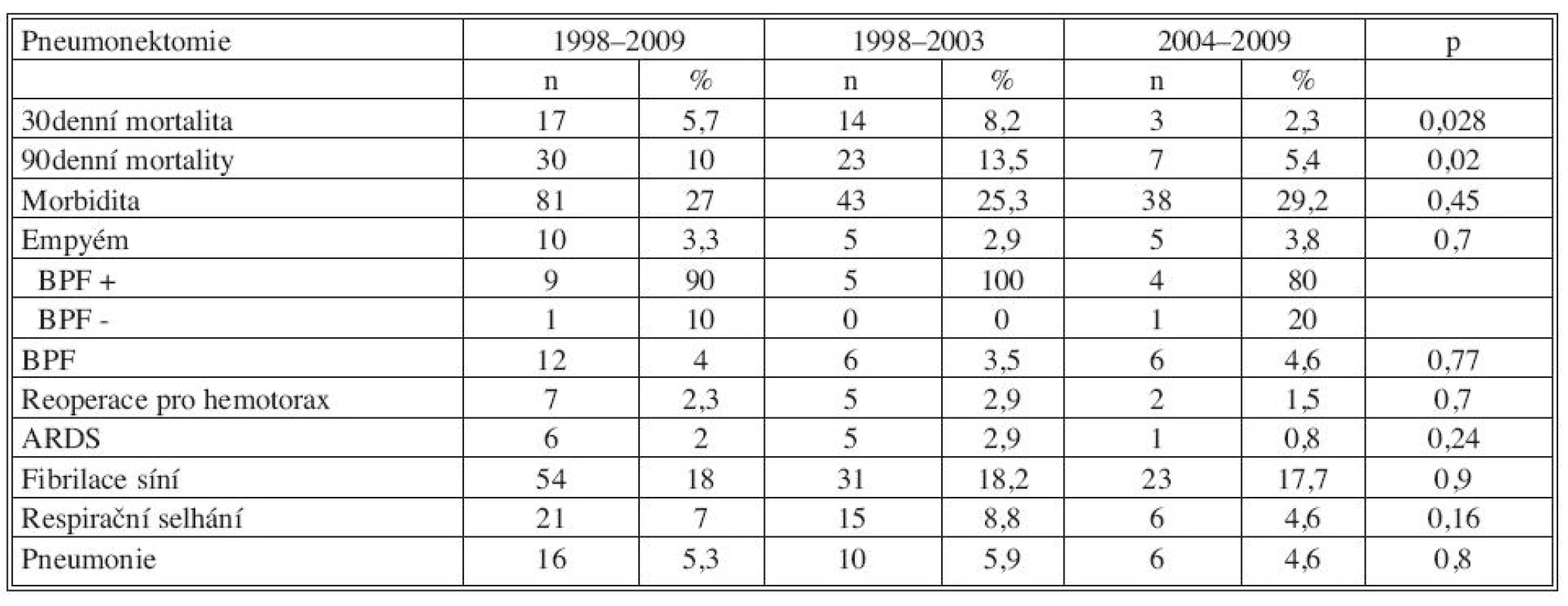
Medián přežití všech našich pacientů byl 4,33 let (95 % CI; 3,65–5,01). Celkové pětileté přežití bylo 45 %. Signifikantní rozdíl byl v pětiletém přežívání pacientů po LE a PE a explorativní torakotomii (56 % vs. 40 % vs. 2 %; p < 0,001, Graf 1). Při porovnání obou časových období došlo k signifikantnímu zlepšení pětiletého přežití (42 % vs. 51 %; p = 0,002, Graf 2) a také ke snížení 30denní (3,5 % vs. 1,5 %; p = 0,028) a 90denní mortality (7,5 % vs. 3,3 %; p = 0,022) v druhém časovém období. Při porovnání jednotlivých stadií onemocnění v časových skupinách, signifikantní zlepšení bylo dosaženo u III. stadia: tříleté přežití – 30 % vs. 40 %, pětileté přežití 25 % vs. 30 %, p = 0,012, Graf 3. U ostatních stadií nenabylo zlepšení přežívání pacientů signifikantní charakter: I. stadium: tříleté přežití 73 % vs. 76 %, pětileté přežití: 62 % vs. 68 %, p = 0,174; II. stadium: tříleté přežití 52 % vs. 53 %, pětileté přežití: 40 % vs. 47 %, p = 0,383).
Graf 1. Porovnání celkového přežití pacientů po lobektomii, pneumonektomii a explorativní torakotomii pro bronchogenní karcinom (p < 0,001) Graph 1. Comparison of the overall survival rates following lobectomy, pneumonectomy and explorative toracotomy for lung cancer (p < 0.001) 
Graf 2. Porovnání celkového přežití pacientů s bronchogenním karcinomem ve dvou časových obdobích (p = 0,02) Graph 2. Comparison of the overall survival rates during two time period (p = 0.02) 
Graf 3. Porovnání celkového přežití pacientů po plicní resekci s III. stadiem onemocnění (p = 0,012) Graph 3. Comparison of the overall survival rates in the stage III following lung resection (p = 0.012) 
DISKUSE
V průběhu posledních let se zvyšuje podíl lobektomií, které tvoří asi 70–80 % všech plicních resekcí. Watanabe v roce 2004 popsal ve své studii změnu poměru mezi počtem lobektomií a pneumonektomií – z 5 : 1 na 14 : 1 [1]. Jako vysvětlení změny poměru mezi typem resekcí uvádí větší počet včasných stadií bronchogenního karcinomu zdokonalením CT vyšetření, zlepšením perioperativní a pooperační starostlivosti, zlepšením operační techniky a pomůcek, zvýšením počtu bronchoplastických operací, pečlivou předoperační evaluací pacientů. Ferguson ve své práci v roce 2008 popsal zvýšení zastoupení lobektomie k pneumonektomii z 7 : 3 na 9 : 1 během posledních 30 let [2]. De Perrot publikoval zvýšení podílu počtu lobektomií z 1 : 1 na 2 : 1 během posledních tří dekád [3]. Tento časový trend jsme prokázali taky na našem souboru pacientů.
V průběhu posledních let dochází ke změně poměrů mužů a žen na celkovém počtu resekcí. Zvyšuje se počet operovaných žen a poměr mezi muži a ženami se změnil z 8 : 1 na 3 : 1 [2, 3]. Tento trend se ukázal taky v naší studii. V roce 1998 ženy tvořily 22 % pacientů, v roce 2009 to již bylo 32 %. Tato změna je v souvislosti s narůstající incidencí kouření a bronchogenního karcinomu u žen.
Průměrný věk operovaných pacientů se zvyšuje a v současné době se pohybuje kolem 63–65 let [2–4]. Pacienti starší 70 let se podílí mezi 20–45 % na celkovém počtu plicních resekcí [4, 5]. Věk, bez přihlédnutí k biologickému stavu pacienta, by neměl být příčinou pro odmítnutí pacienta s bronchogenním karcinomem k radikální plicní resekci. Cerfolio nezjistil negativní vliv věku na pooperační komplikace (20 % vs. 17 %) a na celkové přežití pacientů po plicní resekci pro bronchogenní karcinom 6. Se stoupajícím věkem zjistil vzrůstající podíl žen a přítomnost lépe diferencovaných karcinomů než u skupiny mladších pacientů, kdy u nich byly nalezeny nižší hodnoty maximálního vychytávaného radioizotopu (max. SUV – maximum standardized uptake value) při PET/CT vyšetření. Tento fakt zdůvodňuje možnými imunopatofyziologickými mechanizmy, které způsobí, že starší pacienti mají bronchogenní karcinom menší agresivity. Dalším faktorem může být fakt, že velmi mladým pacientům vznikne karcinom na základě mutace DNA s následným agresivnějším typem nádoru. Na druhé straně u starších pacientů stojí za vznikem karcinomu poškození karcinogeny. Na základě výsledků studie Cerfolio doporučuje u starších pacientů důkladnou pooperační rehabilitaci a uvážlivou indikaci neoadjuvantní terapie [6]. Adjuvantní terapii pak doporučuje indikovat s delším časovým odstupem po plicní resekci a velký důraz klade na sociální podporu rodiny.
V současné době mají pacienti operovaní pro bronchogenní karcinom více přidružených nemocí. Tento trend souvisí s faktem, že v minulosti byli takto nemocní pacienti kontraindikováni k operaci. S rozvojem jak anesteziologické, tak pooperační starostlivosti je můžeme v současné době operovat s akceptovatelným rizikem. Tento trend je jak v oblasti komorbidit, tak v oblasti obezity. Ferguson ve své práci udává, že před 20 lety mělo hypertenzi 28 %, diabetes mellitus 11 % a obezitu 12 % pacientů před plicní resekcí [2]. V současné době tyto komorbidity má 52 %, 16 % a 28 % jeho pacientů. V naší skupině pacientů s plicní resekcí bronchogenního karcinomu byl zaznamenán nesignifikantní nárůst komorbidit, kdy kardiovaskulární komorbidita byla u 47 %, diabetes mellitus u 11 % a obezita u 13 % našich pacientů.
Incidence epidermoidního karcinomu signifikantně klesla, naopak je přítomný vzestup incidence adenokarcinomu a bronchoalveolárního karcinomu. Tento trend je u obou pohlaví, ale u žen je pokles epidermoidního karcinomu vyšší a zde již převažuje adenokarcinom. Tento trend je způsoben více faktory. Mezi ně patří hormonální rozdíly, větší vystavení pasivnímu kouření a používaní filtru na cigaretách. Velké částice cigaretového kouře jsou selektivně zachytávány filtrem cigaret, ale malé částice již zachyceny nejsou a dostávají se více do periferie plicního parenchymu, kde proto mohou způsobovat začátek karcinogeneze a zvýšit rozvoj adenokarcinomu. A navíc, hluboké nádechy v případě používaných filtrů mohou způsobovat, že nádory se stále častěji diagnostikují v periferii plic. Dochází k poklesu předoperačně verifikovaného a vizualizovaného epidermoidního karcinomu a k vzestupu jeho uložení v periferii.
Bohužel, jednou z mála věcí, kde nedošlo k výraznému zlepšení, je resekabilita bronchogenního karcinomu. Během posledních dvou desetiletí zůstává mezi 10–21 % [7–9].
Chirurgická resekce je základním kamenem úspěšné terapie I. stadia. Celkové pětileté přežití u I. stadia je 58–78 % [8–11]. U stadia IA je pětileté přežití 61–89 %, u stadia IB 46–74 %. Základním resekčním výkonem v tomto stadiu je lobektomie s disekcí mediastinálních uzlin. V současné době se vede živá diskuse o provádění a indikaci k sublobárním resekcím u tumorů IA stadia. Názory na tuto problematiku jsou u hrudních chirurgů různé [12]. Sublobární resekce v jednotlivých studiích byly spojené se signifikantně vyšším nárůstem lokoregionální recidivy v porovnání s lobektomií. Na druhé straně většina prací neprokázala signifikantní rozdíl v celkovém přežívání pacientů. Proto u pacientů, kteří jsou schopni lobektomie, by se měl tento rozsah výkonu upřednostnit před provedením sublobární resekce. U pacientů, kteří nemohou tolerovat lobektomii, ale sublobární resekce by zvládli, je možné o této alternativně onkologické terapie uvažovat. Porovnání klínovité resekce a segmentektomie ukazuje na horší přežívání a vyšší incidence lokoregionální recidivy u klínovité resekce proti segmentektomii [12]. V případě, že pacienti jsou schopni jí tolerovat, měla by se jí dát přednost před klínovitou resekcí. Pro obě sublobární resekce je doporučovaná resekční linie alespoň 10 mm od nádoru. Pooperační radioterapie může dále snížit riziko lokoregionální recidivy a pacienti mohou profitovat z adjuvantní radioterapie.
Pacienti, kteří jsou únosní plicní resekce, jsou ve II. stadiu indikováni k chirurgické operaci s tím, že po operaci následuje adjuvantní chemoterapie. Pětileté přežití v této skupině pacientů se pohybuje kolem 38–48 %, ve stadiu IIA 40–58 % a ve stadiu IIB 27–50 % [10, 11].
Zvláštním případem pacientů ve II. stadiu jsou pacienti s Pancoastovým tumorem. Jedná se o tumory vycházející z plicního vrcholu a způsobující symptomy tvořící Pancoastův syndrom. Mezi ně patří bolesti ramene, horní končetiny a přítomností Hornerova syndromu (mióza, ptóza, enopftalmus). Jelikož ne všechny tumory mají vyjádřený Pancoastův syndrom, tak nádory vycházející z plicního vrcholu, infiltrující hrudní stěnu nebo prostor hrudní apertury se jmenují superior sulcus tumor (SST), bez ohledu nato, jestli je nebo není přítomen Pancoastův syndrom. V průběhu minulého století se terapeutické modality vyvíjely. Od paliativní radioterapie (pětileté přežití 0–20 %), přes radioterapii a chirurgickou resekci jako bimodální terapii (pětileté přežití 36 ± 12 %) až k současnému třímodalitnímu terapeutickému režimu (chemo/radioterapie následovaná chirurgickou resekcí) s pětiletým přežitím 51 ± 16 % [13]. V průběhu doby se měnila chirurgická technika. Od vysoké posterolaterální torakotomie, přes přední transsternální přístup při tumoru zasahujících přední část hrudní stěny vývoj pokračoval až k přístupu s odklopením klíčku podle Dartavelle-Grundewalda. Tyto tumory tvoří skupinu patřící do stadia od IIB až po IIIB. Mezi prognostické faktory patří kompletní R0 resekce, status T a N tumoru.
Terapie bronchogenního karcinomu v IIIA stadiu patří mezi kontroverzní témata, kdy se jedná o nehomogenní stadium. Skupinu tvoří pacienti s postižením ipsilaterálních mediastinálních uzlin na jedné straně, na straně druhé lokoregionálně pokročilé tumoru (T3, T4) bez postižení mediastinálních uzlin. Celkové pětileté přežívání při kombinaci onkologické a chirurgické terapie se pohybuje kolem 20–38 % [11, 14, 15]. Lepší prognózu mají pacienti T3, T4 bez postižení mediastinálních uzlin, pacienti s mikrometastatickým postižením N2 uzlin – IIIA1-2, pacienti s kompletní resekcí R0 a pacienti s postižením jenom jedné skupiny N2 uzlin [11, 14].
ZÁVĚR
Naše studie identifikovala časové trendy v chirurgické terapii bronchogenního karcinomu, které jsou v souladu se zvýšenou incidenci karcinomu plic u žen a zlepšením předoperační evaluace, peroperační a pooperační starostlivosti o pacienty po plicní resekci.
Doc. MUDr. Alan Stolz
Krokova 11
128 00 Praha 28
e-mail: stolz@seznam.cz
Zdroje
1. Watanabe, S., Asamura, H., Suzuki, K., Tsuchiya, R. Recent results of postoperative mortality for surgical resections in lung cancer. Ann. Thorac. Surg., 2004; 78 : 999–1002.
2. Ferguson, M. K., Vigneswaran, W. T. Changes in patient presentation and outcomes for major lung resection over three decades. Eur. J. Cardiothorac. Surg., 2008; 33 : 497–501.
3. de Perrot, M., Licker, M., Bouchardy, C., et al. Sex differences in presentation, management, and prognosis of patients with non-small cell lung carcinoma. J. Thorac. Cardiovasc. Surg., 2000; 119 : 21–26.
4. Little, A. G., Rusch, V. W., Bonner, J. A., et al. Patterns of surgical care of lung cancer patients. Ann. Thorac. Surg., 2005; 80 : 2051–2056.
5. de Perrot, M., Licker, M., Reymond, M. A., et al. Influence of age on operative mortality and long-term survival after lung resection for bronchogenic carcinoma. Eur. Respir. J., 1999; 14 : 419–422.
6. Cerfolio, R. J., Bryant, A. S. Survival and outcomes of pulmonary resection for non-small cell lung cancer in the elderly: a nested case-control study. Ann. Thorac. Surg., 2006; 82 : 424–429.
7. Marel, M., Mericka, O., Stránská, P., et al. Operabilita bronchogenního karcinomu – historie a současnost. Cas. Lek. Cesk., 2005; 144 : 670–673.
8. Thomas, P., Doddoli, C., Thirion, X., et al. Stage I non-small cell lung cancer: a pragmatic approach to prognosis after complete resection. Ann. Thorac. Surg., 2002; 73 : 1065–1070.
9. Yamamoto, K., Ohsumi, A., Kojima, F., et al. Long-term survival after video-assisted thoracic surgery lobectomy for primary lung cancer. Ann. Thorac. Surg., 2010; 89 : 353–359.
10. Okada, M., Nishio, W., Sakamoto, T., et al. Long-term survival and prognostic factors of five-year survivors with complete resection of non-small cell lung carcinoma. J. Thorac. Cardiovasc. Surg., 2003; 126 : 558–562.
11. Cerfolio, R. J., Bryant, A. S., Scott, E., et al. Women with pathologic stage I, II, and III non-small cell lung cancer have better survival than men. Chest, 2006; 130 : 1796–1802.
12. Rami-Porta, R., Tsuboi, M. Sublobar resection for lung cancer. Eur. Respir. J., 2009; 33 : 426–435.
13. Tamura, M., Hoda, M. A., Klepetko, W. Current treatment paradigms of superior sulcus tumours. Eur. J. Cardiothorac. Surg., 2009; 36 : 747–753.
14. Caglar, H. B., Baldini, E. H., Othus, M., et al. Outcomes of patients with stage III nonsmall cell lung cancer treated with chemotherapy and radiation with and without surgery. Cancer, 2009; 115 : 4156–4166.
15. Weder, W., Collaud, S., Eberhardt, W. E., et al. Pneumonectomy is a valuable treatment option after neoadjuvant therapy for stage III non-small-cell lung cancer. J. Thorac. Cardiovasc. Surg., 2010; 139 : 1424–1430.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2011 Číslo 4- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- HemaGel jako moderní prostředek vlhkého hojení ran
-
Všechny články tohoto čísla
- Pľúcna alveolárna hemorágia – zriedkavá komplikácia izolovaného poranenia hrudníka
- Traumatická ruptura perikardu – zdroj masivního hemotoraxu, kazuistika
- Časové trendy chirurgické terapie bronchogenního karcinomu
- Česká bariatrie v roce 2010
- Ošetření ruptury močového měchýře při zlomenině pánve bez epicystostomie – kazuistika
- Perforácia rekta a vagíny u dieťaťa
- Hypokoagulačný stav a jeho neobvyklá komplikácia u pacienta s obturujúcim karcinómom c. sigmoideum
- Pneumoskrotum: nezvyklý symptom při perforaci duodena (kazuistika)
- Inveterovaná súčasná luxácia proximálneho a distálneho radioulnárneho kĺbu bez pridruženej zlomeniny
- Poranění periferních nervů při laparoskopických operacích
- Zmeny alveolárnej šírky rozštepu u detí do jedného roka s jednostranným kompletným rozštepom pery a podnebia
- Principy chirurgie II.
- Prim. MUDr. Georgios Karadzos oslaví letos v dubnu 70 let
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hypokoagulačný stav a jeho neobvyklá komplikácia u pacienta s obturujúcim karcinómom c. sigmoideum
- Poranění periferních nervů při laparoskopických operacích
- Inveterovaná súčasná luxácia proximálneho a distálneho radioulnárneho kĺbu bez pridruženej zlomeniny
- Perforácia rekta a vagíny u dieťaťa
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



