-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Pneumoskrotum: nezvyklý symptom při perforaci duodena (kazuistika)
Silák J., Němec L., Ondrák M., Šefr R.: Pneumoscrotum: Uncommon Sign in Duodenal Perforation (A Case Review)
Therapeutic endoscopy is mostly primary method in treatment of biliary tree obstruction with its various complications. A case review describing an oncological pacient examined for obstructive icterus, with recognised pneumoscrotum after endoscopic examination (ERCP). In discussion we try to point out the need of knowledge of clinical examination, clinical signs of duodenal lesions and optimal treatment measures.
Key words:
pneumoscrotum – duodenal perforation – endoscopy – ERCP
Autoři: J. Silák; L. Němec; M. Ondrák; R. Šefr
Působiště autorů: Oddělení chirurgické onkologie, Masarykův onkologický ústav Brno, primář MUDr. Zdeněk Eber
Vyšlo v časopise: Rozhl. Chir., 2011, roč. 90, č. 4, s. 237-379.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Endoskopické výkony při obstrukcích žlučových cest plně převzaly post metody první volby léčby i s jejich různými komplikacemi. Uvádíme kazuistiku muže došetřovaného pro obstrukční ikterus s následně zjištěným pneumoskrotem po endoskopickém výkonu (ERCP). V diskusi se zamýšlíme nad klinickou diagnostikou, klinickými známkami lézí duodena a možnostmi terapeutického postupu.
Klíčová slova:
pneumoskrotum – perforace dvanáctníku – endoskopie – ERCPÚVOD
Pneumoskrotum (subkutánní emfyzém skrota) je zřídka uváděno jako symptom vedoucí k diagnóze komplikací po invazivních výkonech nebo traumatických událostech. V literatuře se zmiňuje výskyt pneumoskrota po výkonech v různých lokalitách, např. po endoskopických výkonech a operacích na trávicím traktu, po kardiopulmonální resuscitaci, plicních resekcích, laparoskopických operacích, při pneumotoraxu, ale i po artroskopii. Tedy všude tam, kde může docházet ke komunikaci s podkožím skrota [1, 2, 3, 4].
KAZUISTIKA
Pacient (56 let), s anamnézou karcinomu rektosigmoidea, po resekci na sektorovém pracovišti v roce 2006 s následnou adjuvantní radioterapií a dále po pravostranné hemihepatektomii pro metachronní metastatické postižení jater (provedeno v Masarykově onkologickém ústavu – dále jen MOÚ) v roce 2009, podle posledního CT vyšetření s přítomností patologických mízních uzlin v jaterním hilu. Do MOÚ byl přijat pro náhle vzniklý obstrukční ikterus, laboratorně byla zjištěna hyperbilirubinemie 373 μmol/l, sonograficky prokázána dilatace intra - i extrahepatických žlučových cest.
Pacient byl odeslán na endoskopické pracoviště jiného zdravotnického zařízení k ERCP a pokusu o zavedení stentu do žlučových cest. Nalezena byla krátká suprapapilární stenóza choledochu pravděpodobně na podkladě hilové lymfadenopatie, s mírnou suprastenotickou dilatací. Endoskopistou byly popsány vícečetné ulcerace duodena postbulbárně, separátní kanylace žlučových cest se nezdařila. Již po výkonu byl zjištěn otok skrota.
Pacient byl po výkonu přijat na jednotku intenzivní péče Oddělení chirurgické onkologie MOÚ. Při klinickém vyšetření byl pacient v celkově dobrém klinickém stavu, afebrilní, oběhově stabilní, břicho bylo měkké, prohmatné, bez peritoneálního dráždění, lehce citlivé v pravém hypochondriu, tapottement bilaterálně negativní, přítomen byl emfyzém skrota, které bylo palpačně nebolestivé (Obr. 1). Na RTG snímku břicha byly známky volného plynu především v retroperitoneu a minimální pneumoperitoneum.
Obr. 1. Pneumoskrotum před drenáží Fig. 1. Pneumoscrotum before drainage 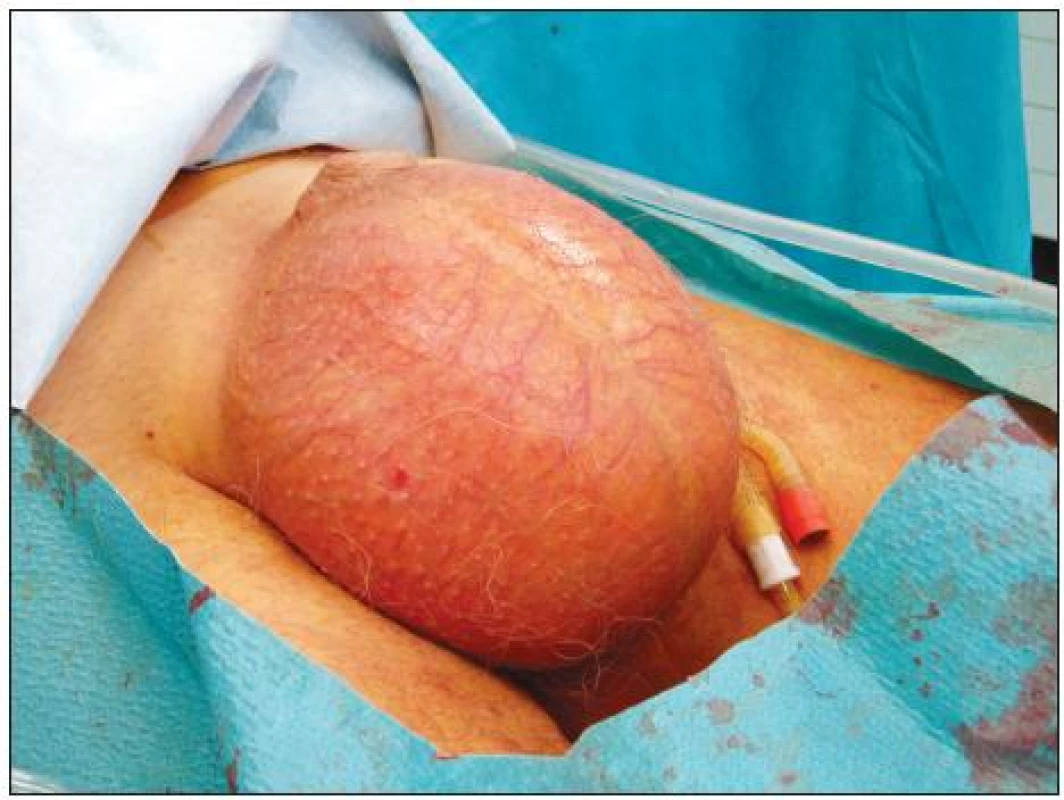
Urgentně bylo doplněno kontrastní CT břišní dutiny a retroperitonea, které prokázalo rozsáhlé pneumoretroperitoneum vpravo s maximem v předním pararenálním prostoru, sahající od zadního mediastina až do malé pánve a dále pravým tříselným kanálem do skrota i do druhostranného tříselného kanálu. Vše pravděpodobně na podkladě iatrogenní perforace pravé laterální stěny duodena (D2) velikosti asi 8 mm. Dále byla popsána nevelká kolekce tekutiny v pravém předním pararenálním prostoru velikosti asi 6 x 3 x 2 cm (Obr. 2 a 3).
Obr. 2. Perforace duodena s pneumoretroperitoneem Fig. 2. Duodenal perforation with pneumoretroperitoneum 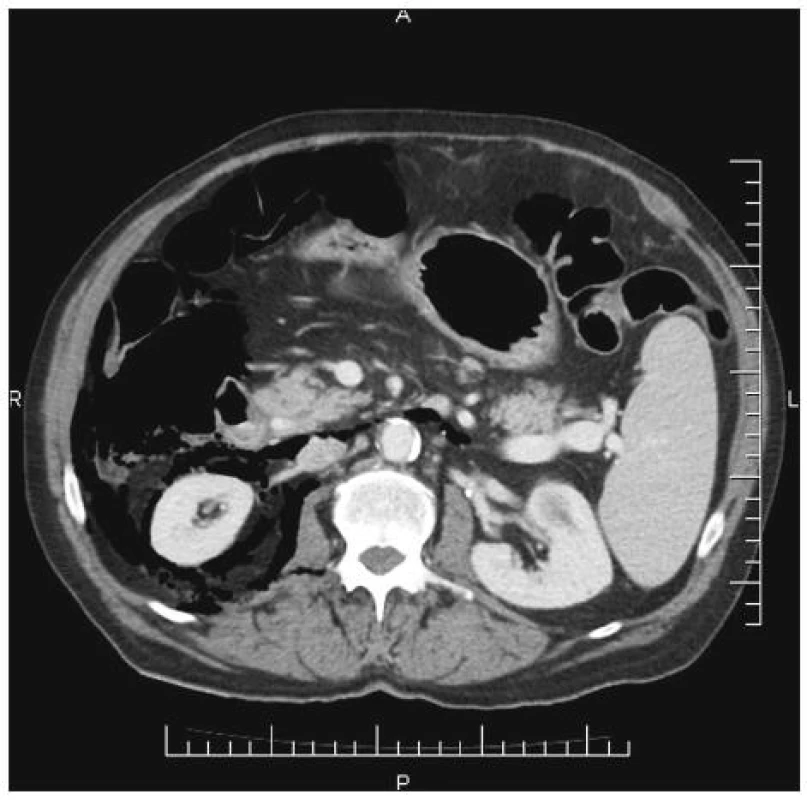
Obr. 3. Pneumoretroperitoneum a vzduch putující retroperitoneem přes pravý tříselný kanál Fig. 3. Pneumoretroperitoneum, the air passing through the retroperitoneum to the right inguinal canal 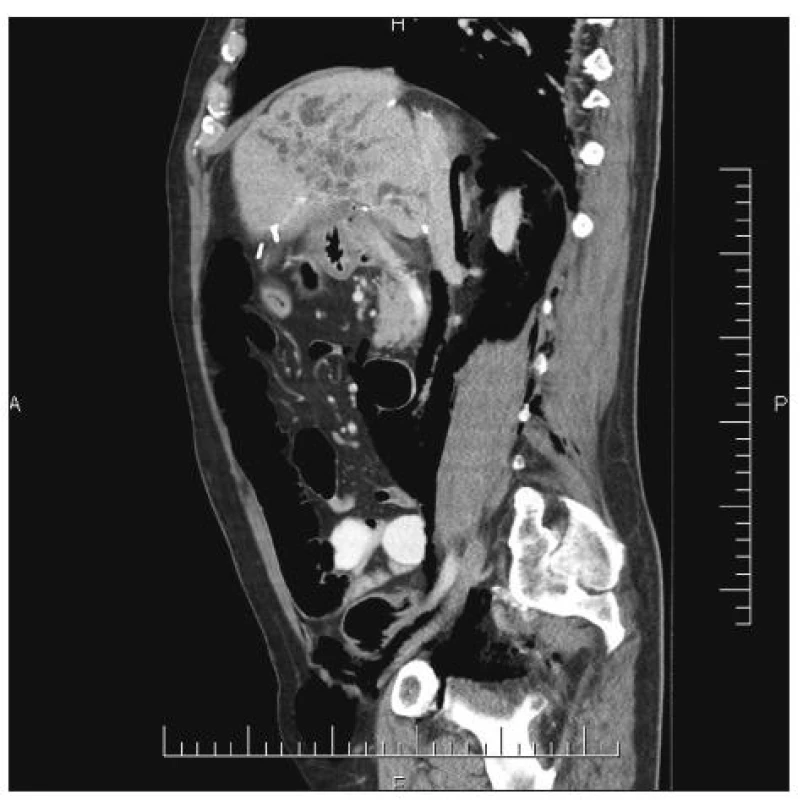
Na podkladě klinického obrazu a paraklinických vyšetření byla indikována operační revize, při níž jsme nalezli perforaci zadní stěny duodena v délce kolem 1 cm (Obr. 4) a dále emfyzém retroperitonea s přítomností duodenálního obsahu. Perforaci duodena jsme přešili příčně ve dvou vrstvách resorbovatelným monofilním materiálem. V břišní dutině byly četné adheze a fibrózní změny po předchozích operacích, v důsledku těchto změn byl pokus o preparaci a revizi žlučových cest neúspěšný a nemohla být tedy provedena peroperačně jejich drenáž. Na závěr operace jsme opakovaně vypláchli retroperitoneum a břišní dutinu, založili jsme silikonové drény do pravého subfrenia a retrokolicky v pravo a provedli jsme též drenáž skrota. Peroperačně byla podána antibiotika – cefoperazon a metronidazol.
Obr. 4. Perforace zadní stěny duodena Fig. 4. Perforation of posterior wall of duodenum 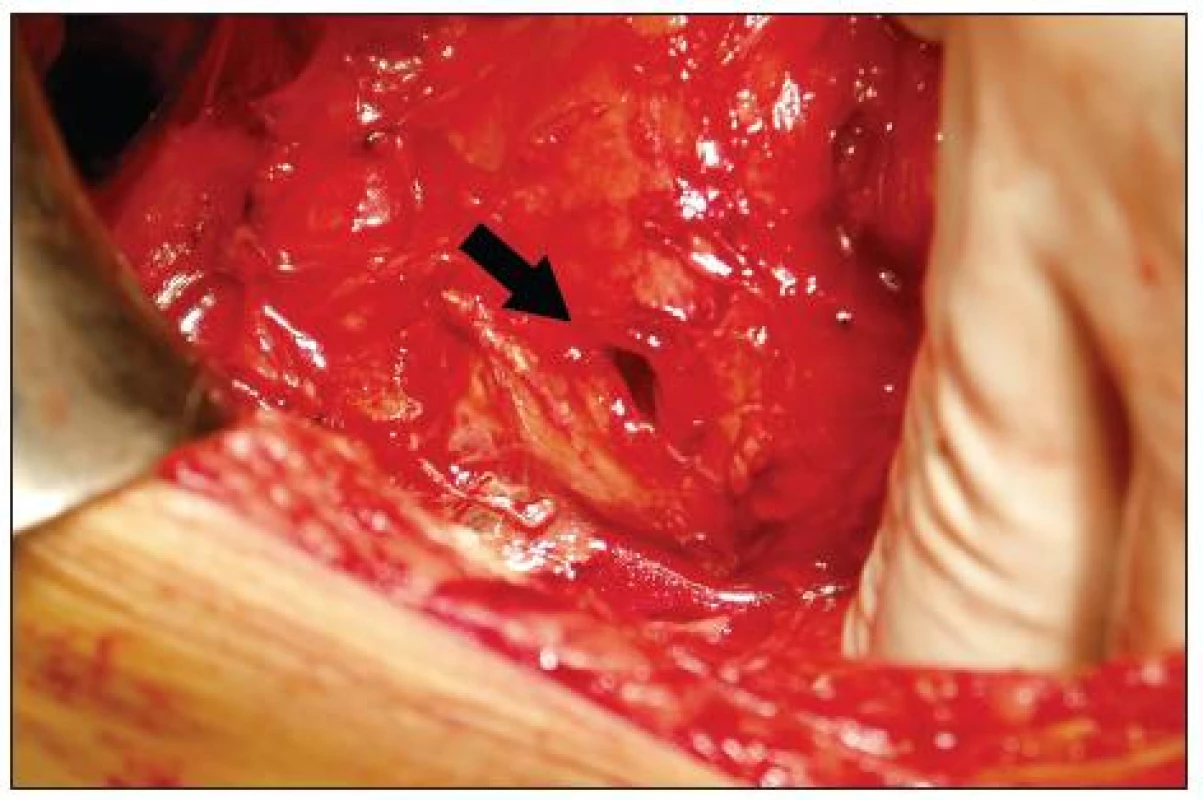
V pooperačním období následovala drenáž žlučových cest perkutánní technikou se zavedením zevně-vnitřního drénu. Další průběh a rekonvalescence pacienta probíhaly bez komplikací, pro prolongovanou sekreci z břišních drénů byla provedena pasáž duodenem kontrastní látkou, která neprokázala paraduodenální leak. Břišní drény byly postupně extrahovány, pacient byl propuštěn do domácí péče s ponechanou zevně-vnitřní drenáží žlučových cest 33. pooperační den.
DISKUSE
Pneumoskrotum bývá běžným časným doprovodným úkazem například po laparoskopických operacích tříselných kýl. Většinou vzduch putuje do skrota podél povrchní fascie břišní stěny (Scarpova fascie), která má kapsovité prodloužení do skrota mimo tunica vaginalis. V našem případě pravděpodobně vzduch sledoval transverzální fascii, která tvoří nejvnitřnější vrstvu semenného provazce. Pokud se pneumoskrotum vyskytne u výkonů vzdálených od podkoží skrota, mělo by vést k ostražitosti a důkladnému klinickému vyšetření.
Uvádí se, že perforace duodena je nejzávažnější komplikací endoskopických sfinkterotomií. Celkový výskyt komplikací po endoskopických sfinkterotomiích dosahuje až 10 % s mortalitou kolem 1 %. Perforace duodena při ERCP/sfinkterotomii se pohybuje kolem 1–2 % s mortalitou kolem 16–18 % [1, 5, 6].
Zatímco diagnostika perforace laterální nebo přední stěny duodena bývá jednodušší, diagnóza mediální nebo retroperitoneální léze může být obtížná z důvodů pozdních klinických příznaků. Většinou se perforace diagnostikuje již při ERCP únikem vzduchu nebo kontrastní látky mimo biliární trakt či duodenum.
Pacienti, u kterých není perforace zřejmá ihned, trpí nejčastěji břišní bolestí lokalizovanou do pravého podžebří a zad, teplotou, nebo příznaky střevní neprůchodnosti. Neobvyklým projevem retroperitoneální perforace může být biliární kolekce v pravé ilické jámě s odstupem až dvou týdnů od sfinkterotomie a žlučové skvrny na pravém boku spolu s otokem skrota způsobené stékáním žluči retroperitoneem. U starších anergických pacientů nemusejí být po perforační komplikaci přítomny známky peritoneálního dráždění navzdory probíhající kontaminaci břišní dutiny. Vhodným došetřením při podezření na perforaci duodena je vyšetření vodnou kontrastní látkou nebo CT.
Pevná pravidla pro ošetřování perforací duodena po endoskopických výkonech nejsou jednoznačně dána. Názory se různí – od časné operace u většiny případů až po konzervativní ošetřování. Vzhledem k udávané vysoké mortalitě kolem 16–18 % by měla být léčba zahájena ihned po stanovení diagnózy.
Stapfer s kolektivem spoluautorů dělí poranění duodena při ERCP na základě mechanismu, anatomické lokalizace a závažnosti poranění. Toto dělení může pomoci při určování nutnosti chirurgické intervence.
Dělení je následné:
- poranění laterální a mediální stěny,
- poranění v oblasti Vaterské ampuly,
- poranění distálního žlučového stromu,
- únik vzduchu retroperitoneálně.
Poranění 1. typu jsou většinou ošetřena chirurgicky, 2. a 3. typ s minimálním leakem kontrastní látky a bez tekutinové kolekce může být ošetřen nechirurgicky (endoskopicky) se sledováním, 4. typ poranění nevyžaduje chirurgickou intervenci [5].
Konzervativní postup spočívá v pečlivém sledování, v dekompresi žaludku nazogastrickou sondou, v intravenózní aplikaci tekutin, širokospektrých antibiotik, blokátorů protonové pumpy a případně analogů somatostatinu.
Pokud je kontrastním rentgenologickým vyšetřením prokázána volná perforace do břišní dutiny, přináší chirurgická léčba nejlepší výsledky. Pacienty se zřejmými známkami sepse nebo peritonitidy je nutné operovat ihned. Pokud je pacient operován časně a místo perforace je zřejmé, uzavírá se stěna duodena primárně suturou z laparotomie nebo i laparoskopicky. Obvykle se provádí též drenáž žlučových cest, nejčastěji založením T-drénu nebo perkutánní transhepatální drenáží. Pokud se zjistí přítomnost konkrementů ve žlučovém traktu, provádí se cholecystektomie a revize žlučových cest s extrakcí konkrementů. Vždy by měla být provedena drenáž retroperitoneálních a periduodenálních kolekcí. Další možností, zejména u rozsáhlých defektů, je konstrukce gastroenteroanastomózy s okluzí pyloru resorbovatelným stehem a odlehčovací duodenostomií drénem. Selhání nechirurgické strategie léčby perforací dvanáctníku bývá spojeno s vyšší morbiditou i mortalitou [5, 6, 7].
V poslední době stoupá počet zpráv o primárním ošetření perforované stěny duodena endoskopickou aplikací endoklipů [8].
ZÁVĚR
Pneumoskrotum po endoskopických výkonech není častým jevem. Nemělo by být opomíjeno jako podřadný doprovodný úkaz po vyšetření, ale mělo by být považováno za známku ohrožení života pacienta. Vzdálenost mezi vyšetřovaným orgánem a skrotem pak může vést k přehlédnutí symptomatologie a následná pozdní diagnóza pak až k úmrtí pacienta.
Indikace k chirurgické či nechirurgické léčbě musí být zvažována individálně s přihlédnutím k celkovému stavu, typu poranění a možnostem daného pracoviště.
MUDr. Jan Silák
Štouračova 18
635 00 Brno
e-mail: silak@mou.cz
Zdroje
1. Klimach, O. E., Defriend, D. J., Foster, D. N. Pneumoscrotum following endoscopic sphincterotomy. Surg. Endosc., 1990; 4 : 230–231.
2. Fu, K. I., Sano, Y., Kato, S., Fuji, T., Sugito, M., Ono, M., Saito, N., Kawashima, K., Yoshida, S., Fujimori, T. Pneumoscrotum: A rare manifestation of perforation associated with terapeutic colonoscopy. World J. Gastroenterol., 2005; 11 : 5061–5063.
3. Coppes, M. J., Roukema, J. A., Bax, N. M. A. Scrotal pneumatocele: A rare phenomenon. Journal of Pediatric Surgery, 1991; 26 : 1428–1429.
4. Henderson, C. E., Hopson, C. N. Pneumoscrotum as complication of arthroscopy. A case report. J. Bone Joint Surg. Am., 1982; 64 : 1238–1240.
5. Stapfer, M., Selbz, R. R., Stain, S. C., Katkhouda, N., Parekh, D., Jabbour, N., Garry, D. Management of duodenal perforation after endoscopic retrograde cholangiopancreatography and sphincterotomy. Ann. Surg., 2000; 232 : 191–198.
6. Koruth, N. M. Iatrogenic complications of endoscopic sphincterotomy. In: Jones P. F., Krukowski Z. H., Youngson G. G.: Emergency abdominal surgery. London, Chapman and Hall Medical, 1998; 411–414
7. Margantinis, G., Sakorafas, G. H., Kostopoulos, P., Kontou, S., Tsiakos, S., Arvanitidis, D. Post-ERCP/endoscopic sphincterotomy duodenal perforation is not always a surgical emergency. Digestive and Liver Disease, 2006; 38 : 434–436.
8. Lee, T. H., Bang, B. W., Jeong, J. I., Kim, H. G., Jeong, S., Park, S. M., Lee, D. H., Park, S. H., Kim, S. J. Primary endoscopic approximation suture under cap-assisted endoscopy of an ERCP-induced duodenal perforation. World J. Gastroenterol., 2010; 16, 2305–2310.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2011 Číslo 4- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- HemaGel jako moderní prostředek vlhkého hojení ran
-
Všechny články tohoto čísla
- Pľúcna alveolárna hemorágia – zriedkavá komplikácia izolovaného poranenia hrudníka
- Traumatická ruptura perikardu – zdroj masivního hemotoraxu, kazuistika
- Časové trendy chirurgické terapie bronchogenního karcinomu
- Česká bariatrie v roce 2010
- Ošetření ruptury močového měchýře při zlomenině pánve bez epicystostomie – kazuistika
- Perforácia rekta a vagíny u dieťaťa
- Hypokoagulačný stav a jeho neobvyklá komplikácia u pacienta s obturujúcim karcinómom c. sigmoideum
- Pneumoskrotum: nezvyklý symptom při perforaci duodena (kazuistika)
- Inveterovaná súčasná luxácia proximálneho a distálneho radioulnárneho kĺbu bez pridruženej zlomeniny
- Poranění periferních nervů při laparoskopických operacích
- Zmeny alveolárnej šírky rozštepu u detí do jedného roka s jednostranným kompletným rozštepom pery a podnebia
- Principy chirurgie II.
- Prim. MUDr. Georgios Karadzos oslaví letos v dubnu 70 let
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hypokoagulačný stav a jeho neobvyklá komplikácia u pacienta s obturujúcim karcinómom c. sigmoideum
- Poranění periferních nervů při laparoskopických operacích
- Inveterovaná súčasná luxácia proximálneho a distálneho radioulnárneho kĺbu bez pridruženej zlomeniny
- Perforácia rekta a vagíny u dieťaťa
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



