-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Změny ve VKG obrazu a objektivní hlasové analýze při aplikaci minimálně invazivních technologií a NM v chirurgii štítné žlázy
Changes of VKG Picture and Objective Voice Analysis in the Application of Minimal Invasive Technologies and NM in Thyroid Gland Surgery
Present trends in the thyroid gland and parathyroid gland surgery head towards minimization of morbidity and mortality, and the effort is therefore oriented to higher safety of surgical interventions. Thanks to technological progress the minimally invasive video-assisted intraoperative approach to thyroid gland develops in considerable dynamism and the intraoperative NM (IONM) of laryngeal recurrent nerve (nervus laryngeus recurrens – NLR is used as well. The external branch of upper laryngeal nerve (nervus laryngeus superior - NLS) is monitored less frequently. The present study is intended to verify a hypothesis, whether IONM of NLR and NLS can decrease the incidence of iatrogenic nervous damage. Moreover we investigated whether certain laryngoscopic examinations, subjective evaluation of voice or objective voice analysis can improve the detection of laryngeal nerves.
150 patients having undergone surgery in a minimum extent of hymithyroidectomy were enrolled into the study. Unilateral paresis of recurrent nerve was determined three times and one of these proved to be transient. Video kymography examination verified suspect damage of motor branch of NLS in 11 other patients. In five of these patients their condition returned to normal during the observation. The changes in video kymography well correlated with subjective evaluation of voice by the patients according to the GRBAS (Grade-Roughness-Breathiness-Asthenicity-Strain) scale. In the objective voice analysis the only significantly different parameter related to surgery was the mean basic voice frequency, which significantly decreased after the surgery. This kind of phenomenon was detected in all the examined groups of patients irrespective of the type and extent of surgical intervention. Psychometric examination using the Voice Handicap Index (VHI) clearly correlates with a significant disorder of vocal cord motility in unilateral paresis. In less significant changes in innervation and in patients with subjective voice changes the point changes in the questionnaire proved to be a tool of low sensitivity.Key words:
thyroidectomy, MIVAT, recurrent nerve, neuromonitoring, voice quality.
Autoři: M. Zábrodský 1; Martin Chovanec 1,2
; Z. Fík 1,2; J. Bouček 1; J. Betka 1
Působiště autorů: Univerzita Karlova v Praze, 1. LF, Klinika otorinolaryngologie a chirurgie hlavy a krku, FN v Motole, Praha, přednosta prof. MUDr. J. Betka, DrSc. 1; Univerzita Karlova v Praze, 1. LF, Anatomický ústav, Praha, přednosta prof. MUDr. K. Smetana, DrSc. 2
Vyšlo v časopise: Otorinolaryngol Foniatr, 61, 2012, No. 3, pp. 148-161.
Kategorie: Původní práce
Souhrn
Současné trendy v chirurgii štítné žlázy a příštítných tělísek směřují k minimalizaci morbidity, tedy ke snaze o co největší bezpečnost chirurgických výkonů. Díky technologickému pokroku se velmi dynamicky rozvíjí minimálně invazivní video-asistovaný přístup ke štítné žláze, stále více je také používána intraoperační NM (IONM) zvratného hrtanového nervu (nervus laryngeus recurrens - NLR). Méně často je monitorována zevní větev horního hrtanového nervu (nervus laryngeus superior - NLS). Záměrem předkládané studie bylo ověření hypotézy, zda může IONM z NLR a NLS snížit výskyt iatrogenních poškození nervů. Dále bylo zjišťováno, zda některé z laryngoskopických vyšetření, subjektivní hodnocení hlasu či objektivní hlasová analýza mohou zlepšit záchyt poranění hrtanových nervů.
Do studie bylo zařazeno 150 pacientů, kterým byl proveden chirurgický výkon v minimálním rozsahu hemityroidektomie. Třikrát byla zaznamenána jednostranná paréza zvratného nervu, z toho jednou se jednalo o parézu dočasnou. U dalších 11 pacientů bylo videokymografickým vyšetřením verifikováno suspektní poranění motorické větve NLS. U pěti z těchto pacientů došlo během sledování k úpravě poměrů. Změny ve videokymografii dobře korelovaly se subjektivním hodnocením hlasu pacientů pomocí škály GRBAS (Grade-Roughness-Breathiness-Astenicity-Strain). V objektivní hlasové analýze byla jediným parametrem se statisticky významnou změnou po operaci průměrná základní frekvence hlasu, u níž docházelo pooperačně k významnému poklesu. Tento jev byl zaznamenán napříč vyšetřovanými skupinami pacientů bez ohledu na typ a rozsah chirurgického výkonu. Psychometrické vyšetření dotazníkem VHI (Voice Handicap Index) jasně koreluje s významnou poruchu motility hlasivky při jednostranné paréze. U menších změn v inervaci a u pacientů se subjektivními hlasovými změnami jsou však bodové zisky v dotazníku málo citlivým nástrojem.Klíčová slova:
tyroidektomie, MIVAT, zvratný nerv, neuromonitorace, kvalita hlasu.ÚVOD
Technika chirurgické léčby onemocnění štítné žlázy a příštítných tělísek prošla podstatným vývojem, který nasměroval operace štítné žlázy od výkonu s velmi vysokou úmrtností a morbiditou (17) k výkonu, který je považován za relativně bezpečný s nízkou frekvencí výskytu peroperačních a časných pooperačních komplikací. Mezi nejčastější komplikace patří krvácení do operační rány, tím nejvíce obávaným je ale paréza laryngálních nervů. Postižení inervace hrtanových svalů má velmi různorodé podoby, které závisejí na typu a stupni poranění nervů a také na subjektivním vnímání patologického stavu pacientem. Poranění nervus laryngeus superior (NLS), respektive jeho zevní motorické větve, je i v současné době dosti přehlíženo, pečlivě bývá sledováno pouze u hlasových profesionálů, kde může zapříčinit i velmi závažné důsledky pro budoucí profesionální kariéru. Jedním z nejdramatičtěji popsaných konců kariéry je případ italské operní pěvkyně Amelity Galli-Curci, která utrpěla iatrogenní poranění NLS právě při operaci štítné žlázy (20). Literární data uvádějí incidenci poranění NLS mezi 0 (20) a 58 % (32). Poranění zvratného nervu, čili nervus laryngeus recurrens (NLR), je přehlédnutelné mnohem obtížněji, jak pro mnohem snadnější identifikaci při kontrolní laryngoskopii po operaci, tak pro bohatší symptomatologii. Dochází k výraznějšímu zhoršení kvality hlasu a někdy i k dysfagickým obtížím. Frekvence výskytu těchto poranění je relativně nízká, podle nedávných meta-analýz velkých souborů pacientů se pohybuje mezi 2,5-10 % (1, 6, 7, 33). Poměrně méně známým faktem je, že u pacientů po operacích štítné žlázy dochází k subjektivně vnímanému zhoršení kvality hlasu a v některých případech se objeví i objektivně prokazatelné zhoršení kvality hlasu (19, 48). Pokrok v technologiích umožnil v posledních letech minimalizovat perioperační morbiditu pacientů redukcí poranění měkkých tkání v oblasti střední dolní části krku a vedl k vytvoření nových chirurgických postupů, z nichž nejčastěji používaným je nazýván MIVAT (Minimally Invasive Video-Assisted Thyroidectomy) (39). Jde o otevřenou endoskopickou techniku umožňující preparaci štítné žlázy pod kontrolou endoskopy. Na mnoha studiích bylo prokázáno, že MIVAT nezvyšuje rizika tyreoidální chirurgie. Nezbytnou podmínkou je však dodržení indikačních kritérií (38). Zároveň se dále rozvíjí metodika elektrofyziologické intraoperační NM (IONM) průběhu NLR a NLS. IONM hrtanových nervů by měla zvýšit bezpečnost tyreoidální chirurgie a vést ke snížení incidence paréz hrtanových nervů, nicméně stále existuje jistá kontroverze stran výsledků NM (41, 46). Kombinace kontroverzních názorů na využití IONM, obtíží při detekci poranění hrtanových nervů a výskytu hlasových změn nás vedla k vytvoření projektu, který měl sloužit k objektivizaci těchto změn po tyroidektomii.
MATERIÁL A METODY
Celkem bylo do studie zařazeno 150 probandů s onemocněním štítné žlázy, kteří byli připravováni k chirurgickému řešení na pracovišti Kliniky ORL a chirurgie hlavy a krku 1. LF UK. Pacienti s patologií štítné žlázy a indikací k chirurgickému zákroku, vhodní k aplikaci techniky miniinvazivní chirurgie alespoň v rozsahu hemityreoidektomie, byli rozřazení náhodným výběrem do 3 skupin:
- A) nemocní s operací bez NM, následná objektivní analýza hlasu, videokymografie a ultrasonografie či pooperační scintigrafie k ověření radikality operace;
- B) nemocní s peroperačním neuromonitoringem n. laryngeus inferior (recurrens) a následná objektivní analýza hlasu, videokymografie a ultrasonografie či pooperační scintigrafie k ověření radikality operace;
- C) nemocní s peroperačním neuromonitoringem n. laryngeus inferior (recurrens) i n. laryngeus superior a následná objektivní analýza hlasu, videokymografie a ultrasonografie či pooperační scintigrafie k ověření radikality operace.
Vysvětlení pojmů MIVAT, MIT
Inkluzní kriteria:
- pacienti s patologií štítné žlázy a indikací k chirurgickému zákroku, vhodní k aplikaci techniky miniinvazivní chirurgie alespoň v rozsahu hemityreoidektomie
- poučení a podepsání informovaného souhlasu se vstupem do studie
- věk 18 let a více v době podpisu souhlasu se vstupem do studie
- splnění indikačních kritérií k operaci štítné žlázy miinvazivním přístupem:
- největší rozměr uzlu do 30 mm
objem laloku štítné žlázy do 25 ml - absence stavů vedoucích k fixaci štítné žlázy (AI tyroiditida, předchozí operace na krku, zevní RT na krční oblast)
- pouze „low risk“ dobře diferencované karcinomy štítné žlázy, absence známek extratyroidálního šíření tumorů štítné žlázy
- bez známek přítomnosti regionálního uzlinového postižení
- největší rozměr uzlu do 30 mm
- vyřazeni byli pacienti:
- s předchozí chirurgickou léčbou štítné žlázy či příštítných tělísek v anamnéze
- léčení pro onemocnění hrtanu (RT, chirurgie)
- s významnou poruchou kvality hlasu před operací
- se zjevnou morfologickou anomálií hrtanu zjištěnou při vstupním laryngologickém vyšetření (polypy, uzlíky, papilomy, infiltrativní onemocnění sliznice hlasivek, synechie, stenózy, pyogenní granulomy)
- s poruchou inervace hrtanu zjištěnou při vstupním vyšetření (paréza NLR, motorické větve NLS)
Pacienti byli po zhodnocení inkluzními kritérií náhodným výběrem rozdělení do 3 skupin dle operační techniky a použití NM. Do každého ramene bylo zařazeno 50 pacientů. U všech pacientů byla provedena vstupní baterie předoperačních a pooperačních vyšetření, sestávající:
- z VLS vyšetření
- z digitálního videokymografického vyšetření
-
ze zhotovení digitálního záznamu hlasu a jeho objektivní analýzy
- sledovaných parametrů: jitter, shimmer, variability základní frekvence (standardní odchylka od průměrné hodnoty základní frekvence hlasu), GNE - glottal-to-noise excitation ratio (parametr odpovídající lépe změnám pozorovatelným v dyšném hlase typickém pro pacienty s jednostrannou parézou hlasivky), maximálního fonačního času
- ze subjektivního vyšetření pacientů a hodnocení kvality hlasu pomocí škály GRBAS
- z psychometrického vyšetření pomocí české verze dotazníku VHI (Voice Handicap Index)
Pacienti měli kdykoli během probíhající studie možnost ze studie odstoupit bez udání důvodu.
Laryngoskopická vyšetření byla opakována s odstupem 24-48 hod. od operačního výkonu. Vyšetření v rozsahu vstupní baterie testů jsme provedli do 14 dnů od výkonu. V případě zjištěné patologie v inervaci hrtanových svalů byla vyšetření opakována s odstupem 3, 6, a 12 měsíců od operace, resp. bylo sledování ukončeno v případě, že došlo k normalizaci nálezu inervace hrtanových svalů.
Dle obdobného algoritmu bylo postupováno i v případě změn v kvalitě hlasu zjištěným při subjektivním hodnocení (GRBAS), objektivní hlasové analýze nebo pomocí psychometrického vyšetření (VHI).
Z celkového počtu pacientů bylo 23 mužů a 127 žen. Medián věku pacientů byl 41 let (minimum 17, maximum 75 let). Celkem bylo provedeno 96 totálních tyroidektomií a 54 hemityroidektomií. Celkem 60 výkonů bylo provedeno technikou MIVAT, 60 výkonů jako MIT, 30 výkonů konvenční chirurgickou technikou. Průměrná doba výkonů v rozsahu MIVAT-TTE byla 105 minut (minimum 60, maximum 240 minut), pro MIVAT-HTE 72 minut (minimum 47, maximum 150 minut). Výkony ve skupině MIT vyžadovaly střední operační časy pro MIT-TTE 97 minut (minimum 50, maximum 160 minut), pro MIT-HTE 58 minut (minimum 35, maximum 110 minut). Výkony provedené konvenční technikou trvaly v průměru 94 minut u TTE (minimum 52, maximum 120), u HTE průměrně 56 minut (minimum 41, maximum 95 minut).
U MIVAT-TTE činila průměrná délka řezu 19 mm (minimum 11, maximum 30 mm), u MIVAT-HTE pak 25 mm (minimum 15, maximum 30 mm), u MIT-TTE byla průměrná hodnota délky řezu 27 mm (minimum 20, maximum 35 mm), u MIT-HTE 24 mm (minimum 20, maximum 35 mm). U konvenční výkonů činila střední hodnota délky řezu 38 mm pro HTE (minimum 35, maximum 45 mm) a 44 mm pro TTE (minimum 35, maximum 50 mm).
Dle předoperačního USG vyšetření byl průměrný největší rozměr největšího uzlu v operovaném laloku při hemityroidektomii či obou lalocích při totální tyroidektomii 18 mm (minimum 8, maximum 34 mm). Objem laloku štítné žlázy byl měřen dle stejného vzorce jako v jiné práci z našeho pracoviště (AxBxCx0,5). Průměrná velikost laloku byla 10 ml (minimum 3, maximum 33 ml).
Technika konvenční tyroidektomie
Po provedení incize delší než 40 mm horizontálně v centrální dolní části krku je po vyzvednutí kožních laloků v subplatyzmální vrstvě dosaženo fascie kryjící prelaryngeální svalstvo. Pokud pro to není zvláštní důvod, nejsou svaly přerušovány, pouze odděleny ve střední čáře a retraktorem odtaženy laterálně. Následně po dosažení chirurgického pouzdra žlázy je započato uvolňování laloků. V naprosté většině případů je nejprve vypreparována a uvolněna oblast horního pólu laloku štítné žlázy a jsou identifikovány cévy horního tyreoidálního pediklu. Ty jsou selektivně přerušeny a podvázány ve vrstvě velmi blízké nebo procházející pouzdrem žlázy. Pokud není motorická větev NLS identifikována v této fázi operace, již po ní cíleně není pátráno. Horní část laloku je také velmi pečlivě odpreparována od hrtanového skeletu a od musculus cricoarytenoideus. Pečlivá preparace je velmi důležitá, zabrání kauterizaci na povrchu svalu, kde se může skrývat probíhající zevní větev NLS. Po uvolnění horního laloku je kaudálně identifikována přední stěna trachey, která slouží jako orientační bod. Po přerušení žil dolního tyreoidálního plexu je lalok postupně evertován mediálním směrem. Preparace probíhá po pouzdru žlázy, jsou přerušovány četné drobné žilní větvičky a větve a. thyroidea inferior. Maximální snaha také směřuje k identifikaci příštítných tělísek, jejich uvolnění a ponechání na funkční cévní stopce. NLR je lokalizován nejčastěji modifikovanou Wangovou technikou v oblasti pod dolním rohem štítné chrupavky (3) a je sledován v nezbytném rozsahu tak, aby od něj bylo možno bezpečně oddělit parenchym štítné žlázy bez zanechání rezidua. Ligamentum Berry je pak přerušeno ostře. Pokud je přítomen lobus pyramidalis, je v maximálním možném rozsahu sledován kraniálně a odstraněn spolu se tkání štítné žlázy. Pokud je indikována pouze hemityroidektomie, je lalok s istmem odstraněn a pahýl zbylého laloku paraistmicky ošetřen podvazem či opichem. V případě totální tyroidektomie je kontralaterálně postupováno obdobným způsobem jako na první straně.
Technika minimálně invazivní tyroidektomie (MIT) (také minimally invasive non-endoscopic thyroidectomy - MINET)
V základech je zcela shodná s konvenční technikou, pouze se liší omezeným přístupem, kdy incize je limitovaná velikostí 40 mm. Pro omezení přehledu v operační ráně je využíváno k preparaci mikroskopu či zvětšovacích lupových brýlí, eventuálně i čelní lampy. Pokud je řez malých rozměrů, je třeba jej zakládat o něco výše než u konvenční techniky, aby byla umožněna bezpečná preparace horního vaskulárního pediklu. Z důvodu omezeného prostoru je také nutno častěji měnit polohu retraktorů a střídat preparaci v oblasti horního a dolního pólu štítné žlázy.
Technika minimálně invazivní video-asistované tyroidektomie (MIVAT)
Základním rozdílem v operační technice je provedení podstatné části operace pod endoskopickou kontrolou, tedy bez přímého pohledu na oblast operačního pole. Obraz je zprostředkován teleskopy, většinou průměru 5 mm s úhlem pohledu 15° či 30°. Endoskop s endokamerou je ovládán prvním asistentem, převážná část preparace je vedena pouze operatérem. Úloha asistence je tedy odlišná oproti konvenční klasické i miniinvazivní tyroidektomii. Chirurg pozoruje na monitoru přenášený obraz a provádí velmi obdobné kroky jako při konvenční chirurgii či MIT. Pouze technika preparace je kvůli omezenému pracovnímu prostoru a nucenému užití endoskopických nástrojů odlišná. K preparaci je užíváno speciálně konstruovaných minimálně traumatizujících disektorů. HD kamera, dokonalé osvětlení a zvětšení zajišťují přehlednost operačního pole. Pro omezený prostor v operační ráně se také jeví velkou výhodou využití prostředků k ošetření cévních struktur (harmonický skalpel, cévní klipy). Indikační kritéria pro tento druh chirurgické techniky byla opakovaně prezentována a publikována ve světové literatuře, v nedávné době i v publikaci z pracoviště autora (21).
NM NLR a zevní větve NLS - technické aspekty
IONM je prováděn u pacientů uvedených do celkové anestezie po odeznění krátkodobě působících relaxačních agens. V průběhu studie jsme měli k dispozici přístroj pro neurofyziologickou monitoraci aktivity zvratného nebo horního laryngálního nervu NeMo firmy InoMed (Spolková republika Německo). IONM vyžaduje pro snímání akčního potenciálu nervu uložení elektrod do oblasti hlasových vazů. Zpočátku byly využívány jehlové elektrody, které se zaváděly po incizi a zvednutí kožních laloků skrze membrana cricothyroidea do musculus vocalis (jehla elektrody se zavádí po proniknutí skrze membránu kraniolaterálním směrem v úhlu 30 stupňů kraniálně a 30 stupňů laterálně). Referenční elektroda se vpichuje do některého z větších svalů v okolí operačního pole, většinou musculus sternocleidomastoideus. Při použití IONM při minimálně invazivních výkonech může být umístění elektrod prostorově problematické, manipulace s kůží kolem incize situaci ještě více komplikuje. Proto začala být během roku 2011 využívána pro IONM metoda se snímáním elektrických potenciálů pomocí elektrod fixovaných na endotracheální rourku. Elektrody se před intubací lepí na intubační rouru nebo mohou být její integrální součástí. Jde pak o jednorázový spotřební materiál, který je pro velmi vysokou cenu a problematickou úhradu pojišťovnou nevyužitelný v českých podmínkách. Elektrody jsou na rource fixovány v takovém místě, aby byly během výkonu v přímém kontaktu s hlasivkami pacienta. Před započetím výkonu je třeba jejich polohu ověřit, neboť jejich nesprávná pozice je příčinou až 50% selhání NM zvratného nervu (14). Stimulace zevní motorické větve NLS je prováděna přímou stimulací elektrodou v jejím průběhu, aktivita nervu je vizuálně kontrolována jako kontrakce ipsilaterálního musculus cricothyroideus. Druhou možností je snímání potenciálu elektrodou zavedenou přímo do svalu. Při minimálně invazivních výkonech je nutné zavádět jehlu do svalu transkutánně. Klíčovou podmínkou pro přínos IONM je validní hodnocení odpovědí.
Videolaryngostroboskopie a vysokorychlostní videolaryngoskopie
Videolaryngostroboskopické vyšetření je dnes již základní optická vyšetřovací metoda, která kromě velmi kvalitního záznamu pohybu hlasivek umožňuje také „arteficiálně“ zpomalit kmitání hlasivek. K vyšetření byl použit videolaryngostroboskop Wolf 5052 (Richard Wolf GmbH, Knittlingen, SRN). Vyšetření bylo prováděno ve standardizovaných podmínkách, pomocí zvětšovacího laryngoskopu s úhlem pohledu 90°. Provedené vyšetření bylo zaznamenáno v digitálním formátu a uloženo na záznamové médium. Při standardně provedeném vyšetření byl zaznamenán pohyb hlasivek při fonaci samohlásky „a“ na pro pacienta příjemné hladině hlasitosti a poloze. Pro následnou hlasovou analýzu bylo zapotřebí zaznamenat alespoň 3 sekundy souvislé fonace. Dále byla zkoumána pohyblivost hrtanu, pacient byl opakovaně vyzýván k výdechu a nádechu. Byla posuzována symetrie pohybů hlasivek, při fonaci tvar a poloha gotické štěrbiny, přítomnost slizniční vlny, její amplituda, symetrie, fáze.
Vyšetření vysokorychlostní videolaryngoskopií, s možností zpětného vyhotovení a vyhodnocení digitálního videokymografického (VKG) záznamu, bylo prováděno přístrojem HRES Endocam (Richard Wolf GmbH, Knittlingen, SRN). Vyšetřovací metoda umožňuje podrobnou analýzu vibračních charakteristik různých oblastí hlasivek (50, 52). Při vyšetření se ukládá velmi krátká část záznamu fonace samohlásky „a“, přístroj umožňuje uložení až 4000 snímků/sekundu. Záznam je zpětně softwarově vyhodnocen. Pozorování kmitů hlasivky je pak provedeno na jediném zvoleném řádku obrazového záznamu. V ideálním případě mají kmity pravidelný a neměnný charakter (při neměnné bazální frekvenci a intenzitě hlasu). Výsledný kymogram znázorňuje několik zajímavých popisných charakteristik průběhu slizniční vlny. Při hodnocení záznamu byly analyzovány následující změny: přítomnost/absence kmitání hlasivky, variabilita jednotlivých cyklů kmitní vlny, levo-pravá asymetrie (amplituda, fáze, posun, frekvence).
Subjektivní a objektivní hodnocení kvality hlasu
Subjektivní hodnocení kvality hlasu vyšetřujícím bylo provedeno pomocí parametrů GRBAS (12). Pro hodnocení byla použita nahrávka hlasu pacienta, během záznamu byl vyzván k počítání od jedné do dvaceti. Hodnocení bylo čtyřstupňové (0 - bez postižení, 1 - mírné postižení, 2 - střední postižení, 3 - významné postižení).
U objektivní akustické analýzy, která byla prováděna ze záznamu fonace samohlásky „a“, produkované v příjemné poloze a intenzitě hlasu, bylo zapotřebí alespoň 3 sekundy záznamu, ze kterého byl vybrán střední úsek pro vyhodnocení akustických parametrů. Hodnocení probíhalo pomocí softwaru lingWAVES (WEVOSYS, Forchheim, SRN). Jako hodnocené parametry byly vybrány: průměrná základní frekvence hlasu (F0/Hz), standardní odchylka průměrné základní frekvence (STD/Hz), frekvenční periodicita - jitter (%), amplitudová periodicita - shimmer (%), GNE - glottal-noise excitation ratio (parametr hodnotící šum produkovaného tónu není ovlivněn frekvenční perturbací, lépe koreluje se změnami způsobenými nedovřením glottis) (16).
Maximální čas fonace (MPT - maximum phonation time) byl stanoven jako nejdelší ze tří měření délky fonace samohlásky „a“ v přirozené výšce a intenzitě po co nejdelší dobu.
Vyšetření psychometrických parametrů kvality hlasu
K vyšetření byla využita česká verze dotazníku VHI (Voice Handicap Index) (51), který pacient vyplnil dle vlastního uvážení. VHI sestává ze 30 otázek dělených podle cílového zaměření na část emoční (E), fyzickou (P) a funkční (F). Každá z otázek dává možnost hodnocení 0-4 body (0 - nikdy, 1 - téměř nikdy, 2 - někdy, 3 - téměř vždy, 4 - vždy). Hodnotí se jak celkový počet bodů, tak počet bodů získaný v jednotlivých doménách. Za patologickou hodnotu se bere změna o více než 8 bodů v podskupinách nebo o více než 18 bodů celkově.
VÝSLEDKY
Z celkového počtu 150 operovaných pacientů (246 potenciálně exponovaných nervů) jsme zaznamenali 3 pooperační parézy zvratného nervu, 1 se upravila spontánně do 3 měsíců, 2 přetrvávají jako permanentní i po 12 měsících sledování. Čtyřikrát jsme museli revidovat operační ránu pro krvácení, ke kterému došlo těsně před extubací nebo těsně po ní ještě na operačním sále. Ve 3 případech jsme zaznamenali lokální komplikaci v ráně, 2x serom, 1x infekci malého rozsahu řešenou kombinací antibiotik a lokální péče. 31 pacientů mělo laboratorní známky pooperační hypokalcemie, u 10 pacientů byla hypokalcemie symptomatická. Všechny případy hypokalcemie se za substituční terapie upravily v průměru během sedmi pooperačních dní, žádná nebyla hodnocena jako trvalá.
Videolaryngostroboskopie a videokymografie
U 11 pacientů jsme se setkali s abnormálním nálezem na VLS a vysokorychlostní laryngoskopií. Abnormální nálezy spočívaly vždy v asymetrii a fázovém posunu slizniční vlny, u pěti pacientů byla patrná glotická insuficience postihující ve dvou případech zadní část glotické štěrbiny, ve třech případech postihovala střední část membranózní porce hlasivek. U čtyř z těchto pacientů se zdálo napětí jedné z hlasivek snížené. U žádného z pacientů nebyl pozorován posun zadní komisury mimo střední polohu (je známkou asymetrického tonu m. cricothyroideus, tedy parézy ramus externus NLS). Nálezy byly porovnány s předoperačními záznamy, vždy se jednalo o nové změny. U třech dalších pacientů bylo patrné mírné edematózní prosáknutí hlasivek, které bylo hodnoceno jako symetrické, u dvou pacientů drobná sufuze na horní ploše jedné z hlasivek, u dalších čtyř byla pozorována hyperémie sliznice v zadní části hlasivek a v interarytenoidní krajině. VKG i VLS vyšetření u těchto pacientů však nevykazovalo žádné změny v přítomnosti, charakteru či šíření slizniční vlny, proto byly hodnoceny nálezy jako fyziologické. Rozdělení jednotlivých nálezů dle skupin studie udává tabulka 1. Přestože nálezy nebyly potvrzeny elektromyografickým vyšetřením, lze předpokládat, že u pacientů s abnormální kymografií mohlo jít o částečné či kompletní poranění motorické větve NLS. Pacienti byli dále sledováni a u pěti z nich došlo k úplné normalizaci nálezu při kontrole s odstupem 12 týdnů od operace. U ostatních přetrvával nezměněný patologický nález.
Tab. 1. Přehled nálezů při digitální videokymografii (VKG) a stroboskopii. 
Vysvětlivky: IONM- intraoperační neuromonitoring, NLR- nervus laryngeus recrrens, NLS- nervus laryngeus superior. Subjektivní hodnocení hlasu
V našem souboru udávalo subjektivně vnímanou změnu hlasu 24/150 (16 %) pacientů, do souboru byli zařazeni i pacienti s jednostrannou parézou NLR. Při subjektivním posouzení kvality hlasu vyšetřujícím se toto procento patologicky vnímaných hlasových projevů prokázalo při prvním pooperačním hodnocení pouze u 19/150 (13 %), přičemž se subjektivní sebehodnocení pacienta a hodnocení vyšetřujícího shodovalo pouze u 15/150 (10 %) pacientů. Všichni pacienti s patologickým nálezem na kymografii byli také ve skupině s patologickým GRBAS skóre. Subjektivní vyšetření vyšetřujícím bylo hodnoceno dle parametrů GRBAS, přehled podává tabulka 2. Ve skupinách byli ponecháni i pacienti s postiženou hybností hlasivek. Z jednotlivých podskupin byl nejčastěji postižen parametr G - chraplavost u 19/150 (13 %). Pouze část těchto změn má vztah k porušené inervaci hrtanu NLR (2 případy ve skupině bez IONM a 1 případ ve skupině s IONM NLR+NLS), nebo zevní větví NLS (suspektní kymografický nález u 3, 4 a 4 pacientů v jednotlivých chirurgických skupinách). Neurogenní poruchy jsou detekovatelné laryngoskopicky. V časném pooperačním období je někdy obtížné se spolehnout pouze na symptomatologii, jak je vidět z tabulky 3. Kromě pacientů se suspektní lézí NLS (n=11) a 3 pacientů s jasnou poruchou hybnosti NLR mělo dalších 5 pacientů patologickou hodnotu GRBAS skóre a dokonce 10 udávalo samo zhoršení kvality hlasu po operaci.
Tab. 2. Hodnoty parametrů GRBAS v závislosti na typu monitorace. Pooperační hodnocení, časné změny. 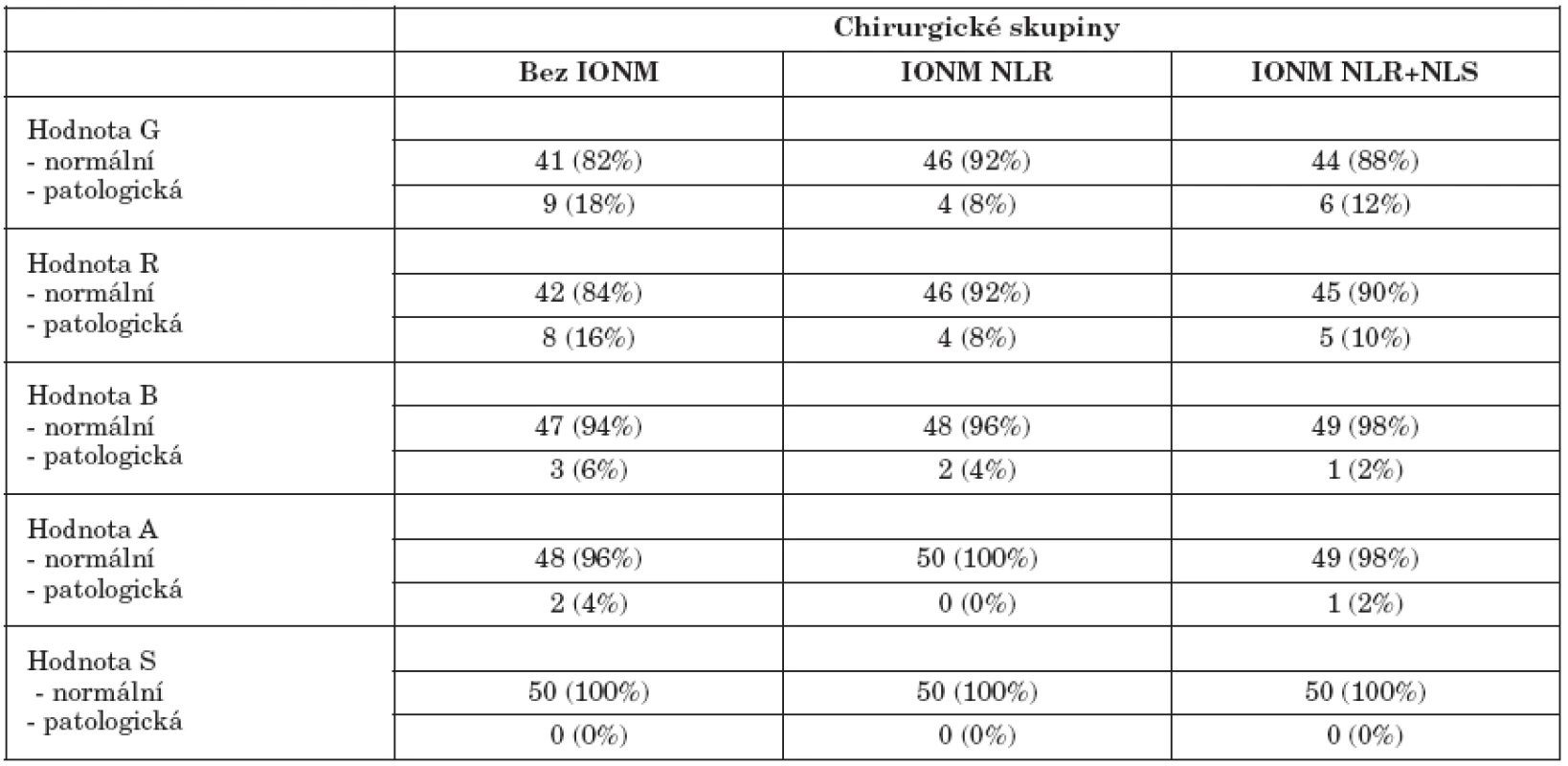
Tab. 3. Charakteristika pacientů s patologií při stroboskopii nebo VKG. 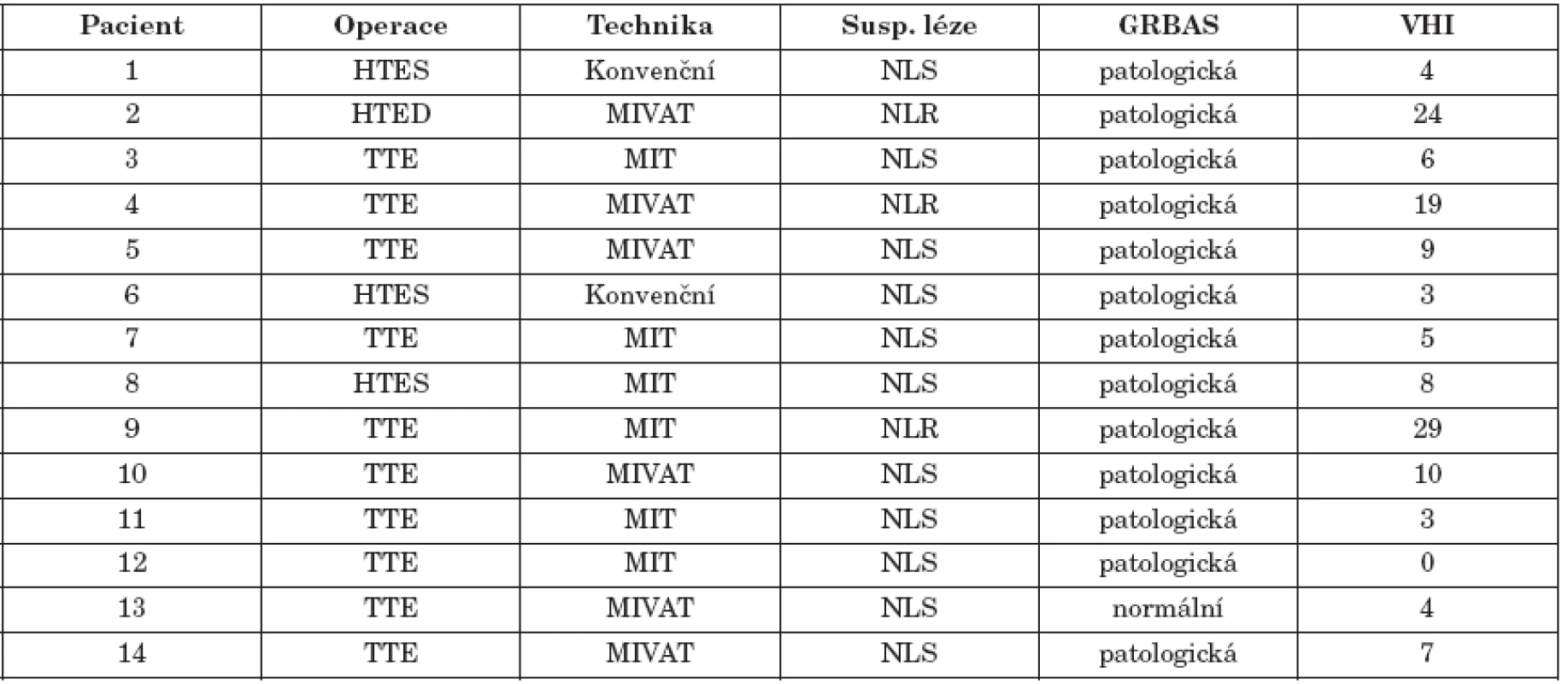
Objektivní hlasová analýza
Maximální fonační čas byl využit jako základní aerodynamické vyšetření. Kromě tří pacientů s postiženou inervací NLR, kde byly naměřeny jasně patologické hodnoty, dosahoval vždy hodnot nad 10 sekund (tab. 4).
Tab. 4. Rozdíly v aerodynamických vyšetření dle skupin. 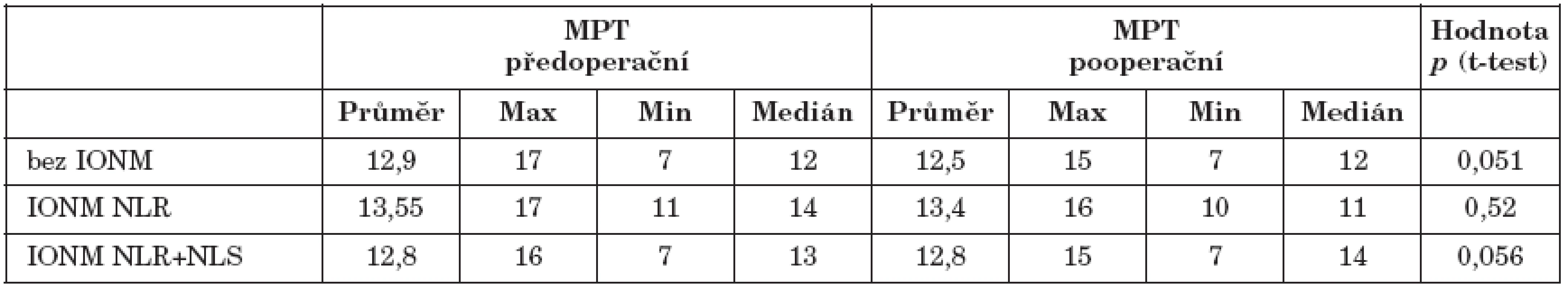
Akustická analýza prokázala snížení průměrné základní frekvence u pacientů napříč skupinami, jak u žen, tak u mužů. Ostatní sledované parametry nevykazovaly statisticky významné odchylky. Přehled podává tabulka 5. Snížení průměrné základní frekvence hlasu bylo významné i po vyřazení pacientů s jednostrannou parézou zvratného nervu.
Tab. 5. Porovnání předoperačních a pooperačních akustických parametrů s rozdělením dle skupin. Data řazena - průměrná, maximální, minimální hodnota, medián. 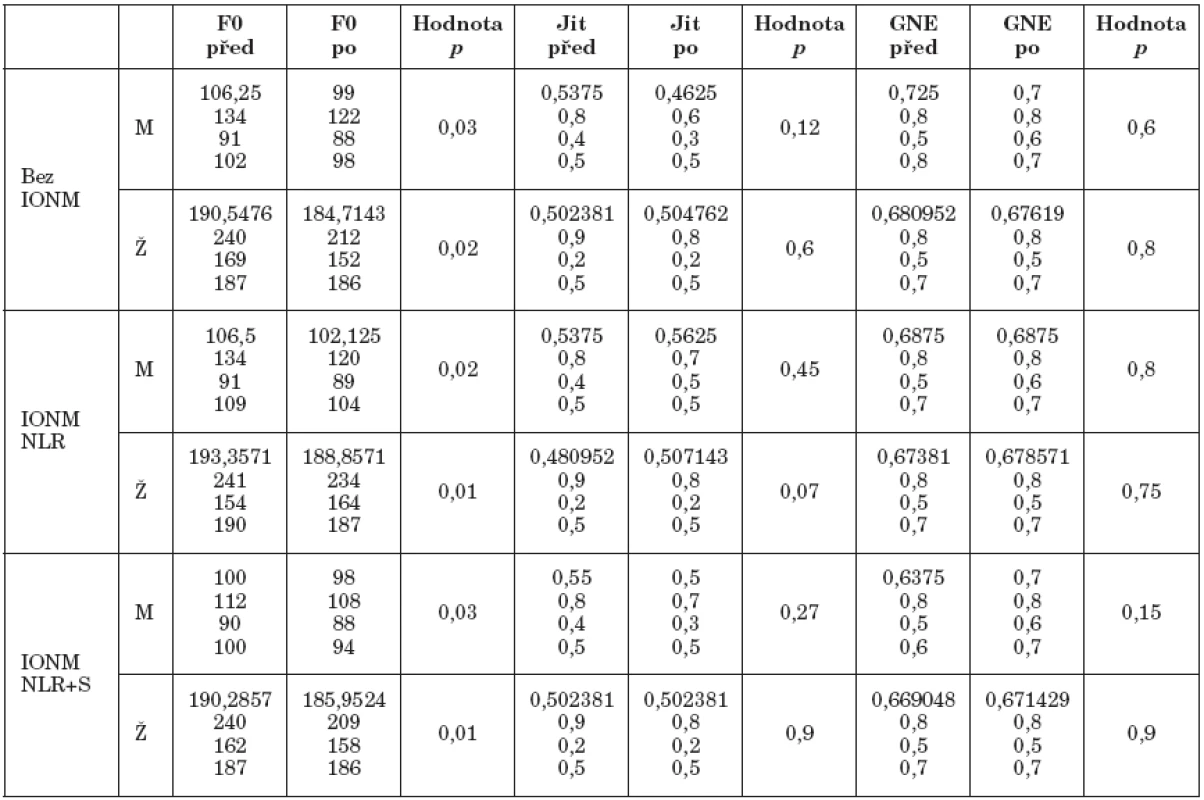
Mírné zhoršení hlasu neznamenalo pro pacienty významnější problém, i pro hlasové profesionály nebylo natolik závažné, aby vyhledávali kontrolní vyšetření. Proto se na pooperační kontroly s odstupem 12 týdnů od výkonu dostavilo pouze 10 % pacientů se zhoršením akustických parametrů.
PSYCHOMETRICKÉ VYŠETŘENÍ
Po vyloučení pacientů s jednostrannou obrnou zvratného nervu tvořili pacienti s patologickou změnou ve skóre VHI celkově pouze 4 % z celkového počtu, nejvíce byla ovlivněna fyzická doména, nejméně doména emocionální (0,7 %). Pouze u pacientů s jednostrannou obrnou dosáhla celková změna skóre více než 18 bodů, žádný z ostatních pacientů tuto hranici nepřekročil. Změna VHI skóre korelovala se subjektivním pocitem zhoršení hlasu vnímaným samotnými pacienty. Rozmístění pacientů s posunem VHI skóre bylo v jednotlivých skupinách přibližně rovnoměrné. Z pacientů, kteří se dostavili ke kontrole 12 týdnů po operaci (3 parézy NLR, 11 pacientů se změnami ve VKG obraze), již nikdo nezaznamenal skóre vyšší než 8 v jednotlivých doménách a skóre vyšší než 18 celkově.
DISKUSE
Interpretace pozorovaných výsledků je poměrně nesnadná. S jistotou lez říci, že podrobné vyšetření VLS a digitální VKG má šanci detekovat i velmi subtilní změny v pohyblivosti či kmitání hlasivek. Dle publikovaných studií je nutná laryngoskopická kontrola pacientů, bez ní je i frekvence záchytu paréz NLR 2-4násobně nižší. Objektivní nález u pacientů s jedno a oboustrannou parézou NLR je velmi dobře znám. U poškození zevní větve NLS dochází v typických plně vyjádřených případech k posunu přední části glotické štěrbiny směrem na poškozenou stranu v důsledku převahy normálně fungujícího musculus cricothyroideus. V některých případech lze na lézi NLS usuzovat jen nepřímo z fázového posunu slizničních vln při nestejném napětí hlasivek. V našem souboru byla tato asymetrie pozorována u celkem 11 pacientů. Pro nesouhlas pacientů s invazivním vyšetřením jsme nemohli nálezy ověřit EMG vyšetřením. Velká část pacientů však referuje subjektivně vnímané zhoršení kvality hlasu bez prokazatelných známek organické příčiny postižení hrtanu (11). Jaká je příčina tohoto zhoršení se můžeme pouze dohadovat. Jedním z možných vysvětlení může být poškození měkkých tkání kolem hrtanu, zvláště poškození páskových svalů. V některých studiích bylo totiž prokázáno, že určité parametry objektivní hlasové analýzy jsou horší u pacientů, kde bylo nutno páskové svaly resekovat. Následkem větší resekce je rozsáhlejší jizvení, právě u páskových svalů byla vyslovena hypotéza, že jejich jizvení může vést ke zhoršení kvality hlasu (27). Operace štítné žlázy také mění významným způsobem cévní zásobení hrtanu a vzhledem k tomu je předpokládána možnost vzniku edémů v nitru hrtanu při mírné kongesci a zhoršené drenáži tkání v okolí operační rány. To by mohlo vysvětlit fakt, že nejčastěji prokázaným zhoršeným faktorem v objektivní analýze bývají pooperační snížení základní průměrné frekvence hlasu, snížení nejvyšší dosažené základní frekvence hlasu, směrodatná odchylka v základní frekvenci (2, 37). V našem souboru bylo však pozorováno statisticky významné snížení průměrné základní frekvence napříč skupinami pacientů, bez ohledu na rozsah výkonu a užitou chirurgickou techniku. Tyto změny přetrvávají několik týdnů (udávané rozmezí 4-24 týdnů), po tomto období se pak u většiny pacientů přiblíží hodnoty základní frekvence hodnotám naměřeným předoperačně, prakticky nikdy ale nedojde k úplné normalizaci (47). Vzhledem k omezené spolupráci pacientů nebylo možno provést tuto analýzu na širším vzorku. Dalšími inzulty, související s časným pooperačním zhoršením hlasu, může být přímé poranění hlasivek tlakem intubační roury (34), nebo poškození krikoarytenoidního skloubení při intubaci.
V analýzách frekvence pooperačních paréz zvratných nervů lze dohledat ještě jeden zajímavý fakt. Naprostá většina výkonů na štítné žláze je prováděna chirurgy, kteří jsou hodnocení jako „neexperti“ (jako expert je hodnocen chirurg s více než 1500 výkony na štítné žláze a příštítných tělíscích). V obrovském souboru 57 000 pacientů, hodnoceném americkými autory, je jasně patrný výše uvedený trend. 82 % výkonů na štítné žláze a 78 % výkonů na příštítných tělíscích bylo provedeno méně zkušenými chirurgy (43). Autoři dále v práci uvádějí, že totální tyroidektomie je v USA prováděna nejčastěji chirurgem, který operuje méně než 8 štítných žláz za rok a u výkonů na příštítných tělíscích je to dokonce pouze 5 výkonů za rok. To je jeden z faktorů, proč je frekvence vzniku iatrogenních postižení hrtanových nervů po operacích štítné žlázy mírně na vzestupu. Dalšími faktory, které mohou být zodpovědné za tento trend, je pak snaha o větší radikalitu výkonů a operace případů dříve chirurgicky neřešených (větší počet maligních nádorů, operace retrosternálních a velmi objemných strum, vzrůstající počet kompletních oboustranných výkonů, revizní operace apod.).
Poškození zevní větve NLS se dá pravděpodobně předejít. Větve horního hrtanového nervu se rutinně nevyhledávají, chirurgický algoritmus doporučuje striktní selektivní podvazování větví horní tyroidální artérie s preparací uvnitř chirurgického pouzdra štítné žlázy či velmi blízko k němu, což by mělo zabránit nechtěnému poranění motorické větve NLS zavzetím do podvazu, jeho přerušením či termickým poškozením kauterizací. V řadě studií byl dokumentován blízký vztah NLS a chirurgického pouzdra štítné žlázy (40). U cca 5-6 % případů probíhá motorická větev přímo mezi větvičkami horní tyreoidální artérie a při neselektivním podvazu celého horního tyreoidálního pediklu bývá poškozena s vysokou pravděpodobností. Přes opakovanou popularizaci této problematiky v odborné literatuře je incidence poranění SLN relativně dosti vysoká.
Peroperačně lze elektrofyziologické metody využívat ke včasné identifikaci a ochraně zvratného nervu. Je popsána metodika snímání elektrických potenciálů z oblasti hrtanových svalů po elektrické stimulaci zvratného nervu (22, 45), stejně tak je popsána metoda manometrická - měření změn tlaku v balónku zavedeného mezi hlasivkové vazy po stimulaci zvratných nervů. Výsledky využití NM byly již shrnuty do doporučení mezinárodních chirurgických společností. Problémem je také nahlížení na váhu výsledků prezentovaných v zahraniční i domácí literatuře. Musíme si uvědomit, že aby měla studie o významu NM zvratného nervu nezpochybnitelné závěry, je prakticky neorganizovatelná. Pokud budeme předpokládat, že v ideálních podmínkách by mělo jít o prospektivní randomizovanou studii s chirurgickými výkony prováděnými ideálně jedním chirurgem, znamenalo by to při frekvenci postižení NLR, že je třeba velmi objemných skupin pacientů. Dle statistiků by velikost souborů musela být 39 907 pacientů pro chirurgicky léčenou malignitu a 9 439 686 pacientů léčených pro benigní operační diagnózy, a to pro každé rameno (rameno NM vs. vizuální identifikace NLR) (15). To by znamenalo, že by taková studie trvala přibližně 120 let. Asi neexistuje chirurg, který by chtěl čekat na uveřejnění výsledků této studie, než začne sám neurostimulaci využívat. Je třeba zdůrazňovat (stejné platí například pro využití CT asistované navigace), že neuromonitoring (NM) v žádném případě nenahrazuje chirurgické zkušenosti a schopnosti, ani znalosti topografické anatomie, ale že dodává výkonům odlišnou funkční dynamiku. V ideálním případě má chirurg v každém okamžiku operace přehled o funkčním stavu hrtanových nervů a dle těchto údajů může měnit taktiku a techniku operace. Stejně tak NM nenahrazuje ani potřebu přímé vizualizace nervu, preparace po vizualizaci nervu je mnohem jednodušší a pro chirurga méně stresujícím zážitkem. Pokud máme pouze pozitivní signál z NM bez přímého pozorování stimulovaného nervu, vede to k „nepochopení“ anatomické situace. NM klade také mnohem vyšší nároky na čistotu a preciznost operace, pro spolehlivou a přesnou monitoraci je třeba zcela bezkrevného pole, které zabrání výskytu falešně pozitivních či falešně negativních nálezů.
Přes všechna úskalí se ale celosvětově významně zvyšuje celkové procento výkonů na štítné žláze a příštítných tělíscích provedených za asistence některého typu NM. Ve státech severní Ameriky a také v některých státech Evropy je tento trend závislý i od tzv. mediko-legálních potřeb, NM totiž umožňuje jednoznačně prokázat, že NLR byl na konci výkonu funkčně intaktní. Soudy řešící spory pacientů vyžadují přítomnost takového důkazu v dokumentaci pacientů. Také některé zdravotní pojišťovny proplácejí operace svých klientů pouze za předpokladu, že jsou prováděny na pracovištích, která NM provádějí (podobnou analogií je například operativa příušní žlázy v sousední Německé spolkové republice, kde výkony bez NM nejsou propláceny). Dle recentních studií se zvýšilo procento monitorovaných operací štítné žlázy v USA na současných 40-45 % (28, 49).
Úspěšný chirurgický výkon musí být také potvrzen objektivním vyšetřením, které jednoznačně prokáže funkční integritu nervu. Takovým vyšetřením je laryngoskopické vyšetření, popřípadě VLS či vyšetření vysokorychlostní laryngoskopií. V současné době, při použití flexibilního endoskopického instrumentaria, neexistuje pacient, který by nemohl být vyšetřen. Laryngoskopická vyšetření jsou však často vyžadována až v případě, že si pacient stěžuje na kvalitu hlasu, či má dokonce dechové obtíže. Několik velmi rozsáhlých studií dokazuje, že se počet pacientů s dobře provedenou před i pooperační laryngoskopií pohybuje celosvětově pouze kolem 45-65 % (1, 29). V posledně jmenované zprávě se trvale pohybují počty laryngoskopicky vyšetřených pacientů za poslední publikované roky kolem 60-62 % u primooperací štítné žlázy a kolem 84-85 % u reoperací. V auditu Scandinavian Quality Register for Thyroid and Parathyroid Surgery je udáno, že četnost výskytu parézy NLR je přibližně 2x vyšší u systematického provádění laryngoskopických kontrol než v případě, že je laryngoskopie prováděna pouze u symptomatických pacientů. Přístup různě zkušených chirurgů je celkem názorně dokumentován v mezinárodní dotazníkové studii z roku 2011 (13), shrnující názory a zkušenosti participantů jednodenních kurzů NM v operativně štítné žlázy pořádaných v italském Varese. Pouze osm procent dotázaných lektorů provádělo rutinně laryngoskopické vyšetření u pacientů po operaci štítné žlázy, zatímco drtivá většina k němu přistupovala pouze u symptomatických pacientů.
Úkolem NM je usnadnění identifikace NLR a preparace jeho větví. Význam usnadnění preparace štítné žlázy je jasně vidět na změnách objemu reziduální tkáně štítné žlázy v lůžku po tyroidektomii u operovaných pacientů. V několika studiích je dokázána přítomnost významného (více než 1% akumulace) rezidua parenchymu štítné žlázy v lůžku po TTE, číselně je uváděna mezi 16 a 57 % (4, 5, 9). Přesná identifikace průběhu nervu a také odpověď nervu na traumatickou stimulaci v průběhu operace by měla zvýšit radikalitu chirurgického výkonu. Stran prognózy funkční integrity nervu je přínos NM otázkou. Je jasné, že vizuální kontrola disekce nervu je jedním z faktorů, který snižuje výskyt paréz NLR dlouhodobě od doby, co si endokrinochirurgové tuto techniku osvojili. Nicméně stále se setkáváme s pacienty, u kterých byla jasně anatomická integrita nervu zachována, a přesto mají pooperačně poruchu inervace. V těchto případech je zřejmě příčinou excesivní manipulace s nervem či jeho okolím, které způsobí tzv. neuropraxi, tedy poškození nervu při anatomickém zachování jeho obalů i axonů. Může jít o poškození výživy při poranění vasa nervorum, otok, stištění, termické postižení kauterem a podobně. Je prokázáno, že přibližně 10-15 % anatomicky intaktních zvratných nervů je nefunkčních (6, 35). Ve výše jmenované skandinávské studii, uveřejněné v roce 2006, je hodnoceno celkem 3682 výkonů, u nichž je dokumentována paréza NLR v 11,5 % případů, kdy byl nerv zcela jasně identifikován a neporušen. Predikce prognózy funkce NLR je však zatížena nízkou senzitivitou a relativně nízkou pozitivní predikční hodnotou, negativní prediktivní hodnota se však limitně blíží 100 % (15, 30, 53). Znamená to, že pokud je velmi dobrá odpověď nervu na konci výkonu, pak je jen cca 0,3-0,4% riziko, že nerv nebude funkční, naopak i pokud je signál na konci výkonu špatný (negativní), pak je riziko vzniku parézy zvratného nervu pouze kolem 75 %. Příčinou falešně negativního výsledku stimulace (dobrý signál nervu, pooperační paréza) může být například stimulace až za místem poranění, poranění způsobené časově až po poslední stimulaci, tzv. odložená neuropraxe vázaná většinou na poškození cévního zásobení, poranění pouze některé z větví NLR (většinou jde o zadní motorickou větev), nehybnost hlasivky z jiné příčiny než neurogenní. Příčinou falešně pozitivního testu pak typicky bývá problém s přístrojovým vybavením, nejčastěji dislokace či špatné umístění elektrod, malá, špatně rozpoznatelná změna EMG signálu, nedostatečně odbouraná myorelaxancia. Zásady NM byly shrnuty a nedávno publikovány (42) . U pacientů po operacích štítné žlázy dochází k subjektivně vnímanému zhoršení kvality hlasu. V našem souboru se objevil tento údaj u 24 operovaných.
VLS vyšetření je dnes již základní optická vyšetřovací metoda, která kromě velmi kvalitního záznamu pohybu hlasivek umožňuje také „arteficiálně“ zpomalit kmitání hlasivek. Principem VLS je osvětlení pozorovaného předmětu krátkými záblesky světla, jejichž frekvence je stejná nebo podobná jako frekvence kmitání hlasivek. Díky tomu vidíme „zpomalení“ či „zastavení“ pohybu hlasivek. Často je optický záznam spojen i se záznamem hlasovým, který je dále využit pro provedení objektivní analýzy hlasu. Určitou nevýhodou vyšetřovací metody jsou děje charakterizované nepravidelným kmitáním a rychlými přechody mezi frekvencemi kmitání. Původně se užívalo k vyšetřování pacientů převážně zvětšovacích laryngoskopů (teleskopy) se 70 nebo 90stupňovým úhlem pohledu, ty umožňovaly dostatečně kvalitní obrazový záznam hrtanu. Nyní je díky zavedení tzv. chip-tip videoendoskopů možné provedení vysoce kvalitního vyšetření pomocí flexibilního instrumentaria. Stejně tak počítačové čipy v přístrojích jsou schopné korigovat frekvenci stroboskopického světla v závislosti na změnách frekvence hlasu, je tedy mnohem méně pracné nastavování přístroje při přechodech mezi frekvencemi hlasu během vyšetření. Změny, které pozorujeme ve VLS u pacientů s obrnou NLR, jsou dobře známé a byly opakovaně popsány v literatuře (24, 44).
VKG byla vyvinuta jako diagnostická metoda umožňující velmi podrobnou analýzu optických záznamů pohybů hlasivek a určení podrobných vibračních charakteristik různých oblastí hlasivek (50, 52). Zjednodušeně lze říci, že tato metoda využívá snímání vysokorychlostního záznamu pohybu hlasivek speciální CCD kamerou, umožňující uložení několika tisíc snímků za vteřinu. Tato vysoká frekvence snímání je klíčem k rozložení jednotlivých kmitů hlasivek v časové ose. Diky tomu lze popsat každý kmit hlasivky/průběh slizniční vlny v rozsahu uloženého záznamu. Pozorování kmitů hlasivky je pak provedeno na jediném zvoleném řádku obrazového záznamu. V ideálním případě mají kmity pravidelný a neměnný charakter (při neměnné bazální frekvenci a intenzitě hlasu). Výsledný kymogram znázorňuje několik zajímavých popisných charakteristik průběhu slizniční vlny. Obě hlasivky by měly kmitat symetricky, tj. ke styku sliznice mediální plochy hlasivky by mělo dojít synchronně. Dá se zjednodušeně říci, že od udržení této symetrie je závislá kvalita a čistota generovaného tónu. K odchýlení od tohoto ideálního stavu může dojít v případě vzniku organických změn na jedné či obou hlasivkách, ale i v případě změny napětí hlasivek, zvláště v případě asymetrického napětí membranózních částí hlasivek. K tomuto jevu dochází při parézách hrtanových nervů - nervus laryngeus recurrens (NLR) a nervus laryngeus superior (NLS). VKG vyšetření je možné provádět pomocí speciálních VKG kamer, které snímají a zaznamenávají vyšetřovaný orgán. Pozorování se odehrává v reálném čase nebo ze zaznamenaných sekvencí. Druhou cestu využívá tzv. vysokorychlostní videolaryngoskopie (high-speed laryngoscopy, digitální videolaryngoskopie - DSG), při které je nejprve zhotoven digitální záznam s velmi vysokou frekvencí snímání obrazů (kolem 4000 za sekundu) a teprve následně je provedeno počítačové zpracování dat a rozložení snímků do kymogramů. Nevýhodou zpětného zpracování je extrémní náročnost na hardware. Proto je také snímán jen velmi krátký časový úsek (2 s) a je mnohem nižší rozlišení uloženého záznamu (první generace přístrojů 256x256, další generace 512x512 a více pixelů). Záznam získaný VKG kamerou je mnohem ostřejší a přehlednější stran posouzení detailů.
Typickým nálezem u obou metod u pacientů s poruchou inervace hrtanových svalů je jednak patologická hrubá morfologie hrtanu s pozorovanou nehybností hlasivky u jednostranné obrny NLR. Hlasivka setrvává v mediánním či paramediánním postavení a dle rozsahu poranění vykazuje i snížené napětí postižené hlasivky. Při kombinaci poranění NLR a NLS se ještě zvýrazní chybějící napětí hlasového vazu. Ve VLS obraze i VKG analýze je patrné zkrácení až vymizení slizniční vlny a také zmenšení amplitudy slizniční vlny na postižené straně, v případech s výrazně sníženým svalovým napětím je pozorován posun hrany slizniční vlny směrem k paralyzované straně. Naopak, slizniční vlna na kontralaterální straně je zvýrazněná a její mediální okraj se posunuje směrem k postižené hlasivce. Pacienti se sníženým napětím postižené hlasivky mívají nedostatečný uzávěr glotické štěrbiny(18, 44). Vibrační charakteristiky sliznice hlasivek také velmi závisí na výsledné poloze hlasivek. Pokud hlasivka setrvává v čistě mediální poloze, je uzávěr glotické štěrbiny takřka kompletní. Pokud není výrazná asymetrie v napětí hlasivky, probíhá při fonaci slizniční vlna nejen symetricky, ale i bez fázového posunu vůči zdravé straně. U pacientů s výlučným postižením zevní větve NLS dochází k již zmíněnému posunu osy hlasivky směrem k postižené straně a vzhledem k odlišnému napětí hlasivek k posunu fáze průběhu slizniční vlny, na postižené straně dochází k jejímu opožďování.
Objektivní hlasová analýza je v současné době nezbytnou součástí vědeckých prací řešících otázku kvality hlasu v souvislosti s léčbou pacientů. Z fonetického hlediska je velmi rozsáhlá škála fyzikálních parametrů, které se dají z vyšetření extrahovat. Část z nich se zabývá frekvenčními a amplitudovými změnami vytvářených tónů a je studována také jejich periodicita, druhá část se týká spíše tlakových změn. Perturbace označuje nepravidelnosti period a amplitud a je jevem, který je v této skupině parametrů hodnocen. Tyto změny nejlépe korelují se subjektivním hodnocením kvality hlasu systémem GRBAS. Ve skupině parametrů, zabývajících se periodicitou změn, je jedním ze základních parametrů tzv. jitter (frekvenční periodicita), který vyjadřuje procentuální střední odchylku period dvou sousedních cyklů. V záznamech zdravých jedinců by neměl přesáhnout 1 % (v naší sestavě byla norma stanovena na 0,5 %). Shimmer je ukazatelem rozdílu amplitudových změn sousedních cyklů, bývá popisován jako ukazatel amplitudové stability. Jeho fyziologické hodnoty se udávají do 5 %. Další obvykle užívanou hodnotou je poměr šumu k harmonickým kmitům, označovaný anglickým akronymem NHR (noise-to-harmonic ratio). Jeho fyziologická hodnota by měla být pod 0,2 % (23). V hodnocení našeho souboru byl použit parametr GNE (glottal-to-noise energy), který úzce vztahuje k NHR, ale dle některých studií se jedná o robustnější parametr. Jeho normální hodnoty se pohybují pod 0,5. Dalšími parametry, sloužícími k objektivním popisu akustických vlastností hlasu, jsou průměrná základní frekvence hlasu F0, nejvyšší základní frekvence hlasu Fmax, standardní odchylka průměrné základní frekvence hlasu STD, průměrná hladina akustického tlaku SPL a řada dalších. Asi nejjednodušším testem z aerodynamických vyšetření je měření maximálního času fonace (MPT - maximum phonation time). Ten se stanovuje tak, že po maximálním nádechu vyšetřovaný fonuje vokál „a“ v přirozené výšce a intenzitě po co nejdelší dobu. Měření se opakuje 3x a stanovuje se průměrná hodnota. Za fyziologické se udávají hodnoty nad 15 s, hodnoty pod 10 s jsou jasně patologické a nalézají se například u pacientů s výrazně dyšným hlasem, tedy třeba u jednostranných obrn NLR (25). Protože interpretační síla je spíše v kombinaci více parametrů, byly některé zahrnuty do hodnotících programů, které zohledňují různorodé parametry, typickým zástupcem je například multidimenzionální analýza (MDA) programem MDVP (Key Pentax), který hodnotí najednou 33 různých parametrů.
Posledním dílkem diagnostické skládačky je zasazení hlasové poruchy subjektivně vnímané pacientem i vyšetřujícími do kontextu zohledňujícím také kvalitu života pacienta. Nástroje řešící tuto závislost spadají do tzv. psychomotorického hodnocení hlasu. V současné době je jich celá řada, jmenujme Voice Handicap Index (VHI) (31), Voice Activity and Participation Profile (VAPP) (36), Voice-Related Quality of Life (V-RQOL) (26), Voice Outcome Survey (VOS), Voice Symptom Scale (VoiSS) (10). Nástroje jsou specifické tím, že je třeba vždy připravit jejich národní varianty, které splňují podmínky přípravy takového dotazníku. Musí být vytvořen kvalitní překlad do příslušného jazyka a ten zpětně přeložen do jazyka původního. Výsledný překlad musí být srozumitelný a významově shodný s původní verzí. Tímto procesem prošla i česká varianta dotazníku VHI, jejíž vývoj zaštítil Švec (31). Na vývoji se podíleli i lékaři pracoviště autora. VHI je dotazník, sestávající ze 30 otázek dělených podle cílového zaměření na část emoční (E), fyzickou (P) a funkční (F). Každá z otázek dává možnost hodnocení 0-4 body (0 - nikdy, 1 - téměř nikdy, 2 - někdy, 3 - téměř vždy, 4 - vždy). Hodnotí se jak celkový počet bodů, tak počet bodů získaný v jednotlivých doménách. Za patologickou hodnotu se bere změna o více než 8 bodů v podskupinách nebo o více než 18 bodů celkově. Pro české prostředí nejsou zatím k dispozici normativní data týkající se fyziologický hodnot v populaci, předpokládá se ale, že jsou shodná nebo velmi podobná se zahraničím. Patologických hodnoty bývá u pacientů po operaci štítné žlázy dosaženo jen u poranění NLR, v ostatních případech jen výjimečně dosáhne bodový zisk v jednotlivých doménách více než 8 bodů. Pro diagnostiku neúplných poškození hrtanových nervů, nebo při změnách v důsledku poranění měkkých tkání, jsou tyto změny málo průkazné.
ZÁVĚR
Použití intraoperační NM u pacientů, kteří jsou kandidáti pro miniinvazivní chirurgii štítné žlázy, ve zkoumaném souboru nijak neovlivnilo frekvenci obrn hrtanových nervů. U pacientů se suspektním postižením inervace NLS byly pozorovány změny ve videokymografickém obrazu, korelace se změnami v objektivní hlasové analýze ale nebyla neprokázána. To nás vede k závěru, že při pochybnostech o funkční integritě hrtanových nervů je indikováno laryngostroboskopické a videokymografické vyšetření a provedení hlasové analýzy je pouze doplňkovým vyšetřením.
Práce byla podpořena grantem NS9901 Interní grantové agentury MZ ČR.
As. MUDr. Michal Zábrodský
Klinika ORL a chirurgie hlavy a krku
1. LF UK a FNM
V Úvalu 84
150 06 Praha 5
e-mail. mzabrodsky@tiscali.cz
Zdroje
1. The British Association of Endocrine and Thyroid Surgeons Third National Audit Report 2009. In: 2009.
2. Aluffi, P., Policarpo, M., Cherovac, C., Olina, M., Dosdegani, R., Pia, F.: Post-thyroidectomy superior laryngeal nerve injury. Eur. Arch. Otorhinolaryngol., 258, 2001, 9, s. 451-454.
3. Astl, J.: Chirurgická léčba onemocnění štítné žlázy. Praha, Maxdorf, 2007.
4. Attie, J. N., Khafif, R. A.: Preservation of parathyroid glands during total thyroidectomy. Improved technic utilizing microsurgery. Am. J. Surg., 130, 1975, 4, s. 399-404.
5. Auguste, L. J., Attie, J. N.: Completion thyroidectomy for initially misdiagnosed thyroid cancer. Otolaryngol. Clin. North Am., 23, 1990, 3, s. 429-439.
6. Bergenfelz, A., Jansson, S., Kristoffersson, A. et al.: Complications to thyroid surgery: results as reported in a database from a multicenter audit comprising 3,660 patients. Langenbecks Arch. Surg., 393, 2008, 5, s. 667-673.
7. Bergenfelz, A., Jansson, S., Martensson, H. et al.: Scandinavian quality register for thyroid and parathyroid surgery: Audit of surgery for primary hyperparathyroidism. Langenbecks Arch. Surg., 392, 2007, 4, s. 445-451.
8. Cernea, C. R., Nishio, S., Hojaij, F. C.: Identification of the external branch of the superior laryngeal nerve (EBSLN) in large goiters. Am. J. Otolaryngol., 16, 1995, 5, s. 307-311.
9. Clark, O. H.: Total thyroidectomy: the treatment of choice for patients with differentiated thyroid cancer. Ann. Surg., 196, 1982, 3, s. 361-370.
10. Dary, I. J, Wilson, J. A., Carding, P. N., MacKenzie, K.: VoiSS: a patient-derived voice symptom scale. J. Psychosom. Res., 54, 2003, 5, 483-489.
11. Debruyne, F., Ostyn, F., Dealere, P., Wellens, W.: Acoustic analysis of the speaking voice after thyroidectomy. J. Voice, 11, 1997, 4, s. 479-482.
12. Dejonckere, P. H., Bradley, P., Clemente, P. et al.: A basic protocol for functional assessment of voice pathology, especially for investigating the efficacy of (phonosurgical) treatments and evaluating new assessment techniques. Guideline elaborated by the Committee on Phoniatrics of the European Laryngological Society (ELS). Eur. Arch. Otorhinolaryngol., 258, 2001, 2, s. 77-82.
13. Dionigi, G., Bacuzzi, A., Barczynski, M. et al.: Implementation of systematic neuromonitoring training for thyroid surgery. Updates Surg., 63, 3, s. 201-207.
14. Dionigi, G., Bacuzzi, A., Boni, L., Rozvera, F., Dionigi, R.: What is the learning curve for intraoperative neuromonitoring in thyroid surgery? Int. J. Surg., 2008, 6, Suppl 1, s. 7-12.
15. Dralle, H., Sekula, C., Lorenz, K., Brauckhoff, M., Machens, A.: Intraoperative monitoring of the recurrent laryngeal nerve in thyroid surgery. World J. Surg., 32, 2008, 7, s. 1358-1366.
16. Drasta, J. a kol.: Foniatrie-Hlas. Tobiáš, 2011, s. 76-82.
17. Dubiose, J., Barnett, R., Ragsdale, T.: Honest and sensible surgeons: the history of thyroid surgery. Curr. Surg., 61, 2004, 2, s. 213-219.
18. Dursun, G., Sataloff, R. T., Spiegel, J. R., Mandel, S., Heuer, R. J., Rosen, D. C.: Superior laryngeal nerve paresis and paralysis. J. Voice, 10, 1996, 2, s. 206-211.
19. Echternach, M., Maurer, C. A., Mencke, T., Schilling, M., Verse, T., Richter, B.: Laryngeal complications after thyroidectomy: is it always the surgeon? Arch. Surg., 144, 2009, 2, s. 149-153, discussion 153.
20. Eisele, D. W., Goldstone, A. C.: Electrophysiologic identification and preservation of the superior laryngeal nerve during thyroid surgery. Laryngoskope, 101, 1991, 3, s. 313-315.
21. Fík, Z., Chovanec, M., Zábrodský, M., Lukeš, P., Astl, J., Betka, J. . Konvenční versus miniinvazivní video-asistovaná tyroidektomie: Limity a benefity miniinvazivního přístupu. Otorinolaryng. a Foniat., 61, 2012, 1.
22. Flisberg, K., Lindholm, T.: Electrical stimulation of the human recurrent laryngeal nerve during thyroid operation. Acta Otolaryngol. (Suppl.), 263, 1969, s. 63‑67.
23. Frič, M.: Přehled metodických postupů subjektivního popisu vlastností hlasových projevů v oblasti patologie, poruch a terapie hlasu. Otorinolaryng. a Foniat., 59, 2010, 4, s. 214-224.
24. Hirano, M., Bless, D. M.: Videostroboscopic examination of the larynx. San Diego, Singular Publications; 1993.
25. Hirano, M., Gould, W. J., Lambiase, A., Kakita, Y.: Vibratory behavior of the vocal folds in a case with a unilateral polyp. Folia Phoniatr. (Basel), 33, 1981, 5, s. 275-284.
26. Hogikyan, N. D., Sethuraman, G.: Validation of an instrument to measure voice-related quality of life (V-RQOL). J. Voice, 13, 1999, 4, s. 557-569.
27. Hong, K. H., Kim, Y. K.: Phonatory characteristics of patients undergoing thyroidectomy without laryngeal nerve injury. Otolaryngol. Head Neck Surg., 117, 1997, 4, s. 399-404.
28. Horne, S. K., Gal, T. J., Brennan, J. A.: Prevalence and patterns of intraoperative nerve monitoring for thyroidectomy. Otolaryngol. Head Neck Surg., 136, 2007, 6, 952-956.
29. Hundahl, S. A., Cady, B., Cunningham, M. P. et al.: Initial results from a prospective cohort study of 5583 cases of thyroid carcinoma treated in the united states during 1996. U.S. and German Thyroid Cancer Study Group. An American College of Surgeons Commission on Cancer Patient Care Evaluation study. Cancor, 89, 2000, 1, s. 202-217.
30. Chan, W. F., Lo, C. Y.: Pitfalls of intraoperative neuromonitoring for predicting postoperative recurrent laryngeal nerve function during thyroidectomy. World J. Surg., 30, 2006, 5, s. 806-812.
31. Jacobson, B.: The Vocie Handicap Index. Develpoment and validation. Amer. Journ. of Speech-Language Patology, 1997, 6, s. 66-70.
32. Jansson, S., Giselo, L. E., Hagne, I., Sanner, E., Stenborg, R., Svensson, P.: Partial superior laryngeal nerve (SLN) lesions before and after thyroid surgery. World J. Surg., 12, 1988, 4, s. 522-527.
33. Jeannon, J. P., Orabi, A. A., Bruch, G. A., Abdalsalam, H. A., Simo, R.: Diagnosis of recurrent laryngeal nerve palsy after thyroidectomy: a systematic review. Int. J. Clin. Pract., 63, 2009, 4, s. 624-629.
34. Kark, A. E., Kissin, M. W., Auerbach, R., Meikle, M.: Voice changes after thyroidectomy: role of the external laryngeal nerve. Br. Med. J. (Clin Res Ed), 289, 1984, 9, s. 1412-1415.
35. Lo, C. Y., Kwok, K. F., Yuen, P. W.: A prospective evaluation of recurrent laryngeal nerve paralysis during thyroidectomy. Arch. Surg., 135, 2000, 2, s. 204-207.
36. Ma, E. P., Yiu, E. M.: Voice activity and participation profile: assessing the impact of voice disorders on daily activities. J. Speech Lang. Hear. Res., 44, 2001, 3, s. 511-524.
37. McIvor, N. P., Flint, D. J., Gillibrand, J., Morton, R. P.: Thyroid surgery and voice-related outcomes. J. Surg., 70, 2000, 3, s. 179-183.
38. Miccoli, P., Berti, P., Frustraci, G. L., Ambrosini, C. E., Materazzi, G.: Video-assisted thyroidectomy: indications and results. Langenbecks Arch. Surg., 391, 2006, 2, s. 68-71.
39. Miccoli, P., Minuto, M. N., Ugolini, C., Pisano, R., Fosso, A., Berti, P.: Minimally invasive video-assisted thyroidectomy for benign thyroid disease: an evidence-based review. World J. Surg., 32, 2008, 7, s. 1333-1340.
40. Moosman, D. A., DeWeese, M. S.: The external laryngeal nerve as related to thyroidectomy. Surg. Gynecol. Obstet., 127, 1968, 5, s. 1011-1016.
41. Otto, R. A., Cochran, C. S.: Sensitivity and specificity of intraoperative recurrent laryngeal nerve stimulation in predicting postoperative nerve paralysis. Ann. Otol. Rhinol. Laryngol., 111, 2002, 11, s. 1005-1007.
42. Randolph, G. W., Dralle, H., Abdullah, H. et al.: Electrophysiologic recurrent laryngeal nerve monitoring during thyroid and parathyroid surgery: international standards guideline statement. Laryngoskope, 121, Suppl 1, s. 1-16.
43. Saunders, B. D., Wainess, R. M., Domico, J. B., Roberty, G. M., Upchurch, G. R., Gauner, P. G.: Who performs endocrine operations in the United States? Surgery, 134, 2003, 6, s. 924-931, discussion 931.
44. Sercarz, J. A., Berke, G. S., Ming, Y., Gerratt, B. R., Natividad, M.: Videostroboscopy of human vocal fold paralysis. Ann. Otol. Rhinol. Laryngál., 101, 1992, 7, s. 567-577.
45. Sjede, D. P., Durham, C.: Electrical identification of the recurrent laryngeal nerve. I. Response of the canine larynx to electrical stimulation of the recurrent laryngeal nerve. Ann. Surg., 163, 1966, 1, s. 47-50.
46. Shindo, M., Chheda, N. N.: Incidence of vocal cord paralysis with and without recurrent laryngeal nerve monitoring during thyroidectomy. Arch. Otolaryngol. Head Neck Surg., 135, 2007, 5, 481-485.
47. Sinagra, D. L., Montesinos, M. R., Tacchi, V. A. et al.: Voice changes after thyroidectomy without recurrent laryngeal nerve injury. J. Am. Coll. Surg., 199, 2004, 4, s. 556-560.
48. Soylu, L., Ozbas, S., Uslu, H. Y., Kocak, S.: The evaluation of the causes of subjective voice disturbances after thyroid surgery. Am. J. Surg., 194, 2007, 3, s. 317-322.
49. Sturgeon, C., Sturgeon, T., Angelos, P.: Neuromonitoring in thyroid surgery: attitudes, usage patterns, and predictors of use among endocrine surgeons. World J. Surg., 33, 2009, 3, s. 417-425.
50. Svec, J. G., Schulte, H. K.: Videokymography: high-speed line scanning of vocal fold vibration. J. Voice, 10, 1996, 2, s. 201-205.
51. Švec, J.: Česká verze dotazníku Voice Handicap Index pro kvantitativní hodnocení hlasových potíží vnímaných pacientem. Otorinolaryng. a Foniat., 58, 2009, 3, s. 132-139.
52. Švec, J.: On vibration properties of human vocal folds. Voice registers, bifurcations, resonance characteristics, development and application of videokymography. [Doctoral Dissertation]. Groningen: University of Groningen, 2000.
53. Tomoda, C., Hirokawa, Y., Uruno, T. et al.: Sensitivity and specificity of intraoperative recurrent laryngeal nerve stimulation test for predicting vocal cord palsy after thyroid surgery. World J. Surg., 30, 2006, 7, s. 1230-1233.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek Slovo úvodemČlánek Recenze knih
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2012 Číslo 3- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Výhody kombinace olopatadinu a momethasonu v terapii alergické rinitidy
- Moderní přístupy zvyšující efektivitu antibiotické léčby v nemocniční praxi
- Primární a sekundární imunodeficience, přehled a klasifikace
- Diagnostika primárních imunodeficiencí
-
Všechny články tohoto čísla
- Slovo úvodem
- Změny ve VKG obrazu a objektivní hlasové analýze při aplikaci minimálně invazivních technologií a NM v chirurgii štítné žlázy
- Chronická hypertrofická rinitida rezistentní na konzervativní terapii – porovnání různých chirurgických technik MUKOTOMIE/TURBINOPLASTIKY (včetně ekonomické analýzy)
- Endoskopická transnazální chirurgie selární oblasti
- Vplyv rozštepových malformácií tváre na ochorenie stredného ucha
- Kvalita života pacientů s extraezofageálním refluxem
- Využití CT navigace u retromarginálních (blow-out) zlomenin spodiny očnice
- Diagnostické úskalí cysty příštítného tělíska
- Využití navigačního systému při řešení abscesů lební baze u dětí
- 75. výročí založení primariátu ušního, nosního a krčního oddělení a 10. výročí vzniku Kliniky otorinolaryngologie a chirurgie hlavy a krku v Pardubicích
- Kutvirtova cena pro nejlepší publikace za rok 2011
- Recenze knih
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chronická hypertrofická rinitida rezistentní na konzervativní terapii – porovnání různých chirurgických technik MUKOTOMIE/TURBINOPLASTIKY (včetně ekonomické analýzy)
- Vplyv rozštepových malformácií tváre na ochorenie stredného ucha
- Kvalita života pacientů s extraezofageálním refluxem
- Diagnostické úskalí cysty příštítného tělíska
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



