-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Data z první vlny epidemie covidu-19 z ÚVN Praha
Data from the first wave of Covid-19 from the Central Military Hospital, Prague, Czech Republic
Aims: To process data from the first wave of Covid-19 caused by severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) collected in the Infectious Diseases Clinic (IDC) of the First Faculty of Medicine and Central Military Hospital, Prague. To analyse some clinical, diagnostic and therapeutic aspects of Covid-19 in the context of the Czech Republic and to compare them with the data from the most recent literature.
Patients and methods: This retrospective study analysed data on patients admitted to the IDC between 12 March 2020 and 5 May 2020. The study cohort included 53 patients with Covid-19, 25 females and 28 males, with an average age of 57 years. The parameters analysed were clinical symptoms, average length of hospital stay, complications, and death. Additional data concerned the age, weight, smoking habits, history of comorbidities, and selected laboratory results. These data were compared between groups of patients differing in severity of the course of Covid-19. Finally, imaging findings, serology results, and therapy outcomes were studied. Statistical analysis was performed using the SigmaStat software.
Results: Eleven (20.8%) patients had a mild course of the disease, 16 (30.2%) patients had a moderate course, 22 (41.5%) patients had a severe course, and four (7.5%) patients had a critical course. The study patients presented with the following clinical symptoms: fever in 88.5% of cases, cough in 84.6% of cases, difficulty breathing in 77.4% of cases, diarrhoea in 23.1% of cases, chest pain in 17.3% of cases, and anosmia in 11.5% of cases. The average length of hospital stay was eight days. The most common complication was a bacterial superinfection, reported in 17 (32.1%) study patients. The overall case fatality rate for Covid-19 in our study was 5.7%.
The average age of the study cohort was 57 years, and patients with a severe course of the disease were of older average age than those with a less severe course of the disease (p < 0.05). The predominant comorbidities were hypertension and diabetes mellitus. The analysis of the baseline laboratory data showed significant differences between the groups of patients differing in severity of the course of Covid-19 in CRP, procalcitonin, and d-dimers but not in lymphocyte count. High resolution computed tomography (HRCT) scan of the lungs was performed in 22 patients, and 21 of them had typical findings for Covid-19. The average MuLBSTA score for Covid-19 pneumonia severity in our study cohort was 11.5 points and was not associated with the severity of the course of the disease. Serology tests were performed in 43 study patients, with 29 (67.4%) of them turning out positive in the first test and other five (11.6%) testing positive when retested.
Hydroxychloroquine (HCQ) was given experimentally as monotherapy or in combination with azithromycin (AZI) to 24 (45.3%) patients. Two patients on HCQ therapy also received inosinum pranobexum (isoprinosine) for severe lymphopenia, one patient received convalescent plasma, six patients were given AZI alone, and one patient was treated with inosinum pranobexum alone. Altogether 37.7% of study patients were prescribed other antibiotics for confirmed or suspected bacterial superinfection. Standard clinical and pharmaceutical care was provided to patients with particular focus on the safety of off-label drug use. HCQ was with drawn in three patients due to a prolonged corrected QT interval (QTc).
Conclusions: In the first wave of the SARS-CoV-2 epidemic, our study patients showed comorbidities and risk factors which are consistent with the international literature, but the course of the disease was mostly moderate to severe, with a low proportion of critically ill patients and fatal outcomes. As soon as new information became available, new diagnostic and therapeutic options were introduced into routine practice. Based on our experience, we are well prepared for a possible second wave of SARS-CoV-2 in terms of the diagnostics, but the therapeutic options still remain very limited.
Keywords:
COVID-19 – severe acute respiratory syndrome coronavirus 2 – hydroxychloroquine – plasma – inosine pranobex
Autoři: Z. Bartovská 1; F. Andrle 2; O. Beran 1; M. Zlámal 1; D. Řezáč 1; I. Murinova 3,4; M. Holub 1
Působiště autorů: Klinika infekčních nemocí, 1. lékařská fakulta Univerzity Karlovy a Ústřední vojenská nemocnice – Vojenská fakultní nemocnice Praha 1; Interní klinika, 1. lékařská fakulta Univerzity Karlovy a Ústřední vojenská nemocnice – Vojenská fakultní nemocnice Praha 2; Oddělení klinické farmacie, Ústřední vojenská nemocnice – Vojenská fakultní nemocnice Praha 3; Ústav aplikované farmacie, Farmaceutická fakulta, Veterinární a farmaceutická univerzita Brno 4
Vyšlo v časopise: Epidemiol. Mikrobiol. Imunol. 69, 2020, č. 4, s. 164-171
Kategorie: Původní práce
Souhrn
Cíl práce: Zpracovat data z první vlny epidemie onemocnění covid-19 způsobeného novým koronavirem těžkého akutního respiračního syndromu typ 2 (SARS-CoV-2) na Klinice infekčních nemocí (KIN) 1. LF UK a ÚVN Praha. Analyzovat některé klinické, diagnostické i terapeutické aspekty onemocnění covid-19 v kontextu České republiky a porovnat je s údaji známými ze současné literatury.
Pacienti a metody: V retrospektivní studii byla analyzována data pacientů hospitalizovaných na KIN za období od 12. března do 5. května 2020. Celkem jde o 53 osob s covidem-19, 25 žen a 28 mužů s věkovým průměrem 57 let. Hodnotili jsme jejich klinické příznaky, průměrnou délku hospitalizace, komplikace a úmrtí. Dále jsme hodnotili věk a hmotnost pacientů, nikotinismus a komorbidity v anamnéze a vybrané laboratorní hodnoty. Tyto parametry jsme porovnávali u jednotlivých skupin podle tíže průběhu covidu-19. Konečně jsme hodnotili nálezy na zobrazovacích metodách, sérologické výsledky a terapii. Pro statistickou analýzu byl využit software SigmaStat.
Výsledky: Lehký průběh nemoci mělo 11 pacientů (20,8 %), středně těžký byl zaznamenán u 16 nemocných (30,2 %), těžký u 22 pacientů (41,5 %) a kritický průběh měli 4 nemocní (7,5 %). Z klinických příznaků byla u 88,5 % pacientů přítomna horečka, kašel u 84,6 % nemocných, dušnost uvádělo 77,4 % a průjem 23,1 % pacientů, bolest na hrudi popisovalo 17,3 % pacientů a anosmii 11,5 % nemocných. Průměrná délka hospitalizace byla 8 dní. Nejčastější komplikací byla bakteriální superinfekce, která se vyskytla u 17 pacientů ze souboru (32,1 %). Celková smrtnost covidu-19 byla v našem souboru 5,7 %.
V hodnoceném souboru hospitalizovaných pacientů byl věkový průměr 57 let a skupina pacientů s těžkým průběhem měla vyšší průměrný věk než pacienti s lehčími průběhy onemocnění (p < 0,05). Z komorbidit dominovala hypertenze a diabetes mellitus. Analýza vstupních laboratorních hodnot ukázala signifikantní rozdíl mezi skupinami podle tíže průběhu covidu-19 v případě CRP, prokalcitoninu a d-dimerů, naproti tomu se skupiny nelišily vstupně v absolutním počtu lymfocytů. Vyšetření plic pomocí výpočetní tomografie s vysokým prostorovým rozlišením (HRCT) bylo provedeno u 22 pacientů, přičemž u 21 z nich byl charakteristický nález pro covid-19. MuLBSTA skóre pro stanovení závažnosti pneumonie při covidu-19 v našem souboru mělo průměrnou hodnotu 11,5 bodů a nesouviselo s tíží průběhu. Sérologické testy byly provedeny u 43 pacientů ze souboru, z toho u 29 (67,4 %) testovaných byly pozitivní při prvním odběru a u dalších 5 (11,6 %) pacientů při druhém testování.
Experimentální terapie hydroxychlorochinem (HCQ) v monoterapii nebo v kombinaci s azitromycinem (AZI) byla nasazena u 24 (45,3 %) nemocných. U 2 pacientů léčených HCQ byl podáván i inosin pranobex (isoprinosin) z důvodu závažné lymfopenie, u 1 pacienta byla podána rekonvalescentní plazma, 6 pacientů bylo léčeno pouze AZI a 1 pacient dostával jen inosin pranobex. Celkem 37,7 % pacientů ze souboru bylo léčeno dalšími antibiotiky pro potvrzenou nebo pravděpodobnou bakteriální superinfekci. Pacientům byla poskytována standardní klinicko-farmaceutická léčba s důrazem na bezpečnost medikace podávané v režimu off-label; kvůli prodlouženému korigovanému QT intervalu (QTc) byl HCQ vysazen celkem u 3 pacientů.
Závěry: V první vlně epidemie SARS-CoV-2 jsme v našem souboru zaznamenali komorbidity a rizikové faktory v souladu se zahra-niční literaturou, ale průběhy byly převážně středně těžké až těžké s nízkým podílem kritických pacientů a letalitou. Dynamicky jsme v souladu s novými informacemi zaváděli do rutinního používání nové diagnostické i terapeutické postupy. Z našich zkušeností jsme na potenciální druhou vlnu epidemie SARS-CoV-2 velmi dobře připraveni stran diagnostiky, ale stále máme velmi omezené terapeutické možnosti.
Klíčová slova:
COVID-19 – těžký akutní respirační syndrom typ 2 – hydroxychlorochin – plazma – inosin pranobex
ÚVOD
Již několik měsíců je celosvětově hlavním tématem pandemie způsobená novým koronavirem nazvaným koronavir těžkého akutního respiračního syndromu typ 2 (SARS-CoV-2), původcem onemocnění covid-19 (coronavirus disease 2019). I přes podobnost s koronaviry způsobujícími těžký akutní respirační syndrom (SARS, severe acute respiratory syndrome) a blízkovýchodní respirační syndrom (MERS, Middle East respiratory syndrome), zkušenosti z dosavadních epidemií a excesivně přibývající studie v souvislosti s pandemií covidu-19, je kolem onemocnění novým koronavirem SARS-CoV-2 stále řada nejasností a překvapení.
Virus způsobil epidemii covid-19 v Čínské lidové republice (ČLR) s následným rozšířením do celého světa, přičemž mezi nejvíce postižené dále patřily některé evropské země a nyní je situace kritická zejména na americkém kontinentu. Ke konci května 2020 byl celosvětově prokázán SARS-CoV-2 u více než 6 miliónů osob [1]. V České republice (ČR) je ke stejnému datu počet nakažených osob 9268 [2] a patří takto, podobně jako okolní středoevropské země, k nejméně postiženým regionům Evropy. Faktory, které za tímto fenoménem stojí, nejsou zcela jasné. Spekuluje se o vlivu genetiky, rychlém zavedení epidemiologických opatření či plošné vakcinaci proti tuberkulóze, což dosud publikované studie zatím nepotvrzují [3].
Typickými příznaky covidu-19 jsou respirační symptomy s dušností a teplotou, nicméně vzácné nejsou ani průjmy nebo porucha čichu a chuti. Nověji jsou diskutovány i kožní projevy infekce SARS-CoV-2 a také se nový koronavirus dává do souvislosti se vzácným zánětlivým multisystémovým syndromem dětí (PIMS, paediatric inflammatory multisystem syndrome), jehož projevy jsou kombinací příznaků typických pro Kawasakiho syndrom a syndrom toxického šoku [4].
Co se týče závažnosti průběhu onemocnění, v rozsáhlé analýze dat z ČLR od 44 500 osob mělo 81 % pacientů mírný průběh, 14 % těžký průběh s postižením plic a nutností oxygenoterapie a 5 % nemocných kritický průběh s respiračním selháním, šokem a polyorgánovou dysfunkcí. Celková smrtnost byla 2,3 % [5]. Nicméně tíže průběhu se mezi regiony liší, mimo jiné i v závislosti na nejednotných kritériích analýzy. V Evropské unii a Spojeném království bylo přibližně 35 % pacientů s covidem-19 hospitalizováno, z toho 11 % vyžadovalo intenzivní péči a smrtnost se pohybovala kolem 7,5 % [6]. V současné době je dobře známo, že mezi predisponující faktory těžkého průběhu a vyššího rizika úmrtí patří vysoký věk, obezita, anamnéza kouření a interní komorbidity.
Diagnostika SARS-CoV-2 se provádí pomocí polymerázové řetězové reakce (PCR, Polymerase Chain Reaction) ze stěru z horních dýchacích cest, v některých situacích má své uplatnění i detekce protilátek. Ke stanovení tíže průběhu covidu-19 jsou důležité některé laboratorní ukazatele jako lymfopenie, elevace C-reaktivního proteinu (CRP), feritinu, jaterních testů a zvýšené d-dimery [7]. Z radiologických metod se využívá výpočetní tomografie s vysokým prostorovým rozlišením (HRCT, High Resolution Computed Tomography), která ukazuje typické postižení plic při covidu-19 a rovněž i procento postižení plicní tkáně, což je velmi důležitý prediktor průběhu infekce [8].
Velice dynamické je používání léčivých přípravků v terapii covidu-19, kdy jsou převážně v režimu off-label zkoušena léčiva jako chlorochin (CQ), hydroxychlorochin (HCQ), lopinavir/ritonavir, azitromycin (AZI), isoprinosin, oseltamivir, inhalační interferon (IFN)α-1b, IFNβ-1b a remdesivir [9]. S novými informacemi docházelo k revizi pohledu na patofyziologii a farmakoterapii covidu-19 a postupně byla začleňována další léčiva do portfolia možných terapií covidu-19. Jde například o tocilizumab, favipiravir, rekonvalescentní plazmu či vyšší dávky nízkomolekulárního heparinu. Nicméně tento dynamický vývoj jednoznačně ukazuje na omezené terapeutické možnosti covidu-19, což vzbuzuje obavy v případě zhoršení epidemiologické situace a nárůstu počtu případů těžkých a kritických průběhů infekce SARS-CoV-2.
Cílem práce bylo zpracovat data z první vlny epidemie covidu-19 na Klinice infekčních nemocí (KIN) 1. LF UK a ÚVN Praha. Jako jedno z větších pracovišť v epicentru epidemie SARS-CoV-2 jsme analyzovali některé klinické, diagnostické i terapeutické aspekty onemocnění covid-19 v kontextu ČR a porovnali je s údaji známými ze současné literatury.
PACIENTI A METODY
V retrospektivní studii byla analyzována data pacientů hospitalizovaných na KIN během první vlny epidemie covidu-19, a to za období od 12. března do 5. května 2020. Celkem jde o 53 osob s covidem-19, 25 žen a 28 mužů s věkovým průměrem 57 let. Celkem 49 pacientů s akutním covidem-19 bylo přijatých přímo na KIN či přeložených z jiných nemocnic v akutní fázi infekce a 4 pacienti byli přeloženi k doléčení (akutní onemocnění prodělali na jiných pracovištích). Hospitalizace na KIN skončila propuštěním do domácí péče u 41 pacientů, 2 pacienti byli přeloženi k pokračování izolace do Lázní Toušeň a 2 pacientky s negativním PCR testem na SARS-CoV-2 na interní oddělení, 2 pacientky zemřely, 4 pacienti byli přeloženi na lůžka intenzivní péče a 2 pacienti byli k 5. květnu 2020 nadále hospitalizováni na KIN.
U všech pacientů jsme hodnotili jejich klinické příznaky, dobu trvání příznaků od PCR pozitivity, průměrnou délku hospitalizace, komplikace včetně překladů na lůžka intenzivní péče s nutností umělé plicní ventilace (UPV) a úmrtí. Dále jsme hodnotili věk a index tělesné hmotnosti (BMI, body mass index) pacientů, nikotinismus a komorbidity v anamnéze a následující laboratorní hodnoty: absolutní počet lymfocytů, CRP, prokalcitonin (PCT), d-dimery, troponin, interleukin-6 (IL-6), feritin, jaterní transaminázy (vstupní hodnoty a u vybraných parametrů i dynamiku). Tyto parametry jsme porovnávali u jednotlivých skupin podle tíže průběhu covidu-19. Tíži průběhu onemocnění jsme hodnotili podle následujících kritérií: lehký průběh – žádná či lehká pneumonie bez závažných příznaků, středně těžký průběh – onemocnění s dušností bez nutnosti oxygenoterapie, těžký průběh – rozsáhlejší pneumonie vyžadující oxygenoterapii, kritický průběh – nutnost UPV. Pro statistickou analýzu byl využit software SigmaStat (Jandel Scientific, San Jose, CA, USA) s testem ANOVA pro srovnání skupin podle tíže průběhu onemocnění a Pearsonovým korelačním testem pro zjištění vztahu mezi jednotlivými parametry.
VÝSLEDKY
Lehký průběh nemoci mělo 11 pacientů (20,8 %), středně těžký byl zaznamenán u 16 nemocných (30,2 %), těžký u 22 pacientů (41,5 %) a kritický průběh měli 4 nemocní (7,5 %) – obrázek 1. Z klinických příznaků byla u 88,5 % pacientů přítomna horečka, kašel u 84,6 % nemocných, dušnost uvádělo 77,4 % a průjem 23,1 % pacientů, bolest na hrudi popisovalo 17,3 % pacientů a anosmii 11,5 % nemocných. Celkem 63,5 % osob pak udávalo další jiný příznak (myalgie, artralgie, nauzea, slabost, cefalea, kolaps) – obrázek 2. Trvání příznaků před pozitivitou PCR testu na SARS-CoV-2 bylo průměrně 4,6 dne.
Obr. 1. Tíže průběhu covidu-19 u pacientů
Figure 1. Groups of patients differing in severity of the course of Covid-19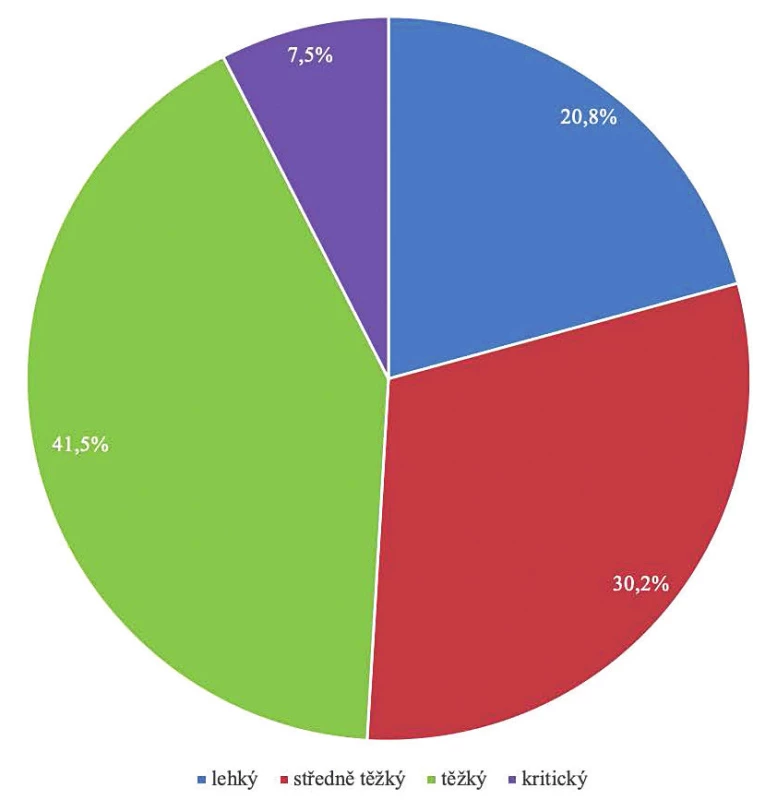
Obr. 2. Klinické příznaky u pacientů s covidem-19
Figure 2. Clinical symptoms in patients with Covid-19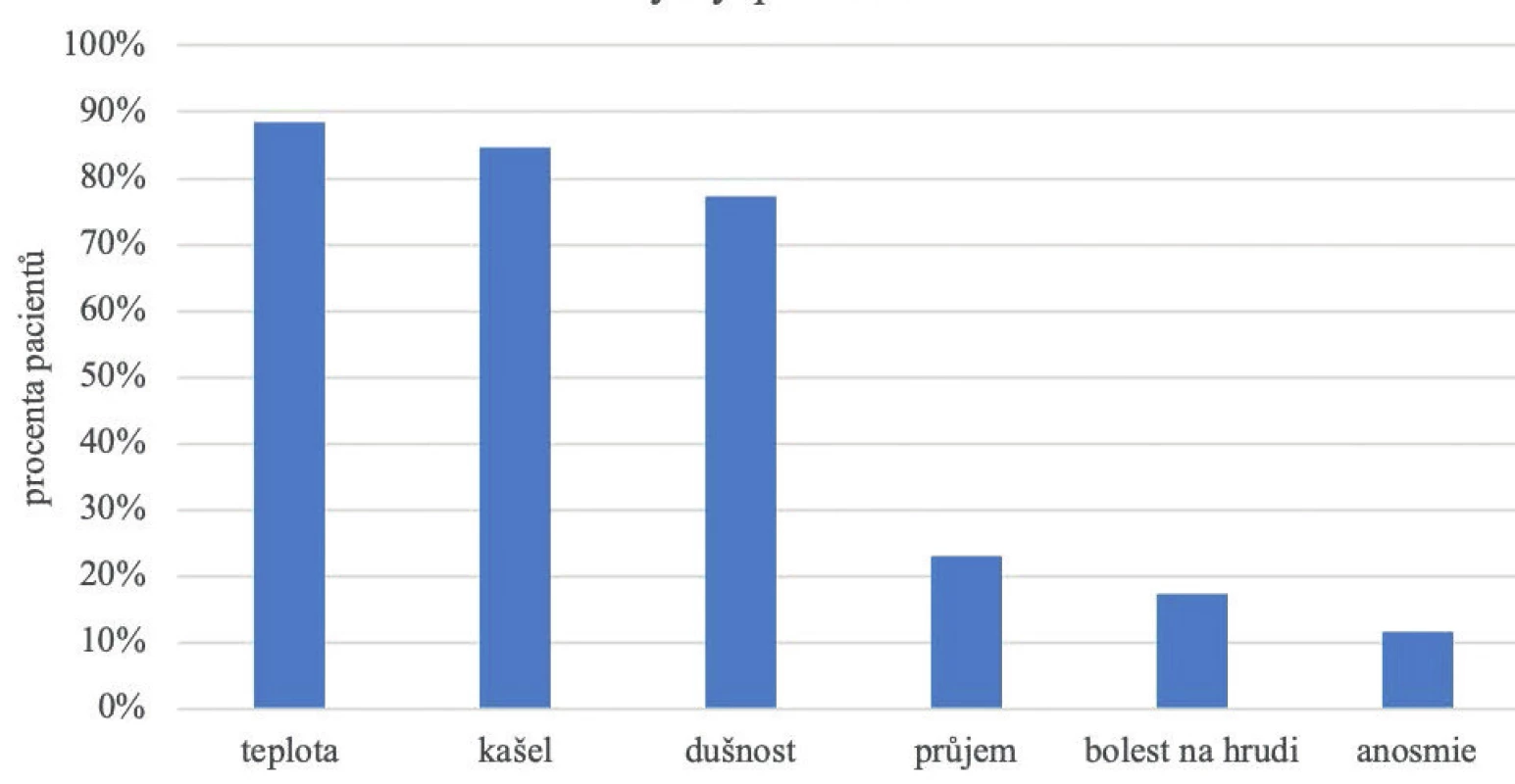
Průměrná délka hospitalizace byla 8 dní (rozmezí 1–30 dní). Nejčastější komplikací byla bakteriální superinfekce, která se vyskytla u 17 pacientů ze souboru (32,1 %). Dále jsme zaznamenali nový záchyt fibrilace síní ve 2 případech a následující komplikace (vždy po 1 případu): plicní embolii, pro kterou byla pacientka přechodně na lůžku intenzivní péče bez nutnosti UPV, fluidothorax, suspektní myokarditida, prolaps hemoroidů a epistaxi. Dvě pacientky zemřely, přičemž základní příčinou úmrtí byl vysoký věk a současné komorbidity. Celkem 4 pacienti ze souboru byli přeloženi na lůžka intenzivní péče v ÚVN a následně do Nemocnice na Homolce a v jednom případě na pneumologickou jednotku intenzivní péče Všeobecné fakultní nemocnice. Z těchto nemocných 3 vyžadovali ventilační podporu, jeden zemřel, jeden byl nadále ventilován a 2 byli k 5. květnu 2020 v domácí péči. Celková smrtnost covidu-19 byla v našem souboru 5,7 %.
V hodnoceném souboru hospitalizovaných pacientů byl věkový průměr 57 let (rozmezí 18–98 let) – obrázek 3. Skupina pacientů s těžkým průběhem měla vyšší průměrný věk než pacienti s lehčími průběhy onemocnění (p < 0,05). Dále jsme analyzovali BMI, který byl v průměru 29 (s rozpětím 16,6–55,1). Ve třetině případů se jednalo o kuřáky nebo exkuřáky. Z komorbidit dominovala hypertenze a diabetes mellitus (DM), dále následovalo astma bronchiale, chronická obstrukční plicní nemoc (CHOPN), chronické srdeční selhání a onemocnění ledvin. Z dalších komorbidit byly přítomny v jednotlivých případech jiná onemocnění kardiovaskulárního systému, tromboembolické onemocnění, hypotyreóza, onkologické onemocnění, nespecifický střevní zánět, revmatoidní artritida, roztroušená skleróza a demence. Vyšší BMI, nikotinismus a komorbidity jsme v našem souboru pozorovali převážně u těžších průběhů covidu-19. Přehled komorbidit v rámci jednotlivých skupin podle tíže průběhu covidu-19 uvádí tabulka 1.
Obr. 3. Věkové rozložení pacientů s covidem-19
Figure 3. Age distribution of patients with Covid-19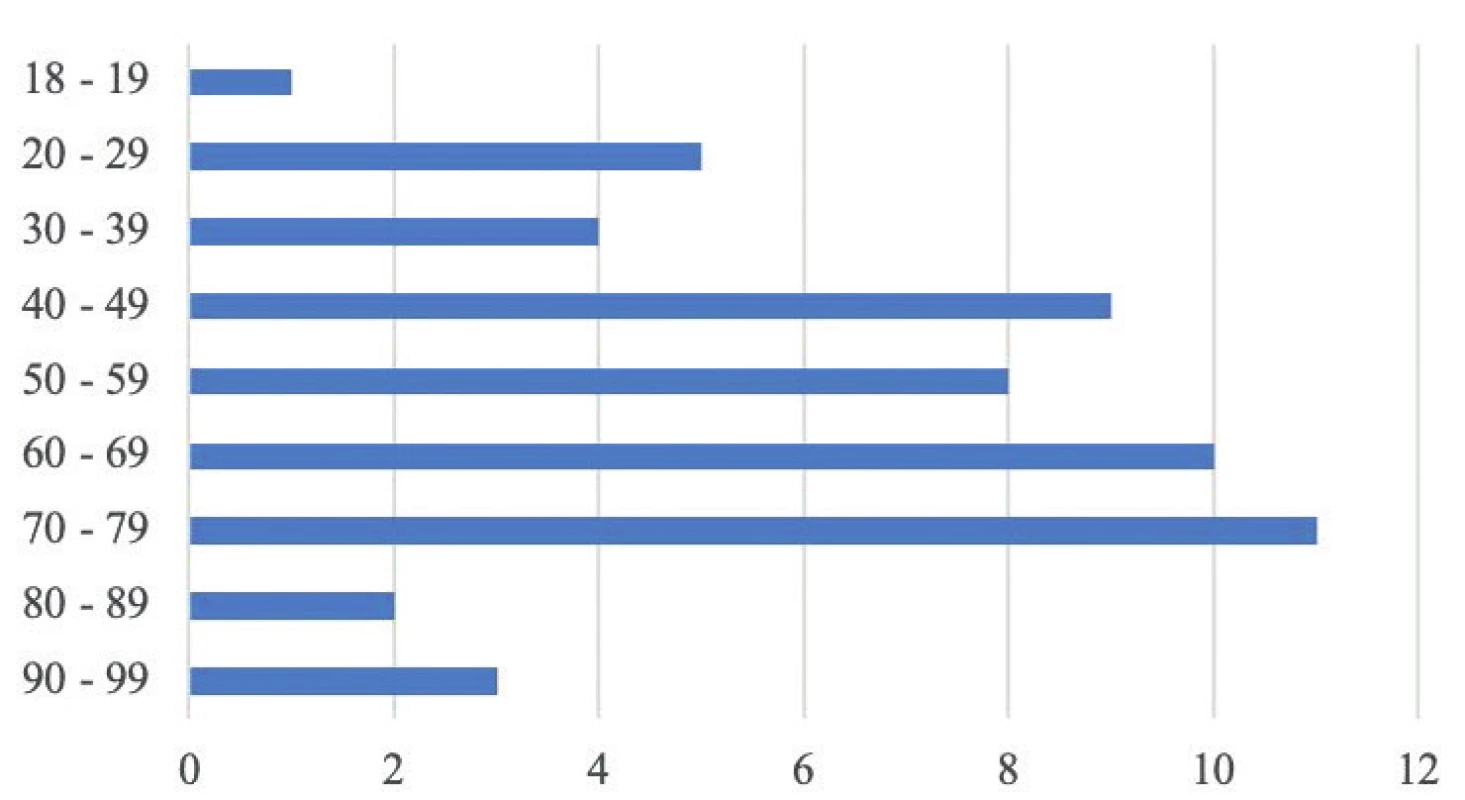
Tab. 1. Přehled komorbidit u skupin pacientů dle tíže průběhu covid-19
Table 1. Comorbidities in groups of patients differing in severity of the course of Covid-19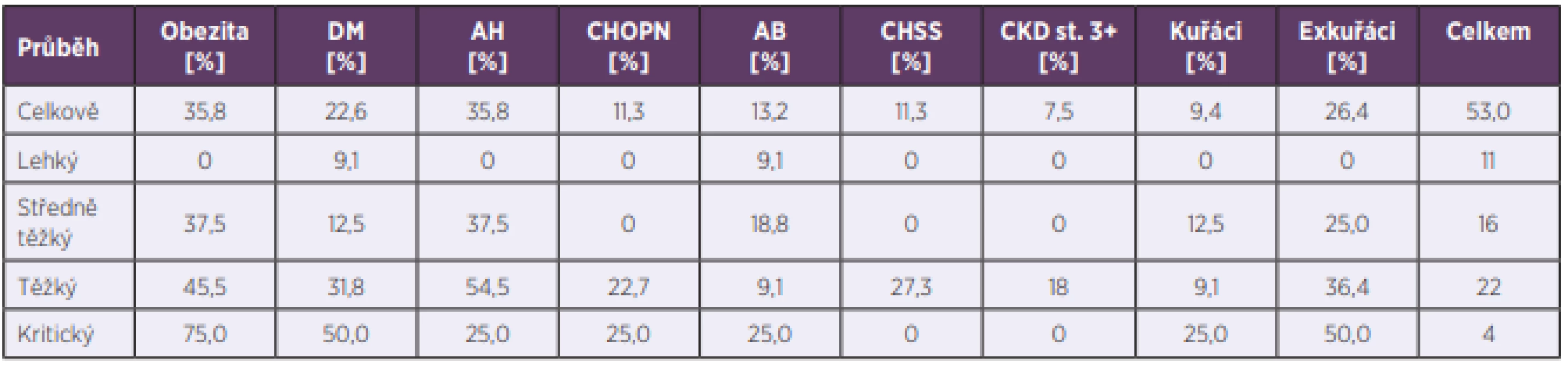
DM – diabetes mellitus, AH – arteriální hypertenze, CHOPN – chronická obstrukční plicní nemoc, AB – asthma bronchiale, CHSS – chronické srdeční selhání, CKD – chronické onemocnění ledvin
DM – diabetes mellitus, AH – arterial hypertension, (CHOPN) COPD – chronic obstructive pulmonary disease, (AB) BA – bronchial asthma, (CHSS) CHF – chronic heart failure, CKD – chronic kidney diseaseSledované vstupní laboratorní hodnoty (po vyřazení 4 pacientů, kteří byli na KIN přeloženi až po akutní fázi onemocnění) ukazuje tabulka 2 a dynamiku vybraných parametrů obrázek 4. Analýza vstupních laboratorních hodnot v závislosti na tíži průběhu onemocnění (lehký, střední a těžký průběh, pacienti s kritickým stavem nebyli pro jejich nízký počet hodnoceni) ukázala signifikantní rozdíl mezi pacienty s lehkým a těžkým průběhem covidu-19 v případě CRP, PCT a d-dimerů. Naproti tomu se skupiny nelišily vstupně v absolutním počtu lymfocytů. Zánětový cytokin IL-6, jehož rutinní měření bylo v našem zařízení zavedeno v průběhu epidemie covidu-19, byl monitorován u 20 pacientů ze souboru, přičemž byl zvýšen (nad 7 ng/l; nejvyšší naměřená hodnota 247 ng/l) ve 14 případech. Rentgen hrudníku byl proveden u 41 pacientů, z nichž u 63,4 % byl potvrzen nález pneumonie, a to převážně s bilaterální lokalizací (16 pacientů oproti 10 pacientům s jednostranným nálezem). Vyšetření plic pomocí HRCT bylo provedeno u 22 pacientů s těžším průběhem onemocnění, přičemž u 21 z nich byl charakteristický nález pro covid-19, a to v různém rozsahu až do postižení 75 % plicního parenchymu. Pro stanovení závažnosti pneumonie při covidu-19 jsme rovněž stanovovali skóre MuLBSTA užívané k posouzení prognózy virových pneumonií, které vychází z klinických, laboratorních i rentgenologických parametrů zahrnujících multilobulární postižení plic (Multilobolar infiltration), počet lymfocytů (Lymphocyte count), bakteriální superinfekci (Bacterial infection), anamnézu kouření (Smoking), hypertenzi (hyper-Tension) a věk (Age) [10]. Skóre MuLBSTA v našem souboru mělo průměrnou hodnotu 11,5 bodů (bylo hodnoceno u 35 pacientů s pneumonií verifikovanou zobrazovacími metodami) a nesouviselo s tíží průběhu. Sérologické testy byly provedeny u 43 pacientů ze souboru (zvláště v počátku epidemie covidu-19 nebyly testy dostupné), z toho u 29 (67,4 %) testovaných byly pozitivní při prvním odběru a u dalších 5 (11,6 %) pacientů při druhém testování. Časové souvislosti a jednotlivé třídy protilátek jsou uvedeny v tabulce 3.
Obr. 4. Vývoj hodnot vybraných laboratorních parametrů v průběhu onemocnění covid-19
Figure 4. Trends in selected laboratory parameters during the course of Covid-19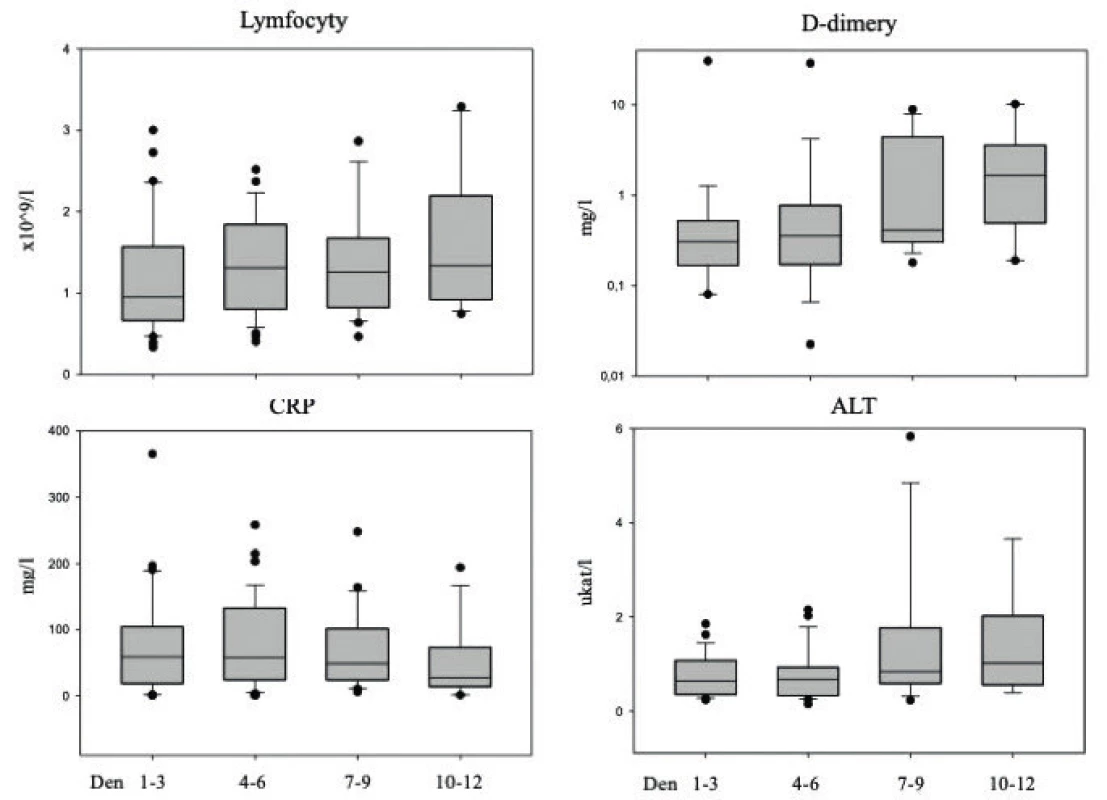
Tab. 2. Vstupní laboratorní hodnoty u skupin pacientů dle tíže průběhu covid-19
Table 2. Input demographic and laboratory data in groups of patients differing in severity of the course of Covid-19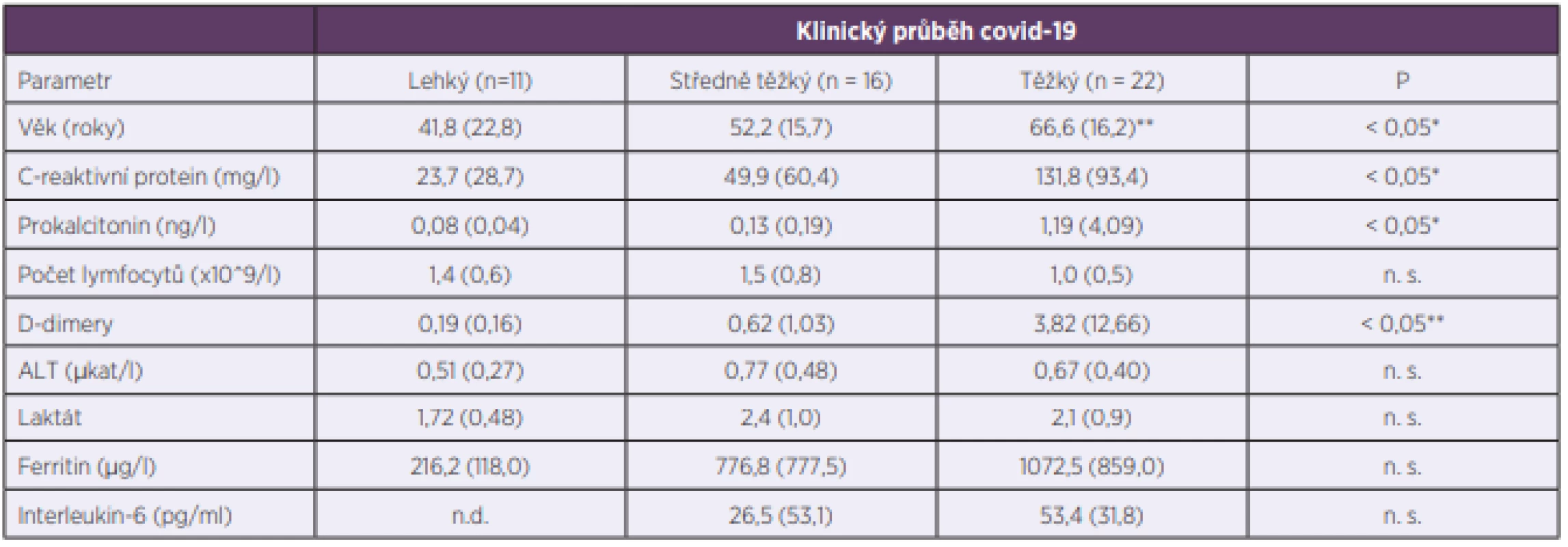
Data jsou uvedena jako průměr ± SO. n. s. – nevýznamný, n. d. – nevyšetřen; *P < 0,05 – těžký vs. lehký a střední průběh, **P < 0,05, těžký vs. lehký průběh ALT – alaninaminotransferáza
Data are presented as an average ± SD n. s. – unimportant, n. d. – non-examination, *P < 0.05 – severe versus light and moderate process, **P < 0.05 – severe versus light processe ALT – alanine aminotransferaseTab. 3. Časové souvislosti mezi pozitivitou sérologických testů, klinickými příznaky a průkazem SARS-CoV-2 pomocí PCR
Table 3. Temporal links between clinical symptoms, PCR detection of SARS-CoV-2, and positivity of serological tests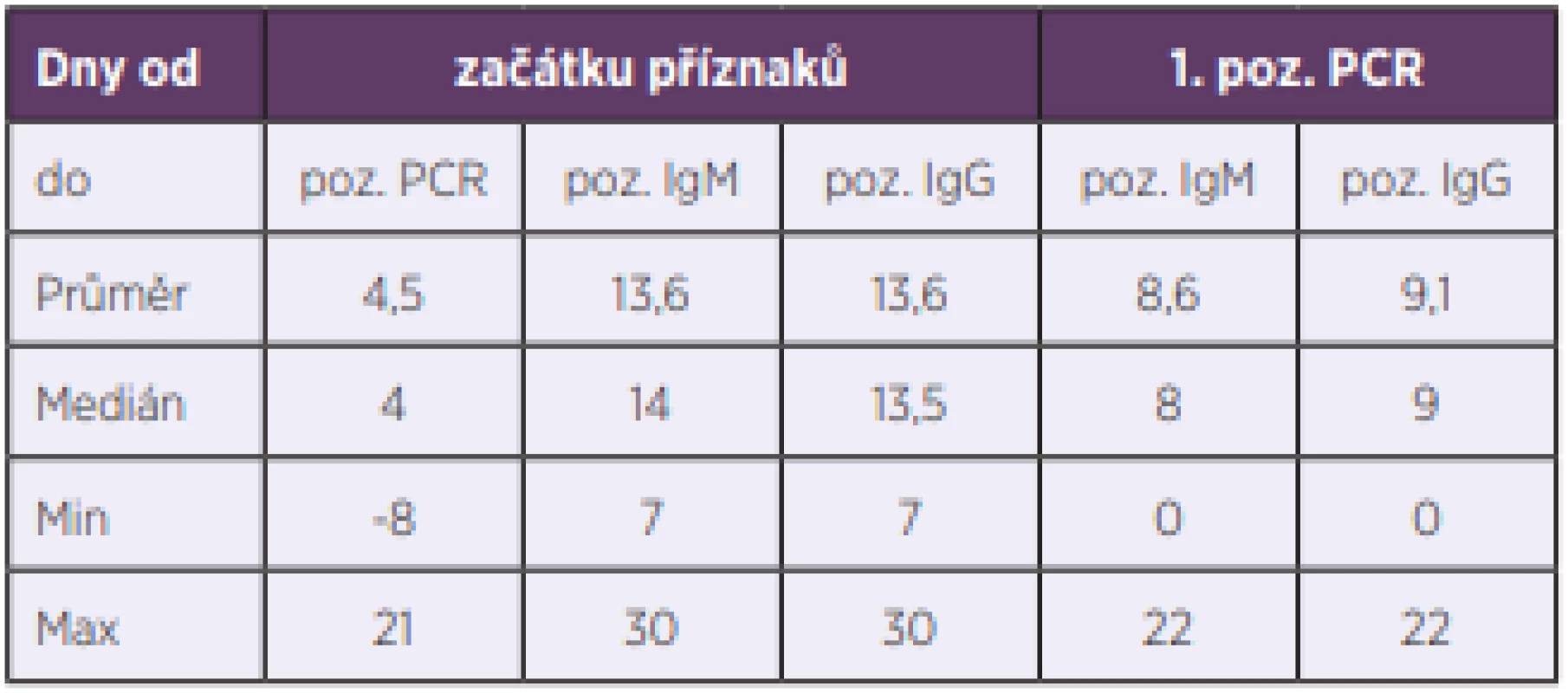
PCR – polymerázová řetězová reakce, IgM – protilátka imunoglobulin typu M, IgG – protilátka imunoglobulin typu G
PCR – polymerase chain reaction, IgM – immunoglobulin M antibodies, IgG – immunoglobulin G antibodiesExperimentální terapie HCQ v monoterapii nebo v kombinaci s AZI byla v souladu s doporučeným postupem po souhlasu pacientů nasazena u 24 (45,3 %) nemocných [11]. U 2 pacientů léčených HCQ byl podáván i inosin pranobex (isoprinosin) z důvodu závažné lymfopenie, u 1 pacienta s těžkým průběhem covidu-19 byla podána rekonvalescentní plazma, 6 pacientů bylo léčeno pouze AZI a 1 pacient s kritickou lymfopenií dostával jen inosin pranobex. U zbylých nemocných (22) byla terapie pouze symptomatická a podpůrná. Celkem 37,7 % pacientů ze souboru bylo léčeno dalšími antibiotiky pro potvrzenou nebo pravděpodobnou bakteriální superinfekci (nejčastěji ceftriaxon, dále meropenem, amoxicilin/klavulanát a nitrofurantoin v jednotlivých případech).
Pacientům byla poskytována standardní klinicko-farmaceutická péče [12]. Důraz byl zaměřen na bezpečnost medikace podávané v režimu off-label; mj. bylo pravidelně hodnoceno riziko iatrogenního prodloužení korigovaného QT intervalu (QTc) při podávání HCQ/AZI. V klinické praxi bylo postupováno podle vytvořeného algoritmu, který zohledňoval načasování a frekvenci prováděných kontrol elektrokardiogramu (EKG) podle očekávaného průběhu plazmatických koncentrací podávaných léčiv a s ohledem na stav, kdy pacienti leželi na nemonitorovaném lůžku standardní péče [13]. Klinický farmaceut hodnotil souběžně podávanou medikaci z hlediska možného aditivního vlivu na prodloužení intervalu QTc s cílem prevence a minimalizace výskytu tohoto vedlejšího nežádoucího účinku. Pouze ve 2 případech byla přítomna další riziková medikace: psychofarmaka/antidepresiva – 2krát sertralin, v jednom případě i s mirtazapinem. Prodloužení QTc intervalu v těchto případech bylo nerizikové, ve farmakoterapii covidu-19 bylo bezpečně pokračováno. Kvůli prodlouženému QTc intervalu (nad 500 ms) byl HCQ vysazen celkem u 3 pacientů, a to 2.–4. den podávané medikace. Ostatní rizikové faktory prodloužení QTc byly standardně sledovány ošetřujícím lékařem. Výskyt dalších vedlejších nežádoucích účinků při podávání HCQ/AZI nebyl pozorován.
DISKUSE
Retrospektivní studie se zabývá souborem 53 nemocných s covidem-19 hospitalizovaných na Klinice infekčních nemocí 1. LF UK a ÚVN v období od 12. března do 5. května 2020. Analýza dat se zaměřila především na rizikové faktory, průběh, biomarkery a terapii covidu-19.
Klinické charakteristiky našeho souboru jsou velmi podobné publikovaným zkušenostem z ČLR. Nejčastější komorbiditou, kterou jsme pozorovali u pacientů s covidem-19, tak byla hypertenze následovaná diabetes mellitus a CHOPN. Podobně tomu bylo i v případě chronického srdečního selhání a onemocnění ledvin. Zhou et al.[7] zjistili při retrospektivní analýze průběhů covidu-19 u přeživších a zemřelých asociaci fatálního průběhu přesně s těmito chronickými chorobami. Tato studie společně s doporučením International Federation of Clinical Chemistry and Laboratory Medicine z 26. března 2020 byla vzorem pro výběr vhodných laboratorních parametrů pro sledování průběhu covidu-19 na našem pracovišti [14]. Námi zvolený diagnostický panel tak zahrnuje kompletní krevní obraz, jaterní transferázy a laktát dehydrogenázu, kreatinin, vysoce senzitivní troponin T, d-dimery, PCT, CRP, feritin a IL-6. Z těchto parametrů je značná pozornost věnována především sníženému počtu lymfocytů v krvi, který může být odrazem nedostatečné imunitní odpovědi na infekci SARS-CoV-2 predikujícím závažný a kritický průběh covidu-19 [14]. Je zajímavé, že v našem souboru intenzita lymfopenie nekorelovala s tíží průběhu covidu-19, což mohlo být ovlivněno nižším počtem kriticky nemocných. Nedostatečná imunitní odpověď je rovněž charakterizována opožděným nástupem tvorby specifických protilátek, což bylo patrné i v našem souboru společně s akcelerací prozánětové odpovědi. Intenzita této odpovědi souvisí s tíží průběhu infekce SARS-CoV-2, což ukazují vyšší sérové koncentrace CRP a IL-6, které v našem souboru byly pozorovány u pacientů se závažnějším průběhem covidu-19. Je vhodné zmínit, že díky epidemii covidu-19 bylo v našem zdravotnickém zařízení zavedeno rutinní měření sérové koncentrace IL-6.
Od začátku pandemie covidu-19 bylo jasné, že nebude jednoduché najít vhodnou léčbu, protože jde o infekci vyvolanou zcela novým koronavirem. Tuto obavu rovněž potvrzovaly zkušenosti se závažnými infekcemi vyvolanými dalšími koronaviry, jako je SARS-CoV-1 způsobující SARS a koronavirus způsobující MERS. Na složité hledání terapie poukazovaly i zkušenosti z ČLR, kdy byla u pacientů s covidem-19 používána celá řada léčiv v režimu off-label zahrnujících CQ, HCQ, favipiravir, oseltamivir, ritonavir s lopinavirem inhalační INFα-1b, INFβ-1b a tocilizumam [9]. V březnu 2020 byla francouzskými autory z Marseille a Nice publikována studie, ve které byl malému počtu nemocných s covidem-19 podáván HCQ (staré antimalarikum uvedené na trh v roce 1946), který měl u zařazených pacientů velmi příznivý vliv na zkrácení vylučování SARS-CoV-2 v horních dýchacích cestách [15]. Vzhledem k dostupnosti a rovněž experimentálním datům, která prokazovala účinnost HCQ na SARS-CoV-2 in vitro, se tento preparát dostal do řady doporučených postupů včetně doporučeného postupu léčby covidu-19 vydaného Společností infekčního lékařství ČLS JEP [11]. To byl rovněž důvod, proč byl HCQ nejčastěji podávaným léčivem u našich pacientů. Nicméně retrospektivní analýza léčby covidu-19 HCQ v monoterapii nebo v kombinaci s AZI z 25 nemocnic v New Yorku publikovaná na začátku května 2020 účinnost této léčby neprokázala [16]. Co hůře, u pacientů léčených kombinací HCQ/AZI byl v uvedené studii zjištěn signifikantně zvýšený výskyt náhlé srdeční zástavy. Důvodem je zřejmě známý nežádoucí účinek HCQ, kterým je prodloužení QTc intervalu, což může současné podání AZI potencovat. Pacienti léčení HCQ na našem pracovišti byli proto pravidelně monitorováni klinickým farmaceutem, denně jim bylo natáčeno EKG a ve třech případech byla terapie ukončena pro prodloužení QTc intervalu nad 500 ms. V našem případě tedy nešlo o závažné nežádoucí účinky, přesto byly souhrnně nahlášeny Státnímu ústavu pro kontrolu léčiv.
U několika pacientů jsme z důvodu lymfopenie (při počtu lymfocytů < 800/mm3) použili také imunostimulační léčbu isoprinosinem pranobexem, což je jednou z indikací tohoto preparátu uvedenou v souhrnu údajů k léčivému přípravku. Efekt této léčby podobně jako podání rekonvalescentní plazmy, ke kterému jsme v referovaném souboru přistoupili pouze jednou, nelze zatím hodnotit ani s využitím literárních zdrojů. Dosud publikované studie s rekonvalescentní plazmou se týkaly jen velmi malého počtu pacientů [17]. Nicméně vzhledem k dobré dostupnosti rekonvalescentní plazmy, předchozím příznivým zkušenostem v léčbě závažných virových infekcí, jako je například SARS, MERS nebo horečka ebola i relativní bezpečnosti [18], je použití rekonvalescentní plazmy v ČR v léčbě těžkých a kritických průběhů covidu-19 podstatně více rozšířené než terapie nejnadějnějším antivirotikem remdesivirem [19]. Remdesvir je v použití u hospitalizovaných pacientů s těžkými průběhy covid-19 s pneumonií v ČR limitovaně dostupný.
Popis našeho souboru má některé důležité limitace. Za prvé, na našem pracovišti nebyli primárně hospitalizováni pacienti s kritickým průběhem covidu-19, což může být příčinou, proč podíl kritických průběhů covidu-19 u našich pacientů je významně nižší, než je všeobecně referováno. Za druhé, v počátku epidemie jsme hospitalizovali i nemocné bez pneumonického infiltrátu, což se v průběhu času změnilo a průkaz pneumonie se stal jednou z indikací hospitalizace. I tento fakt mohl ovlivnit složení našeho souboru. Konečně, efekt léčebných přípravků u našich pacientů nemůžeme zhodnotit, což je dáno malým počtem nemocných léčených jednotlivým preparáty. V této souvislosti je nutné zdůraznit, že by bylo vhodné rychle vytvořit databázi pacientů s covidem-19 z celé ČR. Výhodu takové databáze podtrhuje již zmíněná studie z města New Yorku a dvou sousedních okresů, pro kterou byly využity elektronické zdravotní záznamy 1 438 nemocných.
ZÁVĚRY
V první vlně epidemie SARS-CoV-2 jsme v našem souboru zaznamenali komorbidity a rizikové faktory (především vyšší věk) v souladu se zahraniční literaturou [7], ale průběhy byly převážně středně těžké až těžké s nízkým podílem kritických pacientů, což ovlivnilo i nižší letalitu. Nicméně naše kohorta má některé limity včetně relativně nízkého počtu pacientů. Dynamicky jsme v souladu s novými informacemi zaváděli do rutinního používání nové diagnostické i terapeutické postupy. Z našich zkušeností jsme na potenciální druhou vlnu epidemie SARS-CoV-2 velmi dobře připraveni stran diagnostiky (laboratorní markery predikující těžký průběh, dobrá dostupnost mikrobiologických metod a zobrazovacích vyšetření), ale stále máme velmi omezené terapeutické možnosti. V současné době panuje nejistota ohledně léčby HCQ, což se odrazilo i v poslední verzi Doporučeného postupu SIL ČLS JEP léčby pacientů s prokázanou infekcí covid-19 vydaném 31. května 2020, kde jsou indikace HCQ již výrazně omezeny [11]. Při zhodnocení dostupnosti, účinnosti a bezpečnosti se tedy v této chvíli jeví v ČR jako nejdostupnější terapie covidu-19 rekonvalescentní plazma s tím, že definitivně benefit této léčby lze prokázat až na větších souborech. Nicméně pokud by se rozšířila možnost podávat remdesivir i u pacientů s těžkým průběhem covidu-19 s rozsáhlou pneumonií, tento preparát bychom u našich nemocných jednoznačně preferovali.
Poděkování
Děkujeme celému kolektivu KIN a dalším pracovníkům z ÚVN Praha, kteří se podíleli na péči o pacienty s covidem-19 a umožnili zpracování prezentovaných dat. Poděkování rovněž patří prim. MUDr. Martině Čurdové z Oddělení klinické mikrobiologie a prim. MUDr. Lence Pospíšilové, EuSpLM, z Oddělení klinické biochemie ÚVN Praha a také prof. MUDr. Pavlovi Dřevínkovi, Ph.D., a MUDr. Petrovi Hubáčkovi, Ph.D., z Ústavu lékařské mikrobiologie 2. LF UK a FN Motol za zajištění laboratorní diagnostiky pro naše pacienty. Práce byla podpořena projektem institucionální podpory MO1012.
Do redakce došlo dne 19. 6. 2020.
Adresa pro korespondenci:
MUDr. Zofia Bartovská, Ph.D.
Klinika infekčních nemocí 1. LF UK a ÚVNU
Vojenské nemocnice 1200
169 02 Praha 6
e-mail: zofia.bartovska@uvn.cz
Zdroje
1. COVID-19 situation update worldwide, as of 31 May 2020 [online]. 2020 [cit. 2020-05-31]. Dostupné na www: https://www.ecdc.europa.eu/en/geographical-distribution-2019-ncov-cases.
2. COVID19: Přehled aktuální situace v ČR [online]. 2020 [cit. 2020-05-31] Dostupné na www: https://onemocneni-aktualne.mzcr.cz/covid-19.
3. Hamiel U, Kozer E, Youngster I. SARS-CoV-2 Rates in BG-Vaccinated and Unvaccinated Young Adults. JAMA [online]. 2020;323(22) [cit. 2020-06-15]. DOI: 10.1001/jama.2020.8189. ISSN 0098-7484. Dostupné na www: https://jamanetwork.com/journals/jama/fullarticle/2766182.
4. Riphagen S, Gomez X, Gonzalez-Martinez C, et al. Hyperinflammatory shock in children during COVID-19 pandemic. The Lancet [online], 2020; 395(10237):1607–1608 [cit. 2020-06-15]. DOI: 10.1016/S0140-6736(20)31094-1. ISSN 01406736. Dostupné na www: https://linkinghub.elsevier.com/retrieve/pii/S0140673620310941.
5. Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China. JAMA [online, 2020; 323(13) [cit. 2020-06-15]. DOI: 10.1001/jama.2020.2648. ISSN 0098-7484. Dostupné na www: https://jamanetwork.com/journals/jama/fullarticle/2762130.
6. COVID-19 surveillance report [online]. 2020 [cit. 2020-06-15]. Dostupné na www: https://covid19-surveillance-report.ecdc.europa.eu/
7. Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. The Lancet [online], 2020; 395(10229):1054–1062 [cit. 2020-06-15]. DOI: 10.1016/S0140-6736(20)30566-3. ISSN 01406736. Dostupné na www: https://linkinghub.elsevier.com/retrieve/pii/S0140673620305663.
8. Simpson S, Kay FU, Abbara S, et al. Radiological Society of North America Expert Consensus Statement on Reporting Chest CT Findings Related to COVID-19. Endorsed by the Society of Thoracic Radiology, the American College of Radiology, and RSNA. Journal of Thoracic Imaging [online], 2020;Publish Ahead of Print [cit. 2020-06-15]. DOI: 10.1097/RTI.0000000000000524. ISSN 0883-5993. Dostupné na www: https://journals.lww.com/10.1097/RTI.0000000000000524.
9. Sanders JM, Monogue ML, Jodlowski TZ et al. Pharmacologic Treatments for Coronavirus Disease 2019 (COVID-19). JAMA [online]. [cit. 2020-06-15]. DOI: 10.1001/jama.2020.6019. ISSN 0098-7484. Dostupné z: https://jamanetwork.com/journals/jama/fullarticle/2764727
10. Guo L, Wei D, Zhang X, et al. Clinical Features Predicting Mortality Risk in Patients With Viral Pneumonia: The MuLBSTA Score. Frontiers in Microbiology [online], 2019; 10 [cit. 2020-06-15]. DOI: 10.3389/fmicb.2019.02752. ISSN 1664-302X. Dostupné na www: https://www.frontiersin.org/article/10.3389/fmicb.2019.02752/full.
11. Kümpel P, Holub M, Roháčová H, Plíšek S. Doporučený postup SIL ČLS JEP léčby pacientů s prokázanou infekcí COVID-19. [online] 2020-04-11 [cit. 2020-06-15]. Dostupné na www: https://www.infekce.cz/zprava20-47.htm.
12. Gregorová J, Rychlíčková J, Šaloun J. Standardization of clinical pharmacist’s activities: Methodology. Saudi Pharmaceutical Journal [online]. 2017; 25(6):927–933 [cit. 2020-06-15]. DOI: 10.1016/j.jsps.2017.02.005. ISSN 13190164. Dostupné na www: https://linkinghub.elsevier.com/retrieve/pii/S1319016417300269.
13. Gregorová J, Murínová I, Linhartová A. Management prodloužení intervalu QTc u pacientů s farmakoterapií COVID-19 [online], 2020 [cit. 2020-06-15]. Dostupné na www: https://www.coskf.cz/media/files/covid-19-coskf-qtc-v_1_02042020.pdf.
14. IFCC Information Guide on COVID-19 [online]. 2020 [cit. 2020-06-15]. Dostupné na www: https://www.ifcc.org/ifcc-news/2020-03-26-ifcc-information-guide-on-covid-19/.
15. Gautret P, Lagier JC, Parola P, et al. Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. International Journal of Antimicrobial Agents [online]. 2020 [cit. 2020-06-15]. DOI: 10.1016/j.ijantimicag.2020.105949. ISSN 09248579. Dostupné na www: https://linkinghub.elsevier.com/retrieve/pii/S0924857920300996.
16. Rosenberg ES, Dufort EM, Udo T, et al. Association of Treatment With Hydroxychloroquine or Azithromycin With In-Hospital Mortality in Patients With COVID-19 in New York State. JAMA [online]. [cit. 2020-06-15]. DOI: 10.1001/jama.2020.8630. ISSN 0098-7484. Dostupné na www: https://jamanetwork.com/journals/jama/fullarticle/2766117.
17. Duan K, Liu B, Li C, et al. Effectiveness of convalescent plasma therapy in severe COVID-19 patients. Proceedings of the National Academy of Sciences [online], 2020; 117(17):9490–9496 [cit. 2020-06-15]. DOI: 10.1073/pnas.2004168117. ISSN 0027-8424. Dostupné na www: http://www.pnas.org/lookup/doi/10.1073/pnas.2004168117.
18. Cunningham AC, Goh HP, Koh D. Treatment of COVID-19: old tricks for new challenges. Critical Care [online], 2020;24(1) [cit. 2020-06-15]. DOI: 10.1186/s13054-020-2818-6. ISSN 1364-8535. Dostupné na www: https://ccforum.biomedcentral.com/articles/10.1186/s13054-020-2818-6.
19. Doporučený postup pro použití rekonvalescentní plazmy v léčbě dospělých pacientů s covid-19 [online]. 2020-04-30 [cit. 2020-06-15]. Dostupné na www: https://www.infekce.cz/Covid2019/DPtrf-covid050520.pdf.
Štítky
Hygiena a epidemiologie Infekční lékařství Mikrobiologie
Článek vyšel v časopiseEpidemiologie, mikrobiologie, imunologie
Nejčtenější tento týden
2020 Číslo 4- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Vakcíny proti klíšťové encefalitidě
- Kdy je nejlepší očkovat
-
Všechny články tohoto čísla
- Těžké komunitní pneumonie v intenzivní péči
- Data z první vlny epidemie covidu-19 z ÚVN Praha
- Individualizované dávkování vankomycinu u geriatrických pacientů
- Zdravotní gramotnost týkající se infekce HIV mezi adolescenty v České republice: případová studie ze dvou českých měst – Plzně a Českých Budějovic
- MAIT-bunky – ich biologický a medicínsky význam
- 29. Pečenkovy epidemiologické dny v Plzni, 2020
- Zomrel prof. MUDr. Štefan Straka, DrSc.
- Epidemiologie, mikrobiologie, imunologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Data z první vlny epidemie covidu-19 z ÚVN Praha
- Těžké komunitní pneumonie v intenzivní péči
- Individualizované dávkování vankomycinu u geriatrických pacientů
- MAIT-bunky – ich biologický a medicínsky význam
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



