-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Gravesova-Basedowova tyreotoxikóza s endokrinní orbitopatií u 7leté dívky
Autoři: E. Al Taji; J. Zikmund
Působiště autorů: Klinika dětí a dorostu 3. LF UK a FN Královské Vinohrady, Praha, přednosta doc. MUDr. F. Votava, Ph. D.
Vyšlo v časopise: Čes-slov Pediat 2016; 71 (7-8): 366-367.
Kategorie: Obrazová kazuistika
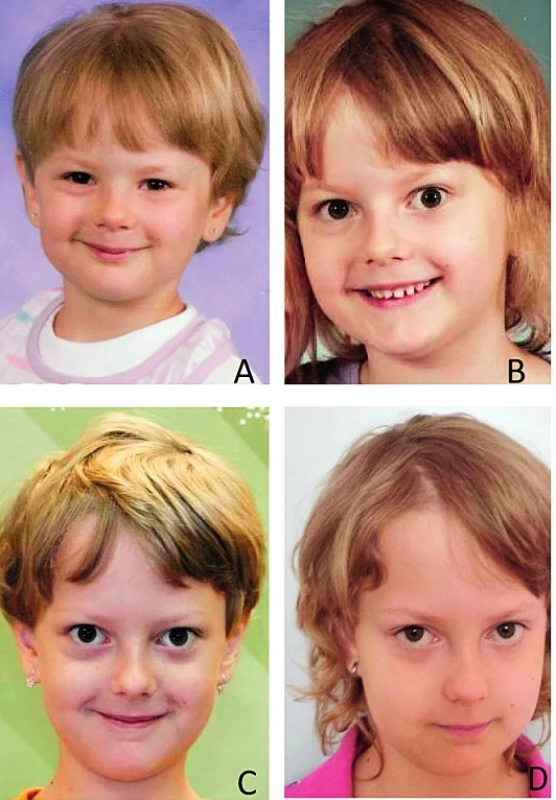
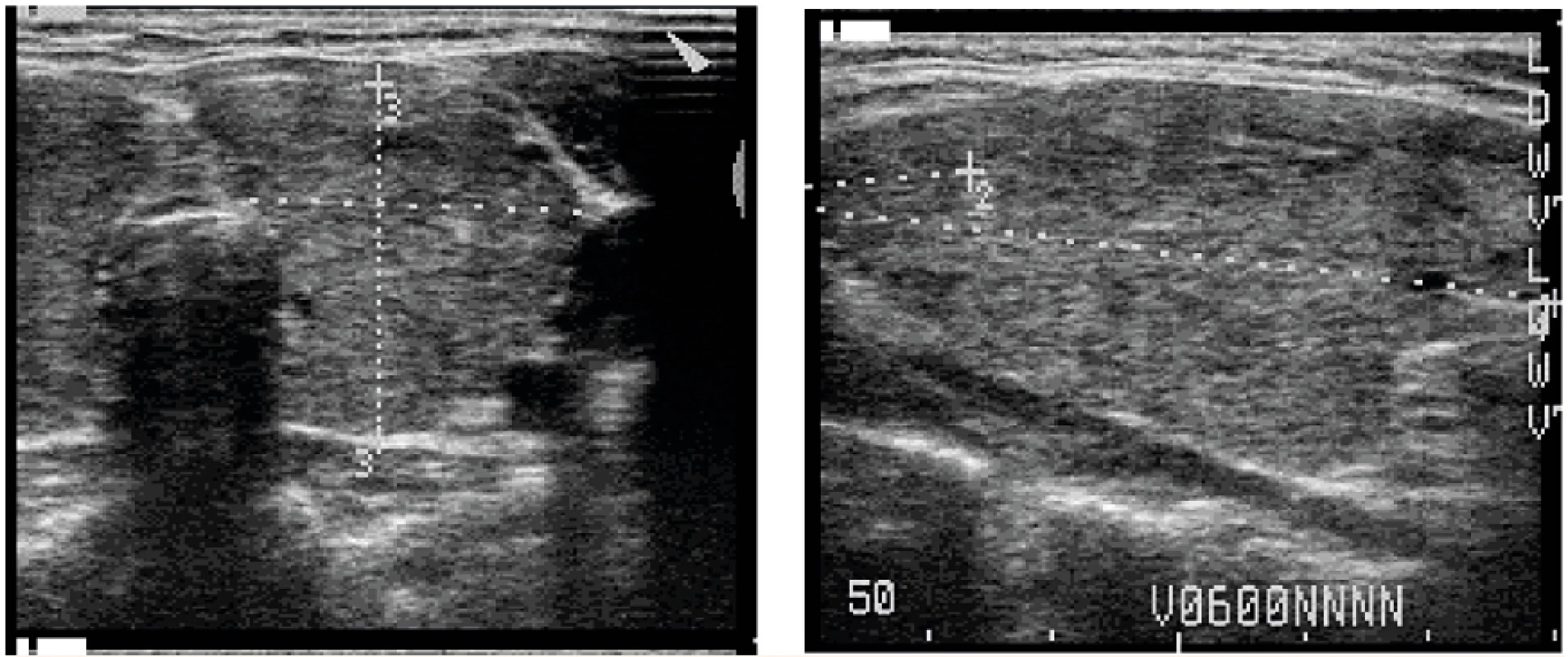
Dívka přišla k prvnímu vyšetření do endokrinologické ambulance pro podezření na strumu ve věku 7 let. Z obtíží maminka uváděla nadměrné pocení, zvýšenou chuť k jídlu a večerní problémy s usínáním, ve škole se dívce příliš nedařilo psaní. Při fyzikálním vyšetření byla nápadná struma, tachykardie (tepová frekvence 90/minutu), hypertenze (krevní tlak 145/80, nad 99. percentilem) a protruze bulbů (obr. 1c). Byla patrná akcelerace růstu po 5. roce věku z 35. na 75. percentil, BMI naopak kleslo ze 70. na 20. percentil. Gravesovu-Basedowovu (GB) tyreotoxikózu potvrdil laboratorní obraz vysokého fT4 (62,2 pmol/l, norma 10,0–26,0 pmol/l) se supresí TSH (pod 0,015 mIU/l) a pozitivitou autoprotilátek proti TSH-receptoru (15,1 IU/l, norma pod 1 IU/l). Ultrazvukové vyšetření zobrazilo zvětšenou štítnou žlázu s nepravidelnou hypoechogenní echotexturou (objem 10 ml, horní limit k povrchu těla 6,6 ml) (obr. 2). U dívky byla zahájena léčba tyreostatiky – thiamazolem v dávce 0,5 mg/kg/den. Vzhledem k tachykardii a hypertenzi byl přidán β-blokátor (metoprolol), s využitím jeho příznivého efektu na snížení periferní konverze tyreoidálních hormonů. Ke zlepšení usínání byl večer přechodně podáván diazepam.
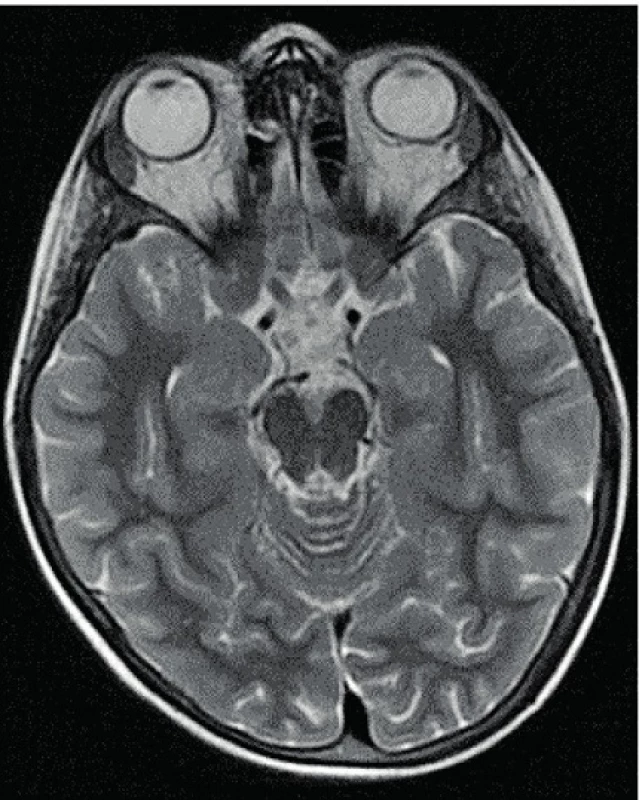
Rozvoj endokrinní orbitopatie (EO) u dívky ukazuje série retrospektivních fotografií ve věku 5, 6 a 7 let (obr. 1a, b, c). Přestože diagnóza GB tyreotoxikózy byla stanovena až na podkladě rozvoje strumy po 7. roce věku, známky EO byly evidentně patrné již dříve. Při stanovení diagnózy GB tyreotoxikózy byla EO již pokročilá (chemotická spojivka s náznakem spojivkové injekce, pozitivní víčkové příznaky, lagoftalmus, protruze bulbů). Protruze bulbů se zmnožením retrobulbárního pojiva je patrná také na MR očnice (obr. 3). Stav proto vyžadoval kromě léčby tyreostatiky, β-blokátory a lokální oční terapie (lubrikancia, umělé slzy přes den, masti na noc) i přechodnou celkovou léčbu kortikoidy (prednison v dávce 1 mg/kg/den po dobu 1 měsíce, po zlepšení nálezu s postupným vysazováním, současně podávány blokátory protonové pumpy, antacida, suplementace kalcia). U dívky byla po 1,5 roce tyreostatické léčby postupně klesajícími dávkami thiamazolu navozena remise, koncentrace protilátek proti TSH receptoru klesla, nález na ultrazvuku štítné žlázy i oční nález je příznivý (obr. 1d).
GB choroba je autoimunitní onemocnění štítné žlázy, jehož hlavním patofyziologickým mechanismem je produkce protilátek proti TSH receptoru se stimulačním účinkem na tyreocyt. Pro laboratorní diagnózu tyreotoxikózy na podkladě GB choroby jsou příznačné vysoké hladiny tyreoidálních hormonů, snížené hladiny TSH a zvýšené hladiny protilátek proti TSH receptoru. Na klinických projevech GB choroby se podílí příznaky z nadbytku tyreoidálních hormonů (hypermetabolický stav, zvýšený tonus sympatiku) a příznaky vyvolané zkříženým autoimunitním procesem na extratyreoidálních tkáních, zejména orbitě.
Metodou první volby léčby GB tyreotoxikózy je medikamentózní léčba, v současné době je u dětí lékem první volby thiamazol (methimazol). Děti mají významně nižší pravděpodobnost dosažení remise a vyšší riziko relapsu než dospělí, léčba trvající déle než 1–2 roky nezvyšuje počet remisí. Při nedosažení remise konzervativní léčbou, při relapsech tyreotoxikózy, při toxicitě tyreostatik, non complianci v medikamentózní léčbě nebo trvající závažné EO je nutné radikální řešení – totální tyreoidektomie.
Přístupy k léčbě EO v dětském věku nejsou zcela jednotné. Zásadní je navození eutyroidního stavu tyreostatickou léčbou. Ve většině případů jsou projevy EO u dětí jen mírné, tranzientní a mají tendenci ustoupit s normalizací hypertyreózy. V případě závažné EO jsou lékem volby pro svůj protizánětlivý a imunosupresivní účinek kortikoidy. Jednota není v aplikačních schématech, u dětí se většinou doporučuje perorální podávání prednisonu, pulzní podání methylprednisolonu není v této věkové skupině obecně rozšířeno.
Publikováno se svolením Radiodiagnostické kliniky 3. LF UK a FNKV v Praze.
MUDr. Eva Al Taji, Ph.D.
Klinika dětí a dorostu 3. LF UK
FN Královské Vinohrady
Šrobárova 1150/50
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek Komentář k článkuČlánek Dětský onkologický registrČlánek Věcný rejstříkČlánek Poděkování recenzentům
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2016 Číslo 7-8- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- MUDr. Jiří Kornoušek: Program našich konferencí stavíme tak, aby reflektoval skutečně aktuální a praktická témata
- Aktuální postupy a role praktického lékaře v péči o pacienty s CHOPN
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
-
Všechny články tohoto čísla
- Věcný rejstřík
- Problematika dětské tuberkulózy
- Výskyt tuberkulózy a mykobakterióz v České republice u dětí v letech 2000–2015
- Aktuálna situácia v detskej tuberkulóze na Slovensku
- Tuberkulóza ako jedna z ťažiskových problematík slovenského predsedníctva Rady EÚ
- Vrozená vnímavost k mykobakteriálním onemocněním
- Tuberkulózní meningitidy v České republice – konfrontace s diagnózou po 20 letech
- HIV pozitivní kojenec s plicní tuberkulózou – první případ v České republice
- Vývoj surveillance invazívnych pneumokokových ochorení na Slovensku v rokoch 1997–2015
- Komentář k článku
- Dětský onkologický registr
- Gravesova-Basedowova tyreotoxikóza s endokrinní orbitopatií u 7leté dívky
- Pseudohypoparatyreóza typu 1a u 12leté dívky
- Poděkování recenzentům
- Prof. MUDr. Ján Buchanec, DrSc. – 80-ročný
- Ocenění významných osobností pediatrie
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Tuberkulózní meningitidy v České republice – konfrontace s diagnózou po 20 letech
- Aktuálna situácia v detskej tuberkulóze na Slovensku
- Pseudohypoparatyreóza typu 1a u 12leté dívky
- Výskyt tuberkulózy a mykobakterióz v České republice u dětí v letech 2000–2015
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání