-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Glansektomie v léčbě karcinomu penisu
Role of a glansectomy in treatment of penile cancer
Aim:
Some lower categories of penile cancer are unnecessarily treated with a mutilated partial amputation of the penis. We present a more suitable alternative – a glansectomy.Material and methods:
From 8/2006 to 8/2010, 28 men with penile tumours were surgically treated at the University Hospital Plzeň, CZ. Seven underwent a partial amputation, two total amputation, 7 circumcision, three an excision of the lesion (including one partial glansectomy). Nine (32%) underwent glansectomy. These cases are retrospectively evaluated, but the data was collected prospectively.Results:
The mean age was 69.0 ± 8.1 years (59.0–80.9). The tumour was verified histologically preoperatively in 5 cases, once preoperatively and 3 tumours were indicated only by macroscopically viewing them with the consideration of a possible future variant of treatment. A definitive histology of squamous carcinoma (2 times its verrucous variant) was in all cases, pT category 2× CIS, 6× pT1 (one from preoperative biopsy, definitive histology was CIS only) and 1× pT2. Grading was 6× 1 (including 3 CIS), 3× 2. Three times there was corpora cavernosa covered with a skin graft, 6× with the skin of the shaft of the penis only (in men without interest in sexual activity). In one case of a skin graft, the abscess of the wound was treated. The mean follow-up was 28 months without local recurrence. Once glansectomy was combined with bilateral inguinal lymphadenectomy, this patient had a recurrence 9 months later in the left groin.Conclusion:
Glansectomy affords better cosmetic and psychological effect in comparison with partial amputation, preserving the maximal length of the penis, sex life and micturition. And good oncological results are saved. Covering of the corpora cavernosa with a skin graft is more aesthetic, but surgery and postoperative care is more complicated than only using the skin of the shaft of the penis.Key words:
penile tumours, glansectomy, split-thickness, sexual dysfunction.
Autoři: Milan Hora 1; Karel Pizinger 2; Vlastimil Bursa 3; Michal Sviták 3; Petr Stránský 1; Viktor Eret 1; Ondřej Hes 4; Denisa Kacerovská 4; Dmitry Kazakov 4; Jiří Ferda 5; Boris Kreuzberg 5
Působiště autorů: Urologická klinika LF UK a FN, Plzeň 1; Dermatovenerologická klinika LF UK a FN, Plzeň 2; Oddělení plastické chirurgie LF UK a FN, Plzeň 3; Šiklův patologicko-anatomický ústav LF UK a FN, Plzeň 4; Klinika zobrazovacích metod LF UK a FN, Plzeň 5
Vyšlo v časopise: Ces Urol 2011; 15(1): 15-23
Kategorie: Původní práce
Souhrn
Cíl:
V léčbě nižších T kategorií nádorů penisu se zbytečně často užívá příliš mutilující parciální amputace. V článku chceme upozornit na vhodnější alternativu – glansektomii.Materiál a metoda:
Od srpna 2006 do srpna 2010 bylo ve FN Plzeň operováno 28 mužů s nádorem penisu. U sedmi byla provedena parciální amputace penisu, u dvou totální, u sedmi cirkumcize a 3× excize tumorózního ložiska (včetně jedné parciální glansektomie). Devět (32 %) podstoupilo glansektomii. U nich bylo provedeno retrospektivní zhodnocení, nicméně data byla získávána prospektivně.Výsledky:
Průměrný věk byl 69,0 ± 8,1 let (59,0–80,9). Předoperačně byl verifikován histologicky tumor u pěti, peroperačně u jednoho a u tří byl indikován výkon na základě makroskopického vzhledu i s ohledem na další možnosti léčby. Histologicky byl vždy potvrzen dlaždicobuněčný karcinom (z toho 2× verukózní varianta), pT kategorie 2× CIS, 6× pT1 (z toho jeden z biopsie, definitivní poté pouze CIS) a 1× pT2. Grading byl 6× 1 (včetně tří CIS), 3× 2. U tří bylo provedeno krytí vrcholu kavernózních těles kožním štěpem, 6× použita pouze vlastní kůže penisu. Zde se jednalo o muže, kteří již neměli zájem o pohlavní život. Jednou se u krytí kůží vyskytl absces rány. Při průměrné době sledování 28 měsíců se nevyskytla lokální recidiva. Jednou byl výkon kombinován s oboustrannou inguinální lymfadenektomií strana 16 Ces Urol 2011; 15(1): 15–23 pro tumor pT1pN1G2, pacient má 9 měsíců po výkonu recidivu v třísle.Závěr:
Glansektomie poskytuje ve srovnání s parciální amputací penisu lepší kosmetický, a tím i psychologický efekt, zachování maximální délky penisu, mikčních a sexuálních funkcí. Onkologický efekt je přitom zachován. Krytí vrcholu kavernózních těles kožním štěpem je estetičtější, ale průběh výkonu i pooperační péče je složitější než u krytí pouze kůží penisu.Klíčová slova:
karcinom penisu, glansektomie, dermoepidermální štěp, sexuální dysfunkce.Úvod
Historie užití glansektomie v léčbě karcinomu penisu je poměrně krátká. Austoni et al. v roce 1996 popsali v souvislosti s chirurgickou léčbou karcinomu penisu anatomický rozdíl mezi corpora cavernosa a corpus spongiosum a navrhli glansektomii jako účinnou léčbu pro karcinom penisu lokalizovaného pouze na glans penis (1). Davis et al. publikovali roce 1999 užití glansektomie u tří případů (2) a Hatzichristou et al. v roce 2001 u sedmi (3). Pietrzak et al. v roce 2004 (4) publikovali 29 případů glansektomie (osm z toho s distální korporektomií). Ke krytí defektu používali dermoepidermální stěp („partial thickness skin graft”). Stejnou techniku užil Smith Y. et al. u 72 případů (5). Venkov et al. (6) pokryli u deseti kavernózní tělesa bukální sliznicí. Lze užít o pouhou vlastní kůži penisu (7). Morelli et al. (8) publikovali 15 případů z pohledu následného sexuálního života. Metodou se zabývá i řada dalších prací (9–12). Metodu lze užít nejen u nádorů penisu, ale i u vybraných případů distální uretry (13). V České republice byl dle našich znalostí publikován pouze náš pilotní soubor pacientů (14, 15), z nějž všichni jsou obsaženi v předkládané práci.
Materiál a metoda
Od srpna 2006 do srpna 2010 jsme ve Fakultní nemocnici v Plzni operovali 28 mužů s nádorem penisu. U sedmi byla provedena parciální amputace penisu, u dvou totální, u sedmi cirkumcize a 3× pouhá excize tumorózního ložiska. U devíti (32 %) byla provedena glansektomie.
Již standardní operační postup glansektomie je v literatuře opakovaně popsán včetně obrazové dokumentace v řadě článků a operačních atlasů (16–18). Po fázi ablační jsou v zásadě dvě možnosti krytí defektu vrcholu kavernózních těles. Zde krátce popíšeme náš postup nelišící se od standardního: Kůže penisu se pod glandem (tak, aby zbylá kůže dosahovala na vrchol penisu a to i při erekci) obřízne skalpelem (obr. 1a). Přeruší se veškeré cévy jdoucí hlavně dorzálně pod Buckovou fascií, až se dostaneme k tunica albuginea kavernózních těles. Pomocí jemných nůžek odpreparujeme glans od vrcholků corpora cavernosa. Přitom je nutno neporušit tunica albuginea corpora cavernosa, ale zároveň nesmíme ponechávat tkáň glandu. V této fázi je někdy nutné k omezení krvácení nasadit na kořen penisu turniket (obr. 1b). Přerušíme uretru tak, aby bylo možné vyšít na vrchol corpora cavernosa malý límec z uretry (obr. 3b). Reziduální krvácení na corpora cavernosa ošetřujeme koagulací pomocí koagulační kuličky či argonovým koagulátorem (obr. 1c). Pomocí vstřebatelného (polyglactinového) stehu 3-0 či 4-0 vyšijeme okraj uretry na vrchol corpora cavernosa. Tím se též omezí krvácení ze spongiózního tělesa kolem uretry. Další postup závisí na použitém krytí vrcholu corpora cavernosa. Nejjednodušší, ale méně estetické je vyšít polyglacinem 3-0 kůži penisu přímo k okrajům uretry. Přebytečná kůže se sešije k sobě, a to buď po obou stranách, či jen ventrálně (napodobuje raphe), či jen dorzálně, zvláště je-li kůže penisu krátká, zejména u pacientů, kteří dříve podstoupili cirkumcizi (obr. 4c). Chceme-li (po domluvě s pacientem), aby penis byl více podoben zdravému, pokrýváme okraj autotransplantátem, buď dermopidermálním štěpem z přední plochy stehna zabírající epidermis a část dermis (odebírá se elektrodermatomem, Watsonovým nožem) (obr. 3), nebo i štěpem kůže v plné síle z vnitřní plochy paže (obr. 2). Jedná se o standardizované operační techniky plastické chirurgie. Nejdříve vyšijeme kůži penisu k obalům corpora cavernosa v místě budoucí „korony glandu“. Štěpy se přišijí k okrajům uretry a okraji kůže penisu, přitom se do stehu zabere eventuálně i tunica albuginea corpora cavernosa. Štěpy je vhodné perforovat, aby se pod nimi nevytvářel hematom, a fixovat několika vstřebatelnými (polyglactinovými) stehy k vrcholům corpora cavernosa. U kožních štěpů je nutné počítat se složitějším a delším průběhem operace a pooperační péčí. Na závěr zavádíme močový katétr. Cévku lze odstranit u krytí kůží za 2–3 dny, u kožních štěpů raději déle (7–14 dní).
Obr. 1c. Obr. 1. Vybrané kroky vlastní glansektomie: obříznutí kůže těla penisu cirkulárně (1a), oddělování glans penis od vrcholu kavernózních těles, během nějž je možné omezit krvácení turniketem nasazeným na kořen penisu (1b). Ošetření krvácení vrcholu kavernózních těles argonovým koagulátorem. Při použití monopolární koagulace na akrálních částech penisu je vhodné, aby penis byl v co největším rozsahu v kontaktu se šourkem. Fig. 1. Steps of glansectomy 
Obr. 2b. Obr. 2. Pokrytí vrcholu kavernózních těles kožním štěpem v plné síle odebraným z vnitřku plochy pravé paže (vložený obrázek vpravo nahoře) (2a) a stav 6 týdnů po operaci (2b) Fig. 2. Covering of top of corpora cavernosa with full thickness skin graft 
Obr. 3c. Obr. 3. Pokrytí vrcholu kavernózních těles pomocí dermoepidermálního štěpu (3b) odebraného o síle 0,3 mm pomocí dermatomu (3a) z pravého stehna; na 3c je stav 2 měsíce po operaci Fig. 3. Covering of top of corpora cavernosa with split-thickness skin graft – STSG 
Obr. 4c. Obr. 4. Zajímavá kazuistika 80letého muže s karcinomem glans penisu (4a) s metastázou hmatnou v levém třísle a verifikovanou při FDG PET CT (4b). Podstoupil glansektomii (krytí pouze kůží penisu) s oboustrannou radikální ilioinguinální lymfadenektomií v jedné době (4c). Histologicky se jednalo o karcinom penisu pT1pN1G2, metastáza pouze v levém třísle. Fig. 4. A 80-year-old-man with penile cancer pT1pN1G2 (4a penis, 4b FDG PET CT) treated with glansectomy (covering with penile skin) and bilateral radical inguinal lymphadenectomy (4c) 
Obr. 5. Muž 79 let (případ 9), po cirkumcizi a opakovaných biopsiích bez popsaného tumoru, provedena glansektomie i bez předoperačně prokázaného karcinomu. Definitivní histologie byla verukózní karcinom pT1G1. Fig. 5. A 79-eyar-od-man with history of circumcision and repeated biopsy without malignant tumour. Glansectomy performed without histological verification of malignant tumour. 
Výsledky
Detaily o devíti případech glansektomie přináší tabulka 1. Další doplňující detaily o pacientech naleznete na obrázcích. Sexuální anamnéza po výkonu nebyla systematicky odebírána, bylo by nutné provést dotazníkový průzkum.
Tab. 1. Výsledky devíti případů glansektomie Table 1. Details about patients 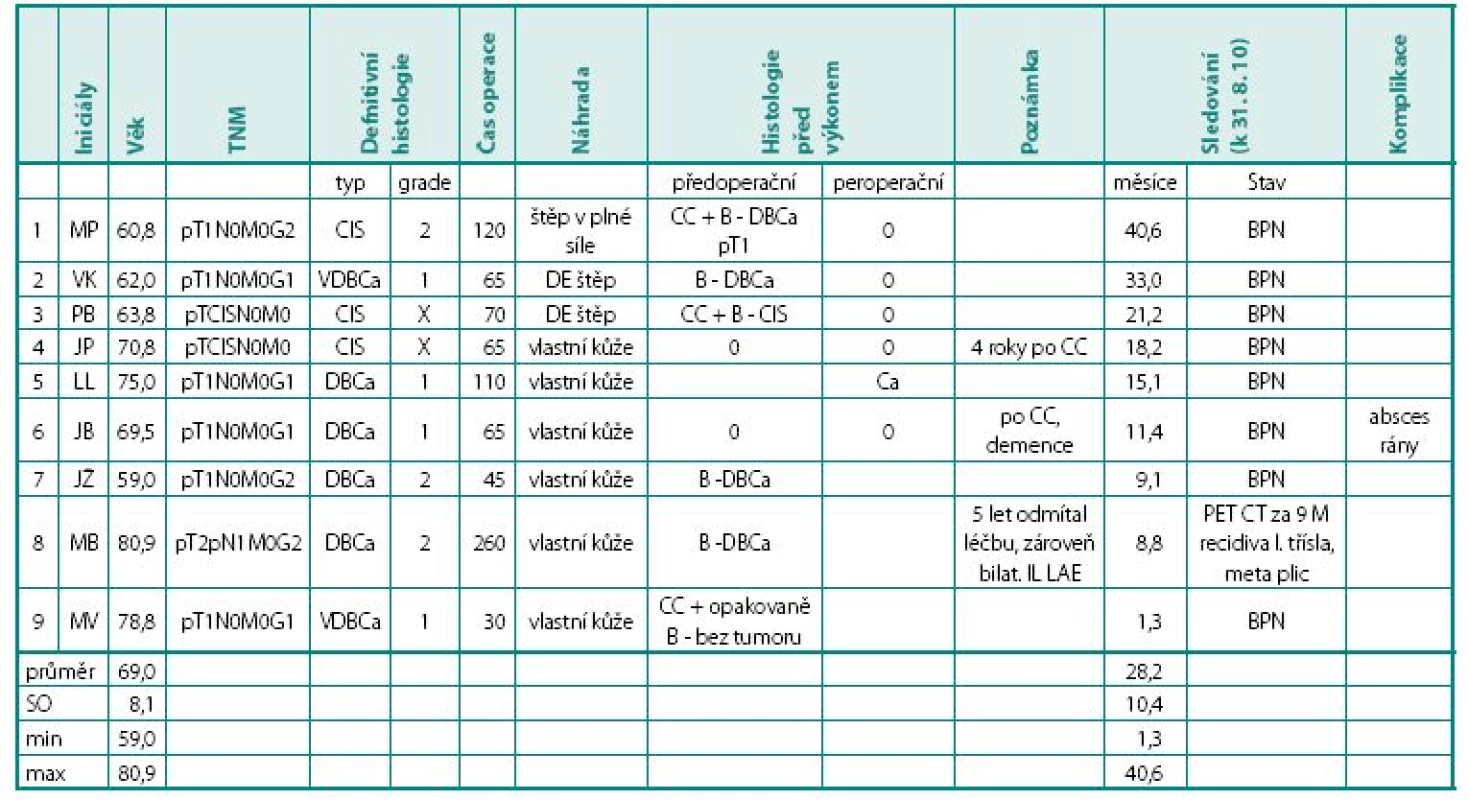
Zkratky: B – biopsie, BPN – bez příznaku nemoci, CC – cirkumcize, CIS – karcinom in situ, DBCa – dlaždicobuněčný karcinomklasický typ, IL LAE – ilioinguinální lymfadenektomie, SO – směrodatná odchylka výběr, VDBCa – dlaždicobuněčný karcinom, verukózní typ Diskuse
Incidence karcinomu penisu (C60) je v České republice poměrně nízká, v roce 2007 byla 1,6 na 100 000 mužů za rok (19). V absolutních číslech je diagnostikováno v České republice kolem 70 případů za rok (graf 1). Ročně v České republice umírá na karcinom penisu méně než 30 mužů. Bohužel umírají velmi krutě, většinou s rozpadlými třísly, které arodují velké cévy a muži vykrvácí. Díky nízkému výskytu onemocnění je v České republice jednak velmi málo publikací a také zkušenosti s léčbou jsou malé. Na 55 urologických oddělení a 14 urologických ordinariátů (20) připadá průměrně jeden pacient za rok. Systematicky se problematice v České republice věnuje doc. MUDr. Jaroslav Novák, CSc., který na dané téma publikoval i monografii (21), opakovaně o problematice přednášel doma i v zahraničí a své zkušenosti shrnul nedávno (22). Indikujeme-li parciální amputaci penisu, je to poměrně snadný výkon, nicméně z pohledu nových možností (prezentovaná glansektomie, radioterapie, lokální ošetření pomocí laserů atd.) je to často zbytečně radikální a mutilující výkon. Ani poslední monografie v České republice zabývající se karcinomem penisu techniku glansektomie nezmiňuje (23). A největším problémem u karcinomu penisu je správná indikace a provedení operační léčby uzlinového postižení. Z těchto důvodů je vhodné pacienty léčit na pracovištích s většími zkušenostmi.
Graf 1. Incidence a mortalita karcinomu penisu v České republice v letech 1999–2007 Graph 1. Incidence and mortality C 60 in the Czech Republic in years 1998 to 2007 
Indikace ke glansektomii jsou tumory, které nelze ošetřit méně radikálně (excize, cirkumcize, lokální ablace – lasery – Nd:YAG či CO2, fotodynamická léčba, aplikace 5-fluorouracilu či krém s 5% imiquimodem). Více viz doporučené postupy EAU (24). Tyto postupy jsou založeny na indikacích dle T kategorie. Ke glansektomii jsou dle nich určeny tumory T1b (tj. T1G3-4) a T2. Je ale otázkou, zda jsme schopni z předoperačních vyšetření včetně biopsie přesně určit T kategorii. Domníváme se, že ne ve všech případech. Vždy navíc musíme přihlédnout k rozsahu postižení i u CIS, pTa a pT1a. Proto vidíme prostor pro glansektomii i pro tyto nižší T kategorie. Sami jsme navíc indikovali 3× výkon bez histologické verifikace tumoru. Zde se jednalo o makroskopicky velmi suspektní tumory a nález by bylo nutné řešit chirurgicky i v případě hypotetické benigní histologie (obr. 5). Tzv. orgán šetřící výkony (včetně glansektomie) lze užít až u 80 % nádorů penisu (4). V našem souboru byla orgán šetřící operační metodika (excize, cirkumcize, glansektomie) užita v 69 %. Glansektomie není vhodná u lézí invadujících do corpora cavernosa. Vedle výše zmíněných možností máme ještě Mohsovu metodu (postupné seřezávání tumorózního ložiska za opakovaného vyšetřování spodiny ze zmrazeného preparátu), která je sice v literatuře opakovaně zmiňována (23, 24) a v doporučených postupech uváděna pro verukózní karcinom, ale urology není užívána pro svoji technickou náročnost a zdlouhavost (opakované biopsie) (4). Radioterapie sice také zachovává penis, ale má řadu stinných stránek: Není možné přesné histologické vyšetření, lokální recidiva se objevuje až v 45 %, akutní radiační reakce, která může vést i k předčasnému ukončení léčby, až 40 % má chronickou radiační reakci včetně hluboké radiační nekrózy, která si vynutí amputaci. Kožní změny výrazně ztěžují časnou diagnózu recidivy (4, 17).
Technika provedení glansektomie je poměrně jednoduchá. U mužů nevyžadující z estetických důvodů vytvoření neoglandu doporučujeme provést pokrytí jen vlastní kůží těla penisu (7) (obr. 4c), u ostatních vytvoření neoglandu pomocí dermoepidermálního štěpu (angl. Split-thickness skin graft – STSG) (obr. 3), což je standardní metodika. K pokrytí lze užít, jak bylo zmíněno již v úvodu, i kožní štěp v plné síle – full thickness skin graft (obr. 2) nebo štěp z bukální sliznice (6).
Základními výhodami glansektomie oproti parciální amputaci je psychologický a kosmetický efekt, téměř nezměněné možnosti mikce a sexuální funkce. Morelli et al. (8) u 15 pacientů po glansektomii zmiňují zahájení sexuálního života do 3 měsíců u všech, schopnost orgasmu a ejakulace byla zachována, všichni logicky udávali pouze sníženou citlivost neoglandu. Tento předpokladatelný problém zmiňují i jiní autoři (11). Hatzichristou et al. (25) upozornili na důležitou funkci glandu, ochranu kavernózních těles a vagíny během pohlavního styku. Pacienti z řady prací (2, 3, 10) měli normální mikci a byli schopni sexuálního života. Gulino et al. (10) u osmi pacientů s glansektomií v dotazníku IIEF (International Index of Erectile Function) v oblasti ejakulace a orgasmu nenašli žádné signifikantní změny před a po operaci. Histologicky jsou nádory penisu tvořeny z 95 % dlaždicobuněčným karcinomem (24). V našem souboru se tento nádor vyskytoval ve 100 %. Jednalo se buď o klasický dlaždicobuněčný karcinom, jeho verukózní formu (2), či karcinom in situ (3), z něhož se dle literatury až v 1/3 vyvíjí infiltrativní karcinom (24).
Komplikace a recidivy tumoru jsou po glansektomii vzácné. Pietrzak et al. (4) u 29 případů museli 1× provést re-grafting pro nekrózu dermoperidermálního štěpu, recidivu nepopsali. V souboru 72 případů autorů Smith Y. et al. (5) se lokální recidiva objevila u 4 % po průměrné době sledování 27 měsíců. Morelli et al. (8) popsali ve skupině 15 glansektomií 2× stenózu meatu a jednu fimózu. Hatzichristou et al. našli lokální recidivu ze sedmi u jednoho (již za 3 měsíce) (3). Gulino et al. (10) nenacházeli u osmi pacientů s glansektomií žádnou nevýhodu metodiky.
Došlo: 21. 9. 2010.
Přijato: 11. 11. 2010.
Kontaktní adresa
doc. MUDr. Milan Hora, Ph.D.
Urologická klinika LF UK a FN Dr. E. Beneše 13,
305 99 Plzeň
e-mail: horam@fnplzen.cz
Práce byla podpořena výzkumným záměrem MSM 0021620819.
Zdroje
1. Austoni E, Fenice O, Kartalas Goumas Y, et al. New trends in the surgical treatment of penile carcinoma. Arch Ital Urol Androl 1996; 68 : 163–168.
2. Davis JW, Schellhammer PF, Schlossberg SM. Conservative surgical therapy for penile and urethral carcinoma. Urology 1999; 53 : 386–392.
3. Hatzichristou DG, Apostolidis A, Tzortzis V, et al. Glansectomy: an alternative surgical treatment for Buschke-Lowenstein tumours of the penis. Urology 2000; 57 : 966–969.
4. Pietrzak P, Corbishley C, Watkin N. Organ-sparing surgery for invasive penile cancer: early follow-up data. BJU Int 2004; 94(9): 1253–1257.
5. Smith Y, Hadway P, Biedrzycki O, et al. Reconstructive surgery for invasive squamous carcinoma of the glans penis. Eur Urol 2007; 52(4): 1179–1185.
6. Venkov G, Laaser MK. Reconstruction of tissue defects on the glans penis by transplantation of buccal mucosa. Aktuelle Urol 2008; 39(3): 219–224.
7. De Fonseca AG, Rabelo GN, Vidal KSM, De Sousa FJ. Glandectomy with preservativ of corpora cavernosa in th treatment of penile carcinoma. Int Braz J Urol 2003; 29(5): 437–440.
8. Morelli G, Pagni R, Mariani C, et al. Glansectomy with split-thickness skin graft for the treatment of penile carcinoma. Int J Impot Res 2009; 21(5): 311–314.
9. Minhas S, Kayes O, Hegarty P, et al. What surgical resection margins are required to achieve oncological control in men with primary penile cancer? BJU Int 2005; 96(7): 1040–1043.
10. Gulino G, Sasso F, Falabella R, Bassi PF. Distal urethral reconstruction of the glans for penile carcinoma: results of a novel technique at 1-year of followup. J Urol 2007; 178(3 Pt 1): 941–944.
11. Palminteri E, Berdondini E, Lazzeri M, et al. Resurfacing and reconstruction of the glans penis. Eur Urol 2007; 52(3): 893–898.
12. Schlenker B, Gratzke C, Tilki D, et al. Organ-sparing surgery for penile cancer. Urologe A 2008; 47(7): 803–804, 806–808.
13. Smith Y, Hadway P, Ahmed S, et al. Penile-preserving surgery for male distal urethral carcinoma. BJU Int 2007; 100(1): 82–87.
14. Hora M, Ürge T, Eret V, et al. Glansektomie. Čes Urol 2009; 13(4): 281.
15. Hora M, Stránský P, Ferda J, et al. Využití PET/CT v diagnostice uzlinového postižení u karcinomu penisu. Čes Urol 2009; 13(4): 282.
16. Bracka A. Glans resection and plastic repair. BJU Int 2009; 105 : 136–144.
17. Hegarty PH, Shabbir M, Hughes B, et al. Penile preserving surgery and surgical strategies of maximize penile form and function in penile cancer: recommendations from the United Kingdom experience. World J Urol 2009; 27(2): 179–187.
18. Sharp DS, Angermeiere KW. Surgery of penile and ureteral carcinoma, Conservative surgical excision. In: Wein AJ, Kavoussi LR, Novick AC, Partin AW, Peters CA. Campbell-Walsh Urology, 9th edition. Philadelphia, PA: Saunders Elsevier 2007; 994–996.
19. Novotvary 2007 ČR. Praha: ÚZIS 262.
20. Hanuš T, Kočvara R. Koncepce urologie. Praha: ČUS 2007. http://www.cus.cz/page.php?name=koncepce-oboru-urologie
21. Novák J, Žídek I. Carcinoma of the penis. Praha: Grada Publishing 1996 : 93.
22. Novák J, Bárta J, Klézl P. Karcinom penisu. Čas Lék čes 2007; 146(10): 767–770.
23. Čermák A, Pacík D. Terapie nádorů penisu. In: Dvořáček J, Babjuk M. et al. Onkourologie. Praha: Galén a Karolinum 2005 : 453–461.
24. Pizzocaro G, Algaba F, Horenblas S, et al. EAU Penile Cancer Guidelines 2009. Eur Urol 2010; 57(6): 1002–1012.
25. Hatzichristou DG, Tzortzis V, Hatzimouratidis K, et al. Protective role of the glans penis during coitus. Int J Impot Res 2003; 15(5): 337–342.
Štítky
Dětská urologie Nefrologie Urologie
Článek vyšel v časopiseČeská urologie
Nejčtenější tento týden
2011 Číslo 1- Na inkontinenční pomůcky nově dosáhne více pacientů
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Inkontinence ovlivňuje duševní stav nemocného – nabízejte aktivně pomoc
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Probiotika snižují riziko průjmu spojeného s podáváním antibiotik
-
Všechny články tohoto čísla
- Medicína založená na důkazech
- Glansektomie v léčbě karcinomu penisu
- Různé pohledy na problematiku hyperaktivního močového měchýře ze strany pacienta a ze strany lékaře – specialisty
- Editorial
- Urologické komplikace fraktur pánve
- Představujeme nové české docenty urologie
- Zpráva z Intensive Course in Laparoscopic Urological Surgery
- XV. andrologické sympozium
- Zpráva z II . ročníku workshopu „Pokroky v urogynekologii“
- Exkurze do vědeckých lékařských informací – problematika přístupu do elektronických zdrojů
-
Vzpomínka na pana docenta MUDr. Josefa Klemence, CSc.
(23.8.1943 – 3. 9. 2010) - Výroční setkání dětských urologů a nefrologů
- Jmenný seznam autorů
- Česká urologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Medicína založená na důkazech
- Glansektomie v léčbě karcinomu penisu
- Urologické komplikace fraktur pánve
- Výroční setkání dětských urologů a nefrologů
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání










