-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaAktualita z kongresu EAN 2021
Autoři: prof. MUDr. Ivana Štětkářová, CSc.; Mha Mha; Fean
Působiště autorů: 3. LF UK a FNKV, Praha ; Neurologická klinika
Vyšlo v časopise: Cesk Slov Neurol N 2021; 84/117(4): 422-424
Kategorie: Zprávy z odborných akcí
Léčba migrény ve světě evidence-based medicine
Satelitní sympozium podpořené společností Novartis shrnulo dosavadní poznatky o účinnosti a bezpečnosti anti-CGRP monoklonální protilátky erenumabu a věnovalo se otázkám profylaktické léčby záchvatů migrény.
Migréna je sice benigní onemocnění, celosvětově je však jednou z nejčastějších příčin omezeného pracovního a společenského fungování a třetí nejčastější příčinou snížení kvality života u mužů a žen mladších 50 let.
Prof. Peter Goadsby (King’s College London, Velká Británie) připomněl data ze dvou amerických studií, která dobře ilustrují rezervy v současné klinické praxi.
V prospektivní studii American Migraine Prevalence and Prevention (AMPP), zahrnující přes 162 500 jedinců z běžné populace, byla odhalena téměř 12% roční prevalence migrény, u třetiny šlo o ≥ 3 migrenózní dny v měsíci (MMD). Účinek z podávání profylaktické léčby by mělo minimálně 39 % z nich, ale reálně ji užívalo jen 13 %.
Druhá prospektivní studie – Observational Survey of the Epidemiology, Treatment and Care of Migraine (OVERCOME) – proběhla formou internetového šetření mezi cca 18 000 pacienty s migrénou diagnostikovanou podle mezinárodní klasifikace International Classification of Headache Disorders (ICHD-3). Kolem 28 % uvádělo ≥ 4 MMD, byli tedy vhodnými kandidáty na profylaktickou léčbu.
Skutečnost byla ovšem diametrálně odlišná, jak vyplynulo po vyhodnocení tří na sebe navazujících kroků, jejichž kompletní dokončení je podmínkou správného managementu léčby:
1) aktivně s bolestmi hlavy vyhledat lékařskou péči (splnilo 69 % účastníků),
2) mít stanovenou diagnózu migrény (splnilo 80 % z těch, kteří v předchozím kroku aktivně vyhledali lékaře),
3) mít předepsanou léčbu (splnilo 28 % z těch, kterým byla v předchozím kroku stanovena diagnóza). V celé sledované populaci osob s migrénou byla lékařem předepsána léčba jen v 15 % případů.
Snášenlivost léčby před anti-CGRP a adherence k ní
Jak konstatovala prof. Cristina Tassorelliová (Università di Pavia, Itálie), do příchodu monoklonálních protilátek ovlivňujících aktivitu peptidu „calcitonin gene-related peptid“ (CGRP) byla obtížně řešitelným problémem nedostatečná účinnost perorálních léků k prevenci migrény (oral migraine preventive medication; OMPM), řada jejich nežádoucích účinků a v důsledku toho i nízká adherence pacientů k léčbě.
Např. podle publikace autorů Hepp et al [1] setrvává na profylaktické léčbě migrény antidepresivy, antihypertenzivy nebo antikonvulzivy po půl roce 26 % pacientů a po roce již jen 17 %.
Ve studii Assessment of TolerabiliTy and Effectiveness in MigrAINe Patients using Preventive Treatment (ATTAIN) (n = 234) 23,9 % pacientů změnilo po měsíci léčbu bez konzultace se svým lékařem a 49,6 % ji změnilo minimálně jednou v průběhu 6 měsíců. Nejčastější zahajující léčbou při vstupu do studie ATTAIN byly topiramát (50,6 % ještě neléčených pacientů / 24,3 % již léčených pacientů), tricyklická antidepresiva (17,7/14,3 %), betablokátory (11/11,4 %), onabotulotoxin A (5,5/21,4 %) a gabapentin (3,7/4,3 %). Celkem 28,2 % pacientů v průběhu studie ATTAIN zcela ukončilo léčbu, u 28,5 % došlo ke snížení frekvence podávání léčiva (u 15,7 % naopak ke zvýšení frekvence) nebo ke snížení jeho dávky a 27,6 % vysazovalo užívání na den či déle. Nejčastějším důvodem pro ukončení léčby byly nežádoucí účinky (59,1 %), snížení frekvence podávání nebo dávky léčiva (41,6 %) i vysazení na den či déle (33,7 %).
Orlando et al [2] publikovali data získaná od 12 894 pacientů s migrénou, kteří pocházeli z jednoho italského regionu. V profylaxi nejčastěji užívali antikonvulziva (31,7 %), antagonisty serotoninu (19,9 %), antidepresiva (18,7 %), topiramát (17,4 %) a betablokátory (8,4 %). Více než jeden lék měla předepsána 4 % sledovaných pacientů. Po roce setrvávalo na původní léčbě 26,2 % pacientů, naopak 46,4 % jich léčbu ukončilo (v mediánu 103 dnů), 31 % léčbu přerušilo a znovu zahájilo (v mediánu 46 dnů) a 22,6 % přestoupilo na jinou léčbu (v mediánu 98 dnů).
Studie HER-MES: první přímé srovnání erenumabu s topiramátem
Erenumab je podle souhrnu údajů o léčivém přípravku (summary of product characteristics; SPC) humánní monoklonální protilátka, která se váže na CGRP. Tento receptor se nachází v místech relevantních pro patofyziologii migrény, jako je ganglion trigeminale. Erenumab specificky soutěží o vazebné místo s CGRP a současně nevykazuje významnou aktivitu vůči jiným receptorům z kalcitoninové skupiny.
Vedle erenumabu existují i tři další anti-CGRP monoklonální protilátky (eptinezumab, fremanezumab a galcanezumab), které se vážou přímo na protein CGRP.
Prof. Uwe Reuter (Charité – Universitätsmedizin, Berlín) připomněl recentně publikované výsledky 5letého otevřeného sledování pacientů z randomizované klinické studie fáze 2 [3]. Vstupně měli průměrně 8,7 MMD, s erenumabem bylo dosaženo průměrného snížení o 5,3 MMD. U 35,5 % pacientů došlo ke snížení počtu MMD o 100 %, u 47,1 % o ≥ 75 % a u 71 % o ≥ 50 %. Po podání erenumabu se zlepšila kvalita života hodnocená standardizovaným dotazníkem Headache Impact Test (HIT-6). Průměrná vstupní hodnota skóre testu HIT-6 byla 60,1. Po 5 letech léčby erenumabem činilo průměrné snížení o 10,6 bodů, přičemž klinicky relevantního snížení o ≥ 5 bodů dosáhlo 73 % pacientů. Po dobu 5 let léčby erenumabem nebyla zaznamenána vyšší incidence nežádoucích účinků, vč. těch závažných nebo vedoucích k ukončení léčby.
Prof. Reuter zároveň uvedl, že daná léčba je sice nákladná, ale z hlediska zdrojů určených na zdravotnictví je výhodná. Podle dat z reálné klinické praxe se po podávání erenumabu statisticky významně snížil počet návštěv u lékaře, a to nejen z důvodů obtíží souvisejících s migrénou. Podobné výsledky byly dosaženy i v případě návštěv u neurologa a na pohotovosti (s výjimkou návštěvy pohotovosti s akutním záchvatem migrény, kde nebyla dosažena statistická významnost).
V sekci „late breaking news“ byly na letošním kongresu European Academy of Neurology (EAN) 2021 prezentovány výsledky randomizované, dvojitě zaslepené studie Head-to-head Study of Erenumab Against Topiramate in Patients With Episodic and Chronic Migraine (HER-MES), prvního přímého head-to-head srovnání erenumabu s topiramátem v profylaxi migrény. Bylo zařazeno 777 dospělých pacientů s minimem 4 MMD, kteří nebyli dosud preventivně léčeni nebo u kterých selhaly až tři různé perorální profylaktické léky (s výjimkou topiramátu) nebo pro ně nebyly vhodné.
Účastníci byli randomizováni k podávání buď erenumumabu subkutánně (70 mg, nebo 140 mg podle volby zkoušejícího) plus placeba perorálně, nebo k maximální tolerované dávce perorálního topiramátu (50–100 mg) s placebem subkutánně. Průměrný věk zařazených pacientů byl 40,7 roku. Od prvních příznaků migrény u nich uplynulo průměrně 21,9 roku. V průměru měli 10,3 MMD a 59,9 % nemělo žádnou předchozí profylaktickou léčbu. Studie trvala 24 týdnů a navazovalo na ni prodloužené 30měsíční sledování. Primárním cílem byla snášenlivost léčby hodnocená mírou ukončení kvůli nežádoucím účinkům. Sekundárním cílem bylo snížení počtu MMD minimálně o 50 % v průběhu posledních 3 měsíců.
Ve studii HER-MES bylo dosaženo během dvojitě zaslepené fáze obou stanovených cílů. Léčbu ukončilo 10,6 % pacientů ve skupině s erenumabem vs. 38,9 % s topimarátem (poměr šancí OR 0,19; p < 0,001). Ukončení léčby z důvodů nežádoucích účinků bylo tedy téměř čtyřnásobně častější ve skupině s topiramátem proti erenumabu. Minimální 50% redukce MMD dosáhlo 55,5 % pacientů s erenumabem vs. 31,2 % s topiramátem (odds ratio [OR] 2,76; p < 0,001). Pacienti s erenumabem měli téměř trojnásobně vyšší šanci snížit počet MMD o více než 50 %.
Výzkumná analýza se zaměřila na udržení kvality života hodnocené standardizovanými dotazníky HIT-6 a 36-Item Short Form Health Survey (SF-36). Rozdíl ve změně skóre HIT-6 oproti výchozímu stavu činil 3,16 bodu ve prospěch erenumabu (p < 0,001). Při hodnocení podle SF-36 byl rozdíl ve prospěch erenumabu oproti topiramátu o 1,86 bodu ve fyzické doméně a o 2,19 bodu v mentální doméně (p < 0,001 pro oba).
Na cestě ke změně paradigmatu léčby
Prof. Tassorelliová se věnovala některým dalším potřebám profylaktické léčby migrény, při jejichž řešení se otevírá prostor pro podávání anti-CGRP monoklonálních protilátek.
Problematické je např. nadužívání léků proti bolestem hlavy. Aktuální doporučení EAN hovoří o tom, že pacienti by měli být poučeni o souvislostech mezi častým užíváním léků na akutní bolest hlavy a rizikem jejich nadužívání s cílem omezit jejich podávání.
Aby se zabránilo nadužívání akutních léků, měla by být u vhodných pacientů s chronickou formou migrény zahájena preventivní léčba bolesti hlavy topiramátem, onabotulotoxinem A nebo monoklonálními protilátkami proti CGRP či proti receptoru CGRP.
Další výzvou je změna fenotypu migrény z chronické do epizodické formy. Data z reálné klinické praxe [4] ukazují, že po 6měsíční léčbě erenumabem v kohortě 91 pacientů s chronickou migrénou (≥ 15 MMD) jich více než dvě třetiny změnily fenotyp své migrény na epizodickou formu – z toho 23,1 % s vysokou frekvencí záchvatů (8–14 MMD), 28,6 % se střední frekvencí záchvatů (4–7 MMD) a 16,5 % s nízkou frekvencí záchvatů (0–3 MMD).
Prof. Tassorelliová odkázala i na data z recentně publikované studie [5] ohledně dlouhodobého udržení konverze do epizodické formy migrény. Ze 181 pacientů s chronickou migrénou léčených erenumabem 120 osob změnilo fenotyp na epizodickou formu migrény – z toho 92 ve skupině s iniciálním účinkem a dalších 28 ve skupině s pozdnějším účinkem (obr. 1).
Obr. 1. Perzistentní reverze fenotypu migrény z chronické do epizodické formy při dlouhodobé léčbě erenumabem.
Fig. 1. Persistent reversion from chronic to episodic migraine with long-term erenumab treatment.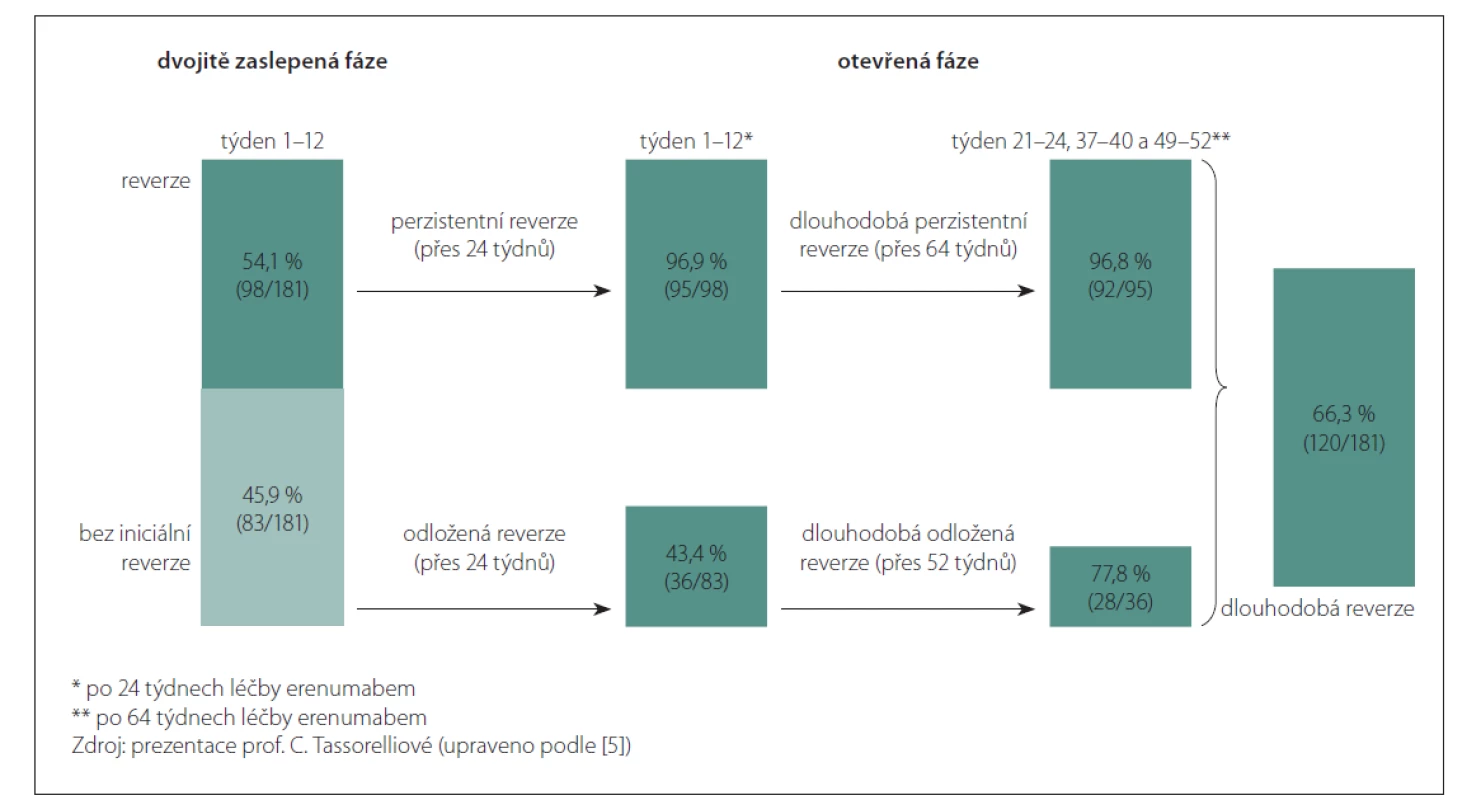
Erenumab má i data o dobré účinnosti u chronické migrény, která je rezistentní vůči léčbě. Barbani P et al [6] publikovali výsledky studie s 269 pacienty po selhání předchozí preventivní léčby (v průměru 5,1 OMPM). Po 4 týdnech léčby erenumabem dosáhlo 46,5 % pacientů ≥ 50% odpovědi, 17,8 % pacientů ≥ 75% odpovědi a žádný pacient 100% odpovědi. V 8. týdnu se jednalo (ve stejném pořadí) o 54,9 %, resp. 21,8 %, resp. 0,8 % a ve 12. týdnu o 55,5 %, resp. 22,4 %, resp. 1,1 %.
V jiné studii [7] bylo zařazeno 162 pacientů s rezistentní chronickou migrénou vůči předchozí léčbě (v průměru 8,4 OMPM). Po 6 měsících léčby erenumabem dosáhlo přibližně 60 % z nich 30% účinnosti, bezmála 40 % mělo 50% pozitivní odpověď na léčbu a přes 20 % pacientů mělo 75% účinnost.
Připravuje se head-to-head studie srovnávající účinnost erenumabu proti OMPM u epizodické migrény.
Ing. Kateřina Michnová
Care Comm, s. r. o., Praha
e-mail: katerina.michnova@carecomm.cz
Zdroje
1. Hepp Z, Dodick DW, Varon SF et al. Adherence to oral migraine-preventive medications among patients with chronic migraine. Cephalalgia 2015; 35 (6): 478–488. doi: 10.1177/0333102414547138.
2. Orlando V, Mucherino S, Monetti VM et al. Treatment patterns and medication adherence among newly diagnosed patients with migraine: a drug utilisation study. BMJ Open 2020; 10 (11): e038972. doi: 10.1136/ bmjopen-2020-038972.
3. Ashina M, Goadsby P, Reuter U et al. Long-term efficacy and safety of erenumab in migraine prevention: Results from a 5-year, open-label treatment phase of a randomized clinical trial. Eur J Neurol 2021; 28 (5): 1716–1725. doi: 10.1111/ene.14715.
4. Ornello R, Casalena A, Frattale I et al. Conversion from chronic to episodic migraine in patients treated with erenumab: real-life data from an Italian region. J Headache Pain 2020; 21 (1): 102. doi: 10.1186/s10194-020-01171-w.
5. Lipton RB, Tepper SJ, Silberstein SD et al. Reversion from chronic migraine to episodic migraine following treatment with erenumab: Results of a post-hoc analysis of a randomized, 12-week, double-blind study and a 52-week, open-label extension. Cephalalgia 2021; 41 (1): 6–16. doi: 10.1177/0333102420973994.
6. Barbanti P, Aurilia C, Egeo G et al. Erenumab in the prevention of high-frequency episodic and chronic migraine: Erenumab in Real Life in Italy (EARLY), the first Italian multicenter, prospective real-life study. Headache 2021; 61 (2) : 363–372. doi: 10.1111/ head.14 032.
7. Lambru G, Hill B, Murphy M et al. A prospective real-world analysis of erenumab in refractory chronic migraine. J Headache Pain 2020; 21 (1) : 61. doi: 10.1186/ s101 94-020-01127-0.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2021 Číslo 4- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Doporučené postupy diagnostiky a terapie vaskulární demence
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Nízká hladina vitamínu D v prenatálním období může zvýšit riziko roztroušené sklerózy
-
Všechny články tohoto čísla
- Editorial
- Proč se dráhy kříží? Základní principy uspořádání mozku obratlovců
- Role mikroRNA v patogenezi spinální muskulární atrofie
- Nové možnosti laboratórnej diagnostiky ochorení spojených s tvorbou amyloidov
- Využití rohovkové konfokální mikroskopie u neurologických onemocnění
- Poruchy čichu po COVID-19 – diagnostika, význam a léčba
- Voľné ľahké reťazce kappa pri roztrúsenej skleróze – diagnostická hodnota a porovnanie s ďalšími markermi
- Studijní protokol – robotická terapie chůze pomocí přístroje Lokomat Pro FreeD u pacientů v subakutní fázi ischemické cévní mozkové příhody
- Validace dotazníku pro poruchy chůze u pacientů s roztroušenou sklerózou – česká verze MSWS-12
- Charakterizace poruch polykání při myasthenia gravis pomocí flexibilního endoskopického vyšetření
- Standardizace slovinské verze škály Alzheimer’s Disease Assessment Scale – kognitivní subškála (ADAS-Cog)
- Frekvence tichého mozkového infarktu při pravé polycytémii a esenciální trombocytóze
- COVID-19 u nemocných s myasthenia gravis
- CANVAS – nově identifikovaná genetická příčina ataxie s pozdním nástupem. Popis prvních diagnostikovaných pacientů v České republice
- Benefity vyšetření 18F-FET PET v předoperačním posouzení heterogenity gliálních tumorů demonstrovány na dvou kazuistikách
- COVID-19 asociovaná myelitida – kazuistika vzácné komplikace závažné SARS-CoV-2 infekce
- Intramedulární absces
- Úspěšné použití rituximabu u pacienta s překrytím myelinové oligodendrocytové glykoproteinové encefalomyelitidy a systémového lupus erythematosus
- Informace vedoucího redaktora
- Prof. MUDr. Hana Krejčová, DrSc. 90letá
- Aktualita z kongresu EAN 2021
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Poruchy čichu po COVID-19 – diagnostika, význam a léčba
- CANVAS – nově identifikovaná genetická příčina ataxie s pozdním nástupem. Popis prvních diagnostikovaných pacientů v České republice
- Proč se dráhy kříží? Základní principy uspořádání mozku obratlovců
- COVID-19 asociovaná myelitida – kazuistika vzácné komplikace závažné SARS-CoV-2 infekce
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



