-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaIntraventrikulární meningiomy – retrospektivní studie 19 případů
Intraventricular Meningiomas – a Retrospective Study on 19 Surgical Cases
Aim:
Intraventricular meningiomas are rare tumors which were not covered sufficiently in the Czech literature. Presenting our retrospective study, the aim of this article is to introduce typical clinical presentation, diagnostics, surgical treatment and its complications to the reader. Moreover, it provides a basic review of already published literature as well as it compares the achieved results with recently published series of international authors.Material and methods:
Data of 19 patients who underwent surgery for intraventricular meningioma at our institution between 2002 – 2015 were analyzed retrospectively, the average follow-up is 3 years and 5 months. The average age in our cohort was 49 years. Women were affected 2.8 times more often. The medical files, clinicoradiological findings, surgical interventions and their outcome were analyzed retrospectively.Results:
The most common presenting symptom was headache (53%). Most frequently (89%), meningiomas were located in the lateral ventricles. Usually, the surgery were performed using parietooccipital approach, radical resection was achieved in all patients. Resolution of the previous symptoms and signs was achieved in 84% of patients. As for the permanent complications, the most often was epileptic seizure (11%), homonymous hemianopia (5%), and expressive phatic disorder (5%). There was one recurrence in our serie (5%). Concerning the high potential surgical risk, the recurrence was irradiated with the Leksell gamma knife.Conclusion:
The gold standard of the therapy of symptomatic intraventricular meningiomas is the microsurgical resection. In the case of reccurence, stereotactic radiosurgery is as well an option. The asymptomatic tumors could be observed. The factors increasing the surgical risk include higher age, comorbidities, size and location of the tumor and its relation to the major vessels.Key words:
meningeal neoplasms – meningioma – cerebral ventricles – cerebral ventricle neoplasms – lateral ventricles – third ventricle – fourth ventricle
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Chinese summary - 摘要
脑室内脑膜瘤 - 一项19例手术病例的回顾性研究
目标:
脑室内脑膜瘤是一种罕见的肿瘤,在捷克的文献中没有得到充分的说明。本文的目的是向读者介绍脑室内脑膜瘤典型的临床表现,诊断,手术治疗及其并发症。此外,本文还对已发表的文献进行了基本回顾,并与近期发表的国际文献中的结果做了对比。
材料和方法:
回顾性分析了2002年至2015年我院收治的脑室内脑膜瘤19例患者的资料,平均随访3年零5个月。被试的平均年龄是49岁。妇女患病次率会2.8倍于常人。本文回顾性分析了医疗档案,临床影像学检查结果,手术干预及其预后等数据。
结果:
最常见的症状是头痛(53%)。最常见的(89%)脑膜瘤位于侧脑室。手术一般采用枕下入路手术,所有患者均完成了根治性切除。84%的患者的症状和迹象得到了解决。至于永久性并发症,最常见的是癫痫发作(11%)、同向性偏盲(5%)和表达性淋巴障碍(5%)。我们的数据显示有一次(5%)复发。就高度潜在手术风险而言,我们用Leksell伽马刀照射复发部位。
结论:
症状性脑室内脑膜瘤治疗的金标准是显微手术切除。在复发的情况下,立体定向放射手术也是一种选择。无症状肿瘤可被观察到。增加手术风险的因素包括:较高的年龄,并发症,肿瘤的大小和位置及其与主要血管的关系。
关键词:
脑膜肿瘤 - 脑膜瘤 - 脑室 - 脑室肿瘤 - 侧脑室 - 第三脑室 - 第四脑室
Autoři: M. Dedeciusová; D. Netuka; V. Beneš
Působiště autorů: Neurochirurgická a neuroonkologická klinika 1. LF UK a VFN v Praze
Vyšlo v časopise: Cesk Slov Neurol N 2017; 80/113(5): 591-596
Kategorie: Původní práce
doi: https://doi.org/10.14735/amcsnn2017591Souhrn
Cíl:
Intraventrikulární meningiomy jsou vzácné onemocnění. V české literatuře jim doposud nebyla věnována dostatečná pozornost. Retrospektivní studie je zaměřena na chirurgickou léčbu a její komplikace. Dosažené výsledky jsou porovnány s výsledky recentních sérií světových autorů. Článek poskytuje i stručný přehled publikované literatury.Soubor a metodika:
Retrospektivně byla analyzována data 19 pacientů operovaných v letech 2002–2015. Průměrná doba sledování činí 3 roky a 5 měsíců. Hodnocen je klinický obraz, diagnostika, chirurgický zákrok a jeho komplikace.Výsledky:
Většina intraventrikulárních meningiomů (89 %) se vyskytovala v postranních komorách. Ve 100 % případů bylo dosaženo radikální resekce, nejčastěji byl volen parietookcipitální operační přístup. U 84 % pacientů došlo k úplné úpravě původní klinické symptomatiky. Pooperační průběh byl komplikován v 11 % případů epileptickým záchvatem, v 5 % rozvojem homonymní hemianopsie a v 5 % lehkou fatickou poruchou. Jediná recidiva (5 %) byla vzhledem k rizikovosti případného operačního výkonu ozářena Leksellovým gama nožem.Závěr:
Zlatý standard léčby symptomatických intraventrikulárních meningiomů je mikrochirurgická resekce. V případě recidivy je další možností stereotaktická radiochirurgie. Asymptomatické nádory mohou být pouze pravidelně sledovány. K rizikovým faktorům z hlediska celkových výsledků léčby patří velikost, lokalizace a vztah nádoru k cévám a dále vyšší věk a komorbidity pacienta.Klíčová slova:
meningeální nádory – meningiom – mozkové komory – nádory mozkových komor – postranní mozkové komory – třetí mozková komora – čtvrtá mozková komoraÚvod
Meningiomy jsou nejčastější extraaxiální nádory centrálního nervového systému a tvoří 14–19 % primárních intrakraniálních nádorů [1]. Komorový systém je vzácná lokalizace jejich výskytu a meningiomy komor tak tvoří pouze 1,5 % všech meningiomů [2–5]. Nejčastěji se nachází v postranních komorách, a to v 80 % případů. Následují meningiomy III. komory, které odpovídají 15 % intraventrikulárních meningiomů. Nejvzácnějším místem výskytu je IV. komora, kde se vyskytuje pouze 5 % těchto nádorů. Do roku 2006 bylo publikováno přibližně 550 případů tohoto onemocnění [6]. Klinický obraz je variabilní a závisí především na lokalizaci a velikosti meningiomu. Nejčastěji meningiom způsobí poruchu pasáže likvoru a klinický obraz hydrocefalu [7]. Fokální symptomatologie je ojedinělá, vyskytuje se zejména u větších lézí [8]. Z léčebných modalit připadá v úvahu v první řadě mikrochirurgická resekce, dále observace a radiochirurgie.
Články o intraventrikulárních meningiomech jsou ve světové literatuře četné [6,9 – 12]. Českých publikací však mnoho nenacházíme, příkladem může být kazuistika meningomu IV. komory [13]. Prezentujeme proto retrospektivní studii 19 pacientů s intraventrikulárním meningiomem operovaných na našem pracovišti v letech 2002 – 2015.
Materiál a metodika
V období 2002–2015 bylo na našem pracovišti operováno 19 nemocných (14 žen a 5 mužů) s intraventrikulárními meningiomy. Průměrný věk pacientů v době operace činil 49 let. Analyzována byla data z průběhu hospitalizace, operačních protokolů, propouštěcích zpráv, následných ambulantních kontrol, nálezy zobrazovacích metod i výsledky histologie z bioptických vzorků.
Výskyt meningiomů byl v 17 případech v postranních komorách (nejčastěji v oblasti trigona), v jednom případě ve III. komoře a v jednom případě ve IV. komoře. U jednoho z pacientů byl meningiom nalezen v rámci morbus Recklinghausen. Průměrná doba sledování pacientů v naší studii činí 3 roky a 5 měsíců.
Výsledky
Klinický obraz
Souhrn klinické prezentace dokumentuje graf 1.
Meningiomy postranních komor se nejčastěji, v 53 % (n = 9, celkem 17), prezentovaly cefaleou. Dalšími nejčastějšími symptomy bylo vertigo, bradypsychie, porucha nálad, únava, nauzea a zvracení, vždy u 18 % (n = 3) pacientů. Do klinického obrazu patřila porucha perimetru pouze ve 12 % (n = 2).
Klinická prezentace u pacienta s meningiomem III. komory byla 7 měsíců trvající cefalea oblasti vertexu, závratě, nesoustředěnost a porucha paměti.
Pacient s meningiomem IV. komory byl operován v 16 letech, jako nejmladší z naší série. Jedná se o pacienta dispenzarizovaného pro morbus Recklinghausen. Byl mu diagnostikován neurinom akustiku bilaterálně, meningeom IV. komory a ependymom zadní jámy a oblasti C1. Klinická manifestace nádorů zadní jámy odpovídala 4 měsíce trvajícímu vertigu a ataxii. Pacient již v dětství podstoupil resekci neurofibromů na pravém rameni a na břiše.
Diagnostika
Hlavní roli v diagnostice a rozvaze o chirurgickém přístupu hrála MR, která byla provedena u všech nemocných. Lokalizaci meningiomů dokumentuje tab. 1. Nejčastěji, v 63 % (n = 12), se vyskytují v oblasti trigona postranní komory. Příklad typické lokalizace dokumentuje obr. 1.
Tab. 1. Lokalizace meningiomů. 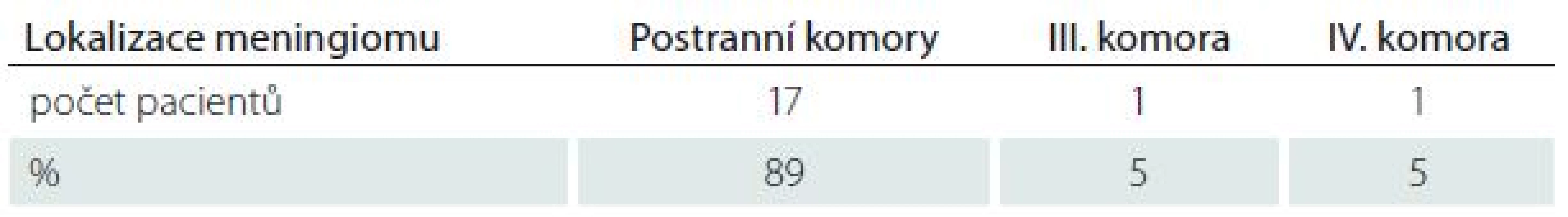
Obr. 1. Typická lokalizace intraventrikulárních meningiomů v oblasti trigona postranních komor – předoperační MR s kontrastní látkou u pacienta s meningiomem trigona levé postranní komory koronální (a), sagitální (b). Fig. 1. Typical localisation of intraventricular meningiomas in trigonal area of lateral ventricles – preoperative contrast enhanced T1-weighed image of patient with meningioma of left trigonal area (a) coronal plane, (b) sagital plane. 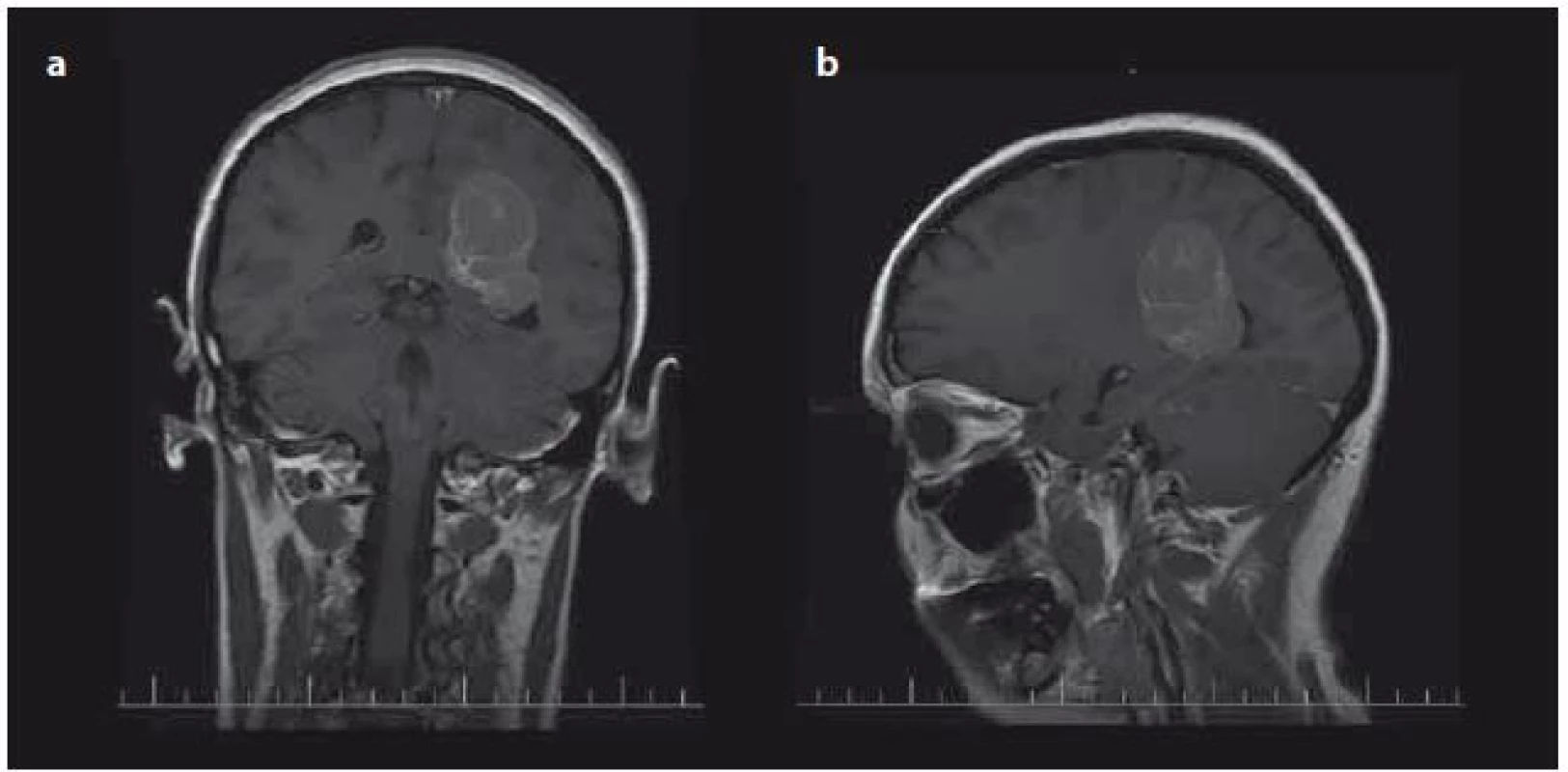
Operace
U meningiomů postranních komor byl přístup volen podle lokalizace v komoře, nejčastěji z krátké cerebrotomie v parietookcipitálním pomezí. Lokalizace kraniotomie a trajektorie k nádoru byla určena dle navigační MR. Příkladem je obr. 2. Nádor ve III. komoře byl operován z pravostranné frontolaterální kraniotomie, nádor ve IV. komoře ze středního subokcipitálního přístupu. U všech pacientů bylo dosaženo radikální resekce nádoru.
Obr. 2. Meningiom trigona levé postranní komory – (a) předoperační MR s vyznačenou plánovanou trajektorií (žlutě), (b) šipkami označená použitá přístupová cesta na časné pooperační MR (modře). Fig. 2. Meningioma of the left lateral ventricle – (a) preoperative T2-weighted MRI showing planned surgical trajectory (yellow), (b) early postoperative T2-weighted MRI showing surgical approach (blue). 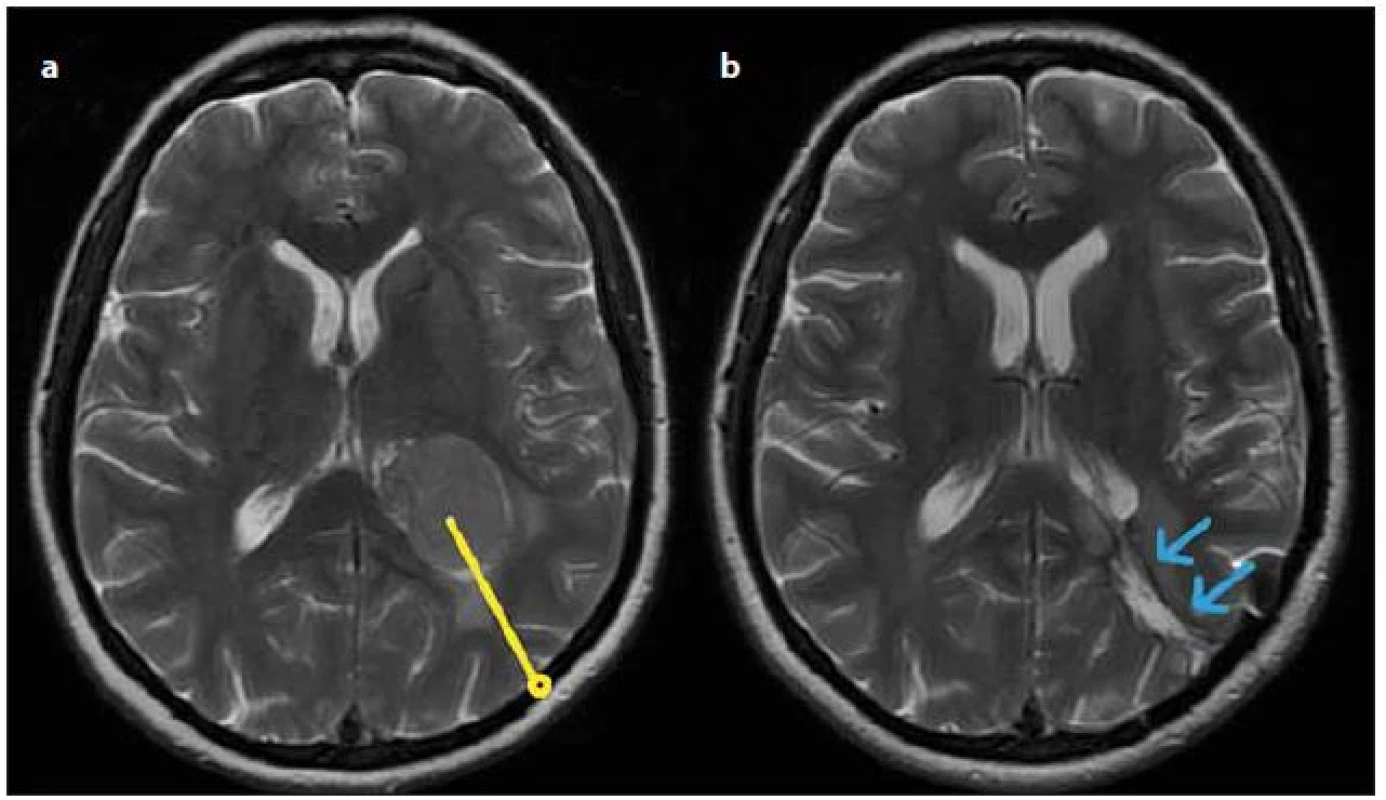
Histologie
Peroperačně byly u všech pacientů odebrány biopsie pro patologický rozbor a následné určení subtypu a gradingu meningiomu dle WHO klasifikace nádorů centrálního nervového systému. Histologické nálezy dokumentuje tab. 2.
Tab. 2. Výsledky histologického rozboru. 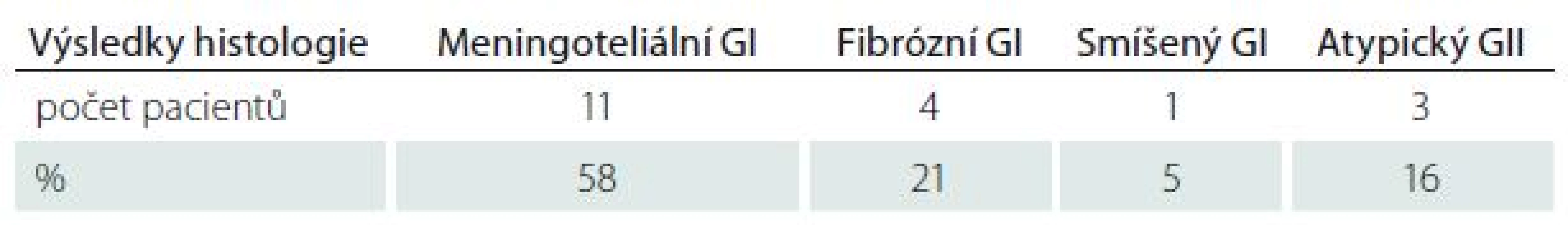
Přechodné komplikace
Přechodné komplikace v celém souboru pacientů dokumentuje graf 2.
V 11 % (n = 2) se vyskytl deficit zorného pole, kontralaterální homonymní hemianopsie, ta přetrvává pouze v 5 % případů (n = 1). V 11 % (n = 2) komplikuje pooperační průběh likvorea, která byla vyřešena konzervativně bez nutnosti operační revize. U pacienta s meningiomem IV. komory, v 5 % (n = 1), došlo k dočasné akcentaci paleocerebellární i neocerebellární symptomatiky.
Trvalé komplikace a celkové výsledky operačních zákroků
Trvalé neurologické komplikace dokumentuje graf 3.
V našem souboru jsme zaznamenali následující trvalé komplikace: v 5 % (n = 1) poruchu perimetru typu kontralaterální homonymní hemianopsie, v 5 % (n = 1) lehkou kondukční fatickou poruchu. V 11 % (n = 2) pacienti v pooperačním období prodělali sekundární epileptický záchvat. Po nasazení antiepiletické terapie se záchvat již neopakoval. U jedné pacientky, tj. v 5 %, došlo k recidivě meningiomu 7 let po radikální resekci. Původně se jednalo o meningoteliální meningiom grade I. Pacientka následně podstoupila ozáření Leksellovým gama nožem. V našem souboru jsme zaznamenali mortalitu 5 % (n = 1), důvodem bylo krvácení do resekční dutiny. I přes urgentně provedenou dekompresní kraniektomii došlo k deterioraci klinického stavu a úmrtí pacientky na podkladě globálního edému mozku. Průměrná doba sledování pacientů v naší studii je 3 roky a 5 měsíců. K úpravě původní symptomatiky došlo v 84 % (n = 16) případů.
Diskuze
Intraventrikulární meningiomy patří k vzácným onemocněním a tvoří pouze 1,5 % meningiomů [2–5]. Do roku 2006 bylo v literatuře celkově dokumentováno přibližně 550 případů tohoto onemocnění [6]. Vůbec první meningiom lokalizovaný v mozkové komoře popsal dle pitvy roku 1854 A. Shaw [14]. První totální resekci provedli v roce 1916 H. Cushing et al [15]. Souhrn případů publikovaných v literatuře do roku 1965 provedl Delandsheer publikací obsahující 132 pacientů [16] a následně v roce 1986 Criscuolo et al s přehledem 400 případů meningiomů komor [17]. Na jeho práci navázali Nakamura et al a v roce 2003 popsali 132 nově publikovaných intraventrikulárních meningiomů od roku 1986 [9].
Nejčastějším místem jejich výskytu jsou komory postranní (78 % intraventrikulárních meningiomů), následuje lokalizace ve III. mozkové komoře (15 %) a nejvzácněji je postižena IV. komora (7 %) [9]. Nádory vychází z buněk mezenchymálního stromatu choroidálních plexů [18]. Ve III. komoře vychází z tela velum interpositum, ve IV. komoře z plexus choroideus nebo z tela choroidea inferior [19].
V recentní době bylo publikováno několik větších studií zabývajících se intraventrikulárními meningiomy. Nejrozsáhlejší shrnuje tab. 3.
Tab. 3. Největší publikované série meningiomů komor. 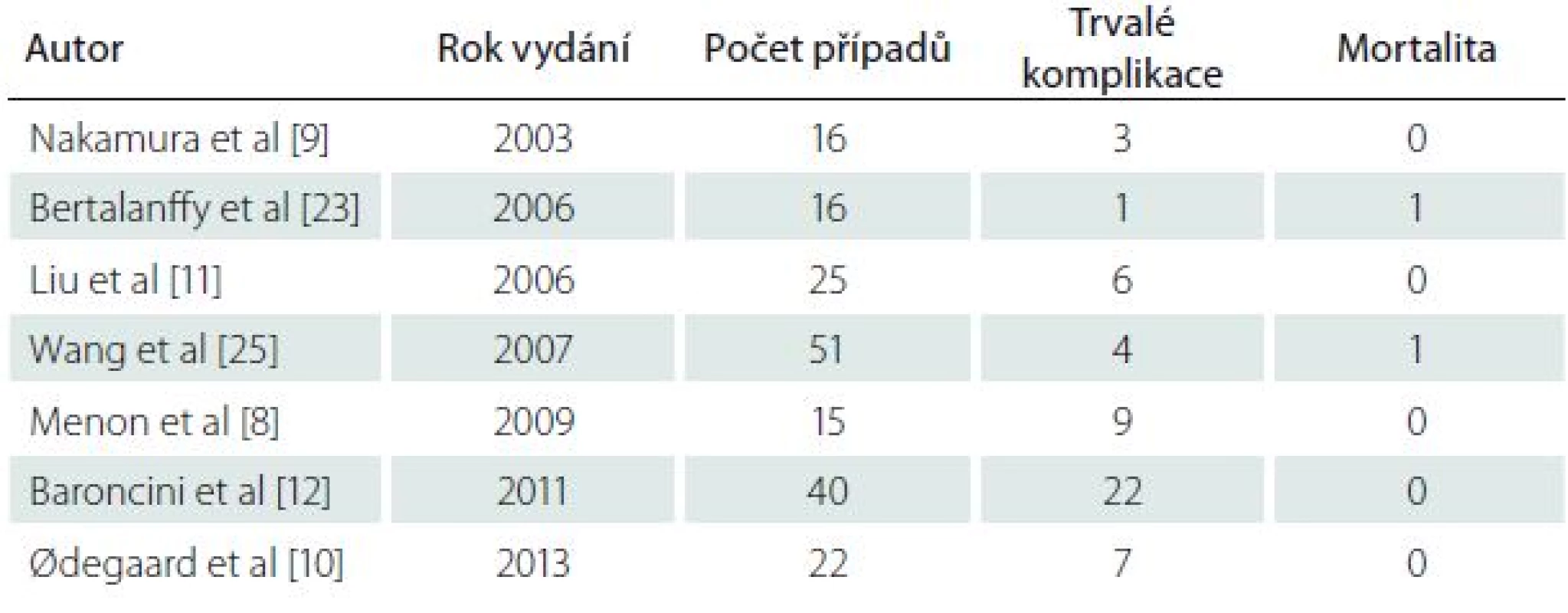
Incidence meningiomů komor udávaná v literatuře se pohybuje v rozmezí 0,5–2 % všech meningiomů [18,20]. Naše studie prezentuje případy 19 pacientů s daným onemocněním, což tvoří 1,65 % z celkem 1 152 meningiomů operovaných na našem pracovišti v daném období.
Nejčastější místo jejich výskytu jsou postranní komory. V naší studii se meningiomy vyskytovaly z 89 % v komorách postranních, v 5 % v III. komoře a v 5 % ve IV. komoře. Podobné výsledky udávají např. Nakamura et al s 91 % v komorách postranních, 5 % v III. komoře a 5 % ve IV. komoře [9]. Výskyt ve III. a IV. komoře je vzácný, mnohé studie se zabývají pouze meningiomy komor postranních [8,12,18]. Častější je výskyt v oblasti trigona, v naší studii u 59 % pacientů, ostatní meningiomy se nacházely v oblasti okcipitálního rohu. Třetí komora je vzácným místem výskytu intraventrikulárních meningiomů. Meningiomům III. komory se věnuje např. retrospektivní studie 13 případů autorů Li et al [21]. Nejméně častým místem výskytu je IV. komora, do roku 2012 bylo dokumentováno pouze 28 meningiomů v této lokalizaci [22].
Dle literatury se meningiomy komor vyskytují s vyšší frekvencí u žen, zastoupení žen je udáváno v širokém rozmezí 41–82 % [17]. Kohorta naší studie je tvořena ženami ze 74 %, podobné výsledky udávají i ostatní studie (56 – 69 %) [11,12,23].
Průměrný věk našich pacientů je 49 let. V recentních studiích se věkové rozmezí pacientů pohybuje v intervalu 39–57 let [8,10 – 12,23].
Klinický syndrom prezentace meningiomů trigona postranních komor popsali již v roce 1938 Cushing a Eisenhardtová. Mezi symptomy patří: 1. symptomatika zvýšeného intrakraniálního tlaku, 2. kontralaterální homonymní hemianopsie, 3. kotralaterální senzorimotorický deficit, 4. cerebellární symptomatika a 5. dysfázie [15]. Roku 1961 Gassel a Davis ve své publikaci zdůraznili, že meningiomy trigona jsou obvykle dlouho asymptomatické a též patří k velikostně největším diagnostikovaným meningiomům [24]. Závažnost klinických symptomů koreluje s velikostí nádoru [7]. Nejčastějším symptomem v naší sérii byla cefalea u 53 % pacientů. Jedná se o symptom velmi nespecifický, který nemusí být ve všech případech způsoben samotným nádorem. Společně s dalšími příznaky hydrocefalu, nauzeou a zvracením, se vyskytl pouze u 16 % pacientů. Hydrocefalus byl diagnostikován u 11 % pacientů. Ze skupiny symptomů popisovaných Cushingem se vyskytla kontralaterální paréza v 11 % případů, kontralaterální homonymní hemianopsie v 11 % případů a dysfázie v 5 % případů. Nejčastějšími symptomy pacientů zařazených do recentních studií jsou bolest hlavy, vertigo, nauzea a zvracení [10,23,25]. Kontralaterální homonymní hemianopsie se vyskutuje s frevencí 20 % [11], 36 % [23] a 40 % [8].
Základní, vysoce senzitivní metodou, k diagnostice meningiomů je MR. Meningiomy jsou izointenzní až hypointenzní na T1WI a izointenzní až hyperintenzní na T2WI, silně enhancující po podání kontrastu. Nejčastěji jsou globulární, dobře ohraničené, bez klasického „dural attachement“ [6]. Na CT jsou tyto nádory hyperdenzní, enhancující po podání kontrastní látky, mohou obsahovat kalcifikovaná ložiska [20,26,27]. Meningiomy v naší studii vykazují typický vzhled, jejich velikost se pohybuje v rozmezí 2–6 cm.
U všech pacientů bylo provedeno histologické vyšetření z odebraných bioptických vzorků, v 84 % se jednalo o nádory grade I, nejčastěji variantu meningoteliální. Pouze 16 % nádorů bylo grade II. V naší sérii došlo k jedné recidivě, jež následovala po kompletní resekci u tumoru grade I. Ani jeden z našich tří atypických meningiomů grade II nerecidivoval. Jak ale vyplývá z mnoha studií, vyšší grading je závažný prognostický faktor z hlediska recidivy i celkových výsledků léčby [28]. Podobné rozložení s převahou meningiomů grade I je i v dalších studiích, 93 % grade I a 7 % grade II [8] nebo 95 % grade I, 2,5 % grade II a 2,5 % grade III [12].
Operační přístup k meningiomům komor musí umožnit dostatečné odhalení nádoru i jeho vaskularizace, při současném nejmenším poškození funkční tkáně.
Nádor vycházející z tela choroidea anterior je vhodné odstranit cestou středního frontálního gyru. Meningiomy trigona s propagací laterálně je dle literatury možno operovat skrze gyrus temporalis medius, přístup umožní snadnou kontrolu zdrojů z a. choroidea anterior. Pro menší nádory zásobené cestou a. choroidea posterior je vhodný transkalózní přístup [6]. Pro meningiomy trigona a zejména větší tumory je nejvhodnější parietookcipitální přístup, nevýhodou je nižší kontrola zdrojů z a. choroidea anterior, umožňuje však vyšší kontrolu zdrojových cév z a. choroidea posterior [29].
Vůbec nejčastěji používaný operační přístup k meningiomům trigona je přístup parietookcipitální, užívaný v 73–100 % případů recentně publikovaných sérií [8,10,11,25]. Parietookcipitální přístup cestou horní části sulcus parietalis posterior je bezpečný přístup u levostranných tumorů z hlediska řečových a motorických funkcí. Mezi jeho nevýhody patří vyšší hloubka, opožděná kontrola vaskularizace nádoru, riziko epileptických záchvatů a možné poškození radiatio optica [8]. Dle anatomických studií běží radiatio optica inferolaterálně od komor, tudíž parietookcipitální přístup sám o sobě nezpůsobí vizuální deficit [30]. Dle Winklera intraventrikulární meningiomy dosahují často větších rozměrů a poškození radiatio optica (tractus geniculocalcarinus) je způsobeno během disekce adhezí mezi tumorem a bílou hmotou [31]. Nový zrakový deficit typu úplné nebo částečné kontralaterální homonymní hemianopsie se objevil časně po operaci u dvou našich pacientek, u 11 % operovaných. U jedné však došlo následně k úplné úpravě, trvalá kontralaterální homonymní hemianopsie se vyskytla pouze v 5 % případů. V tomto případě se ovšem jednalo o atypický meningiom trigona levé komory značných rozměrů (50 × 60 × 50 mm) adherující k okolní tkáni. K zobrazení radiatio optica a naplánovaní optimální trajektorie je nyní možné využít i MR traktografii (Diffusion Tension Images; DTI).
Nádor III. komory byl operován z pravostranné frontolaterální kraniotomie a nádor komory IV. cestou středního subokcipitálního přístupu.
Prognóza pacientů operovaných pro intraventrikulární meningiom se výrazně změnila za několik posledních desetiletí. Studie publikované dříve udávaly vysokou mortalitu, okolo 25 %, Fornari et al roku 1981 [32]. Mortalita v recentních studiích se pohybuje v rozmezí 0–6 % [8,10,23,25]. Vzhledem k tomu, že se jedná vždy o poměrně malé soubory pacientů, mortalita se v rámci studií výrazně neliší. Základní indikací k operaci našich pacientů byly progredující klinické obtíže. U všech pacientů byla provedena totální resekce nádoru. Vysokého procenta radikálních resekcí, 88–94 %, bylo dosaženo i v dalších recentních studiích [8,23,25]. U 84 % pacientů došlo k úpravě původní symptomatiky. Pouze v 5 % nastala progrese deficitu zorného pole a v 5 % trvá lehká kondukční fatická porucha.
K nejčastějším komplikacím resekcí meningiomů komor patří deficit zorného pole, epileptický záchvat, senzorimotorický deficit a fatická porucha. Nově vzniklou poruchu perimetru po operaci udávají jednotlivé studie s frekvencí 1,9 – 23 % [8,10,11,23,25]. V naší studii se nově vzniklý přetrvávající deficit zorného pole vyskytl též pouze v 5 %, což odpovídá vysoké bezpečnosti nejčastěji použitého parietookcipitálního přístupu z hlediska poškození radiatio optica. Epileptický záchvat prodělalo 11 % našich pacientů, což odpovídá výsledkům recentních studií 13 % [8] nebo 12,5 % [23]. V prvním případě pacientka prodělala epileptický záchvat 2 roky po nekomplikované resekci meningiomu okcipitálního rohu postranní komory (antiepileptika peroperačně nepodána, pooperační průběh i CT příznivé). S odstupem 4 let po operaci meningiomu trigona se vyskytl epileptický paroxyzmus u druhého z našich pacientů (atypický meningiom s výrazným edémem, antiepileptika peroperačně podána, pooperační CT s příznivým nálezem). Vyšší riziko epileptických záchvatů je v literatuře popisováno především v korelaci s edémem, lokalizací mimo bazi lební, retrakcí během operace, chirurgickými komplikacemi a epilepsií v předoperačním období. U obou našich pacientů je možným rizikovým faktorem samotný parietookcipitální přístup. Není však zcela jasná souvislost epileptických paroxyzmů s operací vzhledem k jejich dlouhému časovému odstupu. Na našem pracovišti pokračujeme v podávání antiepileptik, pokud je má pacient nasazeny ošetřujícím neurologem. Profylaktické plošné podání antiepileptik během operace ani v časném pooperačním období není zvykem. Profylaxi podáváme v jednotlivých případech a především, pokud je přítomen výrazný peritumorózní edém. Dané standardy jsou podloženy i recentními studiemi, z nichž vyplývá, že profylaktické užívání antiepileptické terapie nesnižuje riziko rozvoje sekundární epilepsie, a navíc je spojeno s nezanedbatelnou morbiditou [33,34].
V naší kohortě nebyl výkon komplikován novým senzorimotorickým deficitem, v jiných studiích však tato komplikace patří mezi běžné, 20 % [8] a 4 % [11]. Nově vzniklá lehká kondukční fatická porucha komplikovala operaci u 5 % pacientů naší série, 7 % [8] a pouze 2 % [25]. Frekvence recidiv meningiomů komor se v rámci jednotlivých studií výrazně neliší a pohybuje se v rozmezí 4,5–8 % [10–12]. Hlavními rizikovými faktory z hlediska recidivy jsou subtotální resekce a vyšší grading. K recidivě meningiomu trigona v naší sérii došlo 7 let po první operaci, na kontrolních MR byla zaznamenána postupná progrese velikosti nádoru. Vzhledem k vysokému věku pacientky (79 let), polymorbiditě i značné rizikovosti případného chirurgického výkonu nebyla další resekce doporučena. Legitimními terapeutickými možnostmi vzhledem k velikosti nádoru (24 × 15 × 14 mm) byly observace a stereotaktická radiochirurgie. Pacientka si zvolila ozáření recidivy Leksellovým gama nožem.
Meningiomy III. komory jsou vzácné, do roku 2003 jich bylo popsáno pouze 83 [9]. Diferenciální diagnostika zahrnuje především choroid plexus papilom, kraniofaryngeom a pineocytom. V roce 2015 publikovali významnou studii 13 případů Li et at [21], medián KPS (Karnofsky Performance Status Scale) 6 měsíců po operaci činil 90, mortalita série byla 8 %. Chirurgická resekce je obtížná z důvodu hluboké lokalizace a blízkosti neurovaskulárních struktur. I přesto zůstává optimální metodou léčby vzhledem k prognóze pacientů [21].
Meningiomy IV. komory jsou ojedinělé, v literatuře nacházíme pouze 28 dokumentovaných případů. Nejčastější jsou klinické příznaky nitrolební hypertenze, méně časté jsou fokální neurologické deficity – diplopie, postižení dlouhých traktů nebo cerebellární symptomatika. Ve většině případů bylo dosaženo radikální resekce [22].
Závěr
Intraventrikulární meningiomy jsou vzácné onemocnění. V české literatuře jim doposud nebyla věnována dostatečná pozornost. Výsledky i rozsah naší studie je srovnatelný s recentně publikovanými světovými sériemi. Ve všech případech bylo dosaženo totální resekce a u 84 % pacientů došlo k úpravě původní symptomatiky. Rovněž procento trvalých komplikací je v naší studii nízké. Z hlediska rizikových faktorů pro celkový výsledek léčby pacienta je nejvýznamnější velikost nádoru, jeho lokalizace a vztah k cévním strukturám. Horší výsledky operací jsou u starších a polymorbidních pacientů. Rizikový faktor z hlediska deficitu zorného pole je postižení zrakových funkcí již před operací.
Zlatým standardem v léčbě symptomatických intraventrikulárních meningiomů zůstává mikrochirurgická resekce. Observaci jako terapeutickou metodu je možno zvolit u starších asymptomatických pacientů, kde meningiomy nejeví na zobrazovacích metodách rysy agresivního chování. V případě recidivy je možná stereotaktická radiochirurgie či nová resekce.
Podpořeno MO1012.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Michaela Dedeciusová
Neurochirurgická a neuroonkologická klinika 1. LF UK a VFN v Praze
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: michaela.dedeciusova@seznam.cz
Přijato k recenzi: 2. 6. 2017
Přijato do tisku: 3. 8. 2017
Zdroje
1. Wara WM, Sheline GE, Newman H, et al. Radiation therapy of meningiomas. AJR 1975;123(3):453 – 8.
2. Imielinski BL, Kloc W. Meningiomas of the lateral ventricles of the brain. Zentralbl Neurochir 1997;58(4):177 – 82.
3. Kurland LT, Shchoenberg BS, Annegers JF, et al. The incidence of primary intracranial neoplasms in Rochester, Minnesota, 1935 – 1977. Ann NY Acad Sci 1982;381 : 6 – 16.
4. Staneczek W, Jaenish W. Epidemiologic data on meningiomas in East Germany 1961 – 1986, incidence, localisation, age and sex distribution. Clin Neuropathol 1992;11(3):135 – 41.
5. Surawicz TS, McCarthy BJ, Kupelian V. Descriptive epidemiology of primary brain and CNS tumors: results from the Central Brain Tumor Registry of the United States, 1990 – 1994. Neuro Oncol 1999;1(1):14 – 25.
6. Lee JH. Meningiomas: Diagnosis, Treatment, and Outcome. 1st ed. United Kingdom, London: Springer 2008.
7. Descuns P, Garre H. Meningiomes des ventricules lateraux: a propos de quatre observations. Neurochirurgie 1955;1(1):219 – 21.
8. Menon G, Nair S, Sudhir J, et al. Meningiomas of the lateral ventricle – a report of 15 cases. Br J Neurosurg 2009;23(3):297 – 303. doi: 10.1080/ 02688690902721862.
9. Nakamura M, Roser F, Bundschuh O, et al. Intraventricular meningiomas: a review of 16 cases with reference to the literature. Surg Neurol 2003;59 : 491 – 503.
10. Ødegaard KM, Helseth E, Meling TR. Intraventricular meningiomas: a consecutive series of 22 patients and literature review. Neurosurg Rev 2013;36(1):57 – 64.doi: 10.1007/ s10143-012-0410-5.
11. Liu M, Wei Y, Liu Y, et al. Intraventricular meninigiomas: a report of 25 cases. Neurosurg Rev 2006;29(1):36 – 40.
12. Baroncini M, Peltier J, Le Gars D, et al. Les méningeomes du ventricle latéral – analyse d’une série de 40 cas. Neurochirurgie 2011;57(4 – 6):220 – 4. doi: 10.1016/ j.neuchi.2011.09.021.10.1016/ j.neuchi.2011.09.021.
13. Kilíšek L. Meningeom IV. komory. Rozhledy v chirurgii 1975;54(11):737 – 9.
14. Shaw A. Fibrous tumour in the lateral ventricle of the brain. Boney deposits in the arachnoid membrane of the right hemisphere. Trans Path Soc London 1853;5 : 18 – 21.
15. Cushing H, Eisenhardt L. Meningiomas: Their Classification, Regional Behavior, Life History and Surgical End Results. 1st ed. Springfield, Illinois 1938.
16. Delandsheer JM. Meningiomas of the lateral ventricle. Neurochirurgie 1965;11 : 3 – 83.
17. Criscuolo GR, Symon L. Intraventricular meningioma. A rewiev of 10 cases of the National Hospital, Queen Square with reference to the literature. Acta Neurochir 1986;83 : 83 – 91.
18. Guidetti B, Delfini R. Lateral and fourth ventricle meningiomas. In: Al Mefty O, eds. Meningiomas. 1st ed. New York: Raven Press 1991 : 569 – 87.
19. Bhatoe HS, Singh P, Dutta V. Intraventricular meningiomas: a clinicopathological study and review. Neurosurg Focus 2006;20(3):E9.
20. Lang I, Jackson A, Strang FA. Intraventricular hemorrhage caused by intraventricular meningioma: CT appearance. AJNR Am J Neuroradiol 1995;16 : 1378 – 81.
21. Li P, Diao X, Bi Z, et al. Third ventricular meningiomas. J Clin Neurosci 2015;22(11):1776 – 84. doi: 10.1016/ j.jocn.2015.05.025.
22. Takeuchi S, Sugawara T, Masaoka H, et al. Fourth ventricular meningioma: a case report and literature review. Acta Neurol Belg 2012;112(1):97 – 100. doi: 10.1007/ s13760-012-0040-2.
23. Bertalanffy A, Roessler K, Koperek O, et al. Intraventricular meningiomas: a report of 16 cases. Neurosurg Rev 2006;29(1):30 – 5.
24. Gassel M, Davies H. Meningiomes in the lateral ventricles. Brain 1961;84 : 605 – 27.
25. Wang X, Cai B, You C, et al. Microsurgical management of lateral ventricular meningiomas: a report of 51 cases. Minim Invasive Neurosurg 2007;50(6):346 – 9.doi: 10.1055/ s-2007-993205.
26. Kendall B, Reider-Grosswasser I, Valentine A. Diag-nose soft masses presenting whithin the ventricles on CT. Neuroradiology 1983;25 : 11 – 22.
27. Kloc W, Imielinsky BL, Wasilewski W, et al. Meningiomas of the lateral ventricle of the brain in children. Childs Nerv Syst 1998;1 : 350 – 3.
28. Mantle RE, Lach B, Delgado MR, et al. Predicting the probability of meningioma reccurence based on the quantity of peritumoral brain edema on CT scanning. J Neurosurg 1999;91 : 375 – 83.
29. Kobayshi S, Okazaki H, Mac Carty C. Intraventricular meningiomas. Mayo Clin Proc 1971;46(11):735 – 41.
30. Ebeling U, Reulen HJ. Neurosurgical topografy of the optic radiation in the temporal lobe. Acta Neurochir 1988;92(1 – 4):29 – 36.
31. Winkler PA, Buhl R, Tonn JC. Intraventricular meningiomas. In: Lee JH, eds. Meningiomas: diagnosis, treatment and outcome. 1st edition. London: Springer 2009 : 491 – 514.
32. Fornari M, Savoiardo M, Morello G, et al. Meningiomas of the lateral ventricles, Neuroradiological and surgical considerations in 18 cases. J Neurosurg 1981;54(1):64 – 74.
33. Eenglot J, Magill ST, Han SJ et al. Seizures in supratentorial meningioma: a systematic review and meta-analysis. J Neurosurg 2016;124(6):1552 – 61. doi: 10.3171/ 2015.4.JNS142742.
34. Komotar RJ, RaperDM, Starke RM et al. Prophylactic antiepileptic drug therapy in patients undergoing supratentorial meningioma resection: a systematic analysis of efficacy. J Neurosurg 2011;115(3):483 – 90. doi: 10.3171/ 2011.4.JNS101585.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Dopis redakci
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2017 Číslo 5- Gaucherova choroba – vzácné léčitelné onemocnění vyžadující vysokou suspekci pro včasný záchyt
- Lyzosomová střádavá onemocnění: Čím jsou způsobená a kdy na ně pomyslet?
- VIDEO: Čas je mozek – měníme život lidí s epilepsií
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
-
Všechny články tohoto čísla
- Terapia pokročilých štádií Parkinsonovej choroby invazívnymi postupmi
- Je nutné diferenciálně diagnosticky odlišovat fenomenologii abnormálních pohybů
- Není nutné diferenciálně diagnosticky odlišovat fenomenologii abnormálních pohybů
- Je nutné diferenciálne diagnosticky odlišovať fenomenológiu abnormálnych pohybov?
- Neurorehabilitace chůze po cévní mozkové příhodě
- Esenciální tremor – vzniká nový nozologický koncept?
- Leberova hereditární neuropatie optiku
- Funkce lícního nervu po mikrochirurgické léčbě vestibulárního schwannomu
- Teplotní management u pacientů podstupujících plánovaný spondylochirurgický výkon v pronační poloze – prospektivní randomizovaná studie
-
Comment of Article
Perioperative Thermal Management – součást kvalitní perioperační péče - Prevalence kouření u středoevropských pacientů s narkolepsií s kataplexií, narkolepsií bez kataplexie a idiopatickou hypersomnií
- Zhodnocení dlouhodobého prospívání pacientů po operaci intramedulárního kavernomu
- Statiny indukovaná nekrotizující autoimunitní myopatie
- Elektrostimulace suprahyoidních svalů u pacientů po cévní mozkové příhodě s dysfagií
- Aminoguanidin podávaný subchronicky intrahipokampálně zlepšuje u diabetických potkanů plnění úkolů pasivního vyhýbání a expresi genů z rodiny Bcl-2
- Intraventrikulární meningiomy – retrospektivní studie 19 případů
- Varianta p.Val66Met v genu pro mozkový neurotrofní faktor (BDNF) v české populaci
- Kazuistika meningitidy dospělých způsobená bakterií Escherichia coli
- Dva případy atypického teratoidního rhabdoidního tumoru CNS a přehled literatury
-
Analýza dat v neurologii
LXV. Přínosy a rizika klinických studií s jedním zařazeným pacientem („N of 1 trials“) - Odešla doc. MU Dr. Jaroslava Nebudová, CSc. (1927– 2017)
- Prof. Franz Gerstenbrand – in memoriam
- Osobní vzpomínky na prof. Franze Gerstenbranda
- Dopis redakci
- XII. konference neurogenní poruchy komunikace u dospělých
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Esenciální tremor – vzniká nový nozologický koncept?
- Leberova hereditární neuropatie optiku
- Statiny indukovaná nekrotizující autoimunitní myopatie
- Terapia pokročilých štádií Parkinsonovej choroby invazívnymi postupmi
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání






