-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Klinická rekognícia spinálneho lipómu a chirurgické riešenie vlastného súboru
Clinical Recognition of Spinal Lipoma and Surgical Treatment in Our Patient Cohort
Aim:
To introduce the topic of spinal lipoma. To evaluate neurological and urodynamic status before and after surgery in a cohort of patients. To evaluate benefits of prophylactic performance or patient observation.Methods:
Authors present a retrospective study pf a set of 25 patients with spinal lipoma in the lumbosacral region. The patients were examined at the Department of Paediatric Surgery at DFNsP Bratislava within three years. The data from the cohort were statistically processed and neurological and urodynamic states evaluated.Outcomes:
Our set consisted of 25 patients, 14 girls and 11 boys. 22 patients had surgery. Twenty one children had one surgery, and one girl had three surgeries due to worsening of neurological function. Neurological status of two patients worsened and improved in four patients. Neurological deficit completely ceased in six patients, another six patients had no changes, and four patients remained asymptomatic. Urological status was asymptomatic in eleven patients, it improved in six and remained unchanged in five patients. Urological status did not worsen in any patient.Conclusion:
Due to diverse treatment modalities available, spinal lipomas are a controversial group of congenital diseases of the spine and spinal cord. Despite a surgical intervention, the status of some patients deteriorates. Our set of patients is too small to conclude. Nevertheless, it seems that prophylactic intervention can be suggested to younger children.Key words:
spina bifida – spinal lipoma – filum terminale – spinal cone tethered cord
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři: J. Chochol 1; M. Smrek 1; P. Bartoň 2; P. Sýkora 3; M. Kabát 1; J. Chochol 4; D. Dúbravová 1; E. Štefánková 1; L. Zábojníková 1; J. Trnka 1; F. Horn 1
Působiště autorů: Klinika detskej chirurgie LF UK a DFNsP Bratislava 1; Klinika detskej urológie LF UK a DFNsP Bratislava 2; Klinika detskej neurológie LF UK a DFNsP Bratislava 3; Neurochirurgická klinika LF UK a UN Bratislava 4
Vyšlo v časopise: Cesk Slov Neurol N 2016; 79/112(2): 207-212
Kategorie: Krátké sdělení
Souhrn
Cieľ:
Priblížiť problematiku spinálneho lipómu. V súbore pacientov vyhodnotiť neurologický a urodynamický stav pred operáciou a po nej. Zhodnotiť výhody profylaktického výkonu, prípadne observácie pacienta.Súbor a metodika:
Autori prezentujú v retrospektívnej štúdii súbor 25 pacientov so spinálnym lipómom v lumbosakrálnej oblasti. Pacienti boli vyšetrení na Klinike detskej chirurgie LF UK a DFNsP Bratislava za trojročné obdobie. Tento súbor bol štatisticky spracovaný, vyhodnotený po neurologickej a urodynamickej stránke a určený stav pred operácii a po nej.Výsledky:
Náš súbor obsahuje 25 pacientov, z toho 14 dievčat a 11 chlapcov. Operovaných bolo 22 pacientov, 21 detí jedenkrát a jedna pacientka bola kvôli zhoršovaniu neurofunkcie operovaná trikrát. U dvoch pacientov sa pooperačne neurologicky stav zhoršil, u štyroch zlepšil, u šiestich úplne vymizol neurologický deficit, u šiestich zostal nález stacionárny a u štyroch asymptomatický. Po urologickej stránke bolo 11 pacientov asymptomatických, u šiestich pacientov sa nález zlepšil, u piatich zostal stacionárny a nezhoršil sa ani v jednom prípade.Záver:
Spinálne lipómy sú kontroverznou skupinou vrodených ochorení chrbtice a miechy, vďaka rôznorodým možnostiam ich riešenia. U časti pacientov dochádza napriek chirurgickej intervencii k zhoršovaniu stavu. Uvedený súbor pacientov je malý na to, aby nás oprávňoval k jednoznačným záverom. Napriek tomu si myslíme, že u mladších detí je profylaktický výkon prínosom.Kľúčové slová:
spina bifida – spinálny lipóm – filum terminale – syndróm pripútanej miechyÚvod
Spinálne lipómy (SL) predstavujú kontroverznú skupinu vrodených anomálií centrálného nervového systéma (CNS). Existuje viacero názorov na ich klasifikáciu, viacero prístupov k indikácii chirurgickej intervencie a viacero chirurgických postupov pri operácii. Naším príspevkom chceme prezentovať náš pohľad a pridať skúsenosť pri hľadaní optimálneho spôsobu liečby detí s týmto ochorením.
Delenie defektov neurálnej trubice
Defekty neurálnej trubice sú ochorenia, ktoré sa v našej populácii vyskytujú podľa slovenskej zdravotníckej ročenky 2011 s pravdepodobnosťou 1,8/ 10 000 živonarodených detí, u chlapcov 1,9 a u dievčat 1,7 [1,2].
Vhodné delenie týchto defektov je na otvorené a zatvorené. Otvorené, kde je nervové tkanivo viditeľné, nemá kožný kryt a vždy je prítomné neurologické poškodenie. U zatvorených nervové tkanivo nie je viditeľné (tab. 1). Defekt je krytý kožou a neurologické poškodenie môže, ale nemusí byť prítomné.
Tab. 1. Rozdelenie defektov miešneho kanála. 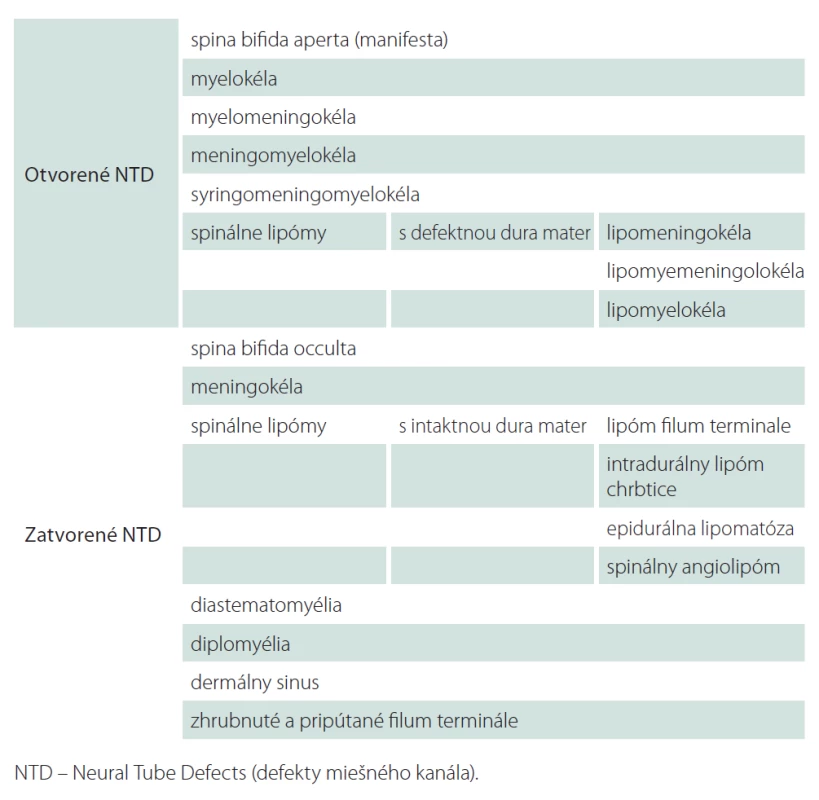
Definícia SL a jeho jednotlivé typy
SL je zadefinovaný ako nahromadenie tukového tkaniva v spinálnom kanáli. Môžeme ho rozdeliť do piatich klinických jednotiek:
Intradurálny lipóm chrbtice: tukové tkanivo je uložené v celom rozsahu intradurálne. Nemá žiadnu podkožnú zložku. Je obyčajne bez klinických príznakov, k neurologickému deficitu prichádza až vtedy, keď lipóm svojou veľkosťou spôsobí útlak miechy. Tento typ sa najčastejšie nachádza na dorzálnej strane miechy. U detí je často v cervikálnej oblasti, ale našiel sa však vo všetkých oblastiach chrbtice [3,4].
Lipomyelomeningokéla, lipomeningokéla a lipomyelokéla alebo lipóm z medulárneho kónusu. Najčastejšie sa vyskytuje tuková hmota pozdĺž alebo vo vnútri miechy. Je formou defektu neurálnej trubice, v ktorej jeden pól lipómu komunikuje s nervovými štruktúrami a druhý vystupuje cez defekt v obaloch do podkožia [5,6].
Lipóm filum terminale: je nahromadenie tuku vo filum terminale. Lézia predstavuje menej závažnú formu OSD (Occult Spinal Dysraphism). Tukové tkanivo vo filum môže svojím objemom tlačiť na miechové korene [5,6].
Epidurálna lipomatóza: je epidurálne nadmerné nahromadenie tukového tkaniva. Klinicky sa vyskytuje najčastejšie u pacientov liečených exogénnymi steroidmi alebo v prípade ťažkej obezity. Nadbytočný tuk komprimuje nervové štruktúry a môže spôsobiť kompresívnu myelopatiu alebo syndróm cauda equina. Lipomatóza sa lieči diétou za účelom zníženia hmotnosti u pacienta, prípadne znížením dávky alebo vysadením steroidov. Len veľmi zriedkavo sa prejaví akútnou myelopatiou, alebo syndrómom cauda equina, ktoré je nutné riešiť extirpáciou tukového tkaniva [5,6].
Spinálny angiolipóm: je nezhubný tukový hamartóm. Bežne sa vyskytuje v koži, svaloch, kostiach a v ústnej dutine. Sú ojedinelé správy o ich výskyte v chrbtici alebo rozšírení do mozgu [5,6].
Kožné a morfologické zmeny pri SL
Ku kožným prejavom patrí fokálny hirzutizmus, kapilárny hemangióm, dermálny sínus, podkožný lipóm a atretická meningokéla [7]. Každý z týchto kožných prejavov by mal vzbudiť podozrenie na toto ochorenie (obr. 1 – 4).
Obr. 1–4. Kožné prejavy spinálneho lipómu. Fig. 1–4. Skin manifestations of spinal lipomas. 
Morfologické zmeny na končatinách sú prítomné už v detskom veku a majú často progresívny charakter. Asymetrické deformity dolných končatín sú typický cavovarus a cavovalgus. Vznikajú asymetrické inervácie nôh, objavuje sa rôzna dĺžka končatín a rozdiely v svalovej hmote. Asymetrické deformity nôh sú typické pre lipómy medulárneho kónusu. Pri symetrických deformitách končatín hrozí riziko opomenutia diagnózy [8].
Senzorické a motorické zmeny pri SL
Väčšina detí so symetrickým SL sú bez neurologického deficitu. V priebehu rastu sa však môže neurologické poškodenie objaviť, preto je veľmi dôležitá skorá diagnostika a liečba. Autori v mnohých veľkých štúdiách poukázali na neurologické poškodenie u pacientov s neliečeným SL. Častým nálezom u týchto pacientov sú zhoršujúce sa asymetrické slabosti s nepravidelnými stratami citlivosti v dolných končatinách [9].
Bolesť chrbta alebo citlivosť v postihnutej oblasti sú u detí veľmi neobvyklé, pozorujeme ich u dospievajúcich a dospelých, kedy sú často jediným príznakom ochorenia.
Typické sú koreňové bolesti dolných končatín. Bolesti sú často spojené s fyzickou námahou alebo zranením. Vyskytnúť sa môžu tiež bolesti pri dotyku alebo spontánne bolesti [1,10].
Neurogénny močový mechúr a poruchy vyprázdňovania stolice
U pacientov so SL dochádza často k poruche funkcie močového mechúra. Použitím urodynamickej štúdie Foster et al [11] zistili abnormálnu funkciu močového mechúra u 15 z 19 pacientov starších ako 18 mesiacov a naopak porucha funkcie močového mechúra bola dokázaná iba u piatich z 12 pacientov mladších ako 18 mesiacov. V sérii 35 detí s lipomyelomeningokélou zo štúdie Atala et al [12] bola u všetkých šiestich starších detí dokázaná dysfunkcia močového mechúra. Tieto štúdie vedú k záveru, že nezoperované staršie deti a dospelí s rázštepom majú väčšiu pravdepodobnosť, aby dospeli k nezvratným urologickým nálezom ako mladšie deti, ktoré majú možnosť operácie v skoršom veku.
Vo veku 3 – 4 rokov sa ochorenie často prejavuje neurogénnym močovým mechúrom. To sa môže klinicky prezentovať ako opakované infekcie močových ciest, prerušované alebo oneskorené močenie a inkontinencia. Na rozdiel od porúch vyprázdňovania stolice, ktorá je zriedkavá. Prejavuje sa v začiatkoch ako špinenie, neskôr môžu prejsť do trvalej inkontinencie.
Neurodiagnostické a zobrazovacie metódy pri SL
Pri podozrení na SL je indikované vyšetrenie magnetickou rezonanciou (MR), ktoré ako jediné dokáže jednoznačne ukázať zmeny v spinálnom kanále a v priľahlej oblasti. Lipomatózne tkanivá ukazujú vysoký signál na T1 vážených MR snímkach a slabý signál na T2 vážených MR snímkach (obr. 5, 6). Nie je nutné podávať kontrastné látky. Presné vymedzenie vzťahu normálnych a patologických štruktúr, v kombinácii so schopnosťou získať snímky v troch rozmeroch, umožňuje chirurgovi plánovať ten najideálnejší operačný prístup [13].
Obr. 5, 6. Zobrazenie spinálneho lipómu na MR v T1 a T2 vážení. Fig. 5, 6. Spinal lipomas on a T1 and T2-weighted MRI. 
K upresneniu sprievodných zmien na skelete (defekt oblúka stavcov, kostné zmeny pri diastematomyelii) je výhodné vyšetriť pacienta na CT. U novorodencov a menších detí je k vylúčeniu zmien na nervovom tkanive možné použiť ultrasonografické vyšetrenie, ktoré však musí robiť skúsený rádiodiagnostik.
Urodynamické vyšetrenie a vyšetrenie elektromyelografom (EMG) sú neoddeliteľnou súčasťou diagnostiky u pacientov so SL.
Súbor a metodika
Autori prezentujú v retrospektívnej štúdii súbor 25 pacientov so SL v lumbosakrálnej oblasti. Pacienti boli vyšetrení na Klinike detskej chirurgie LF UK a DFNsP Bratislava za obdobie od 1. 8. 2010 do 29. 7. 2013. Všetci pacienti mali typickú kutánnu známku zatvoreného defektu neurálnej rúry – tumor, vlasy, fistulu, pre ktorú boli odoslaní na konzultáciu. Tento súbor sme štatisticky spracovali, vyhodnotili po neurologickej a urodynamickej stránke a určili stav pacientov pred operáciou a po nej. Zvolili sme na hodnotenie nasledujúcu škálu: zhoršenie ( – ), nezmenený = stacionárny stav (stac.), zlepšenie (+) úplne vymiznutie poškodenia (++), pred - aj pooperačne asymptomatický (stac./ ++).
Výsledky
Náš súbor obsahuje 25 pacientov, z toho 14 dievčat a 11 chlapcov. Traja boli neoperovaní, z toho dve dievčatá a jeden chlapec. Neoperovaní boli z dôvodu, že rodičia operáciu odmietli. Pacientky 2 a 13 sú neurologicky asymptomatické, 13 má urodeficit, ale stacionárny a 9 má neurodeficit, ale stacionárny a urologicky je asymptomatická (tab. 2). Operovaných bolo 22 pacientov, 21 detí jedenkrát a jedna pacientka bola kvôli zhoršovaniu neurofunkcie operovaná trikrát. Dvaja pacienti majú plánovanú intervenciu pre diastematomyéliu v Th oblasti. Operácia bola operatérom indikovaná, rodičia nesúhlasili a vzhľadom na stacionárny funkčný nález chirurg od operácie ustúpil.
Tab. 2. Výsledok operácie po neurologickej, urologickej stránke a vek pacientov pri operácii. 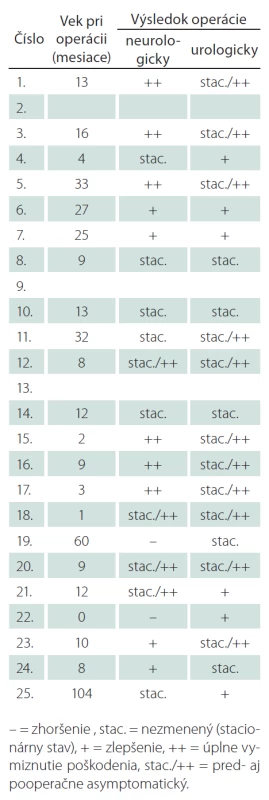
Pri prvom vyšetrení bol vek pacientov priemerne tri a pol mesiaca (0 – 60 mesiacov). Dlhodobé sledovanie v našom prípade trvalo priemerne 6,75 roka (18 mesiacov – 19 rokov). Pacienti boli klinicky sledovaní v prvých troch rokoch raz za šesť mesiacov, neskôr jedenkrát ročne. Pri zmene, zhoršovaní sa neurofunkcie, častejšie. V prípade indikácie intervencie bol vek pri prvej operácii v priemere 18,6 mesiaca (0 – 104 mesiacov). Pre hodnotenie pooperačného výsledku považujeme zastavenie zhoršovania sa neurodeficitu, teda stacionárny nález, za dobrý výsledok.
U dvoch pacientov sa pooperačne neurologický stav zhoršil, u štyroch zlepšil, u šiestich úplne vymizol neurologický deficit, u šiestich zostal nález stacionárny a u štyroch zostal asymptomatický. Ďalej môžeme povedať, že pred operáciou boli štyria pacienti asymptomatickí, po operácii ich je desať. U štyroch detí sme zaznamenali mierne zlepšenie neurologickej funkcie s pretrvávajúcim deficitom. U 16 detí sme predoperačne zaregistrovali zhoršovanie sa neurologickej funkcie a z tejto skupiny v pooperačnom období 10 detí zostalo so stacionárnym nálezom. U dvoch detí sa neurologická dysfunkcia zhoršila, napriek chirurgickej intervencii. Po urologickej stránke u 11 pacientov zostal stav asymptomatický, u šiestich sa zlepšil, u piatich zostal stacionárny a nezhoršil sa ani v jednom prípade.
Pre väčšiu názornosť sme vytvorili graf porovnávajúci neurologický a urologický stav pacientov pred operáciou a po nej (tab. 3, graf 1). Z grafu vyplýva, že u 27 % pacientov sa neurologický deficit stal pooperačne asymtomatickým, pričom táto skupina pacientov bola urologicky pred operáciou aj po nej stále asymptomatická. Z toho sa dá predpokladať, že citlivosť posúdenia alebo možnosť podchytenia skorších príznakov je z neurologického hľadiska väčšia, pretože využíva i neurofyziologický monitoring, ako z hľadiska urologického.
Tab. 3. Výsledok operácie v percentách. 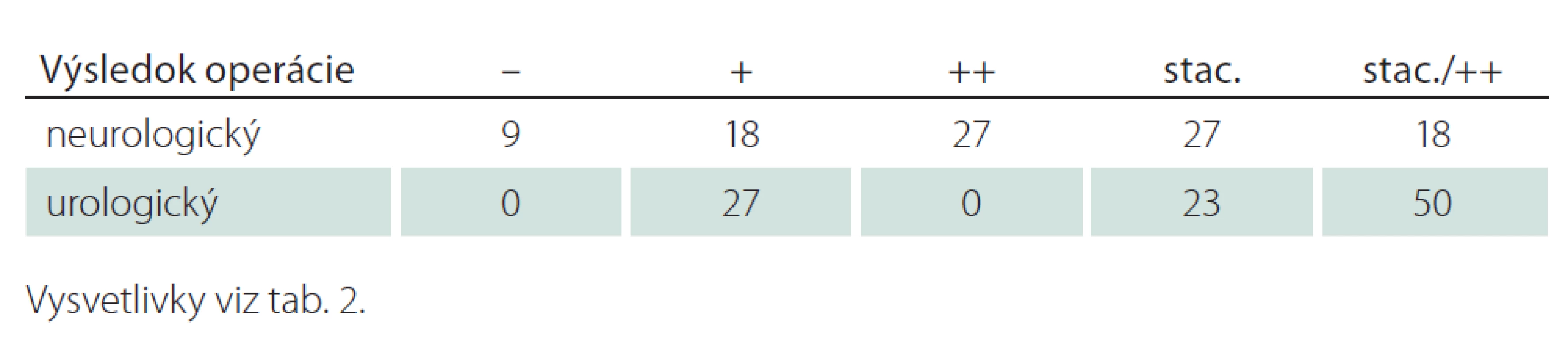
Graf 1. Výsledok operácie v percentách. 
Diskusia
Pri indikácii chirurgickej intervencie zohľadňujeme funkčný stav pacienta. U pacientov bez ohľadu na vek indikujeme operáciu pri objavení sa alebo zhoršovaní sa neurologického deficitu. U detí mladších ako tri roky indikujeme operáciu profylakticky – teda i u tých, u ktorých je neurologický nález v norme.
Pacientov, okrem vyšetrenia neurológom a chirurgom, sledujeme aj EMG a urodynamicky. Metódou voľby v zobrazovacích metódach je MR a CT vyšetrenie chrbtice a miechy [4,6].
Chirurgický výkon spočíva v uvoľnení pripútanej miechy, totálnou alebo subtotálnou resekciou lipómu. Vždy je našou snahou resekovať a uvoľniť filum terminale [16]. Ak je súčasne prítomná diastematomyélia, uvoľníme filum, lipóm i kostený tŕň, ak je v tej istej úrovni. V prípade, že je tŕň lokalizovaný vyššie (napr. Th chrbtica), naplánujeme druhú elektívnu operáciu. Operáciu vykonávame s využitím intraoperačného monitoringu nervových funkcií. Monitorovali sme pomocou EMG s využitím priamej stimulácie v operačnom poli. SEP (senzorické evokované potenciály), MEP (motorické evokované potenciály) a análne sfinktery monitorujeme od roku 2014, takže na súbor to nemá vplyv.
V literatúre sme našli obdobné skúsenosti pri manažmente detí so SL. Pierre-Kahn et al klasifikujú lipómy na ventrálne a dorzálne, chirurgický výkon indikujú viacmenej u pacientov s dorzálnym typom a ich výsledky sú obdobné [17]. Jediná pacientka v našom súbore bola operovaná trikrát. Dve operácie boli vykonané u nás, jedna v zahraničí, vzhľadom na lepšie technické možnosti – resekcia lipómu laserom. V iných súboroch autori prezentujú lepšie výsledky pri urodynamickom vyšetrení v porovnaní s neurologickým, klinickým a EMG vyšetrením [11,12]. Naša skúsenosť je iná, čo prisudzujeme tomu, že u pacientov nižšej vekovej kategórie je obtiažné objektívne zhodnotiť urodynamický status.
V minulej práci [1] sme spracovali 11 pacientov so SL, kde bolo deväť pacientov operovaných a dvaja boli neoperovaní. Operovaní boli v priemere vo veku sedem a pol roka. Z operovaných boli dvaja pacienti zhoršení, traja zlepšení, jeden asymptomatický a u troch bol stav stacionárny.
V štúdii Valentiniho, ktorá sa venovala 149 prípadom SL, kde bolo 33 dospelých a 116 detí, u operovaných došlo k zhoršeniu u deviatich pacientov, stacionárny stav bol u 54 pacientov a k zlepšeniu došlo u 64 pacientov [14]. Môžeme konštatovať, že u 6 % sa stav zhoršil, u 36 % zostal stav stacionárny a u 43 % sa zlepšil.
V štúdii Kumar et al mali 93 pacientov s lipómom medulárneho kónusu, 26 s lipómom filum terminale a 28 malo lipomeningomyelokélu [18]. Chlapci a dievčatá boli takmer rovnomerne zastúpené. Vek pacientov bol v čase od 15 dní do 34 rokov v priemere 62 mesiacov (5,2 roka). Neurologický deficit bol prítomný u 101 (68 %) pacientov. Zhoršenie neurologického nálezu po operácii bolo pozorované u osmich (5 %) pacientov, z ktorých u šiestich pacientov bolo prechodné a u dvoch deficit pretrvával. U žiadneho z neurologicky asymptomatických pacientov sa trvalý neurologický deficit neobjavil. V symptomatickej skupine deväť pacientov vykázalo zlepšenie neurologického stavu po operácii.
Tieto štúdie [14,18], v porovnaní s tou našou, boli na počet pacientov rozsiahlejšie, ale percentuálne zastúpenie jednotlivých výsledkov majú porovnateľné.
Z hľadiska hodnotenia operačného výsledku považujeme zastavenie zhoršovania neurologického deficitu za dobrý výsledok. Ako dobrý výsledok vnímame tiež pretrvávanie asymptomatického stavu u preventívne operovaných detí. Zlepšenie neurologického stavu po operácii je bonusom pre pacienta i operatéra.
Vzhľadom na naše výsledky a výsledky troch hore uvedených štúdií môžeme povedať, že operačný výkon, či už profylaktický alebo terapeutický, je nami ako preferovaná metóda prvej voľby u pacientov so SL vhodným riešením [4,6].
Záver
SL sú kontroverznou skupinou vrodených ochorení chrbtice a miechy, vďaka rôznorodým možnostiam ich riešenia. U časti pacientov dochádza napriek chirurgickej intervencii k zhoršovaniu stavu. Uvedený súbor pacientov je malý na to, aby nás oprávňoval k jednoznačným záverom. Napriek tomu si myslíme, že u mladších detí je profylaktický výkon s použitím peroperačného monitoringu nervovej funkcie prínosom.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Ján Chochol
Klinika detskej chirurgie
LF UK a DFNsP Bratislava
Limbová 1
833 40 Bratislava
Slovenská republika
e-mail: chochol.jan@gmail.com
Prijato k recenzii: 5. 6. 2015
Prijato do tlače: 4. 1. 2016
Zdroje
1. Horn F. Spina bifida: kaudálne defekty neurálnej rúry. Bratislava: Vydavateľstvo M. Vaška 2008.
2. Šteňová J, Kubíková E. Topograficko-anatomické vzťahy chrbtice, miechy a miechových nervov, význam pre klinickú prax. Neurol Prax 2009;10(4):205 – 8.
3. McLone D, Thompson D. Lipomas of the spine. In: McLone D (ed.). Pediatric Neurosurgery. Philadelphia: WB Saunders 2001 : 289 – 301.
4. Horn F, Chochol J, Smrek M, et al. Spinálne lipómy – operovať alebo observovať? Neurol Prax 2014;15(Suppl 1):19 – 21.
5. Jeffrey PB, Scott E. Spinal lipomas. Alabama: Neurosurg Focus 2001;1 : 10.
6. Chochol J. Spina bifida: problematika spinálneho lipómu. Diplomová práca. Bratislava: LF UK 2014.
7. Smrek M, Vidiščák M. Skryté vrodené spinálne malformácie. Acta Spondilologica 2003;2(2):92 – 4.
8. Oakes W. Management of spinal cord lipomas and lipomyelomeningoceles. In: Wilkins RH, Rengachary SS (eds). Neurosurgery Update II. New York: McGraw-Hill 1991 : 3497 – 504.
9. Lellouch-Tubiana A, Zerah M, Catala M, et al. Congenital intraspinal lipomas: histological analysis of 234 cases and review of the literature. Pediatr Dev Pathol 1999;2 : 346 – 52.
10. Horn F, Babala J, Smrek M, et al. V akom veku operovať pacientov so spinálnym lipómom? Čs Pediat 1999;54(11):632 – 4.
11. Foster S, Kogan A, Cogen H, et al. Bladder function in patients with lipomyelomeningocele. J Urol 1990;143(5):984 – 6.
12. Atala A, Bauer B. Bladder functional changes resulting from lipomyelomeningocele repair. J Urol 1992;148(2):592 – 4.
13. Satar N, Bauer B. Shefner J, et al. The effects of delayed diagnosis and treatment in patients with an occult spinal dysraphism. J Urol 1995;154(2):754 – 8.
14. Valentini LG. Occult spinal dysraphism: lessons learned by retrospective analysis of 149 surgical cases about natural history, surgical indications, urodynamic testing, and intraoperative neurophysiological monitoring. Childs Nerv Syst 2013;29(9):1657 – 69. doi: 10.1007/ s00381-013-2186-5.
15. Čihák R. Anatomie 3. Druhé, upravené a doplněné vydání. Praha: Grada Publishing 2004.
16. Hajnovič L, Trnka J. Tethered spinal cord syndrome – the importance of time for outcomes. Eur J Pediatr Surg 2007;17(3):190 – 3.
17. Pierre-Kahn A, Zerah M, Renier D, et al. Congenital lumbo-sacral lipomas. Childs Nerv Syst 1997;13(6): 298 – 335.
18. Kumar A, Mahapatra A, Satyarthee G. Congenital spinal lipomas: role of prophylactic surgery. J Pediatr Neurosci 2012;7(2):85 – 9. doi: 10.4103/ 1817-1745.102562.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Robotická rehabilitace chůzeČlánek Výsledky studií srovnávajících efekt angioplastik a endarterektomií v léčbě karotických stenózČlánek Neobvyklé endovaskulární řešení trombózy mozkových splavů použitím aspiračního systému – kazuistikaČlánek Recenze knihČlánek Vzpomínky neurologaČlánek Webové okénko
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2016 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Doporučené postupy diagnostiky a terapie vaskulární demence
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Bezpečnostní profil metamizolu – systematický přehled
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
-
Všechny články tohoto čísla
- Gliomy limbického a paralimbického systému, technika a výsledky resekcí
- Před trombektomií JE třeba provést IVT
- Před trombektomií NENÍ třeba vždy provést IVT
- Trombektómia „s“, alebo „bez“ systémovej trombolýzy
- Nová éra endovaskulární terapie v léčbě akutních iktů
- Nanočástice jako nosiče léků přes hematoencefalickou bariéru – naděje pro léčbu neurodegenerativních onemocnění v budoucnosti?
- Robotická rehabilitace chůze
- Výsledky studií srovnávajících efekt angioplastik a endarterektomií v léčbě karotických stenóz
- Management tranzitorní ischemické ataky a minor stroke
- Autonomní dysfunkce a její diagnostika u roztroušené sklerózy
- Kognice a hemodynamika po karotické endarterektomii pro asymptomatickou stenózu
- Klinická rekognícia spinálneho lipómu a chirurgické riešenie vlastného súboru
- Využití CT perfuze a multifázické CT angiografie v predikci rozvoje maligního mozkového edému u pacientů s akutním mozkovým infarktem
- Neobvyklé endovaskulární řešení trombózy mozkových splavů použitím aspiračního systému – kazuistika
- Ramsay-Huntov syndróm – vzácna manifestácia pomerne častého ochorenia
- Neurosarkoidóza u muže středního věku – kazuistika
- Doporučení pro rekanalizační léčbu akutního mozkového infarktu – verze 2016
- Webové okénko
-
Analýza dat v neurologii LVI.
Koncept atributivního rizika v analýze populačních studií – III. Preventabilní frakce - Recenze knih
- Přinášejí kontrastní látky s gadoliniovým základem nová rizika?
- Vzpomínky neurologa
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Ramsay-Huntov syndróm – vzácna manifestácia pomerne častého ochorenia
- Management tranzitorní ischemické ataky a minor stroke
- Neurosarkoidóza u muže středního věku – kazuistika
- Autonomní dysfunkce a její diagnostika u roztroušené sklerózy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání







