-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaCerclage – historie a současnost
Cervical cerclage – history and contemporary use
Objective: Contemporary role of cerclage as a preterm birth treatment.
Design: Review article.
Setting: Department of Obstetrics and Gynecology of the First Faculty of Medicine and General Teaching Hospital in Prague.
Methods: Research of existing literature, predominantly foreign journal articles, but also Czech literature and personal experience with the method.
Results: Cerclage is one of the well-known surgical procedures carried out during pregnancy. Its aim is to provide a mechanical support to the cervical canal and to keep the cervix closed. The cervical mucous plug serves as a mechanical barrier between the vagina and the uterine cavity, but it also contains many immune components which protect the fetal compartment from ascendent infections. Application of a cervical stitch can help to retain the mucous plug and thus increases the immunity of the cervical canal. Results of 15 randomised studies (Cochraine Database of Systematic R) suggest that in women with increased risk of preterm birth, cerclage decreases the occurrence of preterm birth relative to the expectant management.
Conclusions: Despite the decreasing numbers of cerclage surgeries, it is still a useful method of preterm birth prevention for a specific group of women. More recently, a progesterone treatment has gained popularity. Its application, however, must begin before the 16th week of pregnancy.
Keywords:
cerclage – cervical insufficiency – cervicometry – Preterm birth
Autoři: P. Černohorská; H. Vitásková; Z. Kokrdová; Z. Hájek; M. Koucký; A. Pařízek
Působiště autorů: Gynekologicko-porodnická klinika VFN a 1. LF UK, Praha, přednosta prof. MUDr. A. Martan, DrSc.
Vyšlo v časopise: Ceska Gynekol 2019; 84(1): 55-60
Kategorie: Přehledový článek
Souhrn
Cíl studie: Současná role cerclage jako terapie předčasného porodu.
Typ studie: Přehledový článek.
Název a sídlo pracoviště: Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha.
Metodika: Literární zdroje, především odborné zahraniční články, dále tuzemská literatura a vlastní zkušenost s metodou na našem pracovišti.
Výsledky: Cerclage je jedním z dobře známých chirurgických výkonů prováděných v těhotenství. Jeho cílem je poskytnout děložnímu hrdlu mechanickou oporu a udržovat děložní hrdlo uzavřené. Hlenová zátka v děložním hrdle slouží jako mechanická překážka mezi pochvou a děložní dutinou, ale je bohatá i na imunitní komponenty, které chrání fetální kompartment před ascendentní infekcí. Naložením stehu můžeme udržovat hlenovou zátku in situ, a zvyšovat tak vlastní imunitní obranu kanálu hrdla. Ze závěrů z 15 randomizovaných studií (Cochraine Database of Systematic R) vyplývá, že u žen s rizikem předčasného porodu naložení cerclage snižuje výskyt předčasného porodu ve srovnání s expektačním přístupem.
Závěr: I když počty prováděných cerclage klesají, má tento výkon stále své místo v prevenci předčasného porodu u vybrané skupiny žen. V posledních letech se do popředí ale dostává progesteron, jehož aplikaci je v rizikové skupině těhotných žen zřejmě třeba zahájit před 16. týdnem těhotenství.
Klíčová slova:
cerclage – insuficience hrdla – cervikometrie – předčasný porod
ÚVOD
Tento přehledový článek se zabývá problematikou a současným využitím cerclage.
Cerclage jako léčebný postup řešení inkompetence děložního hrdla zažil největší boom v druhé polovině minulého století. V současné praxi je však využíván spíše sporadicky, a to z vaginálního přístupu. Abdominální přístup je extrémně vzácný [3]. Vaginální cerclage byla poprvé provedena Shirodkarem v roce 1955 a o dva roky později McDonaldem. Pro snazší umístění stehu bez nutnosti mobilizace močového měchýře je upřednostňován postup podle McDonalda. Jak vyplývá z dostupné literatury, je horní hranicí provedení výkonu 24. dokončený týden [32]. Autoři článku se zamýšlejí nad rolí tohoto operačního postupu z pohledu velkého klinického pracoviště koncentrujícího předčasné porody na hranici viability.
Cerclage byla od 60. let minulého století výkonem široce používaným. Byla prováděna ženám s rizikem těhotenské ztráty ve II. trimestru nebo s rizikem předčasného porodu na podkladě takových faktorů, jako bylo vícečetné těhotenství, děložní anomálie nebo děložní trauma [16]. Užití cerclage v těchto rozdílných skupinách žen mělo i rozdílnou účinnost [8, 10]. Cílem tohoto článku je na základě studia dostupné literatury přesně definovat skupinu těhotných žen, která by mohla z tohoto výkonu jasně profitovat, rozebrat správné časování výkonu i optimální management v pooperačním období.
Poslední desetiletí zaznamenáváme zřetelný celosvětový odklon od cerclage [4]. Palpačním bimanuálním vyšetřením, které je zatíženo značnými interindividuálními rozdíly, lze vyslovit podezření na insuficienci děložního hrdla. Toto vyšetření však nemůže posoudit skutečnou délku děložního hrdla, tj. tu část, která je nad úponem pochvy na děložní hrdlo. Všeobecně se uznává, že skutečná délka hrdla je průměrně o 2 cm větší než délka vaginální porce zjištěná palpací. Od roku 1976 se provádí měření délky děložního hrdla pomocí transperineální a transabdominální ultrasonografie [8, 12]. Tyto metody byly nahrazeny dodnes používanou transvaginální ultrasonografií, jež se stala naprosto dominantní diagnostickou metodou. U asymptomatických i symptomatických žen s rizikem předčasného porodu je tuto metodu možné použít do 30. týdne těhotenství. Při funkční délce děložního hrdla 25 mm a více u asymptomatických žen je riziko předčasného porodu minimální [8, 18]. Jednorázové měření ovšem nemá tak vysokou výpovědní hodnotu jako opakovaná měření u téže pacientky v čase. Vedle funkční délky hrdla má význam i posouzení tvaru vnitřní branky v klidu a při stresu (Valsalvův manévr), tzv. funneling. Funkční délka hrdla 25 mm a více a vnitřní branka tvaru písmene T je fyziologickým nálezem u nerizikových pacientek. Naopak zkrácení funkční délky hrdla na několik milimetrů provázené funnelingem, tj. vnitřní brankou, která má tvar hlubokého písmene U, je typickým nálezem u pacientek s vysokým rizikem předčasného porodu nebo potratu [18]. Indikace k cerclage lze rozdělit do tří dále uvedených skupin [9].
CERCLAGE INDIKOVANÁ NA ZÁKLADĚ ANAMNÉZY
Je profylaktickým výkonem doporučovaným na základě porodnické anamnézy. Je prováděna u asymptomatických žen mezi 12. a 14. týdnem těhotenství. Je doporučeno ji provádět u žen s anamnézou tří a více předčasných porodů před 37. týdnem těhotenství anebo s anamnézou těhotenských ztrát ve druhém trimestru. U žen s děložními anomáliemi, předchozími chirurgickými výkony na hrdle (konizace) a opakovanými dilatacemi hrdla není cerclage na základě anamnézy indikovaná [1, 2, 3, 19].
CERCLAGE INDIKOVANÁ NA ZÁKLADĚ ULTRAZVUKU
Je terapeutickým výkonem doporučovaným na základě zkrácení děložního hrdla při ultrazvukové cervikometrii mezi 14. až 24. týdnem těhotenství. Je prováděna u asymptomatických žen, kde neprolabuje vak blan do pochvy. Výkon je doporučeno provádět u žen s jednočetným těhotenstvím a s anamnézou jednoho a více předčasných porodů nebo těhotenských ztrát ve druhém trimestru, jejichž hrdlo je kratší než 25 mm před 24. týdnem těhotenství [4]. U žen s anamnézou jednoho a více předčasných porodů nebo těhotenských ztrát ve druhém trimestru mohou opakované cervikometrie odlišit ty, u kterých zůstane délka hrdla 25 mm a větší, a tudíž nevyžadují cerclage. Neexistují studie, které by přímo srovnávaly cerclage indikovanou na základě ultrazvuku s expektačním postupem. Proto u žen s výše uvedenou anamnézou je expektační postup rozumnou alternativou (významná šance porodu po 33. týdnu i bez intervence) [3]. Cerclage není indikována u ženy s náhodně zjištěným zkrácením děložního hrdla pod 25 mm, která nemá v anamnéze předčasný porod nebo těhotenskou ztrátu ve II. trimestru. Cerclage rovněž není indikována u žen pro pouhý funneling bez zkrácení funkční délky hrdla pod 25 mm [8, 14].
ZÁCHRANNÁ CERCLAGE
Tento druh cerclage je záchranným, terapeutickým výkonem při dilataci děložního hrdla s prolabujícím vakem blan do pochvy. Tento stav je možné zjistit při ultrazvukové cervikometrii nebo lépe při vyšetření v zrcadlech u pacientky s tlakem v podbřišku, výtokem a krvácením. Ve srovnání s expektačním přístupem (klid na lůžku) může záchranná cerclage oddálit porod v průměru o pět týdnů. Tento postup proto může snížit incidenci předčasného porodu před 34. týdnem těhotenství až na polovinu. Dilatace děložního hrdla větší než 4 cm a prolaps vaku blan před zevní branku je spojen s vysokým rizikem selhání výkonu, tj. proříznutím stehu, odtokem plodové vody a předčasným porodem [6, 7, 22, 23].
ČASOVÁNÍ VÝKONU
Cerclage indikovaná na základě anamnézy je prováděna jako profylaktické opatření u asymptomatických žen obvykle mezi 12. až 14. týdnem těhotenství. Rutinně by měl prvotrimestrální screening předcházet naložení cerclage. Vyloučíme tak ještě před výkonem aneuploidie, případně jiné hrubé vrozené vývojové vady. Indikujeme-li cerclage na základě ultrazvukového vyšetření (tj. naměříme-li při transvaginální sonografii děložní hrdlo kratší než 25 mm), pak by ženám s anamnézou jedné nebo více těhotenských ztrát ve II. trimestru nebo s anamnézou předčasného porodu měla být nabídnuta cerclage před 24. týdnem těhotenství. Díky lepší péči o nezralé děti byla v rozvinutých zemích posunuta hranice viability na 24. týden. Záchranná cerclage je výkon spojený s možným rizikem iatrogenního porušení vaku blan a následným předčasným porodem. Proto je 24. dokončený týden těhotenství považován za horní hranici provedení výkonu [15]. Ultrazvukový screening mezi 20. až 22. týdnem těhotenství, který vyloučí strukturální vrozené vývojové vady, by opět měl provedení cerclage předcházet [22].
Na Gynekologicko-porodnické klinice VFN považujeme, ve shodě s výše uvedeným, za horní hranici provedení cerclage ukončený 24. týden těhotenství.
VÍCEČETNÁ TĚHOTENSTVÍ
U vícečetných těhotenství se naložení cerclage indikované na základě anamnézy nebo na základě ultrazvukového vyšetření nedoporučuje. Existují důkazy o tom, že naložení cerclage může být u vícečetných gravidit dokonce škodlivé, spojené s vyšším výskytem předčasného porodu a těhotenské ztráty [2, 5].
KONTRAINDIKACE K NALOŽENÍ CERCLAGE
- Předčasný porod v běhu
- Klinicky zjevná chorioamnionitida
- Pokračující vaginální krvácení
- pPROM
- Průkaz fetální tísně
- Letální vada plodu
- Smrt plodu
PŘÍPRAVA K VÝKONU
Před naložením cerclage je nutnost prvotrimestrálního screeningu a detailního ultrazvukového vyšetření mezi 20. až 22. týdnem.
Před samotnou cerclage by měla být pacientka vycévkována a pochva dezinfikována antiseptickým přípravkem [10]. Neexistují data obhajující rutinní provádění aminocentézy před záchrannou cerclage nebo před cerclage indikovanou na základě ultrazvuku. Ve vybraných případech, kde je podezření na intraamniální zánět, může ale provedení aminocentézy zabránit výkonu u těhotenství s chorioamnionitidou, a tudíž špatnou prognózou [8].
ANTIBIOTIKA
Rozhodnutí o podání antibiotik je plně na zvážení operatéra, protože neexistují studie, které by se tímto tématem zabývaly [23].
TOKOLÝZA
Neexistuje dostatek důkazů o tom, že rutinní užití tokolýzy perioperačně zlepšuje výsledky. Pokud ženy s cerclage dostávaly tokolýzu, dostávaly ve většině existujících randomizovaných studií indometacin. Retrospektivní studie srovnávající výskyt předčasného porodu před 35. týdnem těhotenství ve dvou skupinách žen s cerclage, kde jedna dostávala a druhá nedostávala v perioperačním období indometacin po dobu 48 hodin po výkonu, nezaznamenala statisticky významný rozdíl mezi oběma skupinami [20, 21, 30].
METODY CERCLAGE
Cerclage byla poprvé navržena Shirodkarem v roce 1955 [13, 29] (obr. 1). Technika spočívala v cirkulární incizi děložního hrdla a mobilizaci močového měchýře tak, aby bylo možné naložit cirkulární nylonový steh ve výši vnitřní branky. Incize byla poté ošetřena pokračujícím vikrylovým stehem (obr. 2). Výše zmíněnou metodu zjednodušil v roce 1957 McDonald [29]. Pokračující steh umístil co nejvýše na hrdle. Jednotlivé záběry byly vedeny po celém obvodu děložního hrdla a na závěr byly oba konce zauzleny (obr. 3 a 4).
Obr. 1. Metoda podle Shirodkara 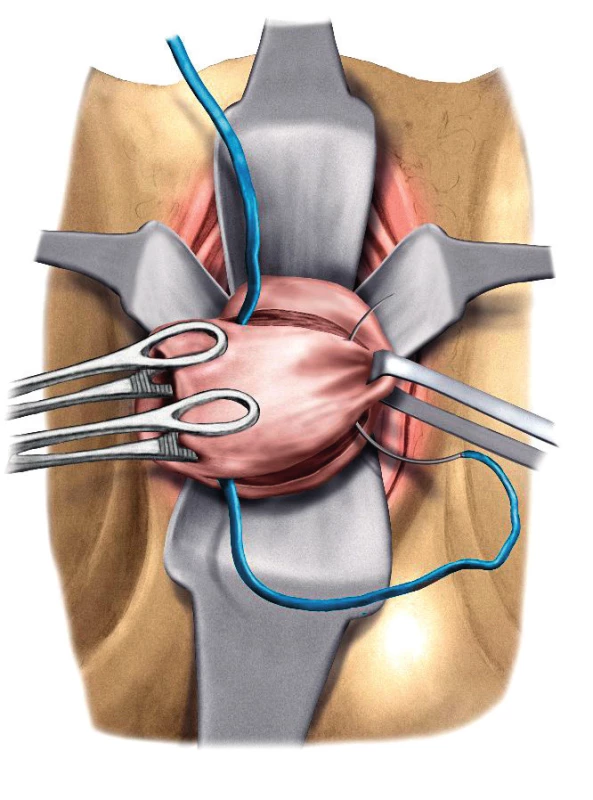
Obr. 2. Metoda podle McDonalda 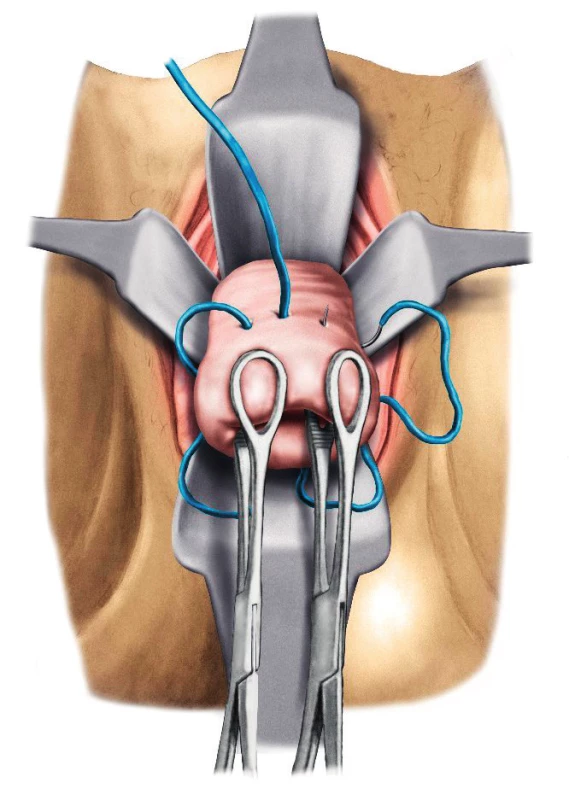
Obr. 3. McDonald – transverzální řez hrdlem 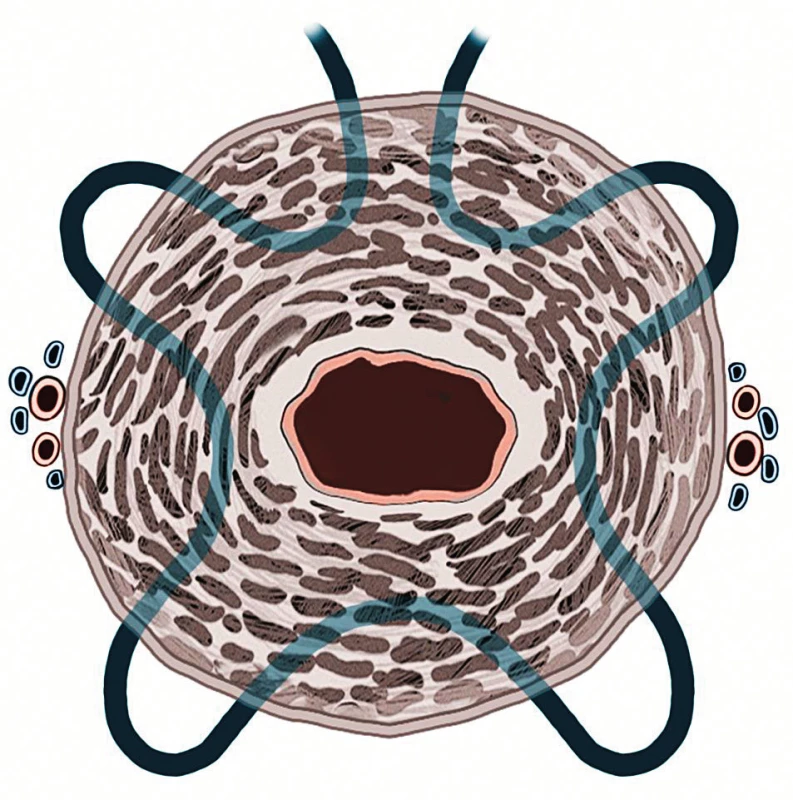
Tab. 1. Počty výkonů za posledních 15 let vždy v pětiletém sledovacím období na Gynekologicko-porodnické klinice VFN v procentech 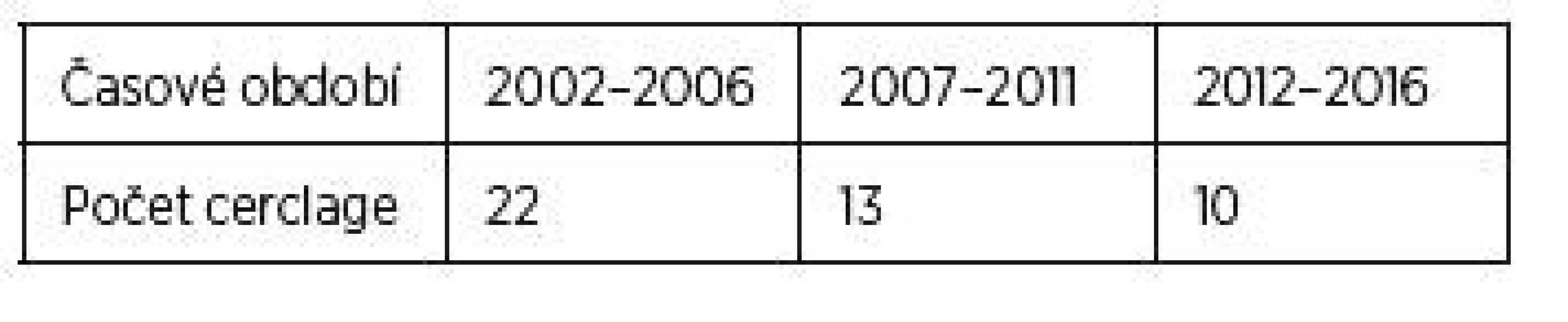
Abdominální cerclage z laparotomického přístupu byla poprvé provedena Bensonem a Durfeem v roce 1965 [27]. V celkové anestezii je otevřena dutina břišní z Pfanennstielova řezu. Po protnutí vezikouterinní pliky a sesunutí močového měchýře je elevována děloha pomocí Allisových kleští a ozřejmena oblast isthmu. Uterinní arterie jsou odtaženy laterálně, aby bylo vytvořeno bezcévné okénko mezi uterinní arterií a dělohou. Mercilonová páska je protažena bezcévným okénkem na obou stranách a zauzlena vzadu, aby nedocházelo k dráždění močového měchýře. Byl kladen velký důraz na to, aby byla páska uložena naplocho a vytvářela přiměřený tah [33]. První laparoskopická abdominální cerclage byla úspěšně provedena a publikována v roce 1998 lékařským týmem Univerzitní nemocnice v Rorchesteru [34]. Princip laparoskopické cerclage je velmi podobný postupu laparotomickému. Důležité je zavedení trokarů nad úroveň děložního fundu, pokud je výkon prováděn v graviditě. Mimo těhotenství si operatéři pomáhají manipulátorem zavedeným do děložní dutiny. Mercilonová páska je při laparoskopickém přístupu zauzlena v oblasti děložního isthmu vpředu [6, 17].
POSTUP
Před cerclage nepodáváme očistné klyzma. Volba anestezie je závislá na zvyklosti pracoviště, neexistuje žádná randomizovaná studie, která by jednoznačně zvýhodňovala regionální anestezii před celkovou anestezií nebo naopak. Celý výkon trvá maximálně 20 minut. Po vycévkování a dezinfekci operačního pole je cervix zachycen obvykle do peánů [8, 10, 31]. K vlastnímu výkonu se historicky používaly různé druhy materiálu, od fascie lata až po Prolen a Mersilon tape nebo dvojitý silonový steh. Pro efektivnost výkonu je naprosto rozhodující místo naložení stehu, tj. co možná nejblíže vnitřní brance. Je třeba, aby steh zabíral dostatečné množství tkáně, aby nedocházelo k prořezání stehu. Při pokročilejším vaginálním nálezu nebo prolabujícím vaku blan hrozí riziko protržení plodových obalů. Lze si pomoci buď náplní močového měchýře, nebo Trendelenbugovou polohou pacientky spolu s tamponovými kleštěmi s vlhkým tamponem, kterým se vak blan při nakládání stehu ještě před dotažením mírně zatlačí zpět. Uzlíme u čísla 12 a ponecháváme konce o délce asi 3 cm usnadňující pozdější extrakci stehu [1, 8].
Transabdominální cerclage je v současnosti extrémně vzácným výkonem tam, kde selhaly dvě a více transvaginálních cerclage nebo u pacientek, kde je technicky velmi obtížné naložení stehu z vaginálního přístupu (extrémní zkrácení hrdla, lacerace hrdla po předchozích výkonech). Těhotenství s abdominální cerclage in situ je ukončováno císařským řezem. Abdominální cerclage je nakládána obvykle v prvním trimestru těhotenství. Pozdější inzerce stehu s sebou přináší větší riziko komplikací, zejména poranění okolních cév [28, 30].
DISKUSE
Cerclage je jedním s dobře známých chirurgických výkonů prováděných v těhotenství. Jeho cílem je poskytnout děložnímu hrdlu mechanickou oporu a udržovat děložní hrdlo uzavřené. Hlenová zátka v děložním hrdle slouží jako mechanická překážka mezi pochvou a děložní dutinou, ale je i bohatá na imunitní komponenty, které chrání fetální kompartment před ascendentní infekcí. Naložením stehu můžeme udržovat hlenovou zátku in situ, a zvyšovat tak vlastní imunitní obranu kanálu hrdla.
Ze závěrů z 15 randomizovaných studií vyplývá, že u žen s rizikem předčasného porodu naložení cerclage ve srovnání s expektačním přístupem snižuje výskyt předčasného porodu [5, 14, 25]. Klíčovou otázkou ale zůstává, zda toto prodloužení těhotenství zlepšuje neonatální výsledky. Existuje jistá možnost, že pokud se dítě narodí v centru s adekvátní péčí, je na tom bezprostředně po porodu lépe [9]. Studie ale ukazují, že při propuštění se u skupiny dětí s cerclage a u skupiny s expektačním přístupem nelišil výskyt závažné neonatální morbidity ani šance být propuštěn v dobrém zdravotním stavu. Studie nezahrnovaly dlouhodobé sledování těchto dětí, takže není možné porovnat dlouhodobý vývoj těchto dětí, tj. zejména neurologickou a respirační morbiditu. Pokud jde o bezpečnost, je jasné, že cerclage je spojena s vedlejšími účinky pro matku. Výtok, krvácení a zvýšení teploty bez nutnosti podání antibiotik rodičku nijak zásadně neohrožuje. Studie rovněž uvádějí vyšší výskyt císařských řezů ve skupině s cerclage. Žádná ze studií ale nebyla dvojitě zaslepená, a tudíž znalost anamnézy a léčby mohla sehrát roli při rozhodování o indikaci k císařskému řezu.
Ženy s anamnézou předčasného porodu se velmi obávají o zdárný průběh následného těhotenství a otázka prevence je velmi horkým tématem. Alternativou k cerclage je podávání progesteronu, ať už denně vaginálně, nebo formou intramuskulárních injekcí (17α-hydroxyprogesteronu) jednou týdně. Práce zabývající se srovnáním cerclage a progesteronu neumožňují s ohledem na velikosti souboru a cíle smysluplný závěr [11, 26].
Tabulka ukazuje počty těchto výkonů za posledních 15 let vždy v pětiletém sledovacím období na Gynekologicko-porodnické klinice VFN v Praze (tab. 1).
ZÁVĚR
I když počty prováděných cerclage klesají, má tento výkon stále své místo v prevenci předčasného porodu u vybrané skupiny žen. V posledních letech se do popředí ale dostává progesteron, jehož aplikaci je v rizikové skupině těhotných žen zřejmě třeba zahájit před 16. týdnem těhotenství.
MUDr. Pavlína Černohorská
Gynekologicko-porodnická klinika
1. LF UK a VFN
Apolinářská 18
128 00 Praha 2
e-mail: pavlina.cernohorska@vfn.cz
Zdroje
1. Abbott, D., To, M., Shennan, A. Cervical cerclage: A review of current evidence, Aust N Z J Obstet Gynaecol, 2012, 52(3), p. 220–223.
2. Adams, T., Rafael, T., Kunzier, N., et al. Does cervical cerclage decrease preterm birth in twin pregnancies with a short cervix? AJOG, 2015, 212(1), p. 74–75.
3. Akladios, CY., Sananes, N., Gaudineau, A., et al. Le cerclage cervical. J Gynecol Obstet Biol Reprod, 2015, 44(8), p. 771–775.
4. Al-Azemi, M., Al-Qattan, F., Omu, A., et al. Changing trends in the obstetric indications for cervical cerclage. JOG, 2009, 23(5), p. 507–511.
5. Alfirevic, Z., Stampalija, T., Medley, N. Cervical stitch (cerclage) for preventing preterm birth in singleton pregnancy. Cochrane Database of Systematic Reviews, 2017, 6, p. 1–134.
6. Al-Fadhli, R., Tulandi, T. Laparoscopic abdominal cerclage. Obstet Gynecol Clin North Am, 2004, 31(3), p. 497–504.
7. Aoki, S., Ohnuma, E., Kurasawa, K., et al. Emergency cerclage versus expectant management for prolapsed fetal membranes: A retrospective, comparative study. J Obstet Gynaecol Res, 2014, 40(2), p. 381–386.
8. Berghella, V., Ludmir, J., Simonazzi, G., Owen, J. Transvaginal cervical cerklage: evidence for perioperative management strategies. AJOG, 2013, 209(3), p. 181–192.
9. Berghella, V., Rafael, TJ., Szychowski, J., et al. Cerclage for short cervix on ultrasonography in women with singleton gestations and previous preterm birth. Obstet Gynecol, 2011, 117(3), p. 663–671.
10. Berghella, V., Seibel-Seamon, J. Contemporary use of cervical cerclage. Clin Obstet Gynecol, 2007, 50(2), p. 468–477.
11. Conde-Agudelo, A., Romero, R., Nicolaides, K., et al. Vaginal progesterone vs cervical cerclage for the prevention of preterm birth in women with a sonographic short cervix, previous preterm birth, and singleton gestation: a systematic review and indirect comparison metaanalysis. AJOG, 2013, 208(1), p. 42.e1–42.e18
12. Cunningham, F. Williams obstetrics, USA: Mc Graw-Hill Education, 2014, p. 361–363.
13. Dastur, A., Tank, D. Dr Vithal Nagesh Shirodkar and the cervical cerclage. J Obstet Gynaecol India, 2008, 1, p. 22–23.
14. Ehsanipoor, RM., Seligman, NS., Saccone, G., et al. Physical examination-indicated cerclage. Obstet Gynecol, 2015, 126(1) p. 125–135.
15. Eskander, MA., Sobande, AA., Damole, IO., Bahar, AM. Emergency cervical cerclage: does the gestational age make a difference? Saudi Med J, 2004, 25, p. 1028–1031.
16. Hájek, Z. Porodnictví, Praha: Grada, 2014, s. 467–470.
17. Huml, K., Kantor, L., Procházková, M., et al. Laparoskopická abdominální cerkláž u pacientek s habituálním potrácením – kazuistika. Čes Gynek, 2016, 81(1), s. 58–62.
18. Kacerovský, M., Kokrdová, Z., Koucký, M., et al. Spontální předčasný porod. Doporučený postup. Čes Gynek, 2017, 82, s. 160–165.
19. Macnaughton, MC., Chalmers, IG., Dubowitz, V., et al. Final report of the Medical Research Council/Royal College of Obstetricians and Gynaecologists Multicentre Randomised Trial of Cervical Cerclage. BJOG, 1993, 100(6), p. 516–523.
20. Novy, MJ., Ducsay, CA., Stanczyk, FZ. Plasma concentrations of prostaglandin F2 alpha and prostaglandin E2 metabolites after transabdominal and transvaginal cervical cerclage. AJOG, 1987, 156, p. 1543–1552.
21. Pařízek, A. Kritické stavy v porodnictví. Kamenice: Mother-care-centrum publishing, 2012, s. 66–70.
22. Practice, B. Cerclage for the management of cervical insufficiency. Obstet Gynec, 2014, 132, p. 372–379.
23. Practice, B. Use of prophylactic antibiotics in labor and delivery. Obstet Gynec, 2011, 117, p. 1472–1483.
24. Purandara, CN., Patel, M., Balsarkar, G. Indian contribution to Obstetrics & Gynecology. J Obstet Gynaecol India, 2011, 61(6), p. 624–625.
25. Rafael, TJ, Berghella, V., Alfirevic, Z. Cervical stitch (cerclage) for preventing preterm birth in multiple pregnancy. Cochrane Database of Systematic Reviews, 2014, 9. p. Art. No.: CD009166.
26. Romero, R., Chaemsaithong, P., Chaiyasit, N., et al. CXCL10 and IL-6: Markers of two different forms of intraamniotic inflammation in preterm labor. Am J Reprod Immunol, 2017, 78, p. 1–17.
27. Scibetta, JJ., Sanko, SR., Phipps, WR. Laparoscopic transabdominal cervicoisthmic cerclage. Fertil Steril, 1998, 69(1), p. 161–163.
28. Shiber, LD., Lang, T., Pasic, R. First trimester laparoscopic cerclage. J Minim Invasive Gynecol, 2015, 22(5), p. 715–716.
29. Simcox, R., Shennan, A. Cervical cerclage: A review. Int J Surg, 2007, 5(3), p. 205–209.
30. Smith, J., DeFranco, E. Tocolytics used as adjuctive therapy at the time of cerclage placement: a systematic review. J Perinatol, 2015, 35(8), p. 561–565.
31. Sperling, JD., Dahlke, JD., Gonzalez, JM. Cerclage use. Obstet Gynecol Surv, 2017, 72(4), p. 235–241.
32. Suhaag, A., Berghella, V. Cervical cerclage. Clin Obstet Gynecol, 2014, 57(3), p. 557–567.
33. Umstad, MP., Quinn, MA., Ades, A. Transabdominal cervical cerclage. Aust N Z J Obstet Gynaecol, 2010, 50(5), p. 460–464.
34. Zaveri, V., Aghajafari, F., Amankwah, K., et al. Abdominal versus vaginal cerclage after a failed transvaginal cerclage: A systematic review. AJOG, 2002, 187(4), p. 868–872.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2019 Číslo 1- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Inosin pranobex v léčbě chřipky a dalších respiračních infekcí virové etiologie
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Porodní poranění análního sfinkteru – analýza vlastního souboru rodiček mezi lety 2015–2017
- Medicínské, eticko-morální a právní aspekty u operací Svědků Jehovových
- Kritéria pro výběr náhradní matky
- Psychosociální rizikové faktory akutního císařského řezu
- Robotická paraaortální lymfadenektomie v onkogynekologii. Duální dokování daVinci S systému zvyšuje úspěšnost vysoké paraaortální lymfadenektomie u karcinomu endometria
- Role ultrazvuku ve stagingu zhoubného nádoru děložního hrdla (doporučení Evropské onkogynekologické, radiační a patologické společnosti)
- Děložní mikrobiom jako faktor receptivity endometria
- Cerclage – historie a současnost
- Endometrióza v těhotenství – diagnostika a management
- Diagnostika a moderní trendy v terapii poporodní deprese
- Močová inkontinence v těhotenství
- Fournierova gangréna spojená s léčbou diabetes mellitus glifloziny
- Devadesátiletí profesora Antonína Doležala
- Zápis z jednání volební komise pro volby výboru Urogynekologické sekce České gynekologické a porodnické společnosti ČLS JEP
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Endometrióza v těhotenství – diagnostika a management
- Diagnostika a moderní trendy v terapii poporodní deprese
- Cerclage – historie a současnost
- Děložní mikrobiom jako faktor receptivity endometria
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



