-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaSpontánní předčasný porod u rodičky v umělém spánku na ECMO při závažné formě infekce H1N1
Spontaneous preterm birth in mother in an artificial sleep on ECMO with severe form of H1N1 infection
Objective:
The authors demonstrate a premature birth of a pregnant woman, who was for heavy Respiratory Distress Syndrome (ARDS), on the basis of pulmonary infection H1N1, connected to venovenous extracorporeal membrane oxygenation (ECMO). Patient spontaneously delivered after being connected to the ECMO for 30 hours.Setting:
Department of Obstetrics and Gynaecology, First Faculty of Medicine, Charles University in Prague and General University Hospital in Prague, Department of Anesthesiology and Intensive Care, First Faculty of Medicine, Charles University in Prague and General University Hospital in Prague.Design:
Case report.Conclusion:
Preterm birth at 24 week of pregnancy. During pregnancy, the labor and postpartum was the pregnant woman connected to extracorporeal membrane oxygen therapy.Key words:
H1N1, pregnancy, preterm birth, ECMO.
Autoři: Jana Křenková 1; V. Horáková 1; P. Horák 1; M. Koucký 1; M. Dokoupilová 1; J. Kubátová 2
Působiště autorů: Gynekologicko-porodnická klinika 1. LF UK, Praha, přednosta prof. MUDr. A. Martan, DrSc. 1; Klinika anesteziologie, resuscitace a intenzivní medicíny 1. LF UK a VFN, Praha, přednosta doc. MUDr. M. Stříteský, CSc. 2
Vyšlo v časopise: Ceska Gynekol 2011; 76(3): 204-208
Souhrn
Cíl studie:
Autoři demonstrují předčasný porod těhotné, která byla pro těžký syndrom dechové tísně na podkladě plicní infekce H1N1 připojena na venovenózní mimotělní membránovou oxygenaci (ECMO). Pacientka 30 hodin po připojení na ECMO spontánně porodila.Sídlo:
Gynekologicko-porodnická klinika l. LF UK a VFN Praha, Klinika anesteziologie, resuscitace a intenzivní medicíny 1. LF UK a VFN Praha.Druh studie:
Kazuistika.Výsledky:
Předčasný porod ve 24. týdnu těhotenství. V průběhu těhotenství, porodu a šestinedělí byla rodička napojena na extrakorporální membránovou oxygenoterapii.Klíčová slova:
chřipka H1N1, těhotenství, předčasný porod, ECMO.ÚVOD
V dubnu 2009 se poprvé vyskytla chřipka A H1N1 2009 (H1N1/09) v Mexiku a rychle se šířila mezi ostatními zeměmi. Začátkem června 2009 WHO vyhlašuje pandemii chřipky H1N1 [14]. Během předchozích pandemií sezonní chřipky byl pozorován nárůst komplikací [4, 9] i úmrtí [5, 6] u těhotných žen. Vliv chřipky na plod není zcela jasný. U předcházejících pandemií sezonní chřipky hlavně u těhotných s pneumonií docházelo k předčasným porodům nebo k samovolným potratům [6, 10]. Zatím není jasný vliv chřipky na vznik vrozených vad. Někteří autoři naznačují zvýšený výskyt vad centrální nervové soustavy v průběhu pandemie z roku 1957 [2, 13], zatímco jiné studie zaznamenaly snížení vrozených anomálií při použití antipyretické léčby, což naznačuje, že hypertermie matek může mít nepřímý teratogenní účinek [1].
V naší kazuistice popisujeme případ těhotné pacientky, která pro těžký syndrom dechové tísně (ARDS) byla připojena na extrakorporální membránové oxygenoterapii (ECMO). Během mimotělní oxygenace spontánně předčasně porodila v 24. týdnu těhotenství. Po stabilizaci stavu byla dále sledována a léčena na interní klinice a posléze doporučena k intenzivní rehabilitaci ve specializovaném rehabilitačním zařízení. Po dokončení procedur byla přijata na gynekologicko-porodnickou kliniku k zacvičení v péči o extrémně nezralé dítě hospitalizované na neonatologickém oddělení kliniky.
VLASTNÍ POZOROVÁNÍ
Dvacetipětiletá pacientka III/II byla přeložena z okresní nemocnice ve 24. týdnu gravidity pro globální respirační insuficienci a ventilační selhání při infekci virem H1N1 k extrakorporální membránové oxygenoterapii – ECMO – na anesteziologicko-resuscitační oddělení kliniky kardiovaskulární chirurgie. Rodinná, osobní i gynekologická anamnéza byla nevýznamná.
Toto její třetí těhotenství probíhá do prosince 2009 bez komplikací. Od 7. 12. nastupují febrilie, slabost, kašel, těhotná je léčena antibiotiky ambulantně praktickým lékařem pro pneumonii. Stav se nelepší, naopak zhoršuje, od 14. 12. je výrazně dušná, proto je hospitalizována v okresní nemocnici, kde na anesteziologicko-resuscitačním oddělení je zahájena plicní ventilace, pacientka je uvedena do umělého spánku s následnou amnézií.
Dne 29. 12. 2009 je těhotná přeložena z okresní nemocnice na oddělení ARO kliniky kardiovaskulární chirurgie, kde byla nutná umělá plicní ventilace pro globální respirační insuficienci a oboustrannou pneumonii. Je vyšetřena na přítomnost viru H1N1, zjištěna je pozitivita tohoto viru, současně je zjištěn i virus sezonní chřipky. Pro progresi ventilační insuficience a neúčinnost konvenční terapie je rozhodnuto o napojení pacientky na ECMO (extrakorporální membránová oxygenoterapie). Tentýž den je zavedeno veno-venózní ECMO. Porodníkem byla provedena sonografie a v děloze zjištěn živý eutrofický plod se srdeční frekvencí 150–160/min. odpovídající délce gravidity uložený v labilní poloze. Inzerce intaktní placenty na přední stěně děložní bez známek odlučování, přiměřené množství vody plodové.
Dne 30. 12. 2009 bylo během dne nutné zvýšit dávky analgosedace pro výrazný neklid pacientky. Ve 20.12 hod. byl spontánně porozen plod ženského pohlaví o hmotnosti 635 g. Po přerušení pupečníku bylo dítě hypotonické, bez cyanózy, se srdeční frekvencí 70–80/min., s lapavými dechy. Anesteziolog odsál z dutiny ústní nepatrné množství čirého sekretu a zahájil kardiopulmonální resuscitaci. Současně byl přivolán neonatolog a porodník. Vzhledem k absenci vhodných intubačních pomůcek pro nedonošené děti se prováděla nepřímá masáž srdce zvyklou frekvencí, inhalační oxygenoterapie přes masku ambuvaku a holčička byla zahřívána warm touchem (zahřívací podložka). Růžový novorozenec s dobrou srdeční frekvencí a nepravidelnou dechovou aktivitou byl předán ve 20.35 hod. do péče neonatologa. K lůžku rodičky v umělém spánku napojené na ECMO přistupuje porodník k dokončení III. doby porodní. Následné zajištění rodičky probíhá v provizorních podmínkách. Pupečník je přerušen pomocí Peánových kleští a tkanice. Před rodidly na podložce je asi 100 ml krve. Moč v recipientu sangvinolentní. Sonograficky je potvrzena placenta adherující v děloze. Pacientka je plně heparinizována, aktuální ACT (activated clotting time = vyšetření hodnotící účinnost heparinizace) 180 s. Přechodně je přerušena aplikace heparinu (celkem na 3 hodiny, zaznamenán pokles ACT na 160 sec.). Po dezinfekci, provizorním zarouškování na lůžku (při nemožnosti práce v gynekologické poloze z důvodu kanylace stehenních cév) byly jemně roztaženy dolní končetiny. Následně je provedena lysis manualis placentae s dugitální revizí. Děloha je prázdná, retrahuje se, zevně dosahuje fundus děložní 2 prsty pod pupek, krvácení je přiměřené. Jednorázově aplikován bolus uterotonik (2 j. Oxytocinu + 1 amp. Methylergometrinu i.v.) a dále do infuze 1000 ml fyziologického roztoku přidáno 10 j. Oxytocinu, tyto aplikovány kontinuálně. Podle následně provedeného ultrazvukové vyšetření je děloha bez prokazatelných reziduí, s průměrem fundu 84 mm. Palpačně je provedena orientační revize případných porodních poranění – na hrdle ani v pochvě nebyla žádná shledána. Toileta zevních rodidel, založeny vložky. Na stěně břišní označena výška fundu dělohy černou fixou ke sledování retrakce dělohy. Již po překladu byla nasazena antivirotika – Relenza (zanamivirum) a pokračováno v Tamiflu od 14. 12. 2009 (oseltamivirum) a pro bakteriální superinfekci plic (Stenotrophomonas maltei, Pseudomonas aeruginosa) byla pacientka léčena antibiotiky – Tazocin (piperacillinum) a Vancomycin (vancomicinum), inhalačně Colistina (colistinum).
Porodník doporučil sledovat výšku fundu dělohy, Oxytocin ponechat v kontinuálních infuzích do následujícího dne v obvyklé dávce 5 j. na 4 hod., kontrolovat krvácení s počítáním vložek, zastavit jednorázově laktaci Dostinexem 1 mg (cabergolinum) rozdrceným do sondy, k dispozici byla ponechána uterotonika – Enzaprost, Oxytocin, Methylergometrin. Porodnické konzilium bylo dostupné kdykoli podle aktuální potřeby. Následující den byl zjištěn klinický nález: břicho v niveau, fundus děložní dosahuje ke sponě, děloha retrahována, prsy klidné, bez známek laktace, krvácení slabé, tedy očistky přiměřené. Podle sonografie břicha shledán fundus děložní s průměrem 60 mm, dutina štěrbinovitá, bez patrných reziduí, v hrdle drobné koagulum, asi 20mm, pochva bez koagul. Za dělohou v cavum Douglasi depo volné tekutiny šíře 25 mm, zřejmě pouze výpotek. Konstatován standardní poporodní průběh bez komplikací. Nedělka dále plně heparinizována (podle ACT kontrolovaném po 4–6 hod.), proto byla doporučena uterotonika ještě 24 hodin, kontrola porodníkem podle stavu. V poporodním období setrvává na ECMO, je doléčována bakteriální pneumonie, kolonizace H1N1 již neprokázána, opakovaně drénován protrahovaný pravostranný pneumotorax, punktován fluidotorax oboustranně, prokázána trombóza v. cephalica l.dx.
Po 14 dnech, 12. 1. 2010, odpojena od ECMO, od 15.1. spontánní ventilace přes T-piece (spontánní ventilace bez ventilátoru u tracheostomovaných pacientů). Postupně seznámena s předcházejícími událostmi (porodem), na které má pacientka amnézii.
Dne 20. 1. 2010 extrakce tracheostomické kanyly. Nedělka je respiračně zcela kompenzována, oběhově stabilní, plně při vědomí, spolupracuje, rehabilituje. Snaha o enterální výživu špatně tolerována, opakují se průjmovité stolice, kultivace na Clostridium spec. negativní. Nasazena parenterální výživa a postupně převedena na perorální příjem potravy.
Dne 22. 1. 2010 byla pacientka ve stabilizovaném stavu přeložena na JIP interní kliniky. Klidově eupnoická, kachektická, ležící, hybnost obtížná, objektivně svalstvo hypotrofické, třes horních končetin, oboustranná paréza nervus peroneus, hydratovaná, anikterická, bledá, bez krvácivých projevů, afebrilní.
Postupně přijímá stravu per os, doplněnou enterální výživou formou sippingu (pití tekuté výživy po doušcích), rehabilitací je dosaženo samostatné chůze, postupně se zlepšuje polyneuropatie a myopatie kriticky nemocných.
Na výslovné přání byla pacientka propuštěna v celkově dobrém stavu 8. 2. 2010 v doprovodu rodiny domů. Doporučena je nutnost pneumologické dispenzarizace a rehabilitace. V krátké době následovala intenzivní rehabilitace ve specializovaném rehabilitačním zařízení. Poté přijata na tzv. čekatelský pokoj na neonatologické oddělení gynekologicko-porodnické kliniky, kde se věnovala péči o svoji dcerku až do jejího propuštění.
Po skončení šestinedělí u pacientky proběhlo standardní gynekologické vyšetření ošetřujícím gynekologem v místě bydliště včetně sonografie, se závěrem přiměřeného nálezu a doporučením nitroděložního tělíska jako antikoncepční metody.
Neonatologická péče
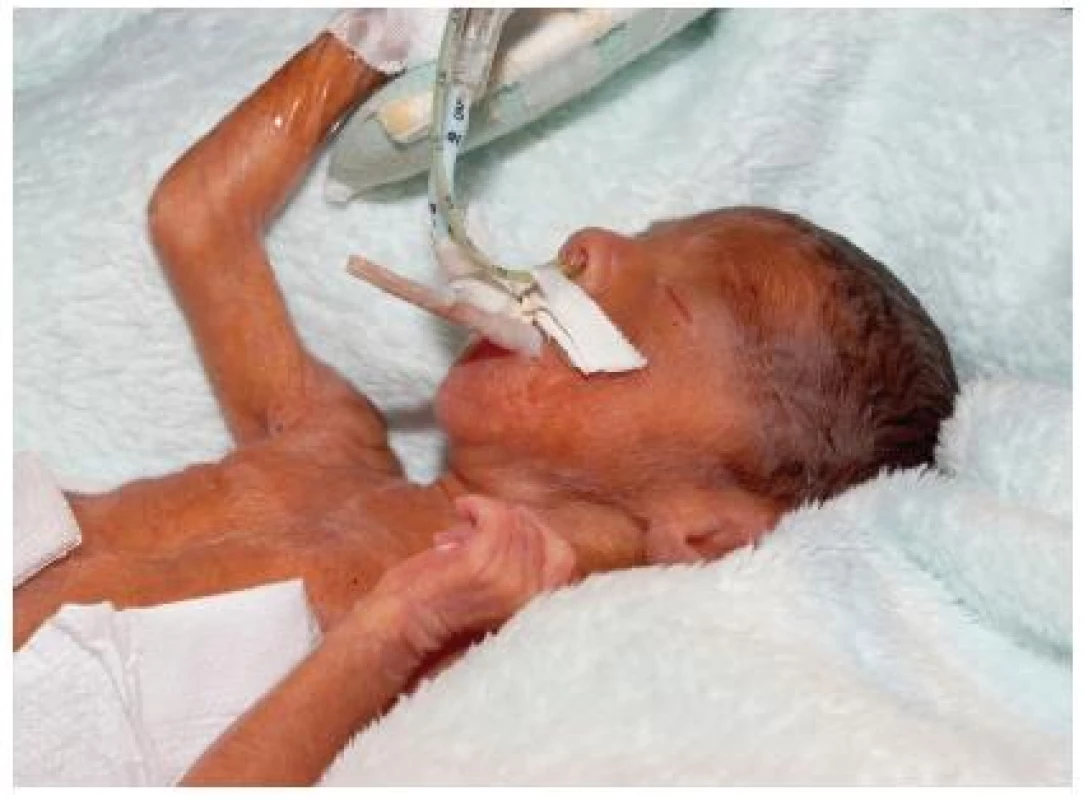
Extrémně nezralá holčička byla porozena ve 24+0 gestačním týdnu na lůžkovém anesteziologicko-resuscitačním oddělení. Porod byl překotný, bez lékařské asistence, bez indukce plicní zralosti steroidy. Po porodu vitální, ošetřena podle dostupných možností místním personálem. Po příjezdu neonatologa byla holčička zajištěna intubací, současně byla aplikována dávka surfaktantu a holčička byla transportována na ARO novorozenců gynekologicko-porodnické kliniky (na obr. 1. vidíme novorozené děvče).
Po přijetí těžká hypotermie 32 °C, pro uspokojivou dechovou aktivitu extubována na nazální CPAP (kontinuální pozitivní přetlak), cévní vstup zajištěn kanylací pupeční vény, zajištěna dvojkombinací antibiotik (Gentamycin, Ampicilin). Zvážena – porodní hmotnost 635 g. Poporodní anémie 83 g/l byla korigována transfuzí erymasy. Na nazálním CPAP byla bez nároků na kyslík, pro občasné nezralecké apnoické pauzy nasazen Coffein. Druhý den života byla zahájena kúra Ibuprofenem pro hemodynamicky významný perzistující ductus arteriosus, který se po léčbě zmenšuje a na konci 1. měsíce se zcela uzavírá. Čtvrtý den života se objevuje masivní krvácení ze žaludku a současně i meléna, rychlá anemizace na 49 g/l Hb bez celkové cirkulační rozlady. Opětovná korekce erymasou, aplikována mražená plazma, koagulační vyšetření následně zcela v normě, nasazen ranitidin. Laboratorně i klinicky je novorozenec bez známek zánětu. Stav vyhodnocen jako krvácení ze stresového vředu vzhledem ke komplikované poporodní anamnéze. Mezi 5.–7. dnem života krátkodobá umělá plicní ventilace pro progredující frekvenci apnoických pauz. Následně úspěšně extubována, distenční podpora zcela ukončena 46. den života (31. týden grav.), dále zcela stabilní. Na plné enterální výživě od 19. dne života. Zpočátku byla krmena cizím mateřským mlékem, před propuštěním převedena na nezraleckou formuli. Sonografické vyšetření CNS opakovaně bez známek krvácení, bez periventrikulárních malacií. Domů byla propuštěna v 39. postkoncepčním týdnu, 100. den života (9. 4. 2010) s hmotností 2745 g s časnou morbiditou lehké formy bronchopulmonální dysplazie a retinopatie II. stupně oboustranně. Dne 11. 11. 2010 – 10,5 měsíce nekorigovaného věku a 6,5 měsíce korigovaného věku hmotnost 8600 g.
Po porodu byl odeslán sekret z dýchacích cest a krev na vyšetření PCR H1N1, vyšetření bylo negativní. V 5. dnu života při nutnosti umělé plicní ventilace kontrolní vyšetření prokazuje pozitivitu H1N1 v sekretu z dolních cest dýchacích, v séru přenesené protilátky od matky. Holčička byla na oddělení izolována, provedena režimová opatření. Vzhledem k velmi dobrému klinickému stavu, minimálnímu ventilačnímu režimu a uspokojivému RTG obrazu plic nebyla zahájena léčba Tamiflu. PCR pozitivita viru v sekretu dolních cest dýchacích do 7. dne života, dále opakovaně negativní. Poporodní negativita H1N1 by mohla být vysvětlena virostatickou léčbou matky. Pravděpodobně pokles hladiny virostatik po porodu způsobil přechodnou pozitivitu H1N1 v sekretu dýchacích cest. I přes extrémní nezralost na hranici viability a nestandardní peripartální anamnézu byla holčička propuštěna domů ve výborném stavu. Kolonizace dolních dýchacích cest H1N1 nijak neovlivnila vývoj nezralé plíce.
DISKUSE
Otázka diagnostiky počátku porodního mechanismu u pacientky v kritickém stavu uvedené do umělého spánku není jednoduchá. Ošetřující anesteziolog konstatoval v průběhu inkriminovaného dne výrazný neklid, který si vynutil zvýšení dávek léků určených k analgosedaci. Zpětně si vysvětlujeme, že tento neklid mohl být průvodním jevem porodní činnosti. Fakt, že šlo o těhotnou ženu, mohl vést k vyžádání konziliárního vyšetření porodníkem, přestože byla vyšetřena předešlý den s konstatováním klidového těhotenského nálezu. Předčasný porod může probíhat velmi rychle. Z dostupných literárních údajů je zřejmé, že systémový zánět matky a/nebo infekce plodového vejce mohou vyvolat předčasný porod. V tomto případě nespecifické známky zánětu byly přítomny. Už pouhý pohmat na těhotnou dělohu přes břišní stěnu mohl ozřejmit děložní kontrakce. Také sonografická cervikometrie a vaginální vyšetření by jistě pomohly v diagnostice hrozícího předčasného porodu.
Ale je tak jasné a jednoduché toto konstatovat, když událost již proběhla. Stejně tak, kdo řešil stav krvácející ženy po porodu, pochopí, s jakou obavou jsme přistupovali k provedení jindy tak jednoduché porodnické operace, jako je manuální lýza placenty a revize dutiny děložní u ženy plně heparinizované, mimo porodnické pracoviště, na lůžku s minimální možnou manipulací s dolními končetinami. Můžeme se jen domnívat, že k masivnímu krvácení nedošlo díky hyperkoagulačnímu stavu v těhotenství. Z dostupných literárních údajů vyplývá, že mortalita u těhotných při dobré kvalitě péče je poměrně nízká. Např. v Brazílii ve své práci Jimenéz uvádí, že v souboru 57 těhotných nebylo zaznamenáno žádné fetální ani mateřské úmrtí. Celkem 14 % pacientek mělo závažné komplikace a bylo přijato na JIP [8]. V léčbě použitá antivirotika jsou bezpečná v celém průběhu těhotenství. Další australská studie – (Hewagama a kol. [7] uvádí soubor 43 případů H1N1 u těhotných, z nichž u 8 jejich klinický stav vyžadoval přijetí na JIP pro respirační selhání, u těchto případů pak bylo zaznamenáno 1 mateřské, dále 2 fetální a 1 neonatální úmrtí. Práce Olyumiho předkládá kanadský soubor 31 těhotných, z nichž 6 bylo hosptalizováno na JIP pro respirační selhání. Všechny pacientky hospitalizované na JIP vyžadovaly buď vysokofrekvenční ventilaci, či ECMO. Dvě pacientky zemřely na JIP pro respirační selhání nereagující na léčbu. Pět ze šesti žen mělo nepříznivé perinatální výsledky – jedna potratila, jedna předčasně porodila, další tři porodily dítě s hypoxií [11]. Studie Creanga ukazuje porovnání průběhu H1N1 chřipky u hospitalizovaných těhotných a netěhotných. Do studie bylo zahrnuto 62 těhotných a 72 netěhotných. Incidence H1N1 pneumonie byla 55,3 vs. 7,7, přepočtena na 100 000 obyvatel. Frekvence úmrtí pacientů byla v obou skupinách přibližně stejná, v první skupině těhotných 2, ve druhé 4 pacienti. Práce ukázala častější výskyt pneumonie H1N1 než v běžné „netěhotné“ populaci. Ve skupině těhotných byl zaznamenán nejtěžší průběh ve III. trimestru. Celkem 22 žen ze 62 hospitalizovaných předčasně porodilo. Byly zjištěny horší perinatální výsledky (neonatální úmrtí či příjem na novor. JIP) ve skupině s těžkým průběhem onemocnění u matky (respirační selhání) proti skupině žen s lehkým průběhem onemocnění (bez respiračního selhání). Studie vyzdvihuje význam časného podání oseltamiviru, podobně jako další, americká, níže uvedená práce [3]. Prokázalo se, že v léčbě použitá antivirotika jsou bezpečná v celém průběhu těhotenství [12].
ZÁVĚR
Naše kazuistika dokumentuje případ těžkého průběhu infekce virem H1N1 u těhotné, který vyústil v respirační selhání a předčasný porod. V tomto případě zřejmě v samovolný předčasný porod a možnost využití veškeré dostupné léčby u jinak zdravé ženy přispěla k jejímu uzdravení s minimálními následky.
MUDr. Jana Skřenková
Gynekologicko-porodnická klinika
l. LF-UK a VFN
Apolinářská 18
128 00 Praha 2
Zdroje
1. Acs, N., Banhidy, F., Puho, E., Czeizel, AE. Maternal influenza during pregnancy and risk of congenital abnormalities in offspring. Birth Defects Res A Clin Mol Teratol, 2005, 73, p. 989–996.
2. Coffey, VP., Jessop, WJ. Maternal influenza and congenital deformities: a follow up study. Lancet, 1963, 1, p. 748–751.
3. Creanga, AA., Johnson, TF., Graitcer, SB., et al. Severity of 2009 pandemic influenza A (H1N1) virus infection in pregnant women. Obstet Gynecol, 2010, 115, 4, p. 717–726.
4. Dodds, L., McNeil, SA., Fell, DB., et al. Impact of influenza exposure on rates of hospital admissions and physician visits because of respiratory illness among pregnant women. CMAJ, 2007, 176, p. 463–468.
5. Freeman, DW., Barno, A. Deaths from Asian influenza associated with pregnancy. Am J Obstet Gynecol, 1959, 78, p. 1172–1175.
6. Harris, JW. Influenza occurring in pregnant women. JAMA, 1919, 72, p. 978–980.
7. Hewagama, S., Walker, SP., Stuart, RL., et al. 2009 H1N1 influenza A and pregnancy outcomes in Victoria, Australia. Clin Infect Dis, 2010, 50, 5, p. 686–690.
8. Jiménez, MF., El Beitune, P., Salcedo, MP., et al. Outcomes for pregnant women infected with the influenza A (H1N1) virus during the 2009 pandemic in Porto Alegre, Brazil. Int J Gynaecol Obstet, 2010, 111, 3, p. 217–219.
9. Neuzil, KM., Reed, GW., Mitchel, EF., et al. Impact of influenza on acute cardiopulmonary hospitalizations in pregnant women. Am J Epidemiol, 1998, 148, p. 1094–1102.
10. Nuzum, JW., Pilot, I., Stangl, FH., Bonar, BE. Pandemic influenza and pneumonia in a large civilian hospital. JAMA, 1918, 71, p. 1562–1565.
11. Oluyomi-Obi, T., Avery, L., Schneider, C., et al. Perinatal and maternal outcomes in critically ill obstetrics patients with pandemic H1N1 influenza A. J Obstet Gynaecol Can, 2010, 32, 5, p. 443–447, 448–452.
12. Tamma, PD., Ault, KA., del Rio, C., et al. Safety of influenza vaccination during pregnancy. Am J Obstet Gynecol, 2009, 201, 6, p. 547–552.
13. Wilson, MG., Stein, AM. Teratogenic effects of Asian influenza: an extended study. JAMA, 1969, 210, p. 336–337.
14. World Health Organization Pandemic (H1N1) 2009: update 66. http://www.who.int/csr/don/2009_09_18/en/index.html. Zpřístupňovaný 23. září 2009.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek Editorial
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2011 Číslo 3- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Inosin pranobex v léčbě chřipky a dalších respiračních infekcí virové etiologie
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Editorial
- Dědičná dispozice ke vzniku karcinomu endometria
- Úloha hysterektomie v managementu prekanceróz děložního hrdla
- Primární rezistence/senzitivita in vitro a klinický průběh onemocnění u pacientek s karcinomem ovaria
- Kritéria českých a slovenských žen při výběru kombinované hormonální antikoncepce
- Prognostický význam vybraných molekulárně-genetických imunohistochemických markerů a DNA ploidity u karcinomu endometria
- Psychosociální faktory ovlivňující spokojenost rodiček s perinatální péčí
- Spontánní předčasný porod u rodičky v umělém spánku na ECMO při závažné formě infekce H1N1
-
Guideline gynekologických zhoubných nádorů 2010
Primární chirurgická léčba zhoubných nádorů endometria - Profylaktické operace u žen s hereditární dispozicí ke vzniku gynekologických malignit
- Biofyzikálne metódy diagnostiky intrapartálnej fetálnej hypoxie
- Pokročilý věk matky jako indikace k provedení amniocentézy – zhodnocení karyotypu u 418 vyšetřených plodů
- Vysoká rezistence Streptococcus agalactiae na antibiotickou terapii druhé linie u časných a pozdních forem infekcí novorozence
- Optimalizace vyšetření protilátek proti trombocytům u těhotných a žen po porodu
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vysoká rezistence Streptococcus agalactiae na antibiotickou terapii druhé linie u časných a pozdních forem infekcí novorozence
- Optimalizace vyšetření protilátek proti trombocytům u těhotných a žen po porodu
- Biofyzikálne metódy diagnostiky intrapartálnej fetálnej hypoxie
- Úloha hysterektomie v managementu prekanceróz děložního hrdla
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání