-
Články
Reklama
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaOptimalizace klinických přístupů k pacientům s onemocněním COVID-19 v primární péči
Optimizing clinical approaches to COVID-19 patients in primary care
There is insufficient evidence from medical studies for clinical approaches to patients with COVID-19 in primary care. Patients often urge the therapeutic use and preventive administration of various medicines, often controlled by studies insufficiently or completely unverified. The aim of the project, commissioned by the Committee of the Society of General Practice of the Czech Medical Association JEP, was to compensate for this deficiency by interdisciplinary consensus and thus provide general practitioners (GPs) with a basic support in accessing patients with COVID-19. Representatives of GPs identified the most common questionable diagnostic or therapeutic approaches and formulated 17 theses, taking into account their own experience, existing Czech and foreign professional recommendations. The RAND/UCLA Appropriateness Method, modified for the needs of pandemic situation, was chosen to seek consensus. Representatives of 7 medical specialties accepted the participation in the 20-member panel. The panel evaluated in 2 rounds, with the comments and opinions of others available to all panelists before the second round. The outcome of the evaluation was agreement on 10 theses addressing the administration of vitamin D, inhaled corticosteroids in patients with COPD and bronchial asthma, acetylsalicylic acid, indications for D-dimer levels examination, preventive administration of LMWH, importance of pulse oximetry, indication for emergency services, indication for antibiotics and rules for distant contact. The panel disagreed on 6 theses recommending the administration of ivermectin, isoprinosine, colchicine and corticosteroids in patients with COVID-19 in primary care. One thesis, taking into account the use of D-dimers in primary care was evaluated as uncertain. The most discussed theses, on which there was also no agreement, were outpatient administration of corticosteroids and the importance of elevation of D-dimers levels or their dynamic increase in a symptomatic patient with COVID-19 as an indication for referral to hospital. The results of the consensus identified topics that need to be further discussed and on which it is appropriate to focus further research.
Keywords:
triage – allocation – scarce resources – ethics – law – recommendations
Autoři: Bohumil Seifert 1; Martin Balík 2; Václava Bártů 3; Ludmila Bezdíčková 4; Vladimír Černý 5; Ivana Čierná-Peterová 6; Jozef Čupka 2; Pavel Dlouhý 7; David Halata 8; Igor Karen 9; Petr Kessler 10; Vladimír Koblížek 11; Norbert Král 1; Tomáš Kvasnička 12; Jan Kvasnička 12; Cyril Mucha 1; Miroslav Penka 13; Štěpán Svačina 14; Jana Šeblová 15; Martin Špaček 16; Milan Trojánek 17
Působiště autorů: Ústav všeobecného lékařství 1. LF UK v Praze 1; Klinika anesteziologie, resuscitace a intenzivni mediciny, 1. LF UK a VFN v Praze 2; Plicní oddělení, Medicon, a. s., Praha 3; Praktický lékař, Praha 4; Klinika anesteziologie, perioperační a intenzivní medicíny, UJEP a Masarykovy nemocnice v Ústí nad Labem 5; Plicní ambulance, Brandýs nad Labem 6; Infekční oddělení, Krajská zdravotní, a. s. – Masarykova, nemocnice v Ústí nad Labem, o. z. 7; Praktický lékař, Hošťálková 8; Praktický lékař, Benátky nad Jizerou 9; Oddělení hematologie a transfuziologie, Nemocnice Pelhřimov 10; Plicní klinika LF UK a FN Hradec Králové 11; Trombotické centrum, Ústav lékařské biochemie a laboratorní, diagnostiky 1. LF UK a VFN v Praze 12; Interní hematologická a onkologická klinika LF MU a FN Brno 13; 3. interní klinika – klinika endokrinologie a metabolismu, 1. LF UK a VFN v Praze 14; Oddělení urgentního příjmu a LSPP dětí, FN Motol, Praha 15; 1. interní klinika – klinika hematologie 1. LF UK a VFN v Praze 16; Klinika infekčních nemocí 2. LF UK a FN Na Bulovce, Praha 17
Vyšlo v časopise: Čas. Lék. čes. 2021; 160: 119-125
Kategorie: Původní práce
Souhrn
Pro klinické postupy u pacientů s onemocněním COVID-19 v primární péči není dostatek podkladů a důkazů z lékařských studií. Pacienti nezřídka naléhají na léčebné využití a preventivní podání různých léků, často nedostatečně ověřených či zcela neověřených kontrolovanými studiemi. Cílem projektu zadaného výborem Společnosti všeobecného lékařství ČLS JEP bylo nahradit tento nedostatek mezioborovou shodou, a poskytnout tak praktickým lékařům základní oporu v přístupu k pacientům s onemocněním COVID-19.
Zástupci praktických lékařů identifikovali nejčastější sporné diagnostické či léčebné postupy a s přihlédnutím k vlastním zkušenostem a existujícím českým i zahraničním odborným doporučením formulovali 17 tezí. Pro hledání konsenzu byl zvolen postup RAND/UCLA Appropriateness Method modifikovaný pro potřeby pandemické situace. Účast ve 20členném panelu přijali zástupci 7 lékařských odborností. Panel hodnotil dvoukolově s tím, že před druhým kolem byly všem panelistům přístupné komentáře a názory ostatních. Výstupem hodnocení bylo dosažení shody u 10 tezí, řešících podání vitaminu D, inhalačních kortikosteroidů u pacientů s chronickou obstrukční plicní nemocí (CHOPN) a bronchiálním astmatem, kyseliny acetylsalicylové, indikaci vyšetření D-dimerů, preventivní podání nízkomolekulárních heparinů, význam pulzní oxymetrie, indikaci pro přivolání rychlé záchranné služby, indikace antibiotik a pravidla distančního kontaktu. Panel se neshodl na 6 tezích, doporučujících podání ivermektinu, isoprinosinu, kolchicinu a kortikoidů u pacientů s COVID-19 v primární péči. Jedna teze, zohledňující využití D-dimerů v primární péči, byla vyhodnocena jako nejistá.
Mezi teze, nad nimiž se diskutovalo nejvíce a kde také nebylo dosaženo shody, patřily ty, které se zaměřovaly na ambulantní podání kortikosteroidů a význam elevace hladin D-dimerů nebo jejich dynamického zvyšování u symptomatického pacienta s COVID-19 jako indikace k odeslání na interní vyšetření. Výstupy konsenzuálního jednání ukázaly témata, o kterých je třeba dále diskutovat a na něž je vhodné zaměřit další výzkum.
Klíčová slova:
praktický lékař – COVID-19 – klinické postupy – mezioborový konsenzus
ÚVOD
Pandemie způsobená virem SARS-CoV-2 (infekční onemocnění COVID-19) vystavuje zdravotní systém výzvě na různých úrovních. Primární péče sehrává v době pandemie zásadní roli, pokud se jedná o zajištění základní akutní péče, udržení péče o chronické pacienty, a zejména pak roli nárazníku pro pacienty s COVID-19, na jehož potenciálu a kvalitě závisí do vysoké míry kapacita, funkce a efektivita nemocničního systému. Praktičtí lékaři jsou odpovědní za primární kontakt s pacienty, ať už distanční nebo fyzický, jejich testování, poučení, triáž na základě klinického hodnocení, léčbu a sledování, případně včasné odeslání do specializované péče. Tato role je mezinárodně uznávána a respektována (1).
Pro klinické postupy v nemocniční a intenzivní péči už jsou v současné době k dispozici solidní literární podklady a doporučení. Pro postupy v primární péči taková data k dispozici nejsou. Přitom praktičtí lékaři byli v době největšího náporu na lůžkové kapacity často nuceni jít v péči o pacienty s COVID-19 až za hranice svých kompetencí.
Praktičtí lékaři potřebují oporu pro své klinické postupy a také pro komunikaci s pacienty, kteří nezřídka naléhají na léčebné využití a preventivní podání různých léků, často nedostatečně ověřených nebo zcela neověřených kontrolovanými studiemi. Společnost všeobecného lékařství (SVL) ČLS JEP se dostává také pod tlak svých členů, kteří naléhají na doporučení či ověření postupů zveřejněných na různých platformách. Příkladem je včasné nebo preventivní podávání kyseliny acetylsalicylové (ASA), nízkomolekulárních heparinů, ivermektinu, isoprinosinu, kolchicinu nebo kortikoidů.
Pro zahrnutí jmenovaných léků do léčebných postupů v primární péči nemá praktický lékař dostatečnou oporu v doporučeních odborných společností, stanoviscích regulatorních orgánů (SÚKL), ale ani v doporučeních partnerských společností v západní Evropě, např. ve Velké Británii, Nizozemsku či Německu. Na druhou stranu by neměl podlehnout terapeutickému nihilismu, a naopak by se měl snažit ve prospěch nemocných stále hledat nejlepší možné postupy.
Za situace, kdy není k dispozici dostatek poznatků dle zásad medicíny založené na důkazech (EBM) a problematika se jeví jako naléhavá, je namístě hledání mezioborového konsenzu odborníků s cílem pomoci optimalizovat klinické postupy u pacientů s COVID-19 v primární péči. Proto výbor SVL požádal o spolupráci přední odborníky z oborů infekčního lékařství, anesteziologie a resuscitace, urgentní medicíny, interního lékařství, pneumologie, hematologie a všeobecného praktického lékařství.
CÍLE A METODIKA
SVL vydala na podzim 2020 doporučený postup Pandemie infekce COVID-19 a primární péče (dále DP) (2), jehož součástí je i doporučení klinických postupů u pacientů s COVID-19. Dokument je průběžně aktualizován.
Na základě tohoto DP, doporučení dalších odborných společností (3–6), rešerše zahraničních zdrojů, ale také zkušeností a podnětů našich kolegů napříč republikou, se kterými jsme v kontaktu prostřednictvím webinářů, jsme definovali otázky, jež je třeba zodpovědět pro doporučení optimálního přístupu k pacientům s onemocněním COVID-19 v primární péči. Cílem naší práce bylo ověřit odpovědi na tyto otázky v mezioborovém konsenzu.
METODA KONSENZU RAND-UCLA
Jednou z osvědčených metod hledání konsenzu odborníků v různých oblastech lékařské vědy v případech, kdy není k dispozici dostatek podkladů z oblasti EBM, je RAND/UCLA Appropriateness Method (RAM) (7, 8). Tato metoda již byla pro potřeby konsenzu v primární péči na mezinárodní úrovni opakovaně použita (9–12).
Předmětem posuzování jsou předem vytvořené teze z oblastí a na témata, ve kterých je hledán konsenzus. Míra souhlasu s tezí se vyjadřuje hodnocením ve škále 1–9, kde 9 vyjadřuje nejvyšší míru souhlasu a 1 nejvyšší míru nesouhlasu. Teze je přijata, pokud medián hodnocení činí 7–9 a žádné hodnocení není v rozmezí 1–3. Pokud tato podmínka není splněna, teze není přijata. Za nejistou je teze považována, pokud medián činí 4–6 nebo je dosažen jakýkoliv medián s tím, že více než 3 hodnocení byla současně v rozmezí 1–3 a 7–9.
Metoda kombinuje nejlepší dostupné vědecké důkazy s kolektivním úsudkem v panelu odborníků s cílem vytvořit optimální doporučení pro reálně poskytovanou péči. Za normálních okolností poskytuje panelistům příležitost diskutovat a na základě této diskuse a argumentace ostatních přizpůsobovat svá hodnocení.
ÚČASTNÍCI PANELU
Součástí panelu bylo 6 praktických lékařů, 3 pneumologové, 2 intenzivisté, 1 odborník z oboru urgentní medicíny, 2 infekcionisté, 5 hematologů (odborníků pro trombózu a hemostázu) a 1 internista, vesměs členové výborů příslušných odborných společností.
PROCES RAM
1. 17 tezí bylo vybráno koordinátorem jako nejčastěji diskutované problémy v klinických přístupech k pacientům s onemocněním COVID-19 v primární péči. Formulovány byly převážně jako syntéza doporučení jednotlivých odborných společností.
2. Teze byly zaslány panelistům, aby vyhodnotili vhodnost každé teze na škále 1–9, případně přidali své komentáře, a hodnocení zaslali zpět.
3. Koordinátor, který nehodnotil, provedl shrnutí, vypočetl medián pro každou tezi a přidal komentáře, případně podle nich tezi přizpůsobil, aniž by změnil její původní vyznění. Následně byly teze připraveny k druhému hodnocení.
4. Vzhledem k pandemické situaci se na rozdíl od tradiční metodik
y RAM 2. kolo neuskutečnilo při osobním setkání, ale bylo provedeno distančně. Připojené komentáře nahrazovaly diskusi na místě.
5. Výsledky druhého hodnocení byly vyhodnoceny koordinátorem. Všichni hodnotící byli požádáni o schválení výstupů konsenzu, případně o komentáře k nim. První hodnocení probíhalo distančně od 22. dubna 2021.
V prvním kole hodnotilo 19 odborníků z dvacetičlenného panelu. Druhé kolo hodnocení bylo dokončeno 14. května 2021. Bylo zaznamenáno 15 hodnocení.
VÝSLEDKY
V 1. kole hodnocení bylo dosaženo konsenzu u 6 tezí (teze 9–12, 16 a 17). U 10 tezí konsenzu dosaženo nebylo a 1 teze byla označena jako nejistá. Na základě komentářů byly některé teze přeformulovány tak, aby byla zvýšena pravděpodobnost jejich přijetí.
Tab. 1. Seznam tezí s výsledky hodnocení v 1. a 2. kole, výsledným mediánem po 2. kole a rozsahem hodnocení 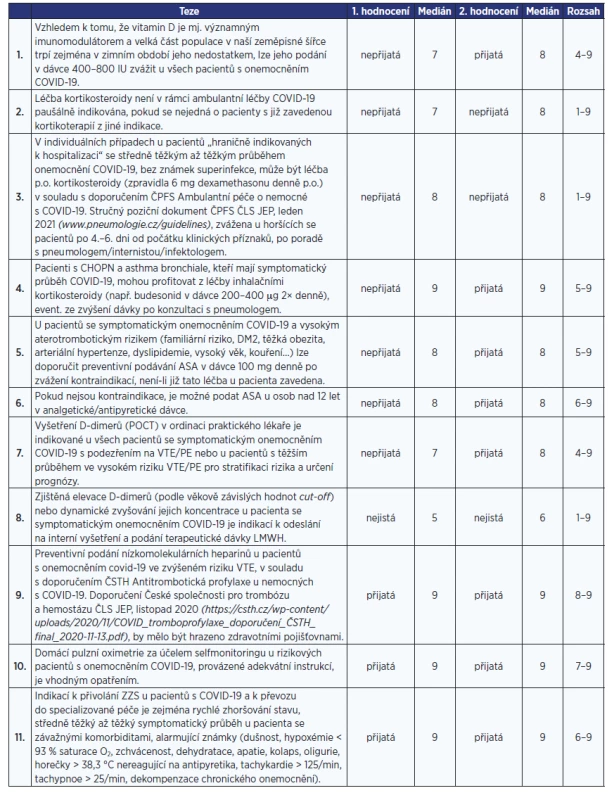
Tab. 1 Seznam tezí s výsledky hodnocení v 1. a 2. kole, výsledným mediánem po 2. kole a rozsahem hodnocení 
Ve 2. kole bylo po zohlednění komentářů dosaženo shody u 10 tezí, 6 tezí dosáhlo vysoké míry shody, ale přijaty nebyly a 1 teze zůstala nejistá. K názorovému posunu na základě komentářů směrem ke konsenzu došlo u tezí 1 a 4–7. U teze 17 naopak nastala změna v neprospěch konsenzu. Zvýšení hodnoty mediánu bez výsledného dosažení konsenzu se týkalo tezí 2, 8, 14 a 15.
DISKUSE
VITAMIN D
Konsenzus podporuje podání vitaminu D praktickým lékařem u všech pacientů s nemocí COVID-19. Jedná se o substituční dávku 1000 IU (např. 2 kapky cholekalciferolu 0,5 mg/ml denně), která by neměla vést k předávkování. Nemá smysl podávat vitamin D v kombinaci s vitaminem A nebo vápníkem, není-li k jejich podání jiná indikace.
AMBULANTNÍ PODÁNÍ KORTIKOSTEROIDŮ
Paušální podání kortikosteroidů při léčbě pacientů s COVID-19 není doporučeno, nicméně tezi se nepodařilo formulovat tak, aby byla získána shoda (medián 8; 2 hlasy v rozmezí 1–3). Ve studii RECOVERY bylo zjištěno více úmrtí při léčbě dexamethasonem ve skupině pacientů, kteří nevyžadovali oxygenoterapii v době randomizace (17,8 vs. 14 %) (13). Benefit kortikoidů byl prokázán u hospitalizovaných pacientů vyžadujících oxygenoterapii a na umělé plicní ventilaci. Jinak převažovaly jejich nežádoucí účinky. Při rozhodování o použití kortikosteroidů v ambulantní léčbě COVID-19 je praktickému lékaři doporučena konzultace se specialistou.
Ani doporučení podání kortikosteroidů u ambulantních pacientů se středně těžkým až těžkým průběhem COVID-19 nezískalo nespornou konsenzuální podporu (medián 8; 1 hlas v rozmezí 1–3). Intenzivista upozornil, že (bakteriální) superinfekci, kterou je třeba vyloučit, má při příjmu až 28 % pacientů s těžkým průběhem COVID-19 z komunitního prostředí (14, 15). Mezi specialisty v panelu převládal názor, že nasazení kortikosteroidů by měla předcházet konzultace se specialistou (infektologem, pneumologem, internistou). Pneumolog připouští, že u pacientů s oboustranným rentgenovým nálezem kovidové pneumonie je ambulantní terapie kortikoidy možná i v případě, že se jedná o nemocné, kteří jinak kortikosteroidy trvale neužívají. Také konstatuje, že v praxi se kortikosteroidy osvědčily při dlouhodobých febriliích, jež nebyly jinak zvládnutelné. Podání inhalačního kortikoidu (např. budesonid) by měl předcházet alespoň rtg průkaz pneumonie.
Praktičtí lékaři poukazovali na obtížnost akutních konzultací se specialisty z hlediska dostupnosti a časové náročnosti v pandemickém režimu a na situace rychlého zhoršování klinického stavu a potřebu rozhodování již po 4.–5. dni od vzniku klinických příznaků. Lékař z oblasti s horší dostupností nemocniční péče a v oblastech, kde byla spádová intenzivní lůžka na hraně kapacit, připomněl, že bez kortikoidů by pacienty nezvládl. V případě stanovení přísných podmínek pro podání kortikoidů pak pacienti s těžším průběhem v případě vyčerpaných nemocničních kapacit zůstávají pouze na základní symptomatické terapii (antipyretika, antitusika). Tato oblast vyžaduje další mezioborovou diskusi.
Shoda byla dosažena v případě léčby inhalačními kortikoidy u pacientů s CHOPN a bronchiálním astmatem. K novému nasazení by mělo dojít časně (do 5–7 dnů) po nástupu příznaků. Pro zvyšování dávky není opora v literatuře, je doporučena konzultace s pneumologem. Venkovský praktický lékař upozornil na obtížnou dostupnost telefonických konzultací na úrovni okresů a na potřebu zřídit systém telefonických/ medicínských konzultací v podobných situacích.
PODÁNÍ ASA V PREVENTIVNÍ A ANALGETICKO-ANTIPYRETICKÉ DÁVCE
Pro obě tvrzení byla získána všeobecná shoda. Je možné použít kyselinu acetylsalicylovou jako analgeticko-antipyretickou terapii s respektem k možným kontraindikacím nebo přidat ASA v preventivní dávce (100 mg) k symptomatické léčbě u rizikových pacientů, pokud nejsou přítomné kontraindikace.
D-DIMERY
V současné době má k dispozici vyšetření hladiny D-dimerů v režimu POCT jen zhruba 5 % praktických lékařů, ale jejich počet narůstá. Některé ordinace mají možnost laboratorního vyšetření v režimu statim (zařízení typu poliklinik).
Teze o využití stanovení hodnot D-dimerů u definovaných pacientů s onemocněním COVID-19 ke stratifikaci rizika VTE/PE a dalšímu sledování byla přijata s dostatečnou mírou shody.
Významně zvýšená hladina D-dimerů se jeví být, alespoň v případě pacientů hospitalizovaných a pacientů v kritické péči, negativním prognostickým faktorem ve vztahu k onemocnění COVID-19 (16, 17). Vzhledem ke zvýšenému riziku tromboembolických komplikací v průběhu COVID-19, ale i s odstupem po prodělaném onemocnění doporučuje lékař urgentní péče vyšetření D-dimerů v rámci diferenciální diagnostiky dušnosti při podezření na VTE/PE (plicní embolie a/ nebo žilní trombóza), byť se jedná o nespecifický ukazatel. Z hlediska praktického využití má ovšem smysl v ordinaci praktického lékaře pouze tehdy, je-li výsledek dostupný v režimu statim či POCT.
Tvrzení, že zjištěná elevace koncentrace D-dimerů nebo její dynamické zvyšování u pacienta se symptomatickým onemocněním COVID-19 je indikací k odeslání na interní vyšetření, nebyla přijata (medián 6). Intenzivista poukazuje na potřebu zvážit významnost elevace a dát ji do souvislosti s klinickým stavem pacienta. Elevace D-dimerů koreluje s pozitivním nálezem na CT angiografii jen ve 20–30 % případů (17). Přínosnější je negativní prediktivní hodnota vyšetření. Praktičtí lékaři připomínají, že vyšetření CT angiografií je mimo velká města obtížně dostupné a připadá v úvahu spíše odeslání na interní ambulanci. Hematolog upozorňuje, že CT angiografie plicnice sice vyloučí plicní embolii, ale nevyloučí jinde probíhající trombózu ani riziko, že k plicní embolii dojde později.
Intenzivisté upozorňují, že elevaci hladiny D-dimerů nad cut-off závislý na věku lze předpokládat u velké části pacientů s těžším průběhem COVID-19. Pneumolog připomíná, že pozitivita D-dimerů je známkou infekce, nejen známkou plicní embolie nebo žilní trombózy (18). Odesílat všechny pacienty na interní vyšetření by vedlo k zahlcení těchto ambulancí a nebylo přínosem oproti dále navrženému postupu. V panelu zároveň převažoval názor, že zjištěná elevace koncentrace D-dimerů nad věkově závislý cut-off je indikací k podávání profylaktické dávky nízkomolekulárního heparinu (LMWH). Pokud při kontrole dojde k dalšímu zvýšení hodnoty D-dimerů, a zejména při klinickém podezření na tromboembolickou komplikaci, je vždy indikované vyšetřit pacienta co nejdříve a v akutním režimu. V takovém případě je podle hematologa a specialisty na urgentní medicínu ke zvážení zajištění pacienta do tohoto vyšetření terapeutickou dávkou LMWH, není-li kontraindikace.
Do jaké míry je vyšetření koncentrace D-dimerů v ordinaci významné pro klinické rozhodování a jak tento ukazatel optimálně využít, bude předmětem další diskuse.
PREVENTIVNÍ PODÁVÁNÍ NÍZKOMOLEKULÁRNÍCH HEPARINŮ
Mezioborový konsenzus se touto tezí přihlásil k doporučení České společnosti pro trombózu a hemostázu ČLS JEP (5). Pneumolog komentuje, že LMWH by měl být podáván v domácím léčení u nemocných s COVID-19, kteří mají anamnézu VTE, závažný laboratorní trombofilní stav (homozygot FV Leiden, kombinace heterozygot FV + mutace genu pro protrombin FII G20210A, antifosfolipidový syndrom). Plná shoda nastala v tvrzení, že v indikovaných případech by měla být umožněna preskripce LMWH i praktickým lékařům ze zdravotního pojištění.
Prolongovaná profylaxe po propuštění z nemocnice je obvykle doporučena u všech nemocných, kteří byli hospitalizování na JIP, ARO, KARIM a mají vyšší riziko VTE na základě osobní anamnézy VTE, obezity, omezení hybnosti, a u osob starších 75 let, pokud není přítomná kontraindikace, a to na dobu 10–30 dní.
DOMÁCÍ PULZNÍ OXYMETRIE
Ve shodě panelisté považují domácí pulzní oxymetrii za vhodné opatření. Lékař urgentní medicíny doplňuje potřebu poučit laiky také o jednoduchých zátěžových testech v selfmonitoringu (6minutový test chůzí /6MWT/; test sed – stoj /sit-to-stand/).
INDIKACE PŘIVOLÁNÍ ZZS
Panel vyjádřil shodu s navrženým přehledem indikací k přivolání ZZS, jež odpovídají kritériím v doporučeném postupu Společnosti infekčního lékařství ČLS JEP (6).
INDIKACE ATB U PACIENTŮ S COVID-19
Teze byla přijata ve shodě.
Intenzivista připomíná, že při rozhodování lze využít také změny v krevním obrazu a diferenciálním rozpočtu leukocytů (19, 20). Na JIP koreluje s klinikou „dynamika vzestupu CRP“ v řádu vyšších desítek procent/24 hod. Pouhá pozitivita nebo vzestupy o maximálně cca 50 mg/l nejsou v intenzivní péči signifikantní. Na oddělení intenzivní péče se používají jiné markery, např. prokalcitonin. Hematolog uvádí, že vzestup CRP bez jiných známek bakteriální superinfekce může být projevem zhoršující se systémové zánětlivé odpovědi, a tedy důvodem k podání (či zvýšení dávky) kortikoidů nebo odeslání pacienta ke zvážení hospitalizace. Vhodné je zvážit profylaktické podání ATB u vysoce rizikových imunokompromitovaných pacientů (onkologie, hematoonkologie apod.), a to po domluvě s dispenzarizujícím specialistou.
Infektolog naopak připomíná nízkou specificitu CRP a riziko extrémního nadužívání ATB (nejen) u pacientů s COVID-19. Odborník na urgentní medicínu potvrzuje, že ATB jsou často zbytečně indikována v době začátku onemocnění.
PODÁNÍ IVERMEKTINU U SYMPTOMATICKÝCH PACIENTŮ
Teze nedoporučující podání ivermektinu v této indikaci nebyla přijata, a to z důvodu dvou hlasů v rozmezí 1–3, přestože medián byl 9 a jasně převažoval názor tezi podporující. Zastánci ivermektinu ovšem poukazovali na existenci studií, které vyzněly ve prospěch ivermektinu (21), a na sdělené zkušenosti brněnských a slovenských kolegů.
Intenzivista upozorňuje na princip primum non nocere. Ivermektin je neurotoxin účinkující na receptorech GABA a spoléhající na intaktní hematoencefalickou bariéru. Minimálně 12 % závažných forem COVID-19 ji má ovšem postiženou zánětem, pacienti trpí encefalopatií, a to zvláště u těžkých forem v intenzivní péči (až u 50 % pacientů) (22–24). Ivermektin je podáván v rámci polypragmatických protokolů, kde není možné spolehlivě odečíst jeho klinický efekt. Jak ve svém stanovisku k podávání ivermektinu udává Česká společnost intenzivní medicíny ČLS JEP, neexistuje žádná evidence účinnosti a bezpečnosti ivermektinu v léčbě nemocných s COVID-19 v intenzivní péči. Ani pro podání u lehčích forem nejsou k dispozici podklady, zcela chybějí data z primární péče. Jediná randomizovaná klinická studie se 400 pacienty neprokázala benefit léčby u lehčích stavů (25). Současně nejsou důkazy o bezpečnosti podání v off-label indikaci u onemocnění COVID-19 a použití v této indikaci nedoporučuje ani sám výrobce léku.
Většina panelistů se přiklání k názoru, že pro podání ivermektinu není dostatek evidence. Možnost vidí v organizaci klinické studie podle všech zásad EBM.
PODÁNÍ ISOPRINOSINU U SYMPTOMATICKÝCH PACIENTŮ
Přes vysokou míru shody (medián 9) nebylo podle metodiky RAM dosaženo konsenzu. Hlasující v neprospěch nedoporučující teze (3 hodnotící v rozmezí 1–3) odkazovali na starší studie prof. Jiřího Berana a dalších a zdůrazňovali vysoký bezpečnostní profil isoprinosinu (26, 27). Intenzivista dodává, že lék podle SPC zvyšuje počet lymfocytů a NK buněk, což je u pacientů s COVID-19 asociováno s lepšími výsledky péče (28, 29). Při vyloučení dny může pozitivní dopad léku převážit nad riziky. Data o použití u hospitalizovaných pacientů budou teprve publikována.
Praktičtí lékaři se shodují, že lék případně předepíší off-label na úhradu samoplátcem, pokud ho pacient chce, s ohledem na minimální riziko podání. Pro podání však neexistuje opora ve studiích z primární péče. Specialisté navrhují neutrální postoj s doporučením individuálního zvážení lékařem u daného pacienta. Lékař z oboru urgentní medicíny doporučuje jako podmínku podání minimálně vyšetření krevního obrazu a konzultaci se specialistou.
PODÁNÍ KOLCHICINU U PACIENTŮ SE SYMPTOMATICKÝM COVID-19
I přes vysokou míru shody (medián 9) teze nebyla přijata.
Kolchicin je levný lék s protizánětlivým účinkem, jehož příznivý efekt byl prvně mimo uratickou artritidu prokázán u perikarditidy. Hlasující v neprospěch teze (2 hlasy v oblasti 1–3) poukázali na jeho efekt u koronavirové infekce, a to v kompozitním cílovém ukazateli obsahujícím prevenci úmrtí a hospitalizace u pacientů s předpokládaným těžším průběhem. Odvolávají se na studii, která zahrnula 4488 pacientů a prokázala snížení počtu úmrtí a počtu hospitalizací u těch, kterým byl podán v přednemocniční péči kolchicin (30). Intenzivista ovšem upozorňuje, že v této nejznámější studii byl ve větvi s kolchicinem 5–6× vyšší výskyt plicních embolizací. Ke studii bylo následně vzneseno mnoho námitek.
Velmi recentně publikovaná studie sledující nemocniční podávání kolchicinu v rámci RECOVERY Trial neprokázala po 28 dnech podávání léku jeho efekt na dobu trvání hospitalizace, riziko progrese stavu s potřebou umělé plicní ventilace ani riziko úmrtí (31).
DISTANČNÍ KONTAKT S PACIENTEM
Teze byla přijata s vysokou mírou shody.
Praktický lékař by měl brát v potaz varovné klinické příznaky, komorbidity a míru jejich kompenzace a na základě konzultace rozhodnout o nutnosti fyzického vyšetření v ordinaci nebo návštěvy u pacienta, případně přivolání ZZS a dále v případě potřeby konzultovat s dispenzarizujícím specialistou, který má pacienta v péči.
K dispozici je selfmonitoring saturace O2 a/nebo Rothovo skóre. Pokles saturace/Rothova skóre předchází rozvoji dušnosti o 24–48 hodin, což je často zásadní bod pro včasné zahájení léčby nebo odeslání k další léčbě v rámci hospitalizace.
PODÁNÍ MONOKLONÁLNÍCH PROTILÁTEK
Teze byla v 1. kole přijata ve shodě. Následně, před hodnocením ve 2. kole, došlo ke změně indikačních kritérií pro podání monoklonálních protilátek (mAb) v ambulantní péči. I ve 2. kole byla teze široce podpořena (medián 9), nicméně jedním panelistou odmítnuta. Zdůvodněním byl fakt, že kritéria byla natolik rozšířena, že by již neměla být překračována, a že bez jejich splnění nemá infuzní místo absolutní jistotu úhrady pojišťovnou.
Zdůrazňována byla potřeba spolupráce praktického lékaře se specialistou a jejich konzultace případů jednotlivých pacientů zvažovaných pro podání mAb. Většina panelistů se domnívá, že kapacity pro zvažování aplikace mAb přesahují rámec současných kritérií.
LIMITY PRÁCE
Konsenzuální panel byl složen z významných odborníků klíčových odborných společností, nicméně nebyl optimální z hlediska rovnováhy odborností. Pandemická situace neumožnila fyzické setkání členů hodnoticího panelu pro diskusi a hodnocení ve 2. kole, což narušilo metodiku a mohlo ovlivnit výsledky.
ZÁVĚR
Článek prezentuje výstupy konsenzu odborníků reprezentujících vybrané odborné společnosti ke klinickým přístupům k pacientům s onemocněním COVID-19 v primární péči. Předkládaný konsenzus poskytuje oporu pro rozhodování praktických lékařů jen do určité míry, některé otázky zůstávají nezodpovězené. I zde platí, že nejméně informací a důkazů v medicíně je z oblasti primárního rozhodování.
Poděkování
Projekt byl podpořen výborem Společnosti všeobecného lékařství ČLS JEP.
ADRESA PRO KORESPONDENCI:
doc. MUDr. Bohumil Seifert, Ph.D.
Ústav všeobecného lékařství 1. LF UK Albertov 7, 128 00 Praha 2
Tel.: 224 917 479
e-mail: bohumil.seifert@lf1.cuni.cz
Zdroje
1. WHO. Role of primary care in the COVID-19 response. World Health Organization. Regional Office for the Western Pacific, Manila, 2021 Apr 9. Dostupné na: https://apps.who.int/iris/handle/10665/331921
2. Seifert B, Bezdíčková L, Mucha C, a kol. Pandemie infekce COVID-19 a primární péče. Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře. Společnost všeobecného lékařství ČLS JEP, 23. 11. 2020. Dostupné na: www.svl.cz/doporucene-postupy/doporucene-postupy - -pro-pl-zpracovane-od-2020
3. SIL. COVID-19: diagnostika a léčba mimo nemocnice. Doporučený postup. Společnost infekčního lékařství ČLS JEP, 11. 3. 2021. Dostupné na: www.infekce. cz/Covid2019/MimoNemocnice-0321.pdf
4. Kudela O, Skácel Z, Pekárek Z, a kol. Ambulantní péče o nemocné s COVID-19. Stručný poziční dokument ČPFS ČLS JEP. Česká pneumologická a ftizeologická společnost ČLS JEP, duben 2021. Dostupné na: www.pneumologie. cz/upload/1619183495.8491.doc
5. ČSTH. Antitrombotická profylaxe u nemocných s COVID-19. Doporučený postup. Česká společnost pro trombózu a hemostázu ČLS JEP, 13. 11. 2020. Dostupné na: https://csth.cz/wp-content/uploads/2020/11/COVID_tromboprofylaxe_ doporučení_ČSTH_final_2020-11-13.pdf
6. Marek Š, Chrdle A, Husa P, a kol. COVID-19: diagnostika a léčba. Doporučený postup. Společnost infekčního lékařství ČLS JEP, 19. 4. 2021. Dostupné na: www.infekce.cz/Covid2019/DPcovid-19_SIL_0421.pdf
7. Fitch K, Bernstein SJ, Aguilar MD, et al. The RAND/UCLA Appropriateness Method User's Manual. RAND, 2001. Dostupné na: www.rand.org/pubs/ monograph_reports/MR1269.html
8. Jandhyala R. Delphi, non-RAND modified Delphi, RAND/UCLA appropriateness method and a novel group awareness and consensus methodology for consensus measurement: a systematic literature review. Curr Med Res Opin 2020; 36 : 1873–1887.
9. Carson-Stevens A, Campbell S, Bell BG, et al. Identifying 'avoidable harm' in family practice: a RAND/UCLA Appropriateness Method consensus study. BMC Fam Pract 2019; 20 : 134.
10. Basger BJ, Chen TF, Moles RJ. Validation of prescribing appropriateness criteria for older Australians using the RAND/UCLA appropriateness method. BMJ Open 2012; 2: e001431.
11. Taylor A, Broadbent M, Gurung A, Wallis M. The development of a modified comprehensive geriatric assessment for use in the emergency department using a RAND/UCLA appropriateness method. Int Emerg Nurs 2021; 55 : 100847.
12. Král N, de Waard AK, Schellevis FG, et al. What should selective cardiometabolic prevention programmes in European primary care look like? A consensus - based design by the SPIMEU group. Eur J Gen Pract 2019; 25 : 101–108.
13. RECOVERY Collaborative Group; Horby P, Lim WS, Emberson JR, et al. Dexamethasone in hospitalized patients with COVID-19. N Engl J Med 2021; 384 : 693–704.
14. Bassetti M, Kollef MH, Timsit JF. Bacterial and fungal superinfections in critically ill patients with COVID-19. Intens Care Med 2020; 46 : 2071–2074.
15. Kreitman L, Monard C, Dauwalder O, et al. Early bacterial co‑infection in ARDS related to COVID‑19. Intens Care Med 2020; 46 : 1787–1789.
16. Li J, Liu Z, Wu G, et al. D-dimer as a prognostic indicator in critically ill patients hospitalized with COVID-19 in Leishenshan Hospital, Wuhan, China. Front Pharmacol 2020; 11 : 600592.
17. van der Hulle T, den Exter PL, Erkens PGM, et al. Variable D-dimer thresholds for diagnosis of clinically suspected acute pulmonary embolism. J Thromb Haemost 2013; 11 : 1986–1992.
18. NIH. Antithrombotic therapy in patients with COVID-19. National Institutes of Health, 2021 Feb 11. Dostupné na: www.covid19treatmentguidelines.nih.gov/ antithrombotic-therapy
19. Pořízka M, Volný L, Kopecký P, et al. Immature granulocytes as a sepsis predictor in patients undergoing cardiac surgery. Interact Cardiovasc Thorac Surg 2019; 28 : 845–851.
20. Meisner M. Pathobiochemistry and clinical use of procalcitonin. Clin Chim Acta 2002; 323 : 17–29.
21. Ivermectin for COVID-19. Covid Analysis. c19early.com, 2020 Nov 26. Dostupné na: https://c19ivermectin.com
22. Nauen DW, Hooper JE, Stewart CM, Solomon IH. Assessing brain capillaries in coronavirus disease 2019. JAMA Neurol 2021; 78 : 760–762.
23. Lee MH. Microvascular injury in the brains of patients with Covid-19. N Engl J Med 2021; 384 : 481–483.
24. Pun BT, Badenes R, Heras La Calle G, et al. Prevalence and risk factors for delirium in critically ill patients with COVID-19 (COVID-D): a multicentre cohort study. Lancet Respir Med 2021; 9 : 239–250.
25. Lopez-Medina E, Lopez P, Hurtado CI, et al. Effect of ivermectin on time to resolution of symptoms among adults with mild COVID-19. A randomized clinical trial. JAMA 2021; 325 : 1426–1435.
26. Beran J, Šalapová E, Špajdel M; Isoprinosin study team. Inosine pranobex is safe and effective for the treatment of subjects with confirmed acute respiratory viral infections: analysis and subgroup analysis from a phase 4, randomised, placebo-controlled, double-blind study. BMC Infect Dis 2016; 16 : 648.
27. Rumel AS, Newman AS, O’Daly J, et al. Inosine Acedoben Dimepranol promotes an early and sustained increase in the natural killer cell component of circulating lymphocytes: a clinical trial supporting anti-viral indications, Int. Immunopharmacology 2017; 42 : 108–114.
28. Zingaropoli MA, Perri V, Pasculli P, et al. Major reduction of NK T-cells in patients with severe COVID-19 pneumonia. Clin Imunol 2021; 222 : 108630
29. Diao Bo, Wang C, Tan Y, et al. Reduction and functional exhaustion of T-cells in patients with coronavirus disease 2019 (COVID-19). Front Immunol 2020; 11 : 827.
30. Tardif JC, Bouabdallaoui N, L’Allier PL, et al.; COLCORONA Investigators. Colchicine for community-treated patients with COVID-19 (COLCORONA): a phase 3, randomised, double-blinded, adaptive, placebo-controlled, multicentre trial. Lancet Resp Med 2021: S2213-2600(21)00222-8.
31. RECOVERY Collaborative Group. Convalescent plasma in patients admitted to hospital with COVID-19 (RECOVERY): a randomised, controlled, open-label, platform trial. Lancet 2021; 397(10289): 2049–2059.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek ÚVODEM
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
2021 Číslo 4- Novinka s obsahem acikloviru dostupná na trhu ve více silách
- Příznivý vliv Armolipidu Plus na hladinu cholesterolu a zánětlivé parametry u pacientů s chronickým subklinickým zánětem
- Kožní pěna Enstilar – profil přípravku
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
-
Všechny články tohoto čísla
- ÚVODEM
- Optimalizace klinických přístupů k pacientům s onemocněním COVID-19 v primární péči
- COVID-19-free pracoviště: Vyšetření protilátek proti koronaviru jako základ testovací strategie ve firmách
- Jaká je imunita středoškolských studentů vůči koronaviru?
- Klinický přístup k pacientům s bakteriémií vyvolanou Staphylococcus aureus
- Cévní přístup pro hemodialýzu: Jak akceptují odborné doporučení Evropské společnosti cévní chirurgie čeští a slovenští cévní chirurgové a nefrologové – výsledky dotazníkové studie
- Softwarové systémy užívané v rámci zdravotnické záchranné služby
- Rekonstrukce usmrcení kapitána letadla OK ADN L410 Turbolet
- George Herbert Hitchings (1905–1998)
- Vyhraná bitva o Českou lékařskou společnost J. E. Purkyně
- Cena J. E. Purkyně udělena prof. MUDr. Eduardu Zvěřinovi, DrSc., FCMA
- Zemřel prof. MUDr. Vladimír Beneš, DrSc., st. (27. ledna 1921 – 18. července 2021)
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Optimalizace klinických přístupů k pacientům s onemocněním COVID-19 v primární péči
- COVID-19-free pracoviště: Vyšetření protilátek proti koronaviru jako základ testovací strategie ve firmách
- Jaká je imunita středoškolských studentů vůči koronaviru?
- Softwarové systémy užívané v rámci zdravotnické záchranné služby
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



