-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Péče na konci života v České republice
End-of-life care in the Czech Republic
Rapid demographic changes and rising prevalence of chronic disease bring about changing demands on health and social care. Declining mortality in higher age groups and increasing life expectancy results in changing structure of users of health services, the structure of causes of death and, of course, in the age distribution of deaths. The Czech Republic is among the countries with the most rapidly aging populations.
Although large majority of people wish to age and also to die at home, in 2012, nearly three-quarters of people died in a hospital or other health and social facilities. Despite the deteriorating health of residents of residential social services and the high and increasing number of people dying in those institutions, the availability and quality of health care in those facilities is very problematic. Palliative care and long-term care should respond to the changing needs of our population, arising from rapidly ageing population and increasing prevalence of chronic diseases, regardless of whether such care is provided in health or social care facilities.Keywords:
end-of-life care, palliative care, dying, long-term care, public health, medical anthropology
Autoři: doc. MUDr. Ph.D. Iva Holmerová; Mgr. Ph.D. Petr Wija
Působiště autorů: Centrum pro studium dlouhověkosti a dlouhodobé péče, Fakulta humanitních studií UK: U Kříže 8, 158 00 Praha 5
Vyšlo v časopise: Čas. Lék. čes. 2016; 155: 209-213
Kategorie: Přehledový článek
Souhrn
Rychle probíhající demografické změny a měnící se spektrum nemocí ovlivňují i požadavky na systémy zdravotní a sociální péče. Klesající úmrtnost v jednotlivých věkových kategoriích a rostoucí střední délka života se odrážejí ve struktuře uživatelů zdravotních služeb, struktuře příčin úmrtí a samozřejmě také ve věkové struktuře zemřelých osob. Česká republika patří mezi země s rychle stárnoucí populací.
Přestože si většina lidí přeje nejen žít, ale také zemřít doma, v roce 2012 téměř tři čtvrtiny lidí zemřely v nemocnici nebo v jiném zdravotnickém a sociálním zařízení. Přes zhoršující se zdravotní stav obyvatel pobytových zařízení sociálních služeb a vysoký počet lidí, kteří v nich umírají, je zajištění zdravotní péče v těchto zařízeních u nás zatím problematické. Paliativní a dlouhodobá péče by měly být poskytovány tak, aby byly schopny reagovat na měnící se potřeby naší populace, a to bez ohledu na resort, ve kterém se tato zařízení nacházejí.Klíčová slova:
péče na konci života, paliativní péče, umírání, dlouhodobá péče, veřejné zdravotnictví, zdravotnická antropologieÚvod
Demografické změny přinášejí nové výzvy pro systémy zdravotní péče (1). Naše populace patří mezi nejrychleji stárnoucí v Evropě (2, 3). V minulém století byl kladen důraz na akutní péči a na zvládnutí největších problémů, jež představovala zejména infekční onemocnění a později choroby onkologické a kardiovaskulární.
V současné době představuje celosvětově nejzávažnější problém jednak rostoucí prevalence chronických neinfekčních onemocnění (non-communicable diseases), jednak stavy omezené soběstačnosti vznikající v důsledku dlouhého trvání onemocnění. Narůstá prevalence a význam zvláště neurodegenerativních onemocnění, která již v současné době v rozvinutých zemích patří mezi nemoci způsobující největší zátěž (burden of disease) (4).
Demografické změny se týkají populace jako celku, ale jsou zvláště významné u seniorské populace; v důsledku prodlužování lidského věku dochází k nárůstu počtu a podílu velmi starých lidí (oldest old) se specifickými potřebami, a to s řadou důsledků. Je nezbytné adaptovat na tyto změny systémy zdravotních služeb, efektivní a účelné využívání finančních zdrojů a přitom minimalizovat dopady na soběstačnost a kvalitu života pacienta i rodinných pečujících (5, 6).
Demografický vývoj a změny ve struktuře zemřelých
Klesající úmrtnost v jednotlivých věkových kategoriích a rostoucí střední délka života se odráží ve struktuře uživatelů zdravotních služeb, struktuře příčin úmrtí a samozřejmě také ve věkové struktuře zemřelých osob. Zatímco v roce 1930 ve věku 80 a více let umíralo 9,5 % osob a 45 % zemřelých bylo mladších 50 let (7), v roce 2011 bylo zemřelých starších 80 let 43,2 % a starších 50 let 94,4 %. To je důležitá změna z pohledu poskytování zdravotní péče, neboť je obecně známo, že spotřeba zdravotní péče je nejvyšší právě v posledních dnech a týdnech života. Mezi příjemci zdravotní péče a služeb, včetně péče paliativní, tak výrazně narůstá podíl nejstarších osob, tedy většinou osob s geriatrickými syndromy a polymorbiditou. V roce 2011 zemřelo v ČR necelých 107 tisíc osob, z toho více než polovina (56 %) byla starších 75 let a čtvrtina starších 85 let (viz obr. 1). Ve většině případů je smrt důsledkem chronického progresivního onemocnění. V průběhu většiny chronických nemocí dochází k menší či větší ztrátě soběstačnosti a k růstu potřeby dlouhodobé péče.
Obr. 1. Podíl zemřelých ve věku nad 80 let v letech 1990–2011 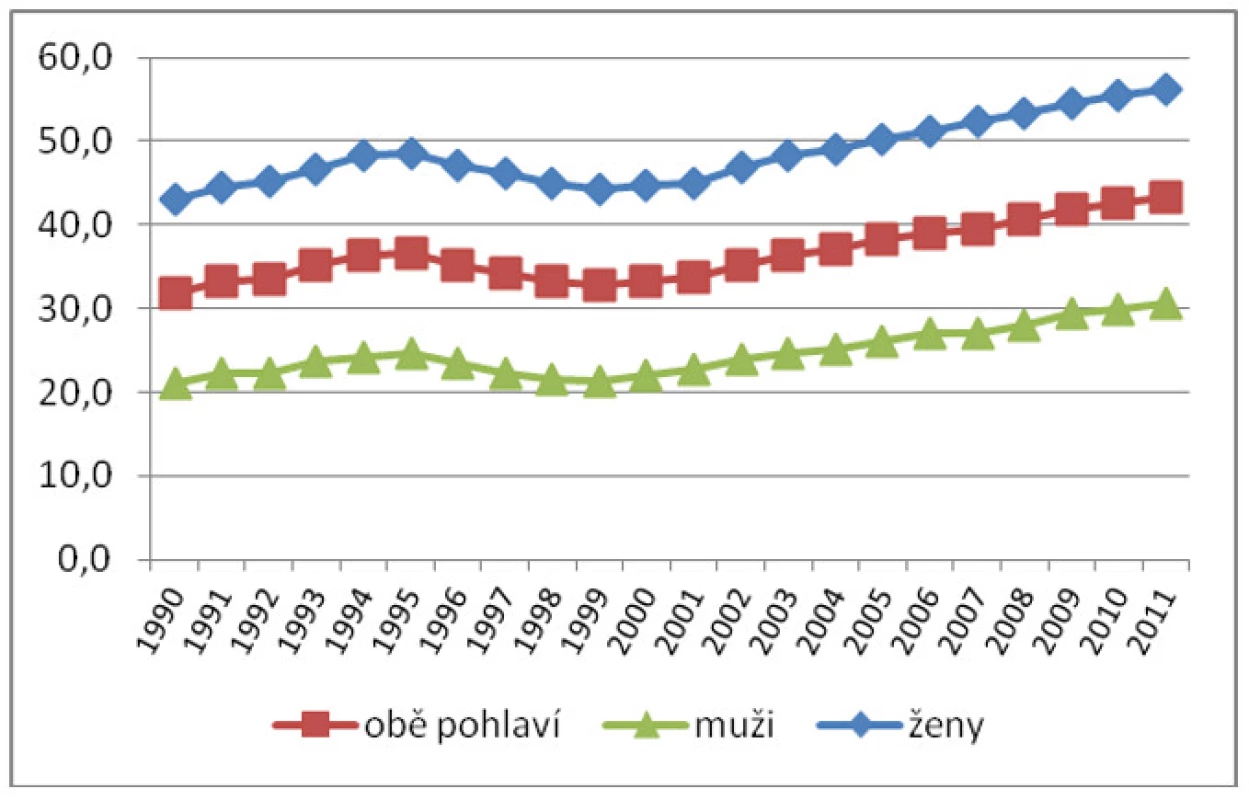
Zdroj: data ČSÚ (2013) Česká republika patří mezi země s rychle stárnoucí populací. Proto by i naše zdravotnictví mělo výše uvedené změny reflektovat. Zajištění optimální péče o závažně chronické a umírající osoby není jen otázkou kultury celé společnosti (z pohledu medicínské antropologie), ale záležitostí veřejného zdravotnictví, které by mělo efektivněji alokovat omezené zdroje, jež jsou k dispozici. K adekvátnímu rozhodování jsou třeba data a odborné podklady. Při hledání dostupných údajů o péči o chronicky nemocné, o paliativní péči a zejména o péči dlouhodobé (která je v praxi zajišťována službami jak zdravotnickými, tak sociálními) se setkáváme s ohledem na závažnost problému s překvapivým nedostatkem relevantních podkladů. Zaměřili jsme se proto na veřejně dostupná data v rámci zdravotnické a sociální resortní statistiky o zemřelých v jednotlivých typech zdravotnických zařízení a v zařízeních pobytových sociálních služeb v České republice, která jsou obsažena ve statistických zdrojích Českého statistického úřadu (3, 7, 8), Ministerstva práce a sociálních věcí ČR (9−12) a Ministerstva zdravotnictví ČR (Ústavu zdravotnických informací a statistiky) (8, 13−20).
Vývoj počtu a podílu zemřelých v léčebných ústavech a sociálních zařízeních
Přestože si většina lidí přeje nejen žít, ale také zemřít doma, v roce 2012 téměř tři čtvrtiny lidí zemřely v nemocnici nebo v jiném zdravotnickém či sociálním zařízení (20), což činí v absolutním vyjádření necelých 80 tisíc osob. U žen je tento podíl vyšší než u mužů (78 % ve srovnání se 70 %). Doma zemřel každý pátý člověk (21 %), a to více mužů než žen (22,8 % mužů a 19,1 % žen). V některém typu léčebného ústavu zemřelo v roce 2012 10 tisíc osob, tj. 9,2 % všech zemřelých, z toho 4,5 tisíc mužů. V sociálním zařízení zemřelo 6,9 tisíc osob (6,4 % zemřelých), z toho bylo 70 % žen. Zatímco žen zemřelo v sociálním zařízení 9 %, mužů pouze necelá 4 %. Na ulici či veřejném místě zemřely více než 2 tisíce osob (z toho 79 % mužů), což představuje 2 %. U mužů jsou totiž častější vnější příčiny úmrtí (úrazy, sebevraždy) a některé akutní stavy.
V nemocnicích během roku 2011 zemřelo 56 073 pacientů, tj. 3,8 % hospitalizovaných osob (19). Ve věkové skupině 85 a více let to činilo 24,6 % hospitalizovaných mužů a 20,9 % hospitalizovaných žen. Přes 42 % všech úmrtí v nemocnicích bylo evidováno na interních odděleních.
V letech 2007−2012 se snížil podíl zemřelých v nemocnici ze 60,5 na 58,3 %. Tento pokles však proběhl současně s růstem podílu osob zemřelých v léčebném ústavu, který se v uplynulých 6 letech zvýšil z 8,5 na 9,2 %, a zejména s nárůstem podílu zemřelých v sociálním zařízení, který se zvýšil ze 4,7 na 6,4 %. Podíl „institucionalizovaných úmrtí“ se tak prakticky nezměnil. Podíl zemřelých doma se v uvedeném období zvýšil z 18,1 na 21,0 % (viz obr. 2, tab. 1).
Obr. 2. Struktura zemřelých podle místa úmrtí (%) v letech 2007–2012 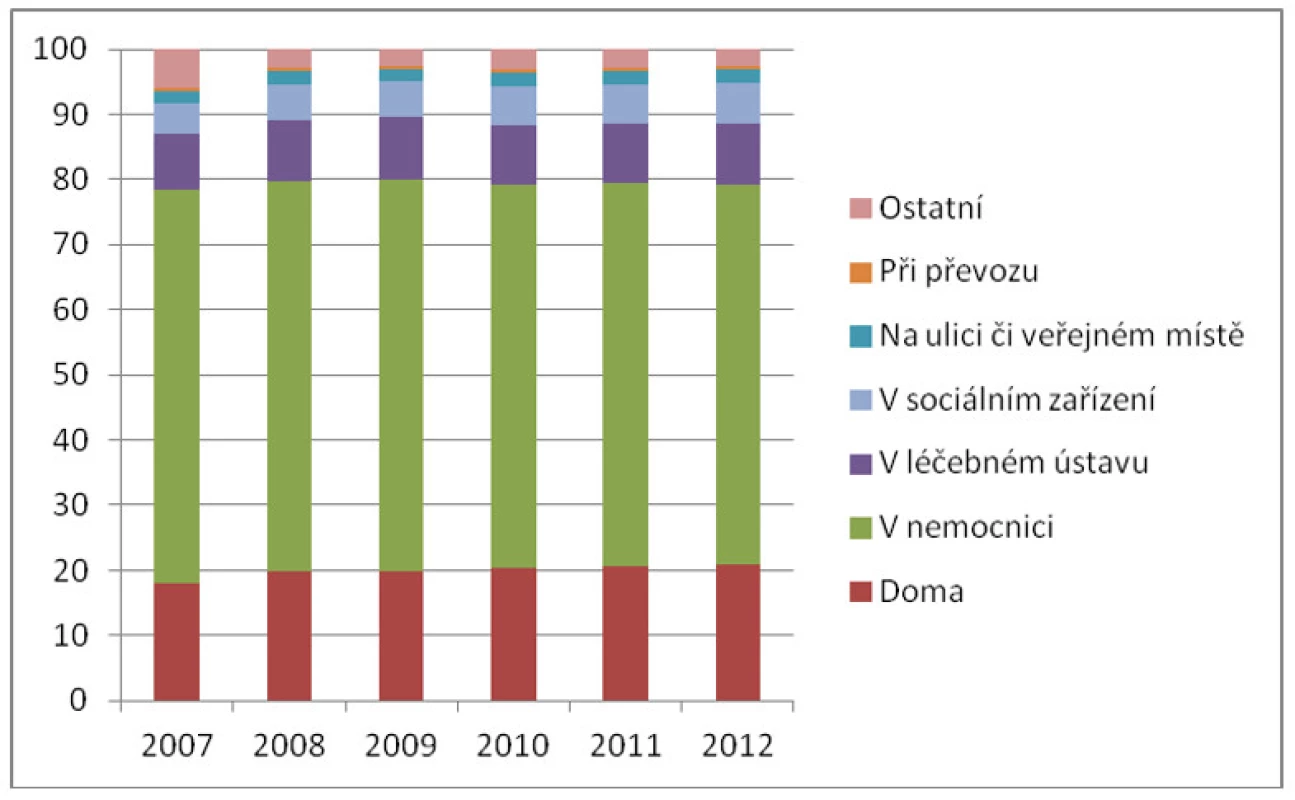
Zdroj: data ÚZIS (2013) Tab. 1. Vývoj počtu a podílu (%) zemřelých podle místa úmrtí v letech 2007–2012 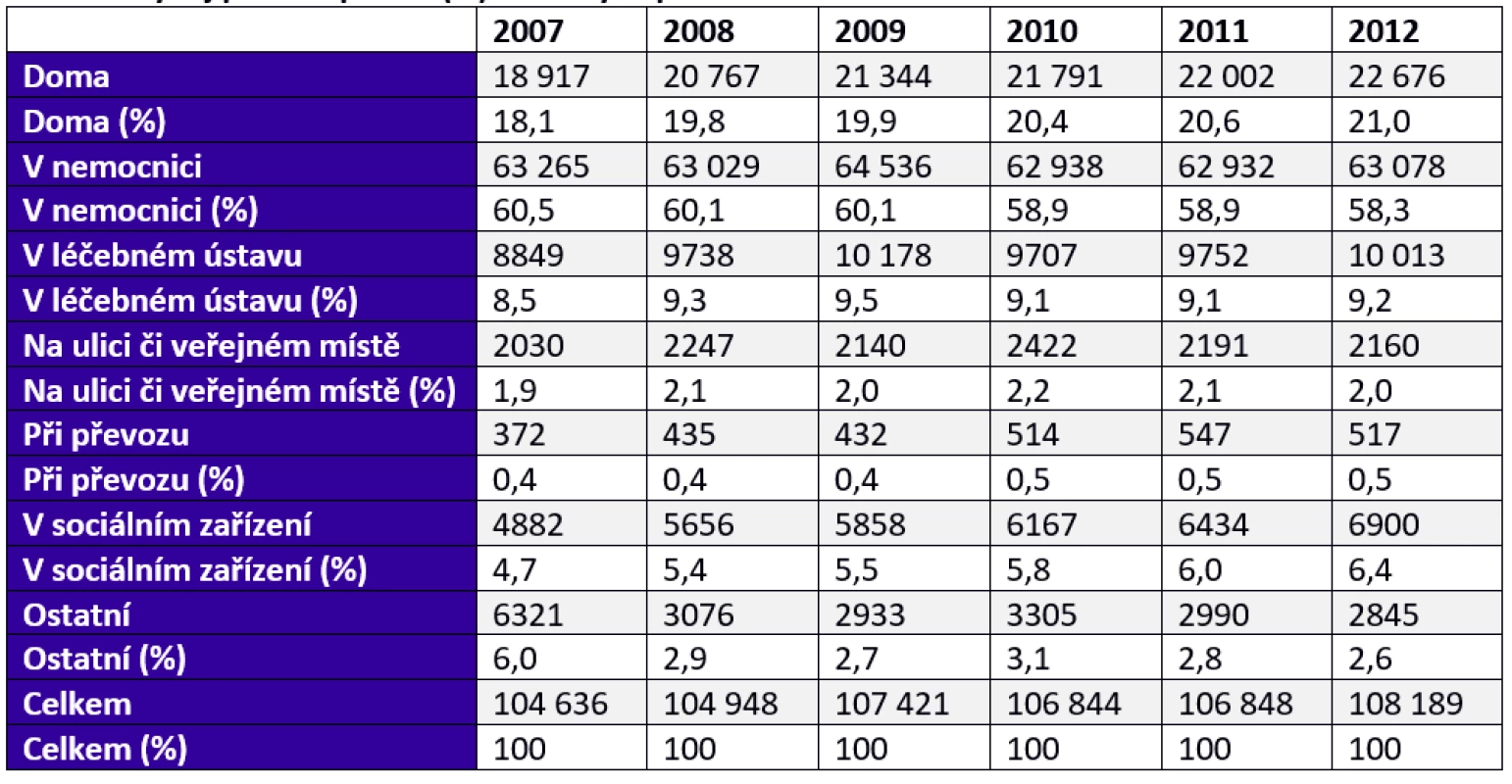
Zdroj: data ÚZIS (2013) Počet zemřelých v psychiatrických léčebnách má setrvale klesající tendenci a kopíruje pokles hospitalizovaných v tomto typu zařízení. Počet zemřelých se během let 1992–2012 snížil o téměř polovinu na 1456 osob za rok. V roce 2011 v psychiatrických léčebnách zemřelo celkem 1499 lidí, z toho 83,5 % (1252 osob) ve věku 65 a více let a více než polovina (51,5 %, resp. 772 osob) ve věku 80 a více let (10). Podíl zemřelých žen byl 55,1 % ve věkové kategorii 65 a více let a 61,1 % ve věkové kategorii 80 a více let. Více než polovina zemřelých ve všech psychiatrických lůžkových zařízeních byla hospitalizována do 30 dnů, třetina zemřelých byla hospitalizována déle než rok. Do 14 dnů při hospitalizaci zemřelo celkem 363 osob (197 mužů a 166 žen), tj. téměř čtvrtina zemřelých v psychiatrických lůžkových zařízeních. Z celkového počtu zemřelých v lůžkových psychiatrických zařízeních bylo 861 (426 mužů a 435 žen), tj. 56 % všech zemřelých osob hospitalizováno pro organické duševní poruchy (dg. F00–F09).
Počet zemřelých v léčebném ústavu se v letech 2007–2012 zvýšil o 1200 osob, tj. o 13 % (u mužů o 15 %, u žen o 12 %) na 9,2 % všech zemřelých (10 % u žen, 8 % u mužů). Podíl žen zemřelých v léčebném ústavu je nižší (55 %) než v sociálním ústavu (70 %).
Podle údajů ÚZIS se počet zemřelých osob v sociálním zařízení v letech 2007–2012 zvýšil o více než 2 tisíce na 6,9 tisíc osob v roce 2012, z toho bylo 70 % žen – tedy zhruba každá 11. žena zemřela v sociálním zařízení. Tato skutečnost je podle našeho názoru hodna podrobnějšího zkoumání, což ale přesahuje možnosti a rozsah tohoto článku. Podíváme-li se však podrobněji na graf (viz obr. 3), můžeme dovodit i jistý genderový aspekt související se stagnujícím počtem úmrtí žen v léčebných ústavech a velmi výrazný vzestup úmrtí v sociálních zařízeních. Nárůst počtu zemřelých v sociálním zařízení činil v uvedeném období 41 %. Z pohledu poskytování dlouhodobé péče a zajištění paliativní péče mají velký význam údaje o obou typech zařízení. U žen podíl zemřelých v léčebném ústavu nebo sociálním zařízení přesáhl 19 %, téměř každá pátá žena tak zemřela v sociálním zařízení nebo léčebném ústavu. Jako zvláště důležitou skutečnost uvádíme, že statistika MPSV neeviduje faktické místo úmrtí. Jedná se tedy o počet ukončených pobytů z důvodů úmrtí uživatele. Tabulka a graf dále zobrazují, jaký je podíl zemřelých v daném zařízení v průběhu roku vzhledem k počátečnímu (výchozímu) stavu uživatelů v daném zařízení.
Obr. 3. Zemřelí v léčebném ústavu a sociálním zařízení podle pohlaví v letech 2007–2012 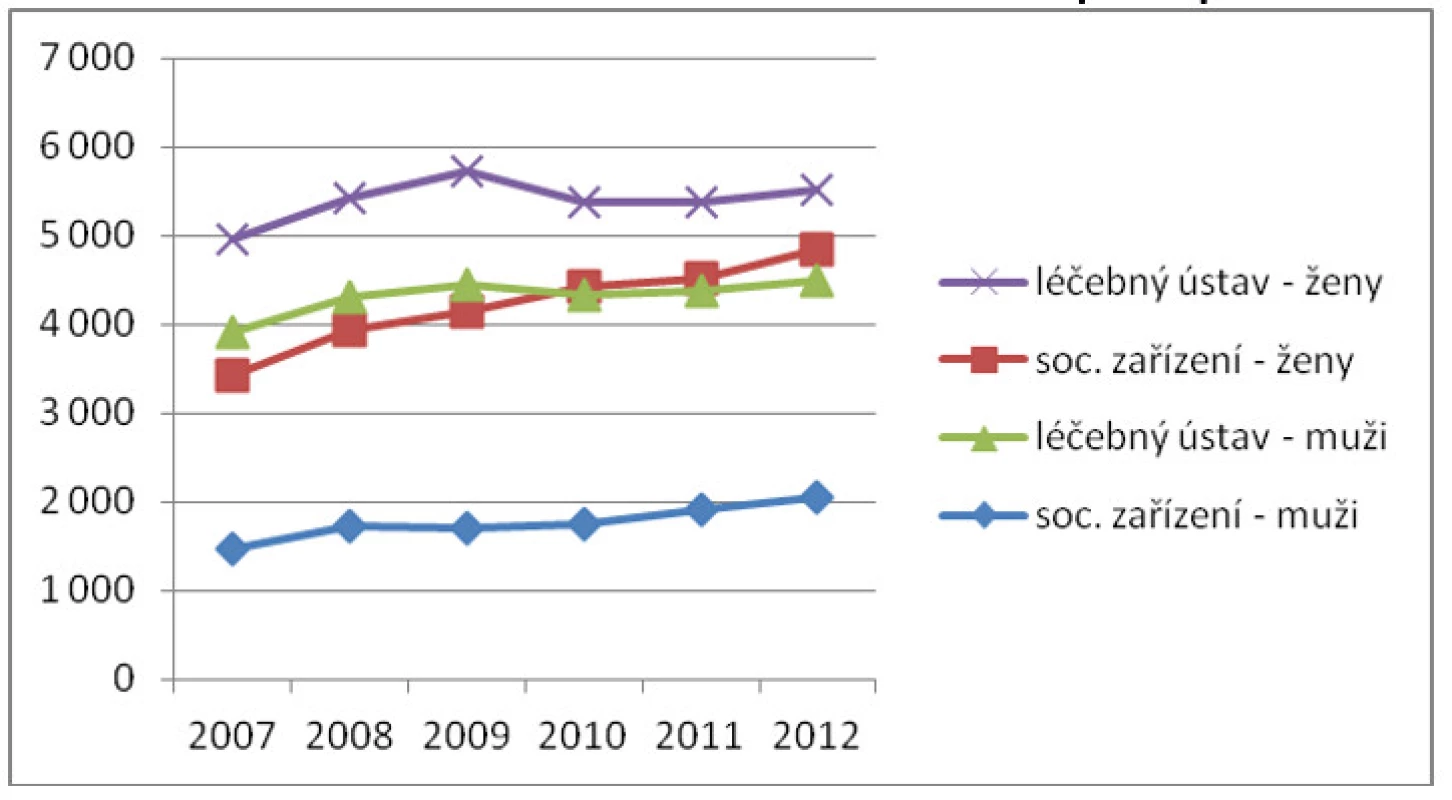
Zdroj: data ÚZIS (2013) Rozdíly v evidenci úmrtí v systému zdravotnictví a sociálních služeb
Zhruba polovina všech zemřelých v zařízeních pobytových sociálních služeb nakonec umírá mimo tato zařízení. Údaje o faktickém místě, okolnostech a kvalitě péče na konci života chybí.
Vývoj počtu zemřelých osob v domovech pro seniory a domovech se zvláštním režimem v letech 2007–2012 ukazují tab. 2 a 3 a obr. 4. Během roku zemřelo 26 % obyvatel domovů pro seniory a 30 % obyvatel domovů se zvláštním režimem. Celkem zemřelo v roce 2012 více než 12 tisíc obyvatel těchto zařízení (12 247). Podle údajů ÚZIS v sociálních zařízeních (všechny pobytové sociální služby, nejen pro seniory) v roce 2011 zemřelo celkem 6900 osob, tj. téměř o polovinu méně, než uvádí statistika Ministerstva práce a sociálních věcí ČR. Údaje MPSV zahrnují všechny zemřelé uživatele bez ohledu na místo úmrtí, a nevypovídají tak o skutečném místě, kde uživatel zemřel.
Tab. 2. Počet zemřelých z obyvatel domovů pro seniory a domovů se zvláštním režimem (2007–2012) 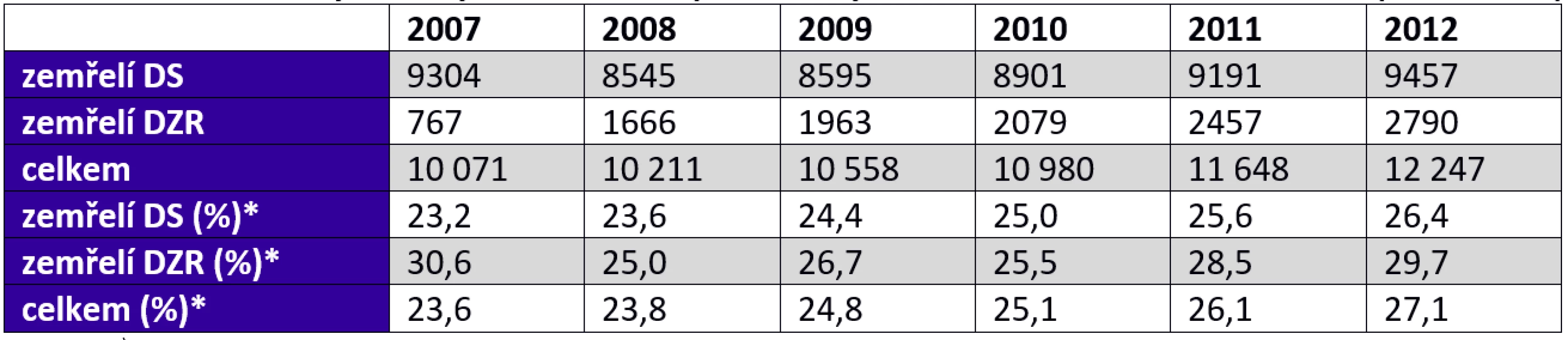
Pozn.: *) podíl zemřelých k počátečnímu stavu uživatelů (na začátku roku). Zdroj: vlastní zpracování (data MPSV, 2013); Tab. 3. Počet a podíl „propuštěných“ z domovů pro seniory a domovů se zvláštním režimem 2007–2012 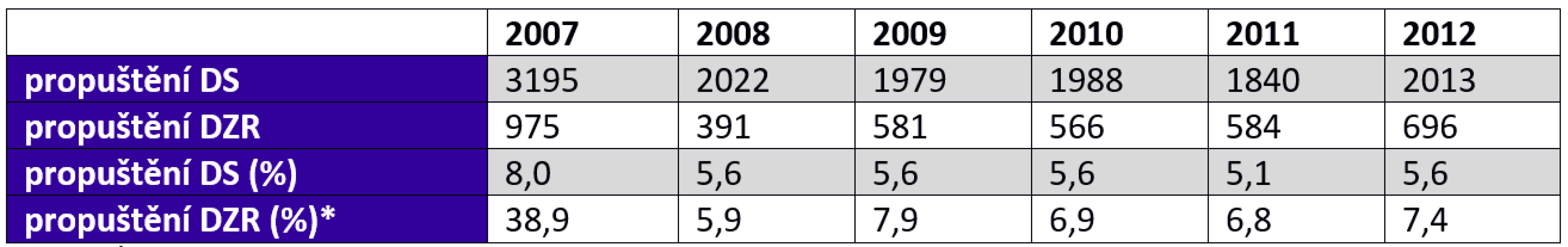
Pozn.: Údaje za rok 2007 ovlivněné změnami po přijetí zákona sociálních službách. *) podíl propuštěných na počátečním stavu (uživatelů na začátku roku). Zdroj: data MPSV (2013) Obr. 4. Počet zemřelých v domovech pro seniory a domovech se zvláštním režimem (2007–2012) 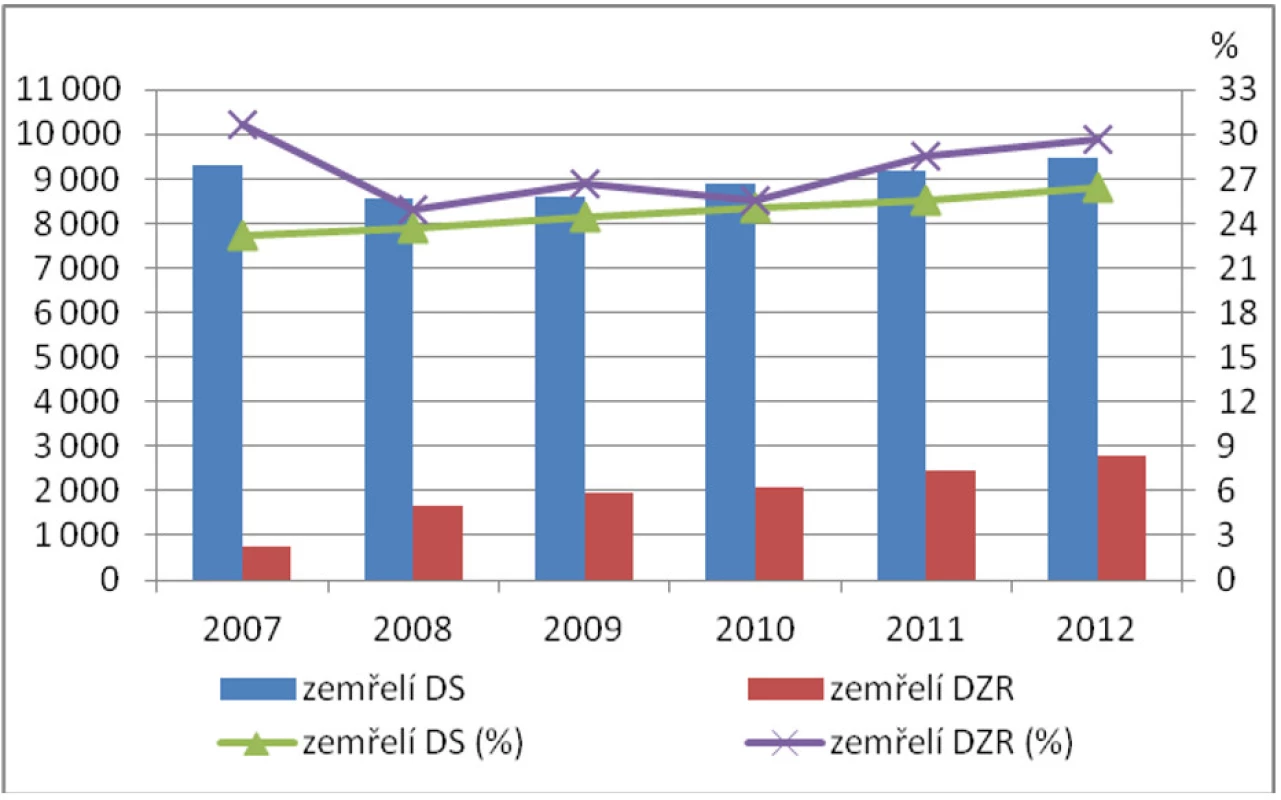
Zdroj: vlastní zpracování (data MPSV, 2013) Zdravotnická statistika zpracovaná podle „Listu o prohlídce zemřelého“ uvádí místo úmrtí, resp. nálezu osoby zemřelého. Jsou-li uvedené údaje spolehlivé, lze na jejich základě hrubým odhadem usuzovat, že asi polovina osob zemřelých v domovech pro seniory a domovech se zvláštním režimem zemřela na jiném místě než v daném zařízení, nejspíše ve zdravotnickém zařízení (nemocnici či LDN), kam byla před úmrtím převezena. Z domovů pro seniory bylo propuštěno 2013 osob (5,6 % počátečního počtu uživatelů v roce 2011), z domovů se zvláštním režimem 584 osob (7,4 % počátečního stavu).
Jak z těchto údajů vyplývá, část osob využívá pobytové sociální služby krátkodobě. Důvodem může být respitní péče, poskytování „následné péče“ (rehabilitace apod.) po překladu ze zdravotnického zařízení, zlepšení zdravotního stavu, popřípadě sociálních či jiných okolností umožňujících návrat uživatele do vlastního domácího prostředí. Rehabilitační a ambulantní („intervenční“) zaměření pobytových sociálních a zdravotních služeb, respektive jejich pracovníků, lze považovat za žádoucí a mělo by být podporováno, včetně možnosti komplexního hodnocení „funkčního“ zdraví a posílení a podpory soběstačnosti.
Dostupnost paliativní a zdravotní péče v zařízeních dlouhodobé péče
Statistické údaje mohou do jisté míry vypovídat nejen o struktuře populace a jejích zdravotních potřebách, daných zdravotním stavem, ale také o způsobu, jakým těmto potřebám vychází vstříc relevantní systémy, v tomto případě systémy zdravotní a sociální péče. Výše uvedené statistické údaje však neumožňují ani srovnání rozsahu, intenzity a kvality zdravotní a paliativní péče v zařízeních „dlouhodobé péče“ obou resortů. Přes mnohé záměry a návrhy, které však dospěly jen do stadia návrhu nové legislativy (21), nebyla oblast integrace dlouhodobé péče v České republice za dlouhá léta systémově ani koncepčně vyřešena (22).
Kromě objektivních dat však existuje mnoho dalších faktorů, které mají vliv na závažnou životní etapu, kterou je konec života. Většina lidí si přeje zůstat v závěru svého života v domácím prostředí (23). Z dat, která uvádíme v tomto přehledu, by mohlo být zřejmé, že tomuto přání náš systém zdravotní péče nevychází vstříc. Je nutno konstatovat, že přání zůstat doma i v terminálním stavu onemocnění může být formulováno lidmi různých věkových skupin a zachyceno například v sociologických výzkumech. Realita je však jiná, neboť ze zkušenosti víme, že lidé velmi často hledají pomoc zdravotnictví a nemocnic i v situacích, kdy by optimálním řešením stavu bylo poskytnutí paliativní péče.
Také dosud nevíme, jaké je informovanost pacientů o nevyléčitelnosti jejich onemocnění a o tom, že již progredovalo do terminální fáze. S takovými pacienty se v praxi opakovaně setkáváme, a to dokonce při přijetí k doléčení a rehabilitaci. Musíme si pak klást otázku, do jaké míry je tato situace důsledkem neinformování pacienta ze strany lékaře a do jaké míry se jedná o tendenci nepřipouštět si vážnost situaci, zachovávat si naději, která již neodpovídá skutečnému stavu. I tyto situace jsou jistě v naší sekularizované společnosti časté.
Dalším úhlem pohledu na tuto velmi citlivou problematiku je nastavení systému zdravotní péče, a to jak ve složce akutní a postakutní, tak i dalších potřebných služeb umožňujících zajištění péče rovněž pacientům, kteří vyžadují náročnou dlouhodobou či paliativní péči. Velmi úspěšný model zajištění postakutní péče má Švédsko, které ve své zdravotní reformě v 90. letech 20. století přeneslo tuto odpovědnost na municipality, zatímco zajištění akutní péče zůstává v kompetenci krajů. Ve Švédsku došlo k významné změně poměru těch, kteří zemřeli mimo nemocnici (z 29 % na 60 % v letech 1986 až 2005), jak uvádí práce Ahsbergové (24) vycházející také ze zpracování celostátních statistických dat. Nicméně i zde autorky upozorňují na skutečnost, že se nemusí jednat výhradně o pozitivní změny reflektující potřeby lidí, ale že jde o důsledek významných tlaků na časné propuštění pacientů z nemocnic a na zajištění péče postakutní, které byly zakotveny v reformě zdravotní péče. Docházelo tak častěji k propouštění lidí v závažných chronických stavech a v terminálních stadiích onemocnění, kterým byla dále zajišťována péče prostřednictvím služeb v municipalitách.
Na tomto místě autoři upozorňují, že Švédsko má na rozdíl od Česka velmi dobře zajištěnou právě složku zdravotních a zdravotně-sociálních služeb v jednotlivých komunitách (22, 25). Pokud by tedy nastala obdobná reforma v České republice, a to pouze v oblasti akutní zdravotní lůžkové péče bez vytvoření potřebných zdravotních a sociálních návazností, kvalitní domácí paliativní (23) a dlouhodobé péče, zdánlivě příznivá čísla vypovídající o zvýšení počtu zemřelých mimo nemocnice by mohla svědčit spíše o dramatickém zhoršení péče než o zajištění potřeb takto závažně nemocných a umírajících.
Diskuse
Údaje o zemřelých osobách ve vybraných zařízeních sociálních a zdravotních služeb ukazují na potřebu dostupné odborné paliativní péče v těchto zařízeních. Naše zkušenosti ukazují, že v pobytových službách je podceněna i problematika bolesti, bolest je opomíjená a nedostatečně diagnostikovaná (26). V posledních letech se zvýšil počet obyvatel těchto zařízení, kteří trpí demencí a jinými závažnými stavy, jejichž důsledkem je závažná disabilita (27–29).
Je tedy závažným paradoxem, že údaje MPSV nejen neumožňují určit faktické místo úmrtí uživatele sociální pobytové služby, ale ani nelze dohledat další důležité údaje, které jsou klíčové pro zajištění těchto služeb a pro jejich strategické plánování. Chybějí také úplné údaje obou resortů o přesunech pacientů mezi oběma sektory, tj. propouštění z nemocnic a LDN či jiných typů následné péče do pobytových sociálních služeb (domovů pro seniory a domovů se zvláštním režimem) a naopak o hospitalizacích obyvatel pobytových služeb z důvodů zdravotních komplikací (včetně stavů vedoucích k úmrtí) v nemocnicích či zařízeních následné péče. Nejsou dostupné důležité údaje nejen o umírání, ale také o míře disability uživatelů těchto služeb a jejích komponentách (kromě údajů o počtu osob s příspěvkem na péči podle stupně závislosti v jednotlivých pobytových zařízeních sociálních služeb pro seniory) ani o způsobu zajištění adekvátní péče, počtu kvalifikovaných zaměstnanců a podobně.
Z dostupných dat tedy můžeme pouze odhadovat, že zhruba polovina osob zemřelých v domovech pro seniory (z celkového počtu 9,5 tisíce zemřelých v roce 2012) a domovech se zvláštním režimem (z celkového počtu 2,8 tisíce zemřelých v roce 2012) zemřela na jiném místě než v daném zařízení. To však také znamená, že polovina z tohoto velmi vysokého počtu osob zemřela v pobytovém zařízení sociálních služeb. Jedná se celkem o více než 6 tisíc lidí, kteří v těchto zařízeních ročně umírají. Zhruba tři čtvrtiny z nich jsou ženy.
Kromě již výše zmíněného genderového aspektu projevujícího se zvyšujícím se počtem zemřelých žen v pobytových zařízeních sociálních služeb a stagnujícím počtem zemřelých žen v léčebných ústavech, kdy podíl žen zemřelých v léčebných ústavech je výrazně nižší než podíl žen ze všech zemřelých v sociálních pobytových zařízeních (55, resp. 70 %), jde i o způsob, jakým je v těchto zařízeních zajištěna dlouhodobá péče o chronicky nemocné a jak je zajištěna péče paliativní. Z nedostupnosti dat o poskytování péče zdravotní (kromě některých dat zdravotních pojišťoven) i sociální v těchto zařízeních, nedostatku dat o počtu personálu a zdravotním stavu obyvatel je zřejmé, že tato situace není transparentní.
Výsledky našich výzkumů ukazují, že se zdravotní stav obyvatel pobytových zařízení výrazně zhoršil, a to zejména v souvislosti se změnou legislativy v sociálních službách (30), kdy jsou do ústavních zařízení přijímáni lidé s vyššími příspěvky na péči. Zhoršování zdravotního stavu a podílu osob s nejvyšším stupněm příspěvku a závislosti na péči naprosto neodpovídá zajištění zdravotní péče. Naopak v důsledku stále restriktivnějšího přístupu zdravotních pojišťoven k tomuto typu služeb dochází k redukci zdravotního personálu a zdravotní péče. Z vlastního výzkumu (dosud nepublikovaná data) je nám známo, že mnoho závažných stavů není v těchto zařízeních řádně diagnostikováno, že tato zařízení nemají možnost zajistit dostatečnou ošetřovatelskou péči, že již tak nedostatečná dostupnost péče lékařů včetně praktických lékařů se nadále zhoršuje v důsledku tendence omezovat preskripci léků, pomůcek a indukované péče represivními opatřeními ze strany zdravotních pojišťoven.
Na základě znalosti situace v zařízeních dlouhodobé péče včetně zařízení typu domovů pro seniory a domovů se zvláštním režimem, která vychází z poznatků v rámci řešení výzkumného úkolu zadaného Ministerstvem zdravotnictví ČR, musíme konstatovat, že zdravotní péče v těchto zařízeních je zajištěna jen velmi problematicky a že paliativní péče v naprosté většině případů není poskytována v potřebné kvalitě a s odbornou garancí, a to i přes veškerou snahu personálu těchto zařízení a přes mnohdy obdivuhodné osobní nasazení. Údaje, které uvádíme v tomto článku, pocházejí téměř výhradně z oficiálních zdrojů. Dokumentují zcela zřejmou, dlouhodobou, dlouhodobě neřešenou, zastíranou a opomíjenou disproporci v alokaci zdrojů mezi zdravotní péčí akutní na straně jedné a dlouhodobou a paliativní péčí na straně druhé. Disproporci, která způsobuje ty nejzávažnější důsledky: utrpení a systémové zanedbávání péče, jež by byly odstranitelné pouhým přijetím organizačních opatření a rozumnější alokaci zdrojů.
Závěr
Dostupné údaje ukazují na pokračující růst osob s potřebou komplexní ošetřovatelské péče v zařízeních dlouhodobé péče, zejména pak v zařízeních sociálních služeb. Současně ukazují na nedostatky v dostupnosti zdravotní a paliativní péče v těchto zařízeních. Paliativní péče je neoddělitelnou a nepostradatelnou součástí komplexní zdravotní péče. Zlepšuje kvalitu života pacientů a rodin čelících složité situaci a život ohrožující nemoci, a to prostřednictvím „prevence a mírnění utrpení pomocí včasné identifikace a bezchybného hodnocení a léčby bolesti a dalších problémů fyzické, psychosociální a duchovní povahy“ (31, 32).
Publikace vznikla v rámci řešení projektu „Dlouhodobá péče pro seniory: problematika kvality péče v institucích, kultury organizace a podpory důstojnosti starých křehkých pacientů“ s účelovou podporou grantu NT 11325-5/2010 IGA MZ ČR. Veškerá práva podle předpisů na ochranu duševního vlastnictví jsou vyhrazena.
Adresa pro korespondenci:
doc. MUDr. Iva Holmerová, Ph.D.
Gerontologické centrum v Praze 8
Šimůnkova 1600
182 00 Praha 8 – Kobylisy
e-mail: iva.holmerova@gerontocentrum.cz
Zdroje
1. Investing in Health. European Commission, Brussels, 2013.
2. Burcin B, Kučera T. Prognóza populačního vývoje České republiky na období 2008–2070. Přírodovědecká fakulta UK, Praha, 2010.
3. Senioři v Česku. Český statistický úřad, Praha, 2013.
4. Nolte E, Knai C, McKee M. Managing chronic conditions – experience in eight countries. European Observatory on Health Systems and Policies, Copenhagen, 2008.
5. Wija P. Poskytování a financování dlouhodobé péče v zemích OECD (I) pracovníci dlouhodobé péče. 2012, Contract No.: 31.
6. Wija P, Holmerová I. Vybrané údaje o dlouhodobé péči a sociálních službách. Prakt Lék 2013; 93(4): 176–180.
7. Demografická příručka 2011. Český statistický úřad, Praha, 2012.
8. Demografická příručka 2010. Český statistický úřad, Praha, 2011.
9. Statistická ročenka z oblasti práce a sociálních věcí 2008. MPSV, Praha, 2009.
10. Statistická ročenka z oblasti práce a sociálních věcí 2010. MPSV, Praha, 2011.
11. Statistická ročenka z oblasti práce a sociálních věcí 2011. MPSV, Praha, 2012.
12. Statistická ročenka z oblasti práce a sociálních věcí 2012. MPSV, Praha, 2013.
13. Hospitalizovaní v nemocnicích ČR 2011. Ústav zdravotnických informací a statistiky, Praha, 2012.
14. Psychiatrická péče 2011. Ústav zdravotnických informací a statistiky, Praha, 2012.
15. Zamřelí 2007. Ústav zdravotnických informací a statistiky, Praha, 2008.
16. Zemřelí 2008. Ústav zdravotnických informací a statistiky, Praha, 2009.
17. Zemřelí 2009. Ústav zdravotnických informací a statistiky, Praha, 2010.
18. Zemřelí 2010. Ústav zdravotnických informací a statistiky, Praha, 2011.
19. Zemřelí 2011. Ústav zdravotnických informací a statistiky, Praha, 2012.
20. Zemřelí 2012. Ústav zdravotnických informací a statistiky, Praha, 2013.
21. Věcný záměr zákona o dlouhodobé péči. MPSV, Praha, 2011.
22. Válková M, Korejsová M, Holmerová I. Diskusní materiál k východiskům dlouhodobé péče v České republice. Ministerstvo práce a sociálních věcí ČR ve spolupráci s Katedrou řízení a supervize v sociálních a zdravotnických organizacích FHS UK, Praha, 2010.
23. Sláma O, Kabelka L, Závadová I, Slámová R, Šimíček M. Analýza dat o domácí hospicové péči v ČR. Česká společnost paliativní medicíny ČLS JEP, Brno, 2013.
24. Ahsberg E, Fahlstrom G. Changes in place of death among elderly in Sweden – a register study. Vard i Norden 2012;32(1):21–24.
25. Holmerová I, Válková M, Vaňková H, Jurašková B. Vybrané aspekty zdravotní a dlouhodobé péče o stárnoucí populaci. Demografie 2011; 53(2): 47–59.
26. Holmerová I, Vaňková H, Baumanová M, Jurašková B. Bolest – podceněný problém v péči o pacienty s demencí. Čes Ger Rev 2009; 7(1): 31–35.
27. Vaňková H, Jurašková B, Holmerová I. Prevalence kognitivních poruch v domovech pro seniory. Čes Ger Rev 2008; 6(4): 232–234.
28. Vaňková H, Holmerová I, Anděl R, Veleta P, Janečková H. Functional status and depressive symptoms among older adults from residential care facilities in the Czech Republic. Int J Geriatr Psychiatry 2008; 23(5): 466–471.
29. Vaňková H. Prevalence kognitivních poruch v pobytových zařízeních pro seniory. Geriatrie a gerontologie 2013; 2(3): 111–114.
30. Zákon č. 108/2016 Sb., o sociálních službách. MPSV, Sbírka zákonů, 2006.
31. Better Palliative Care for Older People. World Health Organization Regional Office for Europe, Copenhagen, 2004.
32. Palliative Care for Older People – Better Practices. World Health Organization Regional Office for Europe, Copenhagen, 2011.
33. Sláma O, Špinka Š. Koncepce paliativní péče v ČR – pracovní materiál k odborné a veřejné diskusi. Cesta domů, Praha, 2004.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek Angiologie kráčí vpředČlánek Matrix Gla protein jako přirozený inhibitor vaskulárních kalcifikací a potenciální léčebný cílČlánek DermatomyozitídaČlánek Význam HPV vakcinace mužůČlánek Jan Kotula – Tomáš Doležal: Mediace a další vybrané formy mimosoudního řešení sporů ve zdravotnictvíČlánek Jubilanti
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
- Protilátky anti-IgE v léčbě mnohočetných potravinových alergií
- Jak a kdy u celiakie začíná reakce na lepek? Možnou odpověď poodkryla čerstvá kanadská studie
-
Všechny články tohoto čísla
- Purkyňova cena udělena prof. Soně Nevšímalové
- Angiologie kráčí vpřed
- Studie SPRINT: Kam až snižovat systolický krevní tlak
- Matrix Gla protein jako přirozený inhibitor vaskulárních kalcifikací a potenciální léčebný cíl
- Hodnocení hemodynamické významnosti koronárních stenóz metodou frakční průtokové rezervy
- Prognostické faktory idiopatické plicní fibrózy (IPF) – analýza Českého registru IPF
- Dermatomyozitída
- Význam HPV vakcinace mužů
- Psychiatrie v realitě všedního dne
- K významnému životnímu výročí prof. MUDr. Evy Češkové, CSc.
- Péče na konci života v České republice
- EPMA − 2. světový kongres o personalizované medicíně
- Jan Kotula – Tomáš Doležal: Mediace a další vybrané formy mimosoudního řešení sporů ve zdravotnictví
- Vyšetřování vraždy novorozence v 17. a 18. století
- Roger Wolcott Sperry (1913–1994)
- Zemřel profesor Radomír Čihák
- Jubilanti
- Přednáškové večery Spolku českých lékařů (září − říjen 2016)
- Kalendář odborných akcí – září 2016
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Význam HPV vakcinace mužů
- Dermatomyozitída
- Hodnocení hemodynamické významnosti koronárních stenóz metodou frakční průtokové rezervy
- Matrix Gla protein jako přirozený inhibitor vaskulárních kalcifikací a potenciální léčebný cíl
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



