-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Fasciální prostory trupu ve vztahu k regionální anestezii – část druhá: lumbální oblast
Fascial planes of the trunk in relation to regional anesthesia – part two: lumbar region
The article describes the embryological and anatomical consequences of the development of the fascial system of the thorax in relation to the possibilities of regional anesthesia of the lumbar region. Using literary sources, schematics, ultrasound examinations, and computed tomography, we present the concept of four separate fascial compartments in the lumbar region. This concept can facilitate the understanding of blockades in the lumbar region and refine the indications and procedures
Keywords:
ultrasound – fascia plane – regional anesthesia
Autoři: D. Nalos
Působiště autorů: Masarykova nemocnice v Ústí nad Labem ; Klinika anesteziologie, perioperační a intenzivní medicíny Univerzita J. E. Purkyně v Ústí nad Labem
Vyšlo v časopise: Anest. intenziv. Med., 31, 2020, č. 3, s. 86-95
Kategorie: Přehledové články
Souhrn
Článek popisuje embryologické a anatomické důsledky vývoje fasciálního systému trupu ve vztahu k možnostem regionální anestezie lumbální oblasti. S použitím literárních zdrojů, schémat, ultrazvukových vyšetření, a počítačové tomografie představuje koncept čtyř samostatných fasciálních kompartmentů v lumbální oblasti. Tento koncept může usnadnit porozumění blokádám v lumbální oblasti a zpřesnit indikace a postupy.
Klíčová slova:
fasciální prostory – ultrazvuk – regionální anestezie
Motto: „Život je jako jízda na kole. Abyste udrželi balanc, musíte se neustále pohybovat dopředu.“
Albert Einstein
Úvod
Tento text plynule navazuje na článek o fasciích hrudníku [1]. V této druhé části zaměříme pozornost na vztah fascií k průběhu nervů v lumbální části zad a v oblasti břišní stěny.
Před zavedením ultrazvukové asistence se pro anestezii v oblasti břicha používala spinální nebo epidurální anestezie a pro analgezii paravertebrální blokády. Blokády periferních nervů se prováděly spíše sporadicky dle orientačních bodů. Pro anestezii stehenní části dolní končetiny se v lumbální oblasti prováděla stimulační blokáda psoatického kompartmentu.
Zavedení asistence ultrazvuku přineslo stejně jako v oblasti hrudníku i v dolní části trupu změnu paradigmatu z tradičních přístupů na základě landmarks, na ultrazvukem kontrolované fasciální bloky. Bouřlivý rozvoj fasciálních bloků se odehrává právě v lumbální oblasti [2]. Pro přehled jsou zde uvedeny nejčastěji používané fasciální bloky s ultrazvukovou asistencí, seřazené od přední střední čáry dorsálně směrem k páteři, jsou to: rectus sheat block [3], transversus abdominis plane block (TAP) [4–9], subkostální TAP, suprainguinální fascia iliaca blok [10, 11], blokády ilioinguinálního a iliohypogastrického nervu [12], quadratus lumborum block (QLB) [13, 14], který má tři modifikace I.–III. Své indikace si nachází v lumbální krajině aplikovaný erector spinae blok. Dá se očekávat zavedení a popularizace vizualizovaného přístupu do psoatického kompartmentu z laterální strany
Svalstvo, fascie a nervy trupu
Svaly a fascie trupu vytváří jednu velkou a složitou funkční jednotku. Fasciální listy z hrudníku plynule přechází na dolní část trupu. Povrchní fascie oddělující povrchní a hlubokou vrstvu tuku je v oblasti podbřišku nejsilnější z celého těla. Svalstvo a s ním související hluboké fascie a aponeurózy mají obvykle tři vrstvy. Každá fasciální vrstva obaluje jednotlivé svaly nebo skupinu svalů s podobnou funkcí. Nejpovrchnější (investigativní) vrstva hluboké fascie odděluje svalstvo od podkoží. Fascie jednotlivých svalových vrstev na sebe naléhají. Prostor mezi nimi je vyplněn beztvarou hyalinní tekutinou, která umožňuje hladké klouzání jednotlivých svalových vrstev. Mezi středním a hlubokým listem hluboké fascie trupu leží nejčastěji vhodné místo pro analgetické blokády.
Struktura a mohutnost vazivové tkáně závisí mimo jiné na jejím podílu na stabilitě těla. Čím jsou obaly a úpony svalů více namáhány při udržování stability, tím jsou silnější a orientace vláken je přizpůsobena jejich převažujícímu tahu. Fascie napomáhají dynamicky fixovat pohybový aparát trupu na asymetricky umístěnou páteř [15]. Na horní části trupu jsou opěrnými místy žebra a sternum. Na břišní části trupu je pevnost a pružnost pohybového aparátu více odkázaná na fasciální systém. Nejvýraznějším společným zesíleným místem na přední straně břicha je linea alba, kde se spojují povrchní i hluboké fascie. Na zadní straně trupu jsou fascie fixovány na laterálních a spinálních výběžcích obratlů.
Stejně jako v jiných oblastech se i v distální části trupu spinální nerv záhy po svém výstupu z míchy rozdělí na přední a zadní větev. Principiálně je tak svalstvo a vazivo inervované ze dvou „nezávislých“ zdrojů. Svalstvo a vazivo inervované předními větvemi spinálních nervů se nazývá hypaxiální a svalstvo inervované ze zadních větví spinálních nervů se nazývá epaxiální [16]. Oba typy svalstva se vyvíjejí na společné zárodečné liště. Její pozůstatek nacházíme jako raphe lateralis. V embryonálním stadiu hypaxiální svalstvo a příslušné vazivo cestuje od zárodečné lišty směrem dopředu a pozbývá postupně segmentální charakter. Vazivově se spojuje v linea alba, menší část cestuje latero dorsálně a spojuje se na spinálních výběžcích obratlů spolu s epaxiálními fasciálními strukturami. Nad spinálním výběžkem se k nim přidá i povrchní fascie a společně zde vytvářejí pevnou thorakolumbální fascii (TLF) (obr. 1). Do TLF se upínají svalové struktury nejen z břicha, ale i z horní končetiny, hrudníku a z dolní končetiny. Tato významná pohybově funkční struktura přenáší proprioreceptivní impulsy mezi horními končetinami, trupem a dolními končetinami [17].
Obr. 1. Zádové svaly a thorakolumbální fascie (TLF) 1. m. latissimus dorsi, 2. m. obliguus abdominis externus, 3. m. serratus posterior inferior, 4. fascia transversalis, 5. m. errector spinae, 6. m. transversus abdominis 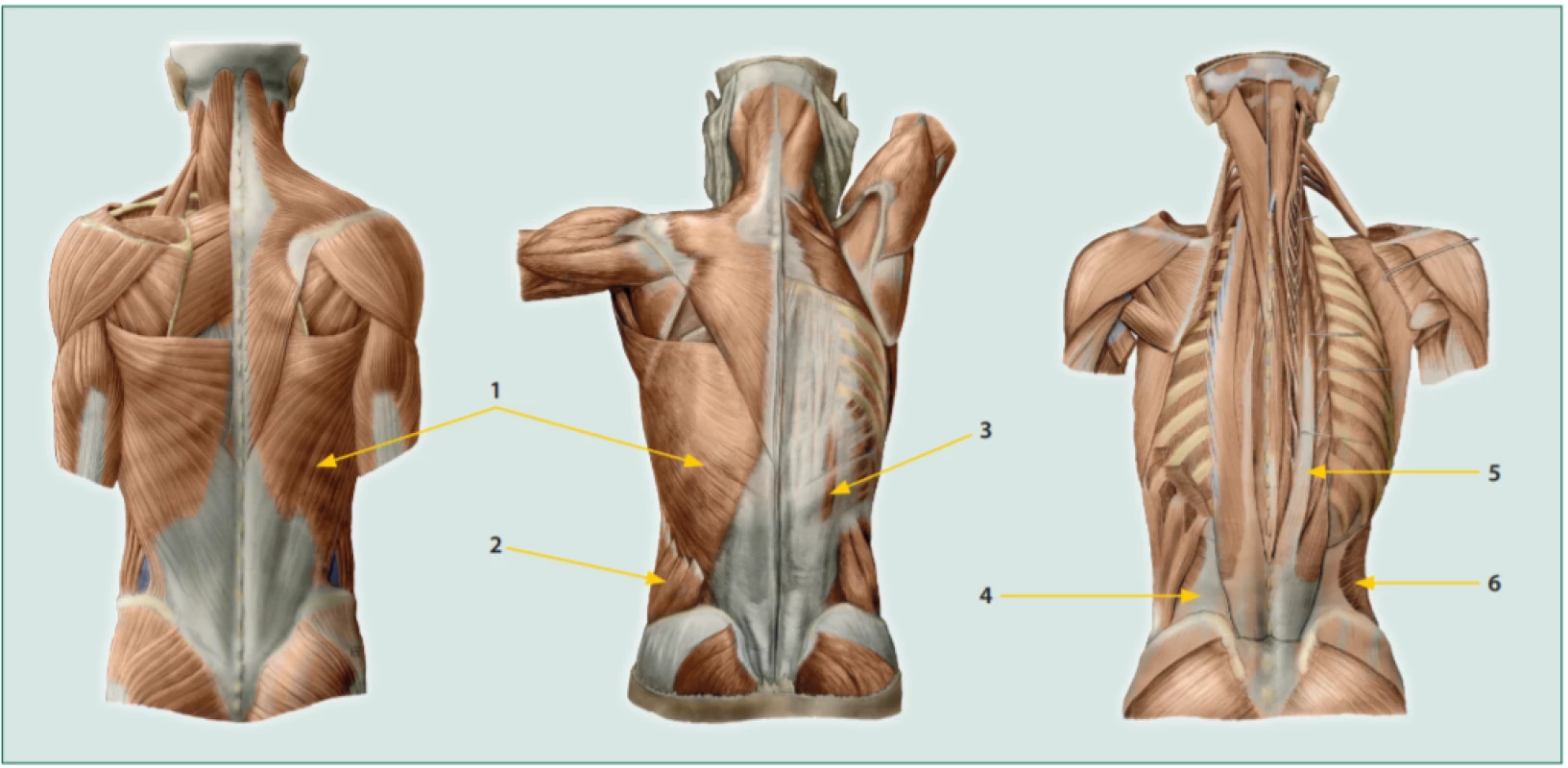
Originální pohled na uspořádání fascií v oblasti břicha prezentuje Stecco [18]. Na obrázku 2, adaptovaném dle originálu, je znázorněno rozdvojení předních hlavních fasciálních struktur na břiše.
Obr. 2. Stěžejní fasciální struktury lumbální oblasti. Schéma ukazuje rozštěpení laterálního septa. Modifikovaný obrázek podle Stecco [18] s aproximací svalů a obratle tak, jak se vyvinou až během dospívání. ![Stěžejní fasciální struktury lumbální oblasti. Schéma ukazuje rozštěpení laterálního septa. Modifikovaný obrázek podle Stecco [18]
s aproximací svalů a obratle tak, jak se vyvinou až během dospívání.](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/05be39783c9af7678cd8afabc75766ed.png)
Pozn.: Koncepce podle Stecco není přijímána bez výhrad Přijmeme‑li tuto koncepci, vznikají tak hypoteticky v dolní části trupu 4 oddělené fasciální prostory, ve kterých se může tekutina relativně volně šířit, ale její průnik do sousedních kompartmentů je značně omezen (obr. 3).
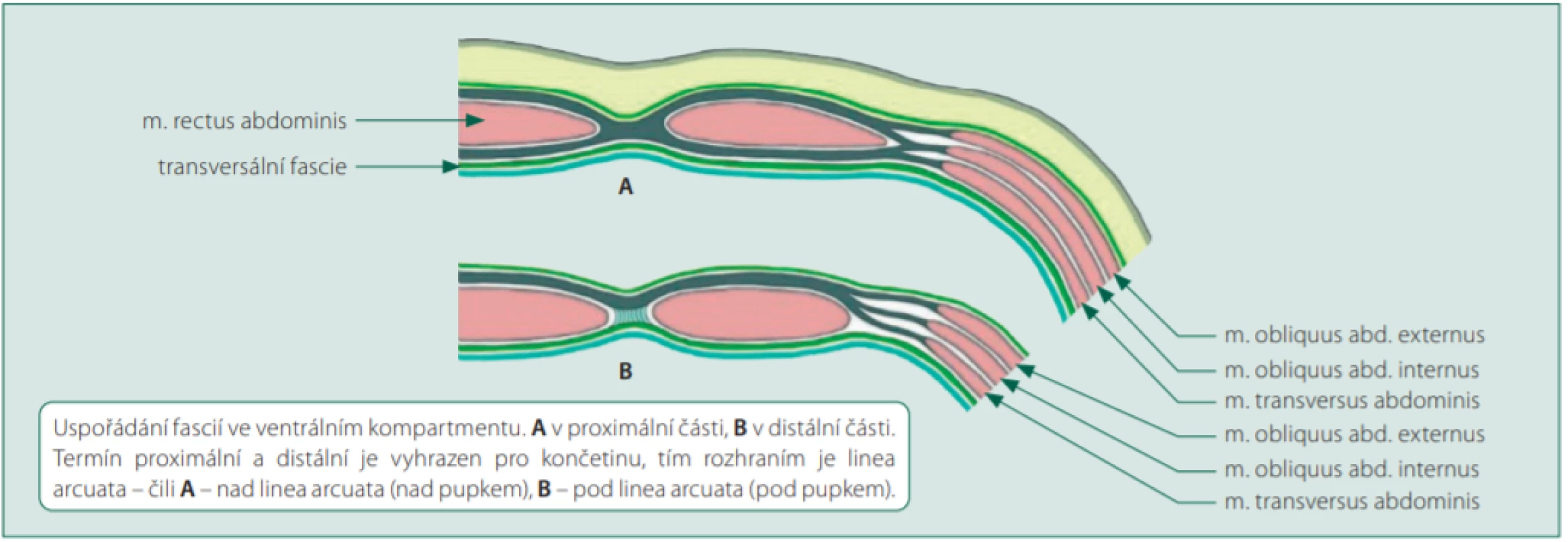
Obr. 3. Schematický nákres významného svalstva a fascií pro regionální anestezii v lumbální oblasti (pro zjednodušení je potlačeno úplné zakřivení dutiny břišní) 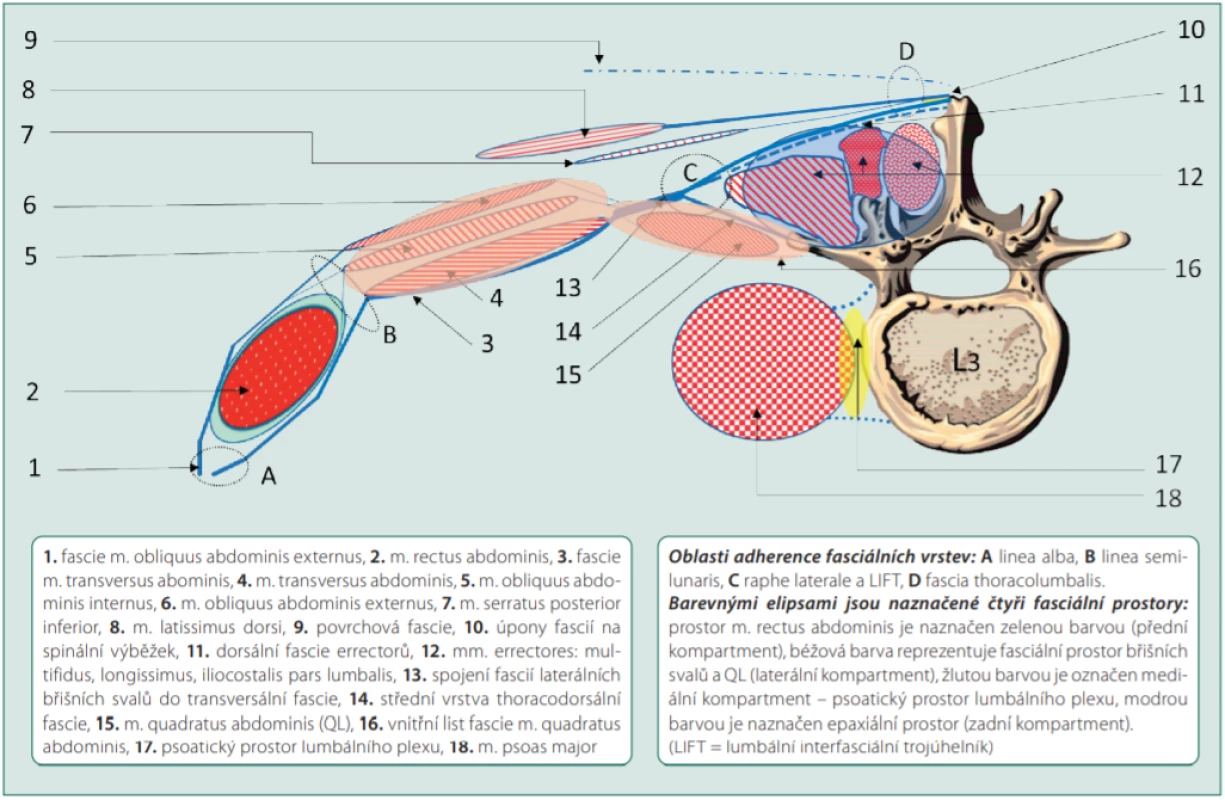
A) Přední kompartment (m. rectus abdominis)
Fascie tří laterálních břišních svalů m. obliquus abdominis externus (OAE), m. obliquus abdominis internus (OAI) a m. transversus abdominis (TA) vytvářejí ventrálně v linea semilunaris společnou aponeurózu, která vytváří ventrálně dva listy a obkružuje m. rectus abdominis (RA) z obou stran. Ve střední linii se spojí oba listy opět i s povrchní fascií a společně vytvoří linea alba. Za přední kompartment považujeme okolí přímého svalu břišního reprezentované prostorem mezi fasciálními obaly přímého břišního svalu a fasciemi laterálních břišních svalů. Ve střední čáře je přední kompartment rozdělen lineou alba a z boku je ohraničen spojením fascií bočních svalů břišních v linea semilunaris. Kompartment však nemá v celém průběhu stejnou strukturu. Fascie m. obliquus abdominis internus se ve dvou proximálních třetinách dělí tak, že ventrální část probíhá nad přímým břišním svalem společně s fascií m. obliquus abdominis externus. Druhá vnitřní část fascie OAI probíhá s fascií m. transversus abdominis pod přímým břišním svalem. V distální třetině břišní stěny (pod pupkem) dochází ke změně v uspořádání fascií. Fascie bočních břišních svalů se spojují a probíhají společně nad přímým svalem břišním [19] (obr. 4). Tato skutečnost je klíčová pro bezpečnost regionální anestezie u rectus sheath block. Vhodným místem pro aplikaci lokálního anestetika je prostor nad pupkem. V dolní třetině přímého břišního svalu je mezi peritoneem a svalem jen tenký prostor. Nebezpečí proniknutí jehly do peritoneální dutiny je v dolní třetině rectus sheat výrazně vyšší i při vizualizaci hrotu ultrazvukem.
B) Kompartment boční (laterální břišní svaly a m. quadratus lumborum (QL)) (obr. 3)
Boční část břišní stěny tvoří tři ploché svaly, nejpovrchněji je zevní šikmý sval (obliquus abdominis externus), proximálně začíná na zevní straně volných žeber, vnitřní šikmý sval (obliquus abdominis internus), jehož začátky jsou navázány na dolní části volných žeber, a nejhlouběji je umístěn m. transversus abdominis začínající na vnitřních částech žeber. Distálně se laterální svaly břišní upínají na pánevních kostech, ventrálně se spojují v již řečené linea semilunaris a dorsálně se přes transversální fascii fixují na lumbální obratle. Spolu s m. QL tvoří společný fasciální prostor. Boční kompartment začíná v linea semilunaris a je tvořen hlubokými fasciemi laterálních svalů břišních a fasciemi obalující z obou stran m. QL (obr. 5). Do kompartmentu bočních břišních svalů vstupují ventrální větve Th5–Th11 cestou mezižeberních svalů. Přední větve Th12 a L1 vstupuje do tohoto kompartmentu po přední straně m. QL a zanořuje se „segmentálně“ mezi boční břišní svaly. Z hlediska prezentované fasciální teorie přední větve Th12 a L1 nejsou součástí lumbálního plexu, ale mají společné fasciální prostory s ventrálními větvemi dolních hrudních nervů (obr. 3, 5).
Obr. 5. A: Směr ultrazvukových vln při horizontálním uložení sondy kolmo na dlouhou osu těla vzhledem k průběhu hrudních somatických nervů zásobujících stěnu břišní. V UZ obraze můžeme zachytit inervační oblast 4 až 6 nervů (dorsálně L1 a ventrálně Th8). B: Kolorovaný CT snímek s hlavními svalovými skupinami v oblasti L1. 1. m. psoas minor, 2. m. quadratus lumbarum, 3. m. multifidus, 4. m. longissimus, 5. m. iliocostalis, 6. m. latissimus dorsi, 7. m. serratus ant, 8. m. obliquus externus, 9. m. obliquus internus, 10. m. transversus abd., 11. m. rectus abd., 12. bránice. Nekolorované svaly jsou svaly mezižeberní 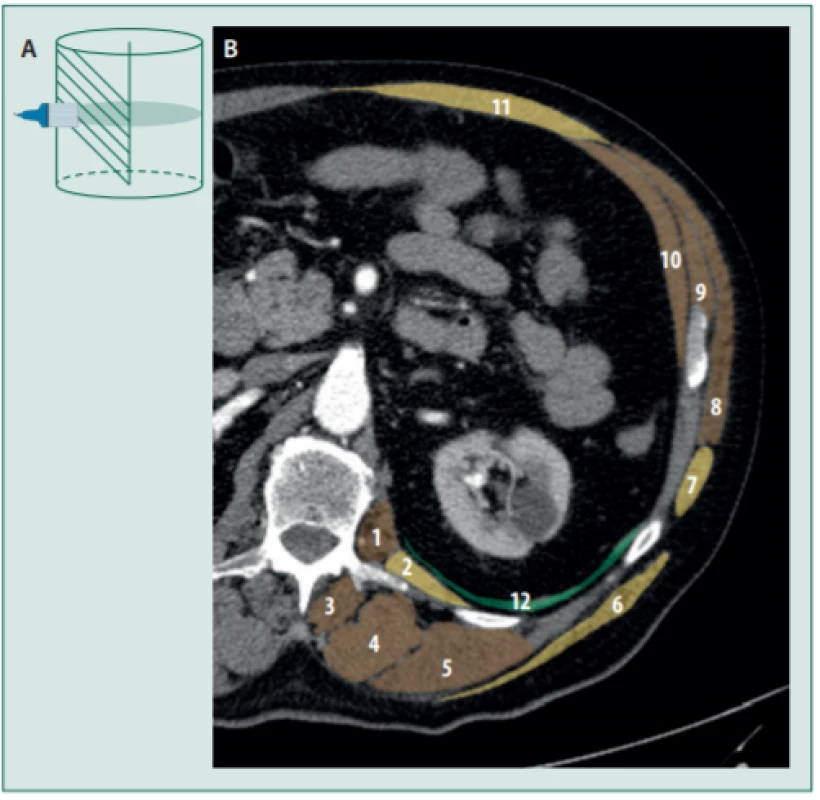
Na latero‑dorsálním konci svalové hmoty bočních břišních svalů dochází k postupné fúzi jejich fascií jako posílení transversální fascie (obr. 3). Transversální fascie je silná aponeurotická fascie ležící mezi vnitřní stranou TA a parietálním peritoneem, má největší podíl na funkčním spojení břišního svalstva s páteří.
Již v úvodu jsme se zmínili o thoracolumbální fascii (TLF) (obr. 3), která je složena z několika aponeurotických a fasciálních vrstev, má stabilizační a motorickou funkci.
V literatuře je popsán dvouvrstevný a třívrstevný model TLF [17]. Odborníci, kteří se zabývají především motorikou a stabilitou svalového aparátu, dávají přednost dvouvrstevnému konceptu. Dvouvrstevný koncept respektuje zadní a střední list (obr. 3). Zadní vrstva TLF je tvořena převážně v proximální části aponeourosou m. lattisimus dorsi a m. serartus posterior. V distální části se přidává m. gluteus maximus a m. biceps femoris. Na skladbě povrchních vrstev se podílí také dorsální část transversální fascie. Zadní list fascie obepíná zadní části paraspinálních svalů (obr. 3).
Střední fasciální list (TLF) odděluje paraspinální svaly a m. quadratus lumborum (QLB). Je tvořen především mediálními úpony transversální fascie na laterální výběžek obratlů. Rozdvojením mohutné transversální fascie se vytváří na laterální hraně m. quadratus lumborum lumbální interfasciální trojúhelník (LIFT) [20]. Tato křižovatka fasciálních vrstev a prostorů umožňuje šíření anestetika kraniálně, laterálně i kaudálně.
Oblast LIFT se dostala do povědomí anesteziologů uvedením bloků ze skupiny QLB I–II. Z hlediska kompartmentů je střední list TLF dorsálním ukončením laterálního kompartmentu.
Pro regionální anestezii, která zkoumá chování tekutiny v jednotlivých prostorech a její šíření ke skupinám nervů, je však přijatelnější třívrstevná koncepce TLF [17] (obr. 3). Třívrstevný model je shodný s dvouvrstevným, s tím rozdílem, že u třívrstevného modelu se k TLF řadí i vnitřní vrstva facie, která obepíná m. QL z přední strany. V místech laterálních spinálních výběžků se upíná na lumbální obratle a tím uzavírá fasciální prostor bočních břišních svalů z mediální strany. Ventrální část fasciálních obalů m. QL je místo pro transmuskulární aplikaci QLB III. V tomto fasciálním prostoru přímo probíhá n. subcostalis, n. iliohypogastricus a ilioinquinalis. Podané anestetikum k laterálnímu okraji QL má prostor pro ventrální šíření mezi laterální břišní svaly.
C) Kompartment mediální (iliopsoatická fascie)
Vnitřní fasciální obal m. QL se upíná na laterální výběžky lumbálních obratlů. V kraniokaudálním směru vynechává oblast ploténky a těla obratlů. Na tělech lumbálních obratlů jsou z boční strany uchyceny počátky m. psoas minor a major (obr. 6). Do psoatického kompartmentu vstupují přední větve lumbálních nervů L2–L5 a vytvářejí lumbální plexus. M. psoas minor si zachovává segmentální charakter, kdežto ostatní snopce postupně splývají v jednu svalovou masu. Tím dochází k dojmu, že lumbální plexus je umístěn ve svalu. Ve skutečnosti jsou nervy spíše mezi jednotlivými segmenty. V oblasti segmentů je volný pohyb tekutin, takže lze z jednoho vpichu dosáhnout blokády všech nervů psoatického kompartmentu. M. psoas major (PM) je obalen hlubokým listem hluboké svalové fascie, zde jí nazveme jako iliopsoatickou fascii. Fascie obepíná m. psoas major a m. iliacus až do oblasti úponu m. iliopsoas pod tříselný vaz (obr. 6). Iliopsoatická fascie představuje pro tekutiny ohraničený prostor, ve kterém se nachází n. cutaneus femoris lateralis (CFL), nervus femoralis (NF) a nervus obturatorius (NO) (obr. 7, 8, 9). NO probíhá na dorsomediální straně psoatického svalu a zhruba v úrovni S1 opouští iliopsoatickou fascii (obr. 10), a prochází distálním směrem okolo močového měchýře ve fasciálních obalech ilických cév. Ty posléze opouští a směřuje ventrálně do foramen obturatorium.
Obr. 6. Do anatomického obrazu bederní páteře je schematicky vsazen m. psoas major (PM) (červená barva), úpony na obratlová těla označena červenou elipsou, úpony m. quadratus lumborum (QL) naznačeny modrou elipsou a poloha svalu žlutou průsvitnou barvou a modrým okrajem. Přední větve Th12 a L1 probíhají ve směru QL. Přední větve L2–5 se zanořují pod PM do psoatického kompartmentu. N. genitofemoralis je často situován mezi m. psoas minor a major. Zadní větve lumbálních obratlů směřují mezi úpony QL do epaxiálního prostoru k mm. errectores spinae 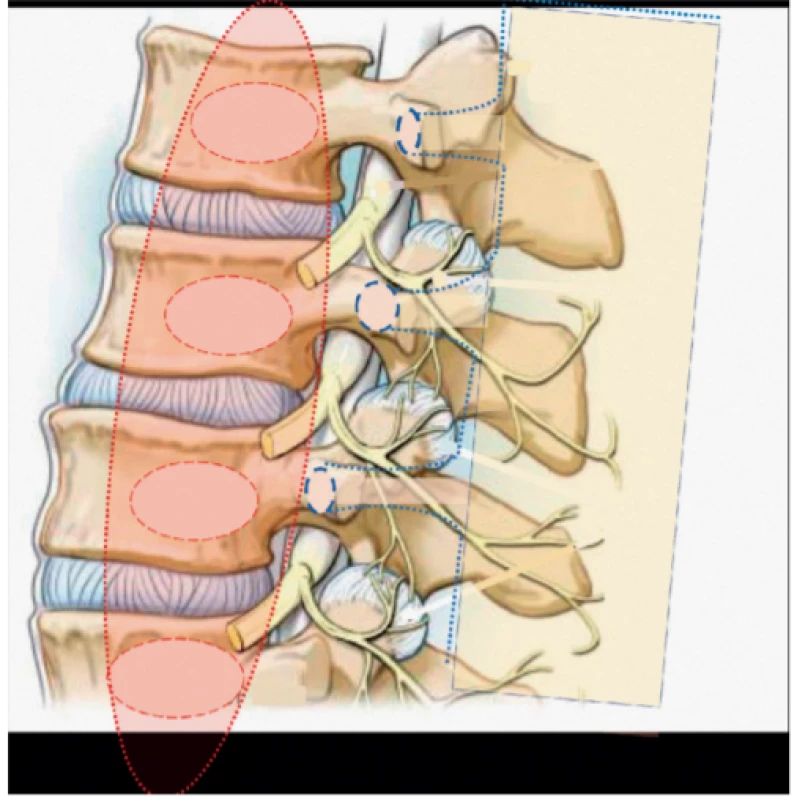
Obr. 7. Psoatický kompartment. CT předozadní řez po aplikaci 50 ml roztoku cestou FIB suprainquinálním přístupem. Kontrast se rozšířil na ventrální straně iliopsoatické fascie do výše L5 a zatéká pod inquinální ligamentum do trigonum femorale 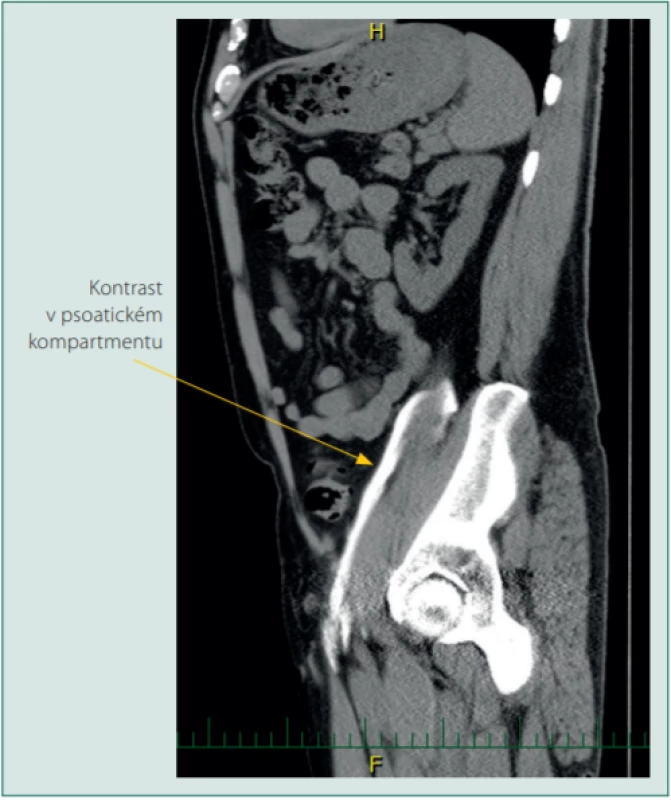
Obr. 8. MRI dutiny břišní, vertikální řez, po podání 20 ml fyziologického roztoku cestou psoas compartment blok ve výši L2–3 vlevo a 20 ml fyziologického roztoku cestou infrainquinálního femorálního bloku (3 in 1) vpravo. A: Na vertikálním řezu je patrná náplň psoatického a iliopsoatického kompartmentu z mediální a laterální strany m. psoas major (1). B: Na horizontálním řezu z téhož vyšetření je patrná náplň kraniální části psoatické fascie na mediální, dorsální a laterální části (1). Kraniokaudálním směrem byla náplň identifikovatelná na rozhraní L5–S1 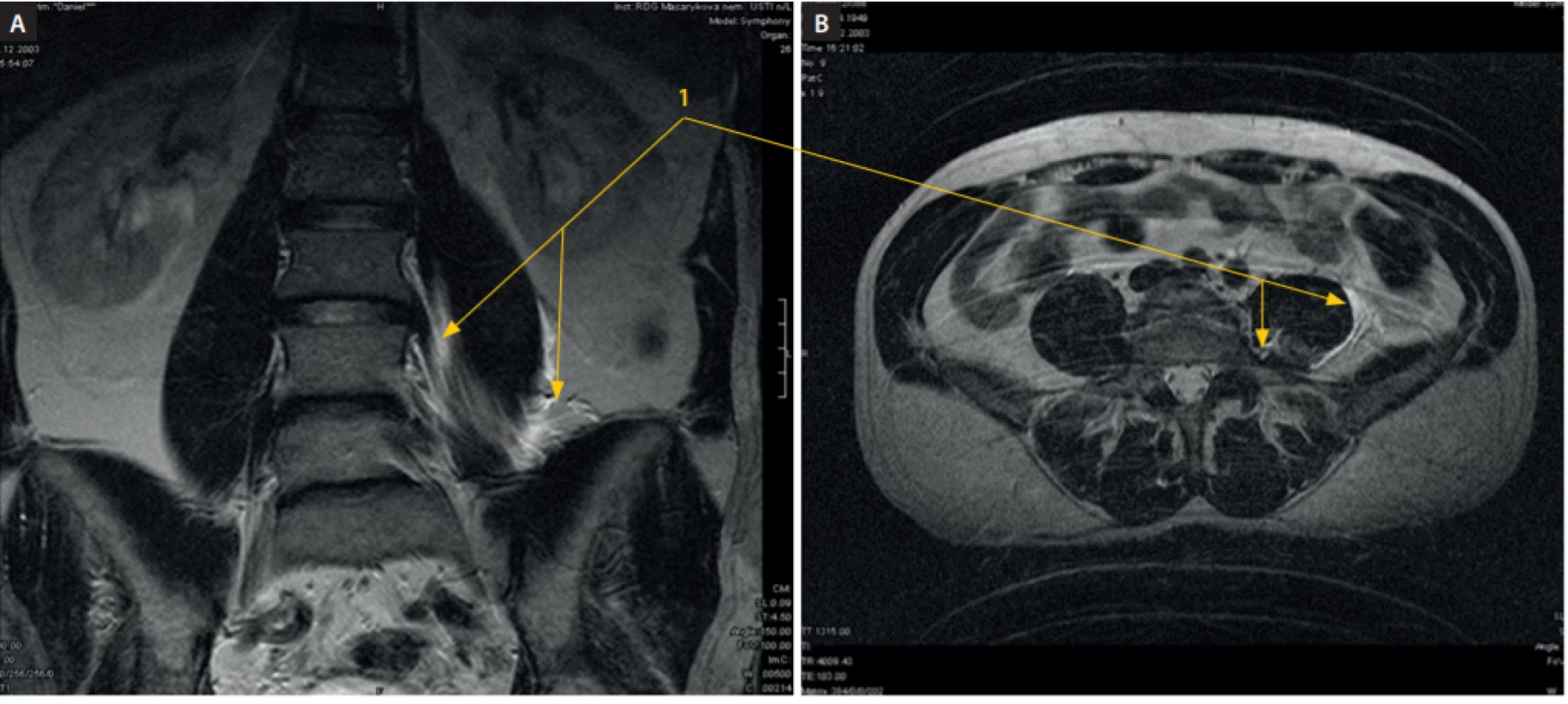
Obr. 9. Schematický obrázek vztahu m. iliopsoas a nervů psoatického kompartmentu 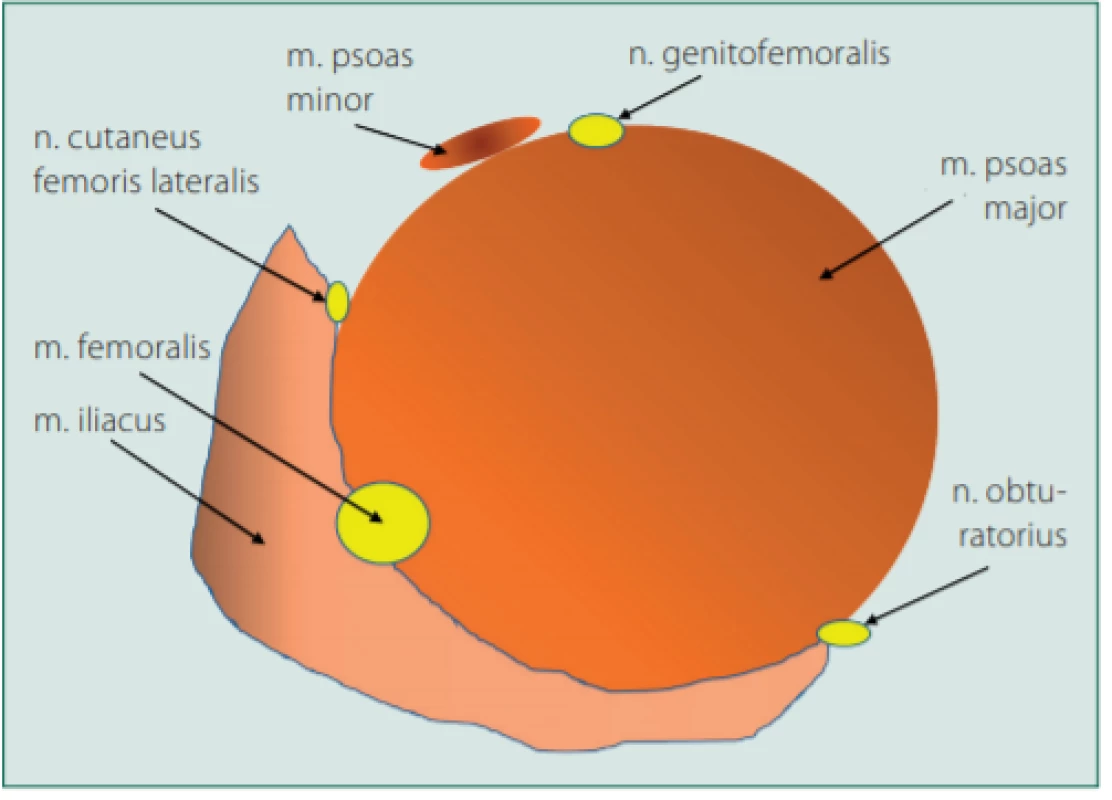
Obr. 10. CT řez v úrovni S2: 1. m. obliquus abdominis externus, 2. m. obliquus abdominis internus, 3. m. transversus abdominis, 4. m. psoas major, 5. m. iliacus 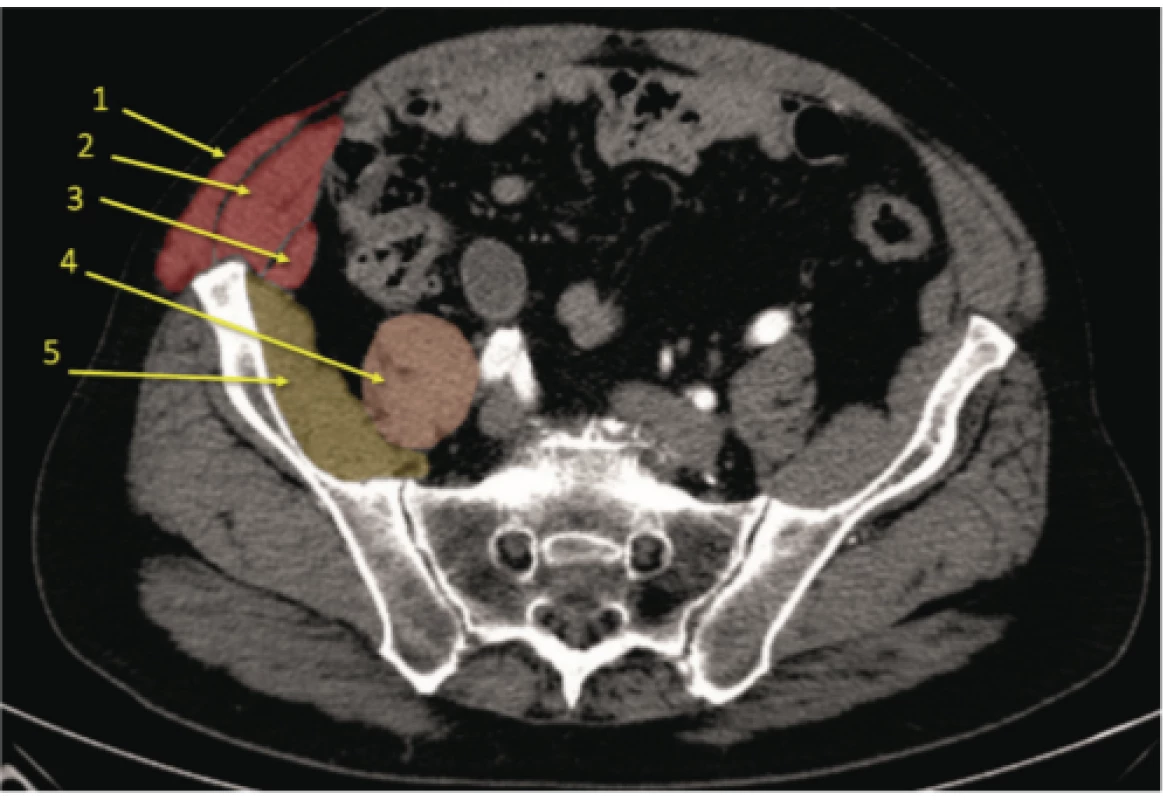
Objem iliopsoatického fasciálního kompartmentu je rozsáhlý a k úplnému vyplnění bychom potřebovali množství anestetika překračující maximální jednotlivou dávku. Pro regionální anestezii nervů lumbálního plexu v psoatickém kompartmentu můžeme využít tři úrovně přístupu [21].
Proximální (lumbální L2–L4) (psoas kompartment blok)
Proximální lumbální přístup má dvě varianty. Jednak klasický přístup zezadu paravertebrálně (obr. 8) [22], nebo za asistence ultrazvukem z boku modifikovaným Shamrock view (SV) (obr. 11). Při klasickém SV se snažíme získat jako vodítko obraz transverzálního vertebrálního výběžku (Shamrock sign) (obr. 11). Mírným posunem sondou zmizí obraz laterálního výběžku a vidíme do prostoru mezi postranní výběžky tam, kde z páteřního kanálu vystupují lumbální nervy do psoatického kompartmentu (obr. 12).
Obr. 11. Shamrock view: při laterálním přiložení sondy ve střední axilární čáře proti obratli L2, ev. L3 vytváří tři velké svaly s laterálním spinálním výběžkem, obraz národního irského znaku. Vlevo UZ obraz, vpravo kolorovaný náznak irského trojlístku 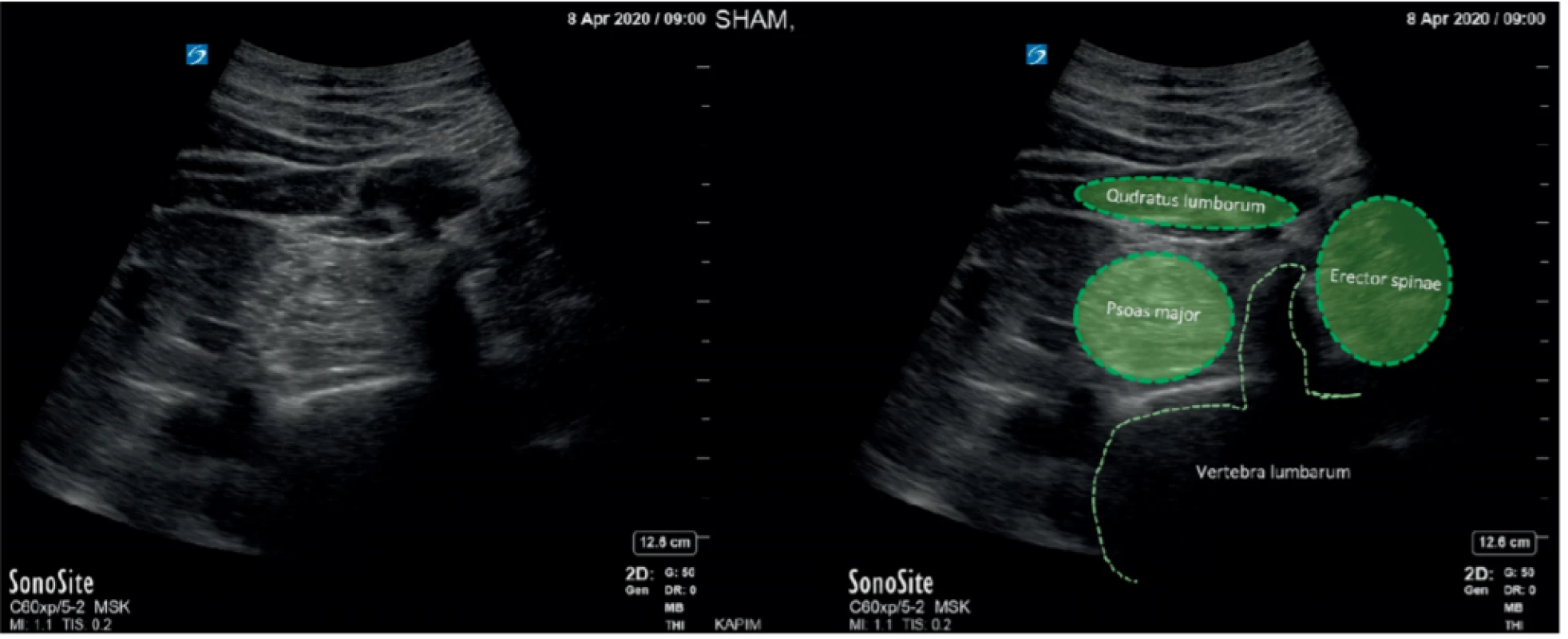
Obr. 12. A: Modifikovaný Shamrock view: UZ sonda je posunuta tak, aby zmizel obraz laterálního výběžku obratle. Je to místo, kde vystupují nervy v meziobratlovém prostoru. B: Kolorovaný UZ obraz modifikovaného Shamrock view: 1. m. quadratus lumborum, 2. m. psoas major, 3. psoastický kompartment, 4. stín obratle, 5. průběh dorsální větve spinálního nervu, 6. transversální fascie 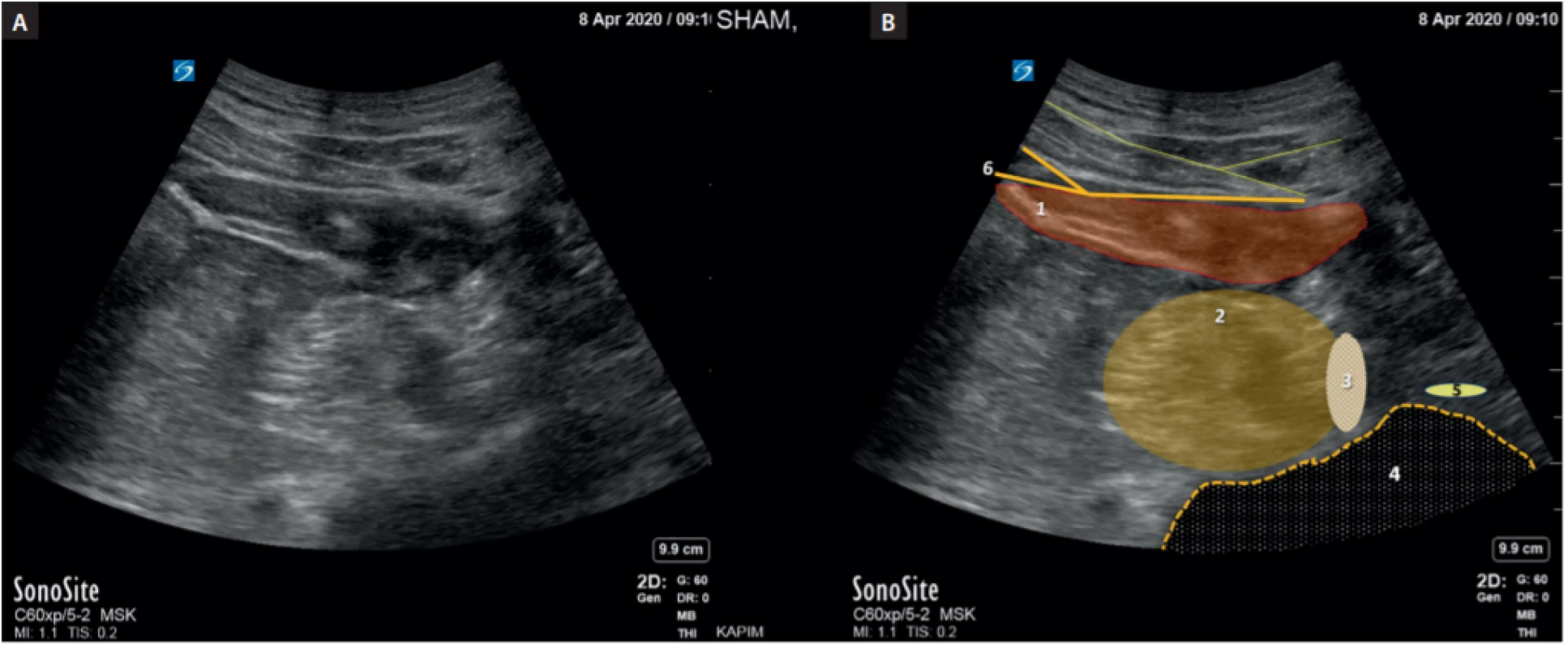
Suprainguinální fascia iliaca blok (FIB) [10]
Ve střední části je možno vniknout do iliopsoatické fascie suprainquinální cestou. Principem bloku je podat anestetikum mezi sval a fascii m. iliacus nad inguinálním ligamentem (obr. 13, 14). Blok se standardně používá s ultrazvukovou asistencí, ale v emergentních případech je možné ho použít podle landmarks i mimo operační sál. Lokální anestetikum se šíří u tohoto bloku jak kraniálně, tak kaudálně a za příznivých okolností se může rozšířit v oblasti S1 i na n. obturatorius (obr. 15, 16).
Obr. 13. Ultrazvukový obraz inquinální krajiny (obraz uvázaného „motýlka“). Sonda přiložena kolmo na průběh ligamentum inquinale. 1. m. iliopsoas, 2. m. sartorius, 3. m. obliquus externus, 4. ligamentum inquinale, 5. m. obliquus internus 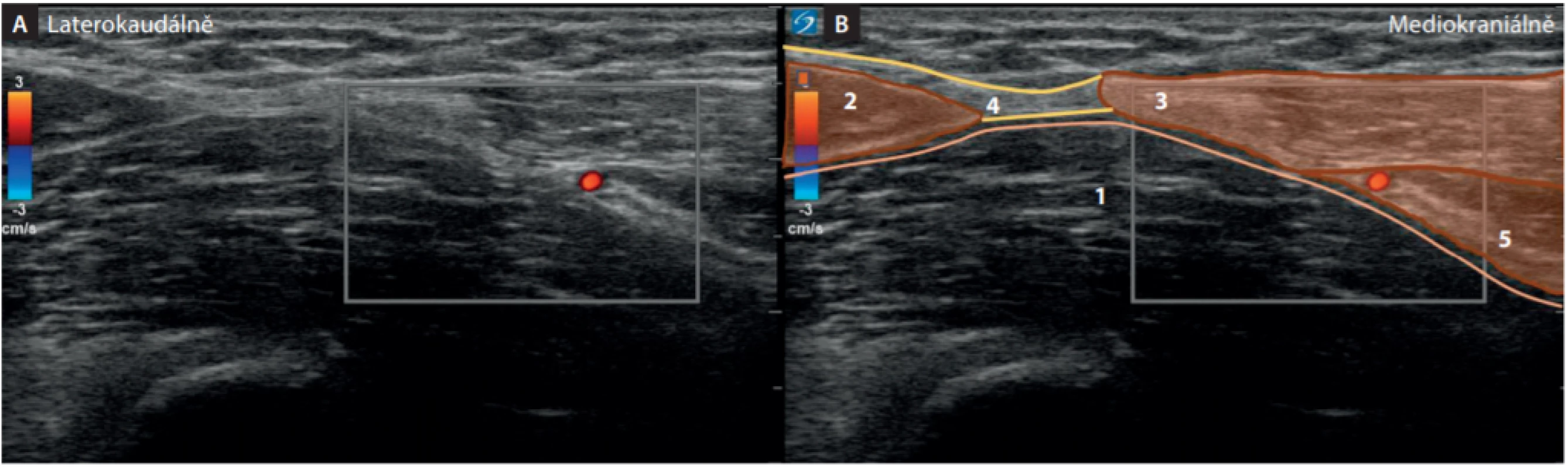
Obr. 14. Suprainquinální fascia iliaca blok (FIB). Stav během aplikace 30 ml 0,35% marcainu. Je patrné oddálení fascia iliaca od fascií bočních svalů břišních. Aplikační kanyla vytváří artefakt reverberace 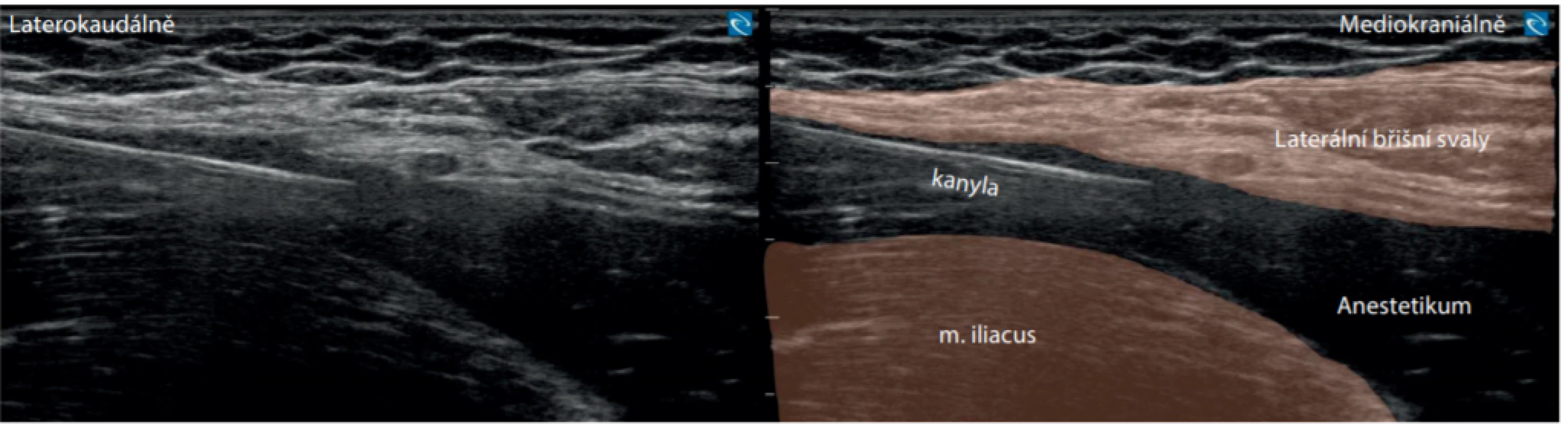
Obr. 15. Fascia iliaca blok: náplň střední části iliopsoatického kompartmentu po aplikaci 50 ml roztoku suprainguinálním přístupem: horizontální řezy na úrovni A: L5, B: S1, C: S3. Lokální anestetikum je striktně v psoatickém (A) a iliopsoatickém fasciálním kompartmentu (B a C) 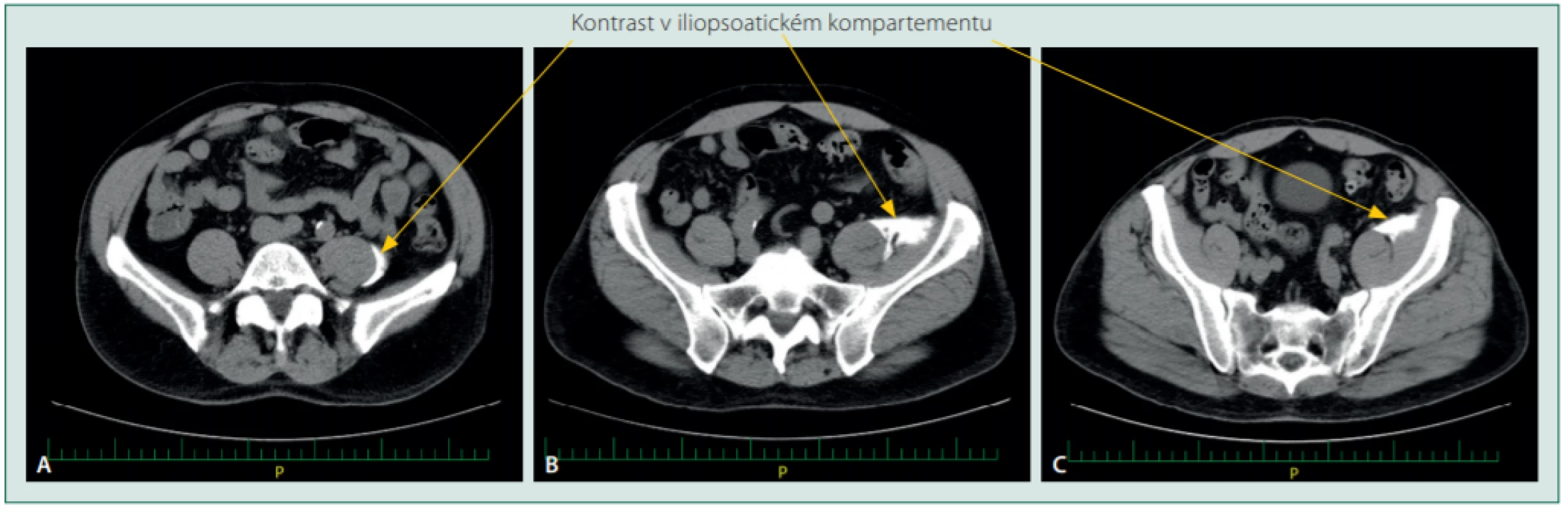
Obr. 16. 3D rekonstrukce po aplikaci 50 ml roztoku cestou FIB suprainquinální přístupem. Kroužkem je označena oblast, kde může lokální anestetikum přijít do kontaktu s n. obturatoriem 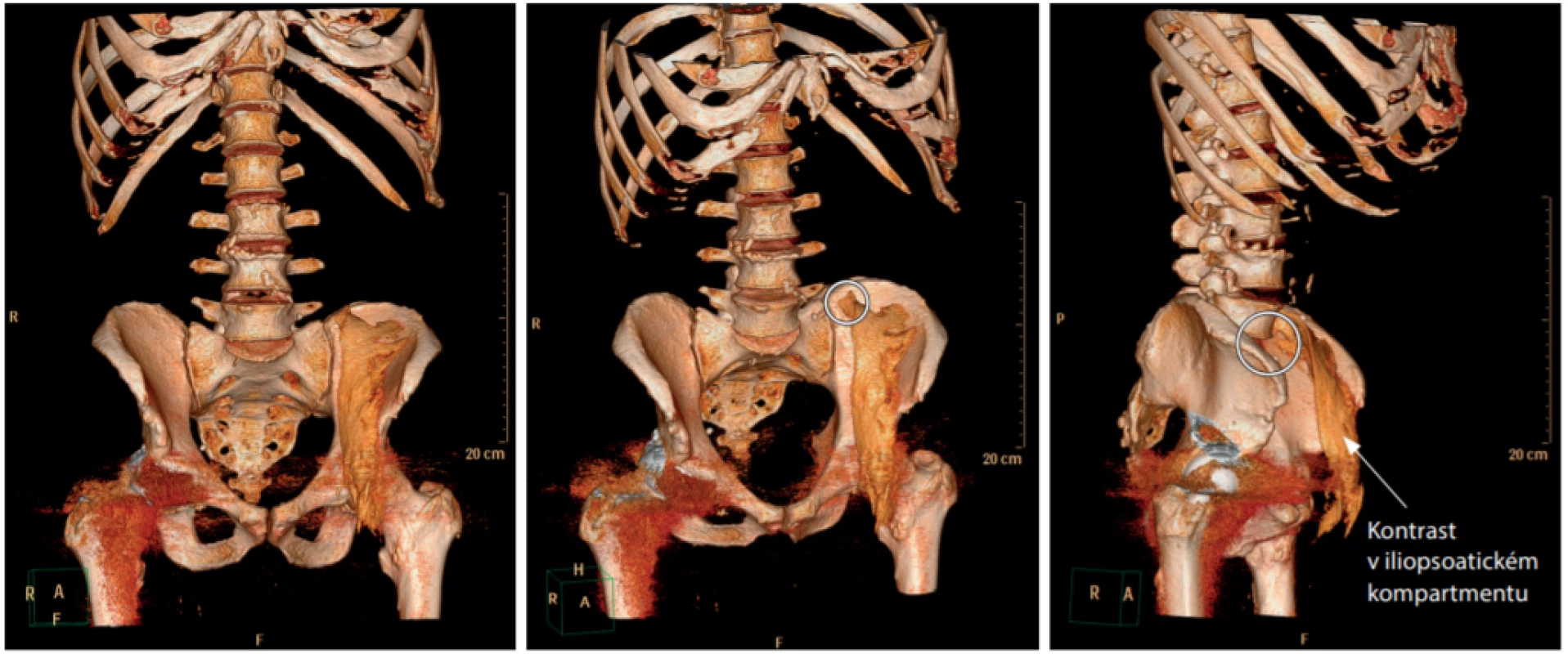
Infrainguinální FIB nebo klasický blok 3 in 1, respektive 2 in 1 [22]
Je třetí místo přístupu do iliopsoatického kompartmentu. Na obr. 17 je vidět vrchol šíření LA do psoatického kompartmentu po aplikaci 20 ml tekutiny infrainguinálně k n. femoralis.
Obr. 17. MRI dutiny břišní u stejného dobrovolníka jako u obr. 8, vertikální řez, po podání 20 ml fyziologického roztoku cestou psoas compartment blok ve výši L2–3 vlevo a 20 ml fyziologického roztoku cestou infrainguinálního femorálního bloku (3 in 1) vpravo: horizontální řez pánví v úrovni kyčelního kloubu. 1. m. ilopsoas, 2. přítomnost tekutiny v iliopsoatické fascii po aplikaci cestou infrainguinálního podání vpravo (náplň byla identifikovatelná do úrovně S4). Na levé straně již není patrná náplň z bloku z oblasti psoas kompartmentu L2–3 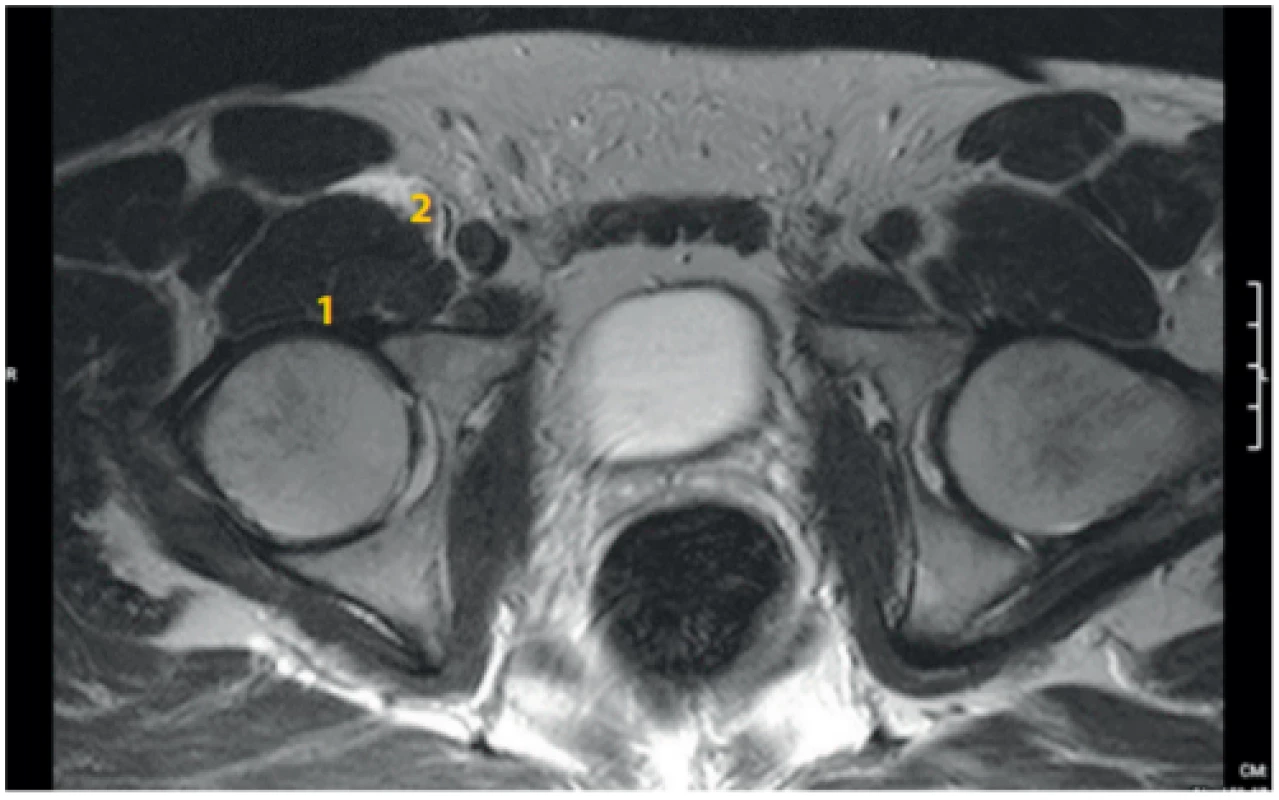
D) Kompartment zadní (erector spinae)
Další skupinou svalů s vlastními obaly jsou svaly zásobené zadními nervovými větvičkami, svaly epaxiální (zádové). Ty v embryonálním stadiu necestují a jejich fasciální systém zůstává segmentovaný po jednotlivých svalech či snopcích. Epaxiální svaly zajištují stabilitu páteře a jsou zastoupeny jednak drobnými svaly meziobratlovými, ale hlavní masu tvoří skupina tří svalů, která se souhrnně nazývá mm. errectores. Ventrální hranici epaxiálních svalů tvoří zadní hrana transversálních výběžků obratlů. Zadní hranici tvoří naléhající fascie obou zárodečných vrstev směřujících ke spinálním výběžkům hrudních obratlů, kde se stanou součástí thoracodorsální aponeurózy. V lumbální oblasti mají erectory kompaktnější tvar než v hrudní části. V lumbální oblasti probíhají svaly v užším koridoru, takže jsou fixovány mezi obratlovým tělem, spinálním a transversálním výběžkem obratlů. Podáním anestetika mezi zádové svaly jsme schopni dosáhnout jednostranné anestezie v lumbální oblasti zad. Perspektiva podání anestetika do lumbální části epaxiálního prostoru se nabízí u chirurgických výkonů procházejících touto oblastí [23].
Shrnutí a použitelné důsledky fasciální teorie pro běžnou praxi
Fasciální teorie přináší nový pohled na blokády thorakolumbálního přechodu. V klasických učebnicích jsou přední větve nervů z úrovně L1 automaticky přiřazeny k lumbálnímu plexu. Terminální nervy z předních větví spinálních nervů Th12 a L1, probíhající již pod bránicí, jsou při své cestě k cílovým orgánům ve společných fasciálních prostorech s nervy Th5–Th11. N. subcostalis (SC) a nn. ilioinguinalis (II) a iliohypogastricus (IH) běží po vnitřní straně m. quadratus lumborum a vstupují pod vnitřní list transversální fascie v části mezi jejími úpony na příčné výběžky obratlů. Dále pak výše zmíněné nervy pokračují mezi fascie transversus abdominis a obliquus abdominis internus.
V oblasti thorakolumbálního přechodu se zásadním způsobem mění i paravertebrální prostor. Ventrolaterálně od páteře není již přítomna plíce, paravertebrální prostor je vyplněn svalem m. psoas minor a m. psoas major. Vlastní lumbální plexus začíná až od L2 a je tvořen nervy, které ústí do iliopsoatické fascie. Tento fakt také podporuje existenci laterálního kompartmentu, do kterého směřují nervy z Th12 a L1.
U tranversus abdominal plane bloku (TAP) (obr. 18) se aplikuje mezi m. transversus abdominis a m. obliquus abdominis internus. Podle názvu bloku by mohlo dojít k nejasnostem, jakou roli zde hraje transversální fascie. Transversální fascie běží na opačné (vnitřní) straně m. transversus abdominis a na distribuci a efektu LA se prakticky nepodílí.
Obr. 18. CT obraz TAP bloku pod UZ kontrolou: 15 ml fyziologického roztoku. Tekutina (1) oddělila m. transversus abdominis od m. obliquus abdominis a částečně pronikla mezi m. obliquus internus a externus 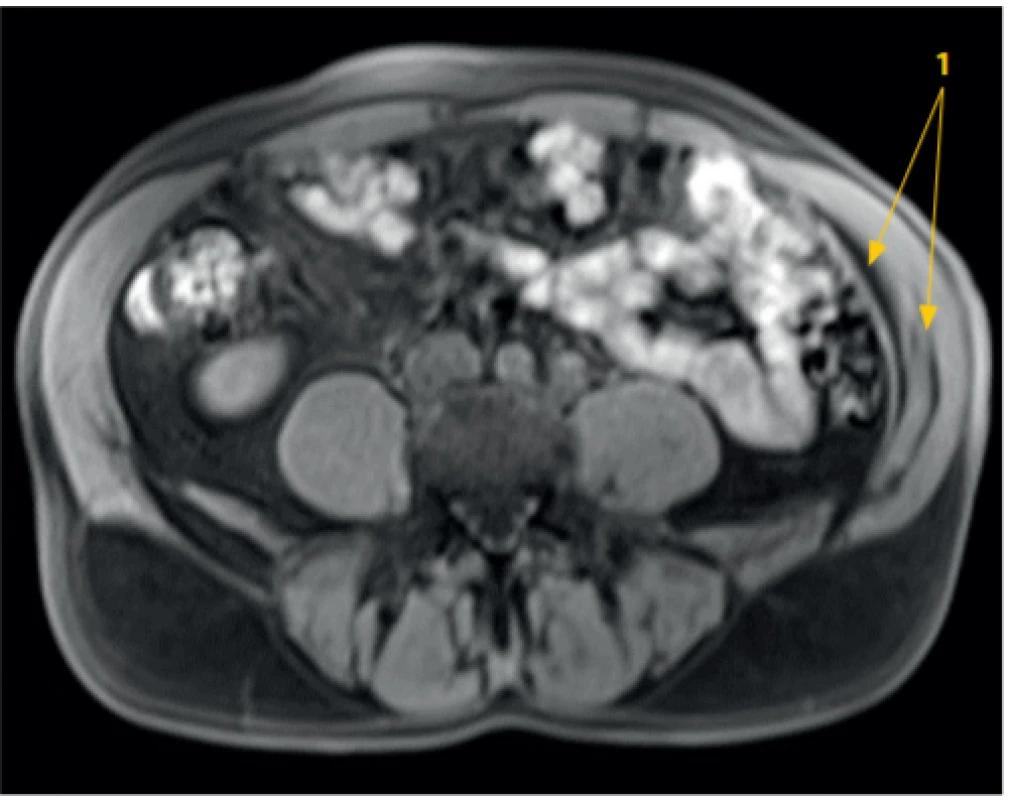
Pochopení složitých vztahů fascií při vytváření TLF usnadní interpretaci šíření lokálního anestetika při blocích okolo m. QL a přilehlých paraspinálních přístupech. Každý z typů QLB má svůj specifický charakter šíření lokálního anestetika.
Průkaz samostatného prostoru tvořeného fasciemi m. psoas a m. iliacus mění náhled na blokády lumbálního plexu, ale usnadňuje i interpretaci QLB I – III. Průkaz tvaru a rozsahu vnitřního fasciálního kompartmentu v lumbální oblasti usnadňuje výběr přístupu vzhledem k rozsahu a potřebě analgezie. Mezi proximálním (psoas kompartment blok), středním (suprainquinálním) a distálním blokem (infrainquinálním) je klinický rozdíl v pravděpodobnosti anestezie n. obturatorius, který běží v posteromediální části kompartmentu a zhruba v polovině lumbálního průběhu se uzavírá do samostatných fasciálních struktur. Největší pravděpodobnost úspěšného bloku n. obturatorius je u proximálního přístupu, u mediálního (suprainquinálního) je možnost zajistit anestezii v oblasti n. obturatorius závislá na objemu anestetika a na konkrétních anatomických poměrech anestezovaného. Z infrainquinálního, distálního přístupu není blokáda n. obturatorius u dospělých pravděpodobná, u dětí a velmi štíhlých jedinců je však možná.
Boční pohled na lumbální krajinu (Shamrock sign) poskytuje unikátní pohled najednou do třech různých kompartmentů (obr. 19), laterálního, mediálního i zadního. To znamená, že z jednoho nastavení UZ sondy můžeme provést celou plejádu bloků.
Obr. 19. Modifikovaný Shamrock view s možností blokád do třech rozdílných fasciálních prostor. A) Hypaxiální fasciální prostor břišních svalů (QLB I) (1), QLB transmuskulární (2), QLB II (3). B) Hypaxiální iliopsoatický fasciální prostor (psoas kompartment) (4). C) Epaxiální fasciální prostor: errector spinae block (5) 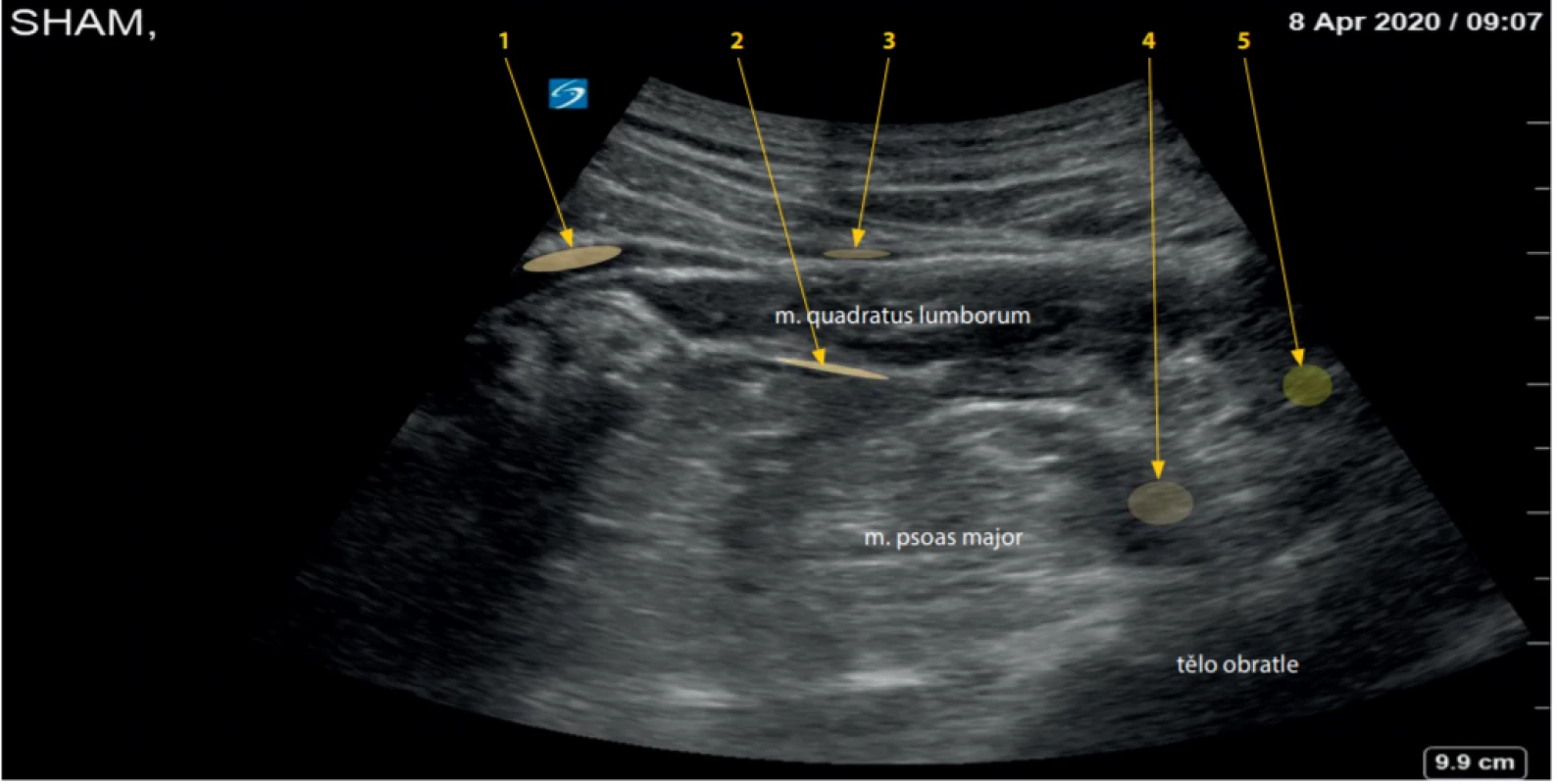
Stejně jako v krční a hrudní oblasti je v lumbální oblasti umístěno svalstvo inervované ze zadních míšních větví (epaxiální svalstvo). Lumbální epaxiální svalstvo oproti hrudnímu mění tvar a s tím i rozsah fasciálních obalů. Na hrudníku začínal m. iliocostalis na žebrech a umožňoval laterální šíření lokálního anestetika k laterálním větvím interkostálních nervů. V lumbální oblasti nemůžeme počítat s blokádou laterálních větví interkostálních nervů ve velkém rozsahu. Efekt RA bude více koncentrován do lumbální oblasti a směrem na nervy clunei superiores. Dalším anatomickým rozdílem mezi lumbální a hrudní oblastí je skutečnost, že na hrudníku je nad erectory umístěna povrchní a střední vrstva svalů, kdežto v lumbální oblasti jsou to už jen jejich fasciální a vazivové úpony, které jsou součástí thorakodorsální fascie.
PROHLÁŠENÍ AUTORA:
Prohlášení o původnosti: Práce je původní a nebyla publikována ani není zaslána k recenznímu řízení do jiného média.
Střet zájmů: Autor prohlašuje, že nemá střet zájmů v souvislosti s tématem práce.
Podíl autorů: DN 100 %.
Financování: Žádné.
Poděkování: doc. MUDr. Ondřeji Naňkovi, Ph.D., za možnost ověřit anatomické vztahy, cenné rady a odbornou pomoc. MUDr. Luboši Beňovi a prim. MUDr. Filipu Cihlářovi, Ph.D., za pomoc při získávání CT dokumentace. Dále děkuji za tvorbu a přípravu obrazové dokumentace Michalu Vodákovi.
KORESPONDENČNÍ ADRESA AUTORA:
Článek přijat redakcí: 28. 5. 2020; Článek přijat k tisku: 19. 6. 2020; Cit. zkr: Anest intenziv Med. 2020; 31(3): 86–95
MUDr. Daniel Nalos,
Zdroje
1. Nalos D. Fasciální prostory trupu ve vztahu k regionální anestezii – část první: fasciální prostory hrudníku ve vztahu k regionální anestezii Anest intenziv Med. 2020; 31(1–2): 30–36.
2. Schleich DL. 4th ed. Berlin: Springer Verlag; 1899. Schmerzlose Operationen: 240–258.
3. Neal JM. Ultrasound‑Guided Regional Anesthesia and Patient Safety: Update of an Evidence‑Based Analysis Reg Anesth Pain Med. 2016; 41(3): 195–204.
4. Rafi AN. Abdominal field block: A new approach via the lumbar triangle. Anaesthesia 2001; 56 : 1024–1026.
5. Leng CJ, Mariano ER. A little better is still better: using margnal gains to enhance recovery after surgery. Reg anest Pain Med. 2020; 45(3): 173–175.
6. Tran DQ, Bravo D, Leurcharusmee P, Neal, JM. Transversus Abdominis Plane Bloc kA Narrative Review. Anesthesiology 2019; XXX: 00–00.
7. Shibata Y, Sato Y, Fujiwara Y, Komatsu T. Transversus abdominis plane block. Anesth Analg 2007; 105 : 883.
8. Blanco R. Tap block uder ultrasound quidance: the description of a „no pop“ technique. Reg Anesth Pain Med 2007; 32 : 130.
9. Hebbard P, Fujiwara Y, Shibata Y, Royse C. Ultrasound guidedtransversus abdominis plane (TAP) block. Anaesth IntensiveCare 2007; 35(4): 616–617.
10. Hebbard P, Ivanusic J, Sha S. Ultrasound‑guided supra‑inguinal fascia iliaca block: a cadaveric evaluation of a novel approach. Anaesthesia, 2011; 66 : 300–305.
11. Vermeylen K, Desmet M, Leunen I, Soetens F, Neyrinck A, Carens D, et al. Supra‑inquinal injection for fascia iliaca compartment block result in mor consistent spread towards the lumbar plexus than an infr‑inguinal injection: an volunteer study. Reg anest Pain Med 2019; 44 : 483–491.
12. Willschke H, Marhofer P, Bösenberg A, Johnston S, Wanzel O, Cox SG, et al. Ultrasonography for ilioinguinal/iliohypogastric nerve blocks in children. BJA 2005 : 95(2): 226–230.
13. Öksüz G, Bilal B, Gürkan Y, Urfalioğlu A, Arslan M, Gişi G, et al. Quadratus Lumborum Block Versus Transversus abdominis Plane Block in Children Undergoing Low Abdominal surgery: A Randomized Controlled Trial. Reg anest Pain Med. 2017; 42. 674–679.
14. Tamura T, Kitamura K, Yokota S, Ito S, Shibata Y, Nishiwaki K. Spread of Quadratus Lumborum Block to the Paravertebral Space Via Intramuscular Injection: A Volunteer Study. Reg Anesth Pain Med 2018; 43 : 372–377.
15. Stecco A, Meneghini A, Stern R, Stecco C, Imamura M. Ultrasonography in myofascial neck pain: randomized clinical trial for diagnosis and follow‑up. Surg Radiol Anat. 2014; 36 : 243–253.
16. Sadler TW. Langmanova lékařská embryologie. 1. české vydání. Praha: Grada 2011.
17. Willard FH, Vleeming A, Schuenke MD, Danneels L, Schleip R. The thoracolumbar fascia: anatomy, function and clinical considerations. J. Anat 2012; 221 : 507–536.
18. Stecco C. Functional Atlas of the Human Fascial System. Edinburgh, UK., Churchilll Livingstone Elsevier. 2015.
19. Grim M, Naňka O, Helekal I. Atlas anatomie člověka, díl I. Grada publishing 2017.
20. Shuenke MD, Vleeming A, Van Hoof T, Willard FH. A description of the lumbar interfascial triangl and its relation with laterale raphe: anatomical constituents of load transfer through the lateral margin of the thoracolumbar fascia. J. Anat 2012; 221 : 568–576.
21. Touray ST, de Leeuw MA, Zuurmond WWA, Perez RSGM. Psoas compartment block for lower extremity surgery: a meta‑analisis BJA 2008; 101 : 750–760.
22. Nalos D, Mach D. Periferní nervové blokády. 1. vydání, Grada 2010; 100 s.
23. De Cassai A, Sgarabotto C, Dal Cin S. Old approach for a new indication: shamrock sign for ESP block. Reg anest Pain Med. 2019; 44 : 256.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2020 Číslo 3- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Sedace v intenzivní péči – část II. Monitorování hloubky sedace v intenzivní péči pomocí analýzy EEG
- Význam hyperbarické medicíny a současná doporučení u vybraných akutních indikací v urgentní medicíně a intenzivní péči
- Dárcovství orgánů po nevratné zástavě oběhu: Jak na to?
- Doporučení pro tzv. off‑label použití léčivých přípravků pro pacienty s COVID-19
- Opomíjená příčina reverzibilní anizokorie – jednostranné mydriázy
- Zajištění dýchacích cest u pacientů s COVID-19
- Syndrom akutní dechové tísně spojený s kouřením elektronických cigaret
- Rezistence na diuretika
- Zajímavosti, tipy a triky, informace z jiných oborů
- Třicet let časopisu – čas na změnu
- Metamizol – 100 let od objevu
- Fasciální prostory trupu ve vztahu k regionální anestezii – část druhá: lumbální oblast
- Použití albuminu v perioperační a intenzivní medicíně
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Opomíjená příčina reverzibilní anizokorie – jednostranné mydriázy
- Použití albuminu v perioperační a intenzivní medicíně
- Doporučení pro tzv. off‑label použití léčivých přípravků pro pacienty s COVID-19
- Zajištění dýchacích cest u pacientů s COVID-19
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání