-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Rutinné používanie tromboelastometrie (ROTEM) k hodnoteniu koagulácie (adopcia ,,novej“ paradigmy hodnotenia koagulácie) na jednotke intenzívnej starostlivosti vedie k značnému zníženiu podávania krvnej plazmy
Routine use of thromboelastometry (ROTEM) for coagulation evaluation (adoption of ,,new“ paradigm of coagulation evaluation) in the intensive care unit leads to a significant reduction in the administration of blood plasma
Coagulopathy in patients in intensive care is very frequent, especially in terms of prolonging the activated partial thromboplastin time or prothrombin time. In actual practice, the correction of these pathological values often indicates the administration of fresh frozen plasma, especially in the perioperative period. Currently, many clinical reports proclaim that frozen plasma is often unnecessarily administered as global tests of coagulation such as tromboelastometry show that the overall coagulation is normal despite of pathological laboratory tests. In this paper we present the results of our clinic, where we show that after implementation of thromboelastometry into the daily practice and adoption of the new paradigm of cell model of haemostasis, administration of plasma was reduced by 66%. This represents a significant reduction in risk for the patient as well as the financial burden for the clinic
KEY WORDS:
thromboelastometry – ROTEM – plasma
Autoři: M. Durila 1; J. Beroušek 2; T. Vymazal 1
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, 2. LF UK FN Motol, Praha 1
Vyšlo v časopise: Transfuze Hematol. dnes,22, 2016, No. 3, p. 168-171.
Kategorie: Souhrnné práce, původní práce, kazuistiky
Souhrn
Koagulopatia u pacientov na jednotke intenzívnej starostlivosti je veľmi častým javom, a to hlavne v zmysle predĺžených hodnôt aktivovaného tromboplastínového času či protrombinového času. V bežnej praxi sa ku korekcii týchto patologických hodnôt často indikuje podanie čerstvej mrazenej plazmy, a to hlavne v perioperačnom období. V súčasnosti sa objavuje mnoho prác, ktoré poukazujú na to, že plazma je často zbytočne podávaná, pretože globálne testy koagulácie, ako je tromboelastometria, ukazujú, že celková koagulácia je v norme i napriek patologickým hodnotám bežných laboratórnych testov. V tejto práci chceme prezentovať výsledky našej kliniky, kde sa po zavedení tromboelastometrie do dennej praxe a tým adopciou novej paradigmy hodnotenia koagulácie (bunkový model hemostázy) znížila spotreba plazmy o 66 %. To predstavuje značné zníženie rizík pre pacienta, ako aj finančnej záťaže pre kliniku.
KĽÚČOVÉ SLOVÁ:
tromboelastometrie – ROTEM – plazmaÚVOD
Koagulopatia je častým javom u kriticky chorých pacientov na jednotke intenzívnej starostlivosti (JIS), a to hlavne v zmysle predĺžených hodnôt aktivovaného parciálneho tromboplastinového času (APTT) či protrombinového času (PT) [1, 2]. Príčina tohto stavu môže byť rôzna. Môže ísť o poruchu vstrebávania vitamínu K pri črevnej dysmikróbii počas antibiotickej terapie, o hepatopatiu z hypoperfúzie či poliekovú hepatopatiu, o diseminovanú konzumpčnú koagulopatiu pri sepse či SIRS (systemic inflammatory response syndrom) atd. Testy PT/APTT sa bežne používajú v perioperačnom hodnotení koagulácie a pri ich patologicky predĺženej hodnote operatér, anesteziológ či intenzivista často indikuje podanie čerstvej mrazenej plazmy (ČMP) s cieľom korigovať hodnoty do normy. I napriek tomu, že hodnota INR (international normalised ratio) pod 1,5 všeobecne neindikuje podávanie ČMP, v praxi je tomu inak. Pri hodnote INR nad 1,5 je situácia jednoznačnejšia, pretože podanie ČMP je už všeobecne odporúčané a každý lekár prikročí k podávaniu ČMP. Avšak testy PT/APTT hodnotia koaguláciu plazmy, a nie plnej krvi. Podľa novej paradigmy bunkového modelu hemostázy hrajú trombocyty a iné bunky obsahujúce na povrchu tkanivový faktor dôležitú úlohu pri zrážaní krvi [3]. Je preto dôvod sa domnievať, že vyšetrenie zrážania plnej krvi bude lepšie korelovať s klinickým stavom pacienta a že manažment perioperačného krvácania na základe PT/APTT povedie k nadbytočnému podávaniu ČMP, ako to dokazujú autori Haas et al. [4]. V súčasnosti pribúdajú extrémnou rýchlosťou aj ďalšie práce, ktoré popisujú, že manažment perioperačného krvácania pomocou ROTEM vedie k cielenej terapii koagulopatie, k zníženiu podávania ČMP a k menším krvným stratám v kardiochirurgii [5, 6], hepatochirurgii [7–9], detskej chirurgii [4, 10, 11], aj u traumatického krvácania [12–14]. V našej práci chceme poukázať na to, ako aplikácia novej paradigmy bunkového modelu hemostázy do bežnej praxe pri hodnotení koagulácie pomocou ROTEM ovplyvnila spotrebu ČMP na našom oddelení.
SÚBOR PACIENTOV A METODIKA
Retrospektívne sme sledovali spotrebu ČMP na Klinike anesteziológie, resuscitácie a intenzívnej medicíny 2. LFUK a FN Motol, a to počas obdobia pred a po zavedení ROTEM do dennej praxe. Prvé obdobie 2009–2012 bolo charakterizované tým, že lekár indikoval podanie ČMP na základe klinického stavu pacienta a na základe hodnotenia zrážania krvi pomocou bežných zrážacích testov PT/APTT (odzrkadľuje „starý“ kaskádový model zrážania, t. j. bez účasti krvných buniek) pri INR nad 1,2. Uprednostnili sme hodnotenie parametru INR z viacerých dôvodov:
- a) mnohé spoločnosti odporúčajú k monitoringu zrážania krvi a managementu koagulopatie perioperačne používať práve INR (15, 16);
- b) randomizované štúdie hodnotiace perioperačnú hemostázu či už u pacientov na JIS alebo u pacientov s hepatálním zlyhaním používajú parameter INR [17, 18];
- c) na mnohých pracoviskách intenzivnej medicíny v ČR i SR sa v bežnej praxi poúžíva INR pred PT-ratio.
Druhé obdobie 2013–2015 je charakterizované tým, že lekárovi okrem klinického obrazu pacienta pomáha v úvahe o indikácii podávania ČMP aj metóda ROTEM (odráža „nový“ bunkový model zrážania), ktorá hodnotí zrážacie vlastnosti plnej krvi. ROTEM vyšetre-nie bolo robené vždy, pokiaľ INR bolo nad 1,2. Počet a charakter pacientov bol približne rovnaký v každom roku.
VÝSLEDKY
Počas obdobia pred zavedením ROTEM do dennej praxe bola spotreba ČMP každý rok nad 6 000 transfúznych jednotiek (2009–2012). Hneď prvý rok (2013) od začatia používania ROTEM (pri INR 1,2–2,4) klesla spotreba ČMP o 1/3, za druhý rok (2014) o 50 % a za tretí rok (2015) o 2/3 pri približne rovnakom počte a charaktere pacientov (tab. 1). Pri cene jednej jednotky ČMP cca 900 Kč sa potenciálne ušetrilo značné množstvo finančných prostriedkov (viď tab. 1).
Tab. 1. Prehľad spotreby ČMP za obdobie bez ROTEM (2009–2012) a po implementácii ROTEM do dennej praxe (2013–2015) 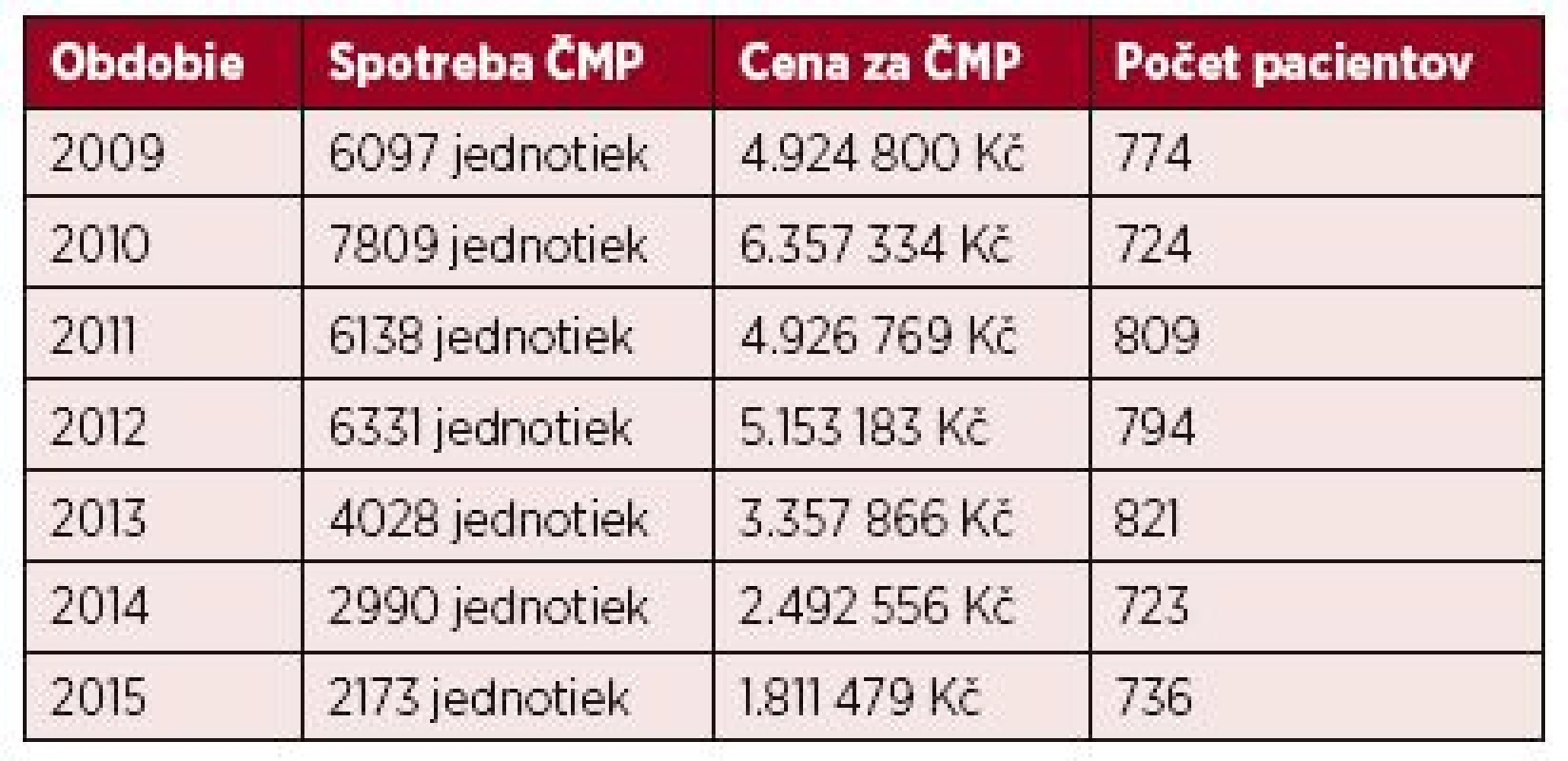
DISKUSIA
Výsledky našej práce poukazujú, že nový pohľad na hodnotenie zrážania krvi pomocou metódy ROTEM (odzrkadľuje „nový“ bunkový model hemostázy), má značný klinický význam z viacerých hľadísk. Tým, že ROTEM používa plnú krv (obsahuje trombocyty, erytrocyty...) hodnotí proces zrážania komplexne. Preto stavy spojené s hyperkoaguláciou (napr. sepsa, SIRS) môžu byť hodnotené pomocou ROTEM ako normo - až hyperkoagulačné, aj napriek predĺženým hodnotám PT/APTT [19]. Používanie ROTEM má významnú úlohu v perioperačnom období, a to trojakým spôsobom. Predoperačne, v prípade normálnej hodnoty ROTEM sa nepodáva ČMP profylakticky, i napriek predĺženému INR nad 1,5 [2, 20].
Počas operačného výkonu manažment krvácania na základe klinického hodnotenia a hodnôt PT/APTT preceňuje hypokoagulačný obraz charakterizovaný patologickými hodnotami a vedie k nadbytočnému podávaniu ČMP oproti ROTEM, ktorý býva často v norme a umožňuje cielené podávanie koagulačných faktorov [4, 14, 21]. ROTEM umožňuje cielenú liečbu koagulopatie podaním faktorov protrombinového komplexu, fibrinogénu či antifibrinolytík a je zakomponovaný aj v súčasných európskych doporučených postupoch pre manažment traumatického krvácania [22].
V pooperačnom období vyvolávajú patologické hodnoty PT/APTT pri normálnom ROTEM podozrenie na chirurgickú príčinu krvácania, a nie krvácanie z koagulopatie [14].
Vo všetkých prípadoch je možné znížiť zbytočné podávanie ČMP, ktorá nesie so sebou značné riziká.
Limitom tejto retrospektívnej štúdie je, že ide o celkovú analýzu pacientov a celkový počet jednotiek ČMP, a teda ide o skupinu značne nehomogénnu. Avšak 66 % zníženie spotreby ČMP perioperačne opakovane a bez krvácavých komplikácii je nepochybným argumentom k tomu, že hodnotenie koagulácie pomocou ROTEM má veľký klinický význam. Ďalším limitom sa môže zdať zjednodušené hodnotenie PT pomocou INR namiesto PT-ratio. Avšak je takmer vylúčené, že by hodnotenie PT-ratio viedlo k iným klinickým výsledkom, keďže PT-ratio je prakticky takmer vždy vyššie ako INR.
ZÁVER
Nová paradigma hodnotenia koagulácie pomocou ROTEM (odzrkadľuje bunkový model hemostázy) vedie k značnému zníženiu podávaniu ČMP u pacientov na jednotke intenzívnej starostlivosti v perioperačnom období. To znižuje riziká pre pacienta a finančné náklady pre kliniku.
Zoznam použitých skratiek
APTT – aktivovaný parciálny tromboplastínový čas
ČMP – čerstvá mrazená plazma
INR – international normalised ratio
JIS – jednotka intenzívnej starostlivosti
PT – protrombinový čas
ROTEM – rotačná tromboelastometria
SIRS – systemic inflammatory response syndrome
Podiel autorov na rukopise
MD – zber a analýza dat, napísanie hlavnej časti článku.
JB – spoluúčasť pri analýze dat a písaní článku.
TV – pripomienky a komentáre počas prípravy konečnej verzie článku.
Poďakovanie
Práca bola podporená Projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 00064203 (FN MOTOL) a Grantovou Agentúrou Univerzity Karlovy 1318514 .
Prehlásenie autorov
Autor práce prehlasuje, že v súvislosti s témou, vznikom a publikáciou tohto článku nie je v strete záujmov, a vznik ani publikácia článku neboli podporené žiadnou farmaceutickou firmou. Toto prehlásenie sa týka aj všetkých spoluautorov.
Doručeno do redakce dne 22. 2. 2016.
Přijato po recenzi dne 4. 5. 2016.
MUDr. Miroslav Durila, Ph.D.
Klinika anesteziologie, resuscitace a intenzivní medicíny 2. LF UK a FN Motol,
V Úvalu 84
150 06 Praha 5
e-mail: miroslav.durila@fnmotol.cz
Zdroje
1. Levi M, Opal SM. Coagulation abnormalities in critically ill patients. Crit Care 2006; 10(4): 222.
2. Durila M, Lukas P, Astraverkhava M, Berousek J, Zabrodsky M, Vymazal T. Tracheostomy in intensive care unit patients can be performed without bleeding complications in case of normal thromboelastometry results (EXTEM CT) despite increased PT-INR: a prospective pilot study. BMC Anesthesiol 2015; 15 : 89.
3. Hoffman M, Monroe DM. A cell-based model of hemostasis. Thromb Haemost 2001; 85(6): 958–965.
4. Haas T, Spielmann N, Mauch J, et al. Comparison of thromboelastometry (ROTEM(R)) with standard plasmatic coagulation testing in paediatric surgery. Br J Anaesth 2012; 108(1): 36–41.
5. Weber CF, Gorlinger K, Meininger D, et al. Point-of-care testing: a prospective, randomized clinical trial of efficacy in coagulopathic cardiac surgery patients. Anesthesiology 2012; 117(3): 531–547.
6. Weber CF, Zacharowski K. Perioperative point of care coagulation testing. Dtsch Arztebl Int 2012; 109(20): 369–375.
7. Gorlinger K. Coagulation management during liver transplantation. Hamostaseologie 2006; 26(3 Suppl 1): S64–76.
8. Haas T, Spielmann N, Mauch J, Speer O, Schmugge M, Weiss M. Reproducibility of thrombelastometry (ROTEM(R)): point-of-care versus hospital laboratory performance. Scand J Clin Lab Invest 2012; 72(4): 313–317.
9. Blasi A, Beltran J, Pereira A, et al. An assessment of thromboelastometry to monitor blood coagulation and guide transfusion support in liver transplantation. Transfusion 2012; 52(9): 1989–1998.
10. Hayashi T, Sakurai Y, Fukuda K, et al. Correlations between global clotting function tests, duration of operation, and postoperative chest tube drainage in pediatric cardiac surgery. Paediatr Anaesth 2011; 21(8): 865–871.
11. Romlin BS, Wahlander H, Berggren H, et al. Intraoperative thromboelastometry is associated with reduced transfusion prevalence in pediatric cardiac surgery. Anesth Analg 2011; 112(1): 30–36.
12. Schochl H, Nienaber U, Hofer G, et al. Goal-directed coagulation management of major trauma patients using thromboelastometry (ROTEM)-guided administration of fibrinogen concentrate and prothrombin complex concentrate. Crit Care 2010; 14(2): R55.
13. Keene DD, Nordmann GR, Woolley T. Rotational thromboelastometry-guided trauma resuscitation. Curr Opin Crit Care 2013; 19(6): 605–612.
14. Durila M, Malosek M. Rotational thromboelastometry along with thromboelastography plays a critical role in the management of traumatic bleeding. Am J Emerg Med 2014; 32(3): 288 e281–283.
15. Patel IJ, Davidson JC, Nikolic B, et al. Consensus guidelines for periprocedural management of coagulation status and hemostasis risk in percutaneous image-guided interventions. J Vasc Interv Radiol 2012; 23(6): 727–736.
16. Liumbruno GM, Bennardello F, Lattanzio A, Piccoli P, Rossetti G. Recommendations for the transfusion management of patients in the peri-operative period. III. The post-operative period. Blood Transfus 2011; 9(3): 320–335.
17. Muller MC, Arbous MS, Spoelstra-de Man AM, et al.Transfusion of fresh-frozen plasma in critically ill patients with a coagulopathy before invasive procedures: a randomized clinical trial (CME). Transfusion 2015; 55(1): 26–35; quiz 25.
18. De Pietri L, Bianchini M, Montalti R, et al. Thrombelastography-guided blood product use before invasive procedures in cirrhosis with severe coagulopathy: A randomized, controlled trial. Hepatology 2016; 63(2): 566–573.
19. Brenner T, Schmidt K, Delang M, et al. Viscoelastic and aggregometric point-of-care testing in patients with septic shock – cross-links between inflammation and haemostasis. Acta Anaesthesiol Scand 2012; 56(10): 1277–1290.
20. Desborough MJ, Jairath V. Thrombelastography-guided blood product use before invasive procedures in cirrhosis with severe coagulopathy. Hepatology 2015.
21. Naik BI, Pajewski TN, Bogdonoff DI, et al. Rotational thromboelastometry-guided blood product management in major spine surgery. J Neurosurg Spine 2015; 23(2): 239–249.
22. Spahn DR, Bouillon B, Cerny V, et al. Management of bleeding and coagulopathy following major trauma: an updated European guideline. Crit Care 2013; 17(2): R76.
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2016 Číslo 3- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Steroidní a nesteroidní inhibitory aromatázy v léčbě rakoviny prsu u postmenopauzálních žen
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
-
Všechny články tohoto čísla
- Imunogenetické faktory ovlivňující aloimunizaci proti antigenům krevních skupinových systémů
- Rutinné používanie tromboelastometrie (ROTEM) k hodnoteniu koagulácie (adopcia ,,novej“ paradigmy hodnotenia koagulácie) na jednotke intenzívnej starostlivosti vedie k značnému zníženiu podávania krvnej plazmy
- Analýza zhody vyšetrenia inhibítorov FVIII Bethesda metódou a modifikovanou Nijmegen metódou a vplyv hraničných titrov inhibítorov na farmakodynamiku a farmakokinetiku FVIII u pacientov s hemofíliou A
- Analýza variantních nálezů počtu signálů při určení translokace t(4;14)(p16.3;q32.3) metodou FICTION u nemocných s mnohočetným myelomem
- Diagnostika a prognostické faktory lymfomu z buněk pláště
- Alfa-talasemie u 45 českých rodin a 37 rodin cizinců žijících v České republice: přehled literatury a molekulárně-genetická diagnostika
- Současnost a budoucnost alternativních zdrojů hematopoetických buněk včetně pupečníkové krve. Perspektivy bank pupečníkové krve. Závěry Panelu expertů
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Alfa-talasemie u 45 českých rodin a 37 rodin cizinců žijících v České republice: přehled literatury a molekulárně-genetická diagnostika
- Diagnostika a prognostické faktory lymfomu z buněk pláště
- Imunogenetické faktory ovlivňující aloimunizaci proti antigenům krevních skupinových systémů
- Analýza zhody vyšetrenia inhibítorov FVIII Bethesda metódou a modifikovanou Nijmegen metódou a vplyv hraničných titrov inhibítorov na farmakodynamiku a farmakokinetiku FVIII u pacientov s hemofíliou A
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



