-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Vztah mezi orálním a celkovým zdravím
The relationship between oral and overall health
Periodontitis and dental caries are among the most prevalent chronic oral diseases worldwide. Recent evidence links these conditions to type 2 diabetes, cardiovascular and neurodegenerative diseases, osteoporosis, obesity, and adverse pregnancy outcomes. Key mechanisms involve chronic low-grade inflammation, oral microbiome dysbiosis, and translocation of oral pathogens into the systemic circulation. This review summarizes findings from a systematic search of studies published between 2015 and 2025 in the PubMed and Scopus databases, focusing on links between oral and systemic health, pathophysiological mechanisms, and clinical implications.
Keywords:
prevention – Oral health – Periodontitis – diabetes mellitus – systemic diseases
Autoři: I. Bryjová 1,2,5; N. Skibová 2,4; M. Janíková 1,3; H. Tomášková 1,3; M. Starosta 1
Působiště autorů: Ostravská univerzita, Lékařská fakulta Ústav epidemiologie a ochrany veřejného zdraví Vedoucí: doc. MUDr. Rastislav Maďar, PhD., MBA, FRCPS 1; Slezská univerzita v Opavě, Fakulta veřejných politik Ústav nelékařských zdravotnických studií Vedoucí: doc. PhDr. Yvetta Vrublová, Ph. D. 2; Zdravotní ústav se sídlem v Ostravě Ředitel: Ing. Eduard Ježo 3; LUNA dental s. r. o., Moravská Ostrava a Přívoz 4; Zubní klinika Svět úsměvů s. r. o., Háj ve Slezsku 5
Vyšlo v časopise: Prakt. Lék. 2025; 105(5-6): 183-188
Kategorie: Přehledy
Souhrn
Parodontitida a zubní kaz patří mezi nejčastější chronická onemocnění, která postihují miliardy osob celosvětově. Důkazy poslední dekády potvrzují jejich asociace s diabetem mellitem 2. typu, kardiovaskulárními a neurodegenerativními chorobami, osteoporózou, obezitou a nepříznivými těhotenskými výsledky. Společnými mechanismy jsou chronický nízkostupňový zánět, dysbióza orální mikrobioty a translokace patogenů do systémové cirkulace. Tento přehled shrnuje výsledky systematického vyhledávání studií z let 2015–2025 v databázích PubMed a Scopus a zaměřuje se na propojení orálního a celkového zdraví, patofyziologické mechanismy a klinické implikace.
Klíčová slova:
diabetes mellitus 2. typu – prevence – orální zdraví – parodontitida – systémová onemocnění
ÚVOD
Orální zdraví je nedílnou součástí celkového zdraví a kvality života. Podle údajů studie Global Burden of Disease více než 3,5 miliardy lidí celosvětově trpí orálními onemocněními, nejčastěji zubním kazem a parodontitidou (25, 42). Tato onemocnění ovlivňují výživu, metabolismus i psychickou pohodu a jejich dopad přesahuje oblast dutiny ústní (40, 48, 55). Studie ukazují, že stav orálního zdraví může být nejen odrazem celkového zdravotního stavu, ale i jeho determinantou (17, 49).
Systematické přehledy poslední dekády potvrzují asociace parodontitidy s diabetem mellitem 2. typu, kardiovaskulárními a neurodegenerativními onemocněními, osteoporózou, zánětlivými střevními onemocněními, metabolickým syndromem a nepříznivými těhotenskými výsledky (36, 37, 45, 52). Nejsilnější důkazy existují pro obousměrný vztah s diabetem, kde parodontální léčba prokazatelně zlepšuje glykemickou kontrolu (7, 14).
Hlavními patofyziologickými mechanismy jsou chronický zánět, mikrobiální translokace a sdílené rizikové faktory. Přítomnost parodontálních patogenů Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans a Fusobacterium nucleatum byla prokázána v aterosklerotických plátech, mozkové tkáni pacientů s Alzheimerovou chorobou i v placentě (10, 12, 18). Tyto nálezy podporují hypotézu, že orální bakterie mohou překonávat tkáňové bariéry a přispívat k systémovým zánětlivým reakcím. Dalším diskutovaným mechanismem je tzv. orálněstřevní osa (oralgut axis), kdy dysbióza orální mikrobioty ovlivňuje složení střevního mikrobiomu a naopak (3, 50).
Navzdory rozsáhlé evidenci asociací zůstává otázka kauzality u většiny těchto vztahů nevyřešena. Kritéria Bradforda Hilla byla dosud plně naplněna pouze u diabetu; u kardiovaskulárních, neurodegenerativních a dalších onemocnění jsou potřeba další výzkumy (32). Tento přehled shrnuje současné poznatky, patofyziologické mechanismy a implikace pro klinickou praxi.
METODIKA LITERÁRNÍHO PŘEHLEDU
Pro účely této přehledové studie bylo provedeno systematické vyhledávání v databázích PubMed a SCOPUS za období 2015–2025. Vyhledávací strategie kombinovala MeSH termíny a klíčová slova pomocí logických operátorů AND/OR. Primární vyhledávání zahrnovalo termíny „Oral Health“ a „General Health“ (PubMed: Oral Health[MeSH] AND General Health[MeSH]); aplikovány byly filtry pro metaanalýzy, systematické přehledy a přehledové studie, plné texty, angličtinu a dospělou populaci. Toto vyhledávání identifikovalo 48 záznamů; po odstranění nerelevantních studií (metodologické práce, izolované intervence bez systémových implikací, studie zaměřené výhradně na přístup ke zdravotní péči nebo zdravotní gramotnost) zůstalo deset studií splňujících kritéria.
Pro rozšíření pokrytí bylo následně vyhledávání doplněno o termíny týkající se parodontálních onemocnění („Periodontitis“ OR „Periodontal disease“) v kombinaci s „Oral Health“ a „Systemic Health“, čímž bylo získáno dalších 60 záznamů; po aplikaci stejných inkluzních a exkluzních kritérií bylo vybráno deset studií. Dodatečně byly zařazeny články identifikované pomocí cílených hesel („oral health and cardiovascular diseases“, „oral health and diabetes mellitus“) a z databáze SCOPUS, aby byla zajištěna maximální úplnost.
Konečný soubor tvořilo 48 plných textů, z nichž 30 splnilo kritéria pro zařazení do kvalitativní syntézy. Zařazeny byly studie dokumentující kauzální nebo asociativní vztahy mezi orálním zdravím a celkovými zdravotními parametry, včetně vysvětlení biologických mechanismů a klinické relevance (dopad na morbiditu a mortalitu). Studie primárně terapeutického či čistě technického zaměření a práce s omezenou klinickou relevancí byly vyloučeny. Hodnocení kvality studií nebylo systematicky provedeno a je uvedeno jako limitace přehledu (obr. 1).
Obr. 1. PRISMA diagram toku studií zahrnutých do literární rešerše. Schéma znázorňuje proces vyhledávání, výběru a zařazení studií do kvalitativní syntézy, včetně počtů identifikovaných, vyřazených a zařazených záznamů. 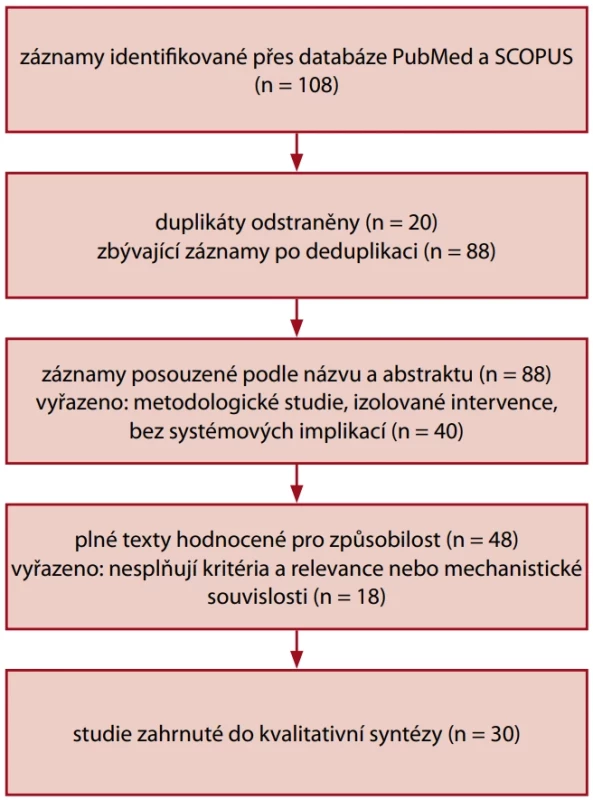
VÝSLEDKY LITERÁRNÍ REŠERŠE
Syntézu hlavních poznatků k řešené problematice lze rozdělit do několika dílčích oblastí.
Patofyziologické mechanismy spojující orální a systémové zdraví
Vztah mezi onemocněními dutiny ústní a systémovými chorobami je zprostředkováno několika hlavními mechanismy:
- systémový zánět: Parodontální zánět a dysbióza orální mikrobioty vyvolávají chronický nízkostupňový zánět charakterizovaný zvýšenými hladinami CRP, IL-6, TNF-α spojený s vyšším rizikem kardiovaskulárních a dalších onemocnění (31, 43, 51).
- přímá diseminace patogenů: Orální mikroorganismy, zejména Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans a Fusobacterium nucleatum, byly prokázány v aterosklerotických plátech a jejich přítomnost je spojena s trombogenezí a endoteliální dysfunkci (13, 44, 16).
- enterosalivární dráha: Některé orální bakterie (např. Actinomyces, Neisseria, Veillonella) redukují dietární nitrát na nitrit, který se v žaludku přeměňuje na oxid dusnatý (NO) s vazodilatačními účinky. Nadměrné používání antibakteriálních ústních vod, zejména s chlorhexidinem, může tento proces narušovat a potenciálně přispívat ke zvýšení rizika hypertenze a diabetu 2. typu (43).
- orálně-střevní osa: Dysbióza orální mikrobioty ovlivňuje složení střevního mikrobiomu a je spojována se zánětlivými střevními chorobami a metabolickými poruchami (3, 18, 50).
Specifické systémové souvislosti
- diabetes mellitus 2. typu: Parodontitida a diabetes mellitus 2. typu jsou ve vzájemném obousměrném vztahu. Diabetici mají přibližně 2–3krát vyšší riziko parodontitidy, zejména při dekompenzaci glykemie (19, 29). Hyperglykemie vede ke snížené funkci imunitního systému, zvýšené produkci prozánětlivých cytokinů (IL-6, TNF-α), oxidačnímu stresu a mikroangiopatii, což přispívá k progresi parodontální destrukce (2). Parodontální zánět naopak zhoršuje inzulinovou rezistenci a metabolickou kontrolu (39). Metaanalýzy ukazují, že nechirurgická parodontální terapie snižuje HbA1c průměrně o 0,3–0,4 % po dobu 3–6 měsíců, přičemž mezi studiemi existuje značná heterogenita (7, 14, 36). Parodontitida je proto někdy označována jako „šestá komplikace diabetu“ (24). Genomové analýzy navíc ukazují sdílené genetické lokusy mezi parodontitidou, diabetem 2. typu a kostní denzitou, což naznačuje možné společné biologické mechanismy, ačkoliv tyto poznatky vyžadují další potvrzení (54).
- kardiovaskulární onemocnění: Epidemiologické studie opakovaně potvrzují statisticky významnou souvislost mezi parodontitidou a vyšším rizikem aterosklerotických kardiovaskulárních onemocnění, zejména ischemické choroby srdeční, infarktu myokardu a cévní mozkové příhody. Starší metaanalýzy uvádějí přibližně dvojnásobné riziko infarktu myokardu (OR ≈ 2,0) u pacientů s parodontitidou (52), zatímco novější přehledy odhadují relativní riziko spíše v rozmezí 1,2–1,5 (36). Hlavním vysvětlovaným mechanismem je chronický systémový zánět. Ztráta zubů je považována za marker zvýšeného rizika celkové mortality; metaanalýza 18 prospektivních studií prokázala lineární souvislost mezi počtem chybějících zubů a celkovou mortalitou, přičemž asociace s kardiovaskulární mortalitou nebyla vždy statisticky významná (41). Některé studie dále naznačují souvislost mezi ztrátou zubů, kognitivními poruchami, některými nádory a psychosociálními dopady (28). Parodontální patogeny, např. Porphyromonas gingivalis a Aggregatibacter actinomycetemcomitans, byly opakovaně detekovány v aterosklerotických plátech a jejich přítomnost souvisí s endoteliální dysfunkcí a trombogenezí (11, 47). Klinické studie ukazují, že parodontální léčba může zlepšit endoteliální funkci a snížit zánětlivé markery (14, 22, 27), avšak přímý vliv na incidenci kardiovaskulárních příhod zatím potvrzen nebyl. Umbrella review (32) podporuje biologickou plausibilitu a epidemiologickou souvislost, avšak kauzalitu nepotvrzuje. Konsenzus EFP/WHF (The European Federation of Periodontology/World Heart Federation) doporučuje zahrnout prevenci a léčbu parodontitidy do strategií prevence kardiovaskulárních onemocnění (47). Zvláštní pozornost zasluhuje Fusobacterium nucleatum – kromě parodontálních lézí bylo detekováno také v kolorektálních nádorech, kde stimuluje růst nádorových buněk modulací signalizace Ecadherin/βkatenin; kauzální vztah zde zatím nebyl prokázán (31).
- osteoporóza: Osteoporóza a parodontitida sdílejí zánětlivě podmíněné mechanismy a rizikové faktory, včetně vyššího věku, hormonálních změn a nutričních deficitů (53). Nízká kostní denzita je spojena s vyšší závažností alveolární ztráty kosti a parodontálních lézí, zejména u postmenopauzálních žen. Patofyziologicky se uplatňuje chronický nízkostupňový zánět, aktivace NF-κB signální dráhy, zvýšená osteoklastická aktivita a vlivy hormonů a vitaminu D. Osteoporóza sama o sobě parodontitidu nevyvolává, ale může zhoršit její klinický průběh. Při terapii pacientů s osteoporózou je nutné sledovat riziko medikamentózní osteonekrózy čelistí při užívání bisfosfonátů nebo denosumabu, které je sice vzácné, avšak klinicky závažné (53).
Neurodegenerativní onemocnění
Parodontitida je opakovaně spojována se zvýšeným rizikem demence a Alzheimerovy choroby (AD). Systematický přehled (45) ukazuje, že dlouhodobá parodontitida (≥ 8–10 let) zvyšuje riziko demence (HR 2,54) a AD (HR 1,71), přičemž gingivální zánět se jeví jako hlavní prediktor kognitivního úpadku. U pacientů s AD byla v mozkové tkáni detekována DNA a gingipainy Porphyromonas gingivalis, které korelují s patologiemi tau a amyloidu; v experimentálních modelech jejich inhibice snižuje bakteriální zátěž a neurozánět, což podporuje hypotézu o zapojení P. gingivalis do patogeneze, nikoliv však kauzalitu (12). Systémový nízkostupňový zánět s elevací IL-6, TNF-α a IL-1β může nepřímo podporovat neuroinflamaci a progresi degenerativních procesů (23). Skóre OHRQoL u pacientů s AD nemusí přesně odrážet závažnost orálních problémů (edentulismus, parodontitida), proto je vhodné kombinovat subjektivní a objektivní nástroje hodnocení (38). Vztah je pravděpodobně obousměrný – parodontitida může přispívat ke kognitivnímu úpadku, zatímco kognitivní deficit zhoršuje orální hygienu a podporuje progresi parodontálních onemocnění (46).
Reprodukční zdraví
Hormonální změny v těhotenství zvyšují citlivost parodontálních tkání na plak a podporují rozvoj těhotenské gingivitidy a zánětu (26). Epidemiologické studie ukazují souvislost mezi parodontitidou a nepříznivými těhotenskými výsledky, zejména předčasným porodem a nízkou porodní hmotností. Starší studie uváděly až sedminásobné zvýšení rizika těchto komplikací (24), novější metaanalýzy potvrzují spíše mírnější, ale stále klinicky významné zvýšení rizika, obvykle v rozmezí 1,5–2,5násobku (36). Mechanismus zahrnuje zvýšené hladiny prozánětlivých cytokinů (IL-6, TNF-α, PGE2 ) a bakteriální translokaci do placenty; Fusobacterium nucleatum a Porphyromonas gingivalis byly detekovány v placentě žen s předčasným porodem (31, 50). Randomizované studie hodnotící vliv parodontální léčby během těhotenství vykazují smíšené výsledky – některé naznačují snížení rizika předčasného porodu, jiné neprokazují významný efekt. Současná doporučení EFP doporučují provádět orální screening a bezpečně realizovat nechirurgickou parodontální terapii během těhotenství s cílem zlepšit orální zdraví matky; přímý vliv na těhotenské výsledky však zatím nebyl konzistentně prokázán (31).
Geriatrická populace a zánět spojený se stárnutím (inflammaging)
Prevalence parodontálních onemocnění výrazně roste s věkem – z přibližně od 20–25 % ve věku kolem 30 let až na 60–70 % u osob starších 65 let (4, 6). U seniorů se parodontitida často pojí se syndromem křehkosti (frailty) a malnutricí; vztah je obousměrný – křehkost a přidružené komorbidity zhoršují schopnost udržovat ústní hygienu, zatímco parodontální zánět zvyšuje celkovou zánětlivou zátěž organismu (6, 21). Klíčovým mechanismem je tzv. „inflammaging“ – věkem podmíněný chronický nízkostupňový zánět charakterizovaný zvýšenými hladinami cytokinů (IL-6, TNF-α, CRP), aktivací signálních drah NF-κB a NLRP3 inflamazómu a akumulací senescentních buněk v parodontálních tkáních, což urychluje destrukci kostní i měkké tkáně (4). Metaanalýza 33 studií (27 559 osob) prokázala, že špatné orální zdraví (edentulismus, poruchy mastikace, zhoršená hygiena) zvyšuje riziko malnutrice o 50–90 % (21). U osob s demencí je stav dutiny ústní ještě horší – mají vyšší kazivost, častější výskyt zadržených kořenů a závažnější parodontitidu než kognitivně intaktní vrstevníci (9). Orální zdraví významně ovlivňuje fyzické (respirační infekce, malnutrice, hyposalivace, frailty), mentální (kognitivní poruchy, deprese) i sociální aspekty kvality života seniorů; počet zubů i mastikační funkce pozitivně korelují s kvalitou života (33).
Obezita
Obezita a parodontitida sdílejí společné patofyziologické mechanismy, zejména chronický nízkostupňový zánět, oxidační stres, inzulinovou rezistenci a dysregulaci adipokinů – zvýšené hladiny leptinu, TNF-α a IL-6 a snížené hladiny adiponektinu (1, 29). Epidemiologické studie potvrzují, že obezita zvyšuje riziko parodontitidy přibližně 1,5–2krát, přičemž nejsilnější asociace je uváděna u abdominální obezity (1, 52). Metabolický syndrom je rovněž spojen s vyšší prevalencí a závažností parodontálních onemocnění; vztah je pravděpodobně obousměrný – metabolický syndrom zhoršuje průběh parodontitidy a parodontální zánět může přispívat k inzulinové rezistenci (37, 52). Úbytek hmotnosti a zlepšení metabolických parametrů může příznivě ovlivnit stav parodontu, ačkoliv dostupné důkazy jsou zatím omezené a heterogenní (1, 37).
Mechanistické a patofyziologické souvislosti orálního a systémového zdraví
Orální mikrobiom je součástí širší sítě mikrobiomů lidského těla propojených osou ústa-střevo, která ovlivňuje systémový zánět, metabolismus a imunitní odpovědi (43, 50). Dysbióza orální mikrobioty se podílí nejen na rozvoji parodontitidy, ale je spojována i s dalšími chronickými zánětlivými onemocněními, jako jsou zánětlivá střevní onemocnění, revmatoidní artritida či ateroskleróza (15, 37, 50). Parodontální patogeny, zejména Porphyromonas gingivalis a Fusobacterium nucleatum, byly detekovány ve vzdálených tkáních – aterosklerotických plátech, mozkové tkáni, placentě i kolorektálních tumorech – což podporuje hypotézu o jejich schopnosti přispívat k systémovému zánětu (12, 15, 18). Z klinického hlediska je zásadní multidisciplinární přístup propojující stomatologickou péči s interní, kardiologickou, diabetologickou a gynekologickou péčí. Integrace orální péče do celkových strategií prevence chronických onemocnění („wholeperson health“) může zlepšit výsledky péče o pacienta (8, 48, 55). Dosavadní důkazy podporují asociace orálního zdraví s řadou systémových onemocnění, ale jednoznačně prokázaná kauzalita je zatím jen u diabetu 2. typu (32). Budoucí výzkumy by měly zahrnovat longitudinální a randomizované intervenční studie, sledování biomarkerů a metagenomické analýzy s cílem upřesnit mechanismy a potenciál preventivních a terapeutických intervencí (37, 50).
IMPLIKACE PRO KLINICKOU PRAXI A PREVENCI
Asociace parodontitidy s řadou systémových onemocnění, jejichž společným rysem je chronický nízkostupňový zánět, zdůrazňuje význam včasného screeningu orálního zdraví a preventivních opatření, zejména u rizikových skupin – diabetiků, pacientů s kardiovaskulárními chorobami, těhotných žen a seniorů (5, 20, 31, 34, 37, 39, 50).
Konsenzus EFP doporučuje začlenění orálního screeningu do preventivních programů a potvrzuje bezpečnost nechirurgické parodontální terapie i u těhotných a chronicky nemocných pacientů (31). Podobné závěry uvádějí i další přehledy a studie zdůrazňující integraci orální péče do komplexních zdravotních strategií a význam multidisciplinární spolupráce (34, 48, 55).
Preventivní opatření zahrnují pravidelnou profesionální dentální hygienu, důslednou domácí péči a kontrolu rizikových faktorů, zejména kouření a nedostatečné kompenzace diabetu (5, 30, 37, 50). U diabetu 2. typu byla prokázána mírná, klinicky relevantní redukce HbA1c po parodontální terapii (14, 30, 36). Přímý vliv těchto intervencí na kardiovaskulární či těhotenské výsledky zatím není konzistentně potvrzen a zůstává předmětem dalšího výzkumu (32, 50).
Při plánování péče je zásadní zohlednit věk, kognitivní a nutriční stav i socioekonomické faktory, které ovlivňují dostupnost a adherenci k prevenci (8, 9, 35, 39). Významný je také psychosociální rozměr orálního zdraví – ztráta zubů či bolest orofaciální oblasti ovlivňují kvalitu života a sociální fungování, což by mělo být součástí komplexní péče (20, 39). Budoucí výzkum by se měl zaměřit na lepší stratifikaci rizik a personalizaci prevence prostřednictvím biomarkerů a metagenomických metod a na hodnocení dlouhodobých účinků integrovaných preventivních programů (37, 50).
ZÁVĚR
Současná evidence potvrzuje úzké propojení mezi orálním a celkovým zdravím, přičemž klíčovou roli hrají chronický systémový zánět, translokace orálních patogenů a interakce orálního a střevního mikrobiomu. Nejlépe doložený je obousměrný vztah mezi parodontitidou a diabetem 2. typu, zatímco u dalších systémových onemocnění, jako jsou kardiovaskulární choroby, neurodegenerativní poruchy, osteoporóza či nepříznivé těhotenské výsledky, převažují epidemiologické asociace bez potvrzené kauzality
Zvláštní důraz si zaslouží péče o rizikové skupiny, zejména seniory, těhotné ženy a pacienty s chronickými onemocněními, u nichž orální zdraví významně ovlivňuje kvalitu života a prognózu. Integrace screeningu a preventivních opatření do primární péče a multidisciplinární spolupráce mezi praktickými lékaři, stomatology a dalšími specialisty může přispět ke snížení zátěže chronických onemocnění.
Budoucí výzkum by se měl ověřit kauzální vztahy, identifikovat spolehlivé biomarkery a hodnotit dlouhodobé účinky preventivních a terapeutických intervencí v personalizované medicíně.
Konflikt zájmů: žádný.
Zdroje
1. Abu-Shawish G, Betsy J, Anil S. Is obesity a risk factor for periodontal disease in adults? a systematic review. Int J Environ Res Public Health 2022; 19(19): 12684.
2. Ahmad R, Haque M. Oral health messiers: diabetes mellitus relevance. Diabetes Metab Syndr Obes. 2021; 14 : 3001–3015.
3. Belstrøm D. The oral microbiota as part of the human microbiota – links to general health. Nor Tannlegeforen Tid. 2020; 131(2): 114–120.
4. Bertolini M, Clark D. Periodontal disease as a model to study chronic inflammation in aging. GeroScience 2023; 46(4): 3695–3709.
5. Botelho J, Mascarenhas P, Viana J, et al. An umbrella review of the evidence linking oral health and systemic noncommunicable diseases. Nat Commun. 2022; 13(1): 7614.
6. Clark D, Kotronia E, Ramsay SE. Frailty, aging, and periodontal disease: basic biologic considerations. Periodontology 2000 2021; 87(1): 143–156.
7. D’Aiuto F, Gable D, Syed Z, et al. Evidence summary: the relationship between oral diseases and diabetes. Br Dent J. 2017; 222(12): 944–948.
8. Decker A, Askar H, Tattan M, et al. The assessment of stress, depression, and inflammation as a collective risk factor for periodontal diseases: a systematic review. Clin Oral Investig. 2020; 24(1): 1–12.
9. Delwel S, Binnekade TT, Perez RSGM, et al. Oral health and orofacial pain in older people with dementia: a systematic review with focus on dental hard tissues. Clin Oral Investig. 2017; 21(1): 17–32.
10. Dhadse P, Gattani D, Mishra R. The link between periodontal disease and cardiovascular disease: how far we have come in last two decades? J Indian Soc Periodontol. 2010; 14(3): 148 – 154.
11. Dietrich T, Webb I, Stenhouse L, et al. Evidence summary: the relationship between oral and cardiovascular disease. Br Dent J. 2017; 222(5): 381–385.
12. Dominy SS, Lynch C, Ermini F, et al. Porphyromonas gingivalis in Alzheimer’s disease brains: evidence for disease causation and treatment with small-molecule inhibitors. Sci Adv. 2019; 5(1): eaau3333.
13. Dong J, Li W, Wang Q, et al. Relationships between oral microecosystem and respiratory diseases. Front Mol Biosci. 2022; 8 : 718222.
14. Dörfer C, Benz C, Aida J, et al. The relationship of oral health with general health and NCDs: a brief review. Int Dent J. 2017; 67(Suppl 2): 14–18.
15. Feres M, Teles F, Teles R, et al. The subgingival periodontal microbiota of the aging mouth. Periodontology 2000 2016; 72(1): 30–53.
16. Genco RJ, Offenbacher S, Beck JD. Periodontal disease and cardiovascular disease. J Am Dent Assoc. 2002; 133(Suppl): 14S–22S.
17. Gift HC, Atchison KA. Oral health, health, and health-related quality of life. Med Care. 1995; 33(11 Suppl): NS57–NS77.
18. Goździewska M, Łyszczarz A, Kaczoruk M, et al. Relationship between periodontal diseases and non-specific inflammatory bowel diseases – an overview. Part I. Ann Agric Environ Med. 2024; 31(1): 1–7.
19. Hassan K. The link between oral health and diabetes complications. Int J Med Biomed Stud. 2021; 5(8): 73–75.
20. Heaton LJ, Tiwari T, Tranby E. Medical-dental-behavioral integration: embracing whole-person health in research and practice. JDR Clin Transl Res. 2024; 9(1 Suppl): 3S–5S.
21. Hussein S, Kantawalla RF, Dickie S, et al. Association of oral health and mini nutritional assessment in older adults: a systematic review with meta-analyses. J Prosthodont Res. 2022; 66(2): 208–220.
22. Hwang SY, Shim JL, Kang D, et al. Poor oral health predicts higher 10-year cardiovascular risk: a propensity score matching analysis. J Cardiovasc Nurs. 2018; 33(5): 429–436.
23. Jungbauer G, Stähli A, Zhu X, et al. Periodontal microorganisms and Alzheimer disease – a causative relationship? Periodontology 2000 2022; 89(1): 59–82.
24. Kane SF. The effects of oral health on systemic health. Gen Dent. 2017; 65(6): 30–34.
25. Kassebaum NJ, Bernabé E, Dahiya M, et al. Global burden of untreated caries: a systematic review and metaregression. J Dent Res. 2015; 94(5): 650–658.
26. Kessler JL. A literature review on women’s oral health across the life span. Nurs Womens Health 2017; 21(2): 108–121.
27. Kholy KE, Genco RJ, Van Dyke TE. Oral infections and cardiovascular disease. Trends Endocrinol Metab. 2015; 26(6): 315 – 321.
28. Kramarczyk K, Skowron K, Skowron P, et al. The multifaceted impact of missing teeth on general health: a narrative review. Folia Med Cracov. 2024; 64(1): 25–37.
29. Kudiyirickal MG, Pappachan JM. Diabetes mellitus and oral health. Endocrine. 2015; 49(1): 27–34.
30. Kulkarni MS, Miller B, Mahani M, et al. Poor oral health linked with higher risk of Alzheimer’s disease. Brain Sci. 2023; 13(11): 1555.
31. Lam GA, Albarrak H, McColl CJ, et al. The oral-gut axis: periodontal diseases and gastrointestinal disorders. Inflamm Bowel Dis. 2023; 29(7): 1153–1164.
32. Lavigne SE, Forrest JL. An umbrella review of systematic reviews of the evidence of a causal relationship between periodontal disease and cardiovascular diseases: position paper from the Canadian Dental Hygienists Association. Can J Dent Hyg. 2020; 54(1): 32–41.
33. Liu F, Song S, Ye X, et al. Oral health-related multiple outcomes of holistic health in elderly individuals: an umbrella review of systematic reviews and meta-analyses. Front Public Health 2022; 10 : 1021104.
34. Lyshol H, Grøtvedt L, Fagerhaug TN, et al. A study of socio-economic inequalities in self-reported oral and general health in south-east norway. Sci Rep. 2022; 12(1): 12928.
35. Marquez-Arrico C, Almerich-Silla JM, Montiel-Company JM. Oral health knowledge in relation to educational level in an adult population in spain. J Clin Exp Dent. 2019; 11(12): e1143 – e1150.
36. Merza R, Aljohani RB, Alqahtani NS, et al. Oral health and systemic disease: a systematic review of the impact of dental care on overall health. J Ecohumanism. 2024; 3(7): 2654–2670.
37. Meurman JH, Martínez C. Oral infections and systemic health – more than just links to cardiovascular diseases. Oral Health Prev Dent. 2021; 19(1): 441–448.
38. Ming Y, Hsu SW, Yen YY, et al. Association of oral health-related quality of life and Alzheimer disease: a systematic review. J Prosthet Dent. 2020; 124(2): 168–175.
39. Nazir M, Izhar F, Akhtar K, et al. Dentists’ awareness about the link between oral and systemic health. J Family Community Med. 2019; 26(3): 206–212.
40. Paulson DR, Ingleshwar A, Theis-Mahon N, et al. The correlation between oral and general health-related quality of life in adults: a systematic review and meta-analysis. J Evid Based Dent Pract. 2025; 25(1): 102078.
41. Peng J, Song J, Han J, et al. The relationship between tooth loss and mortality from all causes, cardiovascular diseases, and coronary heart disease in the general population: systematic review and dose-response meta-analysis of prospective cohort studies. Biosci Rep. 2019; 39(1): BSR20181773.
42. Peres MA, Macpherson LMD, Weyant RJ, et al. Oral diseases: a global public health challenge. Lancet 2019; 394(10194): 249 – 260.
43. Rohr JFC, Rozenblats A, Selga G, et al. The influence of the oral microbiome on general health. Stomatology EDU J. 2021; 8(1): 66–76.
44. Sabbah W, Folayan MO, El Tantawi M. The link between oral and general health. Int J Dent. 2019; 2019 : 7862923.
45. Said-Sadier N, Sayegh B, Farah R, et al. Association between periodontal disease and cognitive impairment in adults. Int J Environ Res Public Health 2023; 20(6): 4707.
46. Saji N, Matsushita K, Takeda A, et al. Association between periodontal disease and age-related cognitive impairment: a narrative review. BMC Oral Health 2025; 25(1): 37.
47. Sanz M, Del Castillo AM, Jepsen S, et al. Periodontitis and cardiovascular diseases. Consensus report. Glob Heart. 2020; 15(1): 1.
48. Sheiham A. Oral health, general health and quality of life. Bull World Health Organ. 2005; 83(9): 644.
49. Tavares M, Lindefjeld Calabi KA, San Martin L. Systemic diseases and oral health. Dent Clin North Am. 2014; 58(4): 797 – 814.
50. Thomas C, Minty M, Vinel A, et al. Oral microbiota: a major player in the diagnosis of systemic diseases. Diagnostics (Basel) 2021; 11(8): 1376.
51. Tonelli A, Lumngwena EN, Ntusi NAB. The oral microbiome in the pathophysiology of cardiovascular disease. Nat Rev Cardiol. 2023; 20(6): 386–403.
52. Xu S, Song M, Xiong Y, et al. The association between periodontal disease and the risk of myocardial infarction: a pooled analysis of observational studies. BMC Cardiovasc Disord. 2017; 17(1): 50.
53. Yu B, Wang CY. Osteoporosis and periodontal diseases – an update on their association and mechanistic links. Periodontology 2000 2022; 89(1): 99–113.
54. Yu YH, Steffensen B, Ridker PM, et al. Candidate loci shared among periodontal disease, diabetes and bone density. Front Endocrinol (Lausanne) 2023; 13 : 1016373.
55. Zucoloto ML, Maroco J, Campos JADB. Impact of oral health on health-related quality of life: a cross-sectional study. BMC Oral Health 2016; 16(1): 55.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2025 Číslo 5-6- Na inkontinenční pomůcky nově dosáhne více pacientů
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
-
Všechny články tohoto čísla
- Vztah mezi orálním a celkovým zdravím
- Subkutánní podávání nízkomolekulárních heparinů: technika, monitorování a prevence komplikací
- Komunikačné zručnosti lekárov a čas, ktorý venujú pacientom
- Specifika vietnamské populace s ohledem na BMI a prediabetes a diabetes
- Kouření a stres jako rizikový faktor ischemické choroby srdeční z pohledu laické veřejnosti
- Jaterní echinokokóza – narativní review
- Analýza spánkových návykov u adolescentov a ich vplyv na kvalitu života
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vztah mezi orálním a celkovým zdravím
- Subkutánní podávání nízkomolekulárních heparinů: technika, monitorování a prevence komplikací
- Kouření a stres jako rizikový faktor ischemické choroby srdeční z pohledu laické veřejnosti
- Jaterní echinokokóza – narativní review
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



