-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Jaterní echinokokóza – narativní review
Hepatic Echinococcosis – a narrative review
Introduction: Hepatic echinococcosis is a parasitic disease caused by cestodes of the genus Echinococcus, most commonly E. granulosus and E. multilocularis. Although rare in Central Europe, its incidence has been increasing across Europe.
Epidemiology and pathogenesis: Transmission occurs via the fecal-oral route from animal hosts, with humans acting as accidental intermediate hosts. Cystic echinococcosis usually exhibits benign growth with local mass effect, whereas alveolar echinococcosis demonstrates infiltrative, destructive behavior with metastatic potential.
Clinical presentation: The liver is the most frequently affected organ. Clinical manifestations are often nonspecific and depend on lesion size, location, and complications such as biliary communication, cholestasis, or secondary infection.
Diagnosis: Ultrasonography is the cornerstone of diagnosis, using the WHO classification for cystic echinococcosis. Computed tomography and magnetic resonance imaging are essential for assessing disease extent and surgical planning. Diagnosis is supported by serological testing using a two-step approach.Management: Treatment of cystic echinococcosis includes benzimidazole therapy, percutaneous minimally invasive procedures, surgery, and a watch-and-wait strategy. Alveolar echinococcosis requires radical surgical resection combined with long-term adjuvant benzimidazole therapy
Conclusion: Hepatic echinococcosis requires a multidisciplinary approach and early diagnosis. General practitioners play a crucial role in secondary prevention and timely referral.
Keywords:
echinococcosis – Echinococcus granulosus – Echinococcus multilocularis – alveolar echinococcosis – liver – cystic echinococcosis
Autoři: J. Draganovič 1,2; J. Zajak 1; K. Vinklerová 1,3; P. Gebouský 2,4; F. Čečka 1,2
Působiště autorů: Chirurgická klinika Fakultní nemocnice Hradec Králové Přednosta: prof. MUDr. Jiří Páral Ph. D., MBA 1; Lékařská fakulta Univerzity Karlovy v Hradci Králové Děkan: prof. MUDr. Jiří Manďák, Ph. D. 2; Univerzita obrany Brno Vojenská lékařská fakulta Hradec Králové Katedra vojenské chirurgie Vedoucí: plk. gšt. doc. MUDr. Petr Lochman, Ph. D. 3; Klinika infekčních nemocí Fakultní nemocnice Hradec Králové Přednosta: doc. MUDr. Petr Prášil, Ph. D. 4
Vyšlo v časopise: Prakt. Lék. 2025; 105(5-6): 215-220
Kategorie: Z různých oborů
Souhrn
Úvod: Jaterní echinokokóza je parazitární onemocnění způsobené tasemnicemi rodu Echinococcus, nejčastěji E. granulosus a E. multilocularis. Přestože jde v českých podmínkách o vzácnou diagnózu, incidence v Evropě v posledních letech narůstá.
Epidemiologie a patogeneze: Onemocnění se přenáší fekálně-orální cestou ze zvířecích hostitelů, člověk je náhodným mezihostitelem. Cystická forma se chová benigně s lokálním útlakem tkání, alveolární forma má infiltrativní a destruktivní růst s potenciálem metastazování.
Klinický obraz: Postižení jater je nejčastější lokalizací obou forem. Klinické příznaky jsou často nespecifické a závislé na velikosti, lokalizaci a komplikacích léze, včetně biliárních píštělí, cholestázy či infekčních komplikací.
Diagnostika: Základní metodou diagnostiky je ultrasonografie s využitím WHO klasifikace cystické echinokokózy. CT a MR slouží k upřesnění rozsahu onemocnění a plánování terapie. Diagnóza je doplněna sérologickým vyšetřením ve dvoustupňovém schématu. Management: Léčba cystické echinokokózy zahrnuje farmakoterapii benzimidazoly, perkutánní miniinvazivní metody, chirurgické řešení a strategii „watch and wait“. Alveolární echinokokóza je indikována k radikální chirurgické resekci s adjuvantní dlouhodobou terapií benzimidazoly.
Závěr: Jaterní echinokokóza vyžaduje meziob
Klíčová slova:
echinokokóza – Echinococcus granulosus – Echinococcus multilocularis – játra – cystická echinokokóza – alveolární echinokokóza
ÚVOD
Echinokokóza je relativně vzácné, ale závažné onemocnění způsobené parazitickými červy (helminty) z rodu echinokoků (měchožilů). Nejčastějšími formami jsou cystická forma způsobená Echinococcus granulosus sensu lato neboli měchožil zhoubný a alveolární forma způsobená Echinococcus multilocularis (česky měchožil bublinatý/větvený či také tasemnice liščí). V roce 2016 Světová zdravotnická organizace (WHO) spolu s Organizací pro výživu a zemědělství Spojených národů (FAO) a 35 evropskými parazitology určila E. granulosus jako nejdůležitějšího patogena alimentárně přenosných parazitárních nemocí v Evropě, přesněji E. multilocularis se umístil jako první v severní a východní Evropě, E. granulosus v jihozápadní a jihovýchodní Evropě (1).
Práce si dává za cíl seznámit čtenáře s jaterní echinokokózou a managementem tohoto onemocnění.
EPIDEMIOLOGIE
Incidence echinokokózy dle European Centre for Disease Prevention and Control (ECDC) se v českých zemích od roku 2019 do roku 2023 pohybovala mezi 0,01 až 0,12 případů na 100 000 obyvatel (2), v roce 2019 byl v České republice zaznamenán jeden případ, v roce 2023 případů 13. V Evropské unii v roce 2023 celkem přibylo 929 případů echinokokózy, což je nejvíce za posledních 5 let. V tom stejném roce v EU měla největší incidenci Litva (3,1 na 100 tis. obyvatel). E. multilocularis činil 32,7 % z nahlášených případů celoevropsky. E. multilocularis je v severní Evropě považován za „emerging infectious dissease“ (3). Někteří autoři to připisují kampani proti vzteklině chránící očkováním lišky, hlavní definitivní hostitele E. multulocularis (4).
ŽIVOTNÍ CYKLUS
K vývoji potřebuje měchožil mezihostitele a definitivního hostitele. Definitivní hostitel stolicí s vajíčky měchožila kontaminuje potravu mezihostiteli, který pozře vajíčko, z vajíčka se v mezihostiteli vylíhne larvální stadium (onkosféra), penetruje stěnu tenkého střeva a šíří se do orgánů mezihostitele, kde dozrává v larvální stadium (metacestoda). V orgánech mezihostitele se vyvine cysta s protoskolexy. Při pozření masa/orgánů mezihostitele definitivním hostitelem se cysta dostane do těla definitivního hostitele, kde se pomocí protoskolexů zachytí na sliznici střevní stěny, cysta dozrává v dospělého měchožila, který produkuje vajíčka do stolice a cyklus pokračuje (5). Cyklus mezi domácími zvířaty se nazývá synantropní, mezi divokými zvířaty sylvatický (6).
Obecně lze říci, že E. granulosus se nejčastěji přenáší mezi domácími zvířaty, u E. multilocularis je dominantní sylvatický cyklus. Definitivním hostitelem pro E. granulosus jsou převážně psovité šelmy (pes domácí), mezihostitelem typicky býložravci (v ČR hlavně ovce, kozy), prasata i koňovití. Jako definitivní hostitel pro E. alveolaris slouží převážně liška obecná, ale i jiné psovité šelmy, mezihostitelem bývají hlodavci (7). U obou echinokoků je člověk příležitostným mezihostitelem. Nákaza mezihostitele se nejčastěji děje fekálně-orálním přenosem, např. ze srsti nakaženého hostitele, u hlodavců pozřením výkalů, dále jde také o alimentární cestu kontaminováním potravy/vody (např. borůvky z lesa, houby) či kontaminováním půdy a rostlin při dešti, větru či přenosu hmyzem (8). Vlastnění psa je jeden z největších rizikových faktorů pro E. granulosus i E. multilocularis (9).
PATOGENEZE
U cystické echinokokózy (CE) vytvoří v orgánu tzv. hydatickou cystu. Morfologicky se hydatická cysta skládá (směr zevnitř ven) ze samotného obsahu cysty, germinální vrstvy, laminární (laminated) vrstvy, klíčové pro ochranu před imunitou hostitele (10) a adventiciální vrstva, která je odvozená z tkání hostitele, nikoliv parazitární tkáně, a je reakcí na přítomnost parazita. Protoscolexy rostou z tzv. brood capsule pučící z germinální vrstvy (11), ty jsou pak schopny se vyvinout v dospělého echinokoka, jsou-li pozřeny definitivním hostitelem, při ruptuře cysty jsou zodpovědné za sekundární rozsev.
U alveolární echinokokózy (AE) parazit netvoří jedinou cystu, místo toho tvoří mikrovezikuly, které se rozšiřují pučením do okolní jaterní tkáně, a vzniká tak spleť zahrnující parazitární tkáň, fibrotickou reakci těla na parazita a normální tkáň jater (11).
KLINICKÝ OBRAZ
Cystická echinokokóza
E. granulosus se chová jako benigní tumor patologický svým útlakem okolí. Tvoří většinou solitární cysty a příznaky jsou tvořeny útlakem okolních tkání nebo systémovými příznaky jako zvýšené teploty, asthma bronchiale, vyrážka, urtika. Při ruptuře cysty se u pacientů vyvíjí IgE mediovaná hypersenzitivní odpověď projevující se urtikou s nebo bez horečky, otokem sliznic až anafylaktickým šokem. Většina nákaz je způsobená jednou cystou, až 20 % postižení je multiorgánové (12).
Postižení jater je u 69–75 % případů, častěji pravý lalok, což je připisováno mj. většímu přítoku z vena portae do pravého jaterního laloku (13) a větší velikostí pravého laloku oproti laloku levému. Mezi typické symptomy se řadí bolest břicha (pravé hypochondrium), dyspepsie, útlakem může způsobit stázu žluči a tím cholangoitidu, při obstrukci jaterních žil i Buddův-Chiariho syndrom (14). Relativně častý je výskyt cystobiliární píštěle, literatura uvádí až ve 25 % (15). To se může projevit přechodným obstrukčním ikterem či biliární kolikou. Slezinné postižení je asociováno s postižením jater či peritonea ve 30 % (16).
Alveolární echinokokóza
E. alveolaris může imponovat jako malignita, chová se infiltrativně a destruktivně, má i potenciál metastázovat. WHO představila tzv. PNM klasifikaci, P1–4 označuje lokalizaci Parazita, N0–1 určuje postižení Neighbouring (sousedních) orgánů a M0–1 přítomnost metastáz (17). Inkubační doba je většinou 5–15 let, ale onemocnění může zůstat i dekády bez klinických obtíží (18). AE postihuje játra primárně až v 97 % (19), prorůstáním ve 34 % postihuje bránici, retroperitoneum, perirenální tkáň a lymfatické uzliny (17), cestou metastáz i vzdálené orgány, nejčastěji do plic. Zhruba třetina případů je zjištěna při vyšetřování chronické únavy nebo bolestí břicha – hepatomegalie (18).
Symptomy jsou odvozeny dle lokalizace léze. Při centrálním uložení se projevuje jako cholestáza, žloutenka a opakované cholangoitidy, léze uloženy u velkých cév kromě Buddův-Chiarho syndromu častěji metastázují, naopak periferní léze pro nižší vaskularizaci mohou déle růst, centrální nekrózy jsou náchylné k sekundární bakteriální infekci/formace jaterního abscesu. Příčinami úmrtí u AE jsou nejčastěji septický šok, jaterní selhání, gastrointestinální krvácení při jaterní cirhóze, intrakraniální AE či pooperační komplikace (20).
Obr. 1. Cystická echinokokóza na CT – segment V 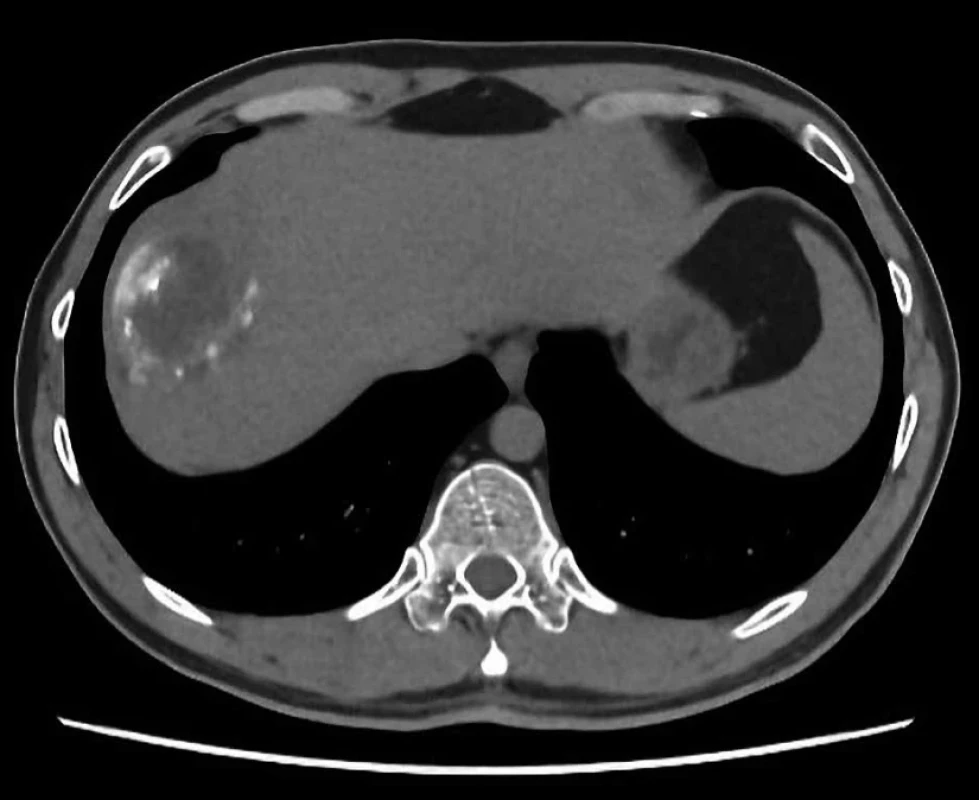
Obr. 2. Alveolární echinokokóza na CT – segment VII–VIII 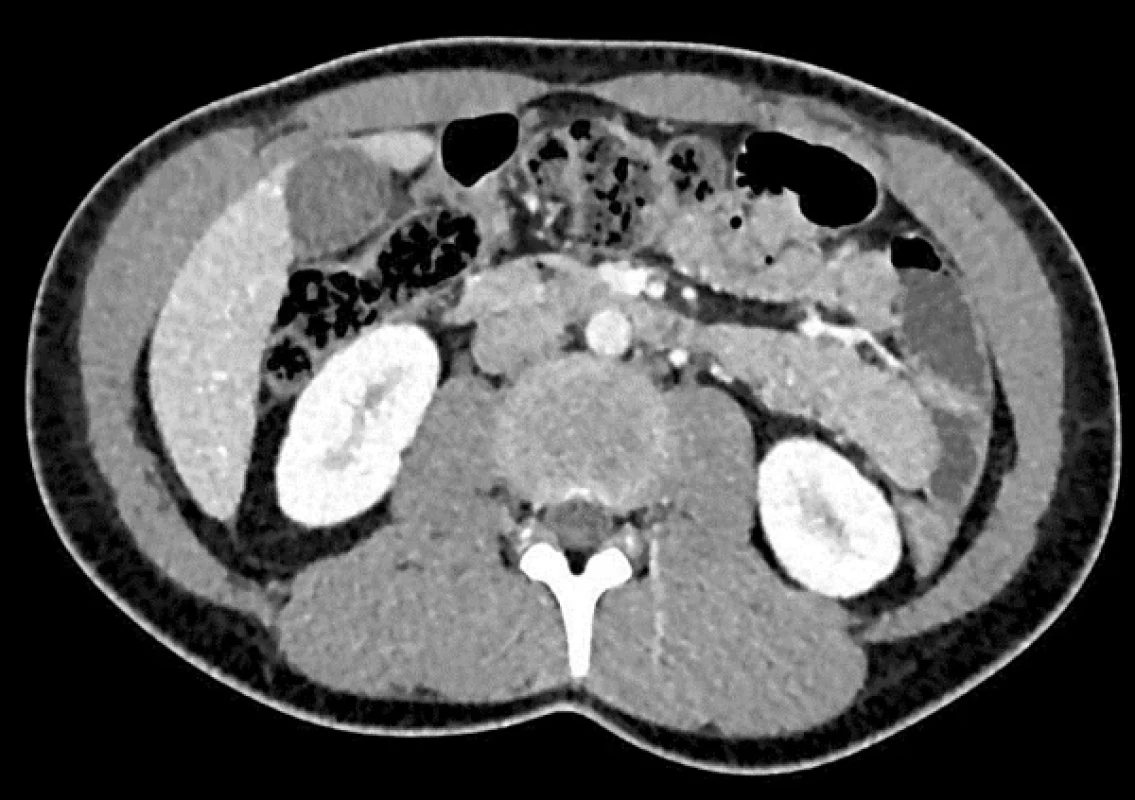
DIAGNOSTIKA
Cystická echinokokóza
Zlatým standardem diagnostiky je ultrasonografie (21). Dle specifického UZ obrazu vypracovala WHO-IWGE (World health organisation – International working groups on echinococcosis) typy cyst (22), dle kterých se navrhuje další terapie. Dle ultrasonografického obrazu definuje active stage CE1 a CE2, transitional stage CE3a, CE3b a inactive stage CE4, CE5. Frekventně užívaná je i Gharbiho klasifikace (23).
CT vyšetření se využívá k zobrazení extrahepatálního onemocnění či při upřesnění zobrazení kalcifikovaných cyst, které jsou UZ nepřehledné. CT je kruciální k zachycení menších cyst, ozřejmění vztahu cysty k okolním strukturám a k naplánování chirurgického výkonu.
Magnetická rezonance s T2 vážením je preferována před CT (kromě kalcifikovaných cyst) při nemožnosti ultrazvukového vyšetření pro obezitu či UZ nepřístupné lokalizaci onemocnění, při nutnosti detailního zobrazení biliárního stromu či u cystobiliárních komunikací (24, 25).
Diagnostika se opírá i o laboratorní sérologické vyšetření, typicky v tzv. two-step přístupu (26). V prvním kroku se využívá vysoce senzitivních testů s tzv. „crude“ (česky surovým či nepurifikovaným) antigenem E. granulosus metodou ELISA (enzyme-linked immunosorbent assay) či IHA (indirect haemagglutination test). Výsledky nejsou specifické, zkříženě reagují s jinými helmintózami. Při pozitivním výsledku se využívá specifických testů s vysokou specificitou k potvrzení nákazy (27). Každý pacient s cystickou lézí jater by měl před chirurgickým výkonem být vyšetřen na specializovaném pracovišti infekčního lékařství k vyloučení echinokokózy.
Jistotu diagnózy CE řadíme do jednoho ze tří skupin: possible, probable nebo confirmed.
1. Possible skupinou jsou všichni pacienti s pozitivní epidemiologickou anamnézou nebo typickým klinickým obrazem a se sérologickými testy či zobrazovacími vyšetřeními poukazující na echinokokózu.
2. Probable diagnóza je vyslovena na základě kombinace klinických příznaků, epidemiologické anamnézy, zobrazovacích vyšetření a sérologických testů pozitivních na echinokokózu.
3. Confirmend diagnóza je na základě již zmíněného a histologického potvrzení protoskolexů či jeho komponent nebo na změně ultrazvukového nálezu po alespoň tříměsíčním podávání benzimidazolů (BMZ) (28).
Alveolární echinokokóza
Diagnostika má stejné principy jako u CE. US a CT jsou hlavní zobrazovací metodou. U alveolární echinokokózy se s výhodou využívají PET/CT a contrast-enhanced ultrasound (CEUS) k posouzení viability parazita. MR se využívá k rozlišení od hemangiomu, se kterým v raných fázích bývá často zaměňován, dále nejlépe odhalí mikrocysty a je kruciální k předoperačnímu plánování. Laboratorní sérologická vyšetření jako u cystické echinokokózy fungují na principu two-step přístupu. K potvrzení diagnózy se též používá detekce nukleonové kyseliny patogenu v histologickém vzorku. Vstupně je dle WHO doporučeno graficky vyloučit postižení plicní a intrakraniální (28).
MANAGEMENT
Cystická echinokokóza
Terapie cystické echinokokózy spočívá v destrukci metacestody. Strategie léčby jsou medikamentózní terapie benzimidazolovými (BMZ) preparáty, jmenovitě Albendazol (ABZ) či Mebendazol (MBZ), perkutánní miniinvazivní punkce cysty se sterilizací obsahu cysty, chirurgické řešení a v neposlední řadě strategie watch and wait. Přesný management se řídí WHO guidelines z roku 2025, parametry jsou: komplikovaná/nekomplikovaná cysta, typ cysty a velikost cysty (hranice 5 a 10 cm). Komplikovaná cysta zahrnuje např. rupturu cysty nebo superinfekci cysty, zde je first-line treatment chirurgické řešení.
Při terapii antihelmintiky je nutné dodržovat kontinuální režim dávkování po dobu několika měsíců s pravidelnou dispenzarizací zahrnující zobrazovací metody (28). Terapie pouze BMZ preparáty je účinná u cyst CE1 a CE3a, dále u cyst do 10 cm (21). Po 12 měsících pouze medikamentózní terapie u 30 % dojde k vymizení cysty, ve 30–50 % se cysta zmenší a ve 20–40 % nedojde k žádné změně na cystě. BMZ preparáty se také využívá spolu s intervenčními výkony nebo chirurgií jako prevence sekundární echinokokózy, a to většinou týden před a 3–6 měsíců po výkonu (14, 29).
Perkutánní intervence je kombinována s antihelmintiky a má tři podoby:
1. PAIR technika (Puncture, Aspiration, Injection, Re - -aspiration) odsaje obsah cysty, vypláchne cystu alkoholem či hypertonickým roztokem a znovu obsah odsaje. Standard pro CE1 a CE3a cysty (28).
2. Standardní katetrizační technika využívající se na cysty typicky CE1 a CE3a cysty s průměrem > 10 cm.
3. MoCat (modified catheterization technique) dokáže odstranit i parazitické membrány. Tyto metody jsou kombinovány s antihelmintickou terapií. Miniinvazivní metody jsou indikovány u inoperabilních pacientů a eventuálně v případě relapsu po chirurgickém řešení. Kontraindikací jsou cysty nepřístupné perkutánní punkci, hustý obsah cysty, jež nejde aspirovat, při těsném kontaktu cysty s cévami, kdy není možné zajistit bezpečný výkon a neaktivní či kalcifikované cysty. Indikováno hlavně pro CE2 a CE3b (30).
Watch and wait volíme u malých nekomplikovaných inaktivních (CE4, CE5) cyst (31). Riziko reaktivace je u nich nízké (do 6 %), přičemž terapie antihelmintiky nesnižuje míru reaktivace (32).
Alveolární echinokokóza
Terapie alveolární echinokokózy spočívá v radikální chirurgické resekci podpořené adjuvantní dvouletým užíváním benzimidazolů (28).
CHIRURGICKÁ TERAPIE
Cystická echinokokóza
Terminologie chirurgických výkonů na játrech při cystické echinokokóze se řídí AORC (approach, opening, resection, completeness) nomenklaturou (33). Rozlišujeme výkony z laparotomie, laparoskopické, roboticky asistované, otevřené (open) a zavřené (non-open) podle toho, jestli je při operaci cysta otevřena. Resekce může být ve smyslu cystektomie, hepatektomie nebo transplantace jater. Rozsah cystektomie AORC dělí na totální, subtotální a parciální podle rozsahu odstranění tkáně cysty, resp. vrstev cysty (germinal, laminated, adventitial layer).
Zásadním principem pro chirurgickou terapii je snaha odstranění veškeré parazitární tkáně a zároveň nezanesení sekundární infekce při chirurgické manipulaci, riziko recidivy po chirurgické terapii se uvádí v 10 % (34). Jako prevence se užívají houby či mulové gázy nasáknuté protoskolecidním agens, nejčastěji se využívá hypertonický solný roztok (35).
Zlatým standardem je zavřená totální cystektomie, kde se en bloc odstraní celá cysta (i s celou adventicií) do zdravé jaterní tkáně (33). Resekce jaterní tkáně pro CE je vyhrazena pro multilokulární postižení nebo při velké cystě.
Menší radikalita je indikována u hluboce uložených cyst a u cyst v těsném kontaktu s důležitými strukturami.
Alveolární echinokokóza
Radikální chirurgická resekce (R0) podpořená adjuvantní dvouletým užíváním benzimidazolů je treatment of choice u pacientů s AE (28). V závislosti na včasnosti diagnózy se resekabilita u AE pohybuje kolem 50 % (19). R1 či dokonce R2 výkony nemají výhodu v léčbě oproti prosté medikamentózní terapii po dobu 2 let (36). Neradikální výkony nejsou doporučovány, jsou možné zejména při komplikacích, například sanace septického ložiska po selhání miniinvazivních metod (19). Po resekčním výkonu by dispenzarizace měla probíhat minimálně 10 let (28). Resekabilita lze navodit podáváním antihelmintik či drénováním nekrotických částí echinokokových cyst.
Rescue transplantace jater je vyhrazena pro pacienty s neresekabilním postižením jater při progresi onemocnění na BMZ preparátech, při opakovaných cholangoitidách či při jaterní insuficienci, zároveň nesmí být AE přítomna extrahepatálně (28).
ZÁVĚR
Jaterní echinokokóza, ať už ve formě cystické či alveolární, představuje významné parazitární onemocnění postihující nejčastěji jaterní tkáň a jeho incidence v Evropě narůstá.
Vzhledem k dlouhé inkubační době, často nespecifickým příznakům a schopnosti napodobit jiné jaterní patologie je včasná diagnóza klíčová a vyžaduje komplexní mezioborový přístup zahrnující mj. chirurga, infekcionistu, radiologa, gastroenterologa, kruciální je role sekundární prevence cestou praktických lékařů.
Terapie obou forem má svá specifika – zatímco u CE lze uvažovat o samostatné terapii benzimidazolovými preparáty, uplatňují se miniinvazivní výkony a v neposlední řadě chirurgická terapie, u AE zůstává zlatým standardem radikální chirurgická resekce s adjuvantní terapií benzimidazoly. V případě neresekabilního postižení se transplantace jater jeví jako krajní, avšak možná terapeutická možnost.
Echinokokóza zůstává v našich podmínkách vzácnou, ale reálnou diagnózou. Jelikož se člověk nakazí pozřením vajíček parazita, je důležité dodržovat hygienu nejen při sbírání lesních plodů či při kontaktu s rizikovými zvířaty.
Konflikt zájmů: žádný
Zdroje
1. Bouwknegt M, Devleesschauwer B, Graham H, et al. Prioritisation of food-borne parasites in Europe, 2016. Euro Surveill. 2018; 23(9): 17–00161.
2. The European Union One Health 2024 Zoonoses Report. EFSA J. 2025; 23(12): e9759.
3. Davidson RK, Lavikainen A, Konyaev S, et al. Echinococcus across the north: current knowledge, future challenges. Food Waterborne Parasitol. 2016; 4 : 39–53.
4. Liccioli S, Giraudoux P, Deplazes P, Massolo A. Wilderness in the ‘city’ revisited: different urbes shape transmission of Echinococcus multilocularis by altering predator and prey communities. Trends Parasitol. 2015; 31(7): 297–305.
5. CDC-DPDx. Echinococcosis [online] 2019. Dostupné z: https:// www.cdc.gov/dpdx/echinococcosis/index.html [cit. 2026-01 - 06].
6. Eckert J, Deplazes P. Biological, epidemiological, and clinical aspects of echinococcosis, a zoonosis of increasing concern. Clin Microbiol Rev. 2004; 17(1): 107–135.
7. Laurimäe T, Kinkar L, Moks E, et al. Molecular phylogeny based on six nuclear genes suggests that Echinococcus granulosus sensu lato genotypes G6/G7 and G8/G10 can be regarded as two distinct species. Parasitology 2018; 145(14): 1929–1937.
8. Tamarozzi F, Deplazes P, Casulli A. Reinventing the wheel of Echinococcus granulosus sensu lato transmission to humans. Trends Parasitol. 2020; 36(5): 427–434.
9. Torgerson PR, Heath DD. Transmission dynamics and control options for Echinococcus granulosus. Parasitology 2003; 127(Suppl): S143–158.
10. Fabián O, Soukup J, Kratochvíl J, Kodet R. Jaká je vaše diagnóza? Odpověď: Cystická hydatidóza jater. Čes.-slov. Patol. 2014; 50(1): 38–39.
11. Thompson RCA. Biology and systematics of Echinococcus. Adv Parasitol. 2017; 95 : 65–109.
12. WHO/OIE Manual on echinococcosis in humans and animals A public health problem of global concern [online]. Dostupné z: https://www.who.int/publications/i/item/929044522X [cit. 18. březen 2025].
13. Bhutani N, Kajal P. Hepatic echinococcosis: A review. Ann Med Surg. 2018; 36 : 99–105.
14. Touma D, Sersté T, Ntounda R, et al. The liver involvement of the hydatid disease: a systematic review designed for the hepato-gastroenterologist. Acta Gastro-Enterol Belg. 2013; 76(2): 210–218.
15. Reddy AD, Thota A. Cysto-biliary communication (CBC) in hepatic hydatidosis: predictors, management and outcome. Int Surg J. 2019; 6(1): 61–65.
16. Akhan O, Koroglu M. Hydatid disease of the spleen. Semin Ultrasound CT MR 2007; 28(1): 28–34.
17. Kern P, Wen H, Sato N, et al. WHO classification of alveolar echinococcosis: principles and application. Parasitol Int. 2006; 55(Suppl): S283–287.
18. Ammann RW, Eckert J. Cestodes. Echinococcus. Gastroenterol Clin North Am. 1996; 25(3): 655–689.
19. Piarroux M, Piarroux R, Giorgi R, et al. Clinical features and evolution of alveolar echinococcosis in France from 1982 to 2007: results of a survey in 387 patients. J Hepatol. 2011; 55(5): 1025–1033.
20. Bresson-Hadni S, Vuitton DA, Bartholomot B, Heyd B, Godart D, Meyer JP, et al. A twenty-year history of alveolar echinococcosis: analysis of a series of 117 patients from eastern France. Eur J Gastroenterol Hepatol. 2000; 12(3): 327–336.
21. Kern P, Menezes da Silva A, Akhan O, Müllhaupt B, Vizcaychipi KA, Budke C, et al. Chapter Four – The Echinococcoses: Diagnosis, Clinical Management and Burden of Disease. In: Thompson RCA, Deplazes P, Lymbery AJ. (eds.) Advances in Parasitology [Internet]. Academic Press 2017; 259–369 (and Echinococcosis, Part B; ročník 96). Dostupné z: https://www.sciencedirect.com/science/article/pii/S0065308X1630089623 [cit. 19. březen 2025].
22. WHO Informal Working Group. International classification of ultrasound images in cystic echinococcosis for application in clinical and field epidemiological settings. PubMed [Internet]. Dostupné z: https://pubmed.ncbi.nlm.nih.gov/12606104/ [cit. 19. březen 2025].
23. Gharbi HA, Hassine W, Brauner MW, Dupuch K. Ultrasound examination of the hydatic liver. Radiology 1981; 139(2): 459 – 463.
24. Stojkovic M, Rosenberger K, Kauczor HU, et al. Diagnosing and staging of cystic echinococcosis: how do CT and MRI perform in comparison to ultrasound? PLoS Negl Trop Dis. 2012; 6(10): e1880.
25. Keong B, Wilkie B, Sutherland T, Fox A. Hepatic cystic echinococcosis in Australia: an update on diagnosis and management. ANZ J Surg. 2018; 88(1–2): 26–31.
26. Siles-Lucas MM, Gottstein BB. Molecular tools for the diagnosis of cystic and alveolar echinococcosis. Trop Med Int Health 2001; 6(6): 463–475.
27. Siles-Lucas M, Casulli A, Conraths FJ, Müller N. Laboratory diagnosis of echinococcus spp. in human patients and infected animals. Adv Parasitol. 2017; 96 : 159–257.
28. Brunetti E, Kern P, Vuitton DA, Writing Panel for the WHO - -IWGE. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Trop. 2010; 114(1): 1–16.
29. Bedón López NM, Quispe Sánchez EA. Radical surgery for liver hydatidosis. Rev Esp Enferm Dig. 2021; 113(5): 391.
30. Akhan O. Percutaneous treatment of liver hydatid cysts: to PAIR or not to PAIR. Curr Opin Infect Dis. 2023; 36(5): 308–317.
31. Velasco-Tirado V, Alonso-Sardón M, Lopez-Bernus A, et al. Medical treatment of cystic echinococcosis: systematic review and meta-analysis. BMC Infect Dis. 2018; 18(1): 306.
32. Lissandrin R, Tamarozzi F, Piccoli L, et al. Factors influencing the serological response in hepatic echinococcus granulosus infection. Am J Trop Med Hyg. 2016; 94(1): 166–171.
33. Vuitton D, McManus D, Rogan M, et al. International consensus on terminology to be used in the field of echinococcoses. Parasite 2020; 27 : 41.
34. Alzoubi M, Daradkeh S, Daradka K, et al. The recurrence rate after primary resection of cystic echinococcosis: A meta-analysis and systematic literature review. Asian J Surg. 2025; 48(1): 78–88.
35. Mihmanli M, Idiz UO, Kaya C, et al. Current status of diagnosis and treatment of hepatic echinococcosis. World J Hepatol. 2016; 8(28): 1169–1181.
36. Kadry Z, Renner EC, Bachmann LM, et al. Evaluation of treatment and long-term follow-up in patients with hepatic alveolar echinococcosis. Br J Surg. 2005; 92(9): 1110–1116.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2025 Číslo 5-6- Na inkontinenční pomůcky nově dosáhne více pacientů
- MUDr. Jiří Kornoušek: Program našich konferencí stavíme tak, aby reflektoval skutečně aktuální a praktická témata
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
-
Všechny články tohoto čísla
- Vztah mezi orálním a celkovým zdravím
- Subkutánní podávání nízkomolekulárních heparinů: technika, monitorování a prevence komplikací
- Komunikačné zručnosti lekárov a čas, ktorý venujú pacientom
- Specifika vietnamské populace s ohledem na BMI a prediabetes a diabetes
- Kouření a stres jako rizikový faktor ischemické choroby srdeční z pohledu laické veřejnosti
- Jaterní echinokokóza – narativní review
- Analýza spánkových návykov u adolescentov a ich vplyv na kvalitu života
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vztah mezi orálním a celkovým zdravím
- Subkutánní podávání nízkomolekulárních heparinů: technika, monitorování a prevence komplikací
- Kouření a stres jako rizikový faktor ischemické choroby srdeční z pohledu laické veřejnosti
- Jaterní echinokokóza – narativní review
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



