-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Role endoskopie v diagnostice stenóz žlučových cest
The Role of Endoscopy in the Diagnosis of Bile Duct Strictures
Stenosis of the bile ducts is a relatively common disease arising from benign or more often malignant causes. As a result of stenosis, bile flow is interrupted, obstructive jaundice in some cases leads to inflammation of the bile ducts. The decision on the etiology of stenosis is crucial and is made on the basis of a summary of the clinical picture and the findings of laboratory and imaging examinations. Endoscopy plays a crucial role in the diagnosis of stenosis. Endoscopic retrograde cholangiography and endoscopic ultrasonography allow not only to macroscopically evaluate the stenosis, but also to obtain a tissue sample for cytological or histological examination. Given that the majority of patients with tumor stenosis require a definitive diagnosis for their subsequent treatment, histopathological diagnosis is absolutely essential. Cholangioscopy currently provides the most accurate assessment of the nature of the stenosis. The still limited sensitivity of imaging examinations could be increased in the future by artificial intelligence methods.
Keywords:
cytology – ERCP – artificial intelligence – cholangioscopy – histology – biliary stricture – EUS
Autoři: Kateryna Yepishkina; Tomáš Hucl
Působiště autorů: Klinika hepatogastroenterologie, Institut klinické a experimentální medicíny, Praha
Vyšlo v časopise: Čes.-slov. Patol., 61, 2025, No. 3, p. 135-1410
Kategorie: Přehledový článek
Souhrn
Stenóza žlučových cest je relativně častým onemocněním vznikajícím z benigních či častěji maligních příčin. V důsledku stenózy dochází k přerušení toku žluči, obstrukčnímu ikteru v některých případech k zánětu žlučovodů. Rozhodnutí o etiologii stenózy je zásadní a vzniká souhrnem klinického obrazu a nálezu laboratorních a zobrazovacích vyšetření. Endoskopie hraje v diagnostice stenózy zásadní význam. Endoskopická retrográdní cholangiografie a endoskopická ultrasonografie umožňují nejen makroskopicky zhodnotit stenózu, ale také získat tkáňový vzorek k cytologickému či histologickému vyšetření. Vzhledem k tomu, že většina pacientů s nádorovou stenózou vyžaduje pro svou následnou léčbu definitivní diagnózu, je histopatologická diagnostika zcela zásadní. Nejpřesnější zhodnocení charakteru stenózy poskytuje v současné době cholangioskopie. Stále limitovanou citlivost zobrazovacích vyšetření by mohly v budoucnu zvýšit metody umělé inteligence.
Adresa pro korespondenci:
Prof. MUDr. Tomáš Hucl, Ph.D.
Klinika hepatogastroenterologie IKEM Vídeňská 9, Praha 4, 140 21
E-mail: tomas.hucl@ikem.czKlíčová slova:
cytologie – ERCP – umělá inteligence – histologie – cholangioskopie – stenóza žlučových cest – EUS
Stenóza žlučových cest znamená jejich zúžení patologickým procesem. Zúžení může být lokalizované na kterékoli úrovni žlučovodů. Anatomicky rozdělujeme také z klinických důvodů stenózu na intrahepatální, hilovou a distální. Stenóza žlučovodů vede typicky k rozšíření žlučovodů nad ní, které ale nemusí být přítomno, zvláště časně po vzniku stenózy. Důsledkem je také porucha odtoku žluči. Může být asymptomatická nebo se projevit obstrukčním ikterem a cholestázou, akutní či chronickou cholangitidou, pruritem nebo také příznaky spojenými s maligní příčinou jako je bolest, únava či váhový úbytek. Přítomnost stenózy žlučových cest diagnostikujeme souhrnem anamnestických informací, laboratorního vyšetření a nálezů zobrazovacích metod, z nichž zásadní roli hrají endoskopická vyšetření, která umožňují také patologickou diagnostiku stenózy. Léčba stenózy žlučových cest záleží na anatomické lokalizaci a etiologii onemocnění. U maligních onemocnění jsou na prvním místě řešení chirurgická či transplantační, která jako jediná mají kurativní záměr. U neoperabilních pacientů je indikována chemoterapie, radioterapie, lokální ablační metody či symptomatická léčba včetně co nejlepšího zajištění biliární drenáže. Benigní onemocnění jsou většinou řešena endoskopicky.
EPIDEMIOLOGIE
Stenózy žlučových cest jsou relativně častým onemocněním, jehož výskyt přibývá. Údaje o přesném výskytu vesměs chybí, neboť se jedná o heterogenní skupinu onemocnění s různou etiologií. Zcela vzácné jsou vrozené stenózy. Získané stenózy jsou v cca 30 % benigní etiologie, vznikající nejčastěji v souvislosti s cholecystolithiázou, jejími komplikacemi a komplikacemi její léčby. Asi 7 z 10 stenóz je maligních. Mezi nejčastější příčiny maligní stenózy patří karcinom pankreatu a cholangiocelulární karcinom. V průměru 60 % karcinomů pankreatu je provázeno obstrukcí žlučovodů. Výskyt karcinomu pankreatu se v západním světě pohybuje mezi 10-20 novými pacienty/ 100 000 obyvatel, výskyt cholangiocelulárního karcinomu je asi desetinový ve srovnání s karcinomem pankreatu. Výskyt obou onemocnění v poslední době přibývá.
V klinické praxi se často setkáváme s pojmem indeterminovaná stenóza. Ta je definovaná jako stenóza, jejíž etiologie zůstává neobjasněná ani po provedení endoskopické retrográdní cholangiopankreatikografie (ERCP) s odběrem tkáně (kartáčková cytologie a/nebo biopsie). Vzhledem k tomu, že většina stenóz žlučovodů má maligní etiologii, je nutné na indeterminovanou stenózu vždy pohlížet jako na potenciálně maligní. Nejčastější benigní a maligní příčiny stenózy žlučovodů zobrazuje Tabulka 1. Diferenciální diagnostika stenóz žlučových cest zahrnuje kromě malignit také některé benigní procesy, které mohou napodobovat nádorové onemocnění. Mezi nejdůležitější patří primární sklerotizující cholangitida (PSC), IgG4-související cholangitida a autoimunitní hepatitida s cholestatickou složkou.
Tab. 1. Nejčastější příčiny stenózy žlučových cest.
Benigní
Maligní
Choledocholithiáza
Karcinom pankreatu
Mirizziho syndrom
Karcinom žlučníku
Sklerozující cholangitida
Cholangiocelulární karcinom
Chronická pankreatitida
Hepatocelulární karcinom
IgG4-cholangitida
Ampulární karcinom
Sarkoidóza
Lymfom
Pseudocysta pankreatu
Metastázy
Rekurentní pyogenní cholangitida
Cystadenokarcinom
Iatrogenní
Vaskulární
Post-cholecystektomická stenóza
Portální hypertensní biliopatie
Transplantace jater
Ischemická cholangitida
Radioterapie
VYŠETŘOVACÍ METODY
Správná diagnostika stenózy žlučových cest je často složitý proces vyžadující multidisciplinární přístup, který zahrnuje anamnézu a klinické vyšetření pacienta, laboratorní výsledky a výsledky zobrazovacích metod včetně různých metod tkáňové diagnostiky (obr. 1).
Laboratorní metody
Ke stanovení etiologie stenózy žlučovodů používáme biochemické a hematologické vyšetření. Pro obstrukci žlučových cest svědčí elevace alkalické fosfatázy (ALP), gamaglutamyltransferázy (GMT) a bilirubinu, typicky konjugovaného. Mírné zvýšení se týká také alaninaminotransferázy (ALT) a aspartátaminotransferázy (AST). Pro zánět svědčí leukocytóza a elevace CRP. V případě trvající obstrukce může docházet k poruše koagulace v důsledku špatného vstřebávání vitaminu K. U IgG4-cholangitidy nalézáme zvýšené hodnoty sérového IgG4.
K diagnostice maligních onemocnění pankreatobiliárního systému slouží dva nádorové markery, karcinoembryonální antigen CEA a karbohydrátový antigen CA 19-9. Přestože druhý jmenovaný je nejcitlivějším markerem pro pankreatobiliární malignity, jeho senzitivita a specificita dosahují pouze 74 % a 41 %, jak bylo prokázáno v několika studiích (1). Hodnocení je ovlivněno řadou faktorů jako přítomnost cholestázy a především cholangitidy, PSC, cirhózy či chronické pankreatitidy. CEA může být zvýšený také jiných malignit jako karcinomu žaludku, prsu či kolorekta.
K predikci maligní etiologie stenózy byly vytvořeny skórovací modely kombinující klinické a laboratorní parametry. Jedním z nejznámějších je Vilnius skóre, které zahrnuje hodnoty CA 19-9, přítomnost bolesti, váhový úbytek, bilirubin a morfologii stenózy. Dalším je Mayo Clinic risk score. Tyto modely mohou sloužit jako pomocné nástroje k rozhodování o dalším diagnostickém postupu, například indikaci cholangioskopie (2).
Zobrazovací metody
Ultrazvukové vyšetření (UZ) je obvykle prvním vyšetřením u pacienta s podezřením na stenózu žlučových cest. Jedná se o dostupné neinvazivní vyšetření, které může prokázat přítomnost konkrementů, nádor či dilataci žlučových cest. Nezatěžuje pacienta ionizujícím zářením. Vyšetření počítačovou tomografií (CT) je také dobře dostupné, ale nákladnější a představuje pro pacienta zátěž ve formě ionizujícího záření. O něco přesněji něž ultrazvuk detekuje konkrementy, dilataci žlučových cest či nádory nebo jiné strukturální abnormality. Magnetická rezonance nejlépe doplněná o cholangiopankreatikografii (MRCP) je nejcitlivější metoda v diagnostice biliárních stenóz. T2-vážené sekvence umožňují zobrazení žlučí vyplněných struktur a jejich odlišení proti okolí, a to bez nutnosti invazivního vyšetření a radiačního záření. Zobrazí detailně vlastní žlučové cesty, detekuje stenózy a na základě jejich anatomie je umožňuje klasifikovat (obr. 2). V diagnostice obstrukčního ikteru se sensitivita, specificita a přesnost pohybují mezi 81 a 100 %, 84 a 100 % a 90 až 96 % (3). Ve srovnání s CT je magnetická rezonance lepší jak ve zjištění úrovně obstrukce (Odds ratio/OR 3.31, 95 % confidence intervals / CI 1.20-9.09), tak přítomnosti malignity (OR 2.07, 95 % CI 1.18-3.03) (4). MRCP snižuje počet neopodstatněných invazivních endoskopických vyšetření a zásadně přispívá ke kvalitě plánovaného ERCP, jelikož zobrazení anatomie poskytne návod pro vlastní invazivní zobrazení či intervenci. Metoda je nákladná a často obtížněji dostupná než ultrazvuk nebo CT.
Obr. 1. Algoritmus pro diagnostiku biliární stenózy. Podle ESGE Guideline. 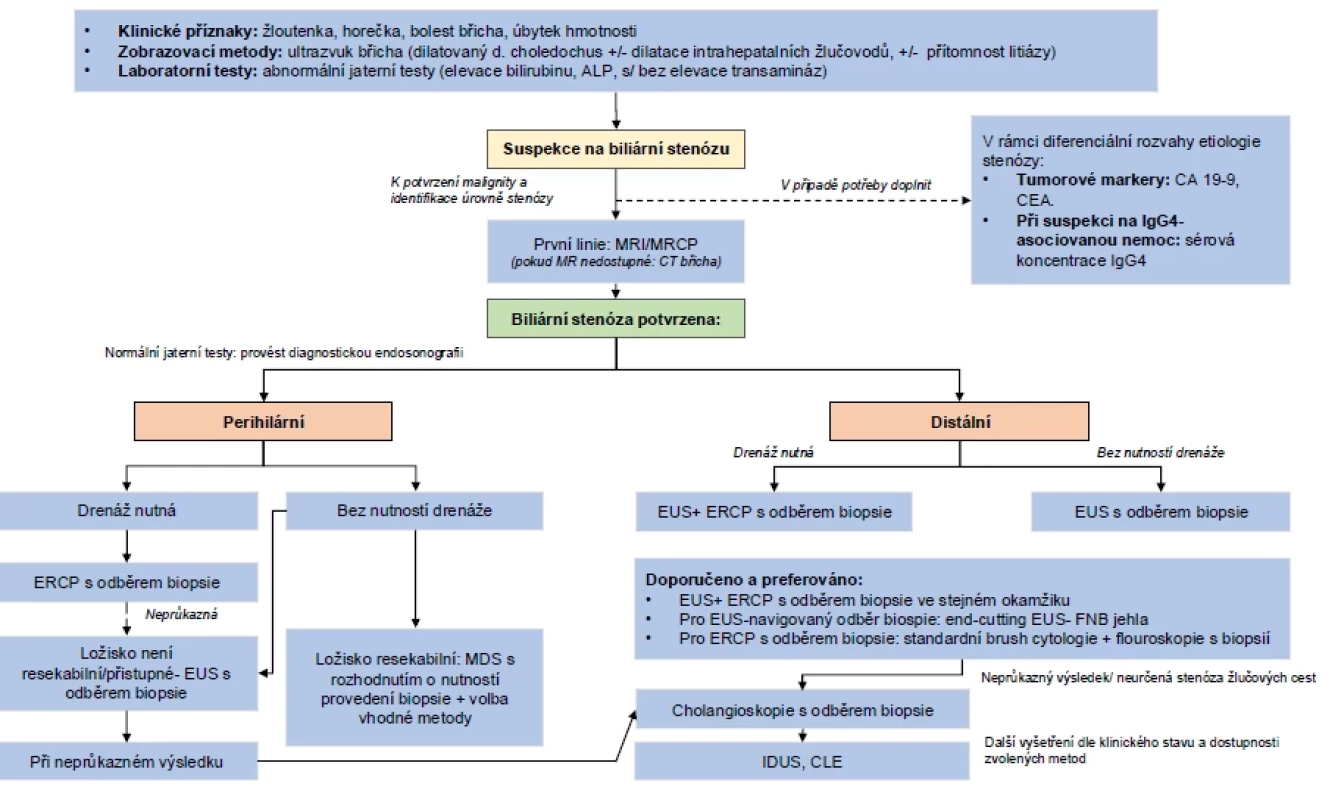
Pozitronová emisní tomografie-počítačová tomografie (PET-CT) za použití 18F-FDG se používá jako stagingové vyšetření u pacientů s již známým nádorem žlučovodů. Senzitivita a specificita v detekci metastáz převyšují 80 % a výsledek tak může zásadně změnit další terapeutický postup (5).
Endoskopické metody
Většina pacientů s maligní stenózou žlučovodů není kandidátem primární chirurgické léčby, ale neoadjuvantní či paliativní chemoterapie či chemoradioterapie. K zahájení takové léčby je nutná histologická diagnóza. Výše uvedené metody laboratorní a zobrazovací metody mají různě velkou sensitivitu a specificitu v diagnostice maligní stenózy, která ale nikdy není stoprocentní. I když je pro maligní stenózy obecně typický nepravidelný a asymetrický charakter a delší vzdálenost, nálezy se u benigních a maligních stenóz částečně překrývají. Výsledkem je to, že cca 15 % pacientů operovaných pro suspektní pankreatobiliární malignitu má benigní onemocnění (6). Endoskopické vyšetření žlučových cest má kromě schopnosti anatomické a morfologické klasifikace také možnost tkáňové diagnostiky, která může umožnit onkologickou léčbu či zabránit nevhodné operaci
ERCP
ERCP je invazivní metoda umožňující přímou vizualizaci žlučových cest pomocí kontrastní látky. Vedle zobrazení stenózy a její anatomické charakterizace umožňuje provádět odběr tkáně k histopatologickému vyšetření a terapeutické zákroky související s překážkou, jako je odstranění kamenů, dilataci stenózy nebo její přemostění stentem. S invazivitou ERCP je spojena špatná tolerance vyšetření a riziko komplikací jako akutní pankreatitida, krvácení, zánět žlučovodů či perforace, které se souhrnně vyskytují až u 10 % pacientů.
ERCP hraje v diagnostice biliárních stenóz zásadní roli také pro svoji možnost odběru tkáně. Při ERCP existují dvě možnosti, jak vzorek tkáně získat. První je zavedení kovového kartáčku do stenózy a jeho postupný pohyb tam a zpět. Tímto pohybem dochází ve stenóze k obrušování povrchových epitelií, které se v kartáčku zachytí. Po jeho vyjmutí z pacienta se kartáček otiskne na cytologická skla, která se nechají zaschnout a odešlou do laboratoře. Získaný vzorek je tak vhodný pouze k cytologickému vyšetření. Z velmi recentní metaanalýzy je patrné, že sensitivitu vyšetření lze navýšit pomocí počtu samotných odběrů kartáčkem až o 20 % (7). Použití různých typů kartáčků neprokázalo statisticky významné rozdíly, které by použití určitého typu upřednostnilo nad jinými (8-10). Jinou možností, jak navýšit sensitivitu vyšetření, je fluorescenční in-situ hybridizace (FISH). Tato metoda využívá fluorescenčně značené DNA próby, které se specificky váží na chromozómy typicky postižené aneuploidií jako chromozómy 3, 7, 9 či 17. Nárůst sensitivity oproti samotné cytologii byl pozorován z 35-52 % na až 84.2 % při specificitě 54.1 % (11). Metoda FISH je však poměrně pracná, méně dostupná a obtížně interpretovatelná.
Druhou metodou odběru tkáně je biopsie kleštěmi, která dává možnost získat tkáň k histologickému vyšetření. Tenké kleště se zavedou pracovním kanálem do žlučovodu a pod rentgenovou kontrolou je odebrán vzorek ze stenózy. Biopsie kleštěmi je o něco invazivnější než odběr kartáčkem, vyžaduje technickou zručnost a je zatížena rizikem komplikací jako je pankreatitida či krvácení. Metaanalýza 21 studií prokázala, že fluoroskopicky navigovaná biopsie s kartáčkovou biopsií vedla k navýšení sensitivity o 20 % (95 % CI 9-31 %) ve srovnání se samotnou cytologií (12). Sensitivita kombinace biopsie a cytologie měla nejvyšší sensitivitu (66 %, 95 %CI 63-69 %) ve srovnání se samotnou cytologií (40 %, 95 % CI 37-43 %) a samotnou biopsií (52 %, 95 % CI 49-56 %).
Obr. 2. Anatomická klasifikace benigní a maligní stenózy žlučovodů. A. Bismuth klasifikace maligních stenóz. B. Bismuth klasifikace benigních stenóz. 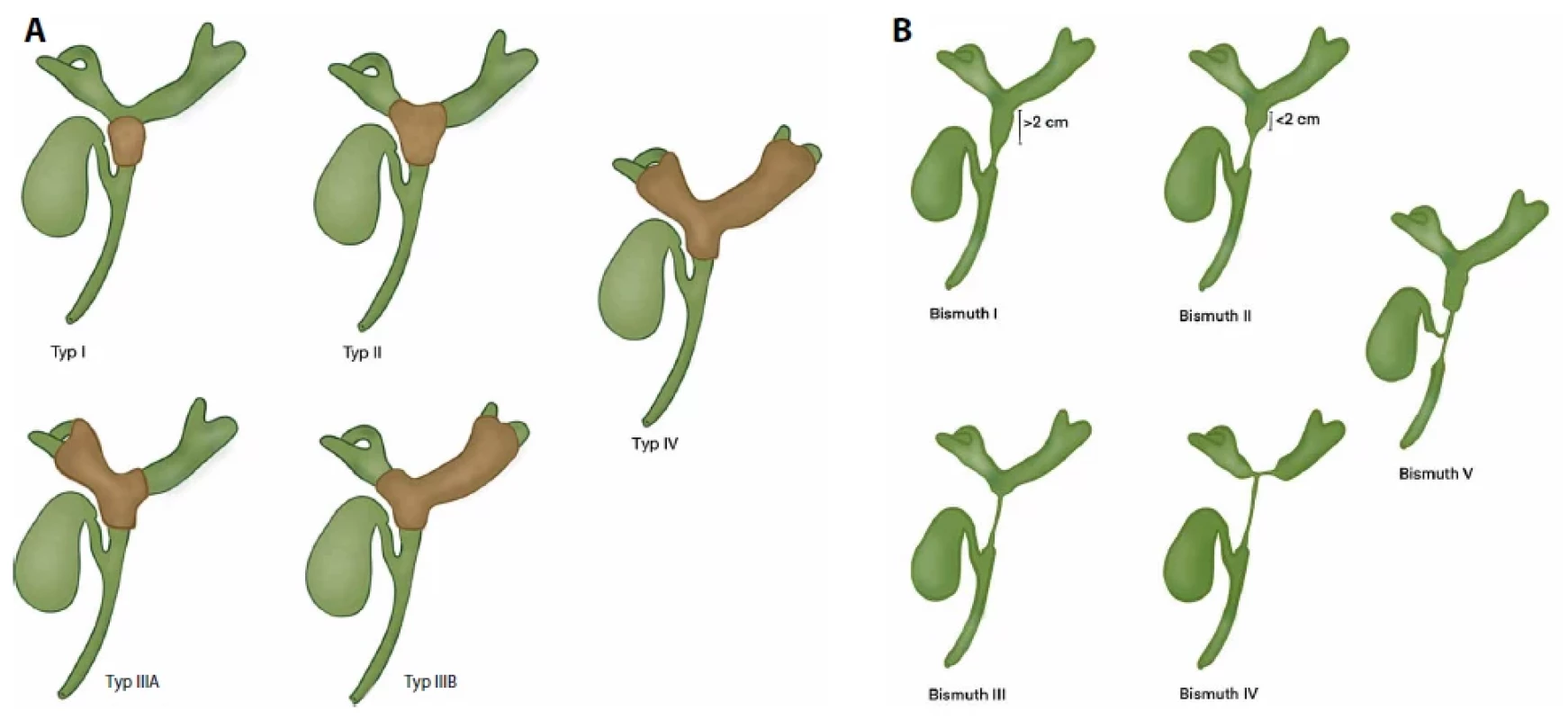
Obr. 3. Stenózy žlučovodu mimo jaterní hilus. A. Maligní stenóza distálního žlučovodu při karcinomu pankreatu. B. Stenóza biliární anastomózy po transplantaci jater. 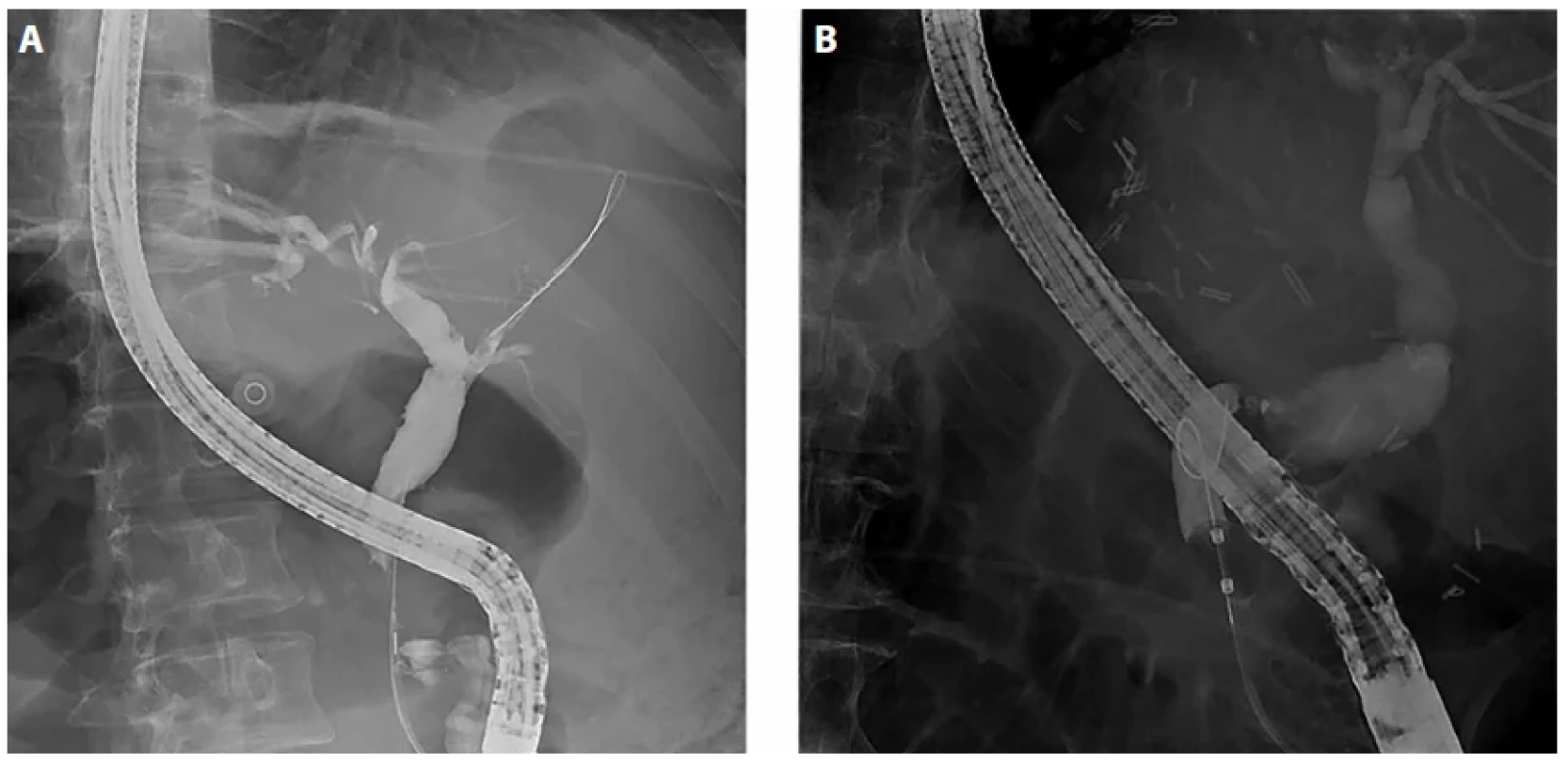
Cholangioskopie
Metoda vizuálního zobrazení žlučovodů je stará již několik desítek let. Na počátku svého vývoje spočívala technicky v tom, že tenký endoskop byl zaveden pracovním kanálem duodenoskopu (mother-baby systém) a ovládán druhým endoskopistou (DOC, dual operator cholangioscopy). Jednalo se tak o technicky náročnou metodu vyžadující dva lékaře, kvalita zobrazení žlučovodu byla v této době nízká. Alternativou bylo použití pouze jednoho tenkého endoskopu, který byl zaveden ústy až do žlučovodů (DC, direct cholangioscopy). V tomto případě je limitací technická proveditelnost, avšak při použití v současné době dostupných endoskopů s vysokým rozlišením lze získat vynikající kvalitu zobrazení (13). Další technický rozvoj umožnil nejen ovládání obou endoskopů jedním endoskopistou (SOC, single operator cholangioscopy, SpyGlass Direct Visualisation System, Boston Scientific, USA), ale také zvýšení kvality zobrazení.
Cholangioskopie umožňuje jednak přímé zobrazení stenózy, jednak cílený odběr biopsie kleštěmi ze stenózy pod kontrolou zraku. Pro nádorové stenózy jsou typické některé změny epitelu jako mikrovilózní proliferace či nepravidelné a krvácející cévy. Naopak pro benigní stenózy je typické jizvení sliznice. K určení malignity podle makroskopického vzhledu byly vytvořeny různé klasifikační systémy jako Monaco či Mendoza kritéria (14,15). V multicentrické randomizované studii bylo srovnáno ERCP s odběrem kartáčkové biopsie s cholangioskopií. Cholangioskopie byla statisticky významně lepší v sensitivitě vizuální diagnózy indeterminované stenózy (95.5 % vs. 66.7 %, p=0.02) a sensitivitě tkáňové diagnostiky (68.2 % vs. 21.4 %, p=0.01) (16). Další zlepšení těchto stále neuspokojivých výsledků lze očekávat při rozšíření pracovních kanálů cholangioskopů umožňující zavedení silnějších kleští a metody umělé inteligence hodnotící makroskopický obraz stenózy.
Vedle charakterizace stenózy a odběru biopsie je možné využít cholangioskopii také ke zhodnocení přesného rozsahu stenózy či selektivní kanylaci jednotlivých segmentů jater. Cholangioskopie je zatížena mírným nárůstem rizika vzniku komplikací, především akutní cholangitidy, a představuje finančně nákladnou metodu. Vzhledem k tomu, že se ale jedná o nejcitlivější metodu k diagnostice stenózy žlučovodů, probíhá v současné době odborná diskuse o tom, zdali by měla být indikována až u pacientů se selháním předchozích základních metod, nebo již u prvního ERCP.
EUS
Při endoskopické ultrasonografii je ultrazvuková sonda uložena na konci flexibilního videoendoskopu. Výhodou je její použití v duodenu v těsné blízkosti žlučovodu. Endosonografie je tak velmi citlivou metodou k určení etiologie obstrukčního ikteru, zobrazení choledocholithiázy, cholecystolithiázy, dilatace žlučovodů, stenózy žlučovodu či masy způsobující stenózu a dalších patologií jako lymfadenopatie, ascitu či metastáz. Současně ji lze využít v hodnocení rozsahu nádorového onemocnění k nádorovému stagingu. Zásadní výhodou endosonografie je možnost provedení tenkojehlové biopsie EUS-fine needle biopsy (EUS-FNB). Zvýšení sensivitivity tohoto vyšetření umožnilo mimo jiné zavedení nových bioptických jehel.
Význam EUS diagnostiky je nejvíce patrný u distálních stenóz. Například v případě pankreatických malignit byla sensitivity EUS-FNB 94 % ve srovnání se 50 % sensitivitou ERCP (17). Rozdíl mezi výtěžností u proximálních a distálních stenóz prokázala již Fritscher-Ravens, v jejíž studii byla sensitivita EUS tkáňové diagnostiky celkově 75 %, avšak proximálně pouze 56 % a distálně až 95 % (18).
EUS-FNB je zatížena malým výskytem komplikací jako je infekce či krvácení. Komplikací, kterou je však nutné vzít v úvahu, je peritoneální rozsev. V rozsáhlé japonské studii bylo toto riziko 0.33 % a bylo největší u pacientů s karcinomem pankreatu
(19). Uvědomění tohoto rizika je podstatné u pacientů, kteří po biopsii podstupují kurativní léčbu. K nim mohou patřit i pacienti s cholangiocelulárním karcinomem, kteří jsou kandidáti transplantace jater. V původní studii z Mayo kliniky mělo 5 pacientů ze 6, kteří měli transperitoneální biopsii, před transplantací jater peritoneální metastázy (20).
EURCP koncept
Metody ERCP a EUS lze kombinovat a provést u pacientů v jednom sezení s potenciálem menší zátěže a zkrácení doby diagnostického procesu. V rámci tohoto EURCP konceptu se kombinují výhody obou vyšetření a vzhledem k tomu, že prvním vyšetřením je typicky méně invazivní EUS, lze se na základě nálezu z EUS v některých případech dokonce vyhnout invazivnímu ERCP (21).
Obr. 4. Benigní stenóza v oblasti jaterního hilu při IgG-4 cholangitidě. A. Stenóza před léčbou. B. Odběr kleštěmi z místa stenózy. C. Regrese stenózy po léčbě kortikosteroidy. D. Cholangioskopický obraz stenózy. 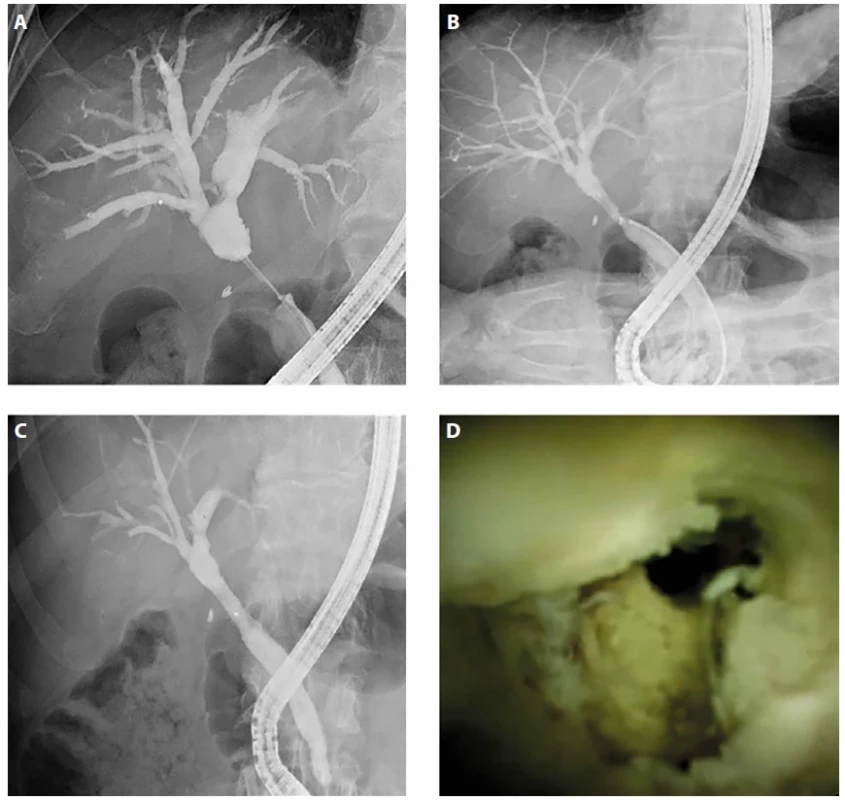
IDUS
Při intraduktálním ultrazvuku používáme tenký ultrazvukový katetr měřící mezi 2–3 mm, který je zaveden pracovním kanálem duodenoskopu do žlučových cest během ERCP. Katetr se umístí do místa stenózy, kde získáme cirkulární ultrazvukový obraz stěny žlučovodu. Pro maligní stenózy je typická hypoechogenní infiltrace přerušující jednotlivé vrstvy a rozšiřující celkovou šířku stěny žlučovodu. Vedle charakterizace stenózy můžeme hodnotit také její rozsah. V jedné studii měl IDUS lepší sensitivitu (87.5 % vs. 62.5 %, P = 0.05), specificitu (90.6 % vs. 53.1 %, P <0.001), a přesnost (90 % vs. 55 %, P <0.001) v diagnostice malignity (22) než ERCP s tkáňovou diagnostikou.
Konfokální laserová endomikroskopie
Při konfokální laserové endomikroskopii se podobným způsobem jako při IDUS zavede tenký katetr (pCLE, probe confocal laser endomicroscopy) pracovním kanálem při ERCP do žlučových cest. Metoda spočívá v osvícení tkáně laserovým světlem po předchozím podání fluorescenčního barviva, fluoresceinu, intravenózně. Po mnohonásobném zvětšení umožňuje pozorovat tkáně na úrovni histologického vyšetření, tzv. optickou biopsii. V metaanalýze 18 studií byla sensitivita pCLE v diagnostice indeterminované stenóze žlučovodu 0.88 (95 % CI 0.84-0.91), specificita 0.79 (95 % CI 0.74-0.83) a OR pro stanovení diagnózy 24.63 (95 % CI 15.76-38.48) ve srovnání s tkáňovou diagnostikou při ERCP: sensitivita 0.54 (95 % CI 0.49–0.59), specificita 0.96 (95 % CI 0.94–0.98) a OR pro stanovení diagnózy 11.31 (95 % CI 3.90–32.82) (23).
Umělá inteligence
Diagnostický proces vedoucí ke konečné diagnóze a stagingu stenóz žlučových cest je v řadě případů dlouhý a sensitivita a specificita diagnostických metod je stále neuspokojivá. Metody umělé inteligence by mohly tento proces urychlit inkorporací a zhodnocením všech dostupných charakteristik pacienta a jeho výsledků či navýšením efektivity zobrazovacích metod. Největší potenciál se v tomto smyslu očekává od interpretace výsledků endosonografických nálezů a cholangioskopického obrazu.
Nedávná studie užívající metody strojového učení vyvinula prediktivní model k diagnostice maligní stenózy žlučovodů.
Zahrnula parametry jako přítomnost rizikových faktorů, věku, lokalizace a anatomie stenózy, hladin bilirubinu a CA 19-9. Výsledkem byl algoritmus s plochou pod křivkou provozní charakteristiky příjímače 0.988 (24).
Konvoluční neuronové sítě zpracovaly více než 2 miliony cholangioskopických obrázků od 154 pacientů s biliární stenózou a diagnostikovali maligní etiologii s přesností 90.6 %, což bylo více než 62.5 % u kartáčkové biopsie a 60.9 % u klíšťkové biopsie
(25). Ve studii Saraivy et al byla přesnost konvolučních neuronových sítí v interpretaci cholangioskopických obrazů 94.9 %, sensitivita 94.7 % a specificita 92.1 % (26).
Obr. 5. Maligní stenóza v oblasti jaterního hilu. A. MRCP obraz stenózy hilu. B. Cholangiografický obraz stenózy hilu. C. Cholangioskopický obraz stenózy hilu. D. Odběr brush kartáčem. E. Odběr bioptickými kleštěmi skrze cholangioskop. F. Cholangioskopický obraz biopsie 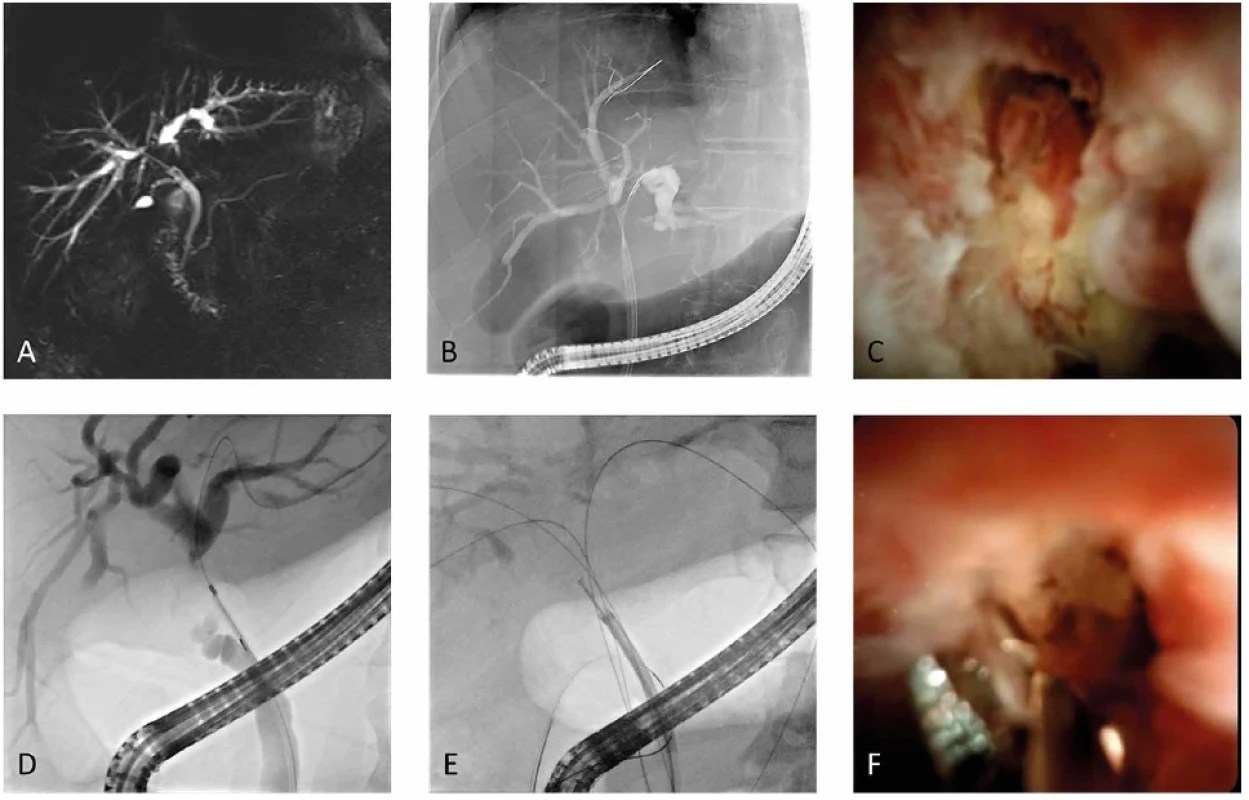
ZÁVĚR
Diagnostika stenóz žlučových cest je komplexní a vyžaduje kombinaci klinického vyšetření, laboratorního vyšetření a zobrazovacích metod, z nichž nejvíce citlivá je magnetická rezonance. Endoskopické metody zahrnují ERCP s možností tkáňové diagnostiky včetně cholangioskopie, endoskopickou ultrasonografii s možností tenkojehlové biopsie a pokročilé metody jako intraduktální sonografii či konfokální laserovou endomikroskopii. Rychlé provedení diagnostického procesu je zásadní, neboť většina stenóz je maligních s nutností co nejčasnější chirurgické či onkologické léčby. Endoskopie hraje vedle diagnostiky také významnou roli v léčbě pacientů, a to zajištěním drenáže či ablace žlučovodů. Diagnostika i léčba stenóz žlučovodů vyžaduje multidisciplinární přístup.
PROHLÁŠENÍ
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou. Toto prohlášení se týká i všech spoluautorů.
Zdroje
- Kim HJ, Kim MH, Myung SJ, et al. A new strategy for the application of CA19-9 in the differentiation of pancreaticobiliary cancer: analysis using a receiver operating characteristic curve. Am J Gastroenterol 1999; 94(7): 1941-1946.
- Raza D, Singh S, Crinò SF, et al. Diagnostic Approach to Biliary Strictures. Diagnostics (Basel) 2025; 15(3): 325.
- Singh A, Mann HS, Thukral CL, Singh NR. Diagnostic Accuracy of MRCP as Compared to Ultrasound/CT in Patients with Obstructive Jaundice. J Clin Diagn Res 2014; 8(3): 103-7.
- Rösch T, Meining A, Frühmorgen S, et al. A prospective comparison of the diagnostic accuracy of ERCP, MRCP, CT, and EUS in biliary strictures. Gastrointest Endosc 2002; 55(7): 870-6.
- Lamarca A, Barriuso J, Chander A, et al. (18)F-fluorodeoxyglucose positron emission tomography ((18)FDG-PET) for patients with biliary tract cancer: Systematic review and meta-analysis. J Hepatol 2019; 71(1): 115-129.
- Jain AJ, Chun YS. ASO Author Reflections: Hilar Biliary Strictures-A Persistent Diagnostic and Management Dilemma. Ann Surg Oncol 2024; 31(5): 3112-3113.
- Verdonk RC, Zoutendijk R, Van der Schaar PJ, et al. Optimization of ERCP Technique to Improve the Sensitivity of Biliary Brushing: A Systematic Review and Meta-analysis. J Gastrointestin Liver Dis 2024; 33(2): 254-260.
- Karsenti D, Privat J, Charissoux A et al. Multicenter randomized trial comparing diagnostic sensitivity and cellular abundance with aggressive versus standard biliary brushing for bile duct stenosis without mass syndrome. Endoscopy 2023; 55 : 796–803.
- Gorris M, van Huijgevoort NCM, Fockens P et al. Comparison of two intraductal brush cytology devices for suspected malignant biliary strictures: randomized controlled trial. Surg Endosc 2023; 37 : 4566–4573.
- Kylanpaa L, Boyd S, Ristimaki A et al. A prospective randomised study of dense Infinity cytological brush versus regularly used brush in pancreaticobiliary malignancy. Scand J Gastroenterol 2016; 51 : 590–593.
- Smoczynski M, Jablonska A, Matyskiel A, et al. Routine brush cytology and fluorescence in situ hybridization for assessment of pancreatobiliary strictures. Gastrointest Endosc 2012; 75(1): 65-73.
- Fujii-Lau LL, Thosani NC, Al-Haddad M et al. American Society for Gastrointestinal Endoscopy guideline on role of endoscopy in the diagnosis of malignancy in biliary strictures of undetermined etiology: methodology and review of evidence. Gastrointest Endosc 2023; 98 : 694–712.
- Beyna T. Endoscopic approach to biliary diseases in 2020: Is there still a role for direct peroral cholangioscopy? Endosc Int Open 2021; 9(10): 1453-1455.
- Kahaleh M, Gaidhane M, Shahid HM, et al. Digital single-operator cholangioscopy interobserver study using a new classification: the Mendoza Classification (with video). Gastrointest Endosc 2022; 95(2): 319-326.
- Sethi A, Tyberg A, Slivka A, et al. Digital Single-operator Cholangioscopy (DSOC) Improves Interobserver Agreement (IOA) and Accuracy for Evaluation of Indeterminate Biliary Strictures: The Monaco Classification. J Clin Gastroenterol 2022; 56(2): 94-97.
- Gerges C, Beyna T, Tang RSY, et al. Digital single-operator peroral cholangioscopy-guided biopsy sampling versus ERCP-guided brushing for indeterminate biliary strictures: a prospective, randomized, multicenter trial (with video). Gastrointest Endosc 2020; 91(5): 1105-1113.
- Weilert F, Bhat YM, Binmoeller KF, et al. EUS-FNA is superior to ERCP-based tissue sampling in suspected malignant biliary obstruction: results of a prospective, single-blind, comparative study. Gastrointest Endosc 2014; 80(1): 97-104.
- Fritscher-Ravens A, Broering DC, Knoefel WT, et al. EUS-guided fine-needle aspiration of suspected hilar cholangiocarcinoma in potentially operable patients with negative brush cytology. Am J Gastroenterol 2004; 99(1): 45-51.
- Kitano M, Yoshida M, Ashida R, et al. Needle tract seeding after endoscopic ultrasound-guided tissue acquisition of pancreatic tumors: A nationwide survey in Japan. Dig Endosc 2022; doi: 10.1111/den.14346.
- Heimbach JK, Sanchez W, Rosen CB, Gores GJ. Trans-peritoneal fine needle aspiration biopsy of hilar cholangiocarcinoma is associated with disease dissemination. HPB (Oxford) 2011; 13(5): 356-60.
- Chu YL, Wang XF, Gao XZ, et al. Endoscopic ultrasonography in tandem with endoscopic retrograde cholangiopancreatography in the management of suspected distal obstructive jaundice. Eur J Gastroenterol Hepatol 2013; 25(4): 455-9.
- Tischendorf JJ, Meier PN, Schneider A, Manns MP, Krüger M. Transpapillary intraductal ultrasound in the evaluation of dominant bile duct stenoses in patients with primary sclerosing cholangitis. Scand J Gastroenterol 2007; 42(8): 1011-7.
- Mi J, Han X, Wang R, Ma R, Zhao D. Diagnostic accuracy of probe-based confocal laser endomicroscopy and tissue sampling by endoscopic retrograde cholangiopancreatography in indeterminate biliary strictures: a meta-analysis. Sci Rep 2022; 12(1): 7257.
- Yang, Q., et al. A machine learning-based predictive model for biliary stricture attributable to malignant tumors: a dual-center retrospective study. Front Oncol 2024. 14: p. 1406512.
- Marya NB, Hartley C, Powers PD, et al. UMass-Mayo Clinic AI Cytopathology Consortium. Development of a Computer-aided Prediction Tool for Evaluating Brushing Samples of Biliary Strictures. Clin Gastroenterol Hepatol 2024; 22(1): 185-187.
- Saraiva MM, Ribeiro T, Ferreira JPS, et al. Artificial intelligence for automatic diagnosis of biliary stricture malignancy status in single-operator cholangioscopy: a pilot study. Gastrointest Endosc 2022; 95(2): 339-348.
Štítky
Patologie Soudní lékařství Toxikologie
Článek vyšel v časopiseČesko-slovenská patologie

2025 Číslo 3-
Všechny články tohoto čísla
- Tradiční patologie v moderní době: podzimní číslo věnované patologii žlučových cest
- Oko je dokonalý mikroskopický panoramatický kinematograf, MUDr. Josef Šach
- MONITOR aneb nemělo by vám uniknout, že...
- Nemoci žlučových cest z pohledu patologa: Přínos jaterní biopsie v rutinní diagnostické praxi
- Role endoskopie v diagnostice stenóz žlučových cest
- Úskalí cytologie extrahepatálních žlučových cest
- Cholangiokarcinom - morfologie, imunohistochemie, genetika
- Solitární fibrózní tumor pankreatu u pacienta s nádorovou duplicitou: kazuistika
- Česko-slovenská patologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Cholangiokarcinom - morfologie, imunohistochemie, genetika
- Role endoskopie v diagnostice stenóz žlučových cest
- Nemoci žlučových cest z pohledu patologa: Přínos jaterní biopsie v rutinní diagnostické praxi
- Solitární fibrózní tumor pankreatu u pacienta s nádorovou duplicitou: kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



