-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Myokarditida pravé komory srdeční indukovaná plicní trombembolií
Right heart ventricle myocarditis induced by pulmonary thrombembolism
Deep venous thrombosis and pulmonary thrombembolism are referred to as venous thrombembolism. Pulmonary thrombembolism affects the right ventricle. Two morphologically and clinically distinct conditions are distinguished according to change of blood pressure and speed of blood pressure increase in the pulmonary artery - acute and chronic cor pulmonale. Acute cor pulmonale develops during rapid increase (within seconds) of blood pressure in the pulmonary artery. Morphologically, the condition leads to dilatation of the right ventricle and clinically to sudden cardiac death or severe circulatory instability. Chronic cor pulmonale represents myocardial hypertrophy of the right ventricle as a response to the gradually increasing pressure in the pulmonary artery. Herein, we demonstrate a rare case report of right ventricular myocarditis in a 51-year-old woman with pulmonary thromboembolism and morphological signs of chronic pulmonary hypertension. This non-infectious myocarditis is histologically characterized by myocardial damage (myocytolysis) and dominant histiocytic and neutrophil infiltration accompanied by scanty T-lymphocytes. These inflammatory changes differ from those associated with myocardial infarction. The possible pathological mechanisms of right ventricular myocarditis induced by pulmonary thrombembolism are discussed.
Keywords:
pulmonary thrombembolism – cor pulmonale – myocarditis – right ventricle dysfunction
Autoři: Václav Stejskal 1; Jakub Šimka 2; Ivo Šteiner 1
Působiště autorů: Fingerlandův ústav patologie, Fakultní nemocnice Hradec Králové a Univerzita Karlova, Lékařská fakulta v Hradci Králové 1 1; I. interní kardioangiologická klinika, Fakultní nemocnice Hradec Králové a Univerzita Karlova, Lékařská fakulta v Hradci Králové 2 2
Vyšlo v časopise: Čes.-slov. Patol., 56, 2020, No. 4, p. 227-230
Kategorie: Původní práce
Souhrn
Plicní trombembolie se spolu s hlubokou žilní trombózou souhrnně označují jako žilní trombembolická nemoc. Plicní trombembolie působí na pravou komoru srdeční; na základě změny velikosti tlaku a rychlosti nárůstu tlaku v plicnici se morfologicky i klinicky rozlišují dva základní stavy. Jedním z nich je akutní cor pulmonale, které vzniká při rychlém (vteřinovém) nárůstu tlaku v plicnici, morfologicky s obrazem dilatace pravé komory srdeční, klinicky se projevující náhlou srdeční smrtí nebo těžkou oběhovou nestabilitou. Druhou možností je chronické cor pulmonale, kdy se pravá komora postupně adaptuje na narůstající tlak v plicnici a myokard pravé komory kompenzatorně hypertrofuje. Na kazuistickém pitevním případu demonstrujeme vzácně vídanou myokarditidu pravé komory vzniklou na podkladě plicního trombembolismu u 51leté ženy s morfologickými známkami chronické plicní hypertenze. Tato neinfekční myokarditida je charakterizovaná poškozením myokardu (myomalácií) a převážně histiocytární a neutrofilní infiltrací, minoritně jsou přítomny i T-lymfocyty. Tyto změny jsou odlišné od čistě ischemických a zánětlivých změn vídaných při infarktu myokardu. Diskutovány jsou možné patologické mechanismy vzniku myokarditidy indukované plicním trombembolismem.
Klíčová slova:
plicní trombembolismus – cor pulmonale – myokarditida – dysfunkce pravé komory srdeční
Plicní trombembolie se spolu s hlubokou žilní trombózou souhrnně označují jako žilní trombembolická nemoc, která po infarktu myokardu a cévní mozkové příhodě představuje třetí nejčastější kardiovaskulární onemocnění s incidencí 100-200 případů na 100 000 obyvatel za rok. Zároveň je jednou z hlavních příčin mortality, morbidity a důvodu hospitalizace v České republice (1). V 95 % případů je zdrojem trombembolie hluboká žilní trombóza dolních končetin, minoritně též trombóza žilních pletení malé pánve (paravaginálních a periprostatických žilních pletení), trombóza horní nebo dolní duté žíly a dále trombóza v oddílech pravého srdce (2).
Klinické projevy akutní plicní trombembolie bývají často nespecifické a patří mezi ně dušnost, bolest na hrudi, synkopa, kašel nebo hemoptýza. Při masivní plicní trombembolii s obstrukcí plicnice či jejích hlavních kmenů dojde k náhlé srdeční smrti. Při submasivní plicní trombembolii dochází často k rozvoji hemodynamické nestability a šokového stavu (1,2).
Pravá komora srdeční je přizpůsobena k práci v nízkotlakém krevním řečišti; svědčí pro to i tloušťka její volné stěny, která se normálně pohybuje okolo 3-4 mm. Naproti tomu levá srdeční komora (s průměrnou tloušťkou volné stěny 13-15 mm) čelí asi pětinásobně vyššímu systémovému krevnímu tlaku (zmíněné hodnoty tloušťky volné stěny komor představují pitevní kritéria na posmrtně kontrahovaném myokardu). Pravá komora srdeční má pouze malou adaptační kapacitu pro náhlé změny tlaku v plicním řečišti. Dle rozsahu trombembolie a rychlosti nárůstu tlaku v plicnici rozlišujeme dva základní morfologické i klinické stavy, akutní a chronické cor pulmonale, neboli akutní a chronické plicní srdce.
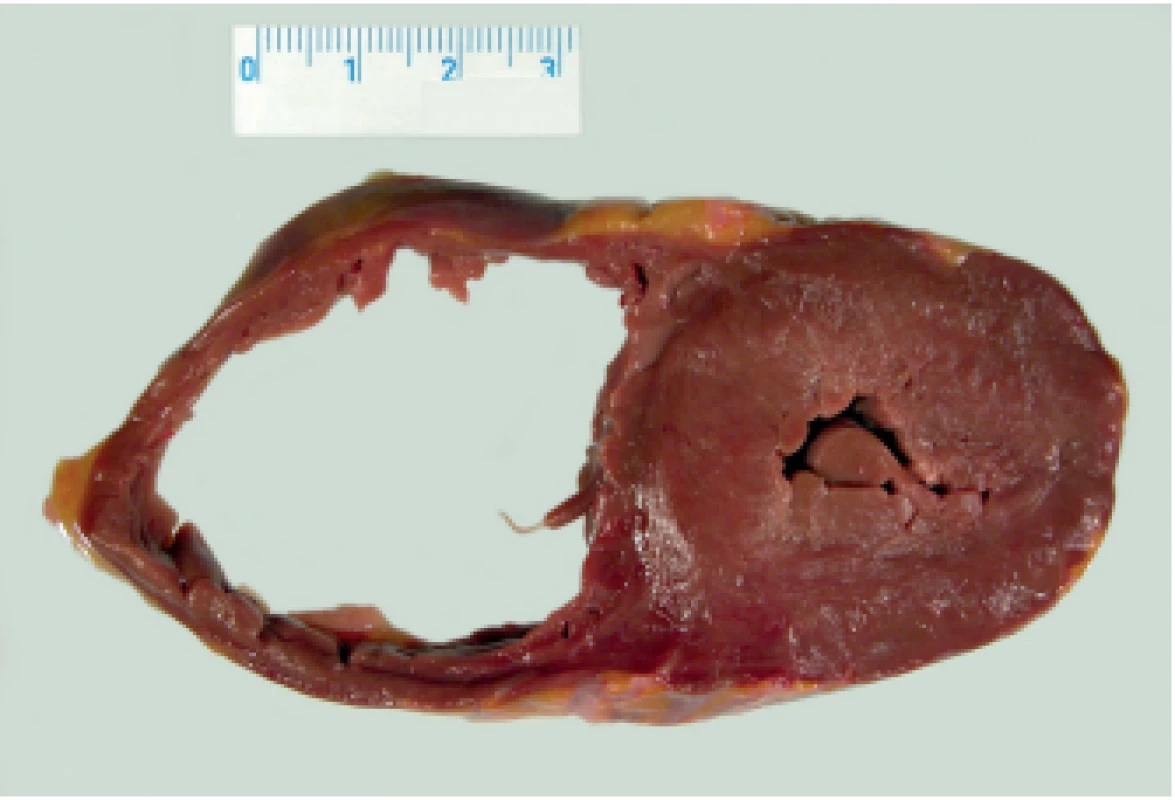
Akutní cor pulmonale (obr. 1) vzniká při masivní či submasivní plicní trombembolii, kdy dojde k rychlému nárůstu tlaku v plicnici. Morfologicky je pravá komora srdeční dilatovaná, její lumen ztrácí svůj trojúhelníkovitý tvar a její myokard bývá ve srovnání s levou komorou bledší. Klinicky se tento stav projeví jako náhlá srdeční smrt či těžké oběhové selhání s rozvojem šokového stavu. Mikroskopicky se při náhlé srdeční smrti většinou nestihnou rozvinout žádné výrazné histomorfologické změny (2,3).
Chronické cor pulmonale (obr. 2) vzniká při postupném a dlouhodobém nárůstu tlaku v plicnici. Morfologicky je stěna pravé komory srdeční zesílená (má tloušťku více než 5 mm), histologicky jsou patrny hypertrofické kardiomyocyty a někdy i intersticiální fibróza. Při vyčerpání kompenzačních mechanismů pravé komory dochází k rozvoji dilatace a klinicky k zhoršení srdečního selhávání. V takovém případě se stav označuje jako cor pulmonale decompensatum (2,3).
Obr. 2. Chronické cor pulmonale. 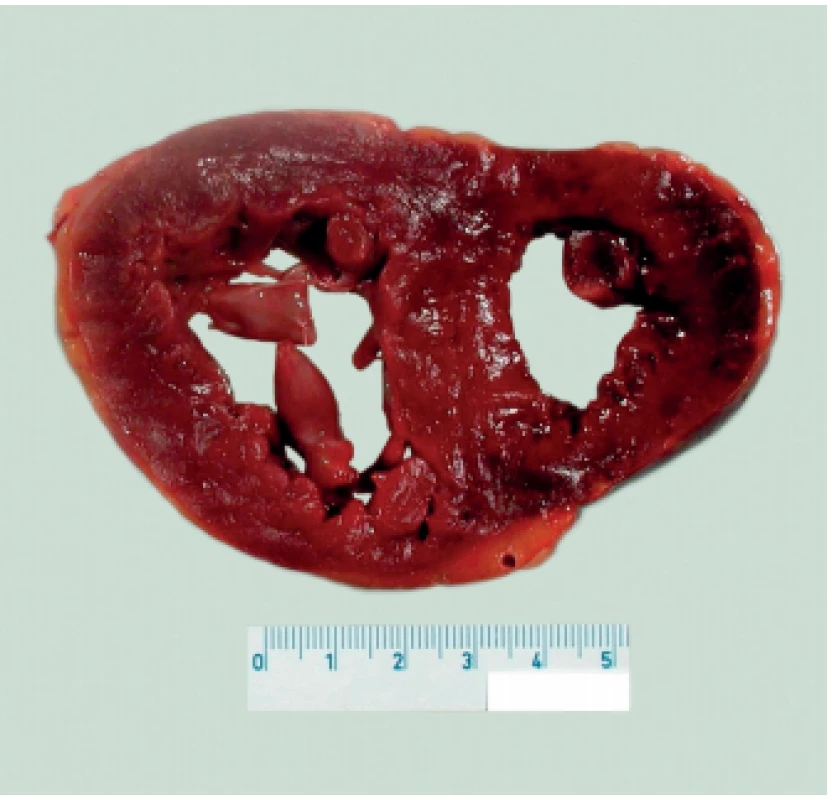
Na kazuistickém sdělení pitevního případu demonstrujeme další vzácněji vídanou histomorfologickou změnu myokardu pravé komory srdeční vzniklou při plicní trombembolii, a to myokarditidu.
POPIS PŘÍPADU
Klinický průběh
51letá pacientka s anamnézou asthma bronchiale byla v lednu 2018 hospitalizována pro kolapsový stav. Během hospitalizace byla prokázána těžká mikrocytární anémie, jejíž příčinou bylo krvácení z peptického vředu žaludku nalezeného při gastroskopickém vyšetření. Během této hospitalizace pacientka prodělala imobilizací provokovanou trombembolickou příhodu, bez popisu akutního cor pulmonale. Po roce byla pro normální gradient nad plicnicí vysazena antikoagulační léčba rivaroxabanem. V říjnu 2019 byla přijata cestou oddělení urgentní medicíny pro záchvat dušnosti, která se stupňovala několik dní; dušnost byla zdravotnickou záchrannou službou primárně léčena jako exacerbace astmatu. Po příjezdu na oddělení urgentní medicíny progredovala dechová tíseň až do zástavy dechu a byla zahájena kardiopulmonální resuscitace (KPR). Nestabilita oběhu trvala i přes podání katecholaminů a dosažení 98%-100% saturace při umělé plicní ventilaci. Na základě bed-side ultrazvukového vyšetření srdce, které prokázalo dilataci a dysfunkci pravé komory srdeční, bylo vysloveno podezření na plicní embolii a byla podána trombolytická léčba, po které došlo k přechodnému zlepšení perfúzních tlaků. Oběhová nestabilita však trvala i nadále a při poklesu perfúzních tlaků a vymizení reflexní aktivity CNS byla KPR nakonec ukončena. Indikována byla patologicko-anatomická pitva.
Makroskopický nález
Hlavním pitevním nálezem byla hluboká žilní trombóza obou dolních končetin a těžká (submasivní) oboustranná plicní trombembolie v segmentárních a periferních větvích plicnice. Některé z trombembolů byly ve stádiu počínající organizace; dále byly přítomny četné vazivové můstky (rekanalizované tromby) a sklerotické pláty plicnice. Dalším nálezem v plicích byl výrazný emfyzém, mukostáza v bronších a edém, především v bazálních partiích. Pravá komora srdeční byla lehce dilatovaná s tloušťkou volné stěny 4 mm, její svalovina byla tmavě červená, stejné barvy jako komora levá. Hmotnost srdce byla 360 g. Na povrchu jater byly patrny respirační rýhy. Byla přítomna příčná zlomenina sterna a bloková zlomenina žeber (po KPR), v průdušnici byla lehká terminální aspirace žaludečního obsahu. Vedlejším nálezem byla ateroskleróza koronárních tepen srdce I. stupně a hiátová hernie žaludku.
Mikroskopický nález
Srdce
Překvapivým histologickým nálezem byl obraz myokarditidy v celé pravé komoře srdeční a přilehlé části komorového septa (obr. 3). Zánětlivý infiltrát byl přítomen ložiskově v celé tloušťce pravé komory a měl převážně perivaskulární distribuci. Zánětlivý infiltrát byl tvořen histiocyty (pozitivními v imunohistochemickém průkazu antigenu CD68) (obr. 4), neutrofily (chloracetátesteráza-pozitivními) (obr. 5) a minoritně též T-lymfocyty (pozitivními v imunohistochemickém průkazu antigenu CD3) (obr. 6). V okolí těchto infiltrátů bylo patrno zvlnění kardiomyocytů, čerstvé myomalácie či úplné výpadky kardiomyocytů. Zánětlivý obraz však převažoval. Ve speciálním barvení dle Grama a Grocotta nebyla prokázána přítomnost mikroorganismů. Levá komora srdeční měla lehce hypertrofické kardiomyocyty, její svalovina, která byla vyšetřena ve více vzorcích, byla bez zánětlivých změn.
Obr. 3. Myokarditida pravé komory srdeční (HE, 150x). 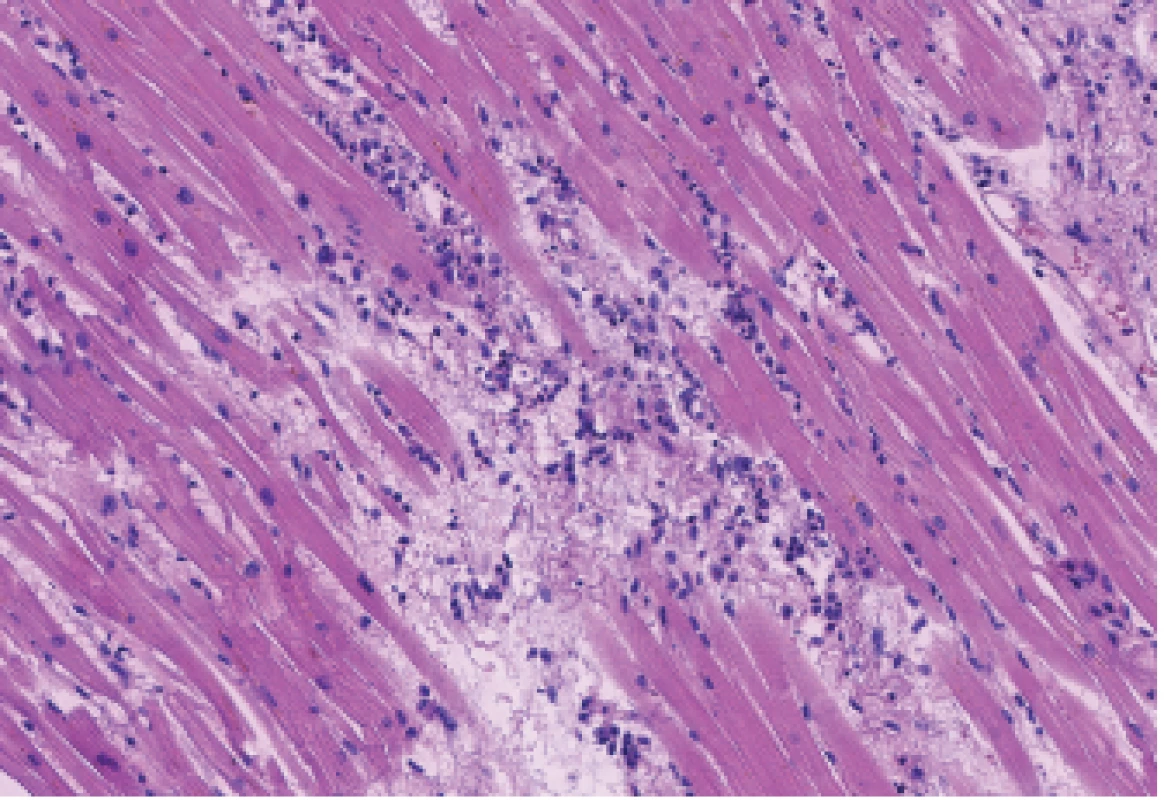
Obr. 4. Zánětlivá celulizace v myokardu pravé komory - histiocyty (CD68, 150x). 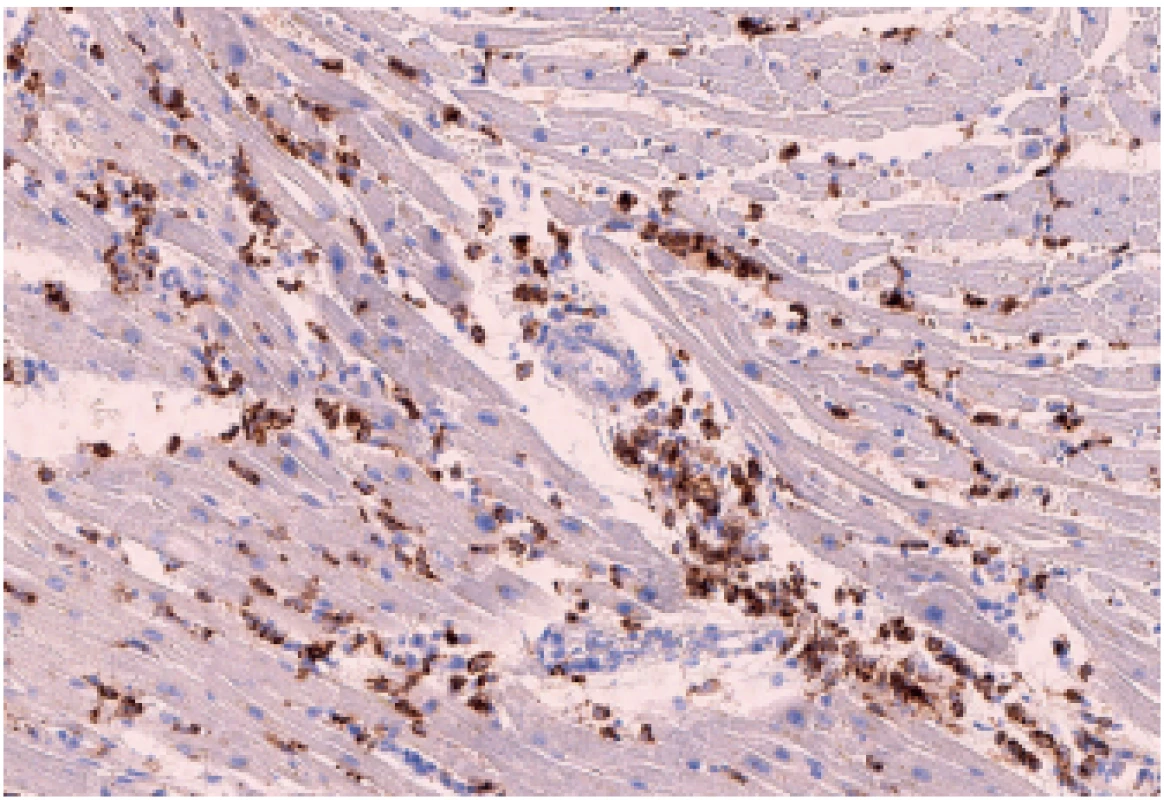
Obr. 5. Zánětlivá celulizace v myokardu pravé komory - neutrofily (chloracetátesteráza, 200x). 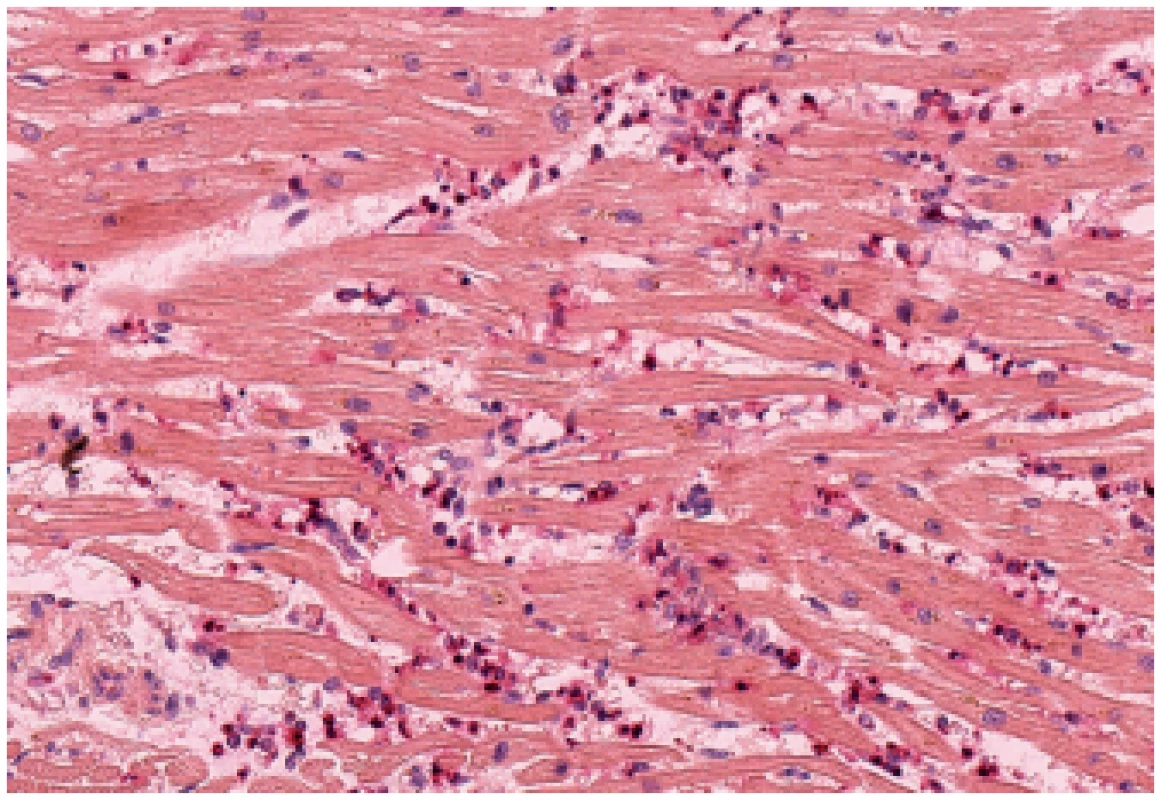
Obr. 6. Zánětlivá celulizace v myokardu pravé komory - T-lymfocyty (CD3, 150x). 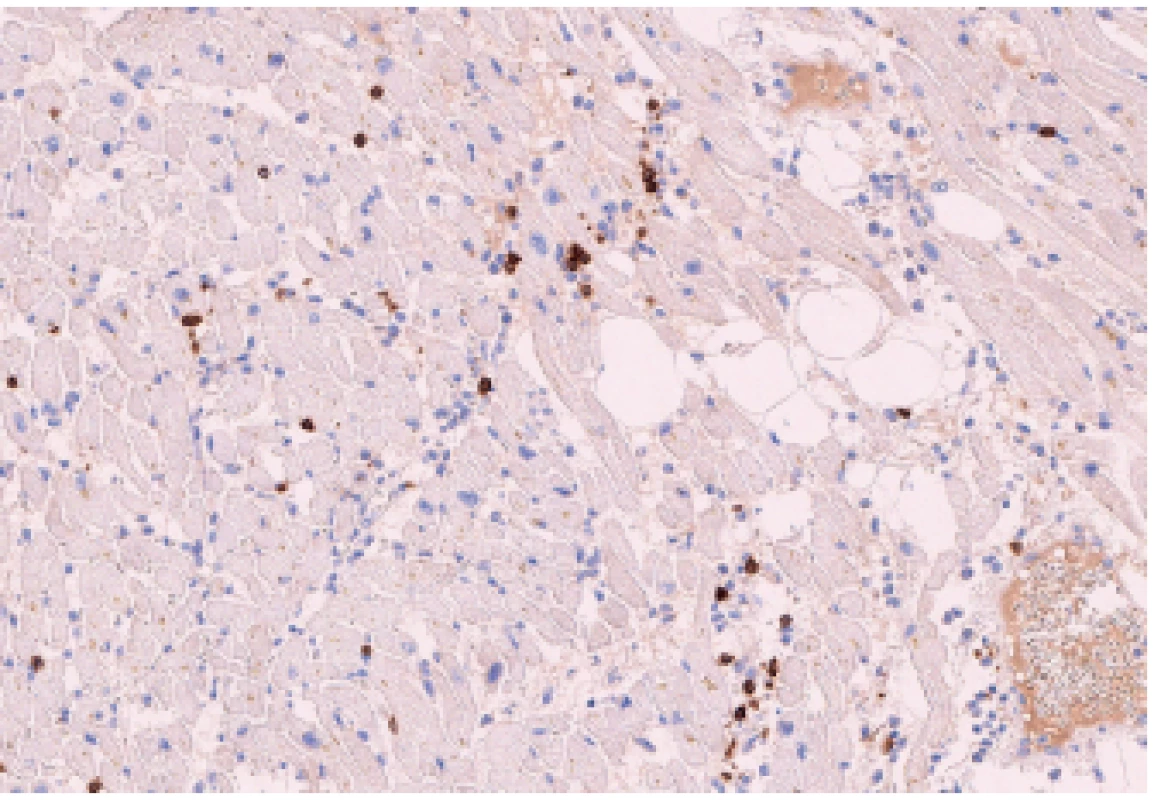
Plíce
Ve větvích plicnice byly přítomny trombemboly různého stáří a známky chronické plicní hypertenze (skleróza tepen plicnice, hypertrofie medie tepen menšího kalibru (obr. 7) a fokálně vaskulární plexiformní léze) (obr. 8), v plicní tkáni byly drobné čerstvé infarkty. Dále byl přítomný alveolární edém a tuková embolie (při zlomenině žeber a sterna po KPR). V lumen bronchů byla přítomna lehká mukostáza, ve slizničním vazivu bronchů byl lehký chronický zánětlivý infiltrát.
Obr. 7. Morfologické známky chronické plicní hypertenze - hypertrofická medie tepen malého kalibru. 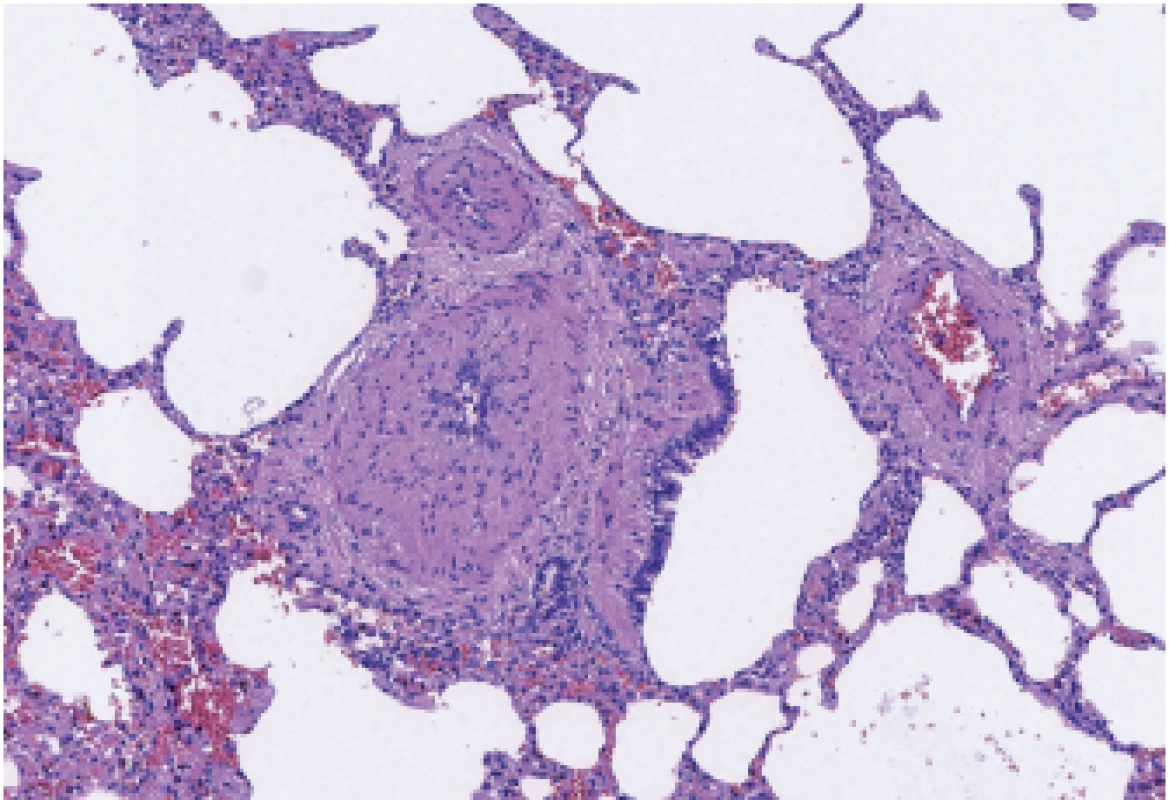
Obr. 8. Morfologické známky chronické plicní hypertenze - plexiformní angiopatie. 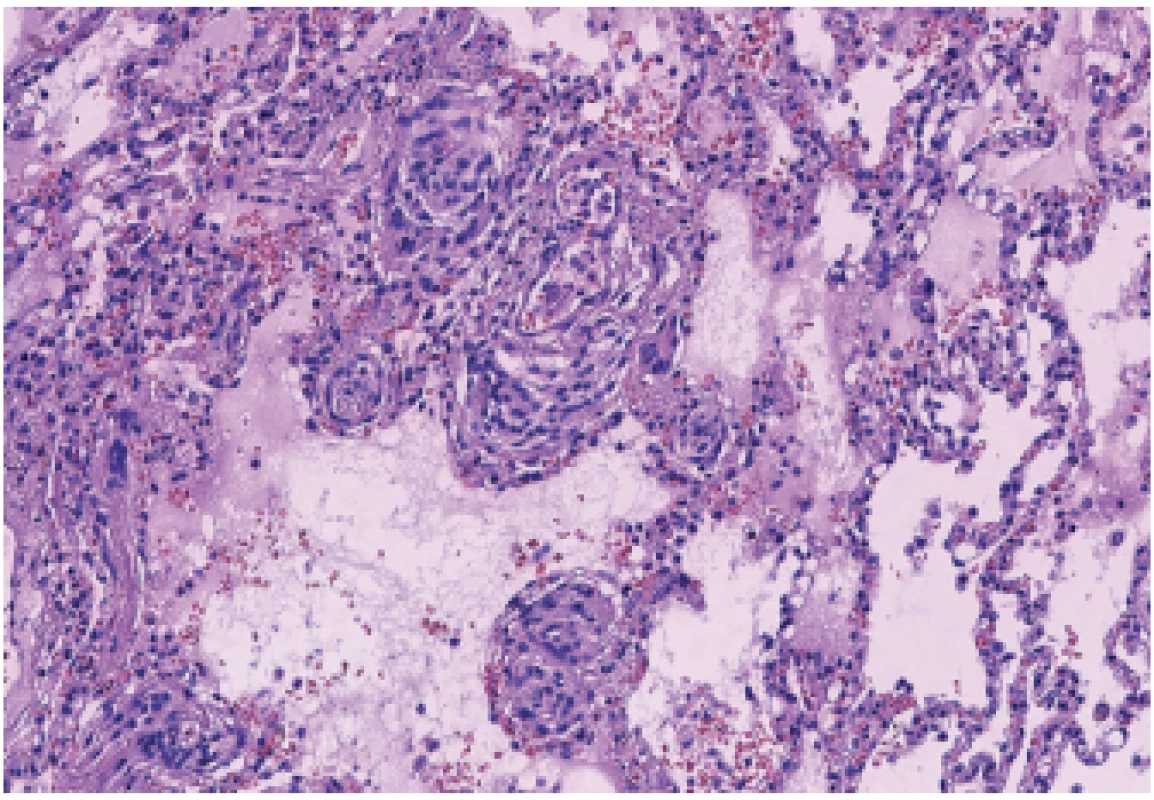
Ostatní orgány
V ostatních vyšetřených orgánech (mozek, játra, slezina, ledviny) dominoval obraz akutní venostázy. Jiné patologické histomorfologické změny nebyly zastiženy.
DISKUZE
Morfologickými nálezy v srdečních komorách při jejich tlakovém přetížení se zabýval prof. MUDr. J. Dušek z Ústavu patologie LF Univerzity Palackého v Olomouci, který popsal makroskopické a mikroskopické změny myokardu pravé komory srdeční u králíků při embolii plodovou vodou. Akutní přetížení pravé komory vedlo u králíků k rozvoji různě velkých nekróz myokardu s leukocytární infiltrací, u přeživších králíků byla výsledkem akutního přetížení fibróza volné stěny pravé komory. Ve svých pracích však zmiňuje podstatně chudší nález na srdci u lidí, kteří zemřeli za příznaků akutního přetížení pravé komory srdeční (4,5).
Současné studie zabývající se zánětlivými změnami v pravé komoře při plicní trombembolii vycházejí z retrospektivní analýzy histologických preparátů pravé komory srdeční u zemřelých s nálezem plicní trombembolie. Begieneman et al. hodnotili přítomnost zánětlivých změn ve stěně pravé srdeční komory u 22 pacientů zemřelých na akutní plicní trombebolii – u 10 z těchto pacientů byla přítomna myocytolýza a zánětlivý infiltrát tvořený neutrofilními granulocyty, histiocyty a lymfocyty; nález označili jako myokarditidu či endomyokarditidu (6). Podobná studie od Orde et al. popisuje analogické zánětlivé změny v myokardu pravé komory; autoři hodnotili 28 případů. V 64 % případů byla přítomna nekróza kardiomyocytů a zánětlivá infiltrace taktéž tvořená neutrofily, histiocyty a lymfocyty. U 68 % případů pozorovali organizaci trombembolů, jakožto známku subakutního či chronického postižení, které mohlo vést k rozvoji zánětlivých změn v myokardu díky částečné adaptaci pravé komory na vyšší tlaky v plicnici (7).
Během těžké akutní plicní trombembolie s dilatací pravé komory dojde k přetížení kardiomyocytů, rozvine se oběhová nestabilita se systémovou hypotenzí, s uvolněním katecholaminů a hypoperfúzí myokardu; to vše vede k poškození kardiomyocytů a jejich nekróze, která má fokální charakter. Pokud pacient přežije alespoň 1 den, rozvine se v myokardu reparativní zánět označovaný jako trombembolií indukovaná myokarditida. Tato zánětlivá odpověď může vysvětlit hemodynamické zhoršení u některých pacientů v prvních dvou dnech po akutní plicní embolii. V krevní plazmě se zvyšují markery myokardiálního poškození – troponiny I a T (8). Tyto histomorfologické změny jsou odlišné od čistě ischemických změn při infarktu myokardu, kdy dojde k lokalizované, většinou dobře ohraničené nekróze myokardu v povodí obturované koronární tepny s následným vytvořením leukocytárního a hemoragického lemu.
Watts et al. na základě experimentu na krysách vyslovili podezření, že přítomnost neutrofilních granulocytů ve stěně pravé srdeční komory indukovaná akutní plicní embolií přispívá k její dysfunkci. Krysám byla před experimentální plicní embolií podána protilátka proti neutrofilům, čímž byla navozena agranulocytóza. Výsledkem byla menší dysfunkce pravé komory a nižší hodnoty troponinu I v séru než u kontrolní skupiny krys (9).
U naší pacientky jsme měli anamnézu několikadenní dušnosti s celkovou progresí stavu a morfologické známky plicní hypertenze s organizací trombembolů ve větvích plicnice. Nicméně vlastní komora při makroskopickém vyšetření jevila pouze nenápadnou dilataci, bez výrazné hypertrofie a bez barevných změn ve srovnání s komorou levou. Částečná adaptace pravé komory na vyšší plicnicové tlaky tedy pravděpodobně umožnila pacientce přežít první dny po nové atace plicní embolie a k celkovému zhoršení stavu mohla přispět i plicní embolií indukovaná myokarditida.
ZÁVĚR
I když se v patologické praxi často setkáváme s plicní trombembolií, plně rozvinutou plicní trombembolií indukovanou myokarditidu vídáme vzácně. Cílem našeho sdělení je proto tuto jednotku připomenout.
PODĚKOVÁNÍ
Tato práce vznikla za podpory projektu BBMRI-CZ: Síť biobank – univerzální platforma k výzkumu etiopatogeneze chorob, reg. č.: EF16 013/0001674.
PROHLÁŠENÍ
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou. Toto prohlášení se týká i všech spoluautorů.
∗ Adresa pro korespondenci:
MUDr. Václav Stejskal
Fingerlandův ústav patologie, Fakultní nemocnice Hradec Králové
Sokolská 581, 500 05 Hradec Králové
tel.: 495 834 878
e-mail: vaclav.stejskal@fnhk.cz
Zdroje
1. Rokyta R, Hutyra M, Jansa P. Doporučené postupy Evropské kardiologické společnosti pro diagnostiku a léčbu akutní plicní embolie, verze 2014. Cor et Vasa 2015; 50: e275-e296.
2. Šteiner I. Kardiopatologie pro patology i kardiology (1. vydání). Praha: Galén; 2010 : 41-44.
3. Roberts WC, Shafii AE, Grayburn PA, et al. Clinical and morphological features of acute, subacute and chronic cor pulmonale (pulmonary heart disease). Am J Cardiol 2015; 115 : 697-703.
4. Dušek J. Myocardial damage caused by the amniotic fluid embolism. Pathol Microbiol 1962; 25 : 283-293.
5. Dušek J. Morfologické nálezy v srdečních komorách při jejich unilaterálním přetížení. Čs Fysiol 1981; 30 : 111-112.
6. Begieneman MPV, Goot FRW, Bilt IAC, et al. Pulmonary embolism causes endomyocarditis in the human heart. Heart 2008; 94 : 450-456.
7. Orde MM, Puranik R, Morrow PL, Duflou J. Myocardial pathology in pulmonary thrombembolism. Heart 2011; 97 : 1695-1699.
8. Konstantinides SV, Meyer G, Becattini C, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS). Eur Heart J 2019; 00 : 1-61.
9. Watts JA, Zagorski J, Gellar MA, Stevinson BG, Kline JA. Cardiac inflammation contributes to right ventricular dysfunction following experimental pulmonary embolism in rats. J Mol Cell Cardiol 2006; 41 : 296-307.
Štítky
Patologie Soudní lékařství Toxikologie
Článek ′ UROPATOLOGIEČlánek ′ KARDIOPATOLOGIEČlánek ′ PATOLOGIE ORL OBLASTIČlánek ′ PULMOPATOLOGIEČlánek ′ PATOLOGIE GITČlánek ′ HEPATOPATOLOGIEČlánek ′ PATOLOGIE MĚKKÝCH TKÁNÍČlánek ′ PULMOPATOLOGIEČlánek ′ NEFROPATOLOGIEČlánek ′ GYNEKOPATOLOGIEČlánek ′ KARDIOPATOLOGIEČlánek ′ CYTODIAGNOSTIKAČlánek ′ NEUROPATOLOGIEČlánek ′ GYNEKOPATOLOGIE
Článek vyšel v časopiseČesko-slovenská patologie

2020 Číslo 4-
Všechny články tohoto čísla
- Gastrointestinální trakt – WHO klasifikace, imunohistochemie a molekulární genetika
- Chtěl jsem být bankovní lupič, ale nevěděl jsem, kde se na to studuje
- ′ UROPATOLOGIE
- ′ PATOLOGIE SERÓZNÍCH POVRCHŮ
- ′ KARDIOPATOLOGIE
- ′ PATOLOGIE ORL OBLASTI
- ′ PULMOPATOLOGIE
- ′ PATOLOGIE GIT
- ′ HEPATOPATOLOGIE
- ′ PATOLOGIE MĚKKÝCH TKÁNÍ
- ′ PULMOPATOLOGIE
- ′ NEFROPATOLOGIE
- ′ GYNEKOPATOLOGIE
- ′ KARDIOPATOLOGIE
- Novinky v páté verzi WHO klasifikace nádorů trávicího systému – 1. Gastrointestinální trakt
- ′ CYTODIAGNOSTIKA
- Novinky v histopatologické klasifikaci neuroendokrinních nádorů v 5. vydání WHO klasifikace nádorů trávicího traktu (2019)
- ′ NEUROPATOLOGIE
- Imunohistochemie a molekulární genetika v diferenciální diagnostice mezenchymálních lézí gastrointestinálního traktu
- Mukormykóza u imunokompetentního pacienta: Kazuistika a přehled literatury
- Myokarditida pravé komory srdeční indukovaná plicní trombembolií
- Prof. MUDr. Ľudovít Danihel, PhD. jubiluje.
- ′ GYNEKOPATOLOGIE
- Česko-slovenská patologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chtěl jsem být bankovní lupič, ale nevěděl jsem, kde se na to studuje
- Novinky v páté verzi WHO klasifikace nádorů trávicího systému – 1. Gastrointestinální trakt
- Prof. MUDr. Ľudovít Danihel, PhD. jubiluje.
- Novinky v histopatologické klasifikaci neuroendokrinních nádorů v 5. vydání WHO klasifikace nádorů trávicího traktu (2019)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání