-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Funkce pravé komory srdeční a výskyt plicní hypertenze u pacientů se syndromem obstrukční spánkové apnoe
The Function of the Right Ventricle and the Incidence of Pulmonary Hypertension in Patients with Obstructive Sleep Apnoea Syndrome
The objective of the study was to evaluate the overall function of the right ventricle (RV) and to determine the incidence of pulmonary hypertension (PH) in patients diagnosed with moderate or severe obstructive sleep apnoea (OSA).
Set of patients and methods:
75 patients (of which 65 men) with an average age of 52.3 ± and OSA diagnosis were screened by an GE VIVID 7 echocardiograph (RV size, pulmonary artery acceleration time, pulmonary valve and tricuspidal valve regurgitation, the measurement of RV pressure and of RV systolic and diastolic speed using tissue Doppler echocardiography, and the determination of the TEI index of global RV function). The A group with moderate OSA consisted of 17 patients (of which 15 men) aged 54.6 ± 9.2 years, with body mass index (BMI) 33.6 ± 6.3 and oxygen (O2) saturation at rest prior to examination (the ASTRUP method) 94.0 ± 2.4 %. The B group of patients with severe OSA consisted of 58 patients (of which 50 men) aged 51.7 ± 10.3 years, with BMI 35.1 ± 5.9 and O2 saturation at rest prior to examination (the ASTRUP method) 93.0 ± 3.2 %. Other causes of pulmonary hypertension were excluded in the patients.Results:
The A and B groups did not differ in terms of sex (p = 0.829), age (p = 0.283), arterial hypertension incidence (p = 0.741), BMI (p = 0.387), O2 saturation at rest prior to examination (the ASTRUP method) (p = 0.158), or average O2 saturation during sleep monitoring (p = 0.130). Pulmonary hypertension (pulmonary artery pressure over 30 mm Hg) was diagnosed in 5 patients (5 men), i.e. 6.6 %, the average value of systolic pressure being 34.8 mm Hg (32-37). All patients belonged in the B group. The value of the RV global function TEI index was pathological in 31 patients (41.3 %) of which 2 (11.7 %) were of the A and 29 (50 %) of the B group, respectively. There was a statistically significant difference between the groups in terms of the number of patients with a pathological value of the RV global function TEI index (p = 0.016). The average value of the global RV function TEI index was 0.31 ± 0.23 in the set, with 0.19 ± 0.13 in group A and 0.35 ± 0.24 in group B. There was a statistically significant difference in the values of the global RV function TEI index between groups A and B, its value being lower in group A (better right ventricle global function in the group with moderate OSA) (p = 0.011).Conclusion:
The incidence of PH in patients with OSA is low. Patients with OSA are most often diagnosed with RV diastolic function disorder. Patients with severe OSA have worse results for global RV function determined with the use of the global RV function TEI index.Key words:
obstructive sleep apnoea – pulmonary hypertension – global RV function TEI index
Autoři: E. Sovová 1; M. Hobzová 2; J. Zapletalová 3; V. Kolek 2; J. Lukl 1
Působiště autorů: Ústav lékařské biofyziky LF UP Olomouc 1; I. interní klinika LF UP a FN Olomouc 1; Klinika plicních nemocí a tuberkulózy LF UP a FN Olomouc 2
Vyšlo v časopise: Cesk Slov Neurol N 2008; 71/104(3): 293-297
Kategorie: Původní práce
Souhrn
Cíl:
Cílem studie bylo zhodnotit celkovou funkci pravé komory srdeční (PK) a stanovit výskyt plicní hypertenze u pacientů s diagnózou středního a těžkého stupně obstrukční spánkové apnoe (OSA).Soubor a metodika:
75 pacientů (65 mužů) průměrného věku 52,3 ± 10,0 let s diagnózou obstrukční spánkové apnoe bylo vyšetřeno na echokardiografickém přístroji GE VIVID 7 (rozměr PK, akcelerační čas proudění na plicnici, přítomnost regurgitace na pulmonální a trikuspidální chlopni, stanovení tlaku v pravé komoře, systolická a diastolická rychlost pravé komory pomocí tkáňového dopplerovského vyšetření a stanovení TEI indexu globální funkce PK). Ve skupině A se středním stupněm OSA bylo 17 pacientů (15 mužů), věk 54,6 ± 9,2 let, body mass index 33,6 ± 6,3, klidová hodnota saturace kyslíku (O2) před vyšetřením (metoda ASTRUP) 94,0 ± 2,4 %. Ve skupině B s těžkým stupněm OSA bylo 58 pacientů (50 mužů), věk 51,7 ± 10,3 let, BMI 35,1 ± 5,9, klidová hodnota saturace O2 před vyšetřením (metoda ASTRUP) 93,0 ± 3,2 %. U pacientů byly vyloučeny jiné příčiny plicní hypertenze.Výsledky:
Skupiny A a B se nelišily v pohlaví (p = 0,829), věku (p = 0,283), výskytu arteriální hypertenze (p = 0,741), v hodnotě body mass indexu (p = 0,387), klidové hodnotě saturace O2 před vyšetřením (metoda ASTRUP) (p = 0,158) ani v průměrné saturaci O2 během spánkové monitorace (p = 0,130). Diagnóza plicní hypertenze (systolický tlak v plicnici nad 30 mm Hg) byla stanovena u 5 pacientů (5 mužů), tj. 6,6 % souboru, průměrná hodnota systolického tlaku byla 34,8 mm Hg (32–37). Všichni pacienti patřili do skupiny B. Patologická hodnota TEI indexu globální funkce pravé komory se vyskytla u celkem 31 pacientů (41,3 %): 2 pacienti (11,7 %) ze skupiny A a 29 pacientů (50,0 %) ze skupiny B. Skupiny se statisticky významně liší ve výskytu pacientů s patologickou hodnotou TEI indexu globální funkce pravé komory (p = 0,016). Průměrná hodnota TEI indexu globální funkce pravé komory je v souboru 0,31 ± 0,23, skupina A 0,19 ± 0,13 a skupina B 0,35 ± 0,24. Hodnota TEI indexu globální funkce PK se statisticky významně liší ve skupině A a B, u skupiny A je jeho hodnota nižší (lepší globální funkce pravé komory u skupiny se středním stupněm obstrukční spánkové apnoe) (p = 0,011).Závěr:
Výskyt plicní hypertenze u pacientů s obstrukční spánkovou apnoe je nízký. U pacientů s OSA se vyskytuje nejčastěji porucha diastolické funkce PK. Pacienti s těžkým obstrukční spánkové apnoe mají horší globální funkci pravé komory stanovenou pomocí TEI indexu globální funkce pravé komory.Klíčová slova:
obstrukční spánková apnoe – plicní hypertenze – TEI index globální funkce pravé komory srdečníÚvod
Spánková medicína dosáhla za poslední desítky let nebývalého rozvoje. Syndrom obstrukční spánkové apnoe (OSA) je nejčastější a nejvýznamnější poruchou dýchání ve spánku, a to z hlediska morbidity i mortality. Syndrom OSA je charakterizován výskytem více než 5 apnoických nebo hypopnoických pauz (trvání nejméně 10 s) za hodinu spánku. Podle počtu pauz dělíme syndrom OSA na lehký (5–15 pauz/h spánku), středně těžký (15–30 pauz/h spánku) a těžký (více než 30 pauz/h spánku) [1].
Typickými příznaky OSA je chrápání s apnoickými pauzami při spánku, nadměrná denní spavost, která je důsledkem opakovaných mikroprobuzení a fragmentace spánku, mikrospánky a usínání při monotónní činnosti, které vedou k častějším úrazům a dopravním nehodám. U pacientů dochází k poruše koncentrace, zhoršení výbavnosti paměti, snížení intelektuálních schopností a zhoršení pracovního výkonu, k depresivnímu ladění, ranním bolestem hlavy a suchosti v ústech, bývá ranní únava s pocitem nevyspání, jsou častější poruchy potence, noční polyurie a noční pocení [2].
OSA se vyskytuje u 2 % žen a 4 % mužů ve věku 30–60 let [3]. Udává se, že až 80–90 % pacientů není diagnostikováno [4]. V poslední době je věnována velká pozornost vlivu OSA na kardiovaskulární mortalitu. Bylo prokázáno, že syndrom OSA je nezávislým faktorem pro vznik arteriální hypertenze [5], je znám jeho vliv na selhání srdeční [6] a dále souvislosti s výskytem cévní mozkové příhody [7,8] a výskytem srdečních arytmií [9].
Výskyt plicní hypertenze (PH) znamená u pacientů s plicními chorobami zhoršení jejich prognózy a mortality. Popisované echokardiografické nálezy jsou u čistého syndromu OSA většinou mírné a klinicky nevýznamné [10]. Výskyt plicní hypertenze u pacientů s OSA a vliv OSA na funkci pravé komory srdeční (PK) je nyní předmětem výzkumu více světových pracovišť s cílem snížení možných komplikací tohoto syndromu.
Cílem studie bylo zhodnotit celkovou funkci pravé komory srdeční a stanovit výskyt plicní hypertenze u pacientů s diagnózou středního a těžkého stupně OSA a dále porovnat TEI index globální funkce pravé komory ve skupině se středním a těžkým stupněm OSA.
Soubor a metodika
75 pacientů (65 mužů) průměrného věku 52,3 ± 10,0 let s diagnózou středního a těžkého stupně OSA stanovenou pomocí polysomnografického vyšetření na přístroji Alice 5 bylo vyšetřeno na echokardiografickém přístroji GE VIVID 7 (dvourozměrné zobrazení, pulzní, kontinuální, barevné, tkáňové dopplerovské zobrazení - TDI). Ve skupině A se středním stupněm OSA bylo 17 pacientů (15 mužů) průměrného věku 54,6 ± 9,2, s průměrným body mass indexem (BMI) 33,6 ± 6,3, klidová hodnota saturace kyslíku (O2) před vyšetřením byla 94,0 ± 2,4 %. Ve skupině B s těžkým stupněm OSA bylo 58 pacientů (50 mužů) průměrného věku 51,7 ± 10,3, s průměrným BMI 35,1 ± 5,9 a klidová hodnota saturace kyslíku (O2) před vyšetřením byla 93,0 ± 3,2 %.
Pacienti nebyli léčeni pro žádné plicní onemocnění a měli normální nález na spirometrickém vyšetření. Ze studie byli vyloučeni pacienti se sníženou ejekční frakcí levé komory srdeční a pacienti s onemocněním, které by mohlo vyvolat žilní (dříve postkapilární) plicní hypertenzi.
Při vyšetření byly stanoveny základní echokardiografické parametry se zaměřením na diagnostiku plicní hypertenze [11–13] (z parasternální dlouhé osy rozměr pravé komory - PK) (norma 27 ± 4 mm), v parasternální projekci na bázi srdeční hodnota akceleračního času proudění na chlopni plicnice (ACT) – patologická hodnota pod 100 ms a eventuálně přítomnost regurgitace na chlopni plicnice, z hrotové 4dutinové projekce přítomnost regurgitace na trikuspidální chlopni a její gradient, ze subxifoideální projekce rozměr vena cava inferior (VCI) a její respirační variabilita. Systolický tlak v pravé komoře byl stanoven jako součet maximálního systolického gradientu regurgitace na trikuspidální chlopni (na základě zjednodušené Bernoulliho rovnice) a odhadu tlaku v pravé síni. Odhad tlaku v pravé síni byl proveden hodnocením rozměru VCI a její respirační variability (rozměr VCI pod 15 mm a zachovaná respirační variabilita = tlak v pravé síni 5 mm Hg, rozměr VCI 20–25 mm a zachovaná respirační variabilita = tlak v pravé síni 5–10 mm Hg, rozměr VCI do 25 mm a respirační variabilita pod 50 % = tlak v pravé síni 10–15 mm Hg, rozměr VCI > 25 mm a absence respirační variability = tlak v pravé síni 20 mm Hg). Žádný pacient neměl stenózu plicnice, a proto stanovený systolický tlak v pravé komoře odpovídá systolickému tlaku v plicnici. Za normální hodnoty systolické tenze v plicnici jsou považovány hodnoty 30–45 mm Hg [12,14]. V naší práci jsme zvolili pro stanovení plicní hypertenze hodnotu systolického tlaku v plicnici vyšší než 30 mm Hg [14].
Dále byly stanoveny základní parametry systolické, diastolické a globální funkce pravé komory srdeční: systolická rychlost pohybu laterální strany trikuspidálního prstence v TDI S(a) (norma 15,5 ± 2,6) a systolická rychlost volné stěny pravé komory v TDI (S - stěna), diastolická rychlost E´ a A´vlny na laterální straně trikuspidálního prstence v TDI (E´, A´) v endexspiriu a jejich vzájemný poměr (E´/A´) – norma poměr E´/A´ > 1, a pro globální funkci PK byl stanoven TEI index globální funkce PK jako izovolumický kontrakční čas PK + izovolumický relaxační čas PK/ejekční čas proudění na plicnici (norma 0,28 ± 0,04) [12].
Parametry byly stanoveny jako průměr z opakovaného měření. Ke statistickému zhodnocení byl použit χ2 test (Fischerův exaktní test), dvouvýběrový t-test a neparametrický Mannův-Whitneyův test.
Výsledky
Skupiny A a B se nelišily v pohlaví (p = 0,829), věku (p = 0,283), výskytu arteriální hypertenze (p = 0,741), v hodnotě BMI (p = 0,387), klidové hodnotě saturace kyslíku (O2) před vyšetřením (p = 0,158) ani v průměrné saturaci O2 během spánkové monitorace (p = 0,130).
V tab. 1 jsou uvedeny hodnoty měřených parametrů (průměr ± směrodatná odchylka) a statistická významnost rozdílů mezi skupinami A a B.
Tab. 1. Přehled základních echokardiografických parametrů u skupiny A a B. 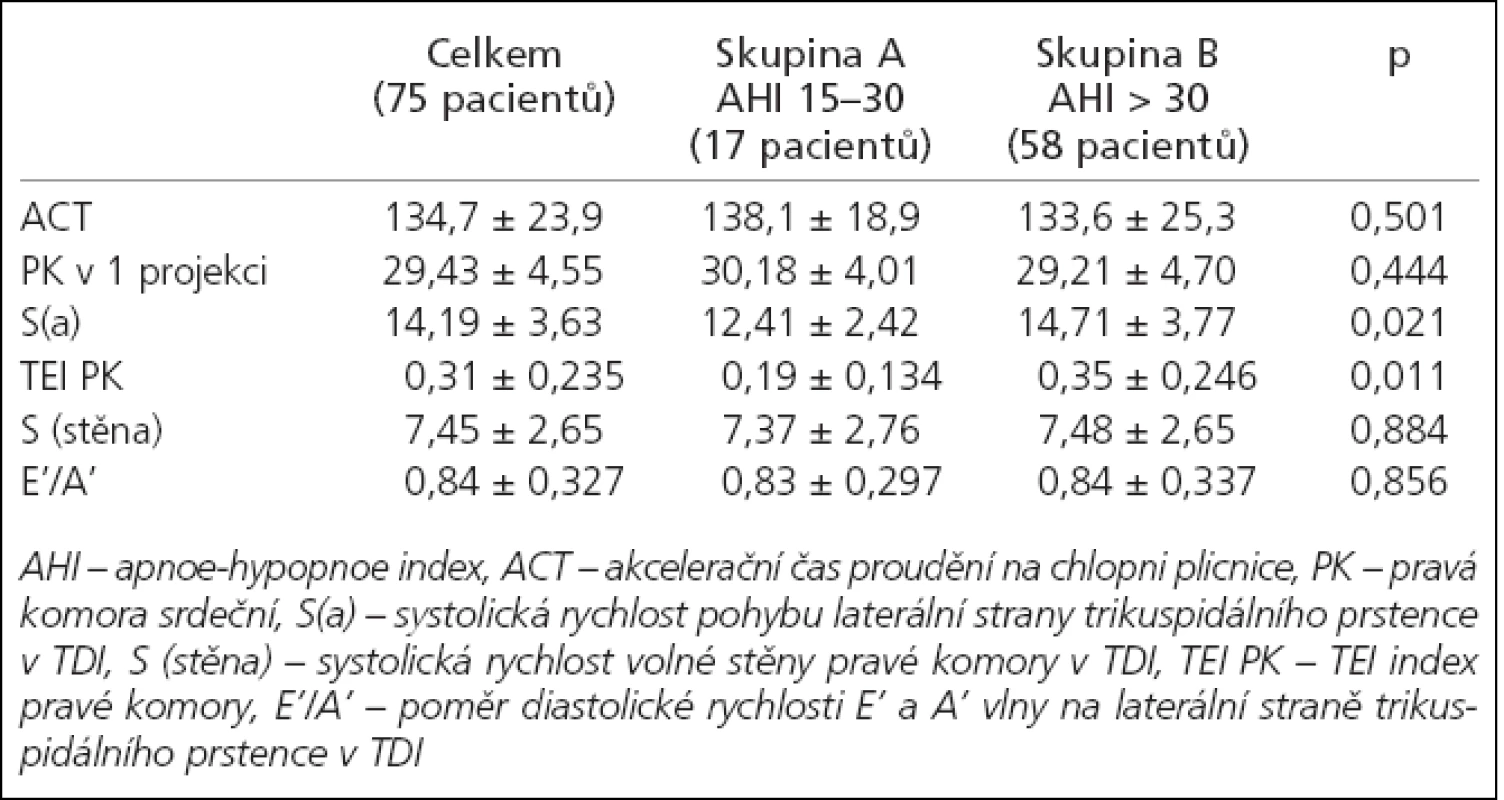
Diagnóza plicní hypertenze (systolický tlak v plicnici nad 30 mm Hg) byla stanovena u 5 pacientů (5 mužů), tj. 6,6 % souboru, průměrná hodnota systolického tlaku byla 34,8 mm Hg (32–37). Všichni pacienti patřili do skupiny B.
Patologickou hodnotu systolické rychlosti trikuspidálního anulu v TDI S(a) má celkem 17 pacientů (22,6 %): 6 pacientů (35,2 %) ze skupiny A a 11 pacientů (18,9 %) ze skupiny B. Skupiny se neliší ve výskytu počtu pacientů s patologickou hodnotou S(a) (p = 0,157). Průměrná hodnota S(a) v souboru je 14,19 ± 3,61, skupina A 12,41 ± 2,42, skupina B 14,71 ± 3,77. Skupina B má statisticky významně lepší průměrnou systolickou rychlost trikuspidálního anulu než skupina A (p = 0,021).
Patologický poměr diastolických rychlostí trikuspidálního anulu E´/A´ v TDI má celkem 62 pacientů (82,6 %): 14 pacientů (82,3 %) ze skupiny A a 48 pacientů (82,7 %) ze skupiny B. Skupiny se neliší ve výskytu počtu pacientů s patologickou hodnotou E´/A´ (p = 0,969). Průměrná hodnota E´/A´v souboru je 0,84 ± 0,32, skupina A 0,83 ± 0,29, skupina B 0,84 ± 0,33. Skupiny se v tomto parametru statisticky významně neliší (p = 0,856).
Patologická hodnota TEI indexu PK se vyskytla u celkem 31 pacientů (41,3 %): 2 pacientů (11,7 %) ze skupiny A a 29 pacientů (50,0 %) ze skupiny B. Skupiny se statisticky významně liší ve výskytu pacientů s patologickou hodnotou TEI indexu PK (p = 0,016).
Průměrná hodnota TEI indexu PK je v souboru 0,31 ± 0,23: skupina A 0,19 ± 0,13 a skupina B 0,35 ± 0,24. Hodnota TEI indexu PK se statisticky významně liší ve skupině A a B, u skupiny A je jeho hodnota nižší (lepší globální funkce pravé komory u skupiny se středním stupněm OSA (p = 0,011) – graf 1.
Graf 1. TEI index globální funkce pravé komory srdeční u skupiny A a B. Neparametrický Mannův-Whitneyův test. AHI: apnoe-hypopnoe index 
Závěry testů byly pro parametry S(a) a TEI index PK vzhledem k přítomnosti odlehlých hodnot ověřeny také neparametricky Mannovým - Whitneyovým testem (p = 0,037, p = 0,007).
Sledované parametry nebyly statisticky významně závislé na výskytu hypertenze: S(a) (p = 0,130), TEI index PK (p = 0,600), E´/A´ (p = 0,583).
V našem souboru pacientů se středně těžkým a těžkým stupněm OSA se vyskytovala nejčastěji porucha diastolické funkce pravé komory a porucha globální funkce pravé komory stanovená pomocí TEI indexu globální funkce PK.
Diskuse
V literatuře je udáván velmi různý výskyt PH u pacientů s OSA. Yamakawa et al stanovili výskyt PH u 21,6 % s těžkým OSA [15] a Arias et al u malé skupiny 23 pacientů u 43 % pacientů [14]. Na druhé straně Tkáčová uvádí ve své monografii, že pouze u těžkých forem OSA dochází ke chronickému zvýšení systolického tlaku v plicnici, které je ale pravděpodobně klinicky nevýznamné [3]. Plicní hypertenze pak vzniká pouze u těch pacientů, kteří mají ataky hypoxie přes den (pacienti s chronickou obstrukční plicní nemocí, extrémní obezita, neuromuskulární choroby) a samotný syndrom OSA pravděpodobně ke vzniku významné plicní hypertenze nevede. Podobné závěry uvádí ve své práci Chaouat et al [16], kteří v neselektované skupině 220 pacientů s OSA zjistili plicní hypertenzi u 17 % osob a její výskyt byl závislý na nálezu obstrukční poruchy, hypoxemie a hyperkapnie. V našem souboru, ve kterém jsme již v úvodu vyloučili všechny pacienty s přidruženou plicní chorobou, byl výskyt plicní hypertenze minimální, což odpovídá výsledkům recentní práce Shivalkara [17]. Pokud se známky plicní hypertenze vyskytovaly, pak jen u pacientů s těžkým syndromem OSA.
Koncem 90. let se obrátila pozornost na funkci pravé komory srdeční při OSA. Sanner et al [18] zkoumali pomocí radionuklidové ventrikulografie ejekční frakci pravé komory u pacientů s OSA a s vyloučenou plicní chorobou. U skupiny 107 pacientů zjistili zhoršenou ejekční frakci pravé komory u 18 % pacientů. Stanovit ejekční frakci pravé komory echokardiograficky bývá někdy pro anatomický tvar složité, proto jsme tento parametr ve své práci nestanovovali.
V naší práci jsme se zaměřili na sledování funkce pravé komory pomocí dopplerovských metod se zaměřením na využití TDI jako poměrně nové metody, která přináší nové možnosti neinvazivního posouzení hemodynamických parametrů funkce srdeční. TEI index globální funkce PK by měl dát globálnější pohled na celkovou funkci srdeční komory [11]. Parametry jsme srovnávali u skupin se středně těžkým a těžkým stupněm OSA, protože se dá předpokládat, že s tíží OSA poroste i výše postižení srdeční funkce. V literatuře jsme nenalezli práci, která by tyto parametry u těchto skupin srovnávala.
Funkci pravé komory srdeční u pacientů s OSA sledovali ve své práci Dursunoglu et al [19]. U skupiny pacientů s těžkým OSA prokázali globální dysfunkci pravé komory pomocí TEI indexu globální funkce PK a dále ve své další práci zlepšení TEI indexu globální funkce PK po úspěšné léčbě pomocí neinvazivní ventilace s použitím kontinuálního pozitivního přetlaku (CPAP) [20]. Shivalkar et al [17] sledovali funkční parametry levé a pravé komory u pacientů s těžkým stupněm OSA a srovnávali je s kontrolní skupinou zdravých osob. U pacientů s OSA nalezli statisticky významně větší rozměr levé i pravé komory, nižší srdeční výdej, horší TEI index globální funkce pravé i levé komory a sníženou rychlost mitrálního a trikuspidálního anulu a volné stěny pravé komory. Po 6měsíční léčbě pomocí CPAP došlo ke statisticky významnému zlepšení srdečního výdeje, rozměru a TEI indexu globální funkce PK a rychlostí mitrálního, trikuspidálního anulu a volné stěny pravé komory. TEI index globální funkce PK byl u skupiny pacientů 0,29 ± 0,05.
Naše výsledky se shodují s výsledky těchto studií. Potvrdili jme zároveň naši hypotézu, že výskyt globální poruchy funkce pravé komory bude horší u skupiny pacientů s těžkým stupněm OSA.
Na druhé straně jsme nepotvrdili hypotézu, že skupina se středně závažným syndromem OSA bude mít statisticky významně lepší systolickou funkci pravé komory hodnocenou pomocí TDI systolické rychlosti pohybu trikuspidálního prstence, naopak průměrná hodnota systolické rychlosti byla vyšší u skupiny s těžkým syndromem OSA.
Někteří autoři se zabývají diastolickou dysfunkcí levé komory u OSA [21]. V literatuře jsme nenalezli práci, která by hodnotila diastolickou dysfunkci pravé komory pomocí TDI. Při tom v našem souboru jsme nalezli více než 82 % pacientů s poruchou diastolické funkce pravé komory srdeční. Je pravděpodobné, že diastolická dysfunkce předchází systolickou dysfunkci, a proto je její výskyt v souboru vyšší než výskyt poruchy globální funkce vyjádřené pomocí TEI indexu globální funkce srdeční nebo než poruchy systolické funkce vyjádřené snížením systolické rychlosti trikuspidálního prstence v TDI.
Často se diskutuje možnost ovlivnění srdeční funkce u pacientů s OSA přítomnou arteriální hypertenzí, někteří autoři ale tuto souvislost nepotvrzují [22]. I v našem souboru jsme nepotvrdili závislost sledovaných parametrů na výskytu arteriální hypertenze.
doc. MUDr. Eliška Sovová, Ph.D., MBA
I. interní klinika LF UP a FN Olomouc
I. P. Pavlova 6
775 23 Olomouc
e-mail: eliska.sovova@fnol.cz
Přijato k recenzi: 26. 6. 2007
Přijato do tisku: 28. 2. 2008
Zdroje
1. ATS/ACCP/AASM Taskforce Steering Committee. Executive summary on the systematic review and practice parameters for portable monitoring in the investigation of suspected sleep apnea in adults. Am J Respir Crit Care Med 2004; 169(10): 1160–1163.
2. Šonka K et al. Apnoe a další poruchy dýchání ve spánku. Praha: Grada Publishing 2004 : 65–97.
3. Tkáčová R. Spánkové apnoe a ochorenia kardiovaskulárneho systému. Praha: Galén 2006 : 68.
4. Young TB, Peppard P. Epidemiology of obstructive sleep apnea. In: McNicholas WT, Phillipson EA (Eds). Breathing disorders in sleep. Toronto: W.B. Saunders 2002 : 31–43.
5. Peppard PE, Young T, Palta M, Skatrud J. Prospective study of the association between sleep - disordered breathing and hypertension. N Engl J Med 2000; 342(19): 1378–1384.
6. Javaheri S. Sleep disorders in systolic heart failure: a prospective study of 100 male patients. Int J Cardiol 2006; 106(1): 21–28.
7. Nachtmann A, Stang A, Wang YM, Wondzinski E, Thilmann AF. Association of obstructive sleep apnea and stenotic artery disease in ischemic stroke patients. Atherosclerosis 2003; 169(2): 301–307.
8. Mohsenin V. Sleep-disordered breathing: implications in cerebrovascular disease. Prev Cardiol 2003; 6(3): 149–154.
9. Arias MA, Sanchez AM. Obstructive sleep apnea and its relationship to cardiac arrhythmias. J Cardiovascular Electrophysiol 2007; 18(9): 1006–1014.
10. Trefný M, Paleček T, Susa Z, Linhart A, Slavíček J, Trefný Z. Echokardiografické nálezy u syndromu spánkové apnoe. Cesk Slov Neurol N 2004; 67/100(4): 260–264.
11. Tei C. New non invasive index for combined systolic and diastolic ventricular function. J Cardiol 1995; 26(2): 135–136.
12. Paleček T, Linhart A, Dambrauskaite V. Echokardiografie a plicní vaskulární hypertenze. Kardiofórum 2005; 3(1): 11–20.
13. Meluzín J, Špinarová L, Bakala J, Toman J, Krejčí J, Hude P et al. Pulsed Doppler tissue imaging of the velocity of tricuspid annular sytolic motion, a new, rapid, and non invasive method of evaluating righ ventricular systolic function. Eur Heart J 2001; 22(4): 340–348.
14. Arias MA, García-Río F, Alonso - Fernández A, Martínez I, Villamor J. Pulmonary hypertension in obstructive sleep apnoea: effects of continuous positive airway pressure: a randomized, controlled cross over study. Eur Heart J 2006; 27(9): 1106–1113.
15. Yamakawa H, Shiomi T, Sasanabe R, Hasegawa R, Oottake K, Banno K et al. Pulmonary hypertension in patients with severe obstructive sleep apnea. Psychiatry Clin Neurosci 2002; 56(3): 311–312.
16. Chaouat A, Weitzenblum E, Krieger J, Oswald M., Kessler R. Pulmonary hemodynamics in the obstructive sleep apnea syndrome. Chest 1996; 109(2): 380–386.
17. Shivalkar B, Van de Heyning C, Kerremans M, Rinkevich D, Verbraecken J, De Backer W et al. Obstructive sleep apnea syndrome. More insights on structural and functional cardiac alterations, and the effects of treatment with continous positive airway pressure. J Am Coll Cardiol 2006; 47(7): 1433–1439.
18. Sanner BM, Konermann M, Sturm A, Muller HJ, Zidek W. Right ventricular dysfunction in patients with obstructive sleep apnoea syndrome. Eur Respir J 1997; 10(9): 2079–2083.
19. Dursunoglu N, Dursunoglu D, Kilic M. Impact of obstructive sleep apnea on right ventricular global function: sleep apnea and myocardial perfromance index. Respiration 2005; 72(3): 278–284.
20. Dursunoglu N, Dursunoglu D, Ozkurt S, Gur S, Ozalp G, Evyapan F. Effects of CPAP on right myocardial performance index in obstructive sleep apnea patients without hypertension. Respir Res 2006; 7(1): 22.
21. Fung JW, Li TS, Choy DK, Yip GW, Ko FW, Sanderson JE et al. Severe obstructive sleep apnea is associated with left ventricular diastolic dysfunction. Chest 2002; 124(2): 422–429.
22. Moráň M, Kadaňka Z, Blatný M. Kvalita spánku u pacientů se syndromem spánkové apnoe a její ovlivnění léčbou trvalým přetlakem, vztah k hypertenzní chorobě. Cesk Slov Neurol N 2000; 63/96(4): 209–214.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Asociace vybraných rizikových faktorů s tíží aterosklerotického postižení v karotické bifurkaciČlánek Retrospektivní analýza nálezů zrakových evokovaných potenciálů při akutním zánětu zrakového nervuČlánek Tau-protein, fosforylovaný tau-protein a beta-amyloid42 v likvoru u demencí a roztroušené sklerózyČlánek Migréna v těhotenstvíČlánek Sporadický „guamský parkinsonský komplex“ nebo koincidence více neurodegenerativních onmocnění?Článek Webové okénkoČlánek Gerhard Waberžinek
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2008 Číslo 3- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Parkinsonova nemoc – prodromální příznaky v ambulanci praktického lékaře
- Stárnutí populace: problém, či výzva pro české zdravotnictví a medicínu?
-
Všechny články tohoto čísla
- Degenerace krční meziobratlové ploténky – indikace a možnosti chirurgické léčby
- Depersonalizace a derealizace – současné nálezy
- Sexuální dysfunkce u žen s epilepsií a jejich příčiny
- Pohybové aktivity pacientů trpících dědičnou polyneuropatií
- Asociace vybraných rizikových faktorů s tíží aterosklerotického postižení v karotické bifurkaci
- Funkce pravé komory srdeční a výskyt plicní hypertenze u pacientů se syndromem obstrukční spánkové apnoe
- Přínos vyšetření čichu v časné diagnostice demencí neurodegenerativní etiologie
- Analýza pulzové vlny v objektivizaci bolesti – předběžné sdělení
- Kvalita života u pacientů po subarchnoidálním krvácení – roční katamnéza
- Retrospektivní analýza nálezů zrakových evokovaných potenciálů při akutním zánětu zrakového nervu
- Laboratorní ukazatele neurodegenerace v likvoru a míra motorického postižení u Parkinsonovy nemoci: korelační studie
- Tau-protein, fosforylovaný tau-protein a beta-amyloid42 v likvoru u demencí a roztroušené sklerózy
- Migréna v těhotenství
- Sporadický „guamský parkinsonský komplex“ nebo koincidence více neurodegenerativních onmocnění?
- Použití DTI traktografie v neuronavigaci při operacích mozkových nádorů: kazuistiky
- Webové okénko
-
Analýza dat v neurologii
IX. Poissonovo rozdělení - Gerhard Waberžinek
- Management ischemické cévní mozkové příhody a tranzitorní ischemické ataky – doporučení European Stroke Organisation (ESO) 2008 – zestručněná česká verze
- Doporučený postup sekundární prevence recidivy po akutní cévní mozkové příhodě: mozkovém infarktu/tranzitorní ischemické atace a hemoragické cévní mozkové příhodě
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Depersonalizace a derealizace – současné nálezy
- Degenerace krční meziobratlové ploténky – indikace a možnosti chirurgické léčby
- Migréna v těhotenství
- Pohybové aktivity pacientů trpících dědičnou polyneuropatií
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



