-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Management ischemické cévní mozkové příhody a tranzitorní ischemické ataky – doporučení European Stroke Organisation (ESO) 2008 – zestručněná česká verze
Autoři: doc. MUDr. Roman Herzig, Ph.D.; Feso; MUDr. David Školoudík, Ph.D.; MUDr. Daniel Šaňák, Ph.D.
Působiště autorů: Neurologická klinika LF UP a FN Olomouc
Vyšlo v časopise: Cesk Slov Neurol N 2008; 71/104(3): 364-371
Kategorie: Dopis redakci
Vážená redakce,
na konci loňského roku byla založena Evropská iktová organizace (European Stroke Organisation – ESO), která sjednotila aktivity dřívějších European Stroke Initiative (EUSI) a European Stroke Council (ESC). Právě EUSI vydala svá první doporučení managementu cévní mozkové příhody již v roce 2000 a tato doporučení byla následně přeložena do řady jazyků včetně španělštiny, portugalštiny, italštiny, němčiny, řečtiny, turečtiny, litevštiny, polštiny, ruštiny, ale i mandarínské čínštiny. První aktualizace těchto doporučení byla publikována v roce 2003. ESO na konci loňského roku dokončila a na jaře letošního roku vydala novou aktualizovanou verzi doporučení managementu ischemické cévní mozkové příhody a tranzitorní ischemické ataky. Jako fellow uvedené organizace (Fellow of the European Stroke Organisation, FESO) jsem dostal za úkol seznámit s těmito doporučeními české a slovenské kolegy, zajišťující péči pacientům s iktem. Přinášíme proto zestručněnou českou verzi uvedených doporučení. Jejich plnohodnotná anglická verze byla (včetně 584 odkazů) otištěna v časopise Cerebrovascular Diseases (DOI: 10.1159/000131083) a je k dispozici elektronicky i na www.eso-stroke.org/recommendations.php?cid=9&sid=1.
V tab. 1 a 2 jsou uvedeny třídy klasifikace důkazů pro diagnostická a léčebná opatření a definice úrovní doporučení, na které jednotlivá doporučení odkazují.
Tab. 1. Klasifikace důkazů pro diagnostická a léčebná opatření (Brainin et al). 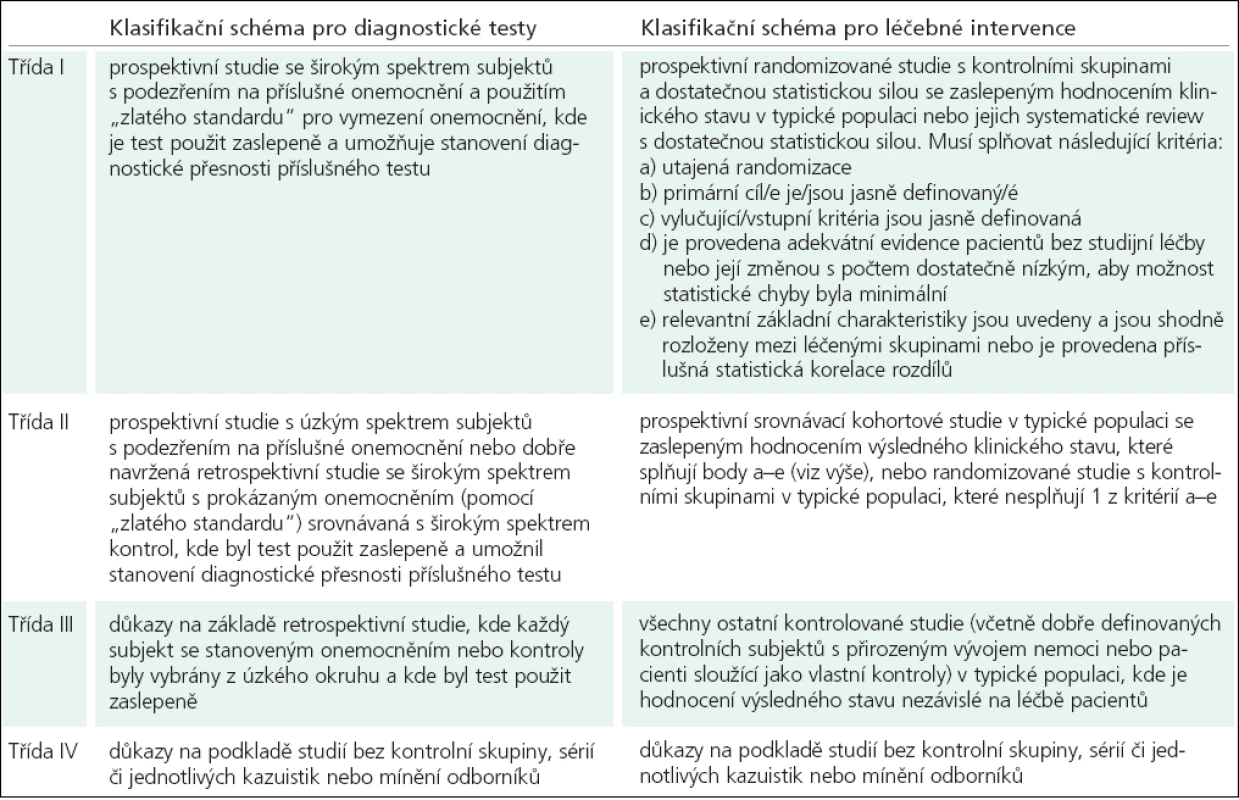
Tab. 2. Definice úrovní doporučení (Brainin et al). 
1. Veřejné povědomí a vzdělávání
- Jsou doporučeny edukační programy ke zvýšení povědomí o iktu u obyvatelstva (třída II, úroveň B).
- Jsou doporučeny edukační programy ke zvýšení povědomí o iktu u zdravotníků (paramediků/lékařů akutní medicíny – třída II, úroveň B).
2. Odeslání a převoz pacienta
- Je doporučeno okamžité kontaktování rychlé záchranné služby (RZS) s prioritním vysláním RZS (třída II, úroveň B).
- Je doporučen přednostní transport s včasným uvědoměním přijímající nemocnice (u transportů mimo nemocnici i v rámci nemocnice – třída III, úroveň B).
- Je doporučeno, aby pacienti s podezřením na iktus byli přepraveni bez zdržení do nejbližšího zdravotnického zařízení, které disponuje iktovou jednotkou a je schopno zahájit včasnou léčbu (třída III, úroveň B).
- Je doporučeno vzdělávat dispečery a posádky sanitních vozů v rozpoznání iktu pomocí jednoduchých postupů, například testu Tvář – ruka – řeč (třída IV, Good Clinical Practice – GCP).
- Je doporučeno přijetí pacienta cestou urgentního příjmu, okamžité provedení klinických, laboratorních a neurozobrazovacích vyšetření, stanovení přesné diagnózy s rozhodnutím o dalším terapeutickém postupu a podání příslušné léčby v přijímající nemocnici (třída III, úroveň B).
- Je doporučeno zvážit přepravu pacientů ze vzdálených a venkovských oblastí vrtulníkem s cílem dosažení zlepšení dostupnosti léčby (třída III, úroveň C).
- Je doporučeno zvážit využití telemedicíny ve vzdálených a venkovských oblastech s cílem dosažení zlepšení dostupnosti léčby (třída II, úroveň B).
- U pacientů s podezřením na tranzitorní ischemickou ataku (TIA) je doporučena jejich bezodkladná přeprava do zdravotnických zařízení disponujících iktovou jednotkou či iktovým týmem, ve kterých může být zajištěno vyšetření specialistou a okamžité zahájení léčby (třída III, úroveň B).
3. Management akutní péče
- Pro pacienty s akutním iktem je doporučeno zorganizovat systém přednemocniční a nemocniční péče (třída III, úroveň C).
- Je doporučeno provedení pomocných vyšetření – tab. 3 (třída IV, GCP).
Tab. 3. Urgentní diagnostická vyšetření u pacientů s akutním iktem. 
4. Iktové jednotky a iktové systémy
- Je doporučena léčba všech pacientů s iktem na iktové jednotce (třída I, úroveň A).
- Je doporučeno, aby zdravotní systém zajistil dostupnost vyspělé konzervativní terapie a chirurgické péče pro pacienty s akutním iktem, pokud jejich stav tuto péči vyžaduje (třída III, úroveň B).
- Je doporučeno rozvíjení klinické sítě, včetně telemedicíny, k rozšíření přístupu k vyspělé péči o ikty zajištěné specialisty (třída II, úroveň B).
Současný konsenzus definuje role primárních iktových jednotek a komplexních iktových center – tab. 4.
Tab. 4. Doporučené požadavky pro centra pečující o pacienty a akutním iktem. 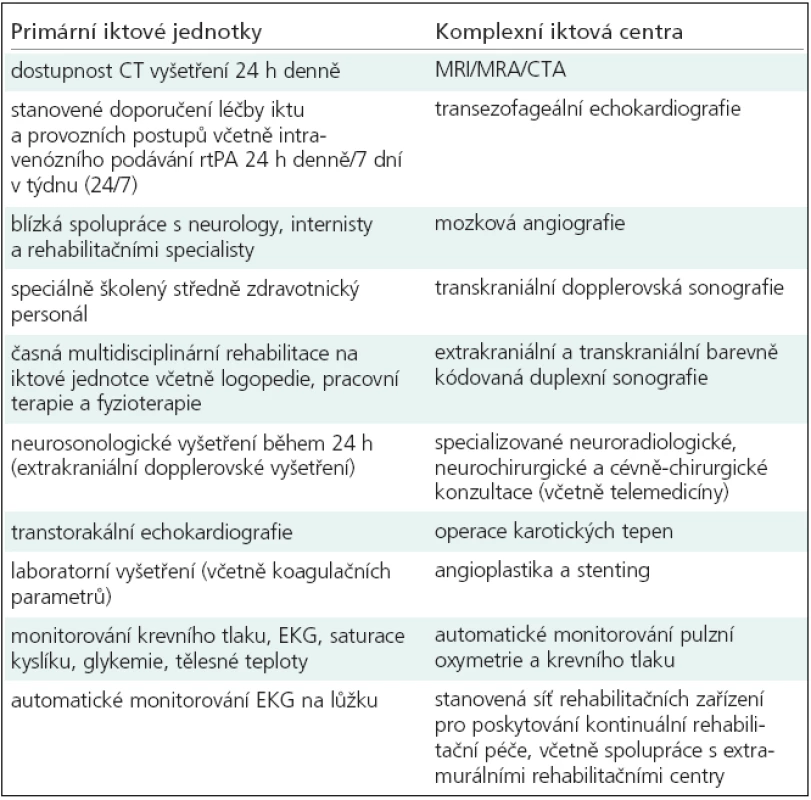
5. Diagnostika
5.1. Zobrazovací metody
- U pacientů s podezřením na TIA nebo iktus je doporučeno urgentní provedení CT mozku (třída I) nebo alternativně MRI mozku (třída II, úroveň A).
- V případě využití vyšetření mozku MRI je doporučeno provedení difuzí váženého zobrazení (diffusion-weighted imaging – DWI) a T2* – vážených gradientních echo sekvencí (třída II, úroveň A).
- U pacientů s TIA, lehkým ischemickým iktem nebo rychlou spontánní úpravou neurologického deficitu je doporučeno okamžité provedení diagnostických procedur včetně urgentního vyšetření tepen (neurosonologické vyšetření, CT angiografie nebo MRI angiografie – třída I, úroveň A).
5.2. Další diagnostické testy
- U pacientů s akutním iktem a TIA je doporučeno provedení časného klinického vyšetření včetně vyšetření fyziologických parametrů a rutinních krevních testů (třída I, úroveň A).
- U všech pacientů s iktem a TIA je doporučeno provedení následujících krevních testů – tab. 3 a 5.
- U všech pacientů s akutním iktem a TIA je doporučeno provedení 12svodového EKG. Navíc je u všech pacientů s iktem či TIA doporučeno také kontinuální monitorování EKG (třída I, úroveň A).
- U pacientů po ischemickém iktu a TIA, kteří se k lékaři dostaví až po akutním období nemoci, je doporučeno v případě podezření na srdeční arytmii, nebo pokud není nalezena jiná příčina iktu/TIA, provedení 24hodinového Holterova monitorování EKG (třída I, úroveň A).
- Echokardiografie je doporučena u vybraných pacientů (třída III, úroveň B).
Tab. 5. Doporučené laboratorní testy dle typu a předpokládané příčiny iktu. 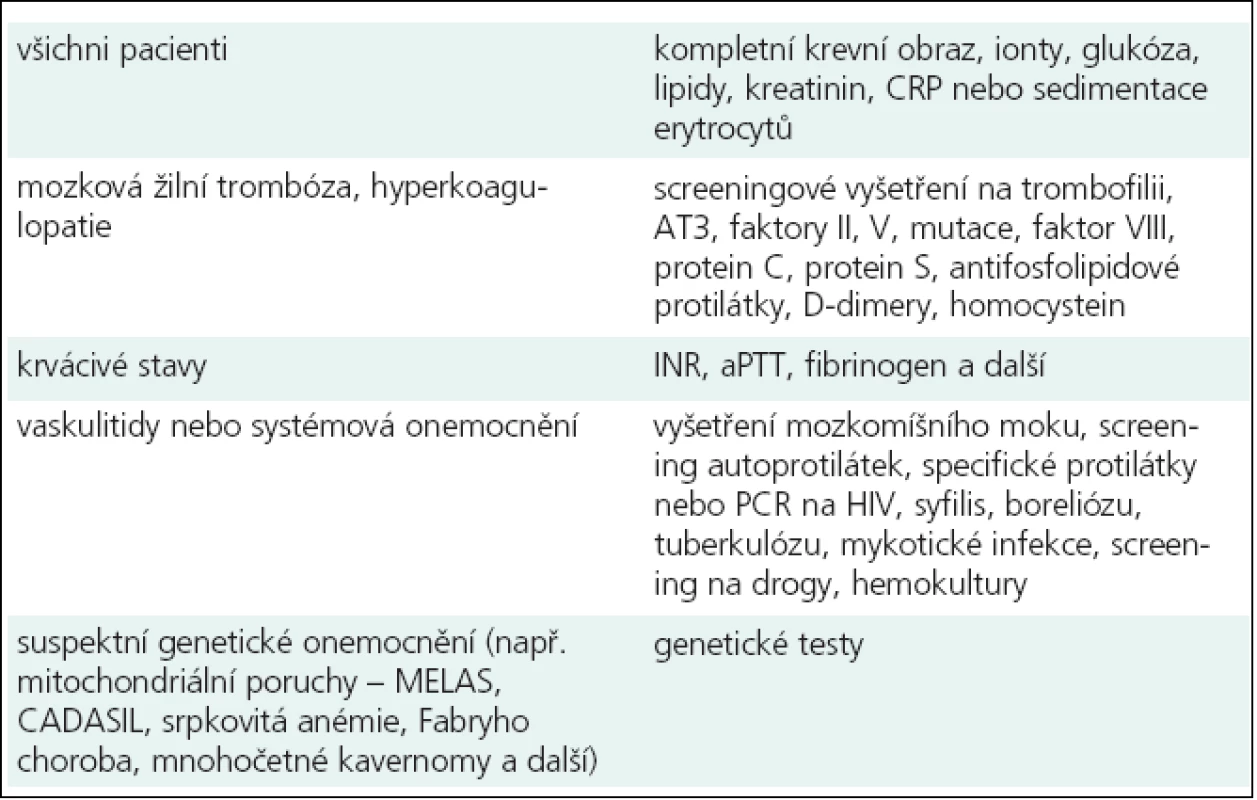
6. Primární prevence
Cílem primární prevence je snížení rizika iktu u asymptomatických osob. Relativní riziko (RR), absolutní riziko (AR), odds ratio (OR), počet léčených pacientů k zabránění jedné závažnější cévní příhodě ročně (numbers needed to treat – NNT) a počet výkonů, při kterých dojde k jedné závažnější komplikaci za rok (numbers needed to harm) jsou uvedeny u každé intervence v tab. 6–8.
Tab. 6. Počet léčených pacientů nutných k zabránění jednoho ischemického iktu za rok (NNT) u pacientů, kteří podstoupí karotickou endarterektomii (modifikováno dle Hankeyho, Warlowa, Rothwella et al). 
Tab. 7. Redukce relativního rizika (RRR), redukce absolutního rizika (ARR) a počet léčených pacientů k zabránění 1 závažnější cévní příhodě ročně (NNT) u pacientů léčených antiagregační léčbou (modifikováno dle CAPRIE Steering Committee, Halkese et al, Hankeyho a Warlowa). 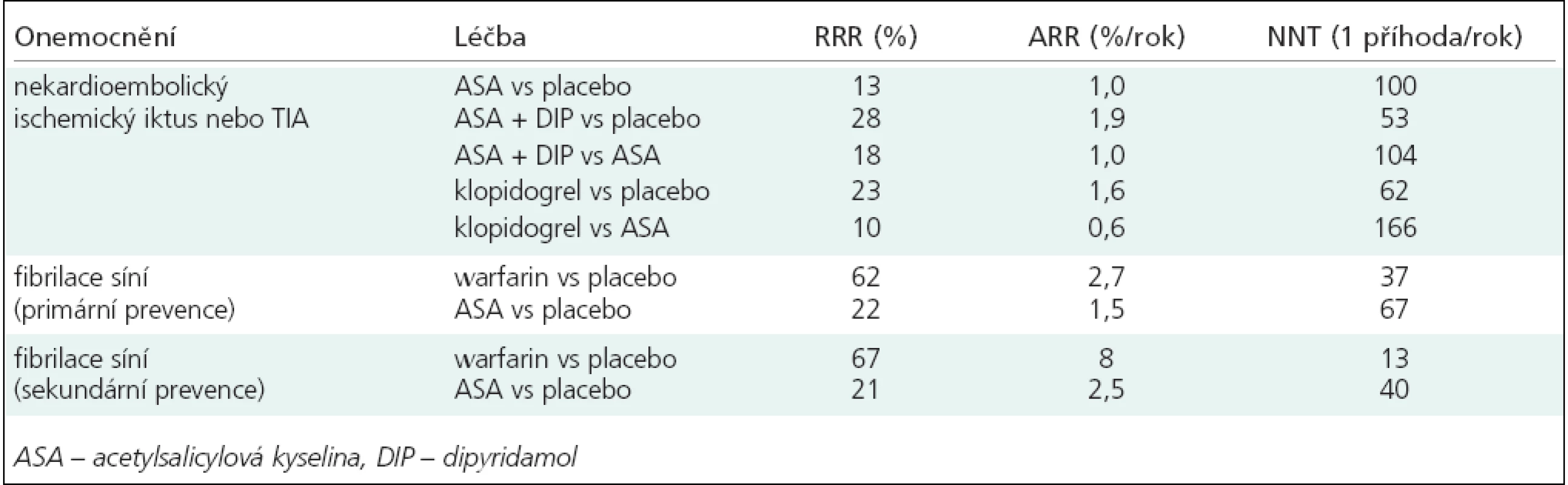
Tab. 8. Redukce relativního rizika (RRR), redukce absolutního rizika (ARR) a počet léčených pacientů k zabránění 1 závažnější cévní příhodě ročně (NNT) u pacientů, kteří dostávají léky ovlivňující rizikové faktory (modifikováno dle Yusufa et al, PROGRESS Collaborative Group, Amarenca et al, Hankeyho a Warlowa). 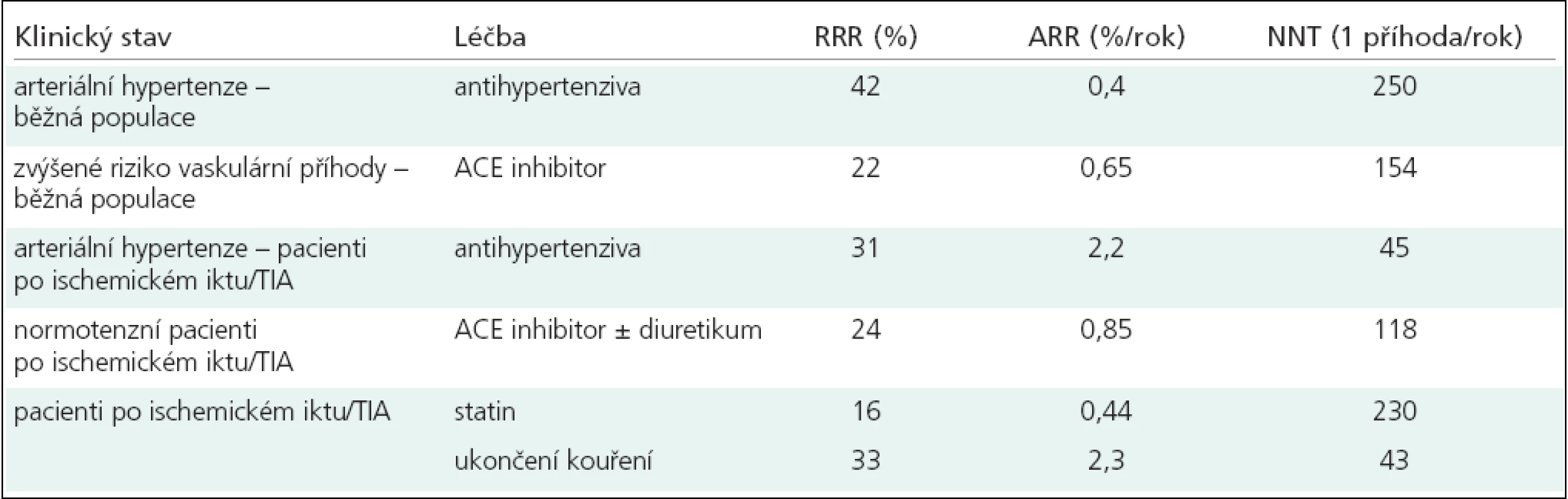
6.1. Management vaskulárních rizikových faktorů
- Tlak krve (TK) má být kontrolován pravidelně. U pacientů s vysokým TK jsou doporučeny úprava životního stylu a individualizovaná farmakoterapie (třída I, úroveň A) s cílem dosažení normální hodnoty TK 120/80 mm Hg (třída IV, GCP). U pacientů se zvýšeným TK (v rozmezí 120–139/80–90 mm Hg) a se srdečním selháním, infarktem myokardu (IM), diabetem mellitem (DM) nebo chronickým renálním selháním je indikována antihypertenzní medikace (třída I, úroveň A).
- Glykemie má být kontrolována pravidelně. U pacientů s DM jsou doporučeny úprava životního stylu a individualizovaná farmakoterapie (třída IV, úroveň C). TK má být u diabetiků ovlivňován intenzivně (třída I, úroveň A) s cílem dosažení hodnoty TK pod 130/80 mm Hg (třída IV, úroveň C). Pokud možno, léčba má zahrnovat inhibitory angiotenzin-konvertujícího enzymu nebo antagonisty angiotenzinových receptorů (třída I, úroveň A).
- Hladina cholesterolu v krvi má být kontrolována pravidelně. Je doporučeno, aby hypercholesterolemie (s hladinou LDL-cholesterolu > 3,9 mmol/l; 150 mg/dl) byla ovlivněna úpravou životního stylu (třída IV, úroveň C) a statinem (třída I, úroveň A).
- Je doporučen zákaz kouření cigaret (třída III, úroveň B).
- Je doporučen zákaz nadměrné konzumace alkoholu (třída III, úroveň B).
- Je doporučena pravidelná fyzická aktivita (třída III, úroveň B).
- Je doporučena dieta s omezením soli a nasycených tuků, bohatá na ovoce, zeleninu a vlákninu (třída III, úroveň B).
- Jedincům s vyšší hodnotou body mass indexu (BMI) je doporučena redukční dieta (třída III, úroveň B).
- Nejsou doporučeny doplňky vitaminů – antioxidantů (třída I, úroveň A).
- V primární prevenci iktu není doporučena hormonální substituční terapie (třída I, úroveň A).
Zdravý životní styl, zahrnující nekouření, nižší nebo normální hodnotu BMI, mírnou konzumaci alkoholu, pravidelní cvičení a zdravou dietu, je spojen se snížením rizika ischemického iktu (RR 0,29; 95 % CI 0,14–0,63).
6.2. Antitrombotická terapie
- U žen ve věku 45 a více let, u kterých není zvýšené riziko intracerebrální hemoragie a které mají dobrou gastrointestinální toleranci, je doporučena nízká dávka acetylsalicylové kyseliny (ASA); její účinnost je ale nízká (třída I, úroveň A).
- Je doporučeno, aby podávání nízké dávky ASA bylo zváženo u mužů v primární prevenci IM; nesnižuje však riziko ischemického iktu (třída I, úroveň A).
- Jiné antiagregační látky než ASA nejsou v primární prevenci iktu doporučeny (třída IV, GCP).
- ASA může být doporučena pacientům s nevalvulární fibrilací síní (FS) mladším 65 let, u kterých nejsou přítomny vaskulární rizikové faktory (třída I, úroveň A).
- Pokud nejsou kontraindikace, je doporučena u pacientů s nevalvulární FS ve věku 65–75 let, u kterých nejsou přítomny vaskulární rizikové faktory, buď ASA, nebo perorální antikoagulace (in ternational normalized ratio – INR, 2,0–3,0 – třída I, úroveň A).
- Pokud nejsou kontraindikace, je doporučena u pacientů s nevalvulární FS ve věku > 75 let nebo u mladších pacientů, u kterých jsou ale přítomny rizikové faktory jako arteriální hypertenze, dysfunkce
levé komory nebo DM, antikoagulace (INR 2,0–3,0 – třída I, úroveň A). - Je doporučeno, aby pacientům s FS, kteří nemohou užívat antikoagulancia, byla podávána ASA (třída I, úroveň A).
- Je doporučeno, aby pacienti s FS, kteří mají umělou srdeční chlopeň, užívali dlouhodobě antikoagulaci s cílovou hodnotou INR závisející na typu chlopně, nikoliv však nižší než INR 2–3 (třída II, úroveň B).
- U pacientů s asymptomatickou stenózou arteria carotis interna (ACI) > 50 % je doporučena nízká dávka ASA s cílem snížení rizika jejich cévních příhod (třída II, úroveň B).
6.3. Karotická endarterektomie a angioplastika
- Karotická endarterektomie (CEA) není doporučena u asymptomatických osob s významnou karotickou stenózou (dle North American Symptomatic Carotid Endarterectomy Trial – NASCET 60–99 %) s výjimkou těch, u kterých je vysoké riziko iktu (třída I, úroveň C).
- Karotická perkutánní transluminální angioplastika (PTA), se stentem nebo bez stentu, není u osob s asymptomatickou karotickou stenózou doporučena (třída IV, GCP).
- Je doporučeno, aby pacienti před a po CEA užívali ASA (třída I, úroveň A).
7. Sekundární prevence
7.1. Optimální management vaskulárních rizikových faktorů
- Je doporučeno, aby TK byl kontrolován pravidelně. Snižování TK je doporučeno po akutní fázi iktu, a to i u pacientů s normálními hodnotami TK (třída I, úroveň A).
- Je doporučeno, aby glykemie byla kontrolována pravidelně. Je doporučeno ovlivnění DM úpravou životního stylu a individualizovanou farmakoterapií (třída IV, GCP).
- U pacientů s DM 2. typu, kteří nevyžadují inzulin, je po iktu doporučena léčba pioglitazonem (třída III, úroveň B).
- U pacientů s nekardioemboligenním iktem je doporučena léčba statinem (třída I, úroveň A).
- Je doporučen zákaz kouření cigaret (třída III, úroveň C).
- Je doporučen zákaz nadměrné konzumace alkoholu (třída IV, GCP).
- Je doporučena pravidelná fyzická aktivita (třída IV, GCP).
- Je doporučena dieta s omezením soli a nasycených tuků, bohatá na ovoce, zeleninu a vlákninu (třída IV, GCP).
- Jedincům s vyšší hodnotou BMI je doporučena redukční dieta (třída IV, úroveň C).
- Nejsou doporučeny doplňky vitaminů – antioxidantů (třída I, úroveň A).
- V sekundární prevenci iktu není doporučena hormonální substituční terapie (třída I, úroveň A).
- Je doporučeno, aby poruchy dýchání ve spánku jako obstrukční spánková apnoe (OSA) byly léčeny s využitím dýchání s kontinuálním pozitivním tlakem v dýchacích cestách (continuous positive airway pressure breathing – třída III, úroveň GCP).
- Je doporučeno, aby u pacientů s kryptogenním iktem a vysoce rizikovým patentním foramen ovale (PFO) byl zvážen jeho endovaskulární uzávěr (třída IV, GCP).
Tab. 9. Riziko iktu nebo úmrtí z velkých randomizovaných studií porovnávajících endovaskulární a chirurgickou terapii u pacientů s významnou stenózou karotidy (intention to treat data). 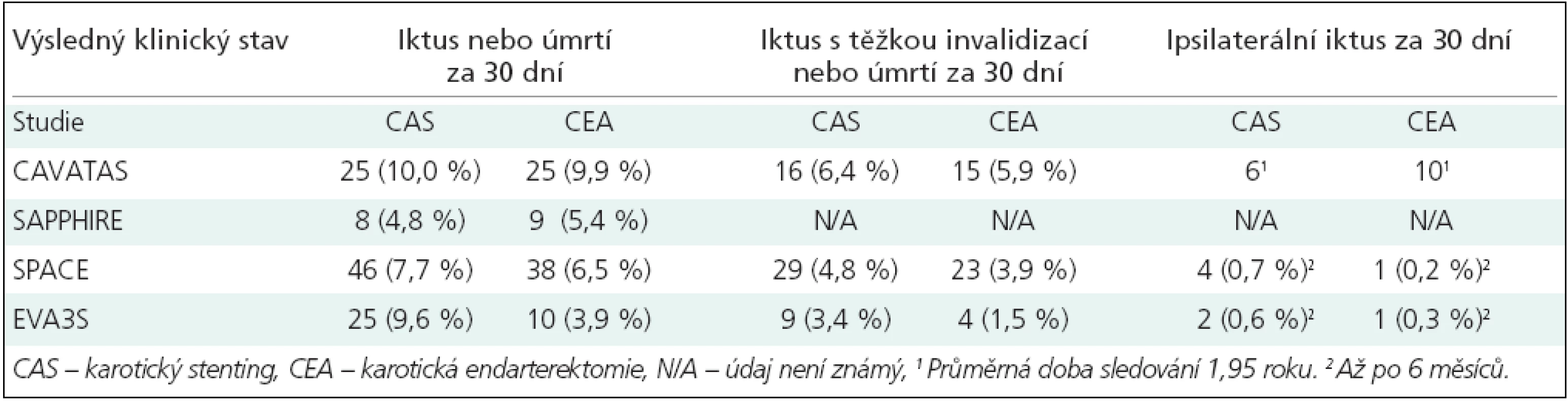
7.2. Antitrombotická terapie
- Je doporučeno, aby byla pacientům podávána antitrombotická terapie (třída I, úroveň A).
- Je doporučeno, aby pacientům nevyžadujícím antikoagulaci byla podávána antiagregační terapie (třída I, úroveň A). Pokud možno, má být podávána kombinace ASA a dipyridamolu nebo samotný klopidogrel. Alternativně je možno použít samostatně ASA nebo triflusal (třída I, úroveň A).
- Kombinace ASA a klopidogrelu není u pacientů s nedávným ischemickým iktem doporučena, s výjimkou pacientů se specifickými indikacemi (např. nestabilní angina pectoris nebo non-Q IM nebo nedávný stenting); léčba má být podávána po dobu až 9 měsíců po příhodě (třída I, úroveň A).
- U pacientů s rozvojem iktu na antiagregační terapii je doporučeno znovu posouzení patofyziologie a rizikových faktorů (třída IV, GCP).
- Perorální antikoagulace (INR 2,0–3,0) je doporučena po ischemickém iktu ve spojitosti s FS (třída I, úroveň A). Perorální antikoagulace není doporučena u pacientů s komorbiditami, jako jsou pády, špatná spolupráce, nekontrolovaná epilepsie nebo gastrointestinální krvácení (třída III, úroveň C). Vyšší věk samotný není kontraindikací perorální antikoagulace (třída I, úroveň A).
- Je doporučeno podávat antikoagulancia (INR 2,0–3,0) pacientům s kardioembolickým iktem bez spojitosti s FS, pokud je vysoké riziko jeho recidivy (třída III, úroveň C).
- Je doporučeno, aby antikoagulancia nebyla podávána po nekardioemboligenním ischemickém iktu s výjimkou specifických situací, jako jsou ateromy aorty, fuziformní aneuryzma bazilární tepny, cervikální arteriální disekce, PFO za přítomnosti potvrzené hluboké žilní trombózy nebo aneuryzmatu septa síní (třída IV, GCP).
- Pokud je perorální antikoagulace kontraindikována, je doporučeno podání kombinace nízké dávky ASA a dipyridamolu (třída IV, GCP).
7.3. Karotická endarterektomie a angioplastika
- CEA je doporučena u pacientů se stenózou ACI 70–99 % (třída I, úroveň A). CEA má být prováděna pouze v centrech s frekvencí peroperačních komplikací (všechny ikty a úmrtí) méně než 6 % (třída I, úroveň A).
- Je doporučeno provedení CEA co nejdříve po poslední ischemické příhodě, nejlépe během 2 týdnů (třída II, úroveň B).
- Je doporučeno, že CEA může být indikována u některých pacientů se stenózou 50–69 %; nejpřínosnější může být pro muže s nedávným výskytem hemisferálních symptomů (třída III, úroveň C). CEA u stenózy 50–69% má být prováděna pouze v centrech s frekvencí peroperačních komplikací (všechny ikty a úmrtí) méně než 3%(třída I, úroveň A).
- CEA není doporučena u pacientů se stenózou méně než 50 % (třída I, úroveň A).
- Je doporučeno ponechat pacienty na antiagregační terapii jak před, tak i po CEA (třída I, úroveň A).
- Karotická PTA a/nebo stenting (CAS) jsou doporučeny jen u vybraných pacientů (třída I, úroveň A). Jejich použití má být omezeno jen na následující podskupiny pacientů s významnou symptomatickou stenózou karotidy: pacienti s kontraindikací CEA, lokalizací stenózy v chirurgicky nepřístupné oblasti, restenózou po předchozí CEA a poradiační stenózou (třída IV, GCP). Pacientům má být podávána kombinace klopidogrelu a ASA ihned před a nejméně měsíc po stentingu (třída IV, GCP).
- Je doporučeno, že endovaskulární léčba může být zvážena u pacientů se symptomatickou intrakraniální stenózou (třída IV, GPC).
8. Obecná léčba ischemického iktu
- U pacientů s přetrvávajícím významným neurologickým deficitem je doporučeno intermitentní monitorování neurologického stavu, pulzu, krevního tlaku, tělesné teploty a saturace kyslíku po dobu 72 h (třída IV, GCP).
- V případě poklesu saturace kyslíku pod 95 % je doporučeno podání kyslíku (třída IV, GCP).
- U pacientů s těžkým iktem nebo s polykacími problémy je doporučeno pravidelné monitorování bilance tekutin a elektrolytů (třída IV, GCP).
- K náhradě tekutin v průběhu prvních 24 h od iktu je doporučen fyziologický roztok (0,9% NaCl – třída IV, GCP).
- Po akutním iktu není doporučeno rutinní snižování TK (třída IV, GCP).
- U pacientů s extrémně vysokým TK (> 220/120 mm Hg) zjištěným opakovaným měřením nebo u pacientů s těžkým srdečním selháním, disekcí aorty nebo hypertenzní encefalopatií je doporučeno opatrné snižování TK (třída IV, GCP).
- Je doporučeno vyhnout se náhlému snížení TK (třída II, úroveň C).
- Je doporučeno, aby nízký TK sekundárně v důsledku hypovolemie nebo ve spojitosti s neurologickým zhoršením u akutního iktu byl léčen objemovými expandéry (třída IV, GCP).
- Je doporučeno monitorování glykemie (třída IV, GCP).
- Je doporučena léčba glykemie > 10 mmol/l (> 180 mg/dl) titrací inzulinu (třída IV, GCP).
- Je doporučena léčba těžké hypoglykemie (< 2,8 mmol/l [< 50 mg/dl]) intravenózní dextrózou nebo infuzí 10–20% glukózy (třída IV, GCP).
- Při výskytu horečky (teplota > 37,5 °C) je doporučeno okamžité pátrání po infekci (třída IV, GCP).
- Je doporučena léčba horečky (teplota > 37,5 °C) paracetamolem a fyzikálním chlazením (třída III, úroveň C).
- Antibiotická profylaxe není u imunokompetentních pacientů doporučena (třída II, úroveň B).
9. Specifická léčba
- Intravenózní rtPA (0,9 mg/kg hmotnosti, max. 90 mg) s 10 % dávky podanými bolusově a následovanými 60minutovou infuzí je doporučen během prvních 3 h od rozvoje ischemického iktu (třída I, úroveň A).
- Intravenózní rtPA může být přínosný také u akutního ischemického iktu po 3h od jeho rozvoje (třída I, úroveň B), není však doporučen v rutinní klinické praxi.
- Užití multimodálních zobrazovacích kritérií může být užitečné pro selekci pacientů k trombolýze, ale není doporučeno v rutinní klinické praxi (třída III, úroveň C).
- Je doporučeno snížit TK před trombolýzou, pokud dosahuje hodnot 185/110 mm Hg nebo vyšších (třída IV, GCP).
- Je doporučeno, že intravenózní rtPA může být užit u pacientů s epileptickými záchvaty při rozvoji iktu, pokud má neurologický deficit vztah k akutní mozkové ischemii (třída IV, GCP).
- Je doporučeno, že intravenózní rtPA může být podán také u vybraných pacientů ve věku pod 18 a nad 80 let, i když je mimo současné evropské schválení (třída III, úroveň C).
- U akutní okluze arteria cerebri media (ACM) během 6hodinového časového okna je jako možnost volby doporučena intraarteriální léčba (třída II, úroveň B).
- Intraarteriální trombolýza je doporučena u vybraných pacientů s akutní okluzí bazilární arterie (třída III, úroveň B). Intravenózní trombolýza je u bazilární okluze akceptovanou alternativou i po 3 h od rozvoje příznaků (třída III, úroveň B).
- Je doporučeno podání ASA (úvodní dávka 160–325 mg) během 48 h po ischemickém iktu (třída I, úroveň A).
- Je doporučeno, aby v případě plánování nebo podání trombolytické léčby nebyla zahájena terapie ASA nebo jinými antiagregancii v průběhu prvních 24 h (třída IV, GCP).
- Užití jiných antiagregancií (samostatně nebo v kombinaci) není u akutního ischemického iktu doporučeno (třída III, úroveň C).
- Podání inhibitorů glykoproteinu-IIb-IIIa není doporučeno (třída I, úroveň A).
- Časné podání nefrakcionovaného heparinu, nízkomolekulárního heparinu nebo heparinoidů není v léčbě pacientů s akutním ischemickým iktem doporučeno (třída I, úroveň A).
- V současné době není žádné doporučení léčby pacientů s ischemickým iktem neuroprotektivy (třída I, úroveň A).
10. Mozkový edém a zvýšený intrakraniální tlak
- Chirurgická dekompresní terapie během 48 h po rozvoji symptomů je doporučena u pacientů ve věku do 60 let s rozvíjejícím se maligním infarktem ACM (třída I, úroveň A).
- Je doporučeno, že osmotická terapie může být užita v léčbě zvýšeného intrakraniálního tlaku před léčbou chirurgickou, pokud je tato zvažována (třída III, úroveň C).
- Stran užití hypotermie u pacientů s maligním vývojem mozkového infarktu nejsou dána žádná doporučení (třída IV, GCP).
- Je doporučeno, aby při léčbě velkých cerebelárních infarktů s kompresí mozkového kmene bylo zváženo užití ventrikulostomie nebo chirurgické dekomprese (třída III, úroveň C).
11. Prevence a management komplikací
- Infekce u pacientů s ischemickým iktem by měly být léčeny vhodnými antibiotiky (třída IV, GCP).
- Profylaktické podávání antibiotik není doporučeno, levofloxacin může být u pacientů s ischemickým iktem škodlivý (třída II, úroveň B).
- Časná rehydratace a kompresní punčochy jsou doporučeny k redukci incidence venózního tromboembolizmu (třída IV, GCP).
- Je doporučena časná mobilizace k prevenci komplikací, jako jsou aspirační pneumonie, hluboká žilní trombóza a dekubity (třída IV, GCP).
- Je doporučeno zvážení aplikace nízké dávky heparinu subkutánně nebo nízkomolekulárního heparinu u pacientů s vysokým rizikem hluboké žilní trombózy nebo plicního embolizmu (třída I, úroveň A).
- K prevenci opakování epileptických záchvatů po iktu je doporučeno podávání antiepileptik (třída I, úroveň A). Profylaktické podávání antiepileptik pacientům s nedávným iktem, u kterých nedošlo k rozvoji epileptických záchvatů, není doporučeno (třída IV, GCP).
- U každého pacienta s iktem je doporučeno zhodnocení rizika pádů (třída IV, GCP).
- U pacientů s iktem s rizikem pádů je doporučeno doplňkové podávání kalcia/vitaminu D (třída II, úroveň B).
- Bisfosfonáty (alendronát, etidronát a risedronát) jsou doporučeny u žen s předchozími frakturami (třída II, úroveň B).
- U pacientů s močovou inkontinencí jsou doporučeny vyšetření a léčba specialistou (třída III, úroveň C).
- Je doporučeno posouzení polykacích problémů, ale nejsou k dispozici dostatečné údaje k doporučení specifického léčebného postupu (třída III, GCP).
- Perorální dietní doplňky jsou doporučeny jen pacientům s malnutricí bez dysfagie (třída II, úroveň B).
- U pacientů s iktem s poruchou polykání je doporučeno časné (během 48 h) zahájení výživy nazogastrickou sondou (třída II, úroveň B).
- U pacientů s iktem v prvních 2 týdnech není doporučeno zvažovat výživu perkutánní enterální gastrostomií (třída II, úroveň B).
12. Organizace rehabilitace
- U pacientů s akutním iktem je doporučeno přijetí na iktovou jednotku k zajištění koordinované multidisciplinární rehabilitace (třída I, úroveň A).
- Je doporučeno časné zahájení rehabilitace (třída III, úroveň C).
- Je doporučeno, že časné propuštění z iktové jednotky je možné u klinicky stabilních pacientů s lehkým nebo středním deficitem, pokud je možno zajistit v místě rehabilitaci prostřednictvím multidisciplinárního týmu se zkušenostmi s ikty (třída I, úroveň A).
- Je doporučeno pokračovat v rehabilitaci po propuštění během 1. roku po iktu (třída II, úroveň A).
- Je doporučeno prodloužit trvání a zvýšit intenzitu rehabilitace (třída II, úroveň B).
13. Prvky rehabilitace
- Je doporučena fyzioterapie, ale optimální způsob jejího zajištění není znám (třída I, úroveň A).
- Je doporučena pracovní terapie, ale optimální způsob jejího zajištění není znám (třída I, úroveň A).
- Je doporučeno posouzení poruchy komunikace, ale nejsou k dispozici dostatečné údaje k doporučení specifického léčebného postupu (třída III, GCP).
- Je doporučeno poskytnutí informací pacientům a opatrovníkům, ale využití služeb iktové kontaktní skupiny pro všechny pacienty není podpořeno důkazy (třída II, úroveň B).
- Je doporučeno zvážit rehabilitaci u všech pacientů s iktem, ale existují jen omezené důkazy k zajištění vhodné léčby pacientům s nejtěžším postižením (třída II, úroveň B).
- Zatímco posouzení kognitivního deficitu se jeví žádoucí, nejsou k dispozici dostatečné údaje k doporučení specifického léčebného postupu (třída I, úroveň A).
- Je doporučeno sledovat u pacientů během hospitalizace i po propuštění výskyt deprese (třída IV, úroveň B).
- Ke zlepšení nálady jsou doporučeny medikamentózní terapie i nemedikamentózní postupy (třída I, úroveň A).
- K léčbě emoční lability po iktu má být zvážena medikamentózní terapie (třída II, úroveň B).
- U vybraných pacientů jsou k léčbě neuropatické bolesti po iktu doporučena tricyklika nebo antiepileptika (třída III, úroveň B).
- Je doporučeno zvážení léčby spasticity po iktu botulotoxinem, ale funkční přínos je nejistý (třída III, úroveň B).
14. Literatura
The European Stroke Organisation (ESO) Executive Committee and the ESO Writing Committee. Guidelines for management of ischaemic stroke and transient ischaemic attack 2008. Cerebrovasc Dis 2008; 25(5): 457–507.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Asociace vybraných rizikových faktorů s tíží aterosklerotického postižení v karotické bifurkaciČlánek Retrospektivní analýza nálezů zrakových evokovaných potenciálů při akutním zánětu zrakového nervuČlánek Tau-protein, fosforylovaný tau-protein a beta-amyloid42 v likvoru u demencí a roztroušené sklerózyČlánek Migréna v těhotenstvíČlánek Sporadický „guamský parkinsonský komplex“ nebo koincidence více neurodegenerativních onmocnění?Článek Webové okénkoČlánek Gerhard Waberžinek
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2008 Číslo 3- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Parkinsonova nemoc – prodromální příznaky v ambulanci praktického lékaře
- Stárnutí populace: problém, či výzva pro české zdravotnictví a medicínu?
-
Všechny články tohoto čísla
- Degenerace krční meziobratlové ploténky – indikace a možnosti chirurgické léčby
- Depersonalizace a derealizace – současné nálezy
- Sexuální dysfunkce u žen s epilepsií a jejich příčiny
- Pohybové aktivity pacientů trpících dědičnou polyneuropatií
- Asociace vybraných rizikových faktorů s tíží aterosklerotického postižení v karotické bifurkaci
- Funkce pravé komory srdeční a výskyt plicní hypertenze u pacientů se syndromem obstrukční spánkové apnoe
- Přínos vyšetření čichu v časné diagnostice demencí neurodegenerativní etiologie
- Analýza pulzové vlny v objektivizaci bolesti – předběžné sdělení
- Kvalita života u pacientů po subarchnoidálním krvácení – roční katamnéza
- Retrospektivní analýza nálezů zrakových evokovaných potenciálů při akutním zánětu zrakového nervu
- Laboratorní ukazatele neurodegenerace v likvoru a míra motorického postižení u Parkinsonovy nemoci: korelační studie
- Tau-protein, fosforylovaný tau-protein a beta-amyloid42 v likvoru u demencí a roztroušené sklerózy
- Migréna v těhotenství
- Sporadický „guamský parkinsonský komplex“ nebo koincidence více neurodegenerativních onmocnění?
- Použití DTI traktografie v neuronavigaci při operacích mozkových nádorů: kazuistiky
- Webové okénko
-
Analýza dat v neurologii
IX. Poissonovo rozdělení - Gerhard Waberžinek
- Management ischemické cévní mozkové příhody a tranzitorní ischemické ataky – doporučení European Stroke Organisation (ESO) 2008 – zestručněná česká verze
- Doporučený postup sekundární prevence recidivy po akutní cévní mozkové příhodě: mozkovém infarktu/tranzitorní ischemické atace a hemoragické cévní mozkové příhodě
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Depersonalizace a derealizace – současné nálezy
- Degenerace krční meziobratlové ploténky – indikace a možnosti chirurgické léčby
- Migréna v těhotenství
- Pohybové aktivity pacientů trpících dědičnou polyneuropatií
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



