-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Syndrom kývavé panenky u supraselárních cyst: výsledky neuroendoskopické léčby u čtyř dětí
Bobble-Head Doll Syndrome in Suprasellar Cysts: Results of Neuroendoscopic Treatment in Four Children
The authors have presented 4 case-reports of children with suprasellar cysts and bobble-head doll syndrome. Obstructive hydrocephalus developed in all the cases given, and severe transient visual disturbance rose in one case. Neuroendoscopic ventriculocystostomy was chosen as a method of therapy in two cases, two other cases underwent neuroendoscopic ventriculocystocisternostomy. A cystoperitoneal shunt was made under neuroendoscopic control in one patient after performing ventriculocystostomy.
The therapy resulted in the cyst decompression in all the patients, clinical symptoms disappeared in 3 cases. Bobble-head doll syndrome is persisting in a boy with a four-year´s delay in diagnosis and therapy.
Bobble-head doll syndrome in suprasellar cysts can be treated successfully using neuroendoscopic ventriculocystostomy or ventriculocystocisternostomy. Bobble-head doll syndrome as a rare syndromological entity has been usually recognized with delay.
Key-words:
bobble-head doll syndrome, suprasellar cysts, neuroendoscopy, diagnostic delay
Autoři: D. Hořínek 1,4; J. Schwab 1; M. Tichý 1; M. Kynčl 2; J. Šanda 2; L. Paulas 3; M. Vaculík 1; Z. Novák 5
Působiště autorů: Oddělení dětské neurochirurgie FN v Motole, Praha 1; Klinika zobrazovacích metod 2. LF UK a FN Motol, Praha 2; Klinika dětské neurologie 2. LF UK a FN Motol, Praha 3; Ústav patologické fyziologie 2. LF UK, Praha 4; Neurochirurgická klinika, Fakultní nemocnice u sv. Anny, Brno 5
Vyšlo v časopise: Cesk Slov Neurol N 2007; 70/103(1): 88-93
Kategorie: Kazuistika
Práce byla podpořena granty Ministerstva zdravotnictví ČR IGA ND/7678-3 a IGA NR/7805-2 a VZ 0064203-6308.
Souhrn
Autoři předkládají 4 kazuistiky dětí se supraselární cystou a syndromem kývavé panenky. Ve všech prezentovaných případech došlo k rozvoji obstrukčního hydrocefalu a v jednom případě k přechodné těžké poruše vizu.
Ve 2 případech byla jako léčebný postup volena neuroendoskopická ventrikulo-cystostomie, ve zbývajících 2 případech neuroendoskopická ventrikulo-cysto-cisternostomie. V jednom případě bylo po provedení ventrikulo-cystostomie provedeno zavedení cysto-peritoneálního zkratu pod neuroendoskopickou kontrolou.
Léčba vedle k dekompresi cysty ve všech případech a k ústupu klinických příznaků ve 3 případech. Syndrom kývavé panenky přetrvává u chlapce s několikaletým prodlením v diagnóze a léčbě.
Syndrom kývavé panenky u supraselárních cyst lze úspěšně terapeuticky řešit neuroendoskopickou ventrikulo-cystostomií nebo ventrikulo-cysto-cisternostomií. Syndrom kývavé panenky jako vzácná syndromologická jednotka bývá opožděně rozpoznáván.
Klíčová slova:
syndrom kývavé panenky, supraselární cysty, neuroendoskopie, diagnostická prodlevaÚvod
Syndrom kývavé panenky (SKP), v anglosaské literatuře označovaný jako Bobble-head doll syndrome, označuje rytmický pohyb hlavou o frekvenci 2-3 Hz. Byl poprvé popsán Wilsonem v roce 1941, označení Bobble-head doll syndrome však použil až Benton v roce 1966 [1]. Jedná se o vzácný klinický příznak obvykle sdružený s expanzemi v oblasti III. komory. Byl pozorován u supraselárních cyst, cyst III. komory, při stenózách akveduktu a ojediněle i u tumorů III. komory nebo malfunkcí zkratu [2,3,4]. Coker [5] a Sharma [6] popisují výskyt SKP u izolované IV. komory. Bhattacharya et al [7] popisují SKP u pacienta s diagnostikovanou membranózní obstrukcí v distální části akveduktu. Hottinger-Blanc et al [8] popisují projevy SKP u pacientů s vrozenými vývojovými vadami mozečku. Do současnosti bylo v dostupné literatuře publikováno 54 případů SKP (graf).
Graf 1. Přehled publikovaných diagnóz syndromu kývavé panenky od roku 1965 do současnosti. Diagnóza arachnoideální cysty ve III. komoře je nahrazována s nástupem MRI diagnózou supraselární cysty, blíže v textu. 
Existují dvě hlavní hypotézy patofyziologických příčin SKP: podle první vzniká SKP důsledkem komprese dorzomediálního jádra talamu, druhá interpretuje SKP jako naučený pohybový automatizmus k přechodnému snížení tlaku uvnitř cysty.
Prezentujeme 4 kazuistiky dětí se syndromem kývavé panenky, které byly v průběhu let 1996 až 2005 léčeny na našem oddělení a u nichž došlo k ústupu klinických příznaků po fenestraci supraselární cysty neuroendoskopickou technikou.
Kazuistika č. 1
10letá dívka byla odeslána na obvodní neurologickou ambulanci pro rok trvající rytmické předozadní pohyby hlavou. Osobní anamnéza byla bez pozoruhodností, ve 3 letech věku podstoupila operaci pro divergentní strabizmus. Obvodním neurologem jí byla nasazena antiepileptická léčba. Vedlejšími projevy byly epizody nočního přejídání a enuresis nocturna, které začaly krátce poté, co se kývání hlavou objevilo. Dívka přibrala 13 kg.
Vyšetření magnetickou rezonancí (MR), ke kterému byla dívka odeslána po 12 měsících, prokázalo rozsáhlou supraselární cystu a obstrukční hydrocefalus s charakteristickým „mickey-mouse“ tvarem komor a cysty, pacientka byla poté odeslána na naše oddělení k další léčbě.
V neurologickém nálezu při příjmu byla mírná hyperreflexie a periodické předozadní kývání hlavou o frekvenci 2-3 Hz, které se zvýrazňovalo při chůzi. Dívka mohla vědomě kývání krátkodobě potlačit, po chvíli se však znovu objevilo.
Výška pacientky byla 151 cm (85. percentil), hmotnost 60 kg (3,38 SDS) a obvod hlavy 54 cm (80. percentil). Oční pozadí bylo normální. Neuropsychologické vyšetření prokázalo deficit pozornosti a krátkodobé paměti. Pacientka podstoupila rovněž polysomnografické vyšetření, s nálezem lehce zvýšené delta aktivity a lehce snížené non-REM 2 spánkové aktivity. Hladiny hormonů a kostní věk byly normální.
Nejprve jsme u dívky provedli neuroendoskopickou ventrikulo-cystostomii. Peroperačně jsme zaznamenali defekt septum pellucidum. Kývání vymizelo zcela bezprostředně po operaci. Na poooperační MR byla patrná regrese velikosti cysty i komorové dilatace. Po 3 týdnech se však kývání znovu objevilo se stejnou frekvencí a intenzitou, bez dalších neurotopických změn. Ventrikulo-cysto-cisternostomii nebylo možné provést pro nepříznivé anatomické poměry a z nich plynoucí vysoké riziko fatálního poranění a. basilaris. V druhé době jsme proto dívce zavedli cysto-ventrikulo-peritoneální zkrat Orbis Sigma valve II (Integra Neurosciences) s využitím původního koronálního návrtu vpravo pod neuroendoskopickou kontrolou s použitím 1,5 mm optiky z návrtu prekoronálně zleva.
Po druhé operaci symptomy téměř kompletně vymizely, 15 měsíců po výkonu přetrvává pouze jemné kývání hlavou při rozrušení. Kontrolní MR za 13 měsíců prokázala významné zmenšení cysty a perzistující dilataci postranních komor. V neuropsychologickém nálezu ustoupila porucha pozornosti a krátkodobé paměti a dívka dosáhla normálních parametrů při opakovaných neuropsychologických testech.
Kazuistika č. 2
U 11letého chlapce se objevilo kývání hlavou ve věku 3 let. O rok později se kývání zvýraznilo a připojilo se kývání trupem a končetinami. Dítě bylo sledováno obvodním neurologem, neurotopický nález byl normální a psychomotorický vývoj odpovídal věku. Spádový neurolog hodnotil kývání jako neurotický „tik“, první zobrazovací vyšetření bylo provedeno u chlapce až v 11 letech. CT vyšetření prokázalo obstrukční hydrocefalus a dítě bylo odesláno na naše oddělení k dalším vyšetřením a léčbě.
Obvod hlavy byl 55,7 cm (89. percentil, ale vzhledem k nízkému vzrůstu byl hodnocen jako makrocefalie), výška 132,8 cm (3. percentil) a hmotnost 42,6 kg (75. percentil). Chlapec byl relativně ke svému vzrůstu obézní. Hlavou kýval v předozadním směru, o frekvenci 2-3 Hz, amplituda kývání se zvyšovala při chůzi. Hladiny hormonů a kostní věk byly normální.
Provedené MR vyšetření prokázalo supraselární cystu a mírnou dilataci postranních komor. Na FLAIR sekvencích bylo možné pozorovat proudění moku směřující od bazilární arterie směrem vzhůru do cysty.
Provedli jsme neuroendoskopickou ventrikulo-cysto-cisternostomii. Peroperačně jsme pozorovali štěrbinový ventilový mechanizmus tvořený arachnoideální membránou, obkružující bazilární arterií a synchronně s ní pulzující (obr. 1a, b).
Obr. 1. a, b. Ukázka chlopně utvořené arachnoideální membránou obklopující arteria basilaris. Chlopeň se uzavírá a otevírá synchronně s pulzací arterie. Peroperačně pořízený endoskopický snímek ukazuje chlopeň uzavřenou (a) a otevřenou (b), (šipky). 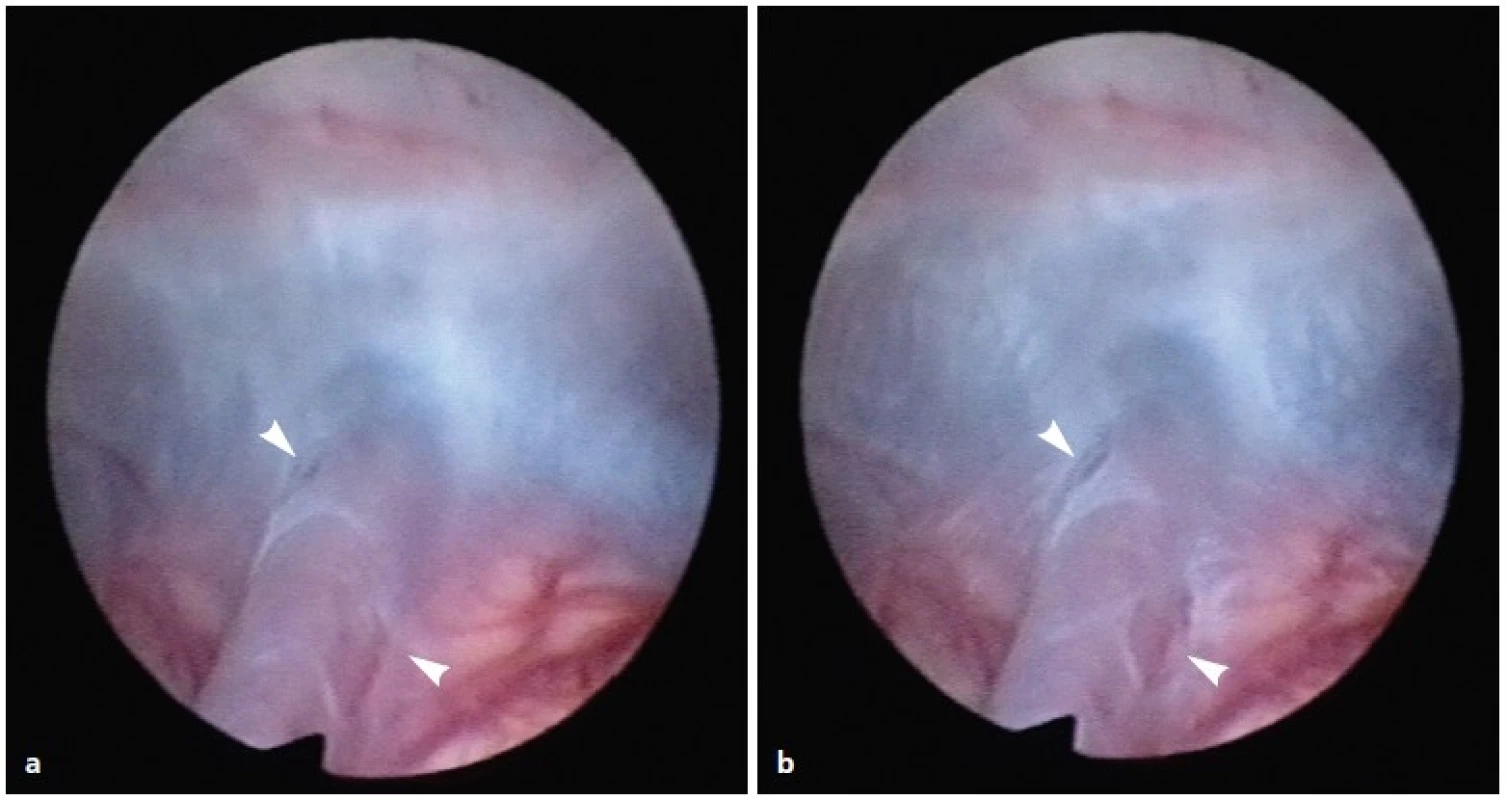
Kývání zcela vymizelo bezprostředně po operaci, nicméně po 3 týdnech se znovu objevilo ve stejné intenzitě. Pooperační dynamická EKG párovaná MR [9] ukázala zmenšení cysty a zvýšení rychlosti proudění likvoru ve všech sledovaných kompartmentech (komora, cysta, cisterna).
Kazuistika č. 3
11měsíční chlapec byl přijat na naše oddělení s nálezem supraselární cysty a obstrukční hydrocefalu na MR. Prvním příznakem u chlapce byla makrocefalie, patrná od 7. měsíce života, o 3 měsíce později se u chlapce objevilo rytmické kývání hlavou o frekvenci 3-4 Hz a vyvinul se vysokofrekvenční tremor horních končetin. Než byl chlapec odeslán obvodní lékařkou k vyšetření na Kliniku dětské neurologie, došlo k čtyřměsíční diagnostické prodlevě.
Chlapec byl přijatý na naše oddělení s makrocefalií - obvod hlavy byl 49,5 cm (97. percentil), hmotnost byla 8 kg (6. percentil) a výška 70 cm (10. percentil).
V neurologickém nálezu byla centrální koordinační a tonusová porucha, psychomotorická retardace, tremor horních končetin a předozadní kývání hlavou o frekvenci 3-4 Hz. Hladiny hormonů byly normální, oční pozadí bylo bez známek edému papil.
Na FLAIR sekvencích provedené MR byl rovněž prokazatelné proudění - jet směřující od baze kraniálně směrem do cysty.
Provedli jsme širokou neuroendoskopickou ventrikulo-cystostomii. Do týdne po výkonu kývání kompletně vymizelo. MR kontroly prokázaly signifikantní redukci objemu cysty a mírné zmenšení velikosti komor. V dalším pooperačním průběhu již nedošlo k progresi makrocefalie, u chlapce došlo k pokroku v psychomotorickém vývoji, tč. přetrvávají pouze známky mírného motorického opoždění.
Kazuistika č. 4
29měsíční chlapec byl přijatý na naše oddělení pro makrocefalii a psychomotorickou retardaci při supratentoriálním hydrocefalu a supraselární arachnoideální cystě. Ve věku 9 měsíců se u něj objevilo předozadní kývání hlavou. Ve věku 12 měsíců absolvoval první CT vyšetření mozku, které prokázalo supratentoriální hydrocefalus s dilatací III. komory, která již dle CT imponovala jako supraselární cysta. Na spádové dětské neurochirurgii byl pro obstrukční hydrocefalus pacientovi zaveden ventrikulo-peritoneální (VP) zkrat (Medtronic Medium), ale po 6 měsících od operace se kývání zvýraznilo a připojilo se i kývání trupem. Byla provedena MR. U chlapce se začaly projevovat příznaky těžké poruchy vizu. Byl proveden pokus o zavedení cystoperitoneálního zkratu pod skiaskopickou kontrolou, do cysty se však drenáž zavést nepodařilo, výsledkem výkonu bylo zavedení druhého proximálního katétru do postranní komory a vytvoření duplicitního VP zkratu. V této době byl chlapec odeslán na naše oddělení s již pokročilým poškozením zraku. Při příjmu jsme zaznamenali výraznou makrocefalii, obvod hlavy byl 54 cm (3,03 SDS). Hmotnost byla 14,5 kg (60. percentil) a výška 94 cm (60. percentil). V neurologickém nálezu byla kvadruhyperreflexie a psychomotorická retardace. Frekvence kývání byla 2 Hz a kývání přecházelo i na trup a horní končetiny. Chlapec rozeznával předměty ve vzdálenosti cca 1m. Hladiny hormonů a kostní věk byly normální, na očním pozadí byly konstatovány bledé papily bez známek edému.
MR provedená v naší nemocnici potvrdila obrovskou supraselární cystu působící obstrukční hydrocefalus, dislokující chiasma a komprimující pons. Stejně jako u předcházejících pacientů jsme na FLAIR sekvenci rozeznávali proudění směrem od bazilární arterie do cysty (obr. 2).
Obr. 2. Předoperační MRI u pacienta č. 4. Na FLAIR sekvencích je možné pozorovat proudění moku směřující od bazilární arterie směrem vzhůru do supraselární cysty (šipka). 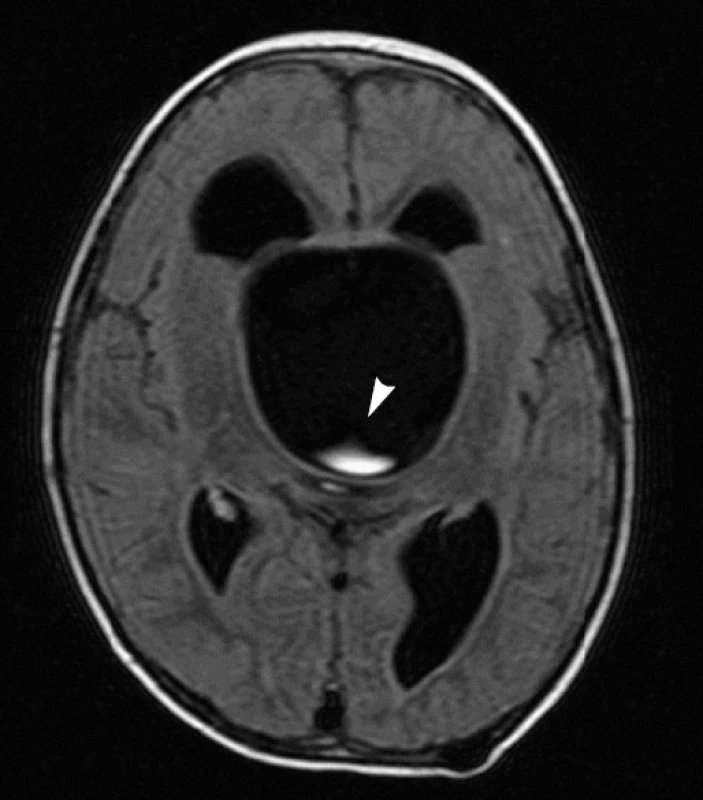
Provedli jsme neuroendoskopickou ventrikulo-cysto-cisternostomii. Byla provedena extrakce jednoho VP shuntu. Peroperačně jsme pozorovali štěrbinový ventilový mechanizmus při vstupu bazilární arterie do cysty podobně jako u pacienta č. 2.
Kývání vymizelo bezprostředně po operaci a zrak se u dítěte upravil k normálu. Kontrolní vyšetření MR potvrdilo redukci velikosti cysty, s přetrvávající dilatací komorového systému. S odstupem 1 roku se u chlapce projevuje jen mírná psychomotorická retardace.
Diskuse
Příčinou vzácných klinických projevů, které jsou známy jako syndrom kývavé panenky, jsou ve většině případů supraselární arachnoideální cysty. Supraselární cysty tvoří cca 11 % všech intrakraniálních arachnoideálních cyst [10]. Jedná se o kongenitální léze, které se vyznačují expanzivním chováním a manifestací v dětském věku [11,12]. Jedna z častých hypotéz jejich vzniku je přetrvávání vývojového intraarachnoideálního prostoru s jeho následným patologickým rozšiřováním [13].
V 60. a 70. letech minulého století byla za příčinu syndromu kývavé panenky nejčastěji označována cysta III. komory [14-17]. Diagnostickým neurozobrazovacím vyšetřením byla tehdy pneumoencefalografie. Cysty III. komory však nelze odlišit od supraselárních cyst pouze na základě tohoto zobrazení. Lze předpokládat, že část případů popsaných jako cysty III. komory byly ve skutečnosti cystami supraselárními. S rozšířením MR vyšetřování došlo k signifikantnímu nárůstu počtu diagnostikovaných supraselárních arachnoideálních cyst (graf). Můžeme se jen domnívat, že některé diagnózy v prvních popsaných kazuistikách by dnes byly odlišné.
Ve všech 4 případech jsme zaznamenali prodlení v diagnóze. Pozdní diagnóza u SKP je častým jevem [14-17,18]. Syndrom kývavé panenky bývá často mylně považován za důsledek neurotické poruchy, případně „neurotický tik“, jak tomu bylo v kazuistice č. 2 [15]. Méně výrazné případy nebývají vůbec vyšetřeny či rozpoznány. K prodlení ve správné diagnóze dochází i při použití adekvátních zobrazovacích vyšetřovacích metod. Supraselární cysty spojené s hydrocefalem bývají na CT snímcích mylně pokládány za zvětšenou III. komoru jako v kazuistice 4 [19].
Delší prodlení ve stanovení správné diagnózy a léčbě může podle některých autorů vést k méně uspokojivým výsledkům ve smyslu přetrvávání kývání hlavou (kazuistika č. 2). Mussel et al [20] považují přetrvávající syndrom kývavé panenky po léčbě za důsledek permanentního poškození středových struktur způsobeného zvýšeným intrakraniálním tlakem na struktury v blízkosti III. komory. Pozorovali jsme kompletní ústup syndromu u 2 dětí, u jednoho téměř kompletní ústup syndromu a recidivu u jednoho z léčených dětí. U chlapce, u kterého došlo k recidivě, byla doba mezi objevením se příznaků a léčbou ze všech 4 dětí nejdelší. Důležitým faktem je, že SKP může být prvním klinickým projevem středočárové cystické expanze. Jejím časným rozpoznáním můžeme předejít dalším závažným poškozením, jako je slepota nebo endokrinologické poruchy.
Syndrom kývavé panenky obvykle vymizí po úspěšné léčbě primární léze. Supraselární cysty byly před zavedením neuroendoskopie léčeny otevřenou marsupializací nebo event. permanentní ventrikulo-peritoneální nebo cystoperitoneální drenáží. Ventrikulo-peritonální drenáž vede k dekompresi postranních komor, a tím i k sekundárnímu zvětšení supraselární cysty, není proto vhodná. Progredující expanze supraselární cysty může vést k poškození a v extrémních případech i k irreverzibilní ztrátě zraku (kazuistika č. 4). Zavedením cysto-ventrikulo-peritoneálního zkratu obvykle dochází ke kompletnímu vymizení symptomů SKP (pacientka č. 1). Léčba shuntem je ale zatížena tradičními komplikacemi (infekce, obstrukce) a nutností operačních revizí..
V dřívějších pracích byla některými autory obhajována otevřená transkalózní případně subtemporální/subfrontální marsupializace cysty [21]. Pařízek et al [22] uvádějí ve svém přehledu literatury o SKP nutnost sekundárního zavedení permanentní drenáže po otevřené marsupializaci u 30 % léčených supraselárních cyst. V léčbě cystických expanzí u dětí se syndromem kývavé panenky se používaly i perforované silikonové katétry a neuroradiologické intervence. Neuroradiologickou léčbu nelze doporučit, vezmeme-li v úvahu možnost nesprávného zavedení pod skiaskopickou kontrolou (kazuistika č. 4). V posledních 10 letech se prosadily při terapeutickém řešení intrakraniálních cyst neuroendoskopické intervence a získaly na popularitě pro svou nízkou invazivitu.
Pacienti se supraselárními cystami by měli být odkázáni na neuroendoskopická centra. Hydrocefalus a cysta mají být léčeny současně. Je k diskusi, zda nejúčinnější léčbu představuje ventrikulo-cystostomie (VC) anebo ventrikulo-cysto-cisternostomie (VCC). Fenestrace vnitřní stěny cysty do bazálních cisteren je někdy obtížná a nese riziko poškození neurovaskulárních struktur paraselární oblasti. Cystická membrána může být silná a operační manipulace musí být prováděna v malém prostoru kolem cév Willisova okruhu a odstupujících jemných perforátorů. Tento výkon by měl být prováděn pouze při nízkém operačním riziku.
Decq et al [9] sledovali 2 pacienty se supraselární cystou, léčené ventrikulo-cystostomií a ventrikulo-cysto-cisternostomií. V obou případech dlouhodobá MR kontrola prokázala sekundární uzávěr otvoru v horní stěně cysty. Po VCC spodní komunikace mezi cystou a cisternou zůstala patentní. Z tohoto pohledu se jeví VCC jako radikálnější a lepší způsob léčby tam, kde ji lze provést.
Existují 2 hlavní teorie vzniku SKP. První publikovali Russo a Kindt v roce 1974 [23]. Kývání interpretovali jako důsledek tlakového působení abnormálního toku likvoru na mediální stranu dorzomediálních jader talamu, odkud se vzruch přenáší na bazální ganglia a přes tegmentum mesencephala postupně až na motoneurony krční míchy. Hypotéza byla testována experimentálně na 7 makacích, u nichž autoři prováděli radiofrekvenční leze dorzomediálního jádra. Je ale jasné, že ne každá expanze III. komory vede ke vzniku syndromu kývavé panenky. Dalším argumentem proti této teorii je, že rigidita typická pro extrapyramidovou lézi u syndromu kývavé panenky chybí.
S druhou hypotézou přišli Wiese a spol. v roce 1985 [24], když prokázali na sekvenčních metrizamidových cisternogramech lehkou dekompresi cysty po předchozím intenzivním kývání hlavou. Tato teorie předpokládá existenci štěrbinového chlopňového mechanizmu ve stěně cysty, který umožňuje rytmickou evakuaci likvoru z cysty při kývavých pohybech hlavy. Existenci takové chlopně jsme pozorovali u 3 ze 4 našich pacientů.
Na podkladě endoskopického a MR nálezu tento jev poprvé popsali Santamarta et al v roce 1995 [25]. Schroeder a Gaab [26] identifikovali uvedenou chlopeň v arachnoideální membráně obkružující bazilární arterii, která svojí pulzací umožňuje periodické otevírání a zavírání chlopně. Tento mechanizmus hraje pravděpodobně důležitou roli v patofyziologii zvětšování supraselárních cyst. Proudění likvoru od chlopně směrem do cysty vzhůru lze pozorovat endoskopicky nebo rozeznat na FLAIR resp. Cine Flow scanech [25-27] (obr. 2). Tento štěrbinový „ventil“ snad může fungovat i v opačném směru a dekomprimovat tak cystu při kývání hlavou. Není ale jasné, proč u některých supraselárních cyst dochází k vývoji syndromu kývavé panenky a u jiných ne. Podle literárních údajů i našich zkušeností se SKP objevuje v 10 % až 30 % případech nemocných se supraselární cystou [28].
Se znalostí mechanizmu štěrbinové chlopně lze kývání rovněž interpretovat tak, že se jedná o důsledek pulzního zvýšení tlaku uvnitř cysty a z něho plynoucí dysfunkce přilehlých motorických drah.
Závěrem lze říci, že z pohledu klinické praxe se jako nejdůležitější jeví stanovení správné diagnózy bez prodlení. U supraselárních cyst je terapeutickou metodou první volby neuroendoskopické řešení ve specializovaném centru.
MUDr. Daniel Hořínek
Oddělení dětské neurochirurgie
Fakultní nemocnice v Motole, Praha
V Úvalu 84, Praha 5
158 00
email: dhori@email.cz
Přijato k recenzi: 15. 11. 2005
Přijato do tisku: 30. 3. 2006
Zdroje
1. Benton JW, Nellhaus G, Huttenlocher PR, Ojemann RG, Dodge PR. The bobble head doll syndrome: report of a unique truncal tremor associated with third ventricular cyst and hydrocephalus in children. Neurology 1966; 16 : 725-9.
2. Ahn Y, Cho BK, Wang KC. Bobble-head doll syndrome associated with subduroperitoneal shunt malfunction. Childs Nerv Syst 1997; 13 : 234-7.
3. Pollack IF, Schor NF, Martinez AJ, Towbin R. Bobble-head doll syndrome and drop attacks in a child with cystic choroid plexus papilloma of the third ventricle. J Neurosurg 1995; 83 : 729-32.
4. Dell S. Further observations on “Bobble Head Doll syndrome“. J Neurol Neurosurg Psychiat 1981; 44 : 1046-9.
5. Coker SB. Bobble head doll syndrome due to trapped fourth ventricle and aqueduct. Pediatr Neurol 1986; 2 : 115-6.
6. Sharma RR, Pawar SJ, Devadas RV, Dev EJ. CT stereotaxy guided lateral trans-cerebellar programmable fourthventriculo-peritoneal shunting for symptomatic trapped fourth ventricle. Clin Neurol Neurosurg. 2001; 103 : 143-6.
7. Bhattacharya KB, Senapati A, Basu S, Bhattacharya S, Ghosh S. Bobblehead doll syndrome: some atypical features with a new lesion and review of literature. Acta Neurol Scand 2003; 108 : 216-20.
8. Hottinger-Blanc PM, Ziegler AL, Deonna T. A special type of head stereotypies in children with developmental (cerebellar) disorder: description of 8 cases and literature review. Eur J Paediatr Neurol 2002; 6 : 143-52.
9. Decq P, Brugieres P, Le Guerinel C, Djindjian M, Keravel Y, Nguyen JP. Percutaneous endoscopic treatment of suprasellar arachnoid cysts: ventriculocystostomy or ventriculocystocisternostomy? Technical note. J Neurosurg 1996; 84 : 696-701.
10. Oberbauer RW, Haase J, Pucher R. Arachnoid cysts in children: a European co-operative study. Childs Nerv Syst 1992; 8 : 281-6.
11. Pierre-Kahn A, Capelle L, Brauner R, Sainte-Rose C, Renier D, Rappaport R, et al. Presentation und management of suprasellar arachnoid cysts:Rewiew of 20 cases. J Neurosurg 1990; 73 : 355-9.
12. Jakubec J, Zadrobílek K, Pařízek J, Hobza V, Šercl M, Jakubcová O. Syndrom kývavé panenky provázející supraselární cysty III.komory. In II.sympozium praktické neurologie; 2005, Abstrakta 1.-2.6: l3.
13. Starkman SP, Brown TC, Linell EA. Cerebral arachnoid cysts. J Neuropathol Exp Neurol 1958; 17 : 484-500.
14. Mayher WE, Gindin RA. Head bobbing associated with third ventricular cyst. Report of a case. Arch Neurol 1970; 23 : 274-7.
15. Patriquin HB. The bobble-head doll syndrome. A curable entity. Radiology 1973; 107 : 171-2.
16. Beneš V, Lehovský M, Rössler M, Koudelová A. Bobble-head doll syndrome. Čes Slov Neurol Neurochir 1977; 40 : 251-6.
17. Obenchain TG, Becker DP. Head bobbing associated with a cyst of the third ventricle. Case report. J Neurosurg. 1972; 37 : 457-9.
18. Desai KI, Nadkarni TD, Muzumdar D, Goel A. Suprasellar arachnoid cyst presenting with bobble-head doll movements: A report of 3 cases . Neurol India 2003; 51 : 407-9
19. Zamponi N, Rychlicki F, Trignani R, Polonara G, Ruggiero M, Cesaroni E. Bobble head doll syndrome in a child with a third ventricular cyst and hydrocephalus. Childs Nerv Syst 2005; 21 : 350-4.
20. Mussell HG, Dure LS, Percy AK, Grabb PS. Bobble head doll syndrome: report of a case and review of literature. Mov Disord 1997; 12 : 810-14.
21. Albright L. Treatment of Bobble-Head Doll Syndrome by Transcallosal Cystectomy. Neurosurgery 1981; 8 : 593-5.
22. Parizek J, Nemeckova J, Sercl M. Bobble-head doll syndrome associated with the III ventricular cyst. Three cases in children 7 years after CVP or CVA shunting. Childs Nerv Syst 1989; 5 : 241-5.
23. Russo RH, Kindt GW. A neuroanatomical basis for the bobble head doll syndrome. J Neurosurg 1974; 41 : 720-3.
24. Wiese JA, Gentry LR, Menezes AH. Bobble-head doll syndrome: review of the pathophysiology and CSF dynamics. Pediatr Neurol 1985; 1 : 361-6.
25. Santamarta D, Aguas J, Ferrer E. The natural history of arachnoid cysts: endoscopic and cine-mode MRI evidence of a slit-valve mechanism. Minim Invasive Neurosurg 1995; 38 : 133-7.
26. Schroeder HW, Gaab MR. Endoscopic observation of a slit-valve mechanism in a suprasellar prepontine arachnoid cyst: case report. Neurosurgery 1997; 40 : 198-200.
27. Miyajima M, Arai H, Okuda O, Hishii M, Nakanishi H, Sato K. Possible origin of suprasellar arachnoid cysts: neuroimaging and neurosurgical observations in nine cases. J Neurosurg 2000; 93 : 62-7.
28. Wang JC, Heier L, Souweidane MM. Advances in the endoscopic management of supraselar arachnoid cysts in children. J Neurosurg 2004; 100 : 418-26.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2007 Číslo 1- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Parkinsonova nemoc – prodromální příznaky v ambulanci praktického lékaře
- Levandulová silice jako efektivní a šetrná modalita v léčbě úzkosti
-
Všechny články tohoto čísla
- Zpráva z XXXIV. česko-slovenského neurovaskulárního sympozia s mezinárodní účastí.
- Prim. MUDr. Otakar Skřivánek (15. 1. 1933 - 29. 3. 2006)
- Prof. MUDr. Eduard Zvěřina, DrSc. sedmdesátníkem
- Dickman CA, Fehlings MG, Gokaslan ZL. Spinal Cord and Spinal Cord Tumors - Principles and Practice. New York: Thieme 2006. 694 stran. ISBN 3-13-130771-4.
- Ernst A, Herzog M, Seidl RO. Head and Neck Trauma. Stuttgart, New York: Thieme 2006. 222 stran. GTV ISBN 3 13 140001 3. TMP ISBN 1-58890-437-7.
- Nekula J, Eliáš P, Horák P, Krajina A, Mysliveček M. Zobrazovací metody páteře a páteřního kanálu. Hradec Králové: Nukleus HK 2005. 211 stran. ISBN 80-86225-71-2.
- Chirurgická léčba metastatického postižení krční páteře
- Diagnostika a léčba karcinózy mening u solidních nádorů
- Tau protein a beta amyloid v likvoru u Alzheimerovy choroby a normy odvozené od kognitivně zdravých kontrol
- Kognitivní deficit po léčbě intrakraniálních aneuryzmat
- Využití transkraniálního doppleru k průkazu intrakraniální hypertenze u dětí se skafocefalií
- Prediktivní hodnota ultrasenzitivního C-reaktivního proteinu u cévní mozkové příhody a jeho vztah k ateroskleróze karotid
- Úvodník
- Intravenózní trombolytická terapie rekombinantním tkáňovým aktivátorem plazminogenu rt-PA (Actilyse®) – naše první zkušenosti z praxe
- Panická porucha – Neuropsychiatrický profil
- Využití stanovení klusterinu v séru a likvoru v diagnostice postižení CNS – pilotní studie
- Vliv oboustranného zúžení vnitřní krkavice na cerebrovaskulární rezervní kapacitu zadního mozkového povodí
- Huntingtonova nemoc: zkušenosti s genetickým testováním v letech 1994-2005
- Vyšetření vizuálních evokovaných potenciálů a sonografické vyhodnocení orbitální hemodynamiky u akutní unilaterální optické neuritidy
- Novák Z et al. Neuroendoskopie a matematický model dynamiky mozkových komor.
- Neuroendoskopie a matematický model dynamiky mozkových komor
- Syndrom kývavé panenky u supraselárních cyst: výsledky neuroendoskopické léčby u čtyř dětí
- Krvácení do glioblastomu při dopravní nehodě
- Webové okénko
- Analýza dat v neurologii
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Panická porucha – Neuropsychiatrický profil
- Tau protein a beta amyloid v likvoru u Alzheimerovy choroby a normy odvozené od kognitivně zdravých kontrol
- Diagnostika a léčba karcinózy mening u solidních nádorů
- Chirurgická léčba metastatického postižení krční páteře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



