-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaReprodukční výsledky po laparoskopické myomektomii – retrospektivní analýza 1994-2007
Reproductive outcome after laparoscopic myomectomy – retrospective analysis 1994-2007
The aim of the study was to analyse the reproductive outcome after laparoscopic myomectomy (LM) in infertile patiens. Between the years 1994 - 2007 were 351 infertile women operated in our department. The average age of the patients was 33.5. The total number of extirpated fibroids was 643, with the average of 1.7 per patient and the average size of 3.3 cm.171 women (48.7%) became pregnant after LM. There were 119 deliveries, 16 spontaneous abortions and 6 ectopic pregnancies in this group. The caesarean section (CS) rate was 46.2% . Intramural localisation of the fibroid significantly correlated with the termination of pregnancy by CS. I. and II. trimester pregnancy loss correlated significantly with deep coagulation when conception occured during 12 months after surgery. No uterine rupture was observed during pregnancy.
Key words:
leiomyoma, fibroid, laparoscopy, myomectomy, delivery, abortion, uterine rupture, analysis.
Autoři: E. Kučera 1,2; F. Mandys 3; Jan Drahoňovský 1,2; D. Martin 4; B. Procházka 5
Působiště autorů: Ústav pro péči o matku a dítě, Praha, ředitel doc. MUDr. J. Feyereisl, CSc. 1; Katedra gynekologie a porodnictví 3. LF UK Praha, vedoucí doc. MUDr. B. Svoboda, CSc. 2; Praha 1, Vodičkova 3; Fakultní nemocnice Královské Vinohrady, Praha, ředitel MUDr. M. Zeman 4; Státní zdravotní ústav, Praha, ředitelka ing. J. Sosnovcová 5
Vyšlo v časopise: Ceska Gynekol 2009; 74(6): 431-436
Souhrn
Cílem studie byla analýza reprodukčních výsledků po laparoskopické myomektomii u žen dlouhodobě léčených pro neplodnost. Zhodnotili jsme klinická data od 351 žen operovaných na našem pracovišti v letech 1994 - 2007. Průměrný věk pacientek v souboru byl 33,5 roku. Celkově jsme ve sledovaném souboru odstranili 643 leiomyomů. Průměrný počet leiomyomů odstraněných u jedné pacientky byl 1,7. Průměrná velikost leiomyomu byla 3,3 cm. V souboru otěhotnělo 171 žen (48,7 %), z toho 119 porodilo, 16 potratilo a u 6 žen byla zjištěna ektopická gravidita. Císařským řezem bylo ukončeno 55 těhotenství (46,2 %) a 64 žen porodilo vaginálně (53,8 %). Při statistické analýze sledovaných parametrů (velikost, počet, lokalizace, vztah leiomyomu k myometriu, způsob ošetření defektu a reprodukční výsledek) byla zjištěna závislost ukončení gravidity císařským řezem s intramurálním uložením leiomyomu. Zajímavým zjištěním je statisticky významná souvislost při ošetření defektu myometria pouhou koagulací a výskytem těhotenských ztrát u žen, které otěhotněly v prvních 12 měsících po operaci. V souboru nebyla v průběhu gravidity zaznamenána děložní ruptura.
Klíčová slova:
leiomyom, laparoskopie, myomektomie, porod, potrat, ruptura děložní, myometrium.ÚVOD
Důsledkem současných socioekonomických změn je rostoucí průměrný věk žen usilujících o první graviditu [21]. Z této skupiny se pak logicky vyděluje množina dlouhodobě neplodných pacientek, u kterých narůstá riziko výskytu některého z onemocnění reprodukčního systému, zejména děložní myomatózy [28].
Problematikou těhotenství po laparoskopické myomektomii u neplodných žen se na našem pracovišti zabýváme dlouhodobě [12, 13]. K odstranění leiomyomů využíváme standardizovanou techniku laparoskopické myomektomie [14]. Před operačním výkonem rutinně hodnotíme velikost, uložení, vztah k myometriu a počet myomatózních uzlů sonografickým vyšetřením. Součástí předoperačního managementu je vždy informovaný souhlas. Ve shodě s konsenzuálním doporučením nevyužíváme předoperační podání GnRH analog. Fakultativně využíváme některých z antiadhezivních prostředků [33].
Hlavní oblastí našeho zájmu bylo zjištění průběhu gravidity a porodu po laparoskopické myomektomii, především s ohledem na výskyt závažných těhotenských a porodnických komplikací (děložní ruptura v graviditě nebo za porodu, postpartální hemoragie aj.). Údaje o graviditě po laparoskopické myomektomii byly zjišťovány retrospektivně dotazníky, z ústavní počítačové databáze, ústavního archivu, osobním rozhovorem s pacientkou nebo jejím ošetřujícím gynekologem. Analyzovali jsme také průběh a vedení porodu, včetně indikací k císařskému řezu. Zde je však nutné uvést, že indikace k císařskému řezu jsou většinou v případě těhotné ženy po myomektomii sdružené.
Skutečnost do jaké míry myom děložní ovlivňuje plodnost ženy jsme při hodnocení výsledků neanalyzovali. Leiomyom byl buď jediným faktorem neplodnosti, nebo se vyskytoval jako součást dalších příčin neplodnosti. U pacientek z center asistované reprodukce bylo chirurgické odstranění leiomyomu často spojené s komplexním laparoskopickým ošetřením patologie vnitřního genitálu – např. řešení saktosalpingu, endometriózy apod.
VÝSLEDKY
V uvedeném období laparoskopicky operovali 413 neplodných žen s děložním leiomyomem. V 60 případech (14,5 %) se nepodařilo zjistit klinická data nebo ženy po operaci o graviditu již neusilovaly. Ve dvou případech (0,48 %) byl při histopatologickém hodnocení zjištěn leiomyosarkom. Pacientky následně podstoupily adekvátní terapii a v léčbě neplodnosti nepokračovaly.
U 351 žen jsme měli k dispozici kompletní klinické údaje ke statistickému zhodnocení (tab. 1). Průměrný věk pacientek v souboru byl 33, 5 roků (22–48). Průměrný počet myomů odstraněných u jedné pacientky byl 1,7 (1–8). Celkově jsme u těchto žen odstranili 643 leiomyomů. Průměrná velikost myomu byla 3,3 cm (1–10). Z celkového počtu 351 žen otěhotnělo 171 žen (48,7 %). V době hodnocení probíhala gravidita u 30 žen.
Tab. 1. Jednotlivé etapy sledování a souhrnný přehled výsledků laparoskopické myomektomie 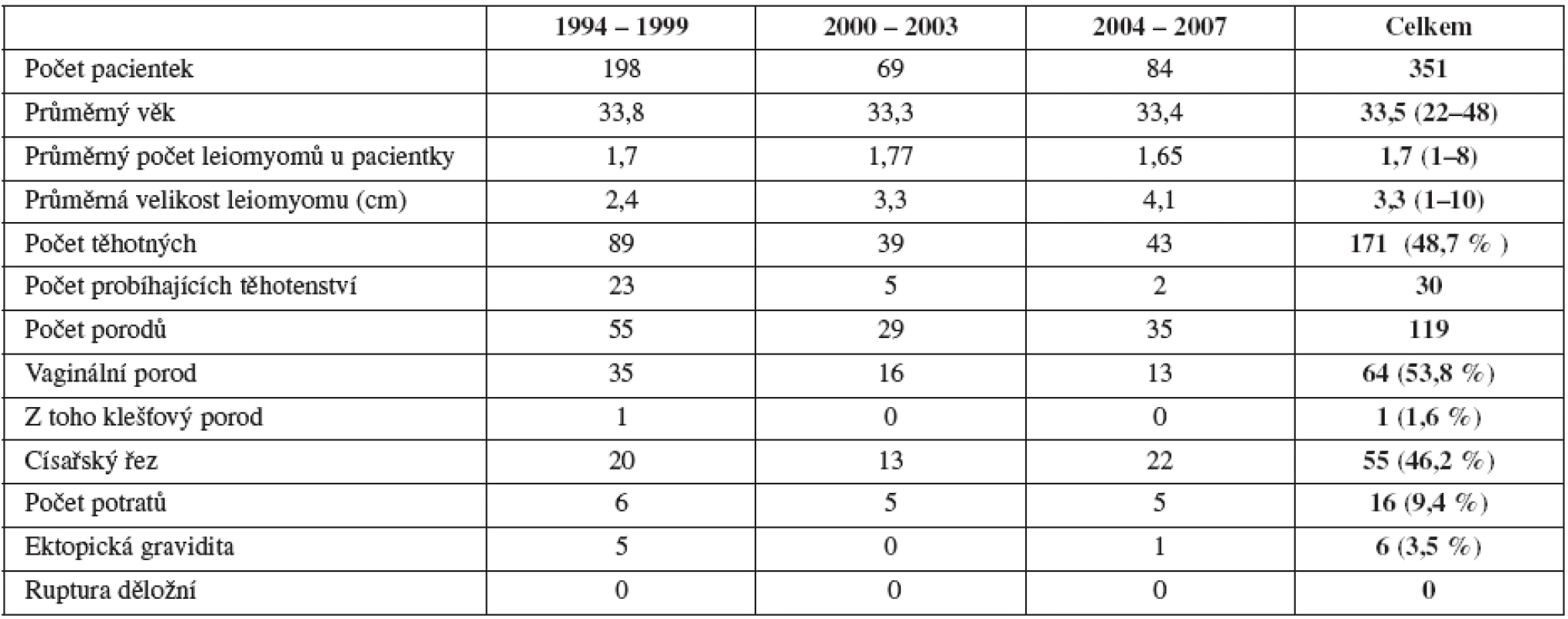
Pro podrobné hodnocení reprodukčních výsledků jsme využili údaje od 141 žen, které po laparoskopické myomektomii porodily nebo potratily. Průměrný věk žen, které otěhotněly po laparoskopické myomektomii byl v době porodu nebo potratu 35,2 roků ( 23–44).
U 88 žen (62,4 %) z celkového počtu 141 byl odstraněn pouze jeden leiomyom, zatímco u 53 žen (37,6 %) bylo odstraněno více těchto tumorů. Celkový počet odstraněných leiomyomů byl v tomto souboru 282, tj. v průměru byly odstraněny 2 tumory u jedné pacientky. U jedné ženy bylo maximálně odstraněno 6 tumorů. Jeho průměrná velikost byla 3 cm (1–7 cm). Graf 1 ukazuje velikost dominantního leiomyomu u 141 žen. Jednotlivé etapy sledování jsou oddělené graficky značkou.
Graf 1. Velikost dominantního leiomyomu ve studovaném souboru (n = 14l) 
Většina odstraněných leiomyomů bylo subserózních – 85 (60,3 %), intramurálních bylo 41 (29,1 %) a nejméně stopkatých 15 (10,6 %). V tabulce 2 je vyhodnocen způsob ošetření defektu na myometriu (koagulace nebo sutura) ve vztahu k typu leiomyomu (stopkatý, subserózní, intramurální). K ošetření stopkatých leiomyomů jsme v 93,3 % použili bipolární koagulaci. U subserózních leiomyomů byla k ošetření myometria použita sutura v 55,3 % a při intramurálním uložení v 87,8 %.
Tab. 2. Ošetření defektu myometria podle vztahu leiomyomu k myometriu ( n = 141 ) 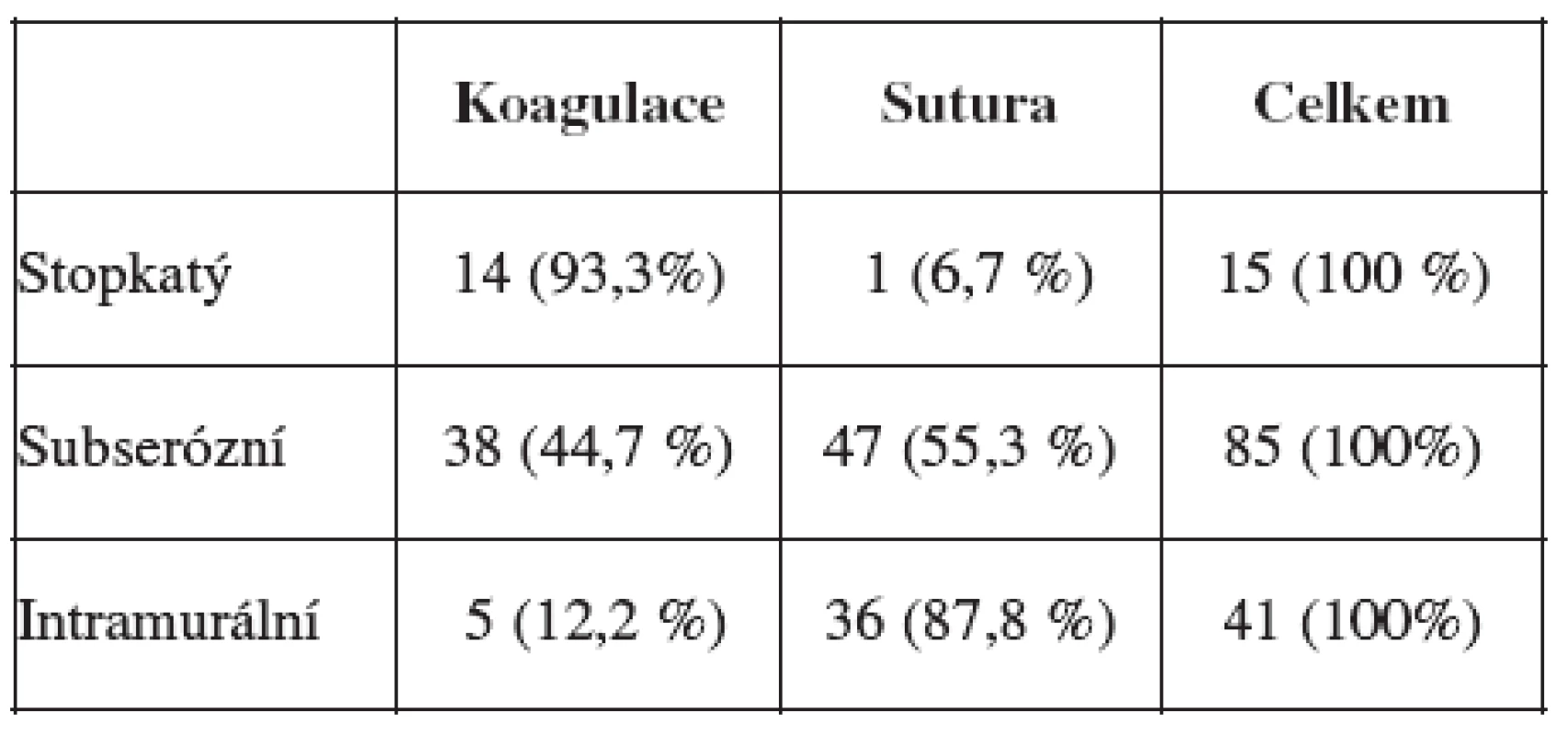
Ve studovaném souboru porodilo 119 žen. Ve skupině žen, které porodily, bylo 64 porodů vedeno vaginálně (53,8 %) a u 55 žen byl proveden císařský řez (46,2 %) (tab. 3). V souboru logicky převládly plánované císařské řezy (83,4 %).
Tab. 3. Vedení porodu u pacientek po laparoskopické myomektomii v letech 1994 – 2007 (n = 119) 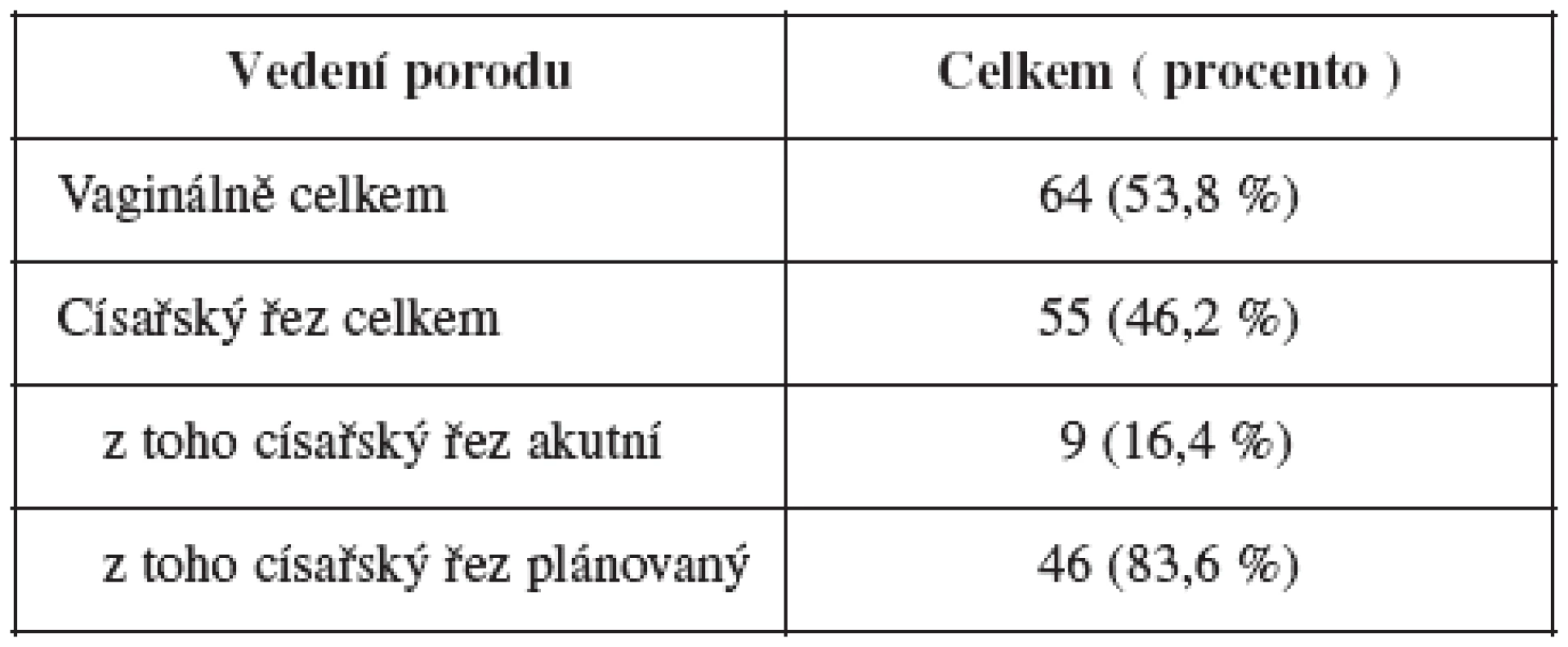
Ve studovaném souboru se objevilo 16 spontánních potratů (11,3 %) a 6 žen mělo ektopickou graviditu (4,3 %). Ve skupině žen se spontánním potratem po laparoskopické myomektomii 12 potratilo v prvním trimestru a u 4 žen byl potrat ve druhém trimestru (tab. 4). Při studování závislosti neúspěšné gravidity a intervalu mezi laparoskopickou myomektomií a otěhotněním se objevila zásadní souvislost. Při koncepci do 12 měsíců po operaci a při pouhém ošetření defektu myometria koagulací se statisticky vysoce významně vyskytují výše uvedené reprodukční neúspěchy (p = 0,002).
Tab. 4. Počet a stáří spontánních potratů v souboru 
Na grafu 2 jsou znázorněny časové intervaly v měsících mezi laparoskopickou myomektomií a koncepcí. Jednotlivé etapy sledování jsou oddělené graficky. Průměrný interval mezi operací a otěhotněním byla v našem souboru 13,5 měsíců (2–44). U žen, které potratily byl interval mezi operací a otěhotněním 12,5 měsíců (3–27). Průměrný interval mezi operací a koncepcí u žen, které porodily vaginálně byl 12,9 měsíců (2–44). U plánovaného císařského řezu byl průměrný interval 15,1 měsíc (2–42) a u akutního císařského řezu 12 měsíců (3–26).
Graf 2. Intervaly mezi laparoskopickou myomektomií a koncepcí v celém souboru (n = 141) 
V tabulce 5 je uvedeny lokalizace leiomyomu, vztah k myometriu, počet a průměrná velikost v souvislosti s vedením porodu. Statisticky významné při ukončení porodu císařským řezem je pouze intramurální uložení leiomyomu (p = 0,011).
Tab. 5. Lokalizace, vztah k myometriu, průměrná velikost a počet leiomyomů ve vztahu s vedením porodu ( n = 119 ) 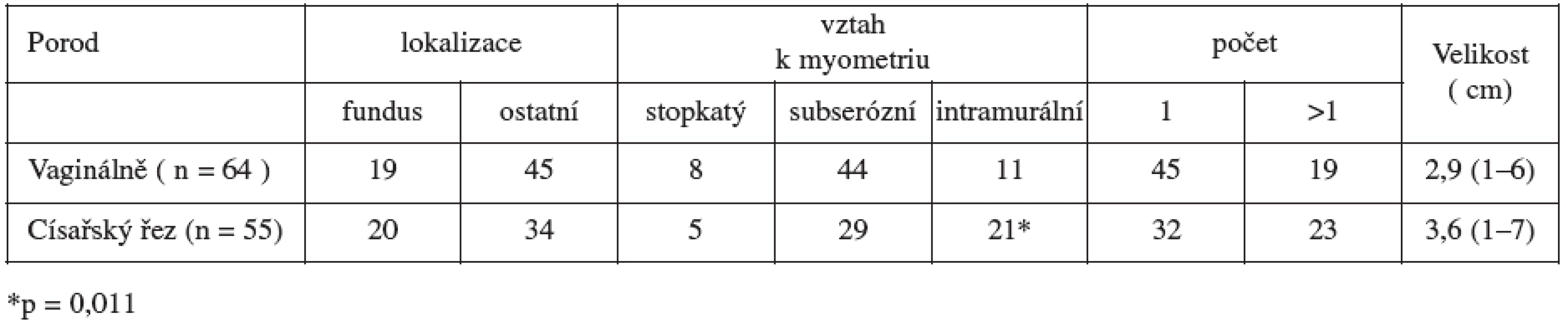
Statisticky byl analyzován a zhodnocen způsob vedení porodu po laparoskopické myomektomii ve vztahu k velikosti a počtu odstraněných leiomyomů, k jejich uložení na děložním těle, k jejich vztahu k myometriu a intervalu mezi operací a otěhotněním. Pro porovnání těchto charakteristik mezi různými skupinami pacientek byla použita analýza rozptylu včetně Duncanova testu mnohonásobného srovnávání, případně dvouvýběrový t-test. Pro porovnání vztahu kvalitativních charakteristik byl použit χ2 test nezávislosti v kontingenčních tabulkách. Pomocí metody lineární regrese byl modelován vztah intervalu mezi operací a koncepcí v souvislosti s výše popsanými charakteristikami leiomyomů. Výpočty byly provedeny pomocí programu SPSS verze 17 pro MS Windows.
DISKUSE
Problematika konzervativní léčby děložní myomatózy u neplodných žen je již řadu let předmětem celé řady studií a praktických doporučení [9, 18, 34]. Např. indikace a kritéria American Society for Reproductive Medicine (ASRM) z roku 2008 k laparoskopické myomektomii u neplodných žen jsou relativně vágní. Před vlastním operačním výkonem je nezbytné vyšetřit ostatní možné příčiny poruch plodnosti ženy. K operačnímu řešení jsou pak indikované ženy, kde není možné prokázat jinou příčinu sterility, leiomyomy jsou dostatečné velikosti a intramurálně uložené, nebo se v děloze vyskytují v nepříznivé lokalizaci (především submukózně uložené). Např. Bulletti uvádí, že až 50 % žen s nevysvětlitelnou neplodností po provedené myomektomii otěhotnělo [3]. Rackow u pacientek v programu IVF doporučuje provedení myomektomie u velkých leiomyomů a také ve skupině žen s nevysvětlitelně neúspěšnými IVF cykly [26].
V minulosti jsme laparoskopicky operovali 413 neplodných žen s děložním leiomyomem a dosažené výsledky jsou předmětem zkoumání. Kompletní klinická data o operaci, průběhu gravidity a porodu jsou k dispozici u 351 žen. Celkem jsme u těchto žen odstranili 643 leiomyomů. Většinu stopkatých leiomyomů lze odstranit koagulací a odstřižením stopky. V našem souboru jsme takto ošetřili 93,3 % všech stopkatých tumorů. V případě subserózních leiomyomů jsme pouze koagulaci využily v 44,7 % a suturu defektu pak v 55,3 %. Zde je nutné podotknout, že definice subserózního leiomyomu je někdy problematická a také malý leiomyom lze poměrně snadno odstranit při použití pouze koagulace. Jiný problém nastává u intramurálních leiomyomů. V našem souboru byla v 87,8 % provedena sutura myometria. Po exstirpaci intramurálního leiomyomu byl defekt v 5 případech (12,2 %) pouze koagulován. Všechny takto ošetřené pacientky patřily do skupiny operovaných žen v letech 1993–1999. Z dnešního pohledu se jeví pouhá koagulace defektu po odstranění intramurálního leiomyomu u ženy plánující graviditu jako zcela nevhodná.
Při hodnocení výsledků laparoskopické myomektomie jsme se zaměřili na reprodukční výsledky po této operaci. U žen, které porodily, jsme statisticky hodnotili, zda lokalizace leiomyomů, jejich vztah k myometriu a jejich četnost ovlivňuje způsob vedení porodu nebo výskyt některých závažných těhotenských patologií (ruptura dělohy v těhotenství, patologie vztahu placenty a myometria).
Statisticky významné je intramurální uložení leiomyomu při ukončení porodu císařským řezem (p = 0,011). Při intramurálně uloženém leiomyomu otěhotnělo v prvním roce po operaci 65,5 % operovaných žen. Relativní riziko ukončení gravidity císařským řezem při takto uloženém tumoru je 1,34 (95% CI: 1,05–1,69). Vedení porodu v tomto souboru nesouviselo s ostatními hodnocenými parametry, tj. velikostí myomu, počtem, uložením. Souvislosti byly statisticky nevýznamné (NS).
Indikace k ukončení těhotenství plánovaným císařským řezem (83,6 %) byly většinou sdružené se stavem po předchozí operaci na děloze. Do této skupiny patřila indikace z důvodu vícečetného těhotenství, polohy koncem pánevním, předčasného porodu, sdružené indikace u léčených sterilit apod. U 9 pacientek (16,4 %) bylo těhotenství ukončeno akutním císařským řezem. V indikacích k akutnímu císařskému řezu stojí za pozornost 2 případy abrupce placenty. Do jaké míry však byly způsobeny předchozí myomektomií lze pouze spekulovat.
Matematickým výpočtem lze na základě dostupných dat odhadovat způsob vedení porodu. Vaginální porod lze předpokládat u 65 % těhotných (95% CI: 48,3–79,4 %), ukončení plánovaným císařským řezem u 35 % (95% CI: 20,6–51,7 %) a riziko provedení akutního císařského řezu je 15,4 % (95% CI: 4,4–34,9 %).
Komplikovanou otázkou je délka intervalu mezi operací a koncepcí. Optimální interval lze stanovit poměrně obtížně. Kazuistika norských autorů z roku 2004 popisuje děložní rupturu v 36. týdnu gravidity u ženy, která otěhotněla po IVF za 6 týdnů po odstranění stopkatého leiomyomu [19]. Tento případ popisuje zřejmě jeden z nejkratších intervalů mezi operací a otěhotněním. Italští autoři sledovali ultrazvukem v týdenních intervalech kvalitu vaskularizace děložní jizvy u 20 pacientek po laparoskopické myomektomii a 10 pacientek po laparotomické enukleaci leiomyomu [27]. Po 45 dnech po chirurgické léčbě byla vaskularizace děložní sutury nerozeznatelná od okolního myometria. Vaskularizace a hojení obou způsobů léčby děložní myomatózy se od sebe po 45 dnech od operace nelišily. Seinera sledoval hojení jizvy po laparoskopické myomektomii [29]. Po 30 dnech od operace došlo k redukci velikosti jizvy o 71,7 % ve srovnání s průměrnou velikostí odstraněného leiomyomu. V jiné studii byla redukce velikosti jizvy v myometriu po 30 dnech od operace v průměru 44,1 % [17].
Díky dlouhodobému sledování máme k dispozici zajímavé údaje o vývoji intervalu mezi operací a otěhotněním. V letech 1994–1999 byl tento interval u spontánního porodu dlouhý průměrně 14,5 měsíce (3–44 měsíců). U těhotenství ukončených císařským řezem byl interval delší, průměrně 20 měsíců (6–32 měsíců). Rozdíl je statisticky významný na 5% hladině významnosti. V letech 2000–2003 byl tento interval u spontánního porodu dlouhý průměrně 12,6 měsíců (3–42 měsíců). U těhotenství ukončených císařským řezem byl interval průměrně 12,9 měsíců (2–24 měsíců). Rozdíl je statisticky nevýznamný (p >0,05). Při hodnocení spontánních porodů byl tento interval v letech 2004–2007 10,3 měsíce (3,5–14) a u císařských řezů 11,1 měsíc (2–24). Je zajímavé, že i přes postupně se zvětšující průměr enukleovaného myomu s větším defektem na děloze v letech 1994–2007, se interval mezi operací a koncepcí trvale zkracuje. Ani zkracování tohoto intervalu nevedlo k nárůstu výskytu závažných těhotenských a porodnických komplikací. Při multivariantní analýze celého souboru 119 žen nebyl zjištěný vliv intervalu mezi operací a koncepcí na způsob vedení porodu. Důležitým zjištěním je skutečnost, že při koncepci do 12 měsíců po operaci a při pouhém ošetření defektu myometria koagulací se statisticky vysoce významně vyskytují těhotenské ztráty v I. nebo II. trimestru (p = 0,002) (tab. 4).
Výskyt děložní ruptury po myomektomii představuje 2 % všech ruptur dělohy v souvislosti s graviditou [10]. I když ruptura děložní po laparoskopické myomektomii není častá, v literatuře se objevují zprávy o jejím výskytu v průběhu gravidity ještě před zahájením vlastní děložní činnosti [1, 2, 4, 5, 6, 7, 8, 20, 23, 24, 25, 32]. Mezi rizikové faktory ruptury děložní v graviditě patří fundální uložení, inadekvátní sutura (především při intramurálním uložení), otevření dutiny děložní a intenzivní necílená koagulace (spíše monopolární) spodiny lůžka leiomyomu [7, 10]. V našem sledovaném souboru se ruptura dělohy nevyskytla.
Přesto těhotenství ženy po myomektomii patří mezi vysoce riziková. Nezbytnou součástí péče o těhotné ženy po této operaci je nejen jejich důkladné poučení, ale i předání operačního protokolu s podrobným popisem lokalizace tumoru a způsobu ošetření defektu dělohy ošetřujícímu gynekologovi nebo lůžkovému oddělení.
Podobně jako ke graviditě ženy po myomektomii, je nutné velmi důsledně a pečlivě přistupovat i k vedení porodu. Neexistuje jasný konsensus, kdy ukončit těhotenství císařským řezem, nebo kdy vést porod vaginálně. Frekvence císařských řezů po myomektomii v různých studiích kolísá a dosahuje v některých studiích 65–80 % [22, 30, 31]. Naopak Kumakiri popisuje možnost vaginálního porodu až v 80 % [15, 16].
Ve studovaném souboru v letech 1994–2007 porodilo 119 žen. V této skupině bylo 64 porodů vedeno vaginálně (53,8 %) a u 55 žen byl proveden císařský řez (46,2 %). V celém souboru logicky převažují plánované císařské řezy (83,6 %). Z tabulky 1 vyplývá postupně se zvyšující frekvence císařských řezů u pacientek po laparoskopické myomektomii. Například v hodnoceném období 2004–2007 bylo císařským řezem ukončeno 63 % těhotenství po laparoskopické myomektomii.
ZÁVĚR
Laparoskopická myomektomie zůstane pravděpodobně i nadále kontroverzním tématem jak v její indikaci, v doporučení za jak dlouho po operaci může žena otěhotnět, tak i ve způsobu vedení porodu. Léčebný přístup po zjištění leiomyomu by měl být individualizován [11]. Spolupráce s pacientkou je nutností, včetně podrobného seznámí s klady a zápory expektační resp. intervenční terapie.
Gravidita po laparoskopické myomektomii je vysoce riziková. Pacientka musí být podrobně informována o možných komplikacích v jejím průběhu (viz výše popsané patologie). Na základě našich výsledků a zkušeností varujeme především před hlubokou necílenou koagulací defektu myometria.V současné době převažuje ukončení gravidity plánovaným císařským řezem. Po enukleaci děložního leiomyomu je ve vybraných případech možné porod vést vaginálně [16]. Porod je nutné vést v podobném režimu jako spontánní porody žen po císařském řezu [10]. V průběhu porodu je nezbytné kontinuální monitorování srdeční frekvence plodu, které bývá většinou jediným ukazatelem fetálního distresu vznikajícího na základě děložní ruptury [1]. Pacientka by měla mít ještě před zahájením vlastního porodu k dispozici podrobné informace a také srozumitelný informovaný souhlas obsahující všechna rizika vaginálního porodu po operaci na děloze.
Z vlastních dlouhodobých zkušeností a výše uvedených výsledků můžeme potvrdit velmi dobré zkušenosti s minimálně invazivní léčbou děložních leiomyomů.
MUDr. Eduard Kučera, CSc.
Ústav pro péči o matku a dítě
Podolské nábřeží 157
Praha 4 147 00
ekucera@seznam.cz
Zdroje
1. Asakura, H., Oda, T., Tsunoda, Y., et al. A case report: change in fetal heart rate pattern on spontaneous uterine rupture at 35 weeks gestation after laparoscopically assisted myomectomy. J Nippon Med Sch, 2004, 71, 1, p. 69-72.
2. Banas, T., Klimek, M., Fugiel, A., Skotniczny, K. Spontaneous uterine rupture at 35 weeks’ gestation, 3 years after laparoscopic myomectomy, without signs of fetal distress. J Obstet Gynaecol Res, 2005, 31, 6, p. 527-530.
3. Bulletti, C., DeZiegler, D., Polli, V., et al. The role of leiomyomas in infertility. J Am Assoc Gynecol Laparosc 1999, 6, 4, p. 441-445.
4. Dubuisson, JB.,Chavet, X., Chapron, C., et al. Uterine rupture during pregnancy after laparoscopic myomectomy. Hum Reprod 1995, 10, 6, p. 1475-1477.
5. Grande, N., Catalano, GF., Ferrari, S., Marana, R. Spontaneous uterine rupture at 27 weeks of pregnancy after laparoscopic myomectomy. J Minim Invasive Gynecol 2005, 12, 4, p. 301.
6. Harris, WJ. Uterine dehiscence following laparoscopic myomectomy. Obstet Gynecol 1992, 80, 3 Pt 2, p. 545-546.
7. Hasbargen, U., Summerer-Moustaki, M., Hillemanns, P., et al. Uterine dehiscence in a nullipara, diagnosed by MRI, following use of unipolar electrocautery during laparoscopic myomectomy:Case report. Hum Reprod 2002, 17, 8, p. 2180-2182.
8. Hockstein, S. Spontaneous uterine rupture in the early third trimester after laparoscopically assisted myomectomy. A case report .J Reprod Med 2000, 45, 2, p. 139-141.
9. Holub, Z., Kužel, D., Kučera, E., et al. Management děložních myomů: CSGE doporučení k provádění správné klinické praxe. Čes Gynek ,2005, 70, 2, s. 165-168.
10. Holub, Z., Mára, M. Myomy, fertilita a těhotenství. Čes Gynek 2008, 43, 5, s. 307-313.
11. Khaund A., Lumsden, MA. Impact of fibroids on reproductive function. Best Pract Res Clin Obstet Gynaecol 2008, 22, 4, p. 749-760.
12. Kučera, E., Mardešić, T., Müller, P., et al. Laparoskopická myomektomie u neplodných žen. Čes Gynek 2001, 66, 6, s. 415-418.
13. Kučera, E., Dvorská, M., Křepelka, P., Heřman, H. Laparoskopická myomektomie a gravidita – dlouhodobé výsledky. Čes Gynek 2006, 71, 5, s. 389-393.
14. Kučera, E. Laparoskopická myomektomie u poruch plodnosti ženy. Čes Gynek 2004, 69, 4, s. 303-306.
15. Kumakiri, J., Takeuchi, H., Kitade, M., et al. Pregnancy and delivery after laparoscopic myomectomy. J Minim Invasive Gynecol 2005, 12, 3, p. 241-246.
16. Kumakiri, J., Takeuchi, H., Itoh, S., et al.:Prospective evaluation for the feasibility and safety of vaginal birth after laparoscopic myomectomy. J Minim Invasive Gynecol 2008, 15, 4, p. 420-424.
17. Landi, S., Zaccoletti, R., Ferrari, L., Minelli, L. Laparoscopic myomectomy: technique, complications, and ultrasound scan evaluations. J Am Assoc Gynecol Laparosc 2001, 8, 2, p. 231-240.
18. Lefebre, G., Vilos, G., Allaire, C., et al. The management of uterine leiomyomas. J Obstet Gynaecol Can 2003, 25, 5, p. 396-418.
19. Lieng, M., Istre, O., Langebrekke, A.Uterine rupture after laparoscopic myomectomy. J Am Assoc Gynecol Laparosc 2004, 11, 1, p. 92-93.
20. Malberti, S., Ferrari, L., Milani, R. Spontaneous uterine rupture in the third trimester of gestation after laparoscopic myomectomy. A case report. Minerva Ginecol 2004, 56, 5, p. 479-480.
21. Manyonda, I., Sinthamoney, E., Belli, A. Controversies and challenges in the modern management of uterine fibroids. Br J Obstet Gynaecol 2004, 111, 2, p. 95-102.
22. Nezhat, CH., Nezhat F., Roemisch, M., et al. Pregnancy following laparoscopic myomectomy: preliminary results. Hum Reprod 1999, 14, 5, p. 1219-1221.
23. Nkemayim, DC., Hammadeh, ME., Hippach, M., et al. Uterine rupture in pregnancy subsequent to previous laparoscopic electromyolysis. Case report and review of the literature. Arch Gynecol Obstet 2000, 264, 3, p. 154-156.
24. Parker, WH., Iacampo, K., Long, T.Uterine rupture after laparoscopic removal of a pedunculated myoma. J Minim Invasive Gynecol 2007, 14, 3, p. 362-364.
25. Pelosi, MA., Pelosi, MA. Spontaneous uterine rupture at thirty-three weeks subsequent to previous superficial laparoscopic myomectomy. Am J Obstet Gynecol 1997, 177, 6, p. 1547-1549.
26. Rackow, BW., Arici, A. Fibroids and in-vitro fertilization: which comes first? Curr Opin Obstet Gynecol 2005, 17, 3, p. 225-231.
27. Rosetti, A., Sizzi, O., Florio, G., et al. Power Doppler Sonographic Evaluation of the Vascularity of the Myomectomy „Scar“: Comparison between laparoscopic and laparotomic myomectomy. World Congress on Gynecologic Endoscopy.Tel Aviv,Israel, 2000, In Abstracts.
28. Sanders, B. Uterine factors and infertility. J Reprod Med 2006, 51, 3, p. 169-176.
29. Seinera, P., Gaglioti, P., Volpi, E. et al. Ultrasound evaluation of uterine wound healing following laparoscopic myomectomy: preliminary results. Hum Reprod 1999, 14, 10, p. 2460-2463.
30. Seinera, P., Farina, C., Todros, T. Laparoscopic myomectomy and subsequent pregnancy: results in 54 patients. Hum Reprod 2000, 15, 9, p. 1993-1996.
31. Seracchioli, R., Rossi, S., Govoni, F, .et al. Fertility and obstetric outcome after laparoscopic myomectomy of large myomata : a randomized comparison with abdominal myomectomy. Hum Reprod 2000, 15, 12, p. 2663-2668.
32. Sizzi, O., Rossetti, A., Malzoni, M., et al.Italian multicenter study on complications of laparoscopic myomectomy. J Minim Invasive Gynecol 2007, 14, 4, p. 453-462.
33. The Practice Committee of the American Society for Reproductive Medicine. Pathogenesis, and control of peritoneal adhesions in gynecologic surgery. Fertil Steril 2008, 90, 3, Supp l., p. S144-S149.
34. The Practice Commitee of the ASRM in collaboration with the SRS. Myoma and reproductive function. Fertil Steril 2008, 90, Suppl. 3., p. 125-130.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2009 Číslo 6- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Inosin pranobex v léčbě chřipky a dalších respiračních infekcí virové etiologie
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Porovnání produkce reaktivních kyslíkových částic v nativním ejakulátu a v suspenzi spermií
- Interleukin 6 v plodové vodě pacientek s předčasným odtokem plodové vody
- Americký úřad FDA schválil vakcínu Cervarix
- Denzitometrické nálezy u žen užívajících gestagenní hormonální antikoncepci
- Kombinovaná léčba symptomů hyperaktivního měchýře anticholinergiky a alfalytiky u žen – pilotní studie
- Fertilitu zachovávající terapie gynekologických malignit
- Molekulární charakteristiky borderline ovariálních tumorů ve vztahu k biologickému chování nádorů
- Reprodukční výsledky po laparoskopické myomektomii – retrospektivní analýza 1994-2007
- Torze ovaria v prvním trimestru gravidity po stimulaci v IVF-ET programu – kazuistika
- Prenatálně vzniklé intrakraniální krvácení – diagnostika a sledování
- Analýza perinatologických ukazatelů Olomouckého kraje v období 1994-2008
- Perioperační podávání kapslí s brusinkovým extraktem v profylaxi uroinfekcí po gynekologických operacích
- Komplikace laparotomické a laparoskopické léčby karcinomu endometria
- Léčba recidivujícího ovariálního karcinomu
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Interleukin 6 v plodové vodě pacientek s předčasným odtokem plodové vody
- Prenatálně vzniklé intrakraniální krvácení – diagnostika a sledování
- Torze ovaria v prvním trimestru gravidity po stimulaci v IVF-ET programu – kazuistika
- Fertilitu zachovávající terapie gynekologických malignit
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



