-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Ako vykonávať ambulantnú kardiovaskulárnu rehabilitáciu: návrh Pracovnej skupiny kardiovaskulárnej rehabilitácie Slovenskej kardiologickej spoločnosti
How to apply the ambulatory cardiovascular rehabilitation: guidelines of the Working group for cardiovascular rehabilitation at Slovak Society of Cardiology
Authors have proposed a concept of guidelines for applying the ambulatory complex cardiovascular rehabilitation (ACCVR) into the clinical practice in Slovakia. As a background they have used an actual cardiovascular mortality and morbidity data from home country and abroad as well. They emphasize the non-optimal situation in this aspect which may not be solved by the increasing supporting the invasive revascularization methods and by the intensifying pharmacotherapy only, because the favourable effects of these procedures is timely missing if it is not accompanied by the therapeutic lifestyle changes. In this proposal the ACCVR is considered not as a regular, controlled physical training only, but there is included patient´s education, relaxation, stress management, behavioral changes and possible social support too. At the end of one 3 months lasting cycle of ACCVR there is subsumed a final test oriented on patient´s education and physical fitness levels and the continuing long-term contacts with him during following home-based training. Main parts of the concept are the concrete conditions which should by fulfilled as for as a personal, space and device equipment needed for accreditation so called cardiology stationary for ACCVR activities (in connection with cardiology department for out patients). Moreover, there are also included practical guidelines how to do patient´s stratification, how to send the patients to stationary, indications and contraindications, establishing of the training heart rate and training load, the composition of one cycle 3 months lasting, application of the progressive aerobic and resistance training and how to continue in home-based training. At the end the authors have proposed conditions which are needed to fulfil for a successful implementation of ACCVR into the health care system.
Key words:
cardiovascular rehabilitation for out patients – exercise training – home based training with telemonitoring control – progressive resistance training – relaxation and stress management
Autoři: Štefan Farský 1; Viliam Rus 2; Katarína Sládeková 3
Působiště autorů: Kardiologická ambulancia Domu srdca Martin, Slovenská republika 1; Kardiologická ambulancia pri Agentúre sociálnych služieb Dubnica nad Váhom, Slovenská republika 2; Fyziatricko-rehabilitačné oddelenie Národného ústavu srdcovocievnych chorôb Bratislava, Slovenská republika 3
Vyšlo v časopise: Vnitř Lék 2017; 63(12): 972-979
Kategorie: Doporučené postupy
Souhrn
V práci autori predkladajú návrh praktického postupu pri vykonávaní ambulantnej komplexnej kardiovaskulárnej rehabilitácie (AKKVR). Vychádzajú pritom z aktuálnej situácie v mortalite a morbidite na kardiovaskulárne ochorenia u nás i vo svete. Zdôrazňujú, že situáciu sa nepodarí zlepšiť len podporou invazívnych revaskularizačných postupov a farmakoterapiou, resp. že napriek úspešným intervenčným a kardiochirurgickým výkonom sa ich efekt stráca, ak nie sú sprevádzané liečebnými zmenami životného štýlu.
AKKVR sa v tomto návrhu nechápe len ako pravidelný, kontrolovaný fyzický tréning, ale jej súčasťou má byť aj edukácia pacienta, nácvik relaxácie a spôsobov zvládania stresu, zmeny v chovaní a sociálnej podpore pacienta. Predpokladá sa aj záverečné preverenie znalostí pacienta a určenie úrovne jeho fyzickej zdatnosti a následné intermitentné pokračovanie kontaktov s pacientom s prechodom do tréningu v domácom prostredí. Ťažiskom práce sú konkrétne požiadavky na personálne, priestorové a prístrojové vybavenia Stacionára pre AKKVR, ktorý má nadväzovať na činnosť kardiologickej ambulancie. Ďalej sú to praktické postupy pri odosielaní pacientov do stacionára, indikácie a kontraindikácie, stratifikácia pacientov, určovanie tréningovej záťaže na začiatku a v priebehu jedného cyklu AKKVR v trvaní 3 mesiacov, základné zložky AKKVR počas jedného cyklu, aeróbny a silový tréning z hľadiska postupného zvyšovanie záťaže, prechod do domáceho tréningu. V závere sa podčiarkujú podmienky, ktorých splnenie je nevyhnutné k tomu, aby sa dosiahla účinná implementácia AKKVR do systému zdravotníckej starostlivosti.Kľúčové slová:
ambulantná kardiovaskulárna rehabilitácia – domáci tréning s telemonitoringom – fyzický tréning – progresívny rezistentný tréning – relaxácia a nácvik zvládania stresuVýchodisková situácia
Kardiovaskulárne ochorenia (KVO) sú na 1. mieste v príčinách úmrtí v Slovenskej republike (SR): celková mortalita je 52 %, mužov 48 %, žien 56 %. Úmrtnosť na KVO v celosvetovom meradle je 29,6 %, v štátoch Európskej únie je u mužov 42 %, u žien 48 %. Najväčšiu časť tvorí ischemická choroba srdca (ICHS).
V USA bol v rozmedzí rokov 1969–2013 zaznamenaný pokles úmrtnosti na ICHS o 67 %.
V mnohých krajinách EU bol až v poslednom desaťročí zaznamenaný pokles úmrtnosti na ICHS, priemerne okolo 40–60 % [1].
Štandardizovaná úmrtnosť na ICHS (na 100 000 obyvateľov) v priebehu posledného desaťročia klesla v Nemecku o 39 %, Írsku o 43 %, Poľsku o 34 %, Maďarsku o 8 %, Slovensku o 10 %, Slovinsku o 36 %, Českej republike o 11 %, Rumunsku o 16 %, Kazachstane o 55 %, Holandsku o 53 % [2].
Priaznivý efekt bol zaznamenaný predovšetkým v tých krajinách, v ktorých prebehli účinné kampane za implementáciu Komplexnej kardiovaskulárnej rehabilitácie (KKVR) do liečby pacientov s ICHS [3,4].
Celé desaťročia sme svedkami značného pokroku vo farmakologickej liečbe ICHS a v sofistikovaných invazívnych výkonoch na srdci a koronárnych cievach. V dôsledku toho väčšina pacientov prežije akútnu koronárnu príhodu, ale mnohokrát s následným prechodom do chronických stavov spojených s nárastom následnej zdravotníckej starostlivosti a tomu zodpovedajúcich nákladov.
ICHS je v zásade preventabilné ochorenie, ktorého priebeh je možno ovplyvniť včasnou diagnostikou, vhodným manažovaním ochorenia, kardiorehabilitáciou (sekundárnou prevenciou) s cieleným zameraním sa na zmenu životného štýlu. Ukazuje sa, že súčasný prístup riešenia ICHS, založený predovšetkým na intervenčnej kardiológii a farmakologickej liečbe, nie je dostatočne efektívny, ani dlhodobo udržateľný. V SR sa v rokoch 1998–2008 neznížil počet úmrtí na KVO a ICHS [5].
Kardiologický pacient po akútnej príhode, intervencii alebo diagnostikovaní ischemickej choroby srdca vyžaduje špeciálne poradenstvo pre prevenciu novej príhody, adherenciu k medikamentóznej liečbe, pre obnovu kvality života a pre udržanie alebo zlepšenie pracovnej kapacity.
Je všeobecne známe, že na poklese mortality z kardiovaskulárnych (KV) príčin vo svete v rokoch 1980–2000 sa v 60 % podieľala prevencia a v 40 % zlepšenie liečebných možností.
A práve programy ambulantnej KKVR sú kľúčové z hľadiska zníženia rizika opakovaných príhod a prevencie následných komplikácií [6]. Nezaradenie pacientov do programu II. fázy KKVR zvyšuje úmrtnosť o 28 %. Na druhej strane, u zaradených pacientov po perkutánnej koronárnej intervencii (Percutaneous Coronary Intervention – PCI) alebo po aortokoronárnom bypasse (Coronary Artery Bypass Grafting – CABG) sa preukázal v priebehu 6 rokov pokles úmrtnosti až o 44 %. Účasť v programoch KKVR redukuje celkovú mortalitu o 15–28 %, mortalitu z kardiálnych príčin o 26–31 %, a má priaznivý účinok na rizikové faktory [7]. Pritom práve ambulantná KKVR je najviac „cost effective“, pretože sa vykonáva v domácich podmienkach, bez nároku na pobyt, stravovanie a podobne a jej trvanie je vo všeobecnosti 2–4-krát dlhšie ako kúpeľná liečba. Jej náplňou je II., posthospitalizačná fáza kardiorehabilitácie, ktorá sa považuje za rozhodujúcu pre nastolenie nevyhnutných zmien životného štýlu. Bez zaradenia pacienta do programu následnej, posthospitalizačnej rehabilitácie sa veľmi rýchlo míňa efekt, ktorý sa vytvoril finančne náročným revaskularizačným výkonom.
Napriek medicíne založenej na dôkazoch, zostáva kardiovaskulárna rehabilitácia v rámci sekundárnej prevencie (KKVR/SP) u nás, aj inde, nedocenená a jej využitie je suboptimálne [8,9].
Pre Slovensko je možné považovať isté nedocenenie až ignorovanie implementácie ambulantnej KKVR/SP za dlhodobo neakceptovateľné práve pre negatívne dôsledky pre jednotlivca, ako aj pre spoločnosť, v ktorej sa KVO stali významným zdravotníckym, ekonomickým a sociálnym bremenom.
Definícia komplexnej kardiovaskulárnej rehabilitácie/sekundárnej prevencie
Komplexná kardiovaskulárne rehabilitácia/sekundárna prevencia je neoddeliteľnou súčasťou liečby kardiologických pacientov. Je definovaná ako proces, pomocou ktorého sa u chorých so srdcovými ochoreniami snažíme navodiť a udržať ich optimálny fyzický, psychický, sociálny, pracovný a emočný stav [10,11].
Formy KKVR
Popri historickej forme KKVR, ktorými sú centrá v rámci nemocníc a kúpeľov, vytvárajú sa nové možnosti vykonávania KKVR, ktorými sú program ambulantnej komplexnej kardiovaskulárnej rehabilitácie/sekundárnej prevencie AKKVR/SP a domáca, telemonitoringom registrovaná rehabilitácia [12,13]. S cieľom zvýšiť počet zaradených pacientov boli vydané európske, americké a niektoré národné odporúčania odborných spoločností, ktoré zdôrazňujú nutnosť rozvíjať KKKR/SP vo forme ambulantnej [14,15].
V súčasnosti aj u nás začína proces rozvoja ambulantnej formy, ktorá by sa mala poskytovať v nadväznosti na kardiologickú ambulanciu vytvorením Stacionára kardiovaskulárnej rehabilitácie (pripravovaná vyhláška MZ SR).
Ambulantná forma KKVR/SP pomáha riešiť aj problém účasti pacientov v programoch kardiorehabilitácie. V krajinách, kde sa dosiahla široká implementácia AKKVR/SP, sa zvýšila účasť v programoch kardiorehabilitácie na 60–80 % [16–18].
Ambulantná KKVR/SP sa tak stane novou modalitou KKVR. Tradičná lôžková forma zostáva naďalej indikovaná pre pacientov s komplikovaným priebehom ochorenia alebo neschopných liečby v ambulantnej forme. Všetci ostatní indikovaní pacienti s ochorením srdca by mali byť zaradení do ambulantnej formy KKVR/SP.
Ambulantná komplexná kardiovaskulárna rehabilitácia/sekundárna prevencia vo forme Stacionára pre kardiovaskulárnu rehabilitáciu/SP
Nakoľko činnosť stacionára je nadväzujúca činnosť kardiologickej ambulancie, je nutné určiť minimálne vybavenie, ktoré je nad rámec štandardného minimálneho priestorového, materiálneho, prístrojového a personálneho vybavenia kardiologickej ambulancie (tab. 1). Spolu uzatvárajú ucelený prevádzkový celok.
Tab. 1. Štandardné minimálne priestorové, materiálne, prístrojové a personálne vybavenie kardiologickej ambulancie 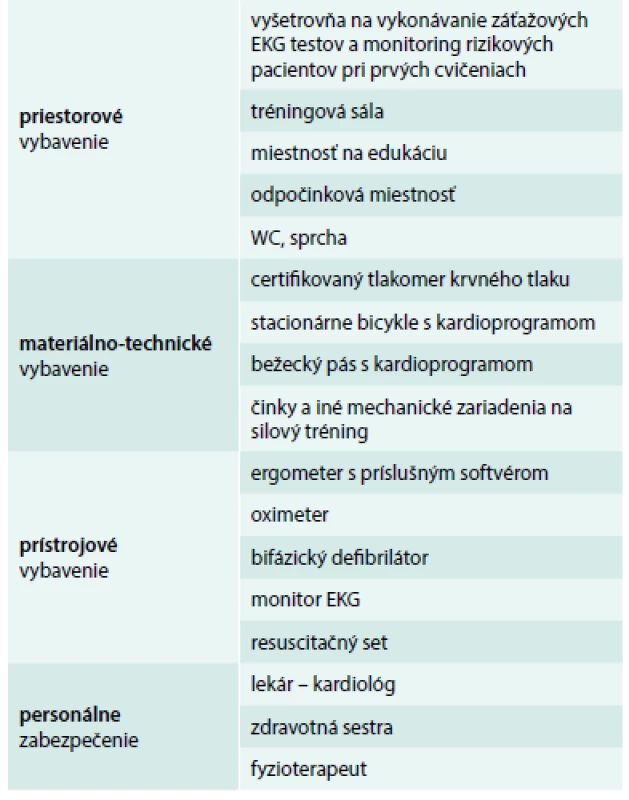
Stacionár poskytuje lepšiu dostupnosť pre pacientov, možnosť prispôsobenia sa podľa konkrétnych pracovných a sociálnych podmienok pacientov, nižšiu cenu a vyššiu adherenciu k programom v porovnaní s lôžkovými zariadeniami. Vytvorenie pocitu potreby v pokračovaní prispieva k zavedeniu domácej kardiorehabilitácie, prípadne v kombinácii s využívaním komunitných centier, wellnes, telemetrického monitoringu, sesterskej starostlivosti.
Základné komponenty ambulantnej KKVR
AKKVR/SP je nefarmakologická liečba vo forme integrovaného kontinuálneho programu fyzického tréningu, poradenstva, edukácie, intervencie na rizikové faktory akými sú fajčenie, nadváha, spôsob stravovania, psychická podpora, spánok a relaxácia.
Základnými súčasťami sú:
- edukácia a podpora zmeny životného štýlu
- riadený a kontrolovaný fyzický tréning
- nácvik relaxácie, zvládania stresu, zmeny v chovaní (behaviorálna medicína), sociálna podpora
- ovplyvnenie rizikových faktorov (fajčenie, hypertenzia, obezita, hladiny glukózy a krvných tukov, fyzická inaktivita)
- vstupný a výstupný záťažový EKG test
- písomný test pacienta, zameraný na úroveň jeho vedomostí o prevencii KVO
- optimálna farmakoterapia a kardioprotektívna liečba
- záverečné zhodnotenie celého cyklu s určením úrovne fyzickej výkonnosti pacienta
- odoslanie výsledkov do príslušnej zdravotnej poisťovne, záznam do zdravotnej dokumentácie pacienta, možnosť poskytnutia výsledkov na posudkové účely
- dlhodobý (mnohoročný) kontakt s pacientom a podpora jeho preventívnych aktivít
Indikácie AKKVR/SP
- akútny koronárny syndróm a akútny infarkt myokardu (AIM)
- aortokoronárny bypass (CABG)
- koronárna angioplastika (PCI, PTCA – perkutánna transluminálna koronárna angioplastika/Percutaneous Transluminal Coronary Angioplasty)
- chirurgické výkony na srdcových chlopniach
- stabilná angina pectoris (AP)
- stabilné srdcové zlyhanie (SZ)
- transplantácia srdca
- obštrukčná choroba periférnych tepien dolných končatín s klaudikáciami
- rekonštrukčné výkony na tepnách dolných končatín
- resynchronizačná ICD terapia
Kontraindikácie ambulantnej AKVR/SP
Kontraindikácie pre zaradenie sú: nestabilná angina pectoris, nekontrolované arytmie, stredne závažná aortálna stenóza, nestabilizovaná kardiálna dekompenzácia, embolická pulmonálna príhoda, akútna disekcia aorty, akútna myokarditída, perikarditída, nekontrolovaná hypertenzia, nestabilný diabetes mellitus, mentálne a psychické poruchy.
Odporúčanie pre zaradenie do programu AKKVR/SP
- Pri ukončení hospitalizácie indikovaných pacientov vypíše ošetrujúci lekár, v súlade so štandardnými liečebnými postupmi, návrh na zaradenie pacienta do programu AKVR/SP a odošle pacienta, spravidla podľa územnej príslušnosti, do kardiologického stacionára (KS)
- V prípade ambulantných pacientov vypíše návrh ambulantný kardiológ, angiológ, internista
- V KS sa pacient objedná na vstupný záťažový EKG test, prípadne záťažovú spiroergometriu v čase do 1 mesiaca od prepustenia z nemocnice, maximálne do 2 mesiacov v prípade, že v tomto období absolvuje kúpeľnú liečbu
Optimálne časové zaradenie do programu KKVR/SP
Akútny koronárny syndróm, po PCI: najskôr 5.–6. deň po výkone; po CABG: po 3–4 týždňoch od výkonu. Po 3 mesiacoch sú možné aj silové cvičenia s namáhaním sterna.
Platí zásada: zaradiť pacientov do programu AKKVR/SP čo najskôr.
Stratifikácia pacientov pred zaradením do programu
Na základe výsledkov záťažového vyšetrenia sa určí každému pacientovi stupeň kontrolovaného fyzického tréningu a pacient je zaradený do tréningových skupín.
Stratifikácia KV rizika pacienta je povinnou súčasťou pred zaradením do programu AKKVR/SP.
Riziko sa určuje podľa klinického stavu, stupňa ischémie myokardu, funkcie ľavej komory a záťažovej kapacity (tab. 2)
Tab. 2. Stratifikácia kardiovaskulárneho rizika pacienta 
MET – metabolický ekvivalent Pri predpise efektívneho a bezpečného tréningu sa celkove prihliada na klinický stav, stratifikáciu rizika, výsledky záťažového testu, medikáciu, komorbidity, psychosociálny stav, muskuloskeletálnu integritu, predchádzajúcu fyzickú aktivitu, zamestnanie, vek, pohlavie [19,20].
Edukačno-terapeutický program
Vychádza z poznatkov, že len správne informovaný pacient sa vie správne rozhodnúť a má potom dostatočnú adherenciu k programu. V edukačno-terapeutickom programe dostanú pacienti odpovede na otázky, čo je to srdcovo cievny systém, čo je ateroskleróza, prejavy ischemickej choroby srdca, prečo práve ja mám toto ochorenie, čo bude ďalej, čo sú to rizikové faktory, ako na ne, prečo KVR a jej zložky, otázky zdravého stravovania, fyzický tréning sa nerovná každej fyzickej aktivite, prečo a ako schudnúť, prečo liečiť zvýšený krvný tlak, diabetes mellitus, ostatné rizikové faktory aterosklerózy, čo so súťažným športom, možná sexuálna aktivita, vznik a vývoj porúch srdcového rytmu. Ďalej je to podpora k návratu do práce, podpora v uplatnení liečebných zmien životného štýlu.
Program sa uskutočňuje v skupinách počas 3 sedení v trvaní 1 hod. Vedie ich kardiológ alebo kardiologická sestra. Prvé 2 sedenia sú zamerané na edukáciu, počas tretieho pacienti absolvujú písomný záverečný test v zmysle „čo sme sa naučili“ a vysvetlia sa im otázky, na ktoré odpovedali nesprávne.
Vlastný program AKKVR/SP
Trvanie jedného cyklu je 12 týždňov. Každý cyklus obsahuje 36 tréningových jednotiek pozostávajúcich z dávkovaného cvičenia na kardiotrenažéroch, každé v trvaní 45 min a 15 min silového tréningu, teda jedna tréningová jednotka trvá 60 min, v jednom týždni 3 tréningy.
Samotná tréningová jednotka vyžaduje bežné prístrojové monitorovanie pacienta, dohľad fyzioterapeuta alebo zdravotnej sestry, ktorý kontroluje krvný tlak, pulzovú frekvenciu, subjektívne pocity pacienta, saturáciu O2 a namerané údaje dokumentuje. Avšak u vysoko rizikových pacientov indikuje kardiológ stacionára aj monitoring EKG počas prvých 2–3 jednotiek a osobne sa ich zúčastní [21].
Cvičenie – tréningový program má byť šitý na mieru každého pacienta. Je nutné odlíšiť cvičenie – tréning od fyzickej aktivity. Tréning je plánované, štruktúrované kontrolované, opakujúce sa cvičenie.
Treba zohľadniť bezpečnosť tréningu, výsledky záťažového testu, či bol ukončený po dosiahnutí predpovedaného maxima alebo bol limitovaný symptómami a akú úroveň aeróbnej kapacity pacient dosiahol.
Spôsoby tréningu – dynamický aeróbny, vytrvalostný tréningový režim (bicyklovanie, chôdza, severská chôdza, veslovanie, stúpanie, plávanie). Môže byť intervalový alebo kontinuálny, podľa súčasných názorov je intervalový tréning efektívnejší.
Silový rezistentný tréning podporuje rozvoj sily a svalovej vytrvalosti.
Najčastejšie sa používa aeróbny, vytrvalostný tréning. Je kľúčovým v efekte kardiorehabilitácie, vedie k redukcii celkovej a kardiálnej mortality, počtu opakovaných nefatálnych infarktov myokardu, k modifikácii rizikových faktorov k zvýšeniu fyzickej kapacity, zlepšeniu kvality života. Je odporúčaný v zmysle medicíny založené na dôkazoch (EBM) ako trieda IA.
Tréning má dokázaný efekt aj na molekulárnej úrovni, keď kostrové svalstvo, ako veľký parakrinný a endokrinný orgán tvorí a počas kontrakcie svalov uvoľňuje myokíny. Tieto podporujú tvorbu NO v endotele artérii s efektom od endotelu závislej dilatácie, zvýšenú tvorbu cytokínov s priaznivým imunologickým pôsobením a uvoľňovanie progenitorových endoteliálnych buniek v kostnej dreni s protizápalovým efektom. Takže tréning môžeme v programoch kardiorehabilitácie považovať za kľúčový moment v liečebnom efekte KKVR/SP a môžeme ho označiť aj ako pleiotropný liek [22–25].
Každý liek je potrebné užívať v určitom režime. Preto je potrebné stanoviť parametre tréningu, ktorými sú:
- intenzita tréningu, je dávkovaný individuálne
- frekvencia – počet opakovaní za týždeň
- trvanie – ako dlho trvá tréningová jednotka, ako dlho trvá celý cyklus
- spôsob tréningu
Pri určovaní intenzity tréningu sa snažíme udržať ju blízko anaeróbneho prahu (ANP) daného pacienta. Exaktne sa anaeróbny prah určuje spiroergometricky. ANP však môžeme stanoviť aj jednoduchšími spôsobmi, ktoré sú pre kontrolu tréningu postačujúce, napr. ergometrickým EKG vyšetrením, zhodnotením škály únavy (podľa Borga), jednoducho podľa metódy hovoriť – spievať – ťažko dýchať. U pacientov so srdcovým zlyhávaním v stabilizovanom stave sa meria vzdialenosť (v metroch), ktorú prejde pacient chôdzou počas 6 min [26].
Intenzita tréningu sa štandardne určuje stanovením tréningovej tepovej frekvencie (TTF) podľa nasledujúceho postupu:
- stanovenie tréningovej tepovej frekvencie podľa vekovej skupiny: TTF = (220 – vek) × (0,60–0,80)
- z maximálnej srdcovej frekvencie zistenej počas záťažového testu: TTF = 60–80 % z individuálne nameranej maximálnej tepovej frekvencie (TFmax)
- stanovením srdcovej rezervy (SR) a jej redukcie na 60–80 %, Karvonennová formula, výpočet srdcovej rezervy: SR = (TFmax – pokojová TF) × (0,6–0,8), výpočet tréningovej tepovej frekvencie (TTF) : TTF = SR (redukovanej na úrovni 0,6–0,8) + pokojová TF
- orientačne z Borgovej škály subjektívneho vnímania únavy, škála 6–20, TTF je pri stupni 10–13
- určenie v hodnotách METs (metabolických ekvivalentov), TTF sa má pohybovať v rozsahu 5–7 METs
- pre orientačné stanovenie tréningovej záťaže, možno použiť aj jednoduchú metódu „hovoriť – spievať – ťažko dýchať“ – za primeranú záťaž pre pacienta sa považuje tréning, pri ktorom pacient môže hovoriť – tréning je nedostatočný, ak môže pri ňom spievať, pri výraznej dýchavičnosti je záťaž už neprimerane vysoká
Všeobecne platí, hlavne z hľadiska bezpečnosti tréningu, že ak žena toleruje záťaž 125 W, a muž 150 W, postačuje to pre zaradenie pacienta do nízko rizikovej tréningovej skupiny. Samozrejme je pritom potrebné zohľadniť aj ďalšie súvislosti, stav KV systému, komorbidity, osobnosť pacienta, jeho zručnosti a pod.
Aeróbny tréning môže byť kontinuálny, vo vopred v určenej intenzite počas celého cvičenia alebo intervalový, s kolísavou intenzitou [27].
Aeróbny tréning kontinuálny:
- frekvencia 3–5-krát v týždni (z toho 3-krát v stacionári, 2-krát doma)
- trvanie v prvých týždňoch 20 min, s postupným nárastom na 40–60 min
- intenzita na úrovni 50–80 % maximálnej tepovej frekvencie
- spôsob: chôdza, stacionárny bicykel, ergometrický bicykel, bežiaci pás atď
Intervalový tréning:
4 min tréning s intenzitou 80–90 % striedať s 3 min tréningom s intenzitou 40–50 % tepovej rezervy.
Časti tréningovej jednotky:
- úvodná zahrievacia fáza trvá 5 min
- hlavný tréning trvá podľa individuálnych daností 10–15–20–25–30 min, postupné predlžovanie v priebehu 2–4 týždňov po 10 min do optimálnych 30–40 min – pri zaradení aj silového cvičenia trvá hlavný aeróbny tréning 30 min – spôsob: chôdza na bežiacom páse, ergobicykel, iné kardiotrenažéry (veslica, stepper, vario), chôdza alebo severská chôdza v okolí stacionára
- záverečná relaxačná fáza: 10 min, uvoľňujúce cvičenie, strečing, dychové cvičenie
Možné modifikácie trénovania:
- začiatočníci trénujú do pocitu únavy, nemusia hneď dosiahnuť odporúčanú srdcovú frekvenciu
- silový tréning zaraďujeme až po stabilizácii aeróbneho tréningu, asi po 4–5 týždňoch
- vhodnou alternatívou môže byť rozdelenie tréningu na 3–4 časti, ktoré trvajú 10 min
- ak pacient užíva betablokátor, tak TTF sa vypočíta podľa výsledkov maximálneho alebo symptómami limitovaného testu, ktorý sa vykoná počas užívania betablokátora
- ak je pri záťaži nadmerná odpoveď tepovej frekvencie, tak výkon sa určí vo wattoch alebo METs, prípadne Borgovou škálou
- fyzický tréning vyžaduje postupnú progresiu záťaže, cieľ je dosiahnuť postupné zvyšovanie srdcovej frekvencie o 5–10 %, 75–80 % maximálnej srdcovej frekvencie dosiahne pacient v priebehu asi 2–3 mesiacov
Prerušenie vytrvalostného tréningu, ak sa počas tréningu objaví:
- výrazná dýchavičnosť, bolesti svalov, kĺbov
- zvýšená frekvencia dýchania nad 40/min
- pokles systolického tlaku o 10 mm Hg a viac
- nárast tepovej frekvencie nad maximálnu tréningovú hodnotu stanovenú pri ergometrii
- resp. zo vzorca tréningovej tepovej frekvencie
- nepravidelná činnosť srdca, palpitácie
- potenie, bledosť
Silový tréning, progresívny rezistentný tréning (PRT)
V poslednom období nadobúda na význame. Ukazuje sa, že v KV prevencii je minimálne tak účinný ako aeróbny vytrvalostný tréning, hlavne u starších pacientov. Ideálna je kombinácia oboch spôsobov pri každom cvičení, vzájomne sa doplňujú a tréningová jednotka je pestrejšia. Pri postupnej progresii rezistencie je cvičenie bezpečné, prispieva k redukcii sarkopenie, lámavosti kostí, počtu pádov, zlepšuje diabetes mellitus, kognitívne funkcie, artropatiu a iné ochorenia
Zaradenie do programu je na individuálnej báze.
Pre intenzitu tréningu je nutné stanoviť tzv. 1-RM, čo je maximálna záťaž, ktorú chorý 1-krát bez pomoci prekoná (1-RM – one repetition maximum). Pre každý cvik resp. pre každú svalovú skupinu sa stanovuje 1-RM osobitne. Silové cviky sa vykonávajú pomaly a plynule. Cvičenie začíname s trvaním 30 s pre jeden cvik, potom 30 s prestávka [28,29].
Silový tréning submaximálny:
- frekvencia 2–3-krát za týždeň
- intenzita – začať s 30–40 %, neskôr 50–80 % 1-RM
- silový tréning veľkých svalových skupín
- 2–5 cvikov, každý s 10–15 opakovaniami
- 1–2 min oddych medzi cvikmi
- fáza relaxácie
Domáci tréning
Pacientom je treba odporučiť tréningovú aktivitu aj v dňoch, kedy nemajú riadený tréning.
Vhodným spôsobom je stacionárny bicykel, severská chôdza alebo len chôdza. Pri záťaži nemajú prekročiť stanovenú tepovú frekvenciu, to znamená, že majú používať pulzomery. Len orientačne a prechodne sa môžu riadiť subjektívnym pocitom vnímania záťaže, fyzickú aktivitu vykonávajú v zóne „hovoriť“.
Po skončení kontrolovaného tréningu v KS by pacienti v domácich podmienkach mali pokračovať v aeróbnom tréningu 3-krát do týždňa, s trvaním tréningu celkove 1 hod, s kontrolou intenzity tréningu podľa odporučenej tepovej tréningovej frekvencie. Prípadne kombinujú aeróbny tréning so silovým.
Celkove trvanie tréningu za týždeň sa odporúča v rozsahu 150–180 min.
Nácvik relaxácie, zvládania stresu, zmeny v chovaní a sociálna podpora
V jednom cykle KKVR sú tejto téme venované 2 skupinové sedenia v trvaní 1 hod, spolu teda 2 hod. Sedenie vedie klinický psychológ, certifikovaný cvičiteľ jogy, prípadne aj kardiológ alebo iný lekár, ktorý vie preukázať adekvátnu erudíciu v tejto oblasti.
Úvodnou časťou by mala byť kognitívno-behaviorálna analýza, t.j. všetci pacienti by sa mali pokúsiť zistiť, aké chovanie viedlo v ich prípade k vzniku srdcovocievnej choroby a ako by ho mali zmeniť, aby sa choroba neopakovala alebo aspoň nezhoršovala. Pritom by mali vziať do úvahy aj možné sociálne vplyvy vo svojom okolí v domácom prostredí alebo na pracovisku, a to ako pozitívne (sociálna podpora), tak aj negatívne.
Hlavnou časťou je nácvik relaxácie vo forme autogénneho relaxačného tréningu podľa Schulza, resp. nácvik šávasany podľa jogy. Potom nasledujú ďalšie relaxačné cvičenia a nakoniec nácvik dychových cvičení pri stresovej situácii. Záverom je venovaná pozornosť technikám predchádzania stresových situácií.
Záver
O prínose komplexnej kardiorehabilitácie je dostatok dôkazov v oblasti klinickej medicíny, ale aj o jej ďalšom významnom ekonomickom efekte znižovania nákladov na liečbu pacientov s ischemickou chorobou srdca.
Účasť v programoch AKKVR významne znižuje úmrtnosť vo všetkých vekových skupinách, u mužov i žien. Tieto dôkazy určujú vo vyspelých krajinách aj zdravotnú politiku zdravotných poisťovní z hľadiska miery podpory finančného krytia nákladov na túto formu liečby, hlavne u pacientov po akútnom koronárnom syndróme a revaskularizačných výkonoch, čo je základom pre úspešnú implementáciu programu.
Pri implementácii programu AKKVR môže byť problémom aj nedostatočné informovanie pacientov a relatívna nedostupnosť pracovísk AKKVR. Preto je nutné, aby v SR bolo vytvorených čo najviac pracovísk, minimálne jedno v každom kraji, a aby ich vznik bol podporený nielen rezortom zdravotníctva, ale aj z iných verejných a štátnych zdrojov, komunitou, Európskou úniou, Nórskymi fondami a pod. Cielená informovanosť pacientov začína už pri odchode z nemocnice alebo z intervenčného pracoviska, kde by mal pacient dostať od ošetrujúceho lekára už konkrétne informácie o možnosti zaradenia do programu AKKVR. Tieto informácie by mal dostať aj od kardiológa, angiológa [30], svojho praktického lekára či internistu.
Konkrétne je potrebné podporiť implementáciu programu na niekoľkých úrovniach:
- informovanosť na úrovni populácie: informačná kampaň, tlačová konferencia, brožúry a pod
- na úrovni indikovaných pacientov: podporiť ich účasť primeranou spoluúčasťou, ktorá nebude odradzujúca od účasti, zaviesť benefity od zdravotných poisťovní pri dokončení cyklu a pokračovaní v domácich podmienkach
- na úrovni kardiológov, internistov, angiológov, všeobecných lekárov: semináre a workshopy organizované Slovenskou kardiologickou spoločnosťou, Zdravotníckou univerzitou a vzdelávaním cez internet (webináre, kvízy)
- na úrovni orgánov riadiacich a financujúcich zdravotníctvo, na úrovni zdravotných poisťovní: zmena náhľadu na prevenciu primárnu a sekundárnu, začleniť vyhodnocovanie liečebných zmien životného štýlu do poistných systémov, zabezpečiť finančné prostriedky viazané na ambulantnú kardiovaskulárnu rehabilitáciu, aktívne manažovanie pacientov s ochoreniami srdca, ciev a diabetom (tzv. „management diseases“) poisťovňami
- na úrovni orgánov a inštitúcii s politickou zodpovednosťou: presadiť príslušné legislatívne zmeny a adekvátne postavenie AKKVR v systéme zdravotníckej starostlivosti
Nedostatočná implementácia ambulantnej formy AKKVR/SP do praxe a tým nemožnosť zaradenia pacienta do programu KKVR, je treba považovať za postup „non lege artis“ a stav, keď pacient nedostáva príslušnú liečbu, na úrovni súčasných medicínskych poznatkov.
doc. MUDr. Štefan Farský, CSc., FESC
farsky@za.psg.sk
Kardiologická ambulancia Domu srdca Martin,
Slovenská republika
www.domsrdca.eu
Doručeno do redakce 13. 9. 2017
Zdroje
1. Nichols M, Townsend N, Scarborough P et al. Cardiovascular disease in Europe 2014: epidemiological update. Eur Heart J 2014; 35(42): 2929. Dostupné z DOI: <http://dx.doi.orh/10.1093/eurheartj/ehu378>.
2. Dalalat HM, Doherty P, Taylor RS. Cardiac rehabilitation. Clinical Review. Br Med J 2015; 351: h5000. Dostupné z DOI: <http://doi: 10.1136/bmj.h5000>.
3. Go AS, Mozaffarian D, Roger VL et al. Heart Disease and Stroke Statistics – 2014 Update: A Report From the American Heart Association. Circulation 2014; 129(3): e28-e292. Dostupné z DOI: <http://dx.doi.org/10.1161/01.cir.0000441139.02102.80>.
4. Piepoli MF, Corra U, Benzer W et al. Secondary prevention through cardiac rehabilitation: from knowledge to implementation. A position paper from Cardiac Rehabilitation Section of European Association of Cardiovascular Prevention and Rehabilitation. Eur J Cardiovasc Prev Rehabilit 2010; 17(1): 1–17. Dostupné z DOI: <http://dx.doi.org/10.1097/HJR.0b013e3283313592>.
5. Národné centrum zdravotníckych informácii SR. Zdravotnícka ročenka 2014. Bratislava 2014 : 1–242. Dostupné z WWW: <http://www.nczisk.sk/Documents/rocenky/rocenka_2014.pdf>.
6. Piepoli MF, Hoes AW, Agewall S et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016; 37(29): 2315–2381. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehw106>.
7. Lennon GK, Tibury RT, Squires RVV et al. Impact of cardiac rehabilitation on mortality and cardiovascular event after percutaneous coronary intervention in community. Circulation 2011; 123(21): 2344–2352. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.110.983536>.
8. Lindsen A, Oldridge N, Thompson DR et al. Exercise-Based Cardiac Rehabilitation for Coronary Heart Disease, Cochran systematic Review and Meta-Analysis. J Am Coll Cardiol 2016; 67(1): 1–12. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jacc.2015.10.044>.
9. Hambrecht R, Walther C, Mobius-Winkler S et al. Percutaneous coronary angioplasty compared with exercise training in patients with stable coronary artery disease: a randomized trial. Circulation 2004; 109(11): 1371–1378.
10. Chaloupka V, Sieglová J, Špinarová L et al. Rehabilitace u nemocných s kardiovaskulárnim ochorením. Cor Vasa 2006; 48(7–8): K127–K145.
11. Piepoli MF, Hoes AW, Agewall S et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur J Prev Cardiol. 2016; 23(11): NP1-NP96. Dostupné z DOI: <http://doi: 10.1177/2047487316653709
12. Clark RR, Conway A, Poulsen V et al. Alternative models of cardiac rehabilitation: A systematic review. Eur J Prev Cardiol 2015; 22(1): 35–74. Dostupné z DOI:
13. Steinacker JM, Yuefei L, Rainer M et al. Long term effects of comprehensive cardiac rehabilitation in an inpatient and outpatient setting. Swiss Med Week 2011; 140: w13141. Dostupné z DOI:
14. Clae J, Buys R, Budts W et al. Longer-term effects of home-based exercice interventions on exercise capacity and physical activity in coronary artery disease pacients: A systematic review and meta-analysis. Eur J Prev Cardiol 2017; 24(3): 244–256. Dostupné z DOI: <http://dx.doi.org/10.1177/2047487316675823>.
15. Piepoli MF, Corra U, Benzer W et al. [European Association of Cardiovascular Prevention and Rehabilitation Committee for Science Guidelines]. Secondary prevention through cardiac rehabilitation: physical activity counselling and exercise training: key components of the position paper from the Cardiac Rehabilitation Section of the European Association of Cardiovascular Prevention and Rehabilitation. Eur Heart J 2010; 31(16): 1967–1974. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehq236>.
16. Achttlen RJ, Staal JB, van der Voort S et al. Exercise-based cardiac rehabilitation in patients with coronary heart disease : a practice guideline. Neth Heart J 2013; 21(10): 429–438. Dostupné z DOI: <http://dx.doi.org/10.1007/s12471–013–0467-y>.
17. Goel K, Lennon RJ, Tilbury RT et al. Impact of Cardiac Rehabilitation on Mortality and Cardiovascular Events After Percutaneous Coronary Intervention in Community. Circulation 2011; 123(21): 2344–2352. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.110.983536>.
18. Kraal JJ, Van der Acker ME, Abu-Hanna A et al. Clinical and cost-effectivness of home-based cardiac rehabilitation compared to conventional, centre-based cardiac rehabilitation. Results of the FIT@Home study. Eur J Prev Cardiol 2017; 24(12): 1260–1273. Dostupné z DOI: <http://dx.doi.org/10.1177/2047487317710803>.
19. Reibis R, Salzwedel A, Buhlert H et al. Impact of training methods and patient characteristics on exercise capacity in pacient in cardiovascular rehabilitation. Eur J Prev Cardiol 2016; 23(5): 452–459. Dostupné z DOI: <http://dx.doi.org/10.1177/2047487315600815>.
20. Vasankari V, Husu P, Vähä H et al. Association of objective measured sedentary behaviour and physical activity with cardiovascular disease risk. Eur J Prev Cardiol 2017; 24(12): 1311–1318. Dostupné z DOI: <http://dx.doi.org/10.1177/2047487317711048>.
21. Jelinek HF, Hung ZQ, KhandokerAH et al. Cardiac rehabilitation outcomes following a 6 weeks program of PCI and CABG patients. Front Physiol 2013; 4 : 302. Dostupné z DOI: <http://dx.doi.org/10.3389/fphys.2013.00302>.
22. Pedersen BK. Muscles and Their Myokines. J Exper Biol 2011; 214(Pt 2): 337–346. Dostupné z DOI: <http://dx.doi.org/10.1242/jeb.048074>.
23. Han DS, Hsiao MY, Wang TG et al. Relation between serum myokines and phase II. cardiac rehabilitation. Medicine (Baltimore) 2017; 96(16): e6579. Dostupné z DOI: http://dx.doi.org/10.1097/MD.0000000000006579>.
24. Manabe Y, Miyatake S, Takagi M Myokins: Do they really exist? J Phys Sports Med 2012; 1 : 51–58.
25. Ukropcová B, Sedliak M, Ukropec J Motivujme pacientov k pohybu: Význam pohybovej aktivity pre zdravie, prevenciu a liečbu obezity. Via practica 2015; 12(4): 146–150.
26. Kaminsky LA, Arena R, Beckie TM et al. A new Standards for Exercise: It is Time to Move it to Make it a Highlevel Priority. Circulation 2013; 127 : 652–662.
27. Pattyn N, Goeckelberghs E, Buys R et al. Aerobic interval training vs. moderate continuous training in coronary artery disease patients: a systematic review and meta-analysis. Sports Med 2014; 44(5): 687–700. Dostupné z DOI: <http://dx.doi.org/10.1007/s40279–014–0158-x>.
28. Garber CE, Blissmer B, Deschenes MR et al. American College of Sports Medicine position stand. Quantity and quality of exercise for developing and maintaining cardiorespiratory, musculoskeletal, and neuromotor fitness in apparently healthy adults: guidance for prescribing exercise. Med Sci Sports Exerc 2011; 43(7): 1334–1359. Dostupné z DOI: <http://dx.doi.org/10.1249/MSS.0b013e318213fefb>.
29. Marzolini S, Oh P, Brooks D. Effect of combined aerobic and resistance training versus aerobic training alone in individuals with coronary artery disease. A meta-analysis. Eur J Prev Cardiol 2012; 19(1): 81–94. <http://dx.doi.org/10.1177/1741826710393197>.
30. Herman G, Gornick HL, Barrett C et al. 2016 AHA/ACC Guideline in the Management of Patients With Lower Extremity Peripheral Artery Disease. J Am Coll Cardiol 2017; 69(11): 1465–1508. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jacc.2016.11.008>.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2017 Číslo 12- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- EASD Postgraduate Course of Clinical Diabetes and its Complications
-
Václav Procházka, Petr Novobilský et al.
Atlas vaskulární diagnostiky a intervenčních výkonů -
Eva Kočová, Martina Vašáková.
HRCT u intersticiálních procesů v instruktivních kazuistikách -
Jan Bruthans.
Kardiovaskulární onemocnění v České republice v letech 1965–2014 a faktory, které je ovlivňovaly -
Lukáš Zlatohlávek et al.
Interna pro bakalářské a magisterské - Může být „non-alcoholic fatty liver disease“ nezávislým per se rizikovým faktorem mimojaterních onemocnění? – editorial
- Léčba selenem u tyreopatií – editorial
- Postavení warfarinu v dnešní době: budeme jej ještě potřebovat? – editorial
- Tendinopatie – editorial
- Stillova choroba dospělých – editorial
- Diagnostické a prognostické biomarkery u akutního koronárního syndromu
- Adiponektin u nemocných s metabolickým syndromem a chorobami jater, žlučových cest a pankreatu
- Liečba selénom u tyreopatií
- Citalopram a prodloužený QT interval
- Postavení warfarinu v současné době
- Poškození šlach vyvolané léky
- Ako vykonávať ambulantnú kardiovaskulárnu rehabilitáciu: návrh Pracovnej skupiny kardiovaskulárnej rehabilitácie Slovenskej kardiologickej spoločnosti
- Atypický priebeh Wilsonovej choroby: kazuistika a prehľad literatúry
- Remise steroid-rezistentní Stillovy nemoci při léčbě anakinrou dokumentovaná FDG-PET/CT vyšetřením: kazuistika
- Zemřel prof. MUDr. Karel Trnavský, DrSc.
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Postavení warfarinu v současné době
- Citalopram a prodloužený QT interval
- Poškození šlach vyvolané léky
- Atypický priebeh Wilsonovej choroby: kazuistika a prehľad literatúry
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



