-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Klasifikace luxačních zlomenin hlezna
Autoři: J. Bartoníček
Působiště autorů: Oddělení ortopedie a traumatologie ÚVN-FVN Praha ; Klinika traumatologie pohybového aparátu 1. LF UK a ÚVN-FVN Praha
Vyšlo v časopise: Rozhl. Chir., 2012, roč. 91, č. 9, s. 494-499.
Kategorie: Postgraduální vzdělávání
V současnosti jsou v klinické praxi používány dvě základní klasifikace luxačních zlomenin hlezna, a to Lauge-Hansenova [18–21] a Danisova-Weberova-AO klasifikace [7, 24, 35]. Ani jedna z nich však nesplňuje všechny požadavky klinické praxe. Pochopit problémy současných klasifikací luxačních zlomenin hlezna není možné bez znalosti jejich historického vývoje. O tom se lze nejlépe poučit ze studií Ashhursta a Bromera z r. 1922 [1], Laugeho z r. 1948 [17] a Bonnina z r. 1950 [5].
Klasifikace zlomenin hlezna do r. 1949
Z řady klasifikací, které vznikly během 19. století a první poloviny 20. století, jsou z hlediska vývoje zajímavé následující klasifikace, v kterých lze nalézt řadu kritérií, na nichž jsou založeny současné klasifikace.
Destotova klasifikace: Autor v r. 1911 [8] rozdělil zlomeniny hlezna do tří kategorií:
- zlomeniny pouze tibiofibulární vidlice, tyto zlomeniny postihují stabilitu hlezna,
- zlomeniny „tibiálního pilonu“, tyto zlomeniny alterují nosnou funkci hlezna,
- zlomeniny postihující vidlici i pilon.
Tantonova klasifikace: Vznikla v r. 1916 a rozeznává dvě hlavní skupiny [33]:
- zlomeniny kotníků (izolované, asociované),
- zlomeniny pilonu (parciální, úplné).
U zlomenin kotníků autor rozlišoval tři typy zlomeniny fibuly, tj. infra-, trans - a suprasyndesmální.
Ashhurst-Bromerova klasifikace: Tito autoři v r. 1922 dělili zlomeniny hlezna podle dvou hledisek, a to podle mechanismu a podle anatomie zlomeniny [1]:
1. Podle mechanismu:
- A – zlomeniny zevně rotační,
- B – zlomeniny abdukční,
- C – zlomeniny addukční,
- D – zlomeniny vzniklé kompresí v dlouhé ose končetiny,
- E – zlomeniny vzniklé přímým násilím (zlomeniny supramaleolární).
Skupiny A až D pak dělili podle progrese na tři stupně. Obdobnou klasifikaci založenou na mechanismu vzniku publikoval ve své vynikající monografii Bonnin v r. 1950 [5].
2. Podle anatomicko-patologického hlediska:
- A – zlomenina fibuly pod úrovní tibiofibulárního kloubu,
- B – zlomenina fibuly procházející šikmo tibiofibulárním kloubem,
- C – zlomenina fibuly nad úrovní tibiofibulárního kloubu,
- D – zlomenina tibie zasahující do hlezna,
- E – supramaleolární zlomenina nepostihující hlezno.
Skupiny A až D byly opět rozděleny do tří stupňů.
Z přehledu je patrné, že základní rozdělení, tj. na zlomeniny luxační a zlomeniny pilonu, stejně tak jako klasifikace podle vztahu lomné linie na fibule vzhledem k tibiofibulární syndesmóze, bylo popsáno dávno před Danisem a Weberem.
Danisova klasifikace
V r. 1949 publikoval Danis [7] svoji klasifikaci zlomenin hlezna. Zlomeniny fibuly a poškození tibiofibulární syndesmózy dělil do čtyř typů podle výšky zlomeniny na fibule (Obr. 1):
Obr. 1. Danisova klasifikace zlomenin hlezna (Převzato [7]) ![Danisova klasifikace zlomenin hlezna (Převzato [7])](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/e8c523651e23f134441a78189593c35b.jpg)
Typ 1: Zlomenina fibuly pod tibiofibulárními vazy, které jsou intaktní.
Typ 2: Torzní interligamentózní zlomenina fibuly, zadní tibiofibulární vaz je přetržen nebo odtržen s kostním fragmentem ze zadní hrany tibie, lig. tibiofibulare ant. je intaktní a přidržuje proximální fragment fibuly v incisuře.
Typ 3: Torzní zlomenina fibuly těsně nad tibiofibulárními vazy, zadní tibiofibulární vaz je přetržen nebo odtržen s kostním fragmentem ze zadní hrany tibie, lig. tibiofibulare ant. je rovněž přetrženo, fragment fibulárního kotníku je dislokován z incisury.
Typ 4: Zlomenina fibuly vysoko nad tibiofibulárními vazy, vzniklá abdukcí nohy, oba tibiofibulární vazy jsou poškozeny stejně jako u typu 3, zlomenina fibuly je však příčná, event. s mezifragmentem, fragment fibulárního kotníku je dislokován z incisury (z originálního obrázku je patrné i roztržení mezikostní membrány).
Lauge-Hansenova klasifikace
V roce 1942 publikoval Lauge v dánštině základy svojí genetické klasifikace vzniklé na základě experimentů. V letech 1950–1953 v sérii čtyř článků již jako Lauge-Hansen rozpracoval tuto klasifikaci v angličtině [18–21]. Vycházel z experimentů, ve kterých o typu zlomeniny rozhodovalo postavení nohy v době úrazu a směr působícího úrazového násilí. Noha mohla být buď v supinaci, nebo pronaci. V tomto postavení na ni mohla působit násilná addukce, abdukce a everze (zevní rotace) nohy. Podle autora tak vznikly čtyři základní typy zlomenin hlezna (Obr. 2):
Obr. 2. Lauge-Hansenova klasifikace luxačních zlomenin hlezna A – supinačně-addukční poranění, B – pronačně-abdukční poranění, C – supinačně-everzní poranění, D – pronačně-everzní poranění. Pro každé z těchto poranění je typická zlomenina fibuly (Převzato [18]) ![Lauge-Hansenova klasifikace luxačních zlomenin hlezna
A – supinačně-addukční poranění, B – pronačně-abdukční poranění, C – supinačně-everzní poranění, D – pronačně-everzní poranění. Pro každé z těchto poranění je typická zlomenina fibuly (Převzato [18])](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/3b6ec91f41e6f2f56c9e5a2d5df7d0a4.jpg)
- supinačně-addukční, mající dva stupně,
- pronačně-abdukční, mající tři stupně,
- supinačně-everzní, mající čtyři stupně,
- pronačně-everzní, mající čtyři stupně.
V posledním článku připojil autor ještě zlomeninu pronačně dorziflekční, ta však má již charakter zlomeniny pilonu [21]. Lauge-Hansenova klasifikace byla určena pro konzervativní léčbu. Postup repozice kopíroval mechanismus zlomeniny v obráceném pořadí. Pro zapamatování byla poměrně složitá, což byl jeden z důvodů její kritiky – Kelikianové [16 ] i někteří další autoři [10, 11, 31, 34]. Jedním z důvodů byl i termín everzní. Srozumitelnějším se ukázal termín zevně rotační.
V AO literatuře byla Lauge-Hansenova klasifikace vlivem klasifikace Weberovy na dlouhá léta marginalizována. Skandinávie a anglosaský svět ji však do nedávných dob preferovaly a používá se tu dodnes. Její kritici jí však vyčítají, že uvedenými čtyřmi mechanismy se v experimentu ne vždy daří vytvořit adekvátní typy zlomenin, resp. že jednotlivá stadia genetické klasifikace nekorespondují se zjištěnými typy poranění [31]. V posledních letech zažívá Lauge-Hansenova klasifikace svoji renesanci, a to i v AO, kde je to především zásluhou drážďanské školy. Ta ji interpretuje následovně [29, 30]:
Supinačně-addukční zlomenina: Násilí působí nejdříve na zevní kotník, kde praskají fibulární vazy nebo dochází ke zlomenině fibuly infrasyndesmálně (stadium I). Pokud addukční násilí pokračuje, dochází k vertikální zlomenině vnitřního kotníku s impresí v lomné linii (stadium II).
Pronačně-abdukční zlomenina: Začíná rupturou deltového vazu nebo příčnou zlomeninou vnitřního kotníku (stadium I). Následně je poraněno lig. tibiofibulare ant. a lig. tibiofibulare post. (intraligamentózní léze nebo vytržení úponu s kostním fragmentem – stadium II). Konečně vzniká zlomenina fibuly s mezifragmentem či tříštivou zónou na úrovni syndesmózy (stadium III).
Supinačně-zevně rotační zlomenina: Jako první se trhá lig. tibiofibulare ant. intraligamentózně nebo s kostními fragmenty (stadium I). Následně dochází ke spirální zlomenině fibuly ve výši syndesmózy (stadium II). Poté praská lig. tibiofibulare post. nebo se odlamuje zadní hrana tibie (stadium III). V konečné fázi se příčně láme vnitřní kotník nebo praská deltový vaz (stadium IV).
Pronačně-zevně rotační zlomenina: Nejdříve se příčně láme vnitřní kotník nebo trhá deltový vaz (stadium I). Následně dochází k lézi lig. tibiofibulare ant. (stadium II), poté ke zlomenině fibuly suprasyndesmálně (stadium III) a nakonec k ruptuře lig. tibiofibulare post. nebo odlomení zadní hrany tibie (stadium IV).
Zásadní výhodu této klasifikace je, že popisuje sekvenci jednotlivých stadií, a tedy i stav, kde se zastavilo působení úrazového násilí.
Weberova klasifikace zlomenin hlezna
V r. 1966 publikoval Weber [35] svoji klasifikaci zlomenin hlezna, které rozdělil do tří základních skupin:
- I. luxační zlomeniny,
- II. kompresní zlomeniny (zlomeniny pilonu tibie),
- III. ostatní zlomeniny (dětské, atypické, zlomeniny bérce zasahující do hlezna).
Autor přitom bohatě čerpal z prací svých předchůdců. Největší popularity dosáhla pro svou jednoduchost klasifikace luxačních zlomenin hlezna. Weber vyšel z myšlenek Tantona, Ashhursta-Bromera a Danise a rozdělil luxační zlomeniny hlezna podle výšky lomné linie na fibule, resp. vztahu lomné linie k tibiofibulární syndesmóze do tří základních typů (Obr. 3):
Obr. 3. Weberova klasifikace luxačních zlomenin hlezna: a – Typ A, b – Typ B, c – Typ C 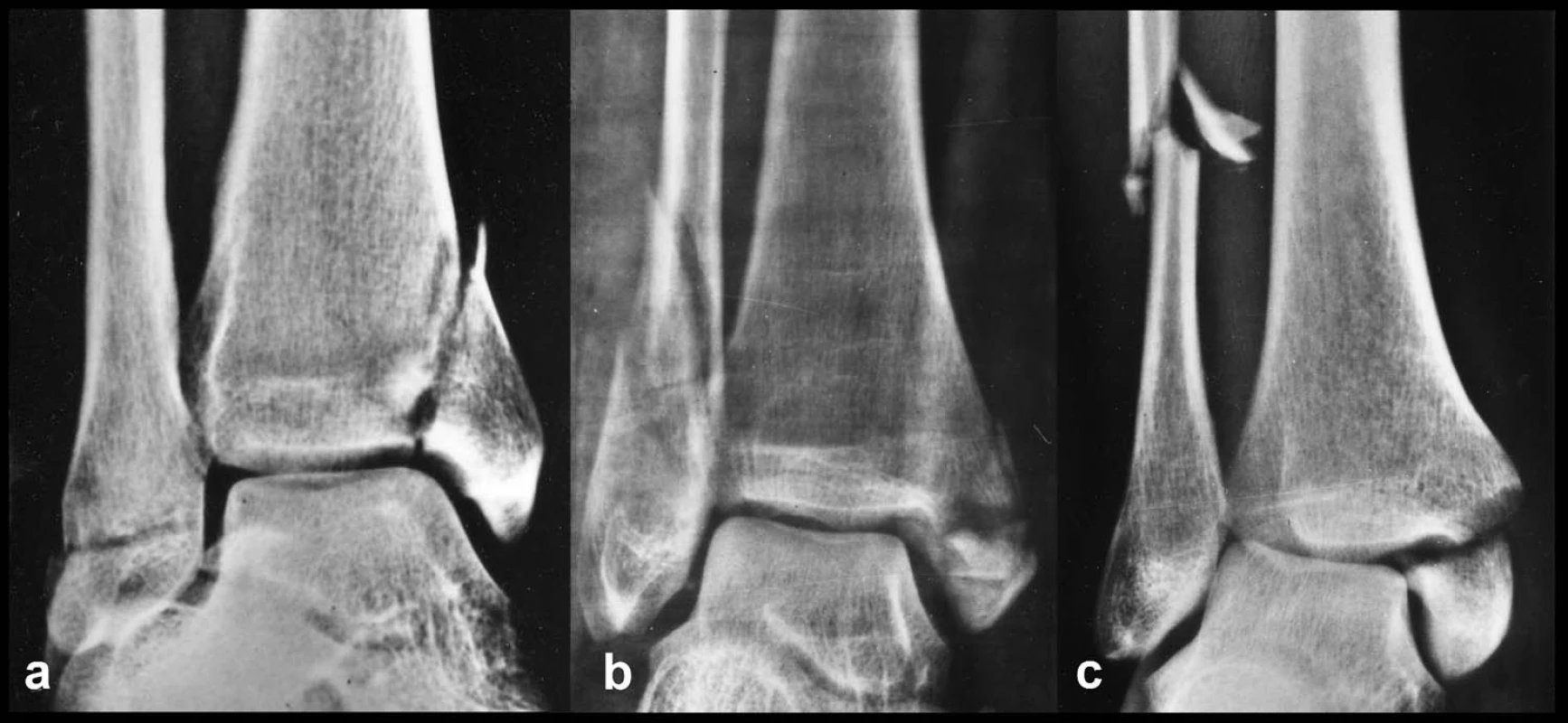
- Typ A: zlomenina fibuly pod úrovní syndesmózy,
- Typ B: zlomenina ve výši syndesmózy,
- Typ C: zlomenina fibuly nad syndesmózou.
Každému ze svých tří typů pak přiřadil určité atributy týkající se především poškození vazů hlezna a dále zlomeniny mediálního kotníku.
Typ A: Vzniká supinačním (addukčním) mechanismem. Na laterální straně může dojít buď k přetržení fibulárních vazů (především předního a středního), nebo k odlomení apexu fibuly či celého zevního kotníku. Lomná linie však vždy probíhá příčně, a to pod úrovní syndesmózy. Na straně mediální může dojít k odlomení vnitřního kotníku (tzv. 2. stupeň), přičemž lomná linie směřuje šikmo proximomediálně nebo až téměř vertikálně. Pokud je přitom postižena výrazněji i zadní hrana tibie, což bývá vzácně, hovoří se o tzv. 3. stupni. Při odlomení vnitřního kotníku může být do lomné linie vpáčen drobný mezifragment, který někdy působí repoziční potíže. U typu A nikdy nedochází k přetržení vazů tibiofibulární syndesmózy a deltového vazu. Může být však doprovázen osteochondrální zlomeninou kladky talu.
Typ B: Pro něj je typická šikmá zlomenina fibuly v různé délce (přibližně 3 až 8 cm). Začíná v úrovni syndesmózy a probíhá dorzoproximálně, což bývá jasně patrné na bočném snímku. Přitom distální úlomek může být ještě dále rozlámán. Na straně mediální dochází k příčné zlomenině vnitřního kotníku nebo k ruptuře deltového vazu. Ten však také může zůstat intaktní, maximálně být lehce distendován. Nikdy nemůže dojít současně k lézi deltového vazu a zlomenině vnitřního kotníku. Může, ale nemusí být roztrženo lig. tibiofibulare ant., totéž platí o odlomení zadní hrany tibie a osteochondrální zlomenině kladky talu. Mezikostní membrána a lig. tibiofibulare interosseum zůstávají intaktní a pevně spojeny s proximálním fragmentem fibuly. Distální fragment, který nese úpon lig. tibiofibulare post., je obvykle rotován zevně a posunut proximálně a dorzálně. Lig. tibiofibulare ant. může, ale nemusí být přerušeno (podle autora v 50 % jeho případů). Závisí to hlavně na průběhu lomné linie. Pokud začíná distálněji a laterálněji, zůstane vaz přichycen na dlouhé úzké špičce proximálního fragmentu. Čím více se posunuje začátek lomné linie proximálněji a tím i mediálněji, tím více může být vaz poškozen. Ekvivalentem ruptury je vytržení kostního úponu vazu z tibie nebo fibuly. Lig. tibiofibulare post. není nikdy přetrženo, může být však se zadní hranou tibie odlomen jeho tibiální úpon.
Typ C: Lomná linie probíhá proximálně od syndemózy, obvykle příčně či lehce šikmo, někdy s mezifragmentem, obvykle několik cm nad horní plochou kladky talu. Méně často probíhá lomná linie ve střední části diafýzy nebo dokonce až subkapitálně. Tato léze je nazývána Maisonneuveho zlomeninou. Vzácně může zůstat fibula intaktní a je poškozen „proximální“ tibiofibulární kloub. Ve všech případech je podle Webera buď příčně odlomen vnitřní kotník, nebo přetržen deltový vaz, vždy je přetrženo lig. tibiofibulare ant., téměř vždy je v různém rozsahu odlomena zadní hrana tibie. Lig. tibiofibulare post. může být přetrženo a pokud není, je odlomena zadní hrany tibie, která nese tibiální začátek vazu. Weber doslova uvedl, že: „... při všech variantách typu C je syndesmóza ventrálně i dorzálně insuficientní, přičemž poškození dorzální části syndesmózy může představovat odlomení zadní hrany, pokud ta je intaktní, musí být vaz přetržen...“ Výjimku v poškození deltového vazu představuje zmíněné poranění, kdy fibula je v celé délce intaktní a jsou roztrženy oba vazy syndesmózy (tj. přední a zadní) a „dozajista i mezikostní membrána v celé délce“. Pak může dojít pouze k distenzi deltového vazu. Jinak se autor o poranění mezikostní membrány u typu C ve své knize nezmiňuje. Ve třetím vydání AO manuálu z roku 1992 [25] Weber uvádí, že u zlomenin typu B je mezikostní membrána intaktní, u zlomenin typu C je roztržena až do úrovně zlomeniny na fibule.
AO klasifikace luxačních zlomenin hlezna
AO v r. 1987 do své klasifikace převzalo všechny principy Weberovy klasifikace a dále je rozpracovalo [24]. Luxační zlomeniny hlezna byly označeny jako segment 4 (AO-44-), což je jediná výjimka v celé AO klasifikaci (Obr. 4). Základní typy, tj. A, B a C, byly dále rozděleny každý na 9 podtypů, tedy celkem 27. Kromě toho byly zlomeniny zadní hrany tibie rozděleny do tří typů podle velikosti a postižení kloubu a obdobně zlomeniny mediálního kotníku do čtyř typů, a to především podle průběhu lomné linie. Izolovaná zlomenina mediálního kotníku však byla paradoxně zařazena mezi zlomeniny distální tibie (AO 43-).
Obr. 4. AO klasifikace zlomenin hlezna (Převzato [24]) ![AO klasifikace zlomenin hlezna (Převzato [24])](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/df21360ff8aac4df2030ee5dcc9d3225.jpg)
Problémy Weberovy-AO klasifikace
Přes svou širokou popularitu má tato klasifikace řadu nedostatků a není vždy schopna odpovědět na některé otázky klinické praxe [2, 6 ]. Přesto principy, na kterých je založena, se v rámci AO staly téměř axiomy. To však dalšímu studiu této problematiky zejména mimo AO nezabránilo a počet studií věnovaných např. tibiofibulární syndesmóze neustále narůstá. V posledních letech se stále častěji využívá možností CT a MR a jejich přínos se ukazuje jako zásadní v kritickém pohledu na donedávna nezpochybnitelné pravdy [14, 15]:
Anatomie vazů tibiofibulární syndesmózy: Weber nedocenil komplikovanou stavbu tibiofibulární syndesmózy a zcela opominul existenci lig. tibiofibulare interosseum [3] (Obr. 5). Tento vaz je v současnosti považován za velmi významnou strukturu pro stabilitu tibiofibulární vidlice [4, 30]. Jeho integrita může ovlivňovat stabilitu některých zlomenin typu B a C. Pro přesné vymezení jeho klinického významu jsou nutné další studie.
Obr. 5. Anatomie vazů tibiofibulární syndesmózy Preparát pravého hlezna; a – mediální plocha distální fibuly, b – laterální plocha distální tibie. 1 – lig. tibiofibulare interosseum, 2 – lig. tibiofibulare ant., 3 – lig. tibiofibulare post., 4 – plica synovialis tibiofibularis, 5 – společný začátek tří fibulárních vazů, 6 – kloubní plocha mediálního kotníku 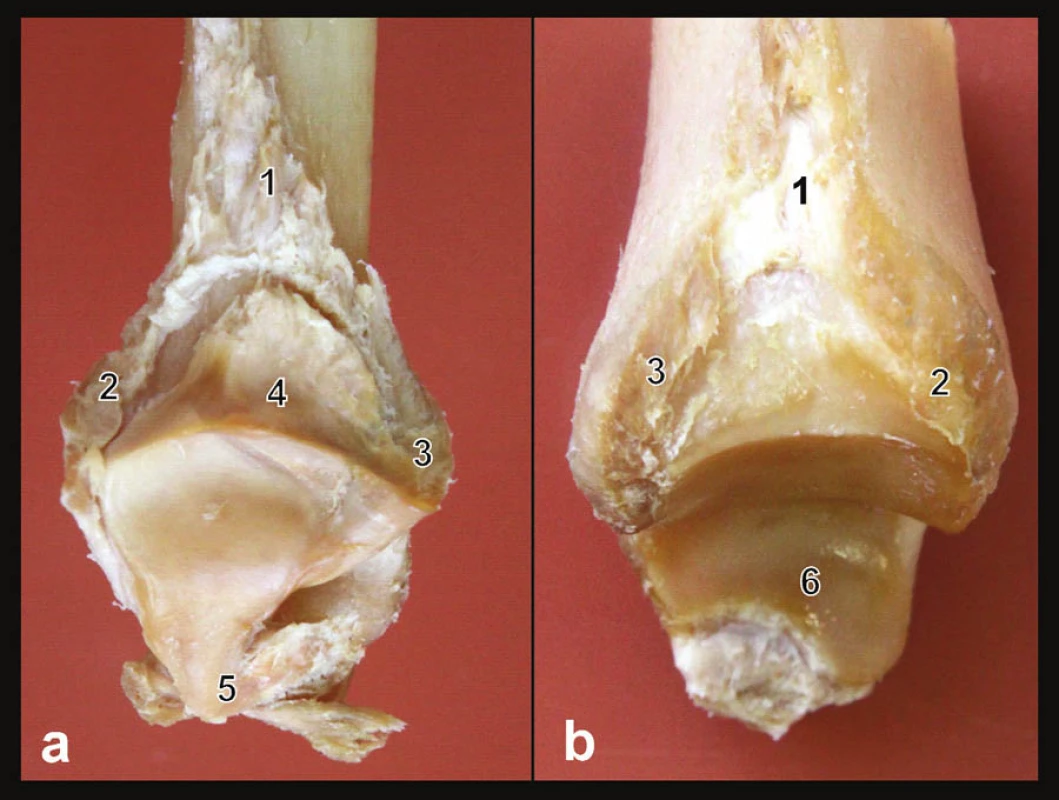
Poškození struktur syndesmózy u jednotlivých typů Weberovy-AO klasifikace: Tento problém úzce souvisí s otázkou stability vidlice.
Poškození syndesmózy u typu A: Podle Webera by v tomto případě měly vazy syndesmózy zůstat intaktní. Hinterman et al. [15] a Hermans et al. [14] zjistili poškození lig. tibiofbulare ant. i u tohoto typu zlomeniny.
Poškození syndesmózy u typu B: Weber udával, že k poranění lig. tibiofibulare ant. došlo pouze u 50 % jeho případů. Tento údaj se u nás stal často citovaným dogmatem. Hermans et al. [14] ve své rtg MR studii prokázali, že tento vaz byl u souboru 21 pacientů poškozen vždy a u 11 pacientů tohoto souboru bylo poraněno i lig. tibiofibulare post. (ligamentózní léze či kostní avulze). Tato fakta potvrzuje studie Starka et al. [32], kteří u 93 pacientů (39 %) z 238 pacientů s poraněním typu B vzniklým pronačně-zevně rotačním mechanismem zjistili po provedení osteosyntézy fibuly instabilitu tibiofibulární syndesmózy. Obdobné zjištění učinili Dominik Heim et al. [12], kteří zjistili reziduální instabilitu u 17 pacientů (19 %) z 90 pacientů operovaných pro zlomeninu typu B. U 12 z těchto 19 nestabilních případů bylo přítomno odlomení zadní hrany tibie.
Poškození syndesmózy a mezikostní membrány u typu C: Podle Webera je vždy poraněno lig. tibiofibulare ant. et post. a mezikostní membrána roztržena do stejné výše jako zlomeniny fibuly. Další představitelé AO školy Heim a Pfeifer [13] se však o ruptuře membrana inteossea u zlomenin typu C vyjadřují rezervovaně, nepovažují ji za obligatorní lézi. Obdobný názor zastávají Nelson et al. [26]. Monk [23], Pankovich [27, 28], Merrill [22] Carr a Trafton [6] ukázali, že je nutno rozlišovat dvě různé varianty typu C. Např. podle Monka [23] u suprasyndezmálních zlomenin fibuly vzniklých zevně-rotačním násilím se trhá pouze lig. tibiofibulare ant. et interosseum, ale lig. tibiofibulare post. zůstává intaktní. Obdobně vysvětluje Pankovich [27] vznik dvou typů Maisonneuveovy zlomeniny. U prvního, kdy působí abdukce, se trhá syndesmóza kompletně včetně mezikostní membrány až do výše zlomeniny, u druhého, kde působí zevní rotace místo abdukce, praská pouze lig. tibiofibulare ant. et interosseum. Totéž potvrzuje Merrill [22]. Recentně popsali poškození pouze předního, nikoli zadního vazu Hinterman [15] a Herman [14].
Mediální léze: Weberova-AO klasifikace uvádí, že u luxačních zlomenin hlezna jsou možné tři varianty – mediální struktury intaktní, ruptura deltového vazu, zlomenina vnitřního kotníku. Izolovanou zlomeninu vnitřního kotníku není schopna tato klasifikace na rozdíl od klasifikace Lauge-Hansenovy zařadit.
Weberova-AO klasifikace neuvádí přes svou podrobnost kombinovanou osteo-ligamentozní lézi mediálních struktur (detailně viz další článek).
Přechodné typy mezi luxačními a kompresními zlomeninami: Hranice mezi kompresními luxačními zlomeninami není ostrá. Za přechodný typ lze považovat parciální zlomeniny pilonu tibie, které mohou postihovat jeho zadní, mediální, přední či laterální část. Z anatomie těchto zlomenin je patrné, že při jejich vzniku kromě sil luxačních výrazně působily i síly kompresní. Problém je především ve velikosti a tvaru fragmentu zadní hrany tibie. U zlomenin vzniklých především luxačním mechanismem je tento fragment malý. Pokud nese větší část kloubní plochy nebo zasahuje do mediálního kotníku, svědčí to o současném kompresním násilí (viz další článek). Takovéto zlomeniny by měly být řazeny mezi přechodné typy mezi luxačními a kompresivními zlomeninami hlezna. Totéž platí pro zlomeniny fibuly typu Weber B či C spojené s vertikální atypickou zlomeninou vnitřního kotníku a odlomením zadní hrany tibie. Rovněž toto poranění nelze považovat za luxační zlomeninu hlezna, ale za částečnou zlomeninu pilonu.
Stabilita zlomeniny: Zhodnocení stability luxačních zlomenin hlezna se ukazuje jako zásadní. Tato otázka je však značně komplikována a dosud na ni neexistuje jednotný názor. Celou tuto problematiku detailně zpracovali Rammelt et al. [30]. Jejich analýzu lze ve zkratce interpretovat následovně:
Mezi stabilní zlomeniny patří izolované zlomeniny zevního či vnitřního kotníku bez instability tibiofibulární vidlice. U zlomenin fibuly typu B musí být vyloučeno poranění deltového vazu. Stabilní, nedislokované zlomeniny hlezna lze úspěšně léčit konzervativně.
Ke zhodnocení stability vidlice slouží Chaputova „ligne claire“ neboli „tibiofibular clear space“ (TFCS), kdy hodnota nad 5 mm svědčí o instabilitě (Obr. 6) [9]. Dále je to šířka kloubní štěrbiny mezi mediálním kotníkem a talem, tj. „medial clear space“ (MCS). Jedná se však o statické ukazatele, které nevypovídají o stabilitě dynamické, tedy při zátěži. Proto se provádějí různé typy držených snímků nebo dokonce snímky vestoje. Za příznak nestability je považována hodnota MCS větší než 4 mm. Při zohlednění těchto kritérií jsou zlomeniny typu A a B1 některými autory označovány jako stabilní, zlomeniny typu B2, B3 a C jako nestabilní [30].
Obr. 6. Chaputova „ligne claire“ neboli „tibiofibular clear space“ (Převzato [33]) 1 – ligne claire, 2 – tuberculum ant. tibiae (Chaputův hrbol), 3 – tuberculum post. tibiae. Linie je z mediální strany ohraničena obrysem tuberculum post. a z laterální strany mediálním okrajem fibuly. ![Chaputova „ligne claire“ neboli „tibiofibular clear space“ (Převzato [33]) 1 – ligne claire, 2 – tuberculum ant. tibiae (Chaputův hrbol), 3 – tuberculum post. tibiae. Linie je z mediální strany ohraničena obrysem tuberculum post. a z laterální strany mediálním okrajem fibuly.](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/6225cf3d0965d6e8719cff0bc7b464f4.jpg)
Závěr
Recentní studie o luxačních zlomeninách hlezna přinesly řadu nových poznatků zpochybňujících dosud uznávané axiomy Weberovy-AO klasifikace:
- Označení luxační zlomeniny hlezna pouze heslem „zlomenina typu Weber A, B či C“ je nedostatečné. Je třeba vždy popsat i případné poranění mediálních struktur a zadní hrany tibie.
- Vztah mezi výškou zlomeniny na fibule a poškozením vazů tibiofibulární syndesmózy není v řadě případů absolutní.
- Mezikostní membrána nemusí být vždy roztržena u zlomenin typu C až do výšky zlomeniny na fibule.
- U zlomenin typu C může zůstat lig. tibiofibulare post. intaktní, aniž by byla odlomena zadní hrana.
- U zlomenin Weber B je lig. tibiofibulare ant. (intraligamentózně nebo s vytržením kostního úponu) poraněno vždy, nikoli pouze v 50 % případů.
- U zlomenin typu Weber B může dojít k poranění lig. tibiofbulare post. (intraligamentózně nebo s vytržením kostního úponu) rezultujícímu v nestabilitu tibiofibulární syndesmózy.
- Zásadní význam pro léčbu má stabilita zlomeniny, kterou je nutno posoudit na statických a dynamických rtg snímcích.
Prof. MUDr. Jan Bartoníček, DrSc.
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: bartonicek.jan@seznam.cz
Zdroje
1. Ashhurst APC, Bromer R. Classification and mechanism of fractures of the leg bones involving the ankle. Based on study of three hundred cases from the episcopal hospital. Arch Surg 1922;4 : 51–129.
2. Bartoníček J, Jehlička D. Weberova klasifikace luxačních zlomenin hlezna, její interpretace a závěry pro klinickou praxi. Acta Chir Orthop Traumatol Čech 2000;67 : 259–268.
3. Bartoníček J. Anatomy of the tibiofibular syndesmosis and its clinical relevance. Surg Radiol Anat 2003;25 : 379–386.
4. Beumer A. Chronic instability of the anterior syndesmosis of the ankle. Biomechanical, kinematical, radiological and clinical aspects. Acta Orthop, Suppl 327;2007.
5. Bonnin JG. Injuries to the ankle. London, Heinemann1950.
6. Carr JB, Trafton PG. Malleolar fractures and soft tissue injuries of the ankle. In: Browner BD, Jupiter JB, Levine AM, Trafton PG (eds). Skeletal Trauma. Volume two. Philadelphia, Saunders 1998.
7. Danis R. Theorie et pratique de lęosteosynthese. Paris, Masson 1949.
8. Destot E. Traumatisme du pied et rayons X. Paris, Masson 1911.
9. Dikos GD, Heisler J, Choplin RH, et al. Normal tibiofibular relationships at the syndesmosis on axial CT imaging. 2012;26 : 433–438.
10. Gardner MJ, Demetrakopoulos D, Briggs SM et al. The ability of the Lauge-Hansen classification to predict ligamentous injury and mechanism in ankle fractures: An MRI study. J Orthop Trauma 2006;20 : 267–272
11. Haraguchi N, Armiger RS. A new interpretation of the mechanism of ankle fracture. J Bone Joint Surg 2009;91-A:821–829.
12. Heim D, Schmidlin V, Ziviello. Do type B malleolar fractures need a positioning screw? Injury 2002;33 : 729–734.
13. Heim U, Pfeifer KM. Periphere Osteosynthesen. 4. Aufl. Berlin. Springer 1991.
14. Hermans JJ, Wenink N, Beumer A et al. Correlation between radiological assessment of acute ankle fractures and syndesmotic injury on MRI. Skeletal Radiol 2012;41 : 787–801.
15. Hinterman B, Regazzoni P, Lampert C et al. Arthroscopic findings in acute fractures of the ankle. J Bone Joint Surg 2000;82-B:345–351.
16. Kelikian H, Kelikian AS. Disorders of the Ankle. Philadelphia, Saunders 1985.
17. Lauge N. Fractures of the ankle: analytic historic survey as the basis of new experimental, roentgenological and clinical investigations. Arch Surg 1948;56 : 259–317.
18. Lauge-Hansen N. Fractures of the ankle II. Combined experimental-surgical and experimental-roentgenologic investigations. Arch Surg 1950;60 : 957–985.
19. Lauge-Hansen N. Fractures of the ankle III. Genetic roentgenologic diagnosis of fractures of the ankle. Am J Roentgenol 1954;71 : 456–471.
20. Lauge-Hansen N. Fractures of the ankle IV. Clinical use of genetic roentgen diagnosis and genetic reduction. Arch Surg 1952;64 : 488–500.
21. Lauge-Hansen N. Fractures of the Ankle V. Pronation-dorsiflexion fracture. Arch Surg 1953;67 : 813–20.
22. Merrill KD. The Maisonneuve fracture of the fibula. Clin Orthop Rel Res 1993;287 : 218–223.
23. Monk CJE. Injuries of the tibiofibular ligaments. J Bone Joint Surg 1969;51–B:330–337.
24. Müller ME, Nazarian S, Koch P et al. The comprehensive classification of long bones. Berlin, Springer 1987.
25. Müller ME, Allgöwer M, Schneider R, Willenegger H (eds). Manual der Osteosynthese. 3. Aufl. Berlin, Springer 1992.
26. Nielson JH, Sallis JG, Potter HG et al. Correlation of interosseous membrane tears to the level of the fibular fracture. J Orthop Trauma 2004;18 : 68–74.
27. Pankovich AM. Maisonneuve fracture of the fibula. J Bone Joint Surg 1976;58-A:337–342.
28. Pankovich AM. Fractures of the fibula proximal to the distal tibiofibular syndesmosis. J Bone Joint Surg 1978;60-A:221–229.
29. Rammelt S, Grass R, Zwipp H. Sprunggelenkfrakturen. Unfallchirurg. 2008;111 : 421–437.
30. Rammelt S, Heim D, Hofbauer LC et al. Probleme und Kontroversen in der Behandlung von Sprunggelenkfrakturen. Unfallchirurg 2011;114 : 847–860.
31. Rasmussen S, Madsen PV, Bennicke K. Observer variation in the Lauge-Hansen classification of ankle fractures. Precision improved by instruction. Acta Orthop Scand 1993;64 : 693–694.
32. Stark E, Tornetta P, Creevy WR. Syndesmotic instability in Weber B ankle fractures: a clinical evaluation. J Orthop Trauma 2007;21 : 643–646.
33. Tanton J. Fractures des membres inférieur. Paris, Bailliere et fils 1916.
34. Thomsen NO, Overgaard S, Olsen LH et al. Observer variation in the radiographic classification of ankle fractures. J Bone Joint Surg 1991;73-B:676–678.
35. Weber BG. Die Verletzungen des oberen Sprunggelenkes. Bern, Huber 1966.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Významné anatomické dieloČlánek Luxační zlomeniny hlezna
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2012 Číslo 9- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Ultrasonografická palpace i peroperační a endoluminální metody – chirurgické pojetí zobrazovací technologie
- Abdominální komplikace u pacientů po implantaci mechanické srdeční podpory
- Vývoj operativy onemocnění jater a žlučových cest
- SILS apendektómia pre akútnu apendicitídu – dvojročné skúsenosti
- Farmakologické ovlivnění modelového aneuryzmatu břišní aorty – experiment na zvířeti, prvotní výsledky
- Významné anatomické dielo
- Divertikul veľkej kurvatúry žalúdka ako príčina anemizácie
- Zemřel profesor Bohumil Potrusil
- Obrovský gastrointestinální stromální tumor – kazuistika
- Luxační zlomeniny hlezna
- Luxační zlomeniny hlezna – nové pohledy na staré problémy
- Klasifikace luxačních zlomenin hlezna
- Poranění mediálních struktur hlezna
- Zlomeniny zadní hrany tibie u zlomenin hlezna
- Suprasyndesmální šroub u luxačních zlomenin hlezna
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Suprasyndesmální šroub u luxačních zlomenin hlezna
- Klasifikace luxačních zlomenin hlezna
- Poranění mediálních struktur hlezna
- Zlomeniny zadní hrany tibie u zlomenin hlezna
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



