-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaOnkologické rány – doporučení péče vycházející z multioborové spolupráce
Oncology wounds – recommendations for care based on multidisciplinary cooperation
Background: Oncology wounds and wounds of other etiology are rare but serious complications, which significantly impair patients‘ quality of life. Preventive and curative interventions and education of healthcare personnel and patients reduce the risk of either their occurrence or their impact and consequences. A working group of authors from professional groups (the Supportive Care Group of the Czech Society for Oncology, the Czech Society for Wound Healing, the Society for Radiation Oncology, Biology and Physics, and the Czech Nurses Association) prepared recommendations for care. A comprehensive approach to the treatment of oncological wounds, including symptomatic treatment of associated healing complications, prevention, early detection, interdisciplinary cooperation and education are essential to deal with wounds related to chemotherapy administration, radiotherapy and oncological treatment in general. The proper choice of local care products and the eventuality of active oncological treatment are important elements of care in ulcerating tumors. Purpose: A basic summary of recommended interventions to prevent and treat oncology wounds in daily practice, defined based on expert societies guidelines, trials and literature data, proven practice and on the consensus opinions of the author‘s group members. The recommended procedures contribute to the reduction of the development, severity and consequences of oncological wounds and wounds of other etiology in oncological patients.
Keywords:
nursing – Chemotherapy – radiotherapy – oncology – wound care – malignant tumor – wound – exulceration
Autoři: S. Vokurka 1; A. Pokorná 2,3; J. . Stryja 4; L. Krupová 5; V. Mezera 6; J. Cvek 7; P. Holečková 8; R. Ston 9; L. Hašková 10; M. Audyová 11; Z. Pechačová 8; S. Šípová 1; K. Jirsová 12; L. Veverková 13
Působiště autorů: Onkologická a radioterapeutická klinika LF v Plzni UK a FN Plzeň 1; Ústav zdravotnických věd, LF MU Brno 2; Institut bio statistiky a analýz, LF MU Brno 3; Salvatella s. r. o., Třinec 4; Kožní oddělení, FN Ostrava 5; Geriatrické centrum, Pardubická nemocnice 6; Klinika onkologická LF OU a FN Ostrava 7; Ústav radiační onkologie 1. LF UK a FN Bulovka, Praha 8; Chirurgické oddělení, Nemocnice Na Františku, Praha 9; MOÚ Brno 10; Diecézní charita Brno, Dům léčby bolesti s hospicem sv. Josefa, Rajhrad 11; Integrované onkologické centrum, Nemocnice Na Pleši 12; I. chirurgická klinika LF MU a FN u sv. Anny v Brně 13
Vyšlo v časopise: Klin Onkol 2022; 35(5): 408-420
Kategorie: Sdělení
doi: https://doi.org/10.48095/ ccko2022408Souhrn
Východiska: Onkologické rány a rány jiné etiologie u onkologických pacientů jsou sice vzácnou, ale pro pacienta závažnou komplikací, která významným způsobem negativně ovlivňuje kvalitu jeho života. Preventivní a léčebné intervence, edukce zdravotníků a pacienta snižují riziko jejich výskytu nebo rozsah následků. Pracovní skupina autorů z odborných skupin (Sekce podpůrné léčby a péče České onkologické společnosti ČLS JEP, Česká společnost pro léčbu rány, Společnost radiační onkologie, biologie a fyziky ČLS JEP, Česká asociace sester) připravila doporučení vhodné péče. Komplexní přístup k léčbě onkologické rány vč. symptomatické léčby s ní spojených komplikací hojení, prevence, včasný záchyt, mezioborová spolupráce a edukace jsou zásadní v přístupu k řešení ran souvisejících s aplikací chemoterapie, radioterapie a onkologické léčby obecně. Správná volba přípravků lokální péče a možnost doplnění onkologické léčby jsou základem v péči o rány při exulceraci tumoru. Cíl: Základní doporučení pro prevenci a léčbu onkologických ran pro denní praxi na základě doporučení odborných společností, výstupů studií a odborné literatury, ověřené praxe a shody názorů členů autorské skupiny. Doporučené postupy přispívají k redukci rozvoje, tíže a následků onkologických a jiných ran onkologických pacientů.
Klíčová slova:
radioterapie – zhoubný nádor – chemoterapie – ošetřovatelství – onkologie – rána – exulcerace – péče o rány
Úvod
Onkologické rány (rány související s onkologickým onemocněním nebo onkologickou léčbou), ale také rány jiné etiologie (např. dekubity, rány cévní etiologie a související s jiným chronickým onemocněním jako bércové či diabetické ulcerace, aj.) u pacientů s onkologickým onemocněním zhoršují kvalitu života pacienta, zvyšují rizika infekčních komplikací, navyšují náklady na zdravotní péči (personální, materiální) a ovlivňují průběh onkologické léčby (obr. 1).
Obr. 1. Pacientka s onkologickou ránou v podobě exulcerované metastázy karcinomu v břišní stěně a s nehojící se bércovou ulcerací cévní etiologie (foto S. Vokurka, FN Plzeň). 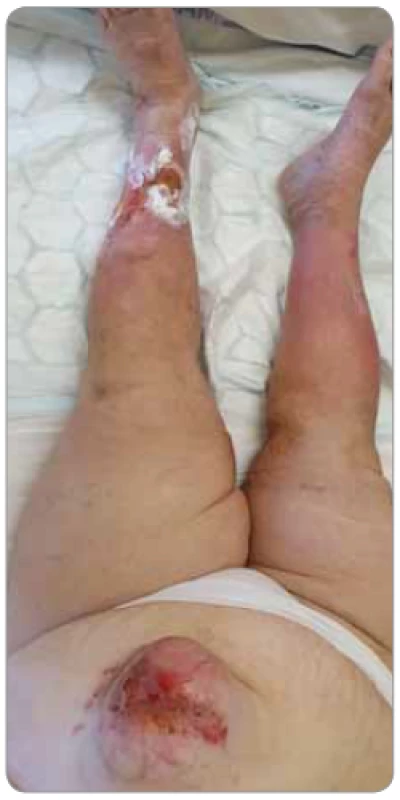
Onkologičtí pacienti jsou z pohledu hojení ran velmi rizikovou a specifickou skupinou, přičemž v individuálních případech se to může týkat i skupiny bývalých onkologických pacientů v remisi, kdy nelze zcela vyloučit možnost rozvoje onkologické rány v rámci recidivy malignity, příp. může jít o pozdní následek onkologické léčby, např. v podobě nehojící se nebo komplikovaně se hojící rány v oblasti radioterapie v minulosti.
Péče o onkologické rány je součástí komplexního přístupu k léčbě onkologického pacienta. Součástí multidisciplinárního týmu by kromě klinického a radiačního onkologa měl být také zdravotnický pracovník se zvláštní odbornou, či specializovanou způsobilostí v péči o rány, ale také chirurg, dermatolog, nutricionista, nutriční terapeut, sociální pracovník, psycholog, algeziolog, farmaceut, či paliatr s ohledem na rozsah a obsah péče a problémů pacienta. V domácí péči je pak zásadní role týmu profesionálních i laických pečujících a praktického lékaře. Vhodnou komplexní péčí lze v řadě případů nejen minimalizovat obtíže a komplikace u pacienta, ale i přispět k zahojení rány [1].
U onkologických pacientů kromě časté přítomnosti stavu imunokompromitace, malnutrice, kachektizace, přítomnosti komorbidit a omezené mobility může být proces hojení negativně ovlivněn podle individuálního charakteru i probíhající onkologickou léčbou (chemoterapie, radioterapie, léčba cílená s multikinázovými inhibitory nebo anti-VEGF protilátkami, kortikoterapie). Vlastní onkologická léčba může rozvoj rány také přímo navozovat, typicky např. rozvoj poruchy kožní integrity při rizikové chemoterapii nebo extravazaci cytostatik, nebo poškození radioterapií. Na druhé straně, ze své samotné podstaty rána onkologická vzniklá v důsledku exulcerace tumoru nemá šanci být zhojena bez zajištění účinné protinádorové léčby. V případě pacientů bez možnosti onkologické léčby je pak nutno vnímat péči o ránu exulcerovaného nádoru jako péči paliativní či symptomatickou, přičemž cílem nemůže být zhojení rány (zajištění integrity kůže, sliznic a tkání), ale úleva od symptomů s minimalizací rizik při ošetřování.
Proces komplexní péče by měl obecně zahrnovat následující oblasti, které jsou pak blíže rozpracované v textu dokumentu:
a) prevence a včasný záchyt – zhodnocení rizikovosti pacienta pro rozvoj rány a volba péče (celkové posouzení);
b) léčba a ošetřování – zhodnocení charakteru vzniklé rány a volba péče (lokální posouzení);
c) edukace pacienta a pečujících;
d) multioborová spolupráce.
S využitím dostupných publikovaných doporučení, závěrů studií i vlastní klinické zkušenosti odborníků autorského týmu byl připraven dokument zaměřený na péči o rány u onkologických pacientů s cíleným zaměřením na rány (poruchy kožní a slizniční integrity) vzniklé v souvislosti s onkologickou léčbou nebo rány dané vlastní malignitou [2–4].
Stejně jako v samotné onkologii je i v oblasti hojení ran (nejen onkologických, ale u nich především) nutné u pacienta stanovit individuálně cíle léčby – kurativní léčba s cílem úplného zahojení defektu, paliativní léčebná opatření s cílem stabilizovat ránu, anebo pouze léčba symptomatická, redukující např. bolest, zápach a sekreci. Stanovení terapeutického cíle je důležitým kritériem kvality poskytované péče a umožňuje srovnání vyhodnocení účinnosti jednotlivých léčebných modalit, zároveň zlepšuje spolupráci pacienta a terapeutického týmu.
Specificky zde nejsou zmiňovány postupy péče u ostatních nehojících se ran (např. dekubity, diabetická noha, bércové ulcerace atp.), které řeší komplexně doporučené postupy České společnosti pro léčbu rány [5]. Dále zde nejsou uváděna doporučení pro stavy spojené s extravazací cytostatik, doporučení byla vydána v roce 2020 odborníky ze Sekce podpůrné léčby a péče České onkologické společnosti ČLS JEP [6]. Obdobně není zmíněna problematika preventivní a léčebné péče o kůži pacientů při radioterapii, která byla zpracována kolegy ze Společnosti radiační onkologie, biologie a fyziky ČLS JEP [7].
Limity doporučení
Předkládaný dokument je připraven jako pomoc a metodická podpora pro běžnou praxi. Uvedené postupy a intervence lze považovat za základní a plně realizovatelné a tedy standardně využitelné napříč pracovišti poskytujícími péči onkologickým pacientům v ČR. Zároveň nemá za cíl, a ani nemůže, vymezit přesný rozsah poskytované péče u individuálního pacienta se specifickými problémy a potřebami. Rovněž není cílem poskytnout v daném rozsahu rozbor a přehled patogeneze, výskytu a diagnostiky jednotlivých komplikací nebo jednotlivých postupů a intervencí. I přesto, že se práce zaměřuje primárně na obor onkologie, mohou být uvedené principy velmi dobře aplikovatelné i v dalších specializacích, vč. neonkologické paliativní péče.
Dokument nenese všechny znaky Klinického doporučeného postupu, s ohledem na dostupné literární a odborné zdroje (absence randomizovaných studií a kontrolovaných studií) a nemožnost provést kvalitní literární přehled. Také z výše uvedených důvodů není možné určit sílu jednotlivých důkazů a doporučení. Dokument tak sumarizuje dostupné informace, které jsou aplikovatelné v praxi ve světle současné úrovně poznání.
Pracovní skupina, která připravila toto doporučení, zahrnuje lékaře, všeobecné sestry, zástupce Sekce podpůrné léčby a péče České onkologické společnosti ČLS JEP, České společnosti pro léčbu rány, Společnosti radiační onkologie, biologie a fyziky ČLS JEP a České asociace sester. Toto doporučení bylo schváleno výbory těchto společností.
Onkologické rány – charakteristiky a diferenciální diagnostika
Maligní rány lze hodnotit a klasifikovat z různých hledisek (např. pomocí Malignant Wound Assessment Tool (MWAT) skóre hodnocení maligních ran dle Schulze) [8]. S ohledem na možnou koincidenci s chronickými ránami se rozlišují primární ulcerované kožní tumory v terénu normální kůže (pozn.: z pohledu onkologie se zde může jednat o primární kožní malignitu nebo sekundární malignitu, resp. metastázu) a sekundární ulcerované kožní nádory vzniklé v terénu bércových vředů, jizev po popáleninách nebo osteomyelitických píštělí. Primární maligní rány se vyskytují častěji než sekundární maligní vředy [3,9].
Na onkologickou ránu pomýšlíme zejména při pozvolnějším vývoji a lokalizacích typických pro kožní nádory (např. oblasti kalvy, obličeje, proximálních částí končetin) a naopak netypických pro jiné frekventní obtížně se hojící rány např. bércové a diabetické ulcerace, nebo tlakové léze – dekubity. Dále na ně máme podezření u pacienta s malignitou, byť i jen v anamnéze, a nakonec uvažujeme o malignitě také při dlouho trvající nehojící se ráně, původně hodnocené jako neonkologické (např. případy kožních lymfomů imponujících jako bércové vředy, spinocelulární karcinom v terénu zánětlivého sinus pilonidalis atp.) [10–12].
Téměř jistě lze onkologickou ránu vyloučit např. v případě nově vzniklého dekubitu, typické ulcerace v terénu syndromu diabetické nohy či bércového vředu žilní etiologie, který dobře zareaguje na adekvátní terapii, tedy lze pozorovat pozitivní posun v procesu hojení v řádu max. 2–4 týdnů a omezení negativních projevů, jako jsou profuzní exsudace, bolest, zápach, projevy infekce. Klinické znaky svědčící pro maligní vřed sumarizuje tab. 1 převzatá z doporučeného postupu The European Wound Management Association (EWMA) – Atypické rány [3,9].
Tab. 1. Klinické známky suspektní pro přítomnost maligní rány [3]. ![Klinické známky suspektní pro přítomnost maligní rány [3].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image_pdf/1417d75c2ad3af37dd3dd5a175f89c37.png)
V případě podezření na přítomnost maligního vředu a u klinicky sporných případů je nutné zajistit histologickou verifikaci kožní léze. Biopsii rány lze provést jako širokou klínovitou excizi nebo jako 5-6mm průbojníkovou excizi s tím, že většina autorů doporučuje odebrat minimálně dva vzorky tkáně z různých částí rány (spodina rány a její okraj vč. lemu epidermis). V případě přetrvávajícího maligního vzhledu ulcerace se i při negativním výsledku biopsie doporučuje probatorní excizi opakovat [3,9,11,12].
Dále jsou uvedeny nejčastěji odbornou literaturou zmiňované rány související s onkologickým onemocněním, vč. definice, primární symptomatologie a opatření.
Exulcerovaný primární tumor nebo metastáza: rána je podmíněna narušením integrity kůže exulcerací tkáně primárního nádoru nebo metastázy v oblasti kůže nebo hlubších tkání. Rána se většinou vyvíjí pozvolna z původně klidné rezistence, resp. maligního infiltrátu v oblasti. Pokročilé exulcerované rány postrádají možnost fyziologického hojení, jsou doprovázeny často sekrecí, krvácením, zápachem a vysokým rizikem rané infekce (obr. 2) [10,13]. Možnost včasného zajištění onkologické léčby dle etiologie a rozsahu malignity má preventivní efekt na rozvoj těžších forem lokálního postižení, i když progresi do exulcerace nebo jiné komplikace nelze s postupujícím nádorovým onemocněním vyloučit.
Obr. 2. Pacientka s exulcerovaným recidivujícím karcinomem rekta. Masivní sekrece, krvácení, zápach (foto S. Vokurka, FN Plzeň). 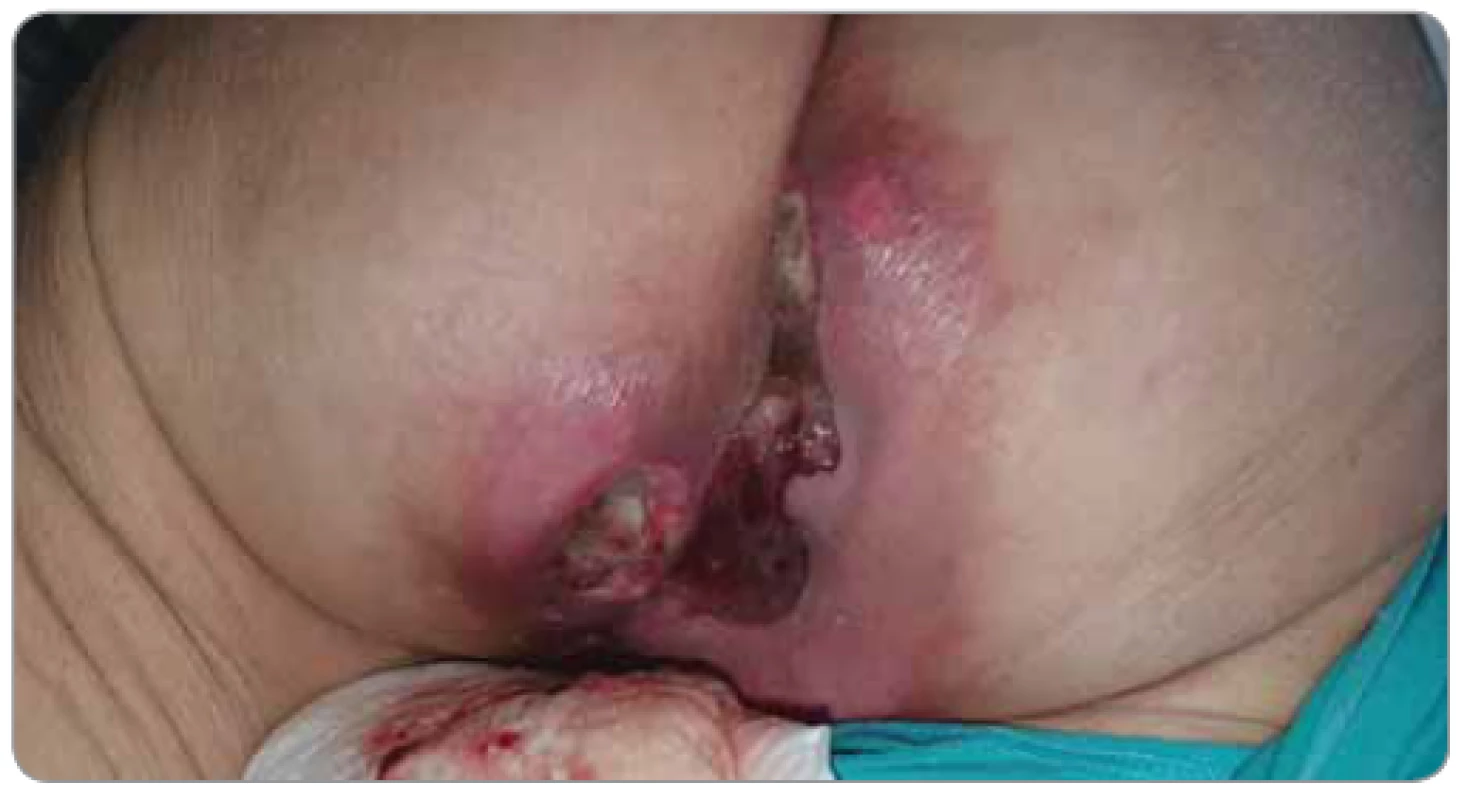
Rána v souvislosti s radioterapií: rána je podmíněna rozvojem radiační dermatitidy a to buď ve formě akutní, navazující přímo na radioterapii (do 90 dní), nebo s rozvojem v terénu chronických poradiačních změn za měsíce i roky po ozařování. Radiační dermatitida (radiodermatida) v mírné intenzitě je častá. Podle tíže, resp. stupně, postižení se akutní forma manifestuje erytémem (u citlivých jedinců může vzniknout výjimečně již 3. den po zahájení radioterapie, nejčastěji pak během 1.–3. týdne), zvýšenou citlivostí až bolestivostí, dále pak suchou či vlhkou exfoliací (deskvamací), otokem a v těžkých případech až nekrózou (obr. 3). Rizikem je možnost sekundární infekce kožní léze. Po více než 90 dnech od ukončení radioterapie se mohou objevovat chronické kožní reakce – atrofie, indurace, fibróza podkoží, deplece tukové tkáně, teleangiektázie z vaskulárního poškození. Velmi vzácně se pozdně může vyskytnout morfea (lokalizovaná sklerodermie, popisovaný výskyt 1/500 ozářených pacientů) nebo sekundární malignita. Specifickou jednotkou je tzv. Marjolinův vřed vznikající v jizvách (např. po popálení, ale i po radiaci, nebo na bérci v terénu venostázy), tj. vřed, který se dlouhodobě nehojí a po řadě let dochází k maligní transformaci a rozvoji spinocelulárního karcinomu [7,14].
Obr. 3. Ošetřování pacienta s akutní radiodermatitidou s erytémem a exfoliací krátce po radioterapii exulcerovaného karcinomu kůže v sakrokokcigeální oblasti (foto S. Vokurka, FN Plzeň). 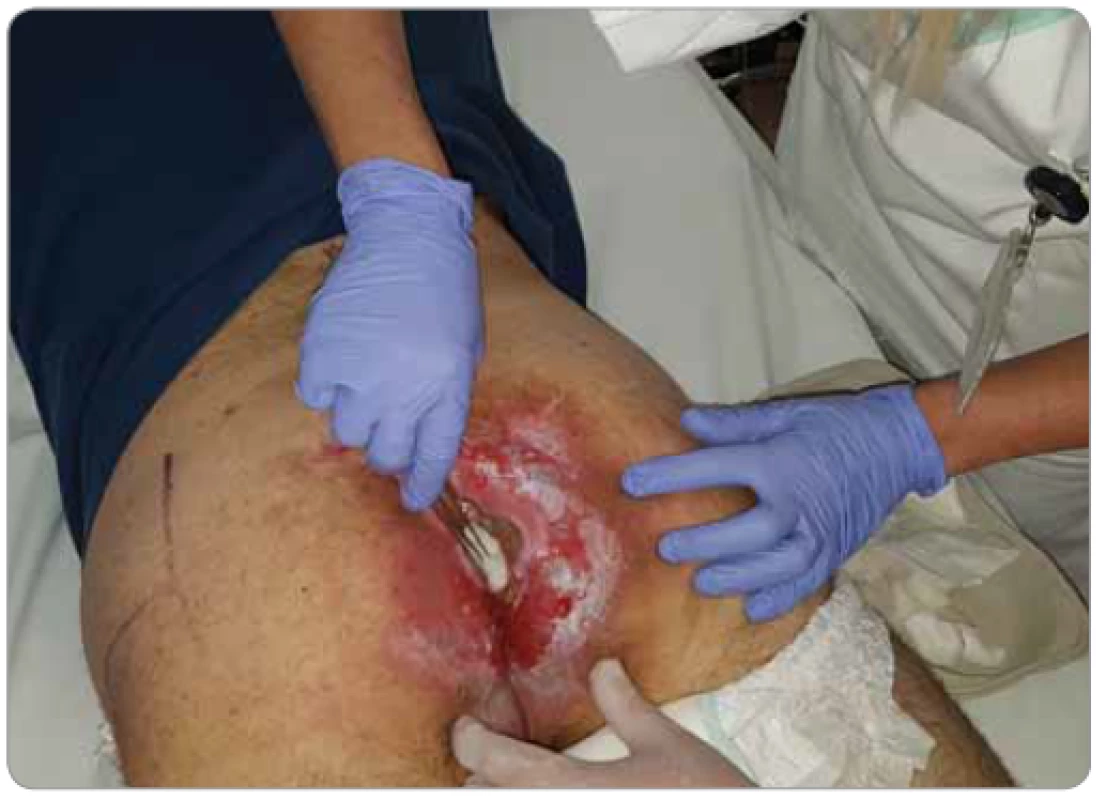
- Rána v souvislosti s chemoterapií: rána ve formě spíše vzácnějších plošných exfoliativních toxoalergických kožních reakcí nebo lokalizovanějších typu hand-foot syndromu (palmo-plantární erytrodysestézie) bývá podmíněna systémovým účinkem chemoterapie (např. cytosin-arabinosid ve vyšších dávkách, taxany, kapecitabin, lipozomální enkapsulovaný pegylovaný doxorubicin). Může se jednat také o rozvoj rány specificky v terénu lokální extravazace (paravazace) rizikových nekrotizujících a iritačních cytostatik mimo řečiště při nitrožilní aplikaci (obr. 4), typicky na horní končetině, vzácněji v oblasti např. žilního portu centrálního žilního vstupu. V postižené oblasti dochází k poškození tkání a struktur různého stupně podle charakteru a množství uniklého léčivého přípravku. Může se jednat o lokální podráždění, tvorbu puchýřů nebo i rozvoj nekrózy s odstupem několika dní (většinou 7.–10. den), s odstupem několika týdnů případně fibrotizace (sklerodermie).
Obr. 4. Postižení ruky 10. den po extravazaci chemoterapie (foto S. Vokurka, FN Plzeň). 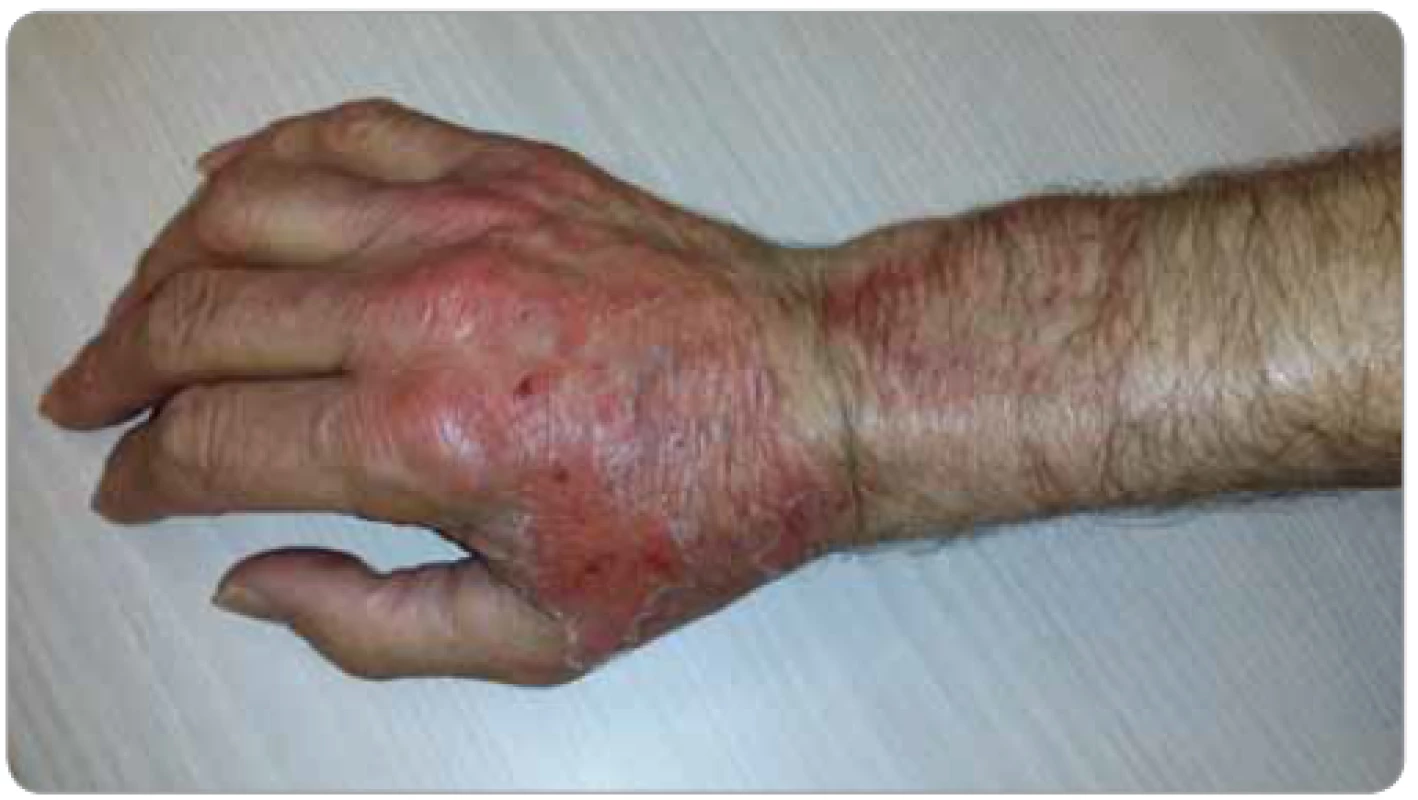
- Rána v souvislosti s cílenou onkologickou léčbou: rána bývá většinou podmíněna spíše vzácnějšími plošnějšími toxoalergickými reakcemi nebo lokalizovanější reakcí typu hand-foot syndromu (multikinázové inhibitory, např. axitinib, pazopanib regorafenib, sorafenib, sunitinib), autoimunitně („check point inhibitory“, např. ipilimumab, nivolumab, pemrolizumab, atezolizumab), fotosenzitivitou (inhibitory proteinkinázy BRAF, např. dabrafenib, vemurafenib; inhibitory ALK, např. alektinib; inhibitory PI3K, např. idelalisib; inhibitory EGFR, např. afatinib, gefitinib, erlotinib, osimertinib a protilátky anti-EGFR např. panitumumab, cetuximab), těžké papulo-pustolózní (akneiformní) eflorescence až krusty a panaricia (inhibitory EGFR, viz výše) (obr. 5), příp. je podmíněna potlačením neoangiogeneze a procesu hojení při terapii s anti-VEGF protilátkami (ramucirumab, bevacizumab, aflibercept) nebo multikinázovými inhibitory s inhibicí angiogeneze (např. axitinib, kabozantinib, regorafenib, sorafenib, sunitinib) většinou v již předtím narušeném terénu s chronickým drážděním nebo traumatem např. typicky v případě kůže nad žilním portem, nebo u nezhojené rány. Případná extravazace cílených léčiv při i. v. podání nemívá významná rizika.
Obr. 5. Papulo-pustolózní (akneiformní) postižení kůže u pacienta léčeného s onkologickou cílenou anti-EGFR terapií (foto S. Vokurka, FN Plzeň). 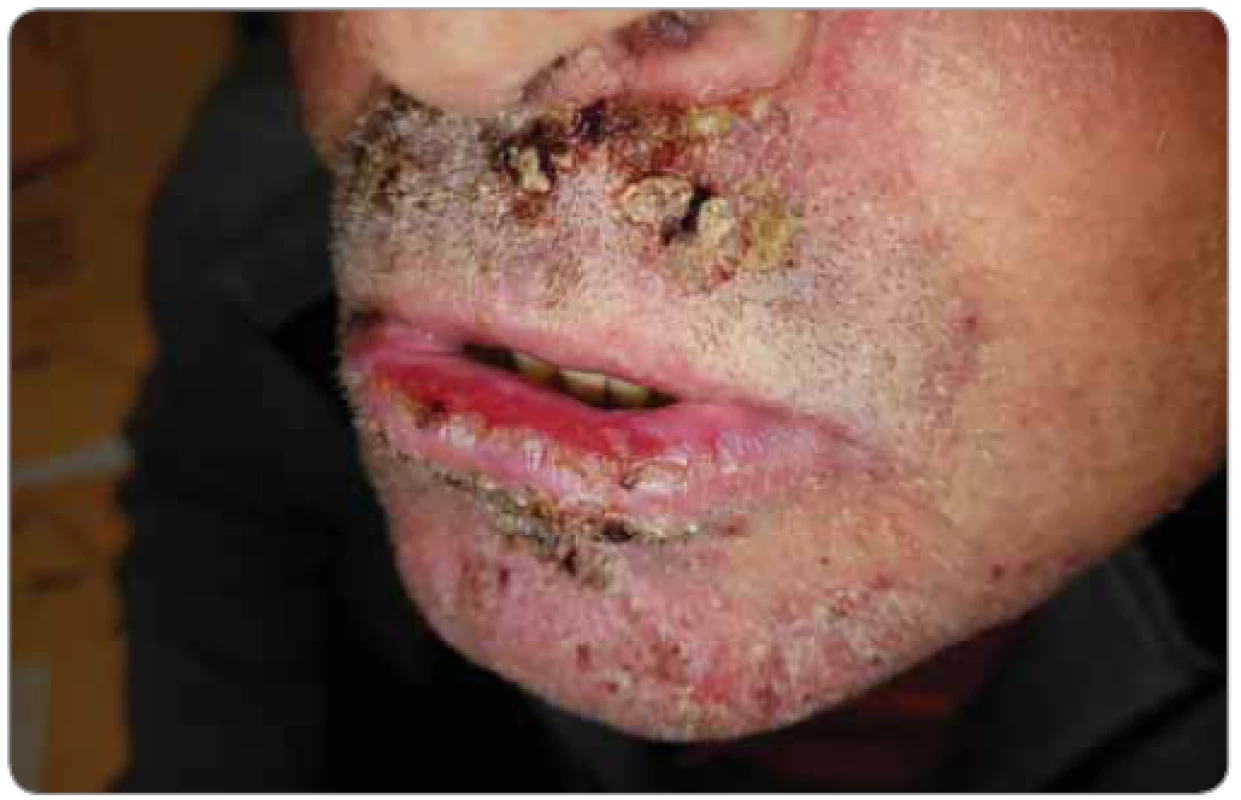
- Rána v souvislosti s reakcí štěpu proti hostiteli: jedná se o kožní postižení v těžších případech s exfoliací na imunitním podkladě v souvislosti s alogenní transplantací krvetvorných buněk, resp. kostní dřeně (obr. 6). Léčba vyžaduje intenzivní kortikoterapii a imunosupresivní léčbu. S ohledem na těžký imunodeficit pacientů a prakticky difuzní fragilitu kůže vyžaduje lokální péče přísné dodržování aseptických kautel, velmi vysokou obezřetnost při manipulaci s pacientem a jeho mobilizaci a při převazech.
Obr. 6. Rozsáhlá kožní reakce štěpu proti hostiteli u pacienta po alogenní transplantaci krvetvorných buněk (foto S. Vokurka, FN Plzeň). 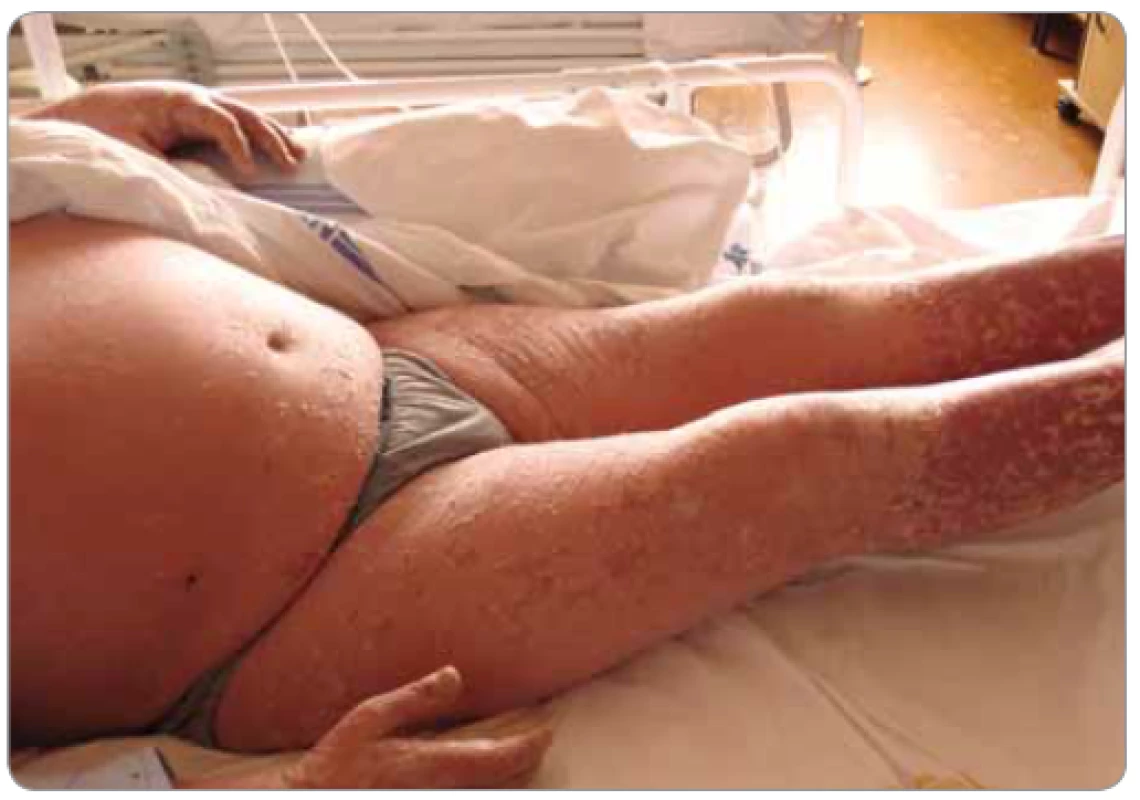
- Rána v souvislosti s onkochirurgickým výkonem: rána souvisí s chirurgickým výkonem, kdy klasické komplikace (rané dehiscence, infekce v místě chirurgického výkonu, fistula, hojení per secundam) [15] mohou být umocněny zhoršeným hojením obecně s ohledem na aktuální stav a komorbidity onkologického pacienta (obr. 7), probíhající onkologickou léčbu (typicky např. cílená terapie s multikinázovými inhibitory a anti-VEGF protilátkami) anebo např. přítomností aktivní malignity v resekčním okraji rány.
Obr. 7. Nehojící se rána v souvislosti s cystektomií dle Brickera pro uroteliální karcinom močového měchýře (foto S. Vokurka, FN Plzeň). 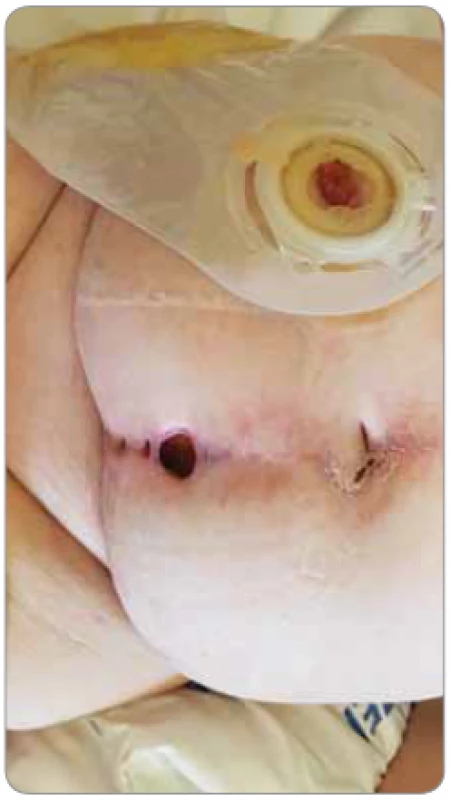
Organizace péče
Dotaz na přítomnost kožních změn anebo poruchy integrity kůže, sliznic a tkání (přítomnost rány) by měl být součástí rutinní kontroly a dispenzarizace onkologických pacientů.
V rámci onkologických pracovišť lze plně doporučit dostupnost zdravotnického pracovníka se zvláštní odbornou způsobilostí v péči o rány, který by byl v kontaktu a ve spolupráci s dalšími specialisty s ohledem na potřebu zaměření další péče. (např. chirurg, dermatolog, nutricionista, psycholog, algeziolog, farmaceut, nutriční terapeut, sociální pracovník, paliatr atp.). Zajištění nutriční péče, účinné léčby bolesti a pomoc při uspokojování psychosociálních a spirituálních potřeb je nedílnou a důležitou součástí péče [16].
Z praktického pohledu by primárně onkolog měl zhodnotit možnosti léčby pacienta ve smyslu systémové onkologické léčby a s radioterapeutem a chirurgem podle okolností a postižení zvážit i možnosti lokální onkologické léčby. Uvedení odborníci pak zároveň iniciují navazující péči v rámci multidisciplinárního týmu. Pacient by měl být řádně poučen o tom, na koho se obracet v případě projevů poškození kožního krytu, které potenciálně souvisí s onkologickým onemocněním tak, aby byla zajištěna kontinuita péče a zejména včasný záchyt změny stavu. Osobou prvního, resp. hlavního, kontaktu by tak měl být onkolog.
Péče o pacienta s onkologickou ránou probíhá v případě indikované onkologické léčby na onkologickém pracovišti, není-li z organizačních důvodů domluveno v rámci poskytovatele péče a s pacientem jinak. U pacientů bez onkologické léčby pak ideálně ve specializovaných ambulancích pro léčbu rány nebo v rámci akutní nebo následné lůžkové péče, v rámci domácí nebo hospicové péče, optimálně s dostupností ambulance hojení ran anebo zdravotnického pracovníka se zvláštní odbornou způsobilostí v péči o rány.
Léčba pacienta s onkologickou ránou poskytuje prostor pro implementaci principů tzv. „person centered care“, péče založené na komplexním individualizovaném přístupu k nemocnému, který zohledňuje jeho potřeby, cíle i osobnost jako celek. Důležitým faktorem je konkordance pacienta, schopnost spolupracovat při péči o ránu, rozpoznat včas komplikace, dodržet léčebný postup v období mezi profesním ošetřením rány. U nesoběstačných pacientů či pacientů s limitovanou soběstačností je zajištění dohledu a aktivní péče ze strany ošetřujícího personálu zásadní a to ve všech oblastech týkajících se prevence a léčby ran. Nezbytná je rovněž spolupráce s laickými pečujícími, kteří mohou převzít péči o ránu v přirozeném sociálním prostředí pacienta.
U pacientů v terminálním stadiu nádorového onemocnění, kteří preferují léčbu v domácím prostředí, má nezastupitelnou úlohu spolupráce sestry poskytující paliativní domácí péči s praktickým lékařem. Zaměření na ránu je dominantně symptomatické (léčba bolesti, eliminace zápachu, zvládání projevů sekrece, krvácení, infekce); specifické poznámky viz kapitola Léčba. V managementu hojení ran u pacientů v terminálním stadiu je nutno myslet nejen na správně zvolený léčebný a převazový materiál, ale také na jeho dostupnost, a fyzické a ekonomické možnosti pacientů i jejich blízkých při dalších převazech. Je třeba správně vyhodnotit socioekonomickou situaci pacienta, možnosti jeho péče a péče rodiny nebo profesionálních pečujících z agentur domácí péče o jeho ránu.
Prevence – zhodnocení rizika vzniku rány a péče
Cílem je včas identifikovat rizikové stavy, které mohou navodit rozvoj rány, a zajistit opatření pro snížení tohoto rizika. Zaměření pozornosti se netýká jen problematiky potenciálního rozvoje onkologické rány, ale také rány jiné etiologie u onkologického pacienta. V rámci komplexního zhodnocení je potřeba věnovat pozornost těmto následným bodům:
- Stav pacienta a řešení problémových oblastí: je nutné řádně zhodnotit celkový stav pacienta vč. mobility a soběstačnosti (např. všeobecně užívané skóre/index/performance status ECOG/WHO 0–5, Karnofsky 0–100 %, Barthelové test) [17,18], nutriční stav (sarkopenie, kachexie, obezita), přítomnost komorbidit ovlivňujících rozvoj a hojení ran (např. diabetes, chronická žilní insuficience), riziko vzniku dekubitů (stupnice dle Nortonové, Braden skóre) [17,19,20,21], schopnost spolupráce, sociální zázemí, dostupnost lékařské a ošetřovatelské péče. Špatný celkový stav, imobilita, malnutrice, komorbidity, omezená možnost sebepéče, neuspokojivé sociální zázemí a nedostupnost zdravotní péče jsou rizikové. Je nutné zajištění adekvátních intervencí podle potřeby – kompenzace chronických onemocnění a komorbidit, management bolesti, řešení nutriční a psychosociální péče a podpory, fyzioterapie a rehabilitace, plánování péče po propuštění z hospitalizace [22,23]. Podstatný je vliv kouření na hojení jakýchkoli ran; kouření zpomaluje hojení, snižuje imunitu, podporuje vznik zánětů, kuřáci mají více raných komplikací. Kromě jasného doporučení abstinence je třeba nabídnout některou z možností léčby závislosti na tabáku/ nikotinu [24].
- Zhodnocení stavu integrity kůže: ověření stavu a fragility kůže např. přítomnost pergamenové kůže (starší pacienti – senioři, dlouhodobější kortikoterapie, dermatologická onemocnění), ověření přítomnosti tumoru/metastázy jako možného ložiska pro rozvoj exulcerace (rychlost progrese ložiska, vztah ke kožnímu krytu).
- Rozvaha o onkologické léčbě: zhodnocení rizikovosti plánované léčby ve smyslu rozvoje poruchy integrity kůže, sliznic (vznik ran) jako nežádoucího účinku léčby (např. radioterapie – radiační dermatitida; chemoterapie – kožní toxicita, fotosenzitivita nebo riziko extravazace; cílená terapie – porucha hojení ran, fotosenzitivita, hand-foot syndrom, autoimunitní dermatitida) a případně její změna, redukce, přerušení nebo ukončení, pokud rizika převažují nad přínosem specifické onkologické léčby. Naopak případné včasné zajištění systémové onkologické léčby nebo radioterapie či chirurgické intervence, lze-li považovat v celkovém kontextu situace pacienta za účelné, k řešení tumoru s rizikem exulcerace.
- Edukace pacienta a pečujících: měla by být zajištěna včas před zahájením péče a průběžně, ve formě pohovoru nebo ideálně s využitím edukačních materiálů. Obsahem má být informování a následné poučení o možných komplikacích léčby, jejich projevech, o možnostech prevence a péče, potřebě včasného upozornění ošetřujícího personálu na konkrétní změny. Doporučit lze i poučení o významu výživy, udržení fyzických aktivit a kondičních vycházek. Je třeba navodit stav vzájemné důvěry, využívat vhodné postupy zpětné vazby a ověření porozumění sdělovaným informacím. Nepostačí jednorázová intervence, je třeba edukační aktivity opakovat a upevňovat tak osvojené znalosti, dovednosti a návyky. Využít lze různorodých edukačních přístupů odpovídajících pacientovým schopnostem a preferovanému stylu učení (mluvené slovo, tištěné informace, videozáznamy, individuální a skupinové edukace).
- Prevence při radioterapii: problematika je komplexně zpracována v publikaci Cvek J et al. Doporučení pro preventivní a léčebnou péči o kůži pacientů podstupujících radioterapii [7]. V prevenci je obecně důležité zamezení mechanickému, fyzikálnímu a chemickému dráždění ozařované pokožky a zajištění vhodné především lokální péče a kvalitní edukace pacienta se záměrem podpory jeho spolupráce. Jako specifické možnosti prevence lze využít individuálně transparentní tzv. filmová krytí, nebo aplikace ochranných bariérových sprejů či gelů. Z praktických zkušeností upozorňujeme na formaci lepkavých částeček exfoliované pokožky objevující se u některých pacientů v případě rozvoje radiodermatitidy s deskvamací a současně s aplikací ochranného bariérového zdravotnického prostředku (sprej, gel); odstraňování případně vzniklých tkáňových částeček musí být velmi opatrné a nenásilné s využitím základních oplachových roztoků [7,14].
- Prevence při chemoterapii: problematika prevence a péče při extravazaci cytostatik je komplexně zpracována v publikaci Vokurka S et al. Extravazace (paravazace) cytostatik – aktualizované doporučení (2020) pro standardní péči v rámci České republiky [6]. V rámci prevence systémových kožních postižení je potřebné důsledné zhodnocení anamnézy pacienta ve smyslu alergických reakcí na podávaná léčiva a jiné látky. Doporučena by měla být ochrana před slunečním a UV zářením u cytostatik s fotosenzibilizujícím potenciálem jako jsou např. fluorouracil, kapecitabin, gemcitabin, cisplatina a taxany. K profylaxi a léčbě poměrně časté kožní toxicity, vč. hand-foot syndromu, je v případě aplikace lipozomálního enkapsulovaného pegylovaného doxorubicinu (Caelyx) uváděna možnost užívání pyridoxinu 50–150 mg/den a udržování chladných rukou a nohou [25].
- Prevence při cílené onkologické léčbě: hojení ran může být nepříznivě narušeno při léčbě anti-VEGF protilátkami (ramucirumab, bevacizumab, aflibercept) a v případě plánovaných chirurgických výkonů je doporučeno přerušení léčby s nimi nejméně 4 týdny před zákrokem a nepokračovat do 4 týdnů nebo do zhojení. Lze-li, pak je obdobně vhodné postupovat také v případě rizikových multikinázových inhibitorů s inhibicí angiogeneze (např. axitinib, kabozantinib, regorafenib, sorafenib, sunitinib). Z důvodů zvýšeného rizika kožních reakcí při fotosenzitivitě je doporučena ochrana před sluncem v případě léčby s inhibitory nitrobuněčné proteinkinázy BRAF (např. dabrafenib, vemurafenib), inhibitory ALK (např. alektinib), inhibitory PI3K (např. idelalisib), inhibitory EGFR (např. afatinib, gefitinib, erlotinib, osimertinib) a anti-EGFR protilátkami (např. panitumumab, cetuximab) [26].
V případě léčby s inhibitory EGFR (např. panitumumab, cetuximab, afatinib, gefitinib, erlotinib, osimertinib) se profylakticky doporučuje promazávání kůže pravidelně hydratačními krémy, obsah 2–5 % močoviny v přípravku je výhodou. Nutná je rovněž důsledná ochrana před UV zářením partií vystavených slunci, vyhovují přípravky s SPF 50+, vhodné jsou přípravky s minerálními filtry nebo s lipozomy [27].
Léčba a péče – zhodnocení charakteru rány a ošetřování
Cílem je zajistit podmínky pro řádné hojení rány a minimalizaci komplikací. Zaměření péče se týká nejen problematiky onkologické rány, ale také rány jiné etiologie u pacienta s onkologickým onemocněním. Nutná je spolupráce multioborová.
Z praktického pohledu by primárně onkolog měl zhodnotit možnosti léčby pacienta ve smyslu systémové onkologické léčby a s radioterapeutem a chirurgem podle okolností a postižení zvážit i možnosti lokální onkologické léčby. U některých pacientů zhojení onkologické rány není, s ohledem na primární nádorovou podstatu, možné, ale můžeme ji kvalitně, byť často problematicky ošetřovat s cílem zachovat kvalitu života pacienta. Léčebné možnosti a postupy se odvíjí od typu, tíže a rozsahu komplikace, s ohledem na přání pacienta a dostupnost ošetřovatelské péče a materiálů. Riziko neúspěchu nesou např. odmítavý postoj pacienta k cizí péči doma, nedostupnost nebo omezené možnosti agentur domácí zdravotní péče a ekonomická zátěž ve vazbě na ošetřování. Možnosti přístupů a léčby mohou zahrnovat níže uvedená doporučení:
- Stav pacienta a řešení problémových oblastí: viz výše v kapitole Prevence – zhodnocení rizika vzniku rány a péče.
- Lokální posouzení: zhodnocení stavu rány a kůže v okolí nádorové ulcerace, posouzení spodiny rány a jejích okrajů s ohledem na fázové hojení a TIMERS (pozn.:Pozn. 1. TIMERS je akronym vycházející z počátečních písmen hodnocených oblastí při posouzení lokálního stavu rány i celkového stavu pacienta: T – tissue (tkáň); I – infection/infl ammation (infekce/zánět); M – moisture balance (management exsudátu);E – edge of the wound (péče o okraje rány). V roce 2019 byl konsenzem skupiny odborníků na péči o rány koncept TIME rozšířen na TIMERS; R – regeneration and repair of tissue (zohledňuje intervence na podporu hojení ran) a S – social factors (vliv sociálních faktorů) klasifikaci nehojících se ran [28–30], ověření charakteru rány (etiologie, lokalizace, rozsah, hloubka, raná sekrece, krvácení, raná infekce, nekróza, otok, zápach, bolest), provedení adekvátního mikrobiologického vyšetření při klinických známkách rané infekce, celkové ověření stavu a fragility kůže pro adekvátní volbu krycích a adhezivních materiálů (např. u starších pacientů, dlouhodobější kortikoterapie, dermatologických onemocnění, atp.)
- Rozvaha o onkologické léčbě: zhodnocení rizikovosti onkologické léčby ve smyslu zhoršení kožních ran v případě etiologie rány jako nežádoucího účinku onkologické léčby a případně její změna, redukce, přerušení nebo ukončení, pokud komplikace nebo rizika převažují nad přínosem specifické onkologické léčby. Naopak zajištění systémové onkologické léčby nebo radioterapie či chirurgické intervence, lze-li považovat v celkovém kontextu situace pacienta za účelné k řešení rány na podkladě malignity.
- Edukace pacienta a pečujících: měla by být zajištěna ve formě pohovoru nebo ideálně s využitím edukačních materiálů a s ukázkou převazu rány. Obsahem má být poučení o podstatě rány a postupu ošetřování, dále sdělení reálných očekávání o průběhu hojení a cíle péče, vč. případně jen symptomatické úlevy u onkologicky neřešitelné rány z důvodu malignity bez možnosti úplného zhojení. Obdobně jako u edukace v prevenci rány je třeba navodit stav vzájemné důvěry, využívat vhodné postupy zpětné vazby a ověření porozumění sdělovaným informacím. Nepostačí jednorázová intervence, je třeba edukační aktivity opakovat a upevňovat tak osvojené znalosti, dovednosti a návyky s využitím různorodých edukačních přístupů odpovídajících pacientově schopnostem a preferovanému stylu učení (mluvené slovo, tištěné informace, videozáznamy, individuální a skupinové edukace). V procesu péče o ránu je klíčová informovanost o situacích, kdy je bezpodmínečně nutné kontaktovat odbornou pomoc a jak se zachovat v případě akutní změny stavu (např. krvácení). Výsledkem je zápis v dokumentaci pacienta a předání písemné informace s přesným postupem převazů v domácím prostředí (Záznam o ráně).
- Obecné principy léčby: V případě rozvoje kožních postižení s narušením kožní integrity je nutné zajištění opatření minimalizujících další mechanické, fyzikální a chemické dráždění.
S ohledem na etiologii rány zvážit a indikovat specifické možnosti léčby, jako mohou být ve vybraných případech s ohledem na etiologii rány např. onkologická léčba (rozvaha viz výše), kortikoidy a jiná imunosupresiva, antimikrobiální léčiva a další možnosti podpůrné léčby.
Obecně a vzhledem k časté přítomnosti nekrotických tkání, krvácivosti, sekreci a zápachu u rány nádorové podstaty je nutné provádět výměny krytí tak, aby nedocházelo k traumatizaci rány a většinou častěji, než bývá jinak obvyklé u neonkologických nehojících se ran v rámci využití přístupů vlhkého (fázového) hojení ran. Využití podtlakové terapie zde nemá t. č. jasné důkazy, aby bylo možné stanovit doporučení.
Pozor, v blízkosti některých ran jsou také uloženy důležité anatomické struktury a funkční celky jako velké žíly, lymfatické cévy a tepny (např. nádory hlavy a krku, nádory prsu, oblasti třísel) a při odstranění případné nekrózy může hrozit rozsáhlé krvácení, resp. profuzní lymfatická sekrece; ošetření takto rizikové rány musí být prováděno velmi opatrně, s rozvahou, po domluvě a s dohledem lékaře.
Výplach rány napomáhá čistění rány odplavením zbytků raného sekretu, povlaků, demarkované nekrotické tkáně, hnisu a krevních sraženin, toxinů nebo fragmentů biofilmu. Mezi roztoky vhodné k aplikaci do ran patří např. Ringerův roztok, pitná voda (v případě, že ideálně známe její složení a je k dispozici doklad o její nezávadnosti) a oplachové roztoky s antimikrobiálním účinkem (betain + polyhexanid, polyhexanid HCl + Ringerův roztok, oktenidin dihydrochlorid, superoxidovaný roztok, 0,2–2% vodný roztok chlorhexidinu, roztoky se singletovým kyslíkem, 10% vodný roztok povidonjodu, příp. 2% vodný roztok kyseliny octové – acidum aceticum) [28].
Volba krytí by měla být individualizovaná a měla by respektovat velikost a charakter rané sekrece, přítomnost rané infekce a fázi hojení rány. Krytí přiléhající bezprostředně k ráně musí být neadhezivní, jako např. mastný tyl, či silikonová mřížka a jiné [29–32]. Do další vrstvy lze aplikovat materiály s vysokou adsorpční schopností, např. obsahující aktivní uhlí. Dostatečná vrstva sekundárního krytí s účinnou absorpční schopností a zároveň šetrnou fixací může přispět ke zvýšení kvality života pacienta s onkologickou ránou, který bývá často stigmatizován zápachem a nadměrnou ranou sekrecí. Šetrná fixace krytí je zásadní, aby nedošlo k dalšímu poškození kůže v okolí.
Pozor, v průběhu radioterapie jsou nevhodné přípravky či krycí materiály s obsahem stříbra, hrozí interakce s částicemi záření a jen ve zdůvodněných případech lze v průběhu ozařování v místě kožního poškození a rány ponechat mastné krytí nebo krytí s obsahem stříbra, které jsou atestovány na možnost použití při ozařování [7].
- Specifické stavy a jejich léčba: detailně uvedeno v tab. 2 [7, 28–38].
- Léčba rány amniovou membránou: léčba s amniovou membránou (neimunogenní lyofilizovaný transplantát z lidské amniové membrány (dHAM) z plodových obalů placenty) patří mezi pokročilé biologické metody hojení ran a lze ji aplikovat pouze ve specializovaných certifikovaných ordinacích (centrech). Amniovou membránu nelze použít na onkologickou ránu, ale u pacienta s chronickou ulcerací na základě poradiační dermatitidy se selháním chirurgické léčby nebo nemožností řešit chirurgicky (komplikované lalokové plastiky, selhávání), bez malignity na spodině defektu a se selháním konvenční terapie pomocí prostředků vlhkého (fázového) hojení, je na místě po přísném individuálním posouzení v komplexním certifikovaném centru pro hojení ran zvážit i tuto léčebnou modalitu [39–43].
Tab. 2. Specifické stavy v případě onkologické rány a jejich léčba. 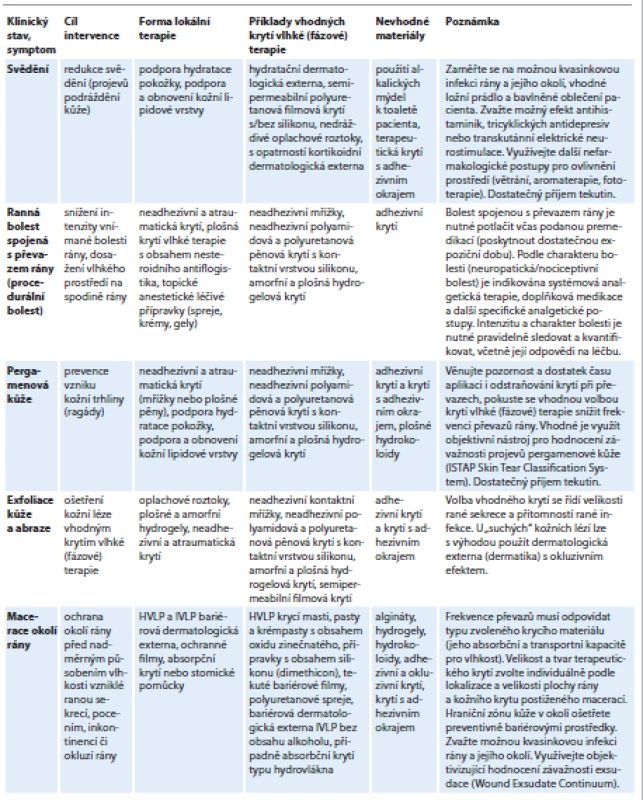

HVLP – hromadně vyráběné léčivé přípravky, IVLP – individuálně vyráběné léčivé přípravky Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare that they have no potential confl icts of interest concerning drugs, products, or services used in the study.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE recommendation for bio medical papers.prof. MUDr. Samuel Vokurka, Ph.D.
Onkologická a radioterapeutická
klinika
FN Plzeň
Alej Svobody 80
304 60 Plzeň-Lochotíne-mail: vokurka@fnplzen.cz
Obdrženo/Submitted: 13. 7. 2022
Přijato/Accepted: 17. 7. 2022
Zdroje
1. Taberna M, Gil Moncayo F, Jané-Salas E et al. The multidisciplinary team (MDT) approach and quality of care. Front Oncol 2020; 10 : 85. doi: 10.3389/fonc.2020.00085.
2. Tautenhahn J, Jannasch O, Lippert H. Wunde, Wundheilung, Wundbehandlung. Allegemeine Visceralchirurgie 2007; 3 : 201–216.
3. Isoherranen K, O’Brien JJ, Barker J et al. Atypical wounds. Best clinical practice and challenges. J Wound Care 2019; 28 (Suppl 6): S1–S92. doi: 10.12968/jowc.2019.28. Sup6.S1.
4. Woo KY, Sibbald RG. Local wound care for malignant and palliative wounds. Adv Skin Wound Care 2010; 23 (9): 417–428. doi: 10.1097/01.ASW.0000383206.322 44.e2.
5. Česká společnost pro léčbu rány. Doporučené léčebné postupy. [online]. Dostupné z: https: //www.cslr.cz/Informace-pro-praxi/Doporucene-lecebne-postupy/.
6. Vokurka S, Maňásek V, Navrátilová Hrabánková D et al. Extravasation (paravasation) of chemotherapy drugs – updated recommendations (2020) for standard care in the Czech Republic from the cooperation of the Supportive Care Group of the Czech Society for Oncology, Czech Society for Hematology, Oncology Section of the Czech Nurses Association and the Society for Ports and Permanent Catheters. Klin Onkol 2020; 33 (5): 390–395. doi: 10.14735/amko2020390.
7. Cvek J, Vokurka S, Hajnová Fukasová E et al. Recommendation for preventive and therapeutic skin care of patients undergoing radiotherapy. Klin Onkol 2021; 34 (6): 481–487. doi: 10.48095/ccko2021481.
8. Schulz V, Kozell K, Biondo PD et al. The malignant wound assessment tool: a validation study using a Delphi approach. Palliat Med 2009; 23 (3): 266–273. doi: 10.1177/0269216309102536.
9. da Costa Santos CM, de Mattos Pimenta CA, Nobre MR. A systematic review of topical treatments to control the odor of malignant fungating wounds. J Pain Symptom Manage 2010; 39 (6): 1065–1076. doi: 10.1016/j.jpainsymman.2009.11.319.
10. Kirchberger MC, Erfurt-Berge C. Management of malignant wounds. Z Gerontol Geriatr 2020; 53 (6): 572–576. doi: 10.1007/s00391-019-01629-w.
11. Misciali C, Dika E, Fanti PA et al. Frequency of malignant neoplasms in 257 chronic leg ulcers. Dermatol Surg 2013; 39 (6): 849–854. doi: 10.1111/dsu.12168.
12. Combemale P, Combemale P, Debure C et al. Malignancy and chronic leg ulcers: the value of systematic wound biopsies: a prospective, multicenter, cross-sectional study. Arch Dermatol 2012; 148 (6): 704–708. doi: 10.1001/archdermatol.2011.3362.
13. Probst S, Arber A, Faithfull S. Malignant fungating wounds: a survey of nurses‘ clinical practice in Switzerland. Eur J Oncol Nurs 2009; 13 (4): 295–298. doi: 10.1016/j.ejon.2009.03.008.
14. Wang K, Tepper JE. Radiation therapy-associated toxicity: etiology, management, and prevention. CA Cancer J Clin 2021; 71 (5): 437–454. doi: 10.3322/caac.21689.
15. Al-Hilli Z, Wilkerson A. Breast surgery: management of postoperative complications following operations for breast cancer. Surg Clin North Am 2021; 101 (5): 845–863. doi: 10.1016/j.suc.2021.06.014.
16. Moore Z. Managing wounds as a team-development of a universal model for the team approach to wound care. Int J Integrated Care 2014; 14 (6). doi: 10.5334/ijic. 1695.
17. Pokorná A. Ošetřovatelství v geriatrii: hodnotící nástroje. Praha: Grada 2013.
18. Mahoney FI, Barthel DW. Functional evaluation: the Barthel index. Md State Med J 1965; 14 : 61–65.
19. Norton D. Calculating the risk: reflections on the Norton Scale. Decubitus 1989; 2 (3): 24–31.
20. Gadd MM, Morris SM. Use of the Braden Scale for pressure ulcer risk assessment in a community hospital setting: the role of total score and individual subscale scores in triggering preventive interventions. J Wound Ostomy Continence Nurs 2014; 41 (6): 535–538. doi: 10.1097/WON.0000000000000066.
21. LeBlanc K, Baranoski S, Christensen D et al. International skin tear advisory panel: a tool kit to aid in the prevention, assessment, and treatment of skin tears using a Simplified Classification System©. Adv Skin Wound Care 2013; 26 (10): 459–476. doi: 10.1097/01.ASW.0000434056.04071.68.
22. Hematology & Oncology. The management of psychological issues in oncology. [online]. Dostupné z: https: //www.hematologyandoncology.net/archives/december-2016/the-management-of-psychological-issues-in-oncology/.
23. Nersesyan H, Slavin KV. Current aproach to cancer pain management: availability and implications of different treatment options. Ther Clin Risk Manag 2007; 3 (3): 381–400.
24. Společnost pro léčbu závislosti na tabáku. Doporučený postup léčby závislosti na tabáku 2022. [online]. Dostupné z: https: //www.slzt.cz/doporucene-postupy.
25. Státní ústav pro kontrolu léčiv. Souhrn údajů o pří - pravku (SPC), Caelyx. [online]. Dostupné z: https: //www. sukl.cz/modules/medication/detail.php?code=0027 432&tab=texts.
26. Vokurka S, Hugo J. Moderní molekuly v onkologii. Praha: Maxdorf 2019.
27. Modrá kniha České onkologické společnosti. Doporučení pro léčbu kožních změn v důsledku terapie inhibitory EGFR. [online]. Dostupné z: https: //www.linkos.cz/lekar-a-multidisciplinarni-tym/personalizovana-onkologie/modra-kniha-cos/aktualni-vydani-modre-knihy/27-34-doporuceni-pro-lecbu-koznich-zmen-v-dusledku-terapie-inhibitory-egfr/.
28. Stryja J. Repetitorium hojení ran 2. Praha: Geum 2011.
29. European Wound Management Association (EWMA). Position document: wound bed preparation in practice. London: MEP Ltd 2004.
30. Atkin L, Bućko Z, Conde Montero E et al. Implementing TIMERS: the race against hard-to-heal wounds. J Wound Care 2019; 23 (Suppl 3a): S1–S50. doi: 10.12968/jowc.2019.28.Sup3a.S1.
31. Pramod S. A soft silicone foam dressing that aids healing and comfort in oncology care. Br J Nurs 2021; 30 (1): 40–46. doi: 10.12968/bjon.2021.30.1.40.
32. Davies P, McCarty S, Hamberg K. Silver-containing foam dressings with Safetac: a review of the scientific and clinical data. J Wound Care 2017; 26 (Suppl 6a): S1–S32. doi: 10.12968/jowc.2017.26.Sup6a.S1.
33. Firmino F, Villela-Castro DL, Santos JD et al. Topical management of bleeding from malignant wounds caused by breast cancer: a systematic review. J Pain Symptom Manage 2021; 61 (6): 1278–1286. doi: 10.1016/j.jpainsymman.2020.10.020.
34. Ambrogio RI, Levine MH. Tranexamic acid as a hemostatic adjunct in dentistry. Compendium 2018; 39 (6).
35. Aboud C, Pimenta C, Nobre M. A systematic review of topical treatments to control the odor of malignant fungating wounds. J Pain Symptom Manage 2010; 39 (6): 1065–1076. doi: 10.1016/j.jpainsymman.2009.11. 319.
36. Bates-Jensen BM, Seaman S, Early L. Skin disorders: tumor necrosis, fistulas and stomas. In: Ferrell BR, Coyle N (eds). Textbook of palliative nursing. Oxford University Press 2010 : 329–343.
37. Woo KY, Sibbald RG. Local wound care for malignant and palliative wounds. Adv Skin Wound Care 2010; 23 (9): 417–428. doi: 10.1097/01.ASW.0000383206.32244.e2.
38. Tsichlakidou A, Govina O, Vasilopoulos G et al. Intervention for symptom management in patients with malignant fungating wounds – a systematic review. J BUON 2019; 24 (3): 1301–1308.
39. Oh D, Son D, Kim J et al. Freeze-dried bovine amniotic membrane as a cell delivery scaffold in a porcine model of radiation-induced chronic woundsv. Arch Plast Surg 2021; 48 (4): 448–456. doi: 10.5999/aps.2020.00997.
40. Pichlsberger M, Dragin Jerman U, Obradović H et al. Systematic review of the application of perinatal derivatives in animal models on cutaneous wound healing. Front Bioeng Biotechnol 2021; 9 : 742858. doi: 10.3389/fbioe.2021.742858.
41. Lia K, Jacobson MB, Johnson RD et al. Impaired wound healing after radiation therapy: a systematic review of pathogenesis and treatment. JPRAS Open 2017; 13: 92–105. doi: 10.1016/J.JPRA.2017.04.001.
42. Regulski M, Danilkovitch A, Saunders M. Management of a chronic radiation necrosis wound with lyopreserved placental membrane containing viable cells. Clin Case Rep 2019; 7 (3): 456–460. doi: 10.1002/ccr3. 2011.
43. Yang X, Ren H, Guo X et al. Radiation-induced skin injury: pathogenesis, treatment, and management. Aging (Albany NY) 2020; 12 (22): 23379–23393. doi: 10.18632/aging.103932.
Štítky
Dětská onkologie Chirurgie všeobecná Onkologie
Článek SpolupachateléČlánek Aktuality z odborného tisku
Článek vyšel v časopiseKlinická onkologie
Nejčtenější tento týden
2022 Číslo 5- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Vliv alkoholu na riziko vzniku karcinomu prsu, nově podle histologického typu nádoru a jeho senzitivity k estrogenovým receptorům
- Ženy s falešně pozitivním nálezem na mamografii pociťují zvýšenou úzkost a sníženou kvalitu života
- Exemestan zlepšuje interval bez relapsu při karcinomu prsu
- Přítomnost genetické mutace BRCA vede k častějšímu výskytu rakoviny i ve druhém prsu
-
Všechny články tohoto čísla
- Spolupachatelé
- Gastrointestinální toxicita systémové onkologické imunoterapie
- Přínos empatie lékaře pro jeho pacienty a výsledky začlenění rozvíjení schopnosti empatie do kurikul lékařských fakult
- Informace z České onkologické společnosti
- Expresia ligandu 1 programovanej smrti v nemalobunkovom karcinóme pľúc – mechanizmus regulácie, asociácia s ostatnými markermi a terapeutické využitie
- Zevní akcelerované ozáření lůžka časného karcinomu prsu s využitím stereotaktických technik – metodologie, technické aspekty a předběžné výsledky prospektivní randomizované studie
- Cvičení jako nástroj pro zlepšení kvality života pacientek po léčbě karcinomu prsu
- Bifenotypový sinonazálny sarkóm – opis prípadu
- Onkologické rány – doporučení péče vycházející z multioborové spolupráce
- Aktuality z odborného tisku
- Klinická onkologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Gastrointestinální toxicita systémové onkologické imunoterapie
- Onkologické rány – doporučení péče vycházející z multioborové spolupráce
- Přínos empatie lékaře pro jeho pacienty a výsledky začlenění rozvíjení schopnosti empatie do kurikul lékařských fakult
- Bifenotypový sinonazálny sarkóm – opis prípadu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání





