-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Vývoj Národní sady klinických standardů a ukazatelů zdravotní péče a první výsledky v oboru neurologie
Development of National Set of Clinical Standards and Healthcare Indicators and First Results in the Field of Neurology
The first part of the article focuses on description of the methodology of the clinical practice guidelines and clinical standards development as used by the National Reference Centre of the Czech Republic (NRC) in cooperation with medical associations. The methodologies are based on foreign resources. The clinical practice standards are developed on the basis of evidence based medicine, mainly in the form of adaptation of similar documents processed in international systems. They are adjusted to our conditions, complemented with clinical criteria, indicators, economic parameters and also informative articles for patients. These complexly processed documents are in the NRC terminology called the “clinical standards”. The second part of the document describes first experience with development of the clinical standards in cooperation with the Czech Neurological Association, especially the Clinical standard for treatment of patients with autoimmune neuromuscular disorders by using intravenous human immunoglobulin and plasma exchange and the Clinical standard for diagnostics and treatment of ischemic stroke. The most interesting outcomes are different pieces of experience with consensus achievability and with success rate of statistic calculation, quality indicators and economic parameters.
Key words:
clinical practice guideline – evidence based medicine – quality – effectiveness – indicators – implementation
Autoři: M. Suchý 1; J. Bednařík 2; O. Škoda 2; S. Voháňka 2; E. Ehler 2; M. Pátá 1; P. Kožený 1; P. Klika 3; L. Dušek 3
Působiště autorů: Národní referenční centrum 1; Česká neurologická společnost ČLS JEP 2; Institut biostatistiky a analýz Masarykovy univerzity, Brno 3
Vyšlo v časopise: Cesk Slov Neurol N 2010; 73/106(5): 569-577
Kategorie: Standard léčby
Souhrn
Článek se zaměřuje ve své první části na popis metodik vývoje klinických doporučených postupů a klinických standardů tak, jak je používá Národní referenční centrum při své spolupráci s odbornými společnostmi. Metodiky vycházejí ze zahraničních zdrojů. Klinické doporučené postupy jsou vyvíjeny na základě vědeckých důkazů, a to většinou formou adaptace obdobných dokumentů zpracovaných v nadnárodních systémech, jsou přizpůsobeny našim podmínkám, doplněny o klinická kritéria, ukazatele a ekonomické parametry a konečně také statěmi určenými pro informování pacientů. Takto komplexně zpracované dokumenty jsou dle terminologie NRC nazývány klinickými standardy. V druhé části dokumentu jsou popsány první zkušenosti z vývoje klinických standardů ve spolupráci s Českou neurologickou společností, a to konkrétně Standardu pro léčbu pacientů s autoimunitními nervosvalovými onemocněními intravenózním lidským imunoglobulinem a plazmaferézou a Standardu pro diagnostiku a léčbu pacientů s ischemickou cévní mozkovou příhodou a TIA. Nejzajímavějšími výstupy jsou rozdílné zkušenosti s dosažitelností konsenzu a s úspěšností výpočtu statistik, ukazatelů kvality a ekonomických parametrů.
Klíčová slova:
klinický doporučený postup – medicína založená na důkazech – kvalita – efektivita – ukazatele – implementaceMetodologie vývoje NSSZS je předmětem projektu Interní grantové agentury MZ ČR (IGA, č. 10650-3) – „Výzkum metod standardizace zdravotní péče zaměřený na vývoj Národní sady standardů zdravotních služeb“. Řešiteli jsou Národní referenční centrum (NRC) a Institut biostatistiky a analýz Masarykovy univerzity, Brno (IBA).
Vývoj doporučených postupů v posledním desetiletí
Otázka klinických doporučených postupů (KDP) a standardizace je jedním z klíčových úkolů zdravotnictví ve všech vyspělých zemích. Z rešerší i nejnovějších informací z konference Guideline International Network (G-I-N) [1] v Chicagu na konci srpna 2010 vyplývá, že stav vývoje KDP je v jednotlivých zemích stále rozdílný. Česká republika v této oblasti zaostala především v oblasti koncepční a organizační. Po krátkém období v roce 1998, kdy se v těchto aktivitách angažovalo Ministerstvo zdravotnictví (MZd), probíhal vývoj víceméně živelně z iniciativy jednotlivých odborných společností. Řada z nich vytvořila kvalitní KDP srovnatelné s evropskou úrovní, většinou však vznikaly dokumenty nejednotné povahy a stylu bez uplatnění medicíny založené na důkazech (EBM) [2–6]. Dokumenty neposkytovaly informace „měřitelné“ povahy, byly vytvářeny bez konkrétních klinických kritérií a ukazatelů. Existují výjimky, ale je jich poměrně málo. V roce 2008 zadalo MZ ČR vytvoření sady metodik vývoje klinických doporučených postupů tak, aby byly jednotné pro celou ČR, vycházely ze zahraničních vzorů a splňovaly určitá kritéria. Rešením pověřilo NRC.
Role a projekty Národního referenčního centra
Národní referenční centrum (NRC) bylo původně založeno pro účely podpory financování zdravotní péče. Později zahájilo realizaci dvou níže uvedených metodických projektů zaměřených na problematiku kvality péče:
- Vývoj národní sady standardů zdravotních služeb (NSSZS)
- Vývoj národní sady ukazatelů zdravotních služeb (NSUZS)
Podařilo se prosadit souběžný a synchronizovaný vývoj KDP a ukazatelů, což je aktuálně i jedno z hlavních témat velkých mezinárodních agentur zaměřených na tuto problematiku. Nemusíme se tedy obávat, že se vydáváme „vlastní“ cestou. KDP přesně popisují konkrétní klinické stavy, jejichž léčba je předmětem obou projektů – standardizace i vývoje ukazatelů. KDP, a k nim příslušné ukazatele mají tedy svůj společný, logický základ. Ukazatele jsou používány při zavedení KDP do klinické praxe (dále jen implementaci) a pro kontrolu důslednosti jejich používání. Říkáme, že tímto hodnotíme „míru naplnění klinických doporučení vydaných v KDP“. Takové ukazatele nazýváme „procesní“. Ukazatele „výsledkové“ jsou pak používány pro hodnocení výsledků péče jako doklad o úspěšné implementaci. Je dokonce velmi důležité, aby „procesní“ a „výsledkové“ ukazatele byly sledovány současně. Také implementace KDP, zmíněná v předchozích větách, je dalším z hlavních témat velkých mezinárodních agentur zaměřených na vývoj KDP a ukazatelů.
Co je to Národní sada standardů zdravotních služeb (NSSZS)?
NSSZS je především systematický nástroj pro zvyšování kvality a efektivity péče. Je to průběžně aktualizovaný soubor dokumentů zaměřených na standardizaci péče. Obsahuje především klinické standardy (KS), což jsou KDP vycházející z EBM, zpracované jednotným stylem a doplněné o měřitelná kritéria kvality a kritéria ekonomická. KS obsahují také kapitolu srozumitelnou pro pacienty. Obsah NSSZS prochází odbornou mezioborovou oponenturou a představuje odborný konsenzus na nejvyšší, národní úrovni.
NSSZS je tedy sada KS respektujících nezbytný vědecký základ a celonárodní konsenzus, ale formulovaných velmi prakticky, a to s cílem reálně přispět ke zvyšování kvality a efektivity, včetně srozumitelného informování pacientů.
Nejčastější otázky týkající se vývoje „standardů“
Při častých diskuzích s lékaři a ostatními zdravotnickými profesionály se často opakují otázky:
- Má vůbec smysl vytvářet sadu KDP na národní úrovni, když existuje již tolik systémů nadnárodních?
- Proč jsou vůbec KDP vytvářeny, jaký mají smysl a cíl?
- Jaká je právní závaznost „standardů“?
- Jak souvisí „standardy“ s financováním?
Pokusíme se odpovědět na to, jak na tyto otázky reaguje svým přístupem a metodologií NRC.
Proč je vytvářena sada KDP na národní úrovni?
Dokladem o potřebě vyvíjet KDP na národních úrovních je situace ve většině zemí s vyspělým zdravotnictvím. Zde vznikají vlastní národní systémy, které většinou adaptují KDP pocházející z velkých nadnárodních systémů (např. AHRQ, Agency for Healthcare Research and Quality [7], ESO, European Stroke Organization [8] a dalších [9–11]) na místní kulturní, organizační a ekonomické podmínky (např. SIGN, Scottish Intercolegiate Guideline Network [12]). Nadnárodní a národní systémy se navzájem obohacují v rámci mezinárodní spolupráce [13]. V českém zdravotnictví stále chybí systém klinických doporučení, založený důsledně na vědeckých důkazech, průběžně aktualizovaný, představující celonárodní odborný konsenzus a umožňující implementaci, měření a vyhodnocování péče. NSSZS, která se snaží všechny tyto požadavky naplnit, využívá a poskytuje také jednotnou metodologii vývoje KS pro různé obory.
Proč jsou vytvářeny KS a jaký mají smysl?
Hlavním cílem vývoje KS je zlepšování kvality a efektivity péče. Metodika NRC odmítá jako hlavní cíl KS pouhé vytvoření dokumentu, ale zdůrazňuje nutnost zavedení KS do praxe tak, aby nebyly vytvářeny samoúčelně [14]. Často u nás slyšíme názor, že „kvalita je drahá“ a že „jejich zavedení výrazně zvýší náklady na péči“. Smysl vývoje KS je ovšem jiný. Jsou koncipovány tak, aby omezovaly nesprávné postupy a zbytečné náklady. Za zbytečné jsou považovány ty postupy a náklady, které nejsou zdůvodněny vědeckými důkazy. A to je opět další významné téma velkých mezinárodních agentur zaměřených na vývoj KDP a ukazatelů. Konkrétně se jedná o vyhodnocování efektivity péče založené na vědeckých důkazech a stanovení QALY (quality-adjusted life year), tedy na stanovení skutečného přínosu konkrétních intervencí vyjádřeného počtem let kvalitního života, který daný léčebný postup přinese [15]. Dobře formulované KS mohou také pomoci diferencovat nabídku péče a podporovat tak následné zavedení efektivní úhrady („standard“, „nadstandard“).
Jaká je právní závaznost KDP?
O tomto druhu otázek se jedná prakticky při každé odborné akci zaměřené na problematiku KDP. Odpověď je jednoduchá. Dokumenty typu KDP nemohou být „právně“ závazné. Přesto však může být váha dokumentu a jeho vliv na kvalitu zdravotní péče vysoká. Právníci interpretují tuto záležitost celkem jednoznačně: právní závaznost daného dokumentu je dána výhradně formou, jakou je tento dokument vydán. Dokument vydaný ve Sbírce zákonů jako zákon má právní závaznost jako zákon. Může být vydán jako vyhláška a opět platí totéž.
Metodika NRC sice vyžaduje od autorů KS, aby svoje dokumenty formulovali co nejpřesněji, ale vždy jen jako doporučení, jehož váha spočívá v úrovni vědeckých důkazů. Takováto formulace textu nevyhovuje požadavkům zákona. Míra exaktnosti a jednoznačnosti KS je logicky nižší z důvodů vysoké variability medicíny. Navíc jednotlivá doporučení mají různou míru závažnosti, přesnosti i kvality vědeckého důkazu, a musí být tudíž posuzována individuálně.
KS formulujeme jako co nejjednoznačněji popsané odborné stanovisko, které se může stát předmětem dalšího využití, např.:
- Některá doporučení se mohou stát součástí jiného dokumentu s vyšší právní závazností (například požadavek na 15minutovou dojezdovou dobu zdravotnické záchranné služby). Jedná se především o doporučení, která mají velkou váhu ve vztahu k zajištění bezpečí a života pacientů.
- Některá doporučení mohou být převedena na interní směrnici a ta pak zavedena do praxe konkrétní organizace.
- Dodržování některých doporučení se může do budoucna stát předmětem smluvního vztahu mezi plátcem a poskytovatelem.
Jak souvisí KS s financováním a terminologické problémy
Často se hovoří o „standardech“ a „nadstandardech“, v poslední době se objevil termín „úhradový standard“. NRC ve své metodologii hovoří o „klinických standardech“, v zahraniční literatuře je pojem „standard“ vnímán spíše jako norma hodnoty jednoho klinického kritéria. Nejednotnost terminologie je zřejmá i v mezinárodním měřítku a působí značný chaos. NRC proto navrhlo a zavedlo pro účely vývoje KS vlastní terminologii, která je dostupná na webových stránkách NRC http://nrc.cz a zčásti je vysvětlena v tomto článku. Dle principů a metodologie NRC jsou KS základem odborných stanovisek, ze kterých je možné, při zajištění „měřitelnosti“, kalkulovat náklady a následně dohadovat podmínky financování. Dle našeho přístupu by tedy „úhradové standardy“ měly vycházet z KS založených na vědeckých důkazech. Odmítáme názor, že se jedná o „něco zcela jiného“.
Principy a metodický postup při vývoji KS
Na základě studia zahraničních zdrojů a vlastních zkušeností jsme dospěli k formulaci následujících principů a kroků, které uplatňujeme při vývoji KS:
- EBM je základem vývoje KS, a proto požadujeme přednostní vypracování sady klíčových doporučení (obdoba „major recommendations“ v zahraničních KDP).
- Exaktní klinické a procesní vymezení onemocnění a péče je nezbytným základem statistického zpracování a vývoje ukazatelů.
- Zpracování vlastního dokumentu KS navazuje na důsledně naplněné podmínky 1 a 2.
- Návrh ukazatelů kvality a efektivity péče je nástroj zajištění „měřitelnosti“ vydaných doporučení a rovněž navazuje na důsledně naplněné podmínky 1 a 2.
- Ukazatele jsou používány pro implementaci KS do praxe a ověřování jejich účinku.
Krok první – EBM jako základ vývoje
Medicína založená na důkazech je základním principem a východiskem vývoje KS. Vyžadujeme, aby KS byl v míře odpovídající současným podmínkám založen na vědeckých důkazech a vydávaná doporučení byla klasifikována z hlediska kvality vědeckého důkazu a síly daného doporučení.
Vývoj KS probíhá v našich podmínkách většinou metodou adaptace zahraničních KDP, a to v následujících krocích:
- Výběr vhodného zahraničního vzoru pro adaptaci. Existují četné zahraniční, národní i nadnárodní systémy „clinical guidelines“, které lze použít pro adaptaci na naše podmínky. EBM je pak zajištěna převzetím klíčových doporučení a jejich vědecké klasifikace (viz dále).
- Úprava původních klíčových doporučení. Autor klinického standardu spolu se spoluautory přebírá doporučení vybraného zahraničního zdroje a dále posuzuje, do jaké míry jsou aplikovatelná v našich podmínkách, především do jaké míry mohou zlepšit známé nedostatky péče v ČR. Přitom se řídí principem „to podstatné především“.
- První odborná oponentura a konsenzus. Návrh sestavy upravených doporučení je předložen spoluautorům a oponentům KS k posouzení. Metodika vyžaduje konsenzus celého autorského týmu a oponentů. Cílem této první oponentury je dosáhnout včas shody na takových doporučeních, která jsou podstatná, vědecky doložená a pokrývají celý proces péče.
Vývoj některých KS může probíhat také na základě vlastního systematického sběru vědeckých důkazů, a to bez použití konkrétního vzoru KDP převzatého ze zahraničí.
Postup při adaptaci KS
Výběr systému klíčových doporučení pro adaptaci → Adaptace doporučení do českých podmínek → 1. odborná oponentura, konsenzus
Krok druhý – přesné vymezení klinického stavu a procesu péče jako základ statistického zpracování
Exaktní vymezení KS umožní přesné zaměření na konkrétní klinický problém a jeho následné statistické vyhodnocování. „Měřitelnost“ KS je jedním z principiálních požadavků metodiky a důležitým nástrojem pro zvyšování kvality a efektivity péče. Od autorů KS proto vyžadujeme, aby:
- Uvedli přesné kódy a názvy diagnóz a výkonů, které popisují klinický stav a léčení.
- Jednoznačně vymezili, kdy daný proces začíná (např. jakými příznaky) a končí (např. zavedením dispenzarizace).
- Formulovali klíčová doporučení natolik jednoznačným způsobem, aby bylo možné podle nich definovat klinická kritéria a procesní ukazatele.
Na základě těchto údajů provedeme výpočty s využitím dostupných dat, jak je uvedeno v odstavci Krok čtvrtý (viz dále).
Postup při adaptaci KS
Určující diagnózy a výkony → Vymezení počátku a konce procesu → Exaktní formulace klíčových doporučení
Krok třetí – vlastní zpracování celého dokumentu KS
Celý dokument KS je zpracováván podle jednotné metodiky a osnovy uplatňující výše uvedené principy a zajišťující jednotný styl zpracování. Přitom vychází z klíčových doporučení tak, jak byly popsány v prvním kroku, a tak, jak byly akceptovány v rámci první odborné oponentury. Po zpracování klinické části dokumentu proběhne druhá odborná oponentura s tím, že metodika vyžaduje konsenzus celého autorského týmu a oponentů. Poté následuje ještě veřejná oponentura, kdy je dokument vystaven na webových stránkách NRC a zainteresovaných odborných společností.
Postup při zpracování celého dokumentu KS
Formulace klíčových doporučení → Zpracování dokumentu dle osnovy → 2. odborná oponentura a konsenzus → Veřejná oponentura a konsenzus
Krok čtvrtý – stanovení parametrů kvality a efektivity péče, zajištění „měřitelnosti“ vydaných doporučení
Jak již bylo zmíněno výše, metodika NRC vyžaduje exaktní vymezení klinického stavu a procesu standardu umožňující provedení epidemiologických analýz a výpočet „výsledkových“ a ekonomických parametrů. Metodika dále vyžaduje exaktní formulaci klíčových doporučení, na základě kterých jsou pak formulována klinická kritéria a „procesní“ ukazatele. Při splnění těchto podmínek je potom možné v další fázi provádět také kalkulace ekonomických parametrů u různých doporučených variant péče. Tak lze využít velký datový potenciál NRC a vytvořit podmínky pro rozhodování a výběr ekonomicky přijatelné úhrady z veřejného zdravotního pojištění.
Implementace KS do praxe
Tato problematika je v recentní literatuře i na odborných akcích nejvíce probírána a je pokládána za klíčový aspekt zvyšování kvality a aktivity péče. Aby bylo dosaženo tohoto hlavního cíle standardizace, je třeba dohotovené KS „uvést v život“. Znamená to vyškolení zdravotnických profesionálů, zavedení potřebné zdravotnické dokumentace a uplatnění systému měření a vyhodnocování péče s využitím procesních a výsledkových ukazatelů péče.
Postup při implementaci
Školení profesionálů → Zavedení dokumentace → Aplikace měření s využitím ukazatelů → Monitorování ukazatelů implementace
Stanovení podmínek financování a kontraktace
Jedním z důležitých cílů standardizace je také zavedení KS obsahujících ekonomické parametry do praxe financování. Při návrhu metodiky vývoje KS jsme řešili problém, zda mají existovat nějaká ekonomická omezení již na počátku procesu, tj. při formulaci klíčových doporučení. Autoři adaptující klíčová doporučení ze zahraničních vzorů jsou metodikou NRC vedeni k tomu, aby zvážili účinnost těchto doporučení v českých podmínkách a doporučení event. modifikovali. Tato modifikace nemá vycházet primárně z ekonomických možností, ale spíše ze znalosti místního klinického, organizačního a kulturního kontextu. Autoři se přitom musí vypořádat s otázkami vědeckých důkazů, kterými jsou zahraniční doporučení podložena. Metodika NRC preferuje, aby nebyl vývoj klinického standardu dopředu limitován ekonomickými předpoklady, protože by to znemožnilo všechna vědecky doložená doporučení exaktně popsat a dále objektivně kalkulovat v našich podmínkách. Po provedení všech nezbytných ekonomických kalkulací je pak možné finálně modifikovat KS do verze obsahující veškeré ekonomické parametry včetně identifikace postupů hrazených z veřejného zdravotního pojištění.
Postup při implementaci do systému úhrady
Adaptace klíčových doporučení → Kalkulace ekonomických parametrů → Rozhodování o postupech hrazených z veřejného zdravotního pojištění → Kontraktace
První klinické standardy z dílny NRC jsou společné standardy vyvíjené s Českou neurologickou společností
V rámci grantu uvedeného na počátku tohoto článku je vyvíjena také celá řada KS z oboru neurologie. Na počátku jsme se zaměřili především na problematiku cerebrovaskulární a neuromuskulární. První dva vyvíjené KS stručně specifikujeme v následujících dvou kapitolách, seznam ostatních pak následuje.
Standard pro léčbu pacientů s autoimunitními nervosvalovými onemocněními intravenózním lidským imunoglobulinem a plazmaferézou
Je to zatím první KS zaměřený na konkrétní léčebné postupy, který jsme podle nové metodiky NRC vyvíjeli, a rovněž první, který úspěšně prošel odbornou a veřejnou oponenturou. Vývoj tohoto KS nám umožnil poprvé ověřit, že metodika vývoje a osnova dokumentu je vhodná i pro užší a speciální témata zaměřená na konkrétní léčebné procedury. Dále pomohl vyzkoušet možnosti dnes dostupných datových zdrojů pro účely výpočtu populačních statistik a ukazatelů včetně procesních, možnosti vyhodnotit celkové náklady na péči o tyto případy a vyzkoušet funkčnost organizace celého životního cyklu vývoje včetně výsledků oponentních procedur.
Zkušenosti z průběhu vývoje KS
Tento KS byl vytvořen představiteli Neuromuskulární sekce České neurologické společnosti (ČNS) (hlavní autor prof. MUDr. Josef Bednařík, CSc.) za autorského přispění zástupce České revmatologické společnosti ČLS JEP. Byl oponován představitelem České společnosti alergologie a klinické imunologie ČLS JEP a internistou – odborníkem na výměnnou plazmaferézu. Dokument byl zveřejněn na stránkách NRC, České lékařské společnosti a Neuromuskulární sekce k veřejné oponentuře.
Veřejná oponentura byla uzavřena k datu 31. 7. 2010. Nyní probíhají poslední formální úpravy dokumentu před jeho konečnou publikací, jsou vyvíjeny ukazatele kvality a výkonnosti, prováděny ekonomické kalkulace.
Celý průběh vývoje lze označit jako poměrně hladký, s rychlým dosažením konsenzu mezi hlavními zainteresovanými obory. Je zřejmé, že se jedná o poměrně speciální oblast, na které se odborníci shodují, byť je významně mezioborová.
Zkušenosti z vývoje ukazatelů
V rámci vývoje tohoto KS jsme ověřovali možnosti využít dostupné datové zdroje pro zpracování statistik a ukazatelů. Ukázalo se, že možnosti jsou omezené, nicméně určitých užitečných výsledků jsme dosáhli. Podařilo se nám, s využitím výkazů pro zdravotní pojišťovny, spočítat níže uvedené statistiky, z nichž některé byly již zaregistrovány jako ukazatele Národní sady ukazatelů zdravotních služeb.
Strukturální a výsledkové ukazatele a ekonomické parametry péče
Jejich přehled včetně populačních hodnot za celou republiku naleznete v tab. 1 a 2. Zde jsme přes nízkou klinickou specifičnost dat získali celou řadu údajů, které nebyly až dosud v ČR vypočítány:
- Celkový počet hospitalizovaných s těmito diagnózami v jednotlivých letech a nemocnicích. Tato informace nám říká, do jaké míry tento klinický stav „zatěžuje“ systém zdravotní péče a která pracoviště v ČR tyto stavy koncentrují do takové míry, aby bylo dosaženo dostatečné zkušenosti.
- Podíl případů léčených v neuromuskulárních centrech (dále jen NMC) a mimo ně. NMC byla stanovena odbornou společností a z jejích údajů jsme vycházeli i při konstrukci ukazatele. Statistika ukázala, že v NMC je dnes léčena (hospitalizována) zhruba polovina pacientů s těmito onemocněními.
- Nemocniční mortalita. Tento ukazatel je vztažen k akutní hospitalizaci a musí se interpretovat velmi opatrně. Spolu s ním jsou ale spočítány další údaje, které nesou zajímavé informace o způsobu léčení. Tyto údaje následují.
- Průměrná ošetřovací doba, která vypovídá nepřímo o efektivitě akutní lůžkové péče.
- Průměrný věk pacientů, který vypovídá o věku nemocných a v případě nízkých hodnot věku při úmrtí o možných problémech s účinností léčby.
- Průměrný počet vykázaných bodů a zvlášť účtovaných položek na případ. Tyto údaje nám umožnily odhadnout celonárodní výdaje na akutní lůžkovou péči a pozorovat rozdíly v nákladové struktuře péče v různých typech nemocnic. Zjistili jsme, že průměrné náklady na jednu hospitalizaci činí kolem 80 tis. Kč a celkové náklady na akutní lůžkovou péči v České republice se pohybují kolem 90 mil. Kč (vše v roce 2008).
Tab. 1. QM0251 Nemocniční mortalita na autoimunitní nervosvalová onemocnění, rok 2008. 
Tab. 2. Ukazatele míry centralizace péče včetně ekonomických parametrů. 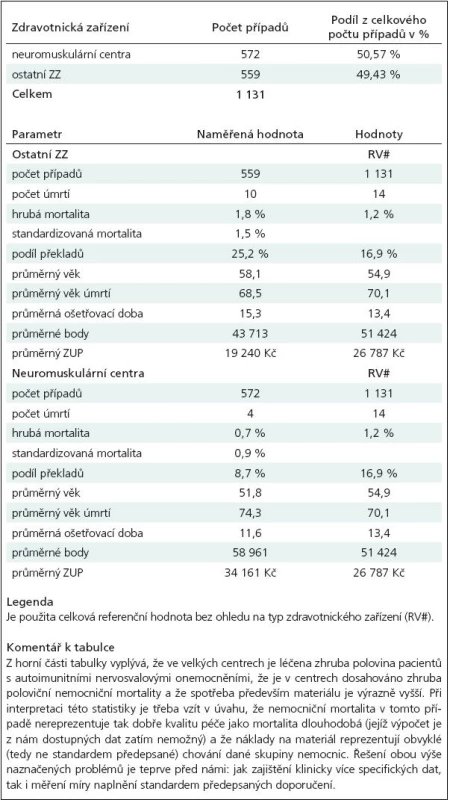
Procesní ukazatele
Ty jsme byli schopni spočítat pouze pro některá doporučení tam, kde byly k dispozici vhodné údaje. Patří sem např.:
Doporučení D9: U GBS jsou IVIG v dávce 0,4 g/kg/den po 5 dnů (alternativně 1 g/kg/den po 2 dny) či VPF léky první volby a mají stejnou účinnost. Měřitelnost ukazatele jsme ověřovali ve FN Brno na pracovišti autora standardu s příznivým výsledkem na datech za rok 2008: Počet případů G610 Guillainův-Barréův syndrom (GBS): 10, počet aplikací IVIG: 7 (70 %), počet aplikací VPF: 0.
Jiný příklad dokládá, že v některých situacích jsme schopni měřit pouze dvě spojená kritéria, protože nedokážeme z dat rozlišit dvě diagnózy:
Doporučení D4: U středně těžké až těžké disability u senzorimotorické CIDP se doporučuje použít jako postup 1. volby IVIG nebo glukokortikoidy.
Doporučení D6: Vzhledem k chybění alternativní léčby u MMN je vhodné IVIG použít jako léčebný postup 1. volby – 2 g/kg/během 2–5 dnů. Měřitelnost jsme opět ověřovali ve FN Brno na datech za rok 2008: Počet případů G618 Jiné zánětlivé polyneuropatie (CIDP, MMN): 9, počet aplikací IVIG: 9 (100 %).
Obecně nelze z dnes dostupných dat změřit ukazatele, u kterých potřebujeme znát informace o tíži stavu nebo účinnosti (neúčinnosti) předchozí léčby. Následuje příklad:
Doporučení D10: VPF je doporučována u MG jako krátkodobá léčba zvl. u těžkých případů k navození remise a v přípravě k operaci (nelze rozlišit závažnost případu). Ověření ve FN Brno na datech za rok 2008: Počet případů G700 Myasthenia gravis (MG): 17, počet aplikací IVIG: 4 (23,5 %).
Bohužel se tedy ukazuje, že pro většinu procesních ukazatelů bude třeba doplnit sběr klinicky více specifických údajů, a to formou speciální aplikace, na jejímž návrhu pracujeme.
Použitelnost datových zdrojů
Slabiny dostupných datových zdrojů spočívají především v jejich nízké klinické specifičnosti, kam patří nejisté určení podle diagnóz uvedených v dokladech, závažnost stavu a odezva na předchozí léčbu. Dále pak postižení pouze akutní lůžkové péče, ke které jsou data nejsnáze dostupná. Data pro ambulantní péči mimo hospitalizaci bychom byli rovněž schopni získat, představuje to však nemalý objem práce a nákladů a není to pro tento klinický problém podstatné. Tento krok je třeba zvážit z hlediska jeho rentability.
Standard pro diagnostiku a léčbu pacientů s ischemickou cévní mozkovou příhodou a s tranzitorní ischemickou atakou
Standard byl vypracován autorským týmem Cerebrovaskulární sekce České neurologické společnosti ČLS JEP (hlavní autor MUDr. Ondřej Škoda), ve spolupráci s týmem pro vývoj NSSZS a NSUZS.
Zkušenosti z vývoje klinického standardu
Zde máme zcela odlišné zkušenosti s průběhem vývoje i se zpracováním ukazatelů než v případě prvního standardu.
Obtížné hledání konsenzu
Problematika cerebrovaskulární je předmětem péče širokého spektra oborů, jejichž představitelé vyjadřují dosti odlišné preference některých léčebných postupů. Neshoda se jeví být nejmarkantnější v názoru na indikace intervenčních léčebných postupů. V průběhu oponentury se ukazuje, že pro dosažení celonárodního konsenzu bude třeba vynaložit poměrně velké úsilí a více času. Přitom existuje celá řada „vzorových“ klinických doporučených postupů v zahraniční literatuře, založených na EBM. Prakticky všechny významnější národní systémy vývoje klinických doporučených postupů již problematiku ischemické cévní mozkové příhody zpracovaly a navíc existuje přehledný soubor dokumentů ESO (European Stroke Organization). Nabízí se tedy otázka, proč je tak obtížné dosáhnout konsenzu v našich podmínkách? Tento stav dokládá, jak je užitečné jít cestou vlastního celonárodního odborného konsenzu, který má završit důkladný systematický sběr literárních podkladů založených na důkazech. Nedosažení konsenzu by prodlužovalo současný nepříznivý stav nízké úrovně standardizace péče o pacienty s cerebrovaskulárními chorobami. Domníváme se, že názorová neshoda v podmínkách aplikací konkrétních diagnostických a léčebných postupů může být i příčinou nižší kvality péče. Rozhodně lze konstatovat, že za dané situace se konkrétnímu pacientovi dostane péče podle toho, který lékař, resp. kterého oboru se jej ujme ve fázi rozhodování o strategii péče.
Vyšší úspěšnost při vývoji ukazatelů
Naopak v oblasti vývoje ukazatelů vycházejících z tohoto KS jsme dosáhli vyšší míry použitelnosti dnes dostupných dat než u předchozího KS. Detailní údaje jsou již nad rámec tohoto sdělení. Uvádíme tedy pouze několik zajímavých údajů:
- Počet případů hospitalizace pro ischemickou cévní mozkovou příhodu byl v roce 2008 27 234, průměrné náklady na případ 32 965 Kč, celkové náklady na akutní lůžkovou péči v ČR činily v roce 2008 cca 898 mil. Kč.
- Z analýzy některých procesních ukazatelů vyplývá, že například požadavek přijetí pacienta v akutní fázi na JIP typu iktové jednotky byl v ČR v roce 2008 splněn u méně než 20 % případů.
- Většina procesních ukazatelů je u tohoto standardu naopak dobře měřitelná a lze je použít pro hodnocení kvality péče na oddělení při současném ověřování míry naplnění vydaného klinického standardu. Jsou vhodným nástrojem pro sledování kvality v rámci Komplexních cerebrovaskulárních a iktových center (tab. 3, 4).
Tab. 3. QM0208 Nemocniční mortalita u ischemické CMP, rok 2008. 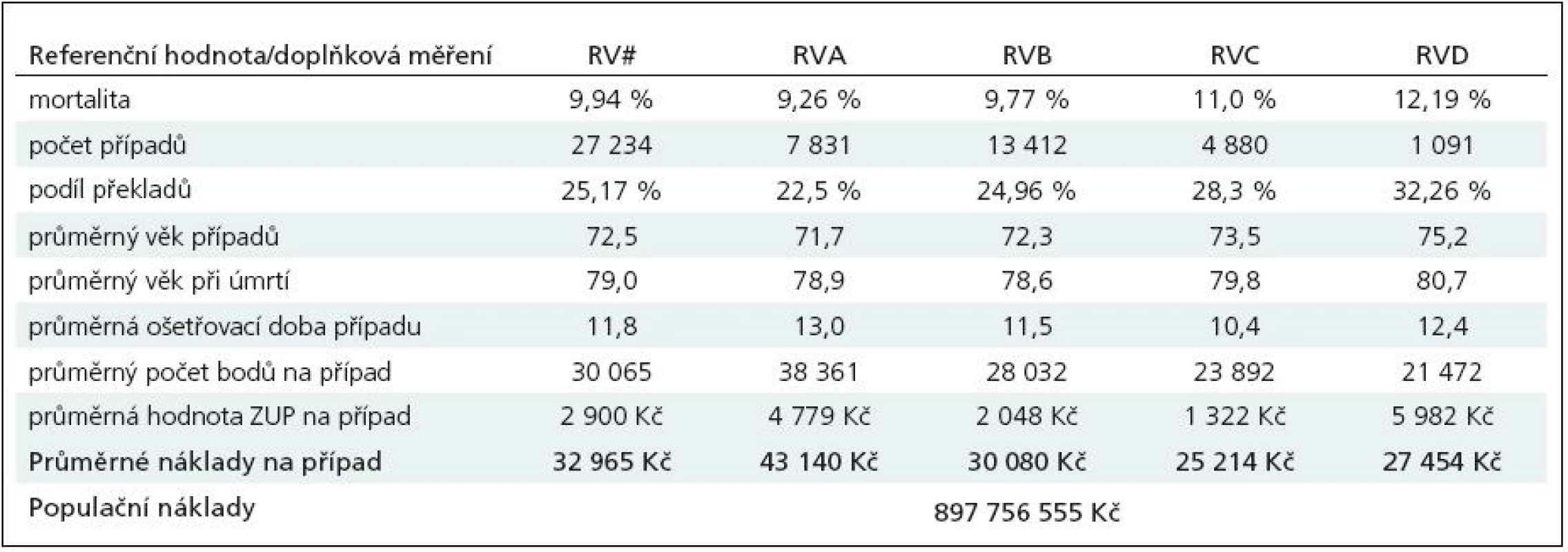
Tab. 4. Ukázka statistického zpracování standardizované nemocniční mortality u skupiny velkých nemocnic (rok 2008). 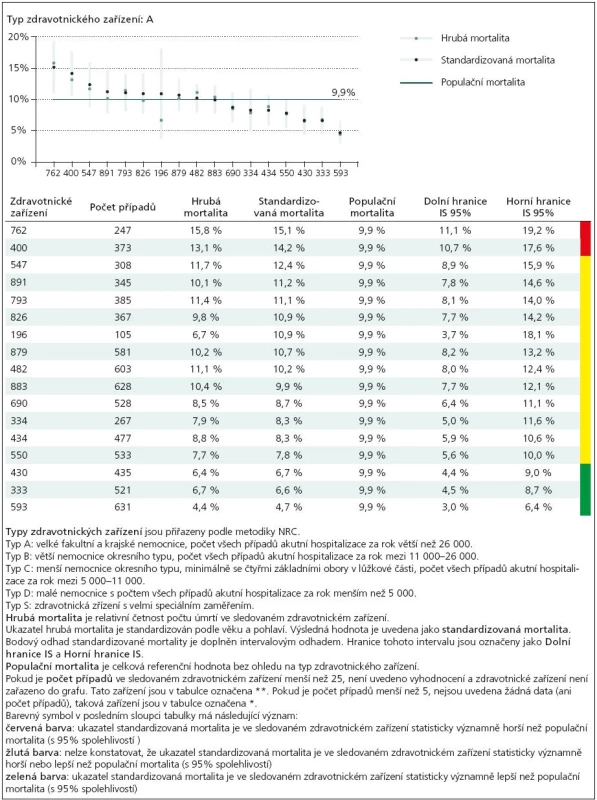
Ostatní KS, jejichž vývoj byl zahájen
Poté, co byly zpracovány první dva KS popsané v předchozích kapitolách, byl ve spolupráci NRC a ČNS zahájen vývoj KS standardů na další témata uvedená níže:
- Standard pro diagnostiku a léčbu narkolepsie
- Standard pro diagnostiku a léčbu neuropatické bolesti
- Standard pro diagnostiku a léčbu myasthenia gravis
- Standard pro diagnostiku a léčbu roztroušené sklerózy
Dokončení vývoje těchto KS očekáváme v první polovině roku 2011. Zatímco první dva KS nám umožnily ověřit metody vývoje, tvorba dalších KS již probíhá podle všech metodických principů uvedených v první části tohoto článku.
Závěr
Spolupráce NRC s ČNS přináší dle našich zkušeností celou řadu pozitiv. NRC může využít své datové a analytické kapacity a konzultovat vývoj svých nástrojů pro zvyšování kvality a efektivity péče s předními odborníky v oboru neurologie. Odborná společnost získává nové statistické výstupy a velmi kvalitní sadu oborových klinických standardů. Projekt, který společně řešíme, přináší celou řadu odborných i praktických poznatků a zkušeností s organizací vývoje velké národní sady KS a ukazatelů. Průběžné výsledky hodnotíme jako přínos. Teprve až po implementaci KS a ukazatelů do klinické praxe však zjistíme, zda bude dosaženo hlavního cíle, tj. zlepšování kvality a efektivity dnes poněkud nepřehledné a obtížně vyhodnotitelné zdravotní péče v České republice.
Zdroje
1. Guideline International Network (G-I-N). [online]. Dostupné z URL: http://www.g-i-n.net/.
2. Schünemann HJ, Oxman AD, Brozek J, Glasziou P, Bossuyt P, Chang S et al. GRADE: assessing the quality of evidence for diagnostic recommendations. Evid Based Med 2008; 13(6): 162–163.
3. Atkins D, Briss P, Eccles M, Flottorp S, Guyatt G, Harbour R et al. Systems for grading the quality of evidence and the strength of recommendations II: pilot study of a new system. BMC Health Serv Res 2005; 5(1): 25.
4. Claridge JA, Fabian TC. History and development of evidence-based medicine. J Word Surg 2005; 29(5): 547–553.
5. Guyatt GH, Oxman AD, Vist G, Kunz R, Falck-Ytter Y, Alonso-Coello P et al. GRADE: an emerging concensus on rating quality of evidence and strength of recommendations GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ 2008; 336(7650): 924–926.
6. Coopey M, Nix M, Clancy C. Evidence-based practice: AHRQ’s role in generating and disseminating knowledge. AORN J 2007; 86(5): 857–860.
7. Agency for Healthcare Research and Quality (AHRQ). [online]. Dostupné z URL: http://www.ahrq.gov/.
8. European Stroke Organization (ESO). [online]. Dostupné z URL: http://www.eso-stroke.org/.
9. The AGREE Collaboration. The Appraisal of Guidelines for Research & Evaluation (AGREE) Instrument. [online]. Dostupné z URL: http://www.agreecollaboration.org.
10. Canadian Medical Association. Guidelines for Canadian clinical practice guidelines. [online]. Dostupné z URL: http://mdm.ca/cpgsnew/cpgs/gccpg-e.htm.
11. National Institute for Health and Clinical Excellence. [online]. Dostupné z URL: http://www.nice.org.uk/.
12. Scottish Intercollegiate Guidelines Network. [online]. Dostupné na http://www.sign.ac.uk/.
13. Clinical Practice Guideline: 2008 Update. Public Health Service 2008.
14. Clancy C, Slutsky J, Chest. Guidelines for guidelines: we’ve come a long way. Chest 2007; 132(3): 746–747.
15. Conway P, Clancy C. Comparative effectiveness research-implications of the Federal Coordinating Council’s report. N Engl J Med 2009; 361(4): 328–330.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2010 Číslo 5- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Levandulová silice jako efektivní a šetrná modalita v léčbě úzkosti
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Spasmolytický účinek metamizolu
-
Všechny články tohoto čísla
- Antikoagulační terapie v prevenci a léčbě ischemických iktů
- Vývoj technik PLIF a TLIF
- Cievna mozgová príhoda a ischemická choroba srdca
- Konkomitantní chemoradioterapie a cílená biologická léčba u glioblastoma multiforme
- Syndrom útlaku ulnárního nervu v oblasti lokte – přehled operačních technik a srovnání jejich výsledků
- Analýza „default mode“ sítě u zdravých dobrovolníků
- Úloha predoperačného časového intervalu pri liečbe diskogenného syndrómu caudae equinae
- Výskyt psychogénnych porúch v neurológii
- Behaviorálne poruchy u pacientov s Parkinsonovou chorobou – anamnestický skríning za pomoci špecializovaného dotazníka
- Přítomnost tzv. typických MR nálezů u multisystémové atrofie a progresivní supranukleární paralýzy – retrospektivní pilotní studie
- Endoskopická transnazální chirurgie hypofýzy – výhody spolupráce otorinolaryngologa a neurochirurga
- Komentář k práci Matoušek et al Endoskopická transnazální chirurgie hypofýzy – výhody spolupráce otorinolaryngologa a neurochirurga
- Střelná poranění hlavy a mozku
- Hemangioblastom kaudy – kazuistika
- Neuralgie nervus pudendalis – kazuistika
- Bodná poranění míchy a míšních kořenů – kazuistiky
- Morbus Lhermitte-Duclos – kazuistika
- Aspekty tvorby klinických doporučených postupů v oboru neurologie podle národní metodiky
- Vývoj Národní sady klinických standardů a ukazatelů zdravotní péče a první výsledky v oboru neurologie
- Standard pro léčbu pacientů s autoimunitními nervosvalovými onemocněními intravenózním lidským imunoglobulinem a plazmaferézou
- Webové okénko
-
Analýza dat v neurologii XXIII.
Kontingenční tabulky neslouží jen pro testy hypotézy o nezávislosti znaků - Týden světové neurochirurgie v Praze – zpráva z kongresu
-
6. olomoucké neuroimunologické sympozium s mezinárodní účastí
16.–17. září 2010, Konvikt – Umělecké centrum Univerzity Palackého v Olomouci
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Neuralgie nervus pudendalis – kazuistika
- Vývoj technik PLIF a TLIF
- Syndrom útlaku ulnárního nervu v oblasti lokte – přehled operačních technik a srovnání jejich výsledků
- Střelná poranění hlavy a mozku
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



