-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Zlomeniny pátého bederního obratle
Fractures of the Fifth Lumbar Vertebra
Fractures of the fifth lumbar vertebra are rare injuries. Only few papers addressing this problem appear in the world literature. The objective of this paper is a retrospective evaluation of a group of patients who were treated for such fractures in our hospital over the past nine years. It covers 28 patients with fifth lumbar vertebra fracture, hospitalized in the Brno Traumatological Hospital in the nine‑year period. Surgical procedures were used for 23 patients, while treatment was conservative in five cases. Neurological deficit was observed in 13 patients at the time of admission; eight of them recovered normal neurological status. At the end of the follow‑up period, 15 patients were pain‑free, 10 patients complained of occasional pain and three patients recorded frequent pain. In the case of patients with normal neurological status and minimal compression of the vertebral body, we recommend a conservative approach to treatment. This is also preferable for burst fractures without instability. Surgery has only a negligible effect on the height of the vertebral body and the axis of the spinal column. In cases of neurological deficit we recommend operative treatment with decompression of neurological structures. In most cases we could expect significant improvements in neurological status.
Key words:
lumbar vertebrae – spinal fractures – treatment
Autoři: M. Kelbl; J. Kočiš; S. Kazda; P. Wendsche
Působiště autorů: Klinika traumatologie LF MU a Úrazová nemocnice v Brně
Vyšlo v časopise: Cesk Slov Neurol N 2010; 73/106(3): 274-278
Kategorie: Krátké sdělení
Souhrn
Zlomeniny pátého bederního obratle jsou vzácné poranění a ve světové literatuře bylo této problematice věnováno pouze málo pozornosti. Cílem našeho sdělení je retrospektivní zhodnocení souboru pacientů léčených na našem pracovišti v uplynulých devíti letech. V tomto období bylo v Úrazové nemocnici v Brně hospitalizováno 28 pacientů se zlomeninou pátého bederního obratle. Operaci podstoupilo 23 pacientů, pětkrát jsme postupovali konzervativně. U 13 pacientů jsme při příjmu zaznamenali neurologický deficit, z toho osm pacientů se upravilo ad integrum. Bez bolestí bylo na konci sledovaného období 15 pacientů, 10 pacientů udávalo občasné bolesti a tři pacienti popisovali bolesti časté. U neurologicky negativních pacientů s minimální kompresí obratlového těla doporučujeme konzervativní postup. Ten je výhodnější i u tříštivých zlomenin bez porušení stability obratlů, výška obratlového těla a osa páteře bývají operací ovlivněny pouze zanedbatelně. V případě neurologického postižení doporučujeme operační řešení s dekompresí nervových struktur, téměř vždy lze očekávat podstatné zlepšení neurologického stavu.
Klíčová slova:
bederní obratel – zlomeniny páteře – léčeníÚvod
Zlomeniny pátého bederního obratle (L5) tvoří pouze malé procento poranění torakolumbální oblasti, což je dáno zejména specifickou anatomickou a biomechanickou stavbou lumbosakrálního přechodu. Pátý bederní obratel je fixován ke crista iliaca pomocí ligamentum iliolumbale, které zvyšuje jeho stabilitu. Při přenosu axiálních sil dochází k rovnovážnému zatížení obratlového těla, nebo k větší zátěži zadního sloupce obratle. Díky tomu mohou mít zlomeniny L5 tendenci k lordotizaci [1 – 3]. K tříštivým zlomeninám dochází působením velkého axiálního násilí, zejména při autonehodách, pádech z výšky nebo zavalení těžkým předmětem. Často jsou tato poranění součástí polytraumatu. Cílem naší práce bylo retrospektivní zhodnocení klinických a funkčních výsledků souboru 28 pacientů hospitalizovaných na našem pracovišti se zlomeninou L5.
Materiál a metodika
V Úrazové nemocnici v Brně bylo v letech 1999 – 2007 hospitalizováno 28 pacientů se zlomeninou L5. Jednalo se o sedm žen a 21 mužů, průměrný věk souboru v době úrazu činil 34 let (rozpětí 16 – 66 let). Z mechanizmů úrazů převažovaly autohavárie (ve 14 případech), pětkrát pád či skok z výšky, pětkrát zavalení či pád těžkého předmětu, dvakrát se jednalo o chodce sraženého automobilem, jednou o motohavárii a jednou byl mechanizmus úrazu nejasný. V 15 případech se jednalo o monotrauma, v sedmi případech šlo o sdružená končetinová poranění a šestkrát o polytrauma.
Zlomeniny jsme na základě standardně prováděných RTG a CT vyšetření klasifikovali podle Magerla et al [4]. Nejčastěji se vyskytovala poranění typu A, která byla zaznamenána 24krát. O poranění typu B se jednalo celkem třikrát. Poranění typu C jsme zaznamenali jednou (tab. 1). Vyšetření magnetickou rezonancí jsme běžně neprováděli, i když ho Hrabálek et al u poranění hrudní a bederní páteře doporučují [5,6]. Toto vyšetření na našem pracovišti provádíme pouze u pacientů s pozitivní neurologickou symptomatologií a současně negativním nebo neodpovídajícím nálezem na CT vyšetření.
Tab. 1. Přehled souboru pacientů. 
U pěti pacientů jsme postupovali konzervativně časnou vertikalizací v tříbodovém korzetu, u 23 pacientů jsme provedli operační stabilizaci. Operovali jsme standardní technikou ze zadního přístupu s paraspinózní skeletizací a zavedením transpedikulárních šroubů v rozsahu L4 – S1 (obr. 1a – c). Fixátor USS (Synthes) byl použit 11krát, Socon (B. Braun, Aesculap) sedmkrát a Conklusion (Signus) pětkrát. Celkem šestkrát jsme provedli výkony ke stabilizaci předního sloupce obratle. Jednou byl do prostoru L4/ 5 vložen kostní štěp z lumbotomie (anterior lumbar interbody fusion, ALIF). Dvakrát byla provedena korpektomie s náhradou obratlového těla implantátem Synex (Synthes), a to jednou z předního přístupu z dolní střední laparotomie a jednou ze zadního přístupu [7]. Dvakrát bylo obratlové tělo transpedikulárně vyplněno biokeramikou. Jednou byla využita technika PLIF (posterior lumbar interbody fusion) za pomoci implantátu Prospace (B. Braun, Aesculap). Dvakrát jsme provedli zadní spondylodézu pomocí spongioplastiky. U 13 pacientů jsme provedli laminektomii pro nález neurologického deficitu nebo nehodnotitelný neurologický nález u pacientů v bezvědomí a prominencí kostních úlomků do páteřního kanálu. Suturu trhliny durálního vaku jsme provedli jednou.
Obr. 1a. CT scan zlomeniny obratlového těla L5 s prominencí fragmentu do páteřního kanálu (A3.1.1). Dvacetiletá pacientka, bez neurologického postižení. Obr. 1b. Stejná pacientka, sagitální rekonstrukce. Obr. 1c. Stejná pacientka, RTG po dorzální stabilizaci, zadní hrana obratle zreponována ligamentotaxí. 
Všichni pacienti, u kterých to dovolovala ostatní poranění, byli vertikalizováni druhý pooperační den v tříbodovém korzetu. Pokud to stav pacientů nevyžadoval, berle jsme nepoužívali. Celkem 13krát jsme indikovali extrakci kovového materiálu v průměrné době 16 měsíců od stabilizace (1 – 27 měsíců). Všichni pacienti byli kontrolováni klinicky a rentgenologicky v pravidelných intervalech 6 týdnů, 3, 6, 12 měsíců a následně každý rok. Průměrná doba sledování pacientů byla 72 měsíců (12 – 113 měsíců).
Výsledky
U 13 pacientů jsme při příjmu zaznamenali neurologický deficit. Z toho pětkrát šlo o iritační kořenový syndrom, čtyřikrát o unilaterální zánikový kořenový syndrom a čtyřikrát o kompletní bilaterální zánikový kořenový syndrom. U osmi pacientů došlo v průběhu sledovaného období k úpravě neurologického nálezu ad integrum, u jednoho pacienta přetrvává unilaterální paréza kořene L5 a u čtyř pacientů bilaterální paréza kořenů L5. Všichni pacienti s parézou jsou schopni samostatné chůze s pomocí peroneálních pásek, dva pacienti za využití berlí. U dvou pacientů jsme po úraze zaznamenali poruchu sfinkterových funkcí. U obou došlo ke zlepšení stavu, takže jsou plně kontinentní.
Na poúrazových snímcích jsme měřili výšku přední hrany těla L5 – průměrně 28,5 mm (23 – 38 mm), výšku zadní hrany těla L5 – průměrně 29,7 mm (25 – 42 mm), úhel mezi dolní krycí plochou L4 a horní krycí plochou S1 byl průměrně 22,5º lordózy (lordóza 7 – 41º) a úhel mezi horní a dolní plochou obratle L5 byl průměrně 2,4º kyfózy (4º lordózy až 11º kyfózy). Stejná měření jsme provedli na konci sledovaného období. Výška přední hrany činila průměrně 29,3 mm (24 – 35 mm), výška zadní hrany byla průměrně 30,3 mm (25 – 42 mm). Průměrný úhel L4 – S1 byl 25,3º lordózy (lordóza 3–42º), průměrný úhel krycích ploch L5 byl 1,3º kyfózy (lordóza 4º – kyfóza 12º).
Průměrně tedy došlo ke zvýšení přední hrany obratle o 0,8 mm a zvýšení zadní hrany obratle o 0,6 mm. Dále byla zaznamenána lordotizace úhlu L4/ S1 průměrně o 2,8º a současně lordotizace úhlu krycích ploch obratle L5 o 1,1º.
Z časných komplikací jsme jednou zaznamenali hluboký infekt v ráně, který si vynutil revizi se zavedením proplachové laváže. V druhé době, jeden měsíc po operaci, jsme provedli předčasnou extrakci kovového materiálu. Jednou jsme reoperovali pro iritaci kořene L5 vzniklou pooperačně na druhé straně, než bylo primární neurologické postižení. Byla provedena korekce malpozice jednoho šroubu a revize páteřního kanálu se suturou dury. Iritace se upravila, přetrvává paréza kořene L5 vzniklá při úraze.
Z pozdních komplikací jsme zaznamenali jednou osteolytický lem kolem šroubů v těle L4, 19 měsíců od operace. Indikovali jsme extrakci kovu, pacient byl nadále bez obtíží. Zlomeninu transpedikulárního šroubu jsme zjistili u šesti pacientů. Zlomeny byly vždy šrouby v těle S1, z toho jednou unilaterálně a pětkrát bilaterálně. Zlomeninu jsme zaznamenali průměrně po 17 měsících od implantace (9 až 27 měsíců). Pětkrát jsme fixatér se zalomenými šrouby odstranili, jednou byl vzhledem k nulovým obtížím na přání pacienta ponechán in situ (obr. 2).
Obr. 1. Typická komplikace po stabilizaci zlomeniny L5 – zalomení šroubů v těle S1. 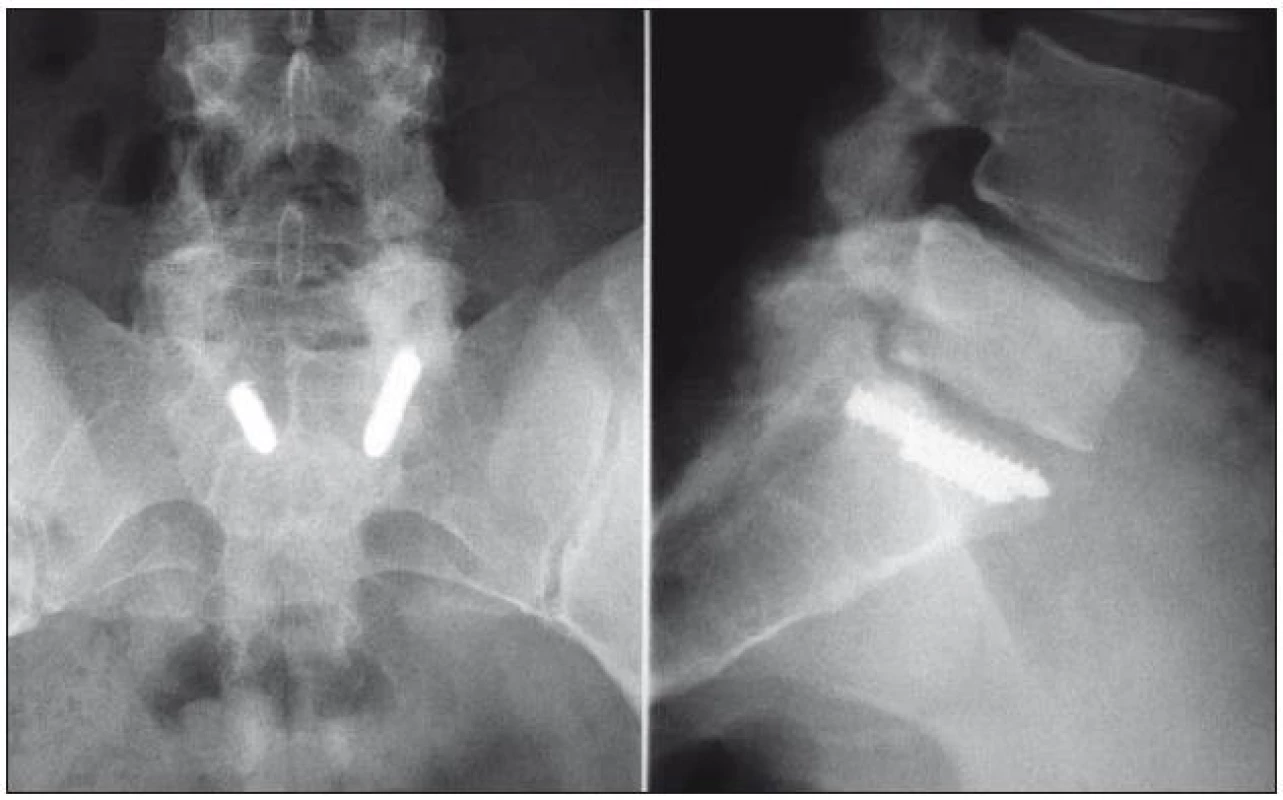
Zcela bez bolestí bylo na konci sledovaného období 15 pacientů, 10 pacientů udávalo občasné bolesti v operované oblasti, tři pacienti si stěžovali na časté až neustálé bolesti.
Diskuze
Izolované zlomeniny L5 tvoří pouze velmi malé procento poranění v oblasti torakolumbální páteře. Ve světové literatuře je dostupné omezené množství prací zabývající se touto problematikou a prezentované soubory pacientů jsou v řádu jednotek. Z tohoto pohledu patří náš soubor k největším.
Butler et al [8] popsali 14 pacientů se zlomeninou L5, z toho operačně léčili čtyři pacienty, u ostatních postupovali konzervativně. Nevyjadřují se k typu zlomenin ani k stupni neurologického postižení jednotlivých pacientů. Ve svých závěrech striktně obhajují konzervativní postup léčby, který vedl v případě jejich souboru k lepším výsledkům.
Seybold et al [2] ve své práci týkající se funkčního výsledku zlomenin dolní bederní páteře uvádějí osm zlomenin L5. Z toho u čtyř pacientů postupovali konzervativně, čtyři pacienti s neurologickým postižením byli operováni. Prezentují šest výborných a dobrých funkčních výsledků, jeden uspokojivý výsledek a jeden výsledek špatný. Funkční výsledek operačně léčených pacientů se nelišil od konzervativně léčených.
Šebesta et al [3] operovali 11 pacientů pro tříštivou zlomeninu L5, v pěti případech zaznamenali neurologický deficit, který se u čtyř pacientů upravil ad integrum. Rozdíl lordózy L4 – S1 před operací a tři měsíce po operaci činil 3,6º, rozdíl úhlu horní a dolní krycí plochy L5 2,5º; rozdíl výšky přední hrany 1 mm, rozdíl zadní hrany 0 mm. Z tohoto pohledu jsou naše výsledky plně srovnatelné.
Kaminski et al [9] operovali 10 pacientů pro zlomeninu L5, vždy ze zadního přístupu s provedením posterolaterální dézy. Hodnotili úhel mezi horní a dolní krycí plochou L5 a úhel lordózy mezi horní plochou L4 a dolní plochou L5. Pooperačně byly hodnoty bez signifikantní změny vůči úrazovým snímkům, na konci sledovaného období došlo k významné ztrátě lordózy o pět stupňů. U čtyř pacientů zaznamenali vynikající výsledek, u tří pacientů dobrý výsledky a u tří pacientů výsledek uspokojivý.
Mick et al [1] prezentují soubor 11 pacientů se zlomeninou L5, šest léčených operačně, pět konzervativně. U šesti pacientů bez neurologického deficitu zaznamenali mírně lepší výsledky u skupiny konzervativně léčených. U pacientů s neurologickým deficitem bylo ve dvou případech postupováno konzervativně, jednou došlo ke kompletní úpravě deficitu, jednou naopak k progresi obtíží, které si vyžádaly sekundární operační dekompresi páteřního kanálu s dobrým výsledkem. U tří primárně operovaných pacientů došlo ke kompletní úpravě neurologického stavu.
Většina autorů v případě neurologicky negativních pacientů doporučuje konzervativní postup, kterým lze dosáhnout stejných nebo lepších výsledků proti terapii operační [1,2,8 – 13]. U pacientů s neurologickým deficitem a u nestabilních zlomenin či luxací se kloní spíše k operační stabilizaci zlomeniny a dekompresi nervových struktur, i když byly popsány dobré výsledky se zlepšením neurologického nálezu i po neoperačním léčení [1,10,14,15]. Obecně bývá popisováno významné zlepšení neurologického stavu u poranění v etáži L5, což je připisováno lepší prognóze poranění míšních kořenů oproti poranění vlastní míchy [1,2,9].
U 26 % operovaných pacientů jsme zjistili zlomeninu transpedikulárních šroubů. Jde o výsledek srovnatelný s prací Šebesty et al [3], navzdory tomu, že v našem souboru nebyla standardně prováděna zadní spondylodéza. Zlomeny byly vždy šrouby v S1. Za jeden z významných faktorů této komplikace proto považujeme biomechanické vlastnosti LS přechodu (pevnější kostní tkáň sakra vůči obratlovým tělům bederní páteře, rigidita sakra vůči pánevnímu kruhu), čímž dochází k nadměrnému přetěžování montáže v této lokalizaci. Samostatně provedenou transpedikulární instrumentací nedosáhneme dostatečné stability, a to ani v kombinaci se zadní dézou. Stability lze dosáhnout pouze kostním zhojením v oblasti předního sloupce. Vzhledem k technické náročnosti předních výkonů v této etáži je doporučujeme pouze u vysoce nestabilních, luxačních zlomenin. Pokud je provedena jen izolovaná transpedikulární stabilizace, je dle našeho názoru indikována časná extrakce kovového materiálu po šesti měsících.
Závěr
V případě neurologicky negativních pacientů s minimální kompresí obratlového těla jednoznačně doporučujeme konzervativní postup. Ten se jeví výhodnější i u tříštivých zlomenin bez porušení stability obratlů, výška obratlového těla a osa páteře bývají případnou operační stabilizací ovlivněny pouze zanedbatelně. U pacientů s neurologickým postižením se jako poněkud výhodnější jeví operační postup s dekompresí nervových struktur, téměř vždy lze očekávat podstatné zlepšení neurologického stavu. Přední výkon indikujeme úrovni L5 velmi zřídka, a to přísně individuálně. Rozhodujeme se dle věku pacienta, jeho celkového stavu a přidružených poranění, typu zlomeniny, neurologické symptomatologie a jejího vývoje po zadní stabilizaci.
MUDr. Martin Kelbl
Spinální jednotka
Úrazová nemocnice v Brně
Ponávka 6
662 50 Brno
e-mail: mkelbl@hotmail.comPřijato k recenzi: 22. 9. 2009
Přijato do tisku: 18. 1. 2010
Zdroje
1. Mick CA, Carl A, Sachs B, Hresko M, Pfeifer BA. Burst fracture of the fifth lumbar vertebra. Spine 1993; 18(13): 1878 – 1884.
2. Seybold EA, Sweeney CA, Fredrickson BE, Warhold LG, Bernini PM. Functional outcome of low lumbar burst fractures. A multicenter review of operative and nonoperative treatment of L3 – L5. Spine 1999; 24(20): 2154 – 2161.
3. Šebesta P, Štulík J, Vyskočil T, Kryl J. Zadní stabilizace zlomenin L5 bez ošetření předního sloupce. Acta Chir Orthop Traumatol Cech 2008; 75 : 123 – 128.
4. Magerl F, Aebi M, Gertzbein SD, Harms J, Nazarian SA. Comprehensive classification of thoracic and lumbar injuries. Eur Spine J 1994; 3(4): 184 – 201.
5. Hrabálek L, Bučil J, Vaverka M, Houdek M, Krahulík D,Kalita O. Úskalí diagnostiky a léčby flekčně‑distrakčních poranění hrudní a bederní páteře: prospektivní studie. Cesk Slov Neurol N 2008; 71/ 104(2): 163 – 172.
6. Hrabálek L, Bučil J, Vaverka M, Houdek M, Krahulík D, Kalita O. Indikace přední náhrady meziobratlové ploténky u zlomenin hrudní a bederní páteře s využitím magnetické rezonance – prospektivní studie. Cesk Slov Neurol N 2009; 72/ 105(2): 132 – 140.
7. Kocis J, Wendsche P, Visna P. Complete burst fracture of the fifth lumbar vertebra treated by posterior surgery using expandable cage. Acta Neurochir (Wien) 2008; 150(12): 1301 – 1305.
8. Butler JS, Fitzpatrick P, Ni Mhaolain AM, Synnot K, O’Byrne JM. The management and functional outcome of isolated burst fractures of the fifth lumbar vertebra. Spine 2007; 32(4): 443 – 447.
9. Kaminski A, Müller EJ, Muhr G. Burst fracture of the fifth lumbar vertebra: results of posterior internal fixation and transpedicular bone grafting. Eur Spine J 2002; 11(5): 435 – 440.
10. Finn CA, Stauffer ES. Burst fracture of the fifth lumbar vertebra. J Bone Joint Surg Am 1992; 74(3): 398 – 403.
11. Blanco JF, De Pedro JA, Hernandez PJ, Paniagua JC, Framinan A. Conservative management of burst fractures of the fifth lumbar vertebra. J Spinal Disord Tech 2005; 18(3): 229 – 231.
12. Court – Brown CM, Gertzbein SD. The management of burst fractures of the fifth lumbar vertebra. Spine 1987; 12(3): 308 – 312.
13. Fredrickson BE, Yuan HA, Miller H. Burst fractures of the fifth lumbar vertebra. A report of four cases. J Bone Joint Surg Am 1982; 64(7): 1088 – 1094.
14. Aihara T, Takahashi K, Yamagata M, Moriya H. Fracture‑dislocation of the fifth lumbar vertebra. A new classification. J Bone Joint Surg 1998; 80(5): 840 – 845.
15. Boerger TO, Limb D, Dickson DA. Does “canal clearance” affect neurological outcome after thoracolumbar burst fractures? J Bone Joint Surg Br 2000; 82(5): 629 – 635.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2010 Číslo 3- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Parkinsonova nemoc – prodromální příznaky v ambulanci praktického lékaře
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Stárnutí populace: problém, či výzva pro české zdravotnictví a medicínu?
-
Všechny články tohoto čísla
- Spondylogenní cervikální myelopatie
- Vyšetřovací metody cerebrovaskulární rezervní kapacity v nukleární medicíně a ostatní komplementární metody
- Thunderclap headache
- Komentář k práci Doležil D et al. Thunderclap headache
- Poraněný torakolumbální disk – indikace k náhradě předním přístupem podle magnetické rezonance
- Porovnání tíže afázie u demence a cévní mozkové příhody pomocí MASTcz a její vztah k tíži kognitivního deficitu
- K terminológii „afázia“ alebo „kognitívno- komunikačné deficity“ pri demencii Komentář k práci Košťálová et al. Porovnání tížeafázie u demence a cévní mozkové příhody pomocíMASTcz a její vztah k tíži kognitivního deficitu
-
Zjevná afázie není přítomna ani ve středním stadiu Alzheimerovy nemoci
Komentář k práci Košťálová et al. Porovnání tíže afázie u demence a cévní mozkové příhody pomocí MASTcz a její vztah k tíži kognitivního deficitu - Standardizace české verze The Confusion Assessment Method for the Intensive Care Unit (CAM‑ICUcz)
- Změny na perfuzní počítačové tomografii po konvenčním extra‑ intrakraniálním bypassu
- Zlomeniny pátého bederního obratle
- Sexuální dysfunkce a jejich výskyt u pacientů s epilepsií
- Komentář k práci Mařák R et al. Sexuální dysfunkce a jejich výskyt u pacientů s epilepsií
- Využití regionální mozkové oxymetrie jako neinvazivní metody ke sledování pacientů v neurointenzivní péči
- Zhodnocení výsledků operací karotických tepen v letech 1997– 2009
- Kompletní úprava sluchu u vestibulárního schwannomu s opakovanou náhlou ztrátou sluchu
- Chirurgická léčba neuroepitelových nádorů na přední straně kosti křížové – kazuistiky
- Komplikovaná herpetická nekrotizující meningoencefalitida s nutností neurochirurgické intervence – kazuistika
- Intravenózní lidský imunoglobulin jako možná léčba Alzheimerovy choroby
- Webové okénko
-
Analýza dat v neurologii
XXI. Kontingenční tabulky: test nezávislosti kategoriálních znaků - Významné životní jubileum profesorky Soni Nevšímalové
- Osmdesátiny prof. MU Dr. Zdeňka Mračka
-
Obnovené neuroimunologické a likvorologické dny
21.–22. května 2010, Praha
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Spondylogenní cervikální myelopatie
- Zlomeniny pátého bederního obratle
- Standardizace české verze The Confusion Assessment Method for the Intensive Care Unit (CAM‑ICUcz)
- Komplikovaná herpetická nekrotizující meningoencefalitida s nutností neurochirurgické intervence – kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



