-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaCo čekat od silnějšího dulaglutidu?
Any expectations from the more powerful dulaglutide?
Dulaglutide is a frequently used GLP-1 analogue and one of the most potent antidiabetic drugs. Practical aspects of treatment with dulaglutide are presented in this article, together with new data from AWARD-11 study with higher concentrations of dulaglutide, especially the effects on diabetes control, body weight and side effects.
Keywords:
diabetes – dulaglutide – pharmacotherapy
Autoři: Jan Škrha jr.
Působiště autorů: 3. interní klinika 1. LF UK a VFN, Praha
Vyšlo v časopise: Vnitř Lék 2022; 68(2): 124-126
Kategorie: Ve zkratce
Souhrn
Dulaglutid je často používaný GLP-1 analog patřící mezi nejúčinnější antidiabetika. Článek stručně shrnuje praktické aspekty současné léčby dulaglutidem a dále představuje recentní výsledky studie AWARD-11 s vyššími koncentracemi dulaglutidu, obzvláště vliv na kompenzaci diabetu, tělesnou hmotnost a incidenci nežádoucích účinků.
Klíčová slova:
diabetes – farmakoterapie – dulaglutid
Dulaglutid je významný zástupce tzv. inkretinové léčby, v posledních letech stále častěji využívané v terapii diabetu 2. typu. Jedná se o agonistu receptoru pro glukagonu podobný peptid 1 (GLP-1). Díky své 90% homologii s nativním GLP-1 aktivuje receptor pro GLP-1 dlouhodobě, neboť je na rozdíl od nativní molekuly rezistentní vůči štěpení dipeptidylpeptidázou-4. Detailní popis chemické struktury byl již publikován opakovaně (1, 2) a přesahuje rámec tohoto sdělení. Dlouhodobé klinické zkušenosti jsou s 0,75 mg, resp. hlavně 1,5 mg dulaglutidem.
Mechanismus účinku
Dulaglutid patří mezi glutidy, tedy GLP-1 analoga s výraznější GLP-1 homologií, navíc má prodlouženou dobu působení. Jeho biologický poločas je necelých 5 dní, což umožňuje jeho aplikaci 1× týdně. Vzhledem ke své peptidové struktuře je určen podobně jako většina GLP-1 analog (s výjimkou perorálního semaglutidu) k subkutánní aplikaci. Po vstřebání působí na mnoha úrovních, mj. zvyšuje sekreci inzulinu z B buněk, blokuje produkci glukagonu v A buňkách pankreatu, čímž inhibuje jaterní glukoneogenezi, navozuje pocit sytosti v mozkových centrech a zpomaluje motilitu žaludku. Výsledkem je významný pokles glykemie nalačno i postprandiálně.
Klinický přínos
Terapeutický efekt prokázaly nejprve registrační studie programu AWARD, a následně ho potvrdila i reálná klinická praxe. Dulaglutid je velmi účinný ve snižování glykemie a zlepšování kompenzace diabetu (vyjádřené poklesem glykovaného hemoglobinu v průměru o 12–16 mmol/mol), kde často překonává účinnost bazálního inzulinu (3). Zároveň má zcela minimální riziko rozvoje hypoglykemií. Zásadní je jeho příznivý vliv na tělesnou hmotnost, která v průměru klesá o více než 3 kilogramy.
V poslední době se hodně zmiňuje kardiovaskulární (KV) benefit dulaglutidu, který ve studii REWIND s relativně velmi KV zdravou diabetickou populací prokázal snížení kardiovaskulárních příhod (MACE) o 12 % (4). Na základě této studie pak byl dulaglutid jako jediný GLP-1 analog doporučen i k primární prevenci KV příhod (5). Příznivý efekt byl pozorován také na renální funkce – jak ve zpomalení poklesu glomerulární filtrace, tak ve snižování albuminurie (6).
Nežádoucí účinky léčby dulaglutidem zahrnují převážně pouze gastrointestinální obtíže, které však s trváním léčby většinou ustupují. Jedná se hlavně o nauzeu, zvracení či průjem.
Indikace dulaglutidu
Dle letošních doporučení Americké diabetologické asociace je podávání dulaglutidu podobně jako dalších GLP-1 analog přednostně indikováno u pacientů s diabetem 2. typu se zvýšeným rizikem rozvoje nebo již prodělaným aterosklerotickým KV onemocněním (7), dokonce nezávisle na kompenzaci diabetu. V případě renálního onemocnění s albuminurií je dulaglutid indikován buď při intoleranci SGLT-2 inhibitorů, nebo při jejich nedostatečném efektu v kombinaci s nimi. U prosté renální insuficience bez albuminurie je podávání dulaglutidu velmi výhodné, neboť není třeba redukovat jeho dávku a lze ho podávat až do stadia konečného selhání ledvin (odhadovaná glomerulární filtrace > 0,25 ml/s). V neposlední řadě je dulaglutid indikován k léčbě nerizikových pacientů s diabetem 2. typu s nadváhou či obezitou.
V současné době je v základní úhradě zdravotní pojišťovnou dulaglutid indikován v kombinaci s metforminem a/nebo derivátem sulfonylurey či pioglitazonem u osob s neuspokojivou kompenzací diabetu vyjádřenou glykovaným hemoglobinem HbA1c > 60 mmol/mol. Pro zvýšenou úhradu je nutný buď HbA1c > 60 mmol/mol a BMI > 30 kg/m2, nebo HbA1c > 60 mmol/mol a léčba alespoň 20 jednotkami bazálního inzulinu. Tyto podmínky se však průběžně mění a je třeba sledovat jejich aktuální stav.
Dulaglutid 3,0 mg a 4,5 mg
Účinnost a bezpečnost dulaglutidu ve vyšších koncentracích (3,0 mg a 4,5 mg) byla zkoušena ve srovnání s dulaglutidem 1,5 mg v 36, resp. 52 týdnů trvající studii AWARD-11 (8). Celkem bylo zařazeno 1842 pacientů s neuspokojivě kompenzovaným diabetem (průměrný HbA1c 70 mmol/mol) a obezitou (průměrné BMI 34 kg/m2). V průběhu studie došlo po 36 týdnech léčby ke statisticky i klinicky významnému poklesu HbA1c o 16,7 mmol/mol (dulaglutid 1,5 mg), 18,6 mmol/mol (dulaglutid 3,0 mg) a 20,4 mmol/mol (dulaglutid 4,5 mg), v následujících 16 týdnech již výsledky zůstávaly srovnatelné (Obr. 1).
Obr. 1. Změna HbA1c v průběhu studie AWARD-11. Výchozí průměrný HbA1c 70 mmol/mol (8) 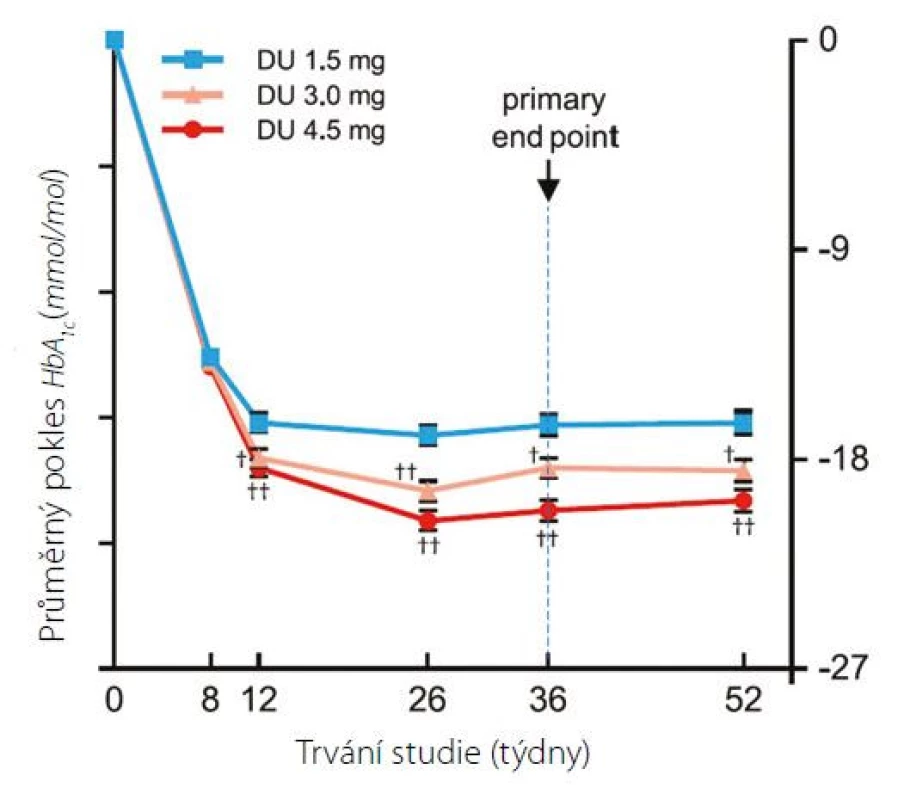
Tělesná hmotnost v průběhu prvních 36 týdnů klesla v průměru o 3,1 kg (dulaglutid 1,5 mg), 4,0 kg (dulaglutid 3 mg) a 4,7 kg (dulaglutid 4,5 mg), při ukončení studie v 52. týdnu trvání byly celkové poklesy tělesné hmotnosti 3,5 kg (dulaglutid 1,5 mg), 4,3 kg (dulaglutid 3 mg) a 5,0 kg (dulaglutid 4,5 mg) (Obr. 2).
Obr. 2. Změna hmotnosti v průběhu studie AWARD-11. Výchozí průměrná hmotnost 96 kg (8) 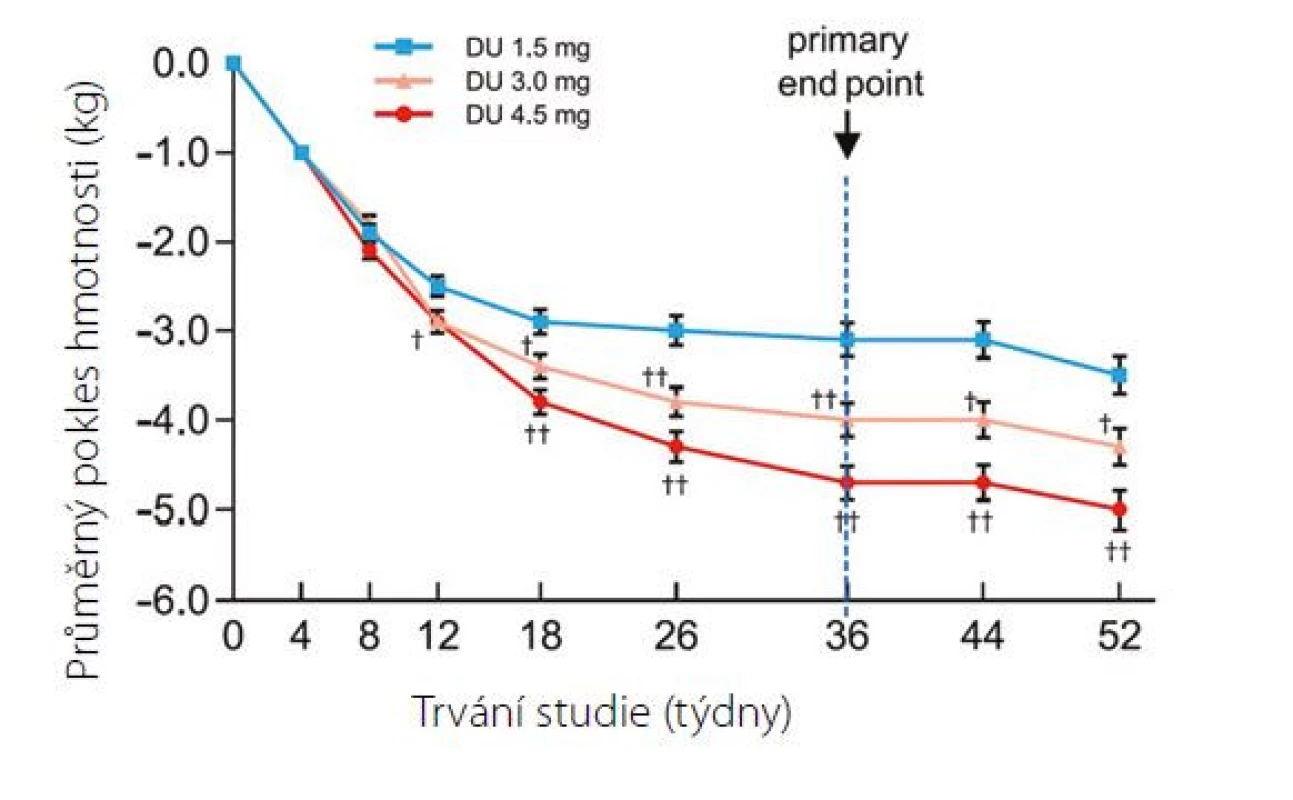
Nejčastějšími vedlejšími účinky léčby vyššími dávkami dulaglutidu byly nauzea, zvracení a průjem, v případě 4,5 mg dulaglutidu s incidencí 17,3 %, 11,6 % a 10,1 %. Většinou se jednalo o dočasné obtíže spíše mírnějšího charakteru, které nebyly častější než u 1,5 mg formy (Obr. 3).
Obr. 3. Incidence gastrointestinálních nežádoucích účinků v průběhu studie AWARD-11 (8) 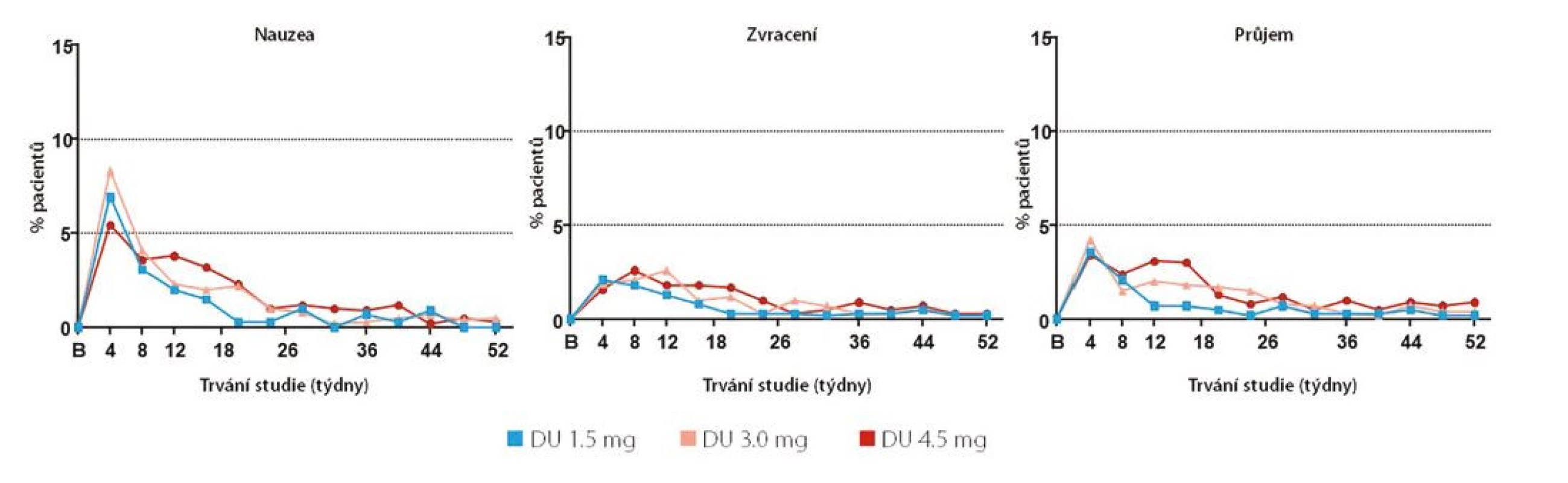
Většina pacientů (> 90 %) setrvala ve studii po celou dobu jejího trvání, podobně i adherence s léčbou byla dobrá (88–90 %) ve všech zkoumaných ramenech.
Závěr
Dulaglutid je praxí osvědčený GLP-1 agonista zlepšující kompenzaci diabetu, snižující tělesnou hmotnost a přinášející i další neglykemické benefity. Je jistě dobře, že i v České republice budou brzy k dispozici jeho silnější varianty 3,0 mg a 4,5 mg, které přinášejí ještě výraznější pokles glykovaného hemoglobinu a tělesné hmotnosti, přitom významně nezvyšují incidenci nežádoucích gastrointestinálních účinků.
Podpořeno MZ ČR – RVO VFN64165
KORESPONDENČNÍ ADRESA AUTORA:
MUDr. Jan Škrha jr., Ph.D.
3. interní klinika 1. LF UK a VFN
U Nemocnice 1, 128 08, Praha 2
Cit. zkr: Vnitř Lék. 2022;68(2):124-126
Článek přijat redakcí: 2. 2. 2022
Článek přijat po recenzích: 28. 2. 2022
Zdroje
1. Haluzík M. Dulaglutid. Farmakoterapie. 2018;14(1):59-64.
2. Adamíková A. Dulaglutid. Interní Medicína. 2019;21(1):62-65.
3. Mody R, Huang Q, Yu M et al. Clinical and economic outcomes among injection‑naive patients with type 2 diabetes initiating dulaglutide compared with basal insulin in a US real‑world setting: the DISPEL Study. Bmj Open Diabetes Research & Care 2019;7(1).
4. Gerstein HC, Colhoun HM, Dagenais GR et al. Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND): a double‑blind, randomised placebo ‑ controlled trial. Lancet 2019;394(10193):121-130.
5. Buse JB, Wexler DJ, Tsapas A et al. 2019 Update to: Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2020;43(2):487-493.
6. Gerstein HC, Colhoun HM, Dagenais GR et al. Dulaglutide and renal outcomes in type 2 diabetes: an exploratory analysis of the REWIND randomised, placebo ‑ controlled trial. Lancet 2019;394(10193):131-138.
7. Committee ADAPP. 10. Cardiovascular Disease and Risk Management: Standards of Medical Care in Diabetes—2022. Diabetes Care 2021;45(Supplement_1):S144-S174.
8. Frias JP, Bonora E, Nevarez Ruiz L et al. Efficacy and Safety of Dulaglutide 3.0 mg and 4.5 mg Versus Dulaglutide 1.5 mg in Metformin‑Treated Patients With Type 2 Diabetes in a Randomized Controlled Trial (AWARD-11). Diabetes Care 2021;44(3):765-773.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2022 Číslo 2- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Co internistům přinášejí nová doporučení ESC pro léčbu srdečního selhání 2021?
- Antikoagulace u onkologických pacientů, nová doporučení na základě randomizovaných klinických studií
- Kolorektální karcinom u pacientů s diabetes mellitus – epidemiologie, patofyziologie a implikace pro praxi
- Co čekat od silnějšího dulaglutidu?
- Incidentalomy hypofýzy
- Možnosti farmakologického využití vitaminu C v onkologii
- Editorial
- Prediabetes
- Co nového přinášejí ADA standardy péče o pacienty s diabetem z roku 2022?
- Orální semaglutid – Rybelsus®, první agonista GLP-1 receptoru pro perorální použití v klinické praxi
- SGLT-2 inhibitory a jejich uplatnění v praxi – update 2022
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Orální semaglutid – Rybelsus®, první agonista GLP-1 receptoru pro perorální použití v klinické praxi
- SGLT-2 inhibitory a jejich uplatnění v praxi – update 2022
- Antikoagulace u onkologických pacientů, nová doporučení na základě randomizovaných klinických studií
- Prediabetes
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



