-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Spasticita u dětské mozkové obrny (DMO)
Spasticity in Children Palsy
Many types of cerebral palsy (CP) develop from spastic syndrome. Spastic syndrome presents with limited ability of selective movement, abnormal position of the extremities, disturbed muscle coordination, associated movements, clonus and stereotypical synergistic movement patterns. Spastic signs disturb specifically spontaneous movements of the infant (postural activity) as well as primitive reflexes and postural reactions. CP forms originally developing from spastic syndrome can further be categorized to several subtypes each presenting with different prognosis, different risk of contractures and joint deformities but also different response to the same therapeutic (conservative and surgical) procedures. Spasticity as well as any other type of muscle tonus disturbance typically affects movement patterns. Therefore, we consider movement pattern assessment to be much more appropriate type of clinical assessment then palpation. Physiotherapy procedures, prosthetic aids, medication including local botulinum toxin application and surgical procedures can be used to reduce spasticity. Highly skilled and experienced multi-disciplinary team is requited to treat spasticity and CP effectively.
Keywords:
spastic syndrome, postural activity, postural reactions, primitive reflexes
Autoři: P. Kolář
Působiště autorů: Klinika rehabilitace a tělovýchovného lékařství 2. LF UK a FN Motol, Praha
Vyšlo v časopise: Rehabil. fyz. Lék., 22, 2015, No. 3, pp. 148-153.
Kategorie: Původní práce
Souhrn
Spastický syndrom je společný pro řadu později se vyvíjejících forem dětské mozkové obrny (DMO). Při spastickém syndromu jsou u pacientů porušeny selektivní pohyby, postupně se objevuje abnormální postavení končetin, abnormální koaktivace antagonistů, asociované pohyby, klonus a stereotypní synergistické souhry. Projevy rozvíjející se spasticity pozorujeme na posturální aktivitě dítěte, charakteru „primitivní reflexologie“ a posturálních reakcích. Dětskou mozkovou obrnu, obsahující ve svých příznacích spasticitu, můžeme rozdělit na několik forem, které mají odlišnou prognózu, rozdílné předpoklady ke vzniku kontraktur a kloubních deformit, rozdílně reagují na stejné terapeutické postupy, včetně ortopedických. Při vyšetření spasticity a jejím hodnocení vycházíme z předpokladu, že spasticita se stejně jako ostatní poruchy svalového tonusu projeví vždy v motorickém projevu, který je daleko lépe hodnotitelný než přístupy založené na palpaci. K ovlivnění spasticity využíváme fyzioterapii (metody LTV), protetické pomůcky, farmakologickou léčbu, lokální aplikaci léků do svalu a chirurgické postupy. Ovlivnění spasticity u pacientů s DMO proto klade vysoké nároky na mezioborovou spolupráci i zkušenost jednotlivých členů terapeutického týmu.
Klíčová slova:
spastický syndrom, posturální aktivita, posturální reaktivita, primitivní reflexy.ÚVOD
Přes veškerou pestrost příznaků dětské mozkové obrny, zasahujících prakticky do všech oblastí obecné neurologie, zůstává základní symptomatologií jejích jednotlivých forem symptomatologie hybná, v níž dominuje spasticita v širším slova smyslu. Podle převažující symptomatologie můžeme dětskou mozkovou obrnu rozdělit na několik forem, které mají odlišnou prognózu, roz-dílné předpoklady ke vzniku kontraktur a kloubních deformit, rozdílně reagují na stejné tera-peutické postupy, včetně ortopedických. Spasticitu v různých projevech obsahují následující formy DMO, které se od sebe liší ve svých příznacích:
- Spastická diparéza
- Spastická triparéza
- Spastická hemiparéza
- Cereberální diparéza
- Smíšená tetraparéza
Spastická diparéza
Syndrom spastické diparézy postihuje pacienty, kteří dosáhnou samostatné bipedální lokomoce bez opory, ale i pacienty, kteří jsou zcela bez lokomoce. I když je pacient schopen samostatné bipedální lokomoce, chůze má vždy patologický charakter. Při spastické diparéze (DMO) dítě nejčastěji chodí po špičkách s pokrčenými koleny u sebe, někdy je až překřižuje (je to výraz kontraktury adduktorů kyčelního kloubu) a pohybuje se otáčením trupu okolo osy těla. Pánev a kyčel se pohybuje en block (13).
Spastická triparéza
Spastická triparéza bývá uváděna jako samostatná forma DMO. U těchto dětí dominuje v klinickém obrazu spasticita s tím, že horní končetina má funkčně těžší postižení než končetiny dolní. Počet dětí se spastickou triparézou se zvýšil s nárůstem počtu dětí, kteří přežívají výraznou prematuritu. U poloviny těchto dětí se vyskytuje epilepsie a pouze třetina z nich má normální intelekt. Jedná se o velmi těžké motorické postižení, které je jen velmi obtížně terapeuticky ovlivnitelné. Etiologicky je časté intraventrikulární krvácení s asymetrickou infarzací. Těžce postižené pacienty, u kterých je výraznější porucha horních končetin nebo je postižení všech čtyř končetin rovnoměrné, zařazujeme většinou do syndromu bilaterální hemiparézy.
Spastická hemiparéza
Hemiparéza je jednostranná porucha hybnosti. Postižení je na celé jedné polovině těla, včetně postižení n. facialis a n. hypoglossus. Spastickou hemiparézu můžeme rozdělit na kongenitální a získanou. Pokud se získaná hemiparéza objeví v kojeneckém věku, je obtížné její odlišení od kongenitální hemiparézy, zejména pokud se před zjištěním hemiparézy objeví záchvaty. Pseudochabé stadium a centrální paréza lícního nervu spíše svědčí pro získanou hemiparézu (4). Horní končetina je při spastické hemiparéze flektovaná v lokti, je v pronačním postavení s omezením až neschopností selektivní hybnosti. Dolní končetina se málo ohýbá v koleni a v hleznu, noha je v plantární flexi, rotovaná dovnitř. Pacient při chůzi postiženou končetinou cirkumdukuje a sune vnější stranu chodidla po podložce.
Cerebelární diparéza
Mozečková forma jako samostatná jednotka je vzácná. Nezřídka nacházíme vedle mozečkového syndromu spasticitu. Vzhledem k četnosti a specifice motorického postižení ji zařazujeme jako samostatnou formu DMO a označujeme jako cerebelární diparézu. Symptomatický obraz postižení je pro tuto formu charakteristický. Na hypotonickém obrazu se začíná v druhé polovině prvního roku života objevovat spasticita (11). Objevují se spastické flekční jevy, extenční většinou nejsou vyjádřeny. Zvýšené napětí nastupuje především akrálně, nejvíce v m. triceps surae, ve kterém později vznikají kontraktury.
Smíšená tetraparéza
Do smíšených forem DMO řadíme pacienty, u kterých se sdružuje více forem centrálního postižení. Často se například kombinuje spastická diparéza, ataxie a dystonie nebo spasticita v kombinaci s dyskinetickým syndromem.
Vývoj a projevy spasticity v rané fázi vývoje
Spastický syndrom bývá patrný v motorických projevech dítěte již v prvních měsících po porodu, ale nebývá ještě jasně vyhraněn (12). Je nespecifický či společný pro řadu později se vyvíjejících forem DMO i jiných syndromů. Vývoj spasticity u dětí spolu s výbavností spastických jevů se začíná objevovat nejdříve po 4. měsíci života. Šlachosvalové reflexy jsou v rané fázi normální výbavnosti a odpověď se zvyšuje až po druhém trimenonu. Většina dětí postižených spastickou formou DMO se rodí do 32. týdne gestace a mezi 32 . – 36. týdnem (4). U těchto dětí převládají spastické jevy flekční, extenční jsou výbavné slabě či nevýbavné. Spasticita se vyvíjí jak z hypotonie, tak z hypertonie. Z hypotonické formy se vyvíjí postižení závažnější. V kaž-dém případě je motorický vývoj v rozporu s kvalitou motorických vzorů, které spatřujeme během fyziologického motorického vývoje. Při spasticitě jsou u pacientů porušeny selektivní pohyby, postupně se objevuje abnormální postavení končetin, abnormální koaktivace antagonistů, asociované pohyby, klonus a stereotypní synergistické souhry (7). Projevy rozvíjející se spasticity pozorujeme na posturální aktivitě dítěte, charakteru „primitivní reflexologie“ a posturálních reakcích (13).
„Primitivní reflexologie“ u spastických forem
V obrazu primitivní reflexologie chybí nebo je snížen tonický úchop dolních končetin, naopak úchopový reflex ruky je intenzivnější a přetrvává i po třetím měsíci života. Je nevýbavná nebo snížená lateroflexe trupu jako odpověď na jednostrannou paravertebrální kožní stimulaci, tzv. Galantův reflex (13). Vzpěrná reakce dolních končetin je ve své odpovědi silná, přetrvává po prvním měsíci života a mizí podle tíže postižení v dalších měsících. U dětí s vývojem těžké spasticity přetrvává i v dalších letech, kdy umožňuje oporu (nikoliv stoj) o dolní končetiny (13). Chůzový automatismus, tj. trojflexe dolní končetiny při kožním a proprioceptivním podráždění druhostranné plosky nohy je mírně oslabena, a to především u dětí, kde je silná vzpěrná reakce. Moroův reflex má u dětí s budoucím vývojem spasticity oslabenou odpověď horních končetin a na dolních končetinách chybí flekční odpověď. Suprapubický a zkřížený extenční reflex má na rozdíl od dyskinetického syndromu intenzivnější odpověď a přetrvává do dalších měsíců. U těžších forem je výbavný asymetrický a symetrický tonický šíjový reflex (13). U spastické diparézy je při pasivním otočení hlavy patrná extenční tonická odpověď dolní končetiny na obličejové straně a flekční tonická odpověď na straně záhlavní. U těžších forem DMO je tato zkřížená odpověď i na horních končetinách. Přetrvává patní reflex, který se vybavuje poklepem na patičku a odpovědí je extenční reakce v kyčelním kloubu. U mentálně postižených dětí se zpožďuje výbavnost optikofaciálního reflexu.
Posturální aktivita
U všech dětí se spasticitou je založen patologický posturální základ, na který nasedá i patologická fázická hybnost (2). U dětí s vývojem DMO vždy přetrvává predilekční držení hlavy. Normální vývojový stereotyp oko – ruka – ústa je nepřítomen, zato se však setkáváme s tzv. dystonickými ataky (13). Dostavují se po akustických či optických podnětech spojených s emočním doprovodem – chce-li například dítě cíleně něčeho dosáhnout, např. uchopit podávaný předmět. Dystonické ataky představují masové generalizované pohyby celého těla v šablonách tonických šíjových, tonických labyrintových nebo u dalších primitivních posturálních reflexů či v jejich různých kombinacích.
POLOHOVÉ POSTURÁLNÍ REAKCE
Při vývoji spastické formy DMO jsou od narození abnormální všechny polohové reakce.
Spasticita a kosterní vývoj
Spasticita u DMO má svá specifika, neboť se vyvíjí na nezralém mozku a také na nezralém kosterním systému. U člověka dochází během prvních let života nejen k růstu kostí, ale hlavně k jejich tvarování, a tím má porušená svalová funkce zásadní formativní vliv na vývoj geometrických parametrů kloubů a kostí (2). Na rozdíl od dospělých vznikají jejím následkem často těžké deformity - luxace kyčelních kloubů, pes calcaneovalgus, pes equinovarus neurogenes apod. Zabránit vzniku kostních deformit je jedním z hlavních důvodů léčby spasticity v dětském věku. Cíleným ovlivněním svalového tonusu, resp. posturálních funkcí, můžeme těmto deformitám zabránit. Důležité je, aby terapie byla zahájena včas. Při vzniku deformit je řešení již komplikované, vyžadující operace na kostech, anebo je tento problém již neřešitelný (2).
Vyšetření a hodnocení spasticity u dětí s DMO
Při vyšetření spasticity a jejím hodnocení vidíme, že palpace nemá patřičnou výpovědní hodnotu (2). Spasticita se stejně jako ostatní poruchy svalového tonusu projeví vždy v motorickém projevu, který je daleko lépe hodnotitelný než například vyšetření pomocí Ashworthovy stupnice. Proto metody, které hodnotí posturu a motorický projev (hodnocení hrubé motoriky, hodnocení každodenních aktivit atd.), reflexní reakce (proprioceptivní a exteroceptivní reflexy, posturální reakce u vyšetření kojenců atd.) považujeme pro objektivizaci svalového tonusu, a tím i stavu pacienta za mnohem přínosnější (2). Hodnotí totiž cílené motorické chování, které neposuzuje poruchy svalového tonusu pasivně, ale v cílené funkci. Při vyšetřování se proto zaměřujeme vedle palpace také na vyšetření (hodnocení) pomocí posturálních a lokomočních funkcí, které odrážejí spasticitu objektivněji než palpace.
Komanova škála
Pomocí této škály se hodnotí dětská spasticita dolních končetin (physician Rating Scale). Používá se k hodnocení efektu botulotoxinem A (BTX-A) v léčbě spasticity při DMO (3) (tab. 1).
Tab. 1. Komanova škála hodnocení dětské spasticity DKK (Physician Rating Scale). 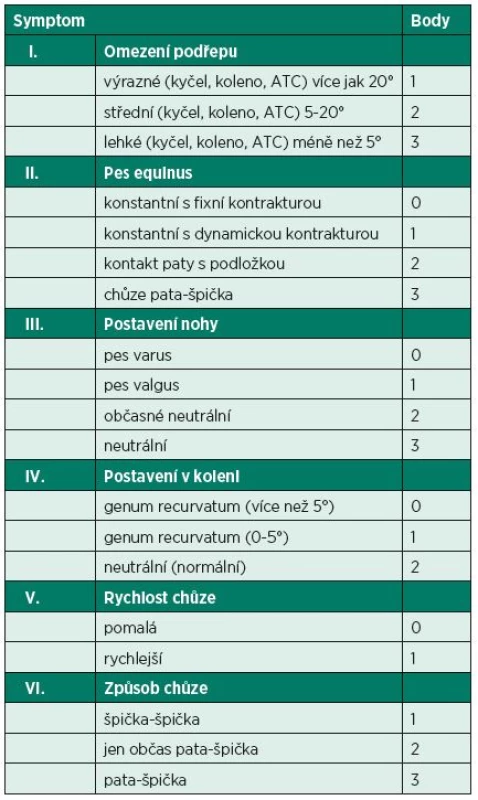
V literatuře se udávají i některé jiné modifikace Bohannon a Smith. Dále se také hodnotí „frekvence spasmů“, a to pomocí „škály frekvence spasmů“ (Spasm Frequency Scale). Také se kvantifikuje u spasticity bolest pomocí „Global Pain Scale“. Někdy se využívají i kombinované škály hodnotící více parametrů.
Testování hrubé motoriky dle GMFM (Gross Motor Performance Measure.
GMFM dokáže postihnout změny hrubé motoriky nejcitlivěji u středně a lehčích forem postižení, tj. u pacientů vertikalizovaných nebo samostatně chodících. Sledování hrubé motoriky v čase u pacientů těžce postižených se touto metodou příliš neuplatní.
Vývojová kineziologie jako hodnotící metoda motorického postižení
Pro hodnocení stavu patologického motorického vývoje využíváme hodnocení zralosti posturálních funkcí. Důležité je, aby toto členění respektovalo zákonitosti řídících procesů centrálního nervového systému. Posouzení motorického stavu proto opíráme o základní kineziologické principy posturálního vývoje. Hodnotíme je ve vztahu k době jejich zralosti a řadíme je do tzv. lokomočních stadií dle Vojty. Jde celkem o deset lokomočních stadií, které značíme 0 až 9. Zaměřujeme se v nich na hodnocení dosažené úrovně hrubé motoriky (vzpřímení) s přihlédnutím k souběžně dosažené mentální úrovně a k jemné motorice. Tato škála zahrnuje celé období vývoje lidské motoriky do 4 let věku zdravého dítěte (tzv. lidské motorické ontogenezy) a má vypracovánu analogii pro vývoj motoriky patologické u dětí s DMO.
Peacockova škála k posouzení lokomoce
Hodnocení dle Peacocka je zaměřeno na hodnocení lokomočních funkcí. Je používáno u centrálně postižených dětí. Posuzuje, co je dítě schopné dosáhnout lokomocí.
Možnosti ovlivnění spasticity u pacientů s DMO
Spasticita vždy ovlivňuje koordinovaný pohyb, má vliv na vznik kontraktur a deformit, je příčinou bolestí, zdrojem asociovaných pohybů apod. Z těchto důvodů se snažíme spasticitu ovlivnit. Ovlivnění spasticity u pacientů s DMO klade vysoké nároky na mezioborovou spolupráci i zkušenost jednotlivých členů terapeutického týmu. Spasticitu však neléčíme ve všech případech, jelikož v určitých situacích může mít spasticita i pozitivní význam. Spasticita extenzorů DK může někdy kompenzovat slabost dolních končetin, a tak umožnit i pacientovi s těžce oslabenými DK stoj a lokomoci.
K ovlivnění spasticity využíváme:
- fyzioterapii (metody LTV),
- protetické pomůcky,
- farmakologickou léčbu,
- lokální aplikaci léků do svalu,
- chirurgické postupy.
Fyzioterapie
Fyzioterapie patří spolu mezi základní postupy používané v rámci komplexní terapie spasticity. O tom, které rehabilitační postupy a v jakém rozsahu při terapii spasticity zvolíme, je třeba rozhodovat na základě důkladného neurologického vyšetření a kineziologického rozboru (2). V rámci rehabilitace mají při terapii spasticity dominantní postavení metody založené na neurofyziologickém podkladě (10). V této souvislosti jsou využívány různé koncepty:
- reflexní lokomoce dle Vojty,
- metoda manželů Bobathových,
- metoda senzorické stimulace podle Affolterové,
- Perfettiho metoda,
- lze použít určité prvky z Feldenkraisovy metody.
Dalším významným přístupem, směřujícím k redukci spasticity, je trénink selektivní hybnosti. Trénink selektivní hybnosti je možné provádět pouze u pacientů, u kterých není spasticita takového rozsahu, že by izolované pohyby byly potlačeny absolutně. Významnou roli v nácviku selektivní hybnosti má také ergoterapie. K dalším důležitým postupům ovlivňujícím spasticitu patří využívání určitých poloh těla, trupu nebo poloh a pohybů končetin, o kterých víme, že vedou vlivem senzorických vstupů ke snižování spasticity (1). Z Bobathova konceptu lze využít TIPs – tonus inhibující vzory apod.
Protetické pomůcky
U pacientů s výraznější spasticitou HK nebo DK je třeba v určitých situacích použít některé protetické pomůcky, abychom bránili rozvoji kontraktur a vývoji deformit kloubů.
Ortopedická léčba
Často jsou s velmi dobrým efektem prováděny operační zákroky na vlastních svalech, šlachách a periferních nervech. Patří sem tenotomie, neurotomie a transpozice úponů svalů (6). Operační přístup k spastickým svalům má význam nejen pro pohyb dítěte, ale především v prevenci vývoje kloubních a kostních deformit (5). Jejich indikace je také z paliativních důvodů. Indikace k ortopedickým výkonům musí vycházet z detailního kineziologického rozboru. Operační ortopedická terapie je nejčastěji indikovaná u čistých spastických forem DMO. Velice opatrně je možné indikovat operační ortopedickou léčbu u smíšených forem, kdy nesmí převládnout dyskinetická forma nad spasticitou (6). Nejproblematičtější v indikaci ortopedické operační léčby je rozlišení spasticity od dystonie. U dystonie jsou operační výkony kontraindikovány.
Páteř, pánev a kyčel jsou pokládány jako jednotný celek. Vzhledem k tomu, že se jednotlivé oblasti navzájem ovlivňují, je třeba hlezna, kolena a kyčle léčit jako jeden celek. Aplikace botulotoxinu může operaci ve většině případů oddálit (4). Vhodné je zejména v oblasti kyčelních kloubů se současnou aplikací botulotoxinu zvážit užití ortéz k udržení symetrie postavení a zlepšení centrace pomocí modifikované abdukční dlahy s bederní objímkou.
Chirurgická léčba
Chirurgická léčba je nutná u velmi výrazných forem regionální spasticity, kdy dochází k funkčnímu omezení končetiny. Nejčastěji prováděným zákrokem je selektivní dorzální rizotomie, při které se přeruší 40–50 % vláken zadních míšních kořenů. Selektivní dorzální rizotomie je neurochirurgická metoda, která se využívá k redukci spasticity. Může být využita pouze u vybrané skupiny pacientů. Spočívá v ovlivnění aferentní složky spasticity. Selektivní dorzální rizotomie se nejčastěji provádí u dětské mozkové obrny, a to především u diparetické a kvadruparetické formy. Lze ji využít i u jiných onemocnění – např. u Wilsonovy choroby.
Selektivní dorzální rizotomie je rozsáhlá a složitá operace a existuje u ní riziko komplikací. K nejzávažnějším komplikacím patří ztráty citlivosti, poruchy inervace močového měchýře či impotence (9). Častou komplikací je abnormální citlivost na chodidlech, která by měla do šesti týdnů odeznít. Podobně se může vyskytnout i přechodná porucha močového měchýře. Mezi další komplikace patří vývoj luxace kyčelního kloubu, vznik skoliózy, likvorea, meningitida nebo infekce rány. U některých pacientů se může objevit pneumonie a zánět močových cest. Hlavním předpokladem, jak předejít komplikacím, je správná indikace operačního výkonu.
Indikace a kontraindikace chirurgické léčby
Newyorský institut pro neurologii a neurochirurgii rozděluje pacienty vhodné k indikaci SDR podle tíže postižení do dvou kategorií:
a) Pacienti, kteří jsou spasticitou funkčně limitováni v provádění běžných denních aktivit a zároveň mají dostatek síly pro jejich vykonávání (8). Jde většinou o pacienty bez mentální retardace či pouze s mírnou mentální retardací. U těchto pacientů je předpokládáno, že se po zákroku budou aktivně podílet na terapii.
b) Pacienti neschopni chůze, kterým spasticita zabraňuje v sedu, provádění hygieny, oblékání apod. U těchto pacientů je snížena možnost rehabilitační a ošetřovatelské péče.
Pro provedení SDR jsou také zvažováni pacienti, kterým spasticita způsobuje bolestivé deformace, zejména v kyčelním kloubu, a tyto deformity lze jen obtížně řešit ortopedickými operacemi. Mnoho z těchto pacientů je těžce mentálně retardováno. Cílem operačního výkonu u této skupiny pacientů je ulehčit náročnou každodenní ošetřovatelskou péči, zmenšit bolesti, zlepšit osobní komfort a stabilitu sedu (8). Hlavním důvodem k zákroku u těchto pacientů je tedy důvod paliativní.
ZÁVĚR
Spasticita u dětí s DMO se liší od spasticity vzniklé v dospělém věku. Vyvíjí se na nezralém mozku, kdy děti nemají žádnou posturální a lokomoční funkci. Spasticita se vyvíjí na nezralém kosterním systému, který je jejím vývojem formativně ovlivňován. Ovlivnění spasticity u pacientů s DMO klade vysoké nároky na mezioborovou spolupráci i zkušenost jednotlivých členů terapeutického týmu.
Adresa ke korespondenci:
Prof. PaedDr. Pavel Kolář
Klinika rehabilitace a tělovýchovného lékařství
2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
Zdroje
1. BOBATH, K.: A neurophysiological basis for the treatment of cerebral palsy. Cambridge, Cambridge University Press, 1980.
2. KOLÁŘ, P. a kol.:.Rehabilitace v klinické praxi. Praha, Galen, 2009, 713 stran. ISBN 978-80-7262-657-1 Koman LA, Mooney JF, Smith B, Goodman A, Mulvaney T. Management of spasticity in cerebral palsy with botulinum-A toxin: report of a preliminary, randomised, doublw-blind trial. J. Pediatr. Ortop., 1994; 14 : 299-303
3. KRAUS J., et al.: Dětská mozková obrna. Praha, Grada Publishing, 2005.
4. SCHEJBALOVÁ, A.: Moderní trendy v ortopedické terapii dětské mozkové obrny. Čes.-slov. Pediatr., 58, 2003, s. 578-585.
5. SCHEJBALOVÁ, A., TRČ, T.: Ortopedická operační terapie dětské mozkové obrny. Praha, Ortotika, s.r.o., 2008.
6. LIPPERTOVÁ-GRÜNEROVÁ, M.: Neurorehabilitace. Praha, Galén, 2005.
7. PEACOCK, W. J., STAUDT, L. A.: Functional outcomes following selective posterior rhizotomy in children with cerebral palsy. J. Neurosurg., 74, 1991, 3, s. 380-385.
8. PEACOCK, W. J., STAUDT, L. A.: Spasticity in cerebral palsy and the selective posterior rhizotomy procedure. J. Child Neurol., 5, 1990, 3, s. 179-185.
9. TROJAN, S. et al.: Fyziologie a léčebná rehabilitace motoriky člověka. 3. přepracované vydání. Praha, Grada Publishing, 2005.
10. VLACH, V.: Vybrané kapitoly kojenecké neurologie. Praha, Avicenum, 1979.
11. VOJTA, V.: Early diagnosis and therapy of cerebral disturbances of motility in infancy – reply. Zeitschrift für Orthopädie und ihre Grenzgebiete, 112, 1974, 2, s. 364-365.
12. VOJTA, V.: Mozkové hybné poruchy v kojeneckém věku. Praha,: Grada Publishing, 1993
Štítky
Fyzioterapie Rehabilitační a fyzikální medicína Tělovýchovné lékařství
Článek vyšel v časopiseRehabilitation & Physical Medicine
Nejčtenější tento týden
2015 Číslo 3- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Bezpečná alternativa ke konvenční terapii osteoartrózy během pandemie COVID-19
- Flexofytol® – přírodní revoluce v boji proti osteoartróze kloubů
- Recentní pokroky ve fyzioterapii hemofiliků
- Turoktokog alfa pegol s prodlouženým poločasem v léčbě těžké hemofilie A
-
Všechny články tohoto čísla
- Neuroplasticita, restituce motorických funkcí a možnosti rehabilitace spastické parézy
- Spasticita po poranění míchy
- Spasticita a roztroušená skleróza
- Léčba fokální spastické parézy po získaném poškození mozku – zkušenosti z rehabilitačního pracoviště
- Goal Attainment Scaling (GAS) – metoda hodnocení efektu terapie u pacientů s fokální spastickou parézou
- Spasticita u dětské mozkové obrny (DMO)
- Rameno v kostce – III. část
-
Rehabilitace od Tábora k rehabilitaci celorepublikové, světové a k Táboru
K jubileu paní prim. MUDr. Vladislavy Míkové -
Recenzia publikácie
„Prehľad neurológie a neurorehabilitácie pre fyzioterapeutov“ - Biodermálne nite
-
ÚVOD K PŘÍSPĚVKŮM KOLEKTIVU AUTORŮ
Komplexní problematika spastické parézy po získaném poškození mozku
- Rehabilitation & Physical Medicine
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Spasticita u dětské mozkové obrny (DMO)
- Neuroplasticita, restituce motorických funkcí a možnosti rehabilitace spastické parézy
- Rameno v kostce – III. část
- Spasticita po poranění míchy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



