-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Primární hyperparathyreosa při ektopicky uloženém adenomu příštítných tělísek v horním mediastinu jako příčina hyperkalcemie
Primary hyperparathyreosis due to an ectopic parathyroid adenoma in the upper mediastinum as a cause of hypercalcaemia: case report
The case study reports on one of frequent causes of hypercalcaemia - parathyroid adenoma. It holds one of the first places in the differential diagnosis of hypercalcaemia. It is necessary to think about location of adenoma, which may not be identified when it is located ectopically.
The cause of hypercalcaemia can be detected by using special biochemical tests, which should be extended by other imaging methods such as
– ultrasound,
– CT,
– MRI, or
– radionuclide techniques using methoxyizobutylizonitrile (MIBI) labelled with technetium 99.
We must actively search clinical signs of diseased
– kidney,
– bones,
– gastrointestinal tract,
– heart and other systems.
It should be remembered that in many cases, hypercalcaemia is asymptomatic. Interdisciplinary collaboration is key to proper diagnosis and treatment solutions.Key words:
hypercalcaemia, primary hyperparathyroidism, pHPT, aetiology.
Autoři: K. Bielaková 1; H. Matějovská-Kubešová 1; P. Weber 1; I. Černý 2; M. Číhalová 3; T. Gregorová 1
Působiště autorů: Přednosta: doc. MUDr. Josef Feit, CSc. ; Přednosta: doc. MUDr. Jiří Prášek, CSc. ; Přednosta: prof. MUDr. Hana Matějovská-Kubešová, CSc. ; Klinika interní, geriatrie a praktického lékařství, LF MU a FN Brno 1; Klinika Nukleární mediciny FN Brno 2; Ústav patologie FN Brno 3
Vyšlo v časopise: Prakt. Lék. 2011; 91(10): 614-618
Kategorie: Kazuistika
Souhrn
Kazuistika referuje o jedné z častých příčin hyperkalcemie – adenomu příštítných tělísek. V diferenciální diagnostice hyperkalcemie stojí na jednom z prvních míst. Je třeba se zamyslet i nad uložením adenomu, který nemusí být identifikován, pokud je uložen ektopicky.
Příčinu hyperkalcemie je možné zjistit pomocí speciálních biochemických vyšetření, která doplňujeme zobrazovacími metodami, jako je
– sonografie,
– CT,
– MR, nebo
– radionuklidovými metodami pomocí methoxyizobutylizonitrilu (MIBI) značeného techneciem 99.
Je nutné aktivně pátrat po klinických příznacích onemocnění vyplývajícich z postižení
– ledvin,
– kostí,
– trávicího traktu,
– srdce a dalších systémů.
Nutno pamatovat, že v řadě případů je hyperkalcemie asymptomatická. Klíčová je mezioborová spolupráce k správnému řešení diagnostiky a terapie.Klíčová slova:
hyperkalcemie, primární hyperparatyreóza, pHPT, etiologie.Úvod
Primární hyperparatyreóza (pHPT) patří mezi nejčastější endokrinopatie spolu s onemocněním štítné žlázy a diabetes mellitus (14). Toto onemocnění je způsobené zvýšenou sekrecí parathormonu. Objevuje se zejména v šestém decenniu, zvlášť rizikové jsou ženy v perimenopauze a postmenopauze. Incidence se pohybuje kolem 0,1–0,3 případů/1000 osob za rok. Nejčastější příčiny primární hyperparatyreózy jsou:
- adenomy, které jsou většinou solitární (70–80 %),
- hyperplazie příštítných tělísek (20 %),
- karcinom příštítných tělísek (1–3 % ), a
- syndrom mnohočetné endokrinní neoplazie (MEN syndrom) (5).
Primární hyperparatyreóza vede k
- hyperkalcemii,
- hypofosfatemii a hyperkalciurii, a také
- renálním, kostním a psychickým změnám.
Četnost případů asymptomatických forem projevujících se pouze náhodným nálezem hyperkalcemie v séru stoupá. Dle Ninga a kol. stoupla incidence asymptomatických forem 18 % v 60. letech 20. století na 80 % v roce 2009 (14). Prioritním vyšetřením při lokalizaci pHPT jsou zejména ultrazvukové a scintigrafické vyšetření.
Některé adenomy mohou být i v době klinických projevů velmi malé, proto se je daří zobrazit jen v 70 % případů. Při nejasném výsledku je vhodné doplnit vyšetření pomocí CT i magnetické rezonance.
Hyperparatyreózu v typických případech provázejí i kostní příznaky, charakterizované celkovou demineralizací skeletu, proto ze zobrazovacích metod využíváme denzitometrii. U pokročilejších onemocnění je úbytek kostní hmoty zřetelný i na prostém RTG snímku hrudníku či rukou.
Cílem naší kazuistiky bylo popsat atypické uložení adenomu příštítného tělíska s důrazem na její diagnostické a terapeutické možnosti při správné mezioborové spolupráci.
Vlastní pozorování
Dvaačtyřicetiletý pacient byl odeslán na Kliniku interní geriatrie a praktického lékařství FN Brno cestou spádového nefrologa k došetření etiologie hyperkalcemie. Jednalo se o obézního mužského pacienta doposud léčeného s hypertenzí a s hyperurikemií, zcela bez subjektivních potíží. Objektivní vyšetření pacienta bylo bez patologie, orientační neurologický nález v normě.
Při přijetí bylo provedeno biochemické vyšetření, z patologie přítomna
- FW 58/70,
- hyperkalcemie Ca 3,48 mmol/l,
- Ca2+ 1,80 mmol/l,
- kreatinin 120 μmol/l,
- P 0,40 mmol/l,
- ALT 1,05 μmol/l,
- ALP 1,92 μmol/l,
- GMT 1,45 μmol/l.
Močový sediment byl v normě.
Krevní obraz a koagulační parametry byly bez patologie.
Na EKG sinusový rytmus s tepovou frekvencí 67/min, bez známek arytmií a akutních koronárních změn.
Vzhledem k pozitivní rodinné anamnéze (otec zemřel na karcinom ledviny) byla zvažována paraneoplastická etiologie hyperkalcemie. Doplnili jsme onkologický screening, který byl negativní.
Na UZ břicha byla popsaná steatóza jater, ledviny bilaterálně s mnohočetnými parapelvickými cystami do cca 12 mm, ojediněle s kalcifikacemi.
RTG hrudníku v normě.
Elektroforéza a imunofixace bílkovin v séru i moči byla negativní.
Stanovení renálních parametrů prokázalo zvýšené odpady kalcia do moče, clearance kreatininu 1,1 ml/s.
Hormony štítné žlázy v normě, kalcitonin negativní, hladina 25 (OH) vitaminu D3 byla snížena na 29,8 mmol/l. Vzhledem k hyperkalcemii byla doplněna hladina parathormonu, která byla zvýšená na hodnotu 46,9 pmol/l.
Byl doplněn UZ krku, kde v levém laloku štítné žlázy byl popsán hypoechogenní uzel velikosti 13 mm, na něj nasedající uzlík velikosti 5 mm, dále dorsokaudálně od dolního pólu levého laloku štítnice anechogenní léze velikosti 3 x 5mm oválného tvaru, která by mohla odpovídat příštítnému adenomu.
Na doporučení endokrinologa byl nález korelován s vyšetřením SPECT-CT krku, kde byla patrná zvýšená aktivita v dolním pólu levého a méně i pravého laloku štítnice, zcela minimální vyšší aktivita je za pravým sternoklavikulárním skloubením, dle CT však zde probíhá céva, může se jednat i o artefakt (obr. 1).
Obr. 1. Scintigrafie přištítných tělísek, aplikováno 700 MBq Tc MIBI: Provedeno planární snímání za 30 min a 3 hodiny po aplikaci + SPECT – CT krku a hrudníku: Legenda: Zvýšená aktivita je v dolním pólu levého a méně i pravého laloku štítnice. Zcela minimální vyšší aktivita je za pravým sternoklavikulárním kloubem – dle CT je zde průběh cévy, může se jednat o artefakt, nelze označit jako jednoznačné ložisko vyšší aktivity. 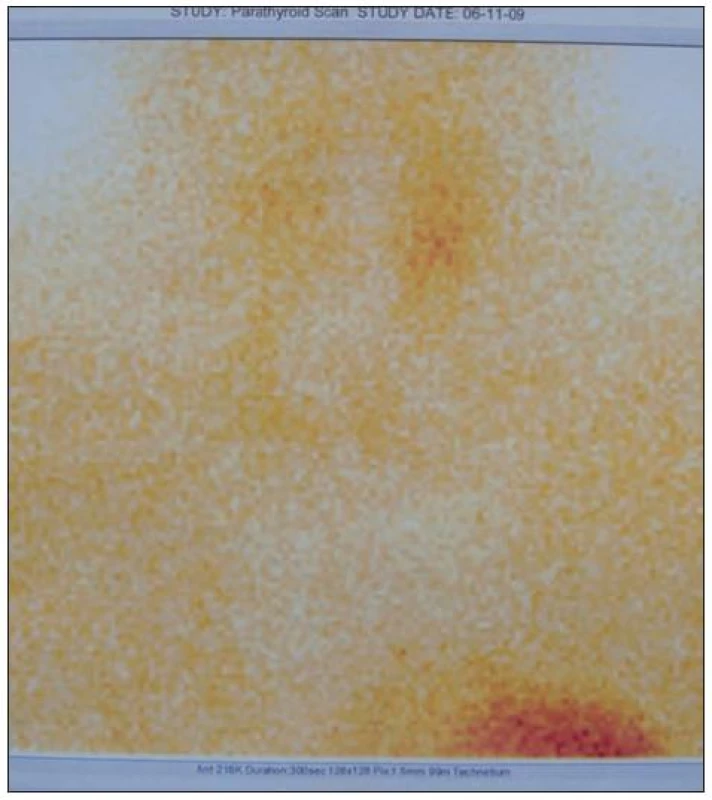
Endokrinolog provedl z většího 13 mm uzlíku v levém laloku štítnice aspirační cytologii tenkou jehlou, ze které byla prokázána adenomatoidní paratyreoidální hyperplazie. Stran možného kostního postižení při hyperparathyreose jsme doplnili denzitometrii s nálezem osteopenie a scintigrafii skeletu, kde byly známky intenzivního obratu ve skeletu. Během hospitalizace jsme korigovali hyperkalcemii pomocí intenzívní parenterální hydratace v kombinaci s kličkovými diuretiky, bifosfonáty a kalcitoninem.
Při této terapii kalcemie kolísala v rozmezí 3,48…3,31...3,57 mmol/l bez tendence k normalizaci, nicméně pacient byl po celou dobu hospitalizace zcela asymptomatický.
Po domluvě s endokrinologem a chirurgem byl pacient indikován k levostranné hemityreoidektomii s revizí příštítných tělísek a resekcí eventuálně i pravého dolního příštítného tělíska. Pro minimalizaci operačních komplikací při hyperkalcemii, která nereagovala na terapii, bylo přistoupeno k hemodialýze den před operací a v den operačního zákroku. Pod ultrazvukovou kontrolou byla provedena levostranná lobektomie štítnice – byl exstirpován levý lalok štítné žlázy velikosti 55 x 32 x 18 mm i se subkapsulárně uloženým uzlem. O příštítné tělísko se ale nejednalo. Během operace byla zjištěna palpačně hmatná pružná rezistence větších rozměrů v oblasti pod tracheou, proto bylo přistoupeno k revizi horního mediastina, kde exstirpován cystický útvar velikosti 7 x 5 cm. Histologie z cystického útvaru potvrzuje diagnózu adenomu parathyreoidey.
Pooperační průběh byl bez komplikací, stav pacienta byl stabilizován. Pooperační hodnota kalcémie se pohybovala v rozmezí 2,49 až 2,09 mmol/l, hodnota PTH klesla na 1,0 pmol/l (obr. 2, 3).
Obr. 2. Hladina parathormonu v séru před a po operačním řešení 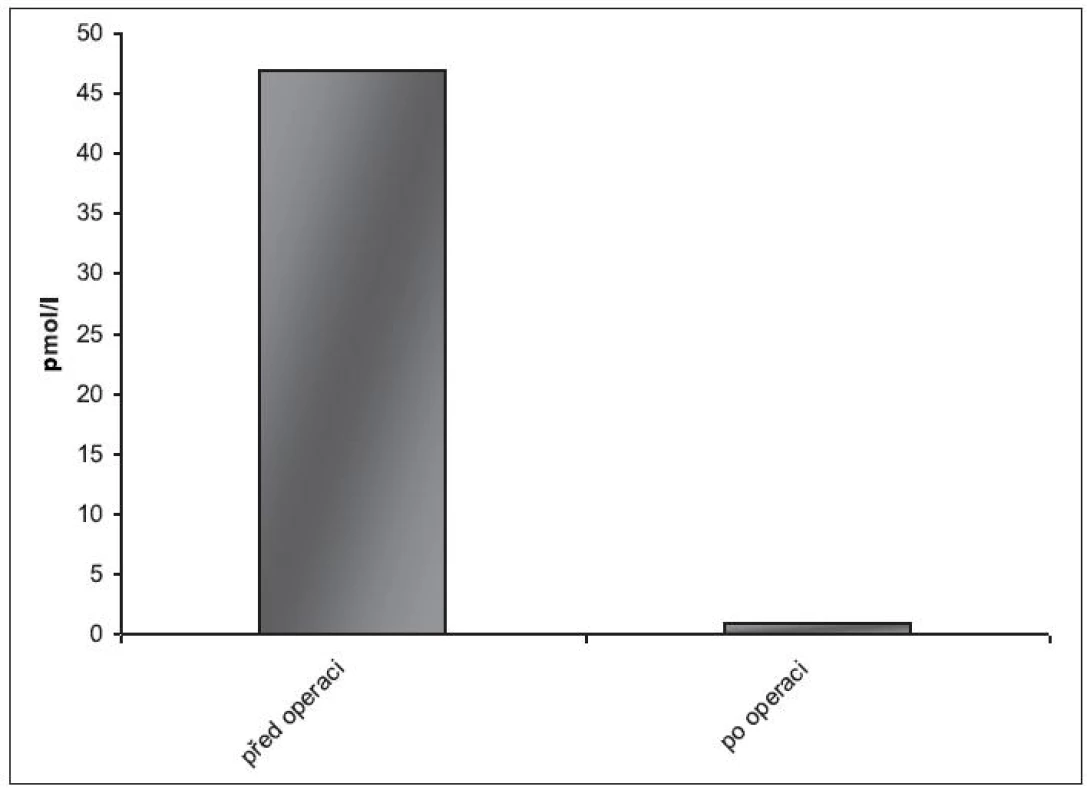
Obr. 3. Hladina kalcia v před- a pooperačním období 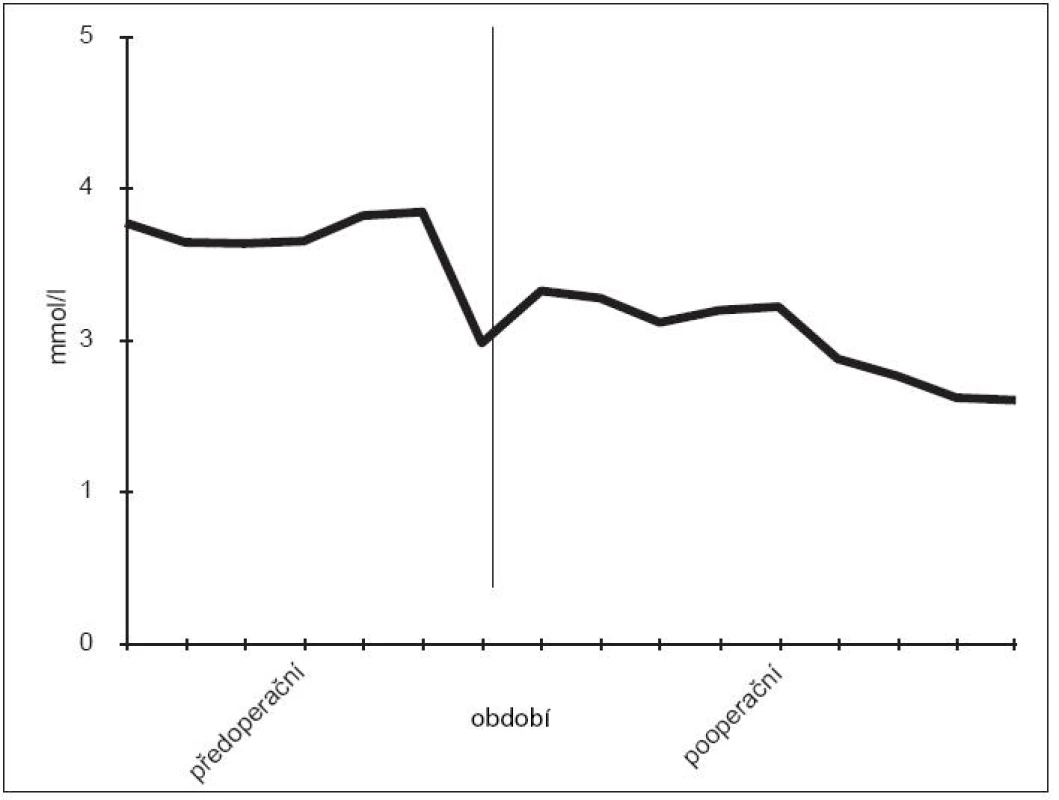
Pacient propuštěn domů se substitucí perorálním kalciem v kombinaci s analogem vitamínu D (Tachystin) a předán do ambulantní péče endokrinologa.
Diskuse
Hyperkalcemie může být příznakem řady onemocnění (2, 20). Hladinu kalcia v krvi kontroluje
- parathormon (PTH),
- aktivní metabolit vitaminu D (kalcitriol), a
- kalcitonin.
Nejčastějšími onemocněními, které vedou k hyperkalcemii až v 90 % případů, jsou
- maligní onemocnění, a
- primární hyperparatyreóza (pHPT) (12).
Biologicky aktivní jsou pouze kalciové ionty, a právě proto je nutné nezapomínat zjišťovat hodnotu tohoto parametru. Onemocnění postihuje zejména ledviny a kostní aparát, nicméně většina nemocných trpí nespecifickými příznaky jako jsou
- únava (70 %),
- anorexie (60 %),
- nauzea a obstipace (60 %),
- pokles tělesné hmotnosti (60 %),
- bolesti v kostech,
-
polyurie,
polydipsie, a
dehydratace (15).
Těžší hyperkalcemie vede k nefrolitiáze, poklesu renální funkce s manifestací renální insuficience. Prohlubují se psychické a neuromuskulární příznaky, od letargie a únavy po deprese, poruchy paměti a paranoidní stavy. Zejména u geriatrických pacientů se toto onemocnění často manifestuje psychickými příznaky (21–50 % nemocných ) jako jediným projevem onemocnění. Tyto příznaky tvoří tzv. endokrinní psychosyndrom, který zahrnuje
- změny emocí,
- poruchy vůle,
- změny povahy,
- poruchy vědomí,
- paranoidní psychózy.
Na toto onemocnění je nuné myslet u geriatrických pacientů se syndromem demence (2).
Mezi hlavní kostní příznaky patří
- osteopenie až osteoporóza,
- sekundární artritida,
- subperiostální absorpce kosti, a
- osteitis cystica (9).
Do projevů hyperkalcemie patří i řada příznaků z gastrointestinálního aparátu:
- nauzea,
- zvracení,
- vředová choroba gastroduodena,
- pankreatitida a další komplikace (7, 11).
Podezřelí jsou zvláště ti nemocní, u kterých vředová choroba probíhá atypicky (velmi časté recidivy, rezistence na běžnou léčbu, vředy u starších lidí). Výskyt pankreatitidy je vyšší než u normální populace a prokázal se i vyšší výskyt cholelithiázy, postižení ostatních orgánů (oční keratitida, konjunktivitida, pruritus, metastatické kalcifikace) (6). Manifestace klinických příznaků spojených s hyperkalcemií koreluje s hladinou kalcia v séru a závisí na délce trvání a rychlosti vzniku poruchy. Hodnoty kalcemie nad 3,7 mmol/l mohou být spojené s hyperkalcemickou krizí vedoucí k ohrožení života, proto by léčba měla probíhat na intenzívním lůžku.
V naší kazuistice byla hyperkalcemie náhodně zjištěným nálezem. Pacient neměl subjektivně potíže, i když při vyšetření jsme již zachytili známky kostního postižení. Dle denzitometrie byla přítomna osteopenie a na scintigrafii kostí byly známky vysokého kostního obratu. Arytmie zjištěny nebyly. Určitě zde hrála svou roli délka trvání poruchy. Je rozdíl, jestli se jedná o poruchu akutně vzniklou, nebo rozvíjející se dlouhodobě (5). U našeho pacienta se jednalo o primární hyperparatyreózu, což je chronické onemocnění, které se rozvíjí postupně a pacient byl tedy adaptován na vyšší hladinu kalcia.
V rámci diferenciální diagnostiky hyperkalcemie je nutné nejdříve vyloučit, jestli nedošlo k chybě při stanovení koncentrace kalcia v plazmě (příčinou je nejčastěji dlouhé zaškrcení končetiny při odběru krve venepunkcí, kalciem kontaminované pomůcky při odběru nebo kontaminace laboratorního skla). Zvýšená hladina kalcia může být důsledkem zvýšené hladiny albuminu při dehydrataci nebo hemokoncentraci (4, 8). Důležitý je stav acidobazické rovnováhy (acidifikující vlivy zvyšují uvolnění vápenatých kationtů z vazby).
Klíčový význam má stanovení hladiny parathormonu v krvi. Pokud je hladina parathormonu elevována nebo na horní hranici normy, máme podezření na primární hyperparathyreosu, v opačném případě se jedná se o jinou příčinu hyperkalcemie, jako jsou
- malignity (zejména mnohočetný myelom, karcinomy prsu a tumory plic),
- hypertyreóza,
- feochromocytom,
- addisonská krize,
- polypeptidom,
- intoxikace vitaminem A nebo D,
- vliv thiazidových diuretik, nebo
- imobilizace (13).
Rozlišujeme tři typy hyperparathyreosy.
U primární hyperparathyreosy (pHPT) je zvýšená sekrece PTH způsobená nejčastěji adenomem jednoho příštítného tělíska (80–90 % případů), méně často je příčinou vícečetný adenom nebo hyperplazie příštítných tělísek. Vzácný nález je karcinom (17). Z biochemických markerů je zvýšen
- vápník,
- parathormon,
- vitamin D3,
- odpady vápníku do moči,
- odpady fosforu do moči, přičemž hladina fosforu je snížena.
Sekundární hyperparathyreosa (sHPT) se vyskytuje mnohem častěji než pHPT, vzniká jako reakce na přetrvávající hypokalcemii, která vede k hyperplazii všech parathyreoidálních tělísek. Její nejčastější příčinou je chronické renální selhání. Dominuje
- snížená hladina Ca,
- vitamínu 1,25(OH)2 D3,
- parathormon je zvýšen.
Poslední je terciární hyperparathyreosa (tHPT), kdy dochází k autonomní hyperplazii příštítných tělísek na základě jejich chronické stimulace.
Mezi další biochemické ukazatele, které používáme k odlišení pHPT od ostatních příčin hyperkalcemií, je stanovení alkalické fosfatázy v séru a jejich izoenzymů, dále kostní markery, hodnotíme zvýšené vylučování štěpů kolagenu hydroxyprolinu, deoxypyridinolinu (DPYD), pyridolinu (PYD) a C a N telepeptidů (CTx nebo Ntx) v krvi nebo v moči. Nesmíme zapomenout na vyšetření elektroforézy a imunofixace proteinů séra (v pátrání po mnohočetném myelomu).
Zobrazovací metody se opírají o více možností.
V diagnostice kostních změn má význam RTG snímek a denzitometrie. Typický je RTG snímek rukou s obrazem neostrosti a rozvlákněním kortikalis na radiální straně středního článku 2. a 3. prstu ruky. RTG snímek je ovšem zřetelný až u rozvinutějších onemocnění.
Denzitometrie je pozitivní v lehčích stádiích asi u poloviny případů. Je nutné myslet na tuto diagnózu při rutinním vyšetření denzitometrie, u pacientů, u nichž hodnoty denzity kostního minerálu svědčí pro osteopenii či osteoporózu, a tam, kde je postižení dlouhých kostí závažnější než postižení obratlových těl.
Nezastupitelné postavení při samotné lokalizaci adenomu má ultrazvukové vyšetření, které dosahuje citlivosti 69 % a u adenomů větších než 1 gram až 96 % (6).
Druhým vyšetřením v pořadí je scintigrafie paratyreoidey. Toto vyšetření se provádí buď pertechnátem značeným 99Tc, talium chloridem 201 Tl, nebo nejlépe MIBI značeným techneciem 99mTc (99mTc-MIBI). MIBI je zkratka pro methoxyizobutylizonitril, na němž je navázáno technecium. Citlivost této metody je 70–80%. Tato metoda je postavena na principu, že Tc-MIBI se vyplavuje ze štítné žlázy rychleji než z adenomu příštítného tělíska.
Mezi další lokalizační metody stanovení adenomu patří vyšetření
- SPECT,
- CT, a
- MR.
V naší kazuistice je zajímavé, že pacient měl provedenou scintigrafii příštítných tělísek kombinovanou s CT vyšetřením, a ektopicky lokalizovaný adenom nebyl nalezen. Vyšetření MR mediastina by bylo v tomto případě přínosnější, ale rutinně není prozatím prováděno.
Při stanovené diagnóze pHPT patří mezi základní terapeutický postup chirurgická léčba (6, 16, 19, 18). Indikace paratyreoidektomie jsou
- hodnota kalcemie nad 2,8 mmol/l,
- clearance kreatininu pod 70 %,
- epizoda život ohrožující hyperkalcemie,
- recidivující nefrolitiáza,
- kostní změny,
- věk pacienta (pod 50 let, zejména u žen) a podle nejnovějších kritérií i těžká osteoporóza u žen starších 50 let.
Paratyreoidektomie je bezpečná i účinná metoda. Výskyt komplikací závisí na zkušenostech operatéra. Úspešnost operace je kolem 95 %, přičemž hlavní příčinou neúspěchu jsou
- ektopická lokalizace tělíska,
- mnohočetný výskyt adenomů, eventuálně
- záměna adenomu příštítného tělíska za adenom štítné žlázy.
Ektopická tělíska nalézáme v mediastinu, retroesofageálně nebo intratyreoidálně (10).
Zajímavé v naší kazuistice bylo, že nález ektopického adenomu v horním mediastinu nebyl v rámci předoperačního vyšetření zachycen, adenom byl zjištěn díky zkušenosti operatéra.
Paratyreoidektomii by měl provádět operatér, který má za sebou nejméně 100 provedených paratyreoidektomií a díky zkušenostem je schopen najít i malé a ektopicky uložené adenomy (6). Preoperativní scan pomocí 99m Tc-MIBI je méně spolehlivý v přítomnosti mnohočetných adenomů, proto se během chirurgického výkonu přistupuje k rychlému vyšetření hladiny PTH. Pokles hladiny PTH o 50 % a více za 10 minut po odstranění adenomu je považován za signál úspešnosti chirurgického zákroku (5).
V pooperačním období je pacient sledován pro možnou hypokalcemii, přičemž k největšímu poklesu kalcia dochází 24–30 hodin po operaci. Hypokalcemie je v pooperačním období potencována únikem kalcia do kostí (tzv. hungry bones), kdy je nutná u pacienta infúzní substituce kalcia. Přetrvávající hypokalcemie může indikovat trvalou hyperparatyreózu, nutné je pak podávaní kombinace kalcia a vitamínu D.
V naší kazuistice bylo onemocnění diagnostikováno náhodně na základě biochemických ukazatelů, pacient byl bez subjektivních potíží, jednalo se o asymptomatickou formu primární hyperparathyreosy. Tato forma nyní převažuje, onemocnění je diagnostikováno ještě před rozvinutím kostních a renálních komplikací.
Závěr
Hladina kalcia patří mezi důležité parametry, které hrají roli v intracelulárních a extracelulárních procesech. I když vyšetřování tohoto parametru má vzrůstající tendenci a záchyt případů asymptomatické hyperkalcemie díky tomu vstoupá, stále nepatří na řadě oddělení mezi rutinní vyšetření. V praxi tím unikne celá řada případů naší pozornosti.
Jde tedy především o časnou diagnózu onemocnění a rychlé operativní řešení na pracovišti se zkušenostmi s léčbou primární hyperparathyreosy.
V naší kazuistice jsme chtěli upozornit na ektopické uložení adenomu, které na předoperačním vyšetření nebylo pozorováno. Mohlo se zachytit, pokud by pacient byl vyšetřen magnetickou rezonancí. Je na místě uvažovat, zda vyšetření MR nezařadit do standardního vyšetřovacího algoritmu u primární hyperparathreosy. Na druhé straně je třeba připustit, že scintigrafie paratyreoidey je citlivější vyšetření v diagnostice adenomů než CT a MR, nemusí ale z technických důvodů zachytit atypicky uložené adenomy.
MUDr. Katarína Bielaková
Klinika interní, geriatrie a praktického lékařství, LF MU a FN Brno
Jihlavská 20
625 00 Brno
E-mail: bielakovak@seznam.cz
Zdroje
1. Assadi, F. Hyperkalcemia: an evidence-based approach to clinical cases. Iran J. Kidney Dis. 2009, 3(2), p. 71-79.
2. Bilezikian, J.P., Silverberg, S.J. Normocalcemic primary hyperparathyroidism. Arq. Bras. Endocrinol. Metabol. 2010, 54(2), p. 106-109.
3. Bláha, V., Pidrman, V., Nožička, J. a kol. Primární hyperparathyreosa - hyperkalcemické koma pod obrazem akutního amentního stavu. Geriatria 1997, 3(2), s. 6-9.
4. Broulík, P. Diferenciální diagnostika hyperkalcemií. Vnitř. Lék. 2007, 53(7-8), s. 826-830.
5. Broulík, P., Adámek, S., Libánský, P., Tvrdoň, J. Diagnostika a léčba primární hyperparatyreózy. Interní medicina pro praxi 2007, 3, s. 130-132.
6. Bruna, J., Brunová, J. Klinická endokrinologie a zobrazovací metody endokrinopatií. 1 vyd. Praha: Maxdorf 2009, s. 253-269.
7. Hotes, L.S., Barzilay, J., Cloud, L.P., Rolla, A.R. Spontaneous hematoma of a parathyroid adenoma. Am. J. Med. Sci. 1989, 297(5), p. 331-333.
8. Jabor, A. a kol. Vnitřní prostředí. Praha: Grada 2008: s. 72-90.
9. Lewiecki, E.M. Management of skeletal health in patients with asymptomatic primary hyperparathyroidism. Clin. Densitom. 2010, 13(4), p. 324-34.
10. Libánský, P., Broulík, P., Křížová, H. a kol. Význam předoperačních a peroperačních lokalizačních vyšetření u primární hyperparatyreózy. Diabetologie, metabolizmus, endokrinologie, výživa, 9(2), s. 78-82.
11. Lucas, D.G. Jr., Lockett, M.A., Cole, D.J. Spontaneous infarction of a parathyroid adenoma: two case reports and review of the literature. Am. Surg. 2002, 68(2), p. 173-176.
12. Marek, J. a kol. Farmakoterapie vnitřních onemocnění. 4 vyd. Praha: Grada 2010: s. 429-437.
13. Niederle B., Roka, R., Woloszczuk, W., Schernthaner, G. et al. Epidemiologische Untersuchungen zum primaren Hyperparathyreoidismus. Eine prospective Multizenterstudie. Dtsch. med. Wochenschr. 1988, 113(5), s. 163-168.
14. Yu, N., Donnan, P.T., Murphy, M.J., Leese, G.P. Epidemiology of primary hyperparathyroidism in Tayside, Scotland, UK. Clin. Endocrinol. 2009, 71(4), p. 485-493.
15. Peacock, M., Bolognese, M.A., Borofsky, M. et al. Cinacalcet treatment of primary hyperparathyroidism: biochemical and bone densitometric outcomes in a five-year study.
J. Clin. Endocrinol. Metab. 2009; (94)12, p. 4860-4867.
16. Rusterholz, D., Miller, W. Surgical therapy concept in primary hyperparahyroidism. Schweiz Med. Wochenschr. Suppl 2000, 116, p. 62S-65S.
17. Sinha. S,. Sinha, A., McPherson, G.A. Synchronous sporadic carcinoma and primary hyperplasia of the parathyroid glands: A case report and review of the literature. Int. J. Surg. Pathol. 2006,14(4), p. 336-339.
18. Thorhallsdottir, H., Asgeirsson, K.S., Olafsdottir, A., Gudbjartsson, T. Primary hyperparathyroidism due to an intrathoracic parathyroid adenoma. Laeknabladid 2010, 96(7), p. 469.
19. Vaid, S., Pandelidis, S. Minimally invasive parathyroidectomy: a community hospital experience. Arch. Surg., 2011, 146(7), p. 876-878.
20. Zadák, Z., Havel, E. a kol. Intenzivní medicína na principech vnitřního lékařství. 1. vyd Praha: Grada 2007, s. 109-111.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2011 Číslo 10- Na inkontinenční pomůcky nově dosáhne více pacientů
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Parkinsonova nemoc – stanovení diagnózy neurologem
-
Všechny články tohoto čísla
-
Základy kognitivní, afektivní a sociální neurovědy
X. Kooperace - Recidiva tromboembolické nemoci a možnosti její prevence
- Glukometry v rukou pacientů, praktických lékařů a na jednotkách intenzívní péče
-
Pocty členům České lékařské společnosti J.E Purkyně
Udělení čestných medailí a čestného členství ČLS JEP - Probiotika z pohledu praktického lékaře – kmeny bakterií používané jako probiotika, jejich účinek, bezpečnost a dávkování
- Migranti a zdravotní péče z pohledu praxe v České republice
- Jak může logoterapie pomoci lékaři při doprovázení umírajících
- Rizikové faktory rozvoje inzulínové rezistence
- Sexualita seniorů
- Využití FICA dotazníku ve stáří
- Empatie v etickém přístupu lékaře k pacientovi
- Primární hyperparathyreosa při ektopicky uloženém adenomu příštítných tělísek v horním mediastinu jako příčina hyperkalcemie
- Ze života odborných společností ČLS JEP
- Hazard a patologické hráčství u seniorů
-
Miniportréty slavných českých lékařů
Profesor MUDR. František Šamberger – dermatolog a venerolog - Ze života odborných společností ČLS JEP
- Imunologické objevy ověnčené Nobelovou cenou
- Nobelovský kaleidoskop
- Držitelé Nobelovy ceny za fyziologii a medicínu
- Jubilea
-
Základy kognitivní, afektivní a sociální neurovědy
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Probiotika z pohledu praktického lékaře – kmeny bakterií používané jako probiotika, jejich účinek, bezpečnost a dávkování
- Primární hyperparathyreosa při ektopicky uloženém adenomu příštítných tělísek v horním mediastinu jako příčina hyperkalcemie
- Recidiva tromboembolické nemoci a možnosti její prevence
- Jubilea
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



